【2026年版】後頭葉の機能・症状とリハビリ、視機能、眼球運動障害と脳卒中の関係性まで解説!
後頭葉は、なぜ「見える」だけでは足りないのか。
同名半盲・皮質盲・Anton症候群・Bálint症候群・純粋失読。新人セラピストが現場で出会う後頭葉症候を、解剖・血管支配・2つの視覚路と評価・介入のパラメータまで、先輩から後輩へ手渡すように整理します。
— 後頭葉・視覚障害とリハビリの基礎を、解剖から介入まで動画で確認できます。
要点5項目。
臨床現場でこう出会う。
山田さん(仮名)は起床時にテレビの左側しか見えないことに気づき救急搬送されました。意識清明、運動麻痺なし、言語障害なし。NIHSSはわずか2点(視野のみ)。先輩の指導で対座法を行うと、左同名半盲が確認されました。
家族は「片麻痺じゃないなら大丈夫ですよね」と言いますが、ベッドサイドで本を渡すと行の左端を毎回飛ばし、食事では左側のおかずを残し、車椅子では左の壁にぶつかります。新人が最初に問われるのは「NIHSS低値=軽症」と判断しないことです。
後頭葉(Occipital Lobe:大脳の後方に位置する視覚情報の中枢)の損傷は、こうして「見落とし」「読みにくさ」「ぶつかる」という日常の違和感から発見されます。患者本人は視野欠損を自覚しにくく、単に「うっかり見落とした」と感じていることが少なくありません。新人セラピストの最初の役割は、こうした主訴の裏に視覚野病変の可能性を見抜くことです。
本記事では、後頭葉とその関連視覚ネットワーク(背側路・腹側路)・代表症候(同名半盲・皮質盲・Anton症候群・Bálint症候群・純粋失読など)・評価・介入・多職種連携を、新人臨床家1〜3年目の視点で順を追って整理します。
後頭葉の定義と疫学。
後頭葉は大脳4葉(前頭葉・頭頂葉・側頭葉・後頭葉)で最も後方かつ最も小さい葉で、新皮質全体の約18%を占めます。一次視覚野(V1/ブロードマン17野)と視覚連合野(V2〜V5/ブロードマン18・19野)を含み、網膜から外側膝状体経由で到達した視覚情報の入力・分配を担います。
疫学的には、Cochrane 2019(Pollockら)で脳卒中後の視野欠損は20〜57%に合併すると報告されています。Rowe VIS Study(2013)の前向き多施設研究では、脳卒中患者323例中49%に視野欠損、視覚異常全体では92%に上りました。さらに約半数は自覚症状を訴えないため、系統的スクリーニングなしでは見逃されます。
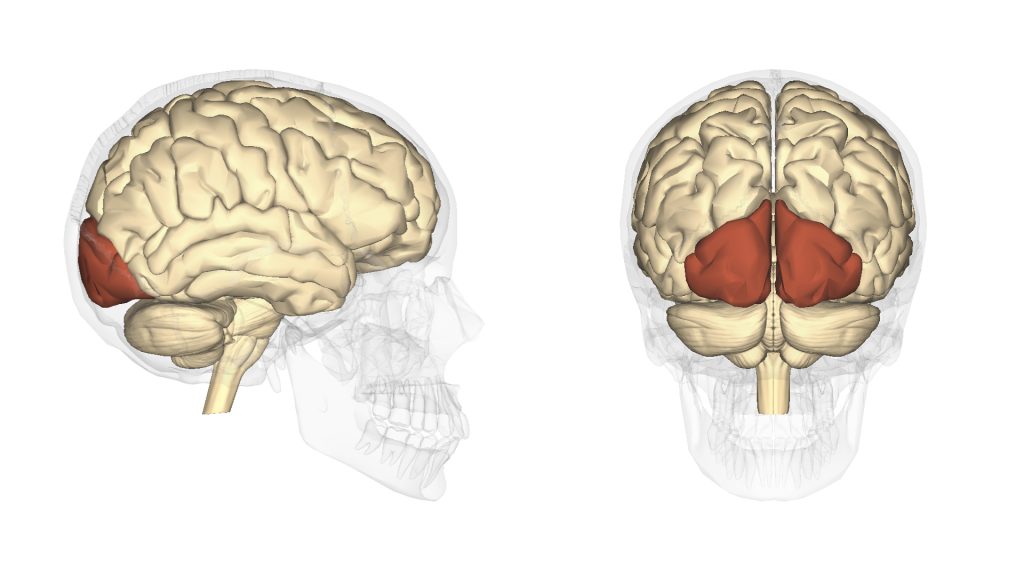
— 後頭葉の位置:大脳半球の後方、頭頂葉・側頭葉と境界を接する。
後頭葉は単なる「映像の受信部」ではありません。V1で組織化された情報は、背側路(後頭→頭頂)で空間・運動・行動へ、腹側路(後頭→側頭)で物体・顔・文字の認識へと分配されます。
つまり後頭葉病変は、視野欠損だけでなく「掴めない」「読めない」「顔が分からない」といった一連のADL障害を引き起こします。新人はこの分配構造を理解することで、症状を「見える/見えない」の二項対立から脱却できます。
後頭葉の3つの構造的特徴。
内側面に水平に走る鳥距溝の上下にV1が広がります。視野の上半分は下唇(舌状回側)に、下半分は上唇(楔部側)に投影される「上下反転の網膜部位対応」を持ちます。
中心視野(黄斑部)は後頭極(V1の最後方)に大きく拡大して投影されます。これが黄斑回避(macular sparing:中心視野の温存)の主要な解剖学的基盤です。
V1から背側路(Where/How:頭頂葉へ)と腹側路(What:側頭葉へ)に分岐します。Ungerleider & Mishkin(1982)、Goodale & Milner(1992)で体系化された機能解剖の基本枠組みです。

— ご本人・ご家族の状況を丁寧にお伺いします。
後頭葉損傷後の視野欠損や視覚認知障害は、片麻痺がなくても生活全般に深く影響します。STROKE LABでは視野・視覚認知・視覚-運動統合を多面的に評価し、scanning training・環境調整・ADL再学習を組み合わせた個別プログラムを設計します。まずはお話をお聞かせください。
解剖・血管支配・責任病巣。
V1は受け取った情報を仕分ける窓口です。色は色担当(V4)へ、動きは運動担当(V5/MT)へ、形は形態担当(V3)へ振り分けます。仕分けが終わると、背側路は「どこ・どう」、腹側路は「何・誰」を扱う部署へ届けます。
郵便局自体が壊れれば、目も視神経も無事でも手紙は誰にも届きません。これが皮質盲(cortical blindness)です。後頭葉損傷を理解する最大の鍵は「中継・分配」の視点です。
ブロードマン野と視覚野の対応。
| ブロードマン野 | 視覚野・機能 | 解剖学的位置 |
|---|---|---|
| 17野 | V1(一次視覚野)。コントラスト・方向・エッジの抽出 | 鳥距溝周辺(内側面) |
| 18野 | V2。形態・色・運動の分岐点 | 17野を取り囲む外線条皮質 |
| 19野 | V3(形態・運動方向)・V4(色)。要素別処理 | 後頭葉外側面 |
| 19/37野境界 | V5/MT野。運動視の専門領域 | 下側頭溝上行枝と外側後頭溝の交点付近(Dumoulin 2000) |
血管支配:後大脳動脈(PCA)が主役。
後頭葉の主たる栄養血管は後大脳動脈(PCA:Posterior Cerebral Artery)です。脳底動脈の末端から分岐し、テント上の後方を走行して後頭葉の大部分・視床後方部・内側側頭葉(海馬)・中脳の一部を灌流します。後頭極(黄斑領域)には中大脳動脈(MCA)末梢枝からの側副血行が届くことがあり、これが黄斑回避の血管学的基盤の一つです。
— MRIでは水平断・矢状断で鳥距溝と一次視覚野を同定する。
Weber症候群:中脳大脳脚腹側(PCA P1分枝領域)の障害で、同側動眼神経麻痺+対側片麻痺。
視床痛(Dejerine-Roussy症候群):視床外側の障害で対側の灼熱痛(慢性視床痛)。
「top of the basilar症候群」:脳底動脈先端部の閉塞で両側後頭葉・視床・中脳が同時に障害され、意識障害・皮質盲・記憶障害を生じる。
エビデンスレベル:解剖学的事実(Kandel et al. Principles of Neural Science 5th ed. 2013)。臨床的には全例で系統的随伴症状チェックが推奨される(強く推奨)。
鑑別診断と類似症候。
後頭葉症候は「見えない」「認識できない」「掴めない」のいずれかの形で発見されますが、似た症状を呈する他の病態が複数存在します。新人が最も鑑別を求められるのは同名半盲・半側空間無視・視覚失認の三者です。
| 鑑別ポイント | 同名半盲 | 半側空間無視 | 視覚失認 |
|---|---|---|---|
| 問題の本質 | 視覚入力そのものが欠損 | 空間への注意が向かない | 認識・意味づけができない |
| 病巣 | 後頭葉40%・頭頂葉30%・側頭葉25%・視索/LGN5% | 右半球(下頭頂小葉・側頭頭頂接合部) | 両側または優位側の後頭側頭領域 |
| 眼球運動誘導 | 頭を向ければ残存視野で見える | 促されれば気づくが自発的には向かない | 向きを変えても認識できない |
| 触覚での代償 | 触覚では正常に認識可能 | 触覚的無視も併発し得る | 触覚なら認識できる(視覚特異的) |
| 代表的検査 | 対座法・Humphrey視野計 | 線分抹消・時計描画・花のコピー | 物体命名・Benton Visual Retention Test |
評価尺度と採点基準。
後頭葉症候の評価は「視野→視覚認知→視覚-運動統合」の3段階で行います。すべてを一度に評価する必要はなく、ベッドサイドの粗いスクリーニングから専門評価へ段階的に進めるのが現実的です。
ベッドサイド評価と専門評価の使い分け。
NIHSS視野項目の採点基準を完全網羅。
0点(正常):対座法で4象限すべて(上耳側・上鼻側・下耳側・下鼻側)で指の動きを検出できる。両側同時刺激で消去なし。
1点(部分的半盲):1象限の視野欠損、または明らかな非対称(両側同時刺激での消去含む)。四分盲もここに含まれる。
2点(完全半盲):2象限すべて(完全な同名半盲)が見えない。黄斑回避があってもこの点数となる。
3点(両側半盲):両側性の盲または皮質盲。両眼の全視野が見えない状態。
採点上の注意:意識障害や失語で意思疎通が困難な場合は、視覚脅威反応(visual threat response)で代用評価する。検査に協力できない症例は、最も重い側を採用するのが原則(NIHSS公式マニュアル)。
課題:A4用紙にランダムに配置された40本の短い線分(左20本・右20本)をすべて抹消する。
カットオフ:左右差≥3本の見落としで半側空間無視を疑う(Albert 1973)。BIT(Behavioural Inattention Test)では中心線より左側で6本以上の脱落で陽性。
解釈のコツ:同名半盲のみの患者は時間をかければ完遂可能、半側空間無視は促しても左側に注意が向かない。所要時間と完遂度の両方を記録する。
エビデンスレベル:BITは半側空間無視の標準評価として強く推奨(SR・国際ガイドライン採用)。
課題:ターゲット顔写真と6枚の選択肢から一致する顔を選ぶ。22試行・54項目で構成。
採点範囲:合計0〜54点。41-54点=正常域、37-40点=境界、≤36点=異常域(年齢・教育歴で補正あり)。
臨床応用:右紡錘状回顔領域(FFA)病変での相貌失認のスクリーニングに有用。ただし顔の外形手がかり(輪郭・髪型)で代償できる症例もあるため、家族写真認識・有名人顔認識テストと組み合わせるのが推奨。
エビデンスレベル:標準化された神経心理検査として複数のRCT・観察研究で使用(中等度推奨)。
介入の段階・エビデンスベース。
Cochrane 2019(Pollockら)では20件のRCT(732名)を解析し、scanning trainingがQOLに対して有益な可能性(低品質エビデンス)を示しました。VRT(視覚回復訓練)・プリズム眼鏡については効果の証拠が限定的です。「やれば必ず治る」介入は現時点では存在せず、患者ごとに戦略的にアプローチする視点が必要です。
目的:転倒・衝突予防と評価。パラメータ:1日2-3回・各15分・低負荷。内容:環境調整(欠損側に物を置かない)・家族指導・対座法での視野マッピング・両側同時刺激での消去現象チェック。介入よりまず安全確保とアセスメントを優先。エビデンス:急性期ガイドライン(強く推奨)。
目的:scanning training導入。パラメータ:1日30分・週5回・最低6週間。サッケード幅は40度から開始し段階的に拡大。内容:欠損視野側への系統的サッケード訓練、読字サッケード訓練、scanning task(物品探索・地図読み)。エビデンス:Cochrane 2019でQOL改善(LOW)。
目的:scanning戦略のADL汎化。パラメータ:機内訓練30分+ADL場面30分・週5回。内容:食卓での欠損側確認・読書での行追跡・歩行時の障害物認知・調理場面・屋外歩行。プリズム眼鏡(Pelifresnel)の試行も検討。エビデンス:VRT(VERY LOW)・プリズム(LOW)で機能効果は限定的、QOLには可能性あり。
目的:就労・社会参加・運転判定。パラメータ:月1-2回のフォロー、自主訓練30分/日。内容:職場の合理的配慮(モニター配置・座席位置)・運転適性相談連携(各都道府県警)・公共交通利用訓練・補助具(読書用定規・大活字本・音声読書機)。エビデンス:個別性が高く、QOL指標(SS-QOL)で評価する(中等度推奨)。
対象:20件のRCT・732名。脳卒中後の視野欠損患者。
主要結果:scanning trainingはQOLに対して有益な可能性(LOW)、ただしADL・読字・視野そのものへの明確な効果なし。VRTはQOLに対して有益な可能性(VERY LOW、1研究19名のみ)。プリズム眼鏡はQOL・ADLへの効果不明確、軽度有害事象(頭痛・視覚混乱)あり。
臨床的含意:「治す」より「戦略を獲得する」アプローチが現実的。Pollock A, Hazelton C, Rowe FJ, et al. Cochrane Database Syst Rev. 2019;5(5):CD008388.

後頭葉損傷後の視覚障害は、見た目には現れにくく、周囲に理解されにくい症状です。STROKE LABでは、視野・視覚認知・視覚-運動統合を一つひとつ丁寧に評価し、生活場面に直結したリハビリプログラムを提案します。あなたとご家族のお話を、まずお聞かせください。
多職種連携と環境調整。
新人が連携の起点になるために。
後頭葉損傷の転帰は、単一職種の介入では大きく改善しません。Rowe(2017)も「視能訓練士の関与が早期発見・管理の鍵」と明記しており、多職種で「視覚」という機能を分担して支える発想が必要です。新人が最初に身につけるのは、自職種の役割と他職種への適切な情報伝達です。
多職種連携の役割分担。
先輩からの臨床アドバイス。
「新人のうちは、自分が見つけた所見を他職種にどう伝えるかで悩むと思います。私はカンファで『左同名半盲、対座法で再現性あり、線分抹消で左7本脱落、消去現象あり』のように『現象→検査→数値』の順で伝える練習をしていました」
「視能訓練士が自施設にいない時こそ、近隣の眼科や大学病院との連携経路を平時に確認しておくのがコツです。複視や斜視を疑った時に『どこに紹介すれば良いか』を即答できるかが分かれ目です」
「家族が『目は見えてるんでしょう?』と言ったら、それは説明のチャンスです。『目は無事ですが、脳の視覚野が一部働いていないんです』と一言添えるだけで、家族の協力度が変わります」
職種別の評価優先項目。
| 職種 | 最優先評価 | 他職種への共有事項 |
|---|---|---|
| PT | 歩行時の障害物認知・段差認知・転倒リスク | 屋内移動の安全度・付き添い必要度 |
| OT | scanning能力・ADL場面での見落とし・読字 | 食事・更衣・整容での具体的困難 |
| ST | 音読・物体命名・顔認識・書字保存の確認 | 純粋失読・相貌失認の有無、コミュニケーション戦略 |
Pitfallsと臨床判断のコツ。
後頭葉症候は「教科書通り」に出ないことが多く、新人が陥りやすい罠が複数存在します。ここでは現場で頻繁に見られる3つのつまずきポイントを整理します。
臨床判断の分岐点。
「『見えていますか?』と聞いて『見えています』と答えても安心しないでください。私は必ず物体提示と命名・触覚での代償確認の3点セットで確認するクセをつけています。Anton症候群を見逃すと転倒事故につながります」
「視野欠損の患者さんが『誰かが立っている』と訴えたら、まずCharles Bonnet症候群を疑ってください。せん妄や認知症と即断すると、不要な抗精神病薬の投与につながりかねません。意識清明・病識保持・幻視内容の複雑さがキーです」
「scanning trainingで効果が出ない時は、ADL場面に汎化していないことが多いです。机上の課題はできても食事・歩行に応用されない。最初から『本人がやりたい活動』を訓練に組み込むのが、3年目以降に身についたコツです」
予後とゴール設定。
同名半盲の自然回復はZhang(2006)の15年縦断研究で明らかにされており、6ヶ月以内に38.4%で何らかの回復、完全回復は5.3%に留まります。1ヶ月時点での回復率は50%超ですが、6ヶ月以降の大きな自然回復は限定的です。脳卒中後の永続的同名半盲は8〜10%に残ります(Goodwin 2014)。
急性期〜亜急性期は視野そのものの回復可能性を念頭に置きつつ、3ヶ月時点で視野評価を再検します。3〜6ヶ月で大きな改善がない場合は、ゴールを「残存視野の最大活用」「scanning戦略の獲得」「環境調整」へ明示的にシフトします。
家族と本人に「6ヶ月以降は完全回復より生活再建が中心になる」ことを早期に共有することで、過度な期待によるバーンアウトを防げます。具体的なゴール例:屋内自立歩行・新聞の見出し読字・食事の完食・玄関での見守り下外出など。
よくある質問(新人臨床家の疑問)。
Zhang(2006)の15年縦断研究では、6ヶ月以内に38.4%で何らかの視野回復が見られ、完全回復は5.3%でした。1ヶ月時点で回復率は50%超ですが、6ヶ月以降は限定的です。
家族には「完全回復より残存視野の活用に焦点を移す時期」を6ヶ月を目安に伝え、scanning trainingと環境調整による生活再建を提示することが現実的です。「数字で伝える・希望を残す・戦略を提示する」の3つを揃えて説明するのがコツです。
同名半盲は視野そのものが欠ける(視覚入力の問題)、半側空間無視は視野は正常だが空間への注意が向かない(注意の問題)です。鑑別の鍵は「眼球運動誘導での改善」で、無視は頭を向ければ気づきますが、半盲は目を動かしても欠損領域は見えません。
線分抹消・時計描画・花のコピーで補強し、両者の合併も多いことを念頭に置きます。3つの所見を組み合わせて、所要時間と完遂度の両方を記録するのが実践的です。
標準プロトコルは1日30分・週5回・最低6週間継続、欠損視野側への系統的サッケード40度幅から開始し段階的に拡大します。Cochrane(2019)では低品質エビデンスながらQOL改善が示されています。
新人は「机上→ADL→屋外」の汎化段階を意識し、実生活場面(食卓・読書・歩行)への般化課題を必ず組み込むことが重要です。机上だけ完遂しても生活で使えなければ意味がありません。
正面から否定せず、段階的な気づきの誘導が基本です。①安全確保(転倒・衝突予防)、②体験的気づき(物体提示と誤答の振り返り)、③家族への病態説明(失明の認識ができない病態であること)、④数週から数ヶ月かけた段階的受容を心理サポートと並行します。
瞳孔反射は正常なため「瞳孔正常=見えている」と誤解しないことも重要です。両側PCA領域・低酸素脳症の既往があれば必ず疑いましょう。
NIHSSは視野欠損が最大3点、運動野・感覚野を含まない後頭葉病変では片麻痺が出ないため、純粋な後頭葉梗塞ではスコアが低くなります。しかし読字・歩行・運転・調理などADL全般への影響は片麻痺に匹敵することがあります。
「スコアが低い=軽症」と判断せず、機能面での影響を個別に評価し、家族・多職種に視覚障害の生活影響を具体的に伝える役割が新人にも求められます。FIM・SS-QOL・読字速度・歩行時転倒回数を併用すると説得力が増します。
Rowe VIS Study(2013)では脳卒中患者の92%に何らかの視覚異常があり、約半数は自覚症状を訴えません。施設にORTがいない場合は、近隣眼科・大学病院との連携経路を事前に確認しておくことが重要です。
新人は「視野欠損を疑った時点で対座法・線分抹消を実施し、所見を主治医とORTに具体的に伝達する」役割を担います。複視・斜視の同定とプリズム処方はORTの専門領域です。「現象→検査→数値」の順で報告するのが実用的です。
STROKE LABのプログラム。
STROKE LABでは、後頭葉損傷を「視野の問題」として一元化せず、「見る・認識する・行動する」という視覚-認知-運動ネットワーク全体の問題として捉えます。視野評価・視覚認知評価・視覚-運動統合評価を組み合わせ、お一人おひとりに最適化されたプログラムを設計します。脳卒中後のリハビリで「片麻痺がないから対象外」と言われた経験があるご家族にこそ、ぜひ一度ご相談いただきたい領域です。
「左側が見えなくなった患者さんと最初に取り組むのは、『見えていないことに気づく』作業です。本人は『見落とした』としか感じていないことが多く、対座法や食事場面で『今、左半分のお皿を残しましたよ』と一緒に確認する。気づきが出れば、scanning trainingが始まります」— 作業療法士・経験15年・脳卒中認定
「家族の顔が分からなくなった方には、『顔を認識する場所だけが障害された』と説明します。声で家族を判別する戦略・名札の活用・話しかけ方の工夫を一緒に整えると、ご家族との会話量が戻ってきます。視覚障害は『見える/見えない』の二択ではないことを、ご家族にもお伝えします」— 言語聴覚士・経験12年・高次脳機能専門
あわせて読みたい:半側空間無視は、なぜ気づかないのか — 評価から介入まで。
その複雑さに、伴走させてください。

後頭葉損傷後の視覚障害は、外からは分かりにくく、ご本人もうまく言葉にできないことが多い症状です。「片麻痺はないから大丈夫」と言われても、毎日の生活で何度も壁にぶつかり、本が読めず、家族の顔が分からない不安は、当事者にしか分からない重さがあります。
私たちSTROKE LABは、視野・視覚認知・視覚-運動統合を一つひとつ丁寧に評価し、scanning trainingや環境調整、ADL再学習を組み合わせた個別プログラムをご提案しています。「治す」だけでなく「使いこなす」視点で、生活場面に根ざしたリハビリを一緒に進めていきます。
無料相談では、ご本人とご家族のお話を時間をかけてお伺いします。「どうしたらいいか分からない」段階こそ、ご相談ください。一緒に次の一歩を考えていきましょう。
代表取締役 金子 唯史
参考文献。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)














