脊髄/整形/痛みのセラピー
“あなたに合う改善の道”が
必ず見つかる
脊髄損傷・慢性疼痛・変形性関節症・めまい・ギランバレーなど
10,000例以上の臨床経験を持つ専門チームが
60分間、あなただけに向き合います
STROKE LABで期待できること
脊髄損傷・整形外科疾患・痛み・めまい・ギランバレー症候群など、多様な課題に対応
WHY US
「病院では時間が足りなかった」
その先を、ここで。
当施設には、順天堂医院や整形外科基幹病院でリーダー・主任を務めた療法士が在籍しています。脳卒中・脊髄損傷の急性期から、膝・股関節の術後リハビリ、慢性疼痛、めまいまで——病院の現場で数千例以上の患者様と向き合ってきた経験が、STROKE LABのセラピーの土台です。
病院では1回20分、週に数回が限界。「もっとじっくり診てほしかった」「自分の症状に本当に合ったリハビリなのか分からなかった」——そう感じたことはありませんか?
STROKE LABでは60分間の完全マンツーマンで、あなたの身体を多角的に評価し、病院では届かなかった”その先”へ一緒に進みます。
STROKE LABのセラピー
姿勢連鎖アプローチ — 疾患を問わず応用できる専門技術
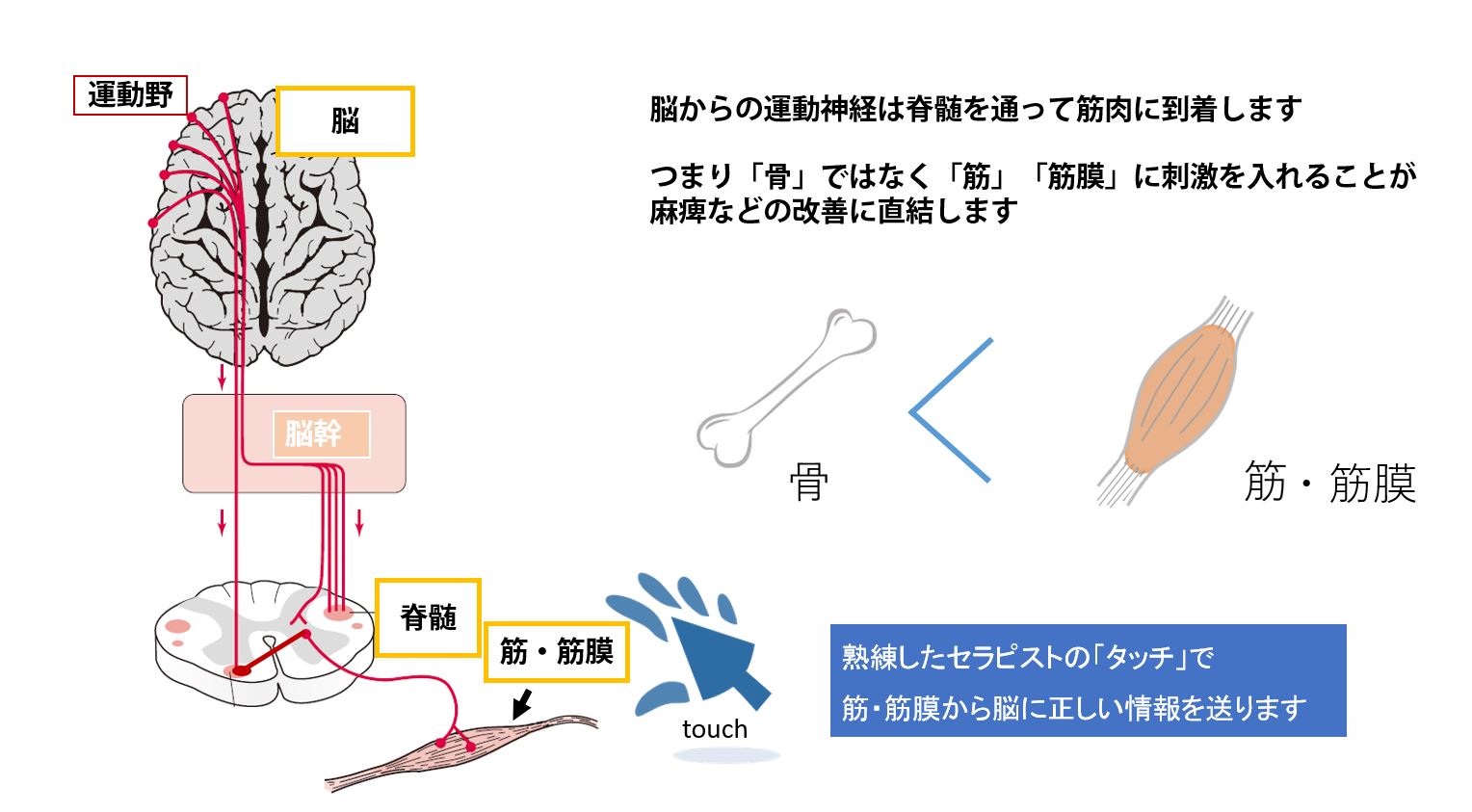
「姿勢」×「脳・脊髄」の姿勢連鎖アプローチ
一般的なマッサージや筋力トレーニングとは異なり、感覚刺激や姿勢の細かな工夫、筋・筋膜の働きを意識したサポートを行います。手足を楽に動かすには「姿勢の安定」が重要です。
「骨の形」ではなく「筋・筋膜の位置や働き」に注目し、脳からの運動指令が手足に伝わりやすくなる環境をつくります。この考え方は脳神経系に特化していますが、脊髄損傷・整形外科疾患・痛みなど多くの課題にも応用できます。

疾患に関わらず、専門的な技術でサポート
脳卒中に限らず、脊髄損傷、ギランバレー症候群、整形外科疾患や痛みによる不自由さなど、多様な課題に取り組まれている方のサポート経験が豊富です。
経験豊富なスタッフによる丁寧なタッチを通じて、脳の運動野に適切な感覚情報が伝わりやすくなるような環境づくりを行っています。

多様な道具と熟練した技術を駆使
独自の道具や体幹への工夫を通じて、姿勢のつながりを意識しやすくする取り組みを行っています。背臥位・座位・立位・歩行・ADLといった場面ごとに課題を整理し、上肢・下肢・体幹の3つの構造を中心にサポートします。
自主トレーニングも、あなた専用に設計
セラピーで共有した”ウィークポイント”を踏まえ、次回へつなげる個別メニューをご提案。ご家族が同席の際は、介助の工夫や日常で意識できるポイントも共有します。
頻度と期間は、ご一緒に決めます
パッケージ化せず、都度の評価とカウンセリングで最適なペースを検討。集中型・分散型それぞれのメリットを踏まえ、無理のないプランをご提案します。
各疾患の基礎知識
ここで取り上げる疾患以外(骨折・靭帯損傷・神経難病 等)もお気軽にご相談ください
脊髄損傷(Spinal Cord Injury: SCI)は、外傷や疾患により脊髄が損傷を受け、損傷部位以下の運動・感覚・自律神経機能に障害が生じる神経疾患です。90%以上は交通事故・転倒・スポーツなどの外傷に起因し、男女比は約2:1、好発年齢は20〜40代と60代以上の二峰性を示します。
損傷レベルと障害の関係
脊髄損傷の重症度は「どの高さで損傷されたか」によって大きく異なります。損傷レベルが高いほど障害は広範囲に及びます。
頸髄損傷(C1〜C8):四肢麻痺(テトラプレジア)。上肢・下肢・体幹すべてに影響。C4以上では横隔膜麻痺により人工呼吸器が必要になることも。C5〜C7では肩・肘の一部機能が残存し、自助具を活用したADL自立の可能性がある
胸髄損傷(T1〜T12):対麻痺(パラプレジア)。上肢機能は保たれ、損傷レベルに応じて体幹の安定性が変化。T6以上では自律神経過反射のリスクに注意が必要
腰髄・仙髄損傷(L1〜S5):下肢の部分的な筋力低下と感覚障害。歩行再建の可能性が比較的高い。膀胱直腸障害への対応が重要
完全損傷と不完全損傷
完全損傷(ASIA A):損傷レベル以下の運動・感覚機能が完全に消失。仙髄領域(S4-5)の感覚・運動が保たれない
不完全損傷(ASIA B〜D):損傷レベル以下に一部の神経機能が残存。残存する神経経路を活用したリハビリにより、機能改善の可能性がある。近年は不完全損傷の割合が増加傾向にあり、リハビリの重要性がますます高まっている
ASIA評価スケール
国際脊髄損傷学会(ISCoS)が定めるASIA評価スケールは、脊髄損傷の神経学的評価の国際標準です。運動スコア(上肢・下肢の主要10筋群を各5段階で評価、合計100点)と感覚スコア(Light Touch・Pin Prickの各皮膚分節を評価)により、損傷の高位と重症度を客観的に把握します。
主な合併症と注意点
痙縮:上位運動ニューロン損傷に伴う筋緊張亢進。姿勢や動作を妨げる一方、立位保持や移乗に活用できる場合もある
自律神経過反射:T6以上の損傷で起こりうる。膀胱充満や皮膚刺激をきっかけに急激な血圧上昇・頭痛・発汗が出現。緊急対応が必要
起立性低血圧:交感神経機能の低下により、姿勢変換時に血圧が急降下。離床訓練時の段階的な角度調整が重要
褥瘡:感覚障害と長時間の同一姿勢により発生リスクが高い。体圧分散と定期的な除圧が不可欠
神経因性膀胱:排尿管理(自己導尿・間欠的導尿)の習得がADL自立の鍵
深部静脈血栓症(DVT):下肢の不動による血栓形成リスク。弾性ストッキングや抗凝固療法で予防
リハビリテーションのアプローチ
脊髄損傷のリハビリは「残存機能の最大活用」と「二次障害の予防」を両立させることが目標です。
急性期:呼吸管理、関節拘縮予防(ROM訓練)、褥瘡予防、DVT予防、早期離床(ティルトテーブル等)
回復期:残存筋力の強化、座位バランス・移乗動作の獲得、車いす駆動訓練、ADL訓練(自助具選定を含む)、歩行再建(不完全損傷の場合)
生活期:社会復帰支援、スポーツ・レクリエーションへの参加、生涯にわたる健康管理(肩関節障害の予防、体重管理、心肺機能の維持)
不完全損傷では、残存する神経経路を介した運動学習が可能であり、体重免荷式トレッドミル訓練(BWSTT)や課題指向型訓練によって歩行能力が改善するエビデンスが蓄積されています。STROKE LABでは脳神経リハビリの知見を活かし、脊髄の残存回路を最大限に活用するアプローチを実践しています。

脊髄損傷のリハビリテーションに関する解説動画
人口の10〜20%が慢性的あるいは再発性の痛みを訴えていると推定されます。痛みが持続すると、動作を避ける傾向が生まれ、二次的な硬直や脱力感を招き、症状をさらに悪化させる悪循環に陥ることがあります。
急性疼痛と慢性疼痛の違い
急性疼痛:化学的・熱的・機械的な刺激に対する正常な生理的反応。手術や外傷、急病に伴うもの。通常は組織の回復とともに軽減する
慢性疼痛:3ヶ月以上持続または再発し、著しい精神的苦痛または機能的障害を伴う痛み。脳内の神経ネットワークが感作され、痛みに対して過敏になる「中枢性感作」が大きな要因
痛みの悪循環メカニズム
慢性疼痛では「痛み → 動作回避 → 筋力低下・関節拘縮 → さらなる痛み」という悪循環が形成されます。さらに、痛みへの不安や恐怖(運動恐怖症:キネシオフォビア)が加わると、この悪循環はますます強固になります。リハビリではこの悪循環を断ち切ることが最優先の目標です。
慢性疼痛の分類
侵害受容性疼痛:組織の損傷に起因する痛み(変形性関節症、術後痛など)
神経障害性疼痛:神経系の損傷や機能異常に起因する痛み(帯状疱疹後神経痛、糖尿病性神経障害など)。しびれ・灼熱感・電撃痛が特徴
痛覚変調性疼痛:明確な組織損傷がないにもかかわらず持続する痛み(線維筋痛症、複合性局所疼痛症候群など)。中枢性感作が主因と考えられている
慢性疼痛マネジメント
認知行動療法、段階的運動療法(Graded Exercise Therapy)、リラクゼーショントレーニングの適切な活用により、痛みへの対処がしやすくなり日常生活の幅が広がることが報告されています。STROKE LABでは徒手的アプローチと運動療法を組み合わせ、痛みの悪循環を断ち切るための包括的プログラムを提供しています。
STROKE LABのアプローチ:
・痛みのタイプ(侵害受容性/神経障害性/痛覚変調性)の鑑別に基づく個別プログラム
・筋膜リリースと姿勢調整による末梢からの疼痛軽減
・段階的な運動負荷により、運動恐怖症を克服しながら機能回復を促進
・痛みの理解(ペインニューロサイエンス教育)を通じた自己管理能力の向上

疼痛治療の一部を動画でご紹介
変形性関節症(OA)は関節で最も一般的な慢性疾患です。軟骨が破壊され、痛み・腫れ・関節可動域の制限が生じます。45歳以降に有病率が急増し、80歳以上では約35%が罹患。女性に多くみられます。
変形性関節症の分類
一次性OA:加齢に伴う関節の摩耗が主因。55〜60歳頃から発症。体重増加・筋力低下・関節不安定性が進行を加速させる
二次性OA:怪我・肥満・運動不足・遺伝・炎症性疾患など特定の誘因を伴うもの。スポーツ外傷後の若年者にも発症しうる
好発部位と特徴
膝関節(変形性膝関節症):最も多い。内側型が日本人に多く、O脚変形を伴いやすい。階段昇降時の痛みが初期症状。進行すると歩行距離が短縮
股関節(変形性股関節症):臼蓋形成不全を背景に日本人女性に多い。鼠径部痛・殿部痛が特徴。可動域制限により靴下の着脱や爪切りが困難に
手指関節:へバーデン結節(DIP関節)、ブシャール結節(PIP関節)。握力低下やつまみ動作の障害が日常生活に影響
主な臨床症状
痛み:動きで生じ、疲労で増加、安静で減少する「機械的」タイプ。進行すると安静時痛や夜間痛も出現
朝のこわばり:関節リウマチと異なり30分以内に改善することが多い
動作の制限:徐々に進行し、筋の働きの阻害と反射性拘縮が関与
関節音・軽度の腫脹:関節面の不規則な動きや関節液の貯留が原因
リハビリテーションによる管理
関節の可動性維持、筋力強化(特に大腿四頭筋・中殿筋)、有酸素運動能力の向上、適正体重の保持が主な目標です。高齢者では転倒予防も重要な課題となります。
STROKE LABのアプローチ:
・関節の動きを阻害している筋・筋膜の制限を徒手的に改善
・荷重バランスの是正により、損傷部位への過負荷を軽減
・痛みを回避するための代償動作パターンを修正し、効率的な動きを再学習
・術前リハビリ(プレハビリテーション)により、手術後の回復を促進
STROKE LABでは前庭系の適応や代償を引き出す前庭リハビリテーションに取り組んでいます。主な目標は、視線の安定性向上、姿勢の安定性サポート、めまいへの対処、日常生活動作のしやすさの支援です。
めまいの種類と原因
末梢性めまい:内耳(前庭器官)の障害。良性発作性頭位めまい症(BPPV)、前庭神経炎、メニエール病など。回転性のめまいが特徴
中枢性めまい:脳幹・小脳の障害。脳卒中後遺症、多発性硬化症など。浮動感やふらつきが持続しやすい
心因性めまい(PPPD):器質的病変が回復した後も持続する慢性的なめまい・ふらつき。不安や視覚依存が要因となる
セラピーの対象
安定している前庭病変:自然な代償過程が不十分な場合にリハビリが有用
中枢性・混合病変:末梢障害のみの方と比べ変化に制限があるが対象から除外されない
頭部外傷:包括的プログラムの一部として前庭リハビリを導入
心因性めまい(PPPD):適切な評価後に段階的な曝露療法とバランス練習を組み合わせて対応
めまいのある高齢者:視線安定運動とバランス練習の組み合わせで転倒リスク軽減
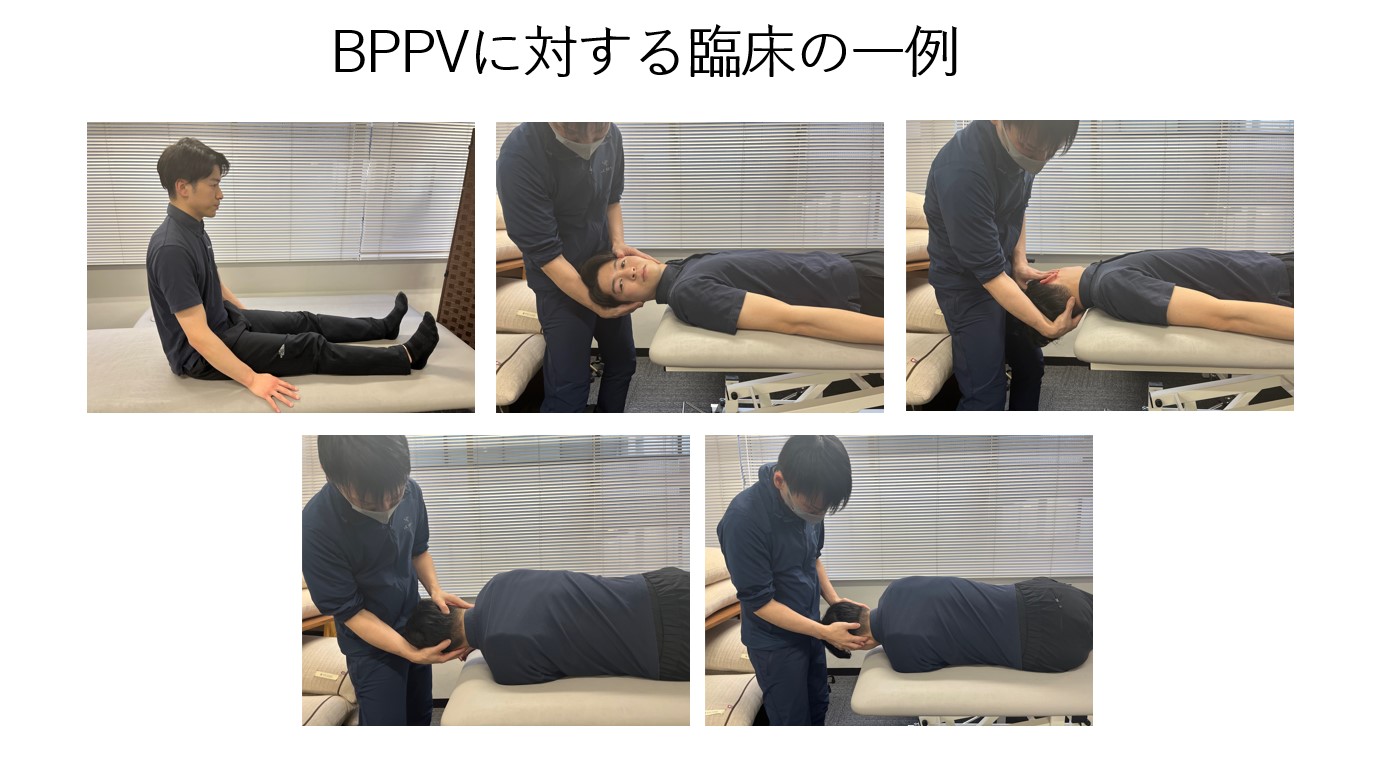
BPPV:耳石置換法(Epley法等)に加え、残存めまいに対するバランス練習が有効な場合あり
前庭リハビリの3つの柱
1. 視線安定化訓練(VOR訓練):頭部運動中に視線を安定させる能力を改善。日常生活での「ぶれ」を軽減
2. 習慣化訓練:めまいを誘発する動作を計画的に反復し、脳の過敏反応を徐々に低下させる
3. バランス訓練:視覚・体性感覚・前庭感覚の統合を改善し、姿勢安定性を向上させる



セラピーが適応でない方
メニエール病のように症状が突発的に現れる方では効果が実感しにくい場合があります。自発的なめまいや平衡の乱れが月1回以上みられる方は、専門医療機関での検査を優先されることをお勧めします。
参考:Byung In Han et al, J Clin Neurol. 2011 Dec; 7(4): 184-196.
ギランバレー症候群(GBS)は、免疫系が自分自身の末梢神経を攻撃してしまう急性の自己免疫性神経疾患です。年間発症率は10万人あたり1〜2人で、感染症(特にカンピロバクター菌やウイルス感染)をきっかけに発症することが多く、30〜50代の働き盛りにも起こりえます。
主な症状
運動障害:下肢から始まり上方へ広がる対称性の筋力低下。重症例では呼吸筋に及ぶことも
感覚障害:手袋靴下型のしびれ・感覚鈍麻、約55〜89%の方が神経障害性疼痛を経験
自律神経障害:起立性低血圧、頻脈/徐脈、発汗異常など約65%に認められる
易疲労性:退院後も約60〜80%の方が強い疲労感を訴え、長期間持続することがある
サブタイプと回復メカニズム
GBSは主にAIDP(ミエリン鞘の損傷=脱髄型)、AMAN(運動神経の軸索損傷)、AMSAN(運動+感覚神経の軸索損傷)に分類されます。脱髄型は再髄鞘化により比較的早い回復が期待できる一方、軸索型は1日約1mmの軸索再生速度がボトルネックとなり、回復に長期間を要します。サブタイプによってリハビリ戦略を変える必要があります。
急性期治療
免疫グロブリン療法(IVIg)または血漿交換療法(PE)が標準的な第一選択治療です。これらは免疫学的な神経攻撃を抑制しますが、すでに損傷した神経の修復はリハビリテーションの役割です。
リハビリテーションのポイント
GBSのリハビリでは「過用性筋力低下」の回避が最大のテーマです。再生途中の末梢神経に過負荷をかけると回復がかえって遅れるリスクがあり、神経再生のフェーズに合わせた段階的な負荷設定が不可欠です。また、末梢神経の損傷は脳の運動プログラムにも影響を与えるため、末梢の回復だけでなく脳の運動プログラム再構築も並行して進める必要があります。
STROKE LABが提供するGBSリハビリ:
・サブタイプ(AIDP/AMAN/AMSAN)の病態に合わせた個別プログラム設計
・免荷式トレッドミルを活用した歩行再建プログラム(過用リスクを最小化)
・感覚再教育による手指機能の段階的回復
・GBS特有の易疲労性に対するエネルギー配分戦略の指導
・職場復帰に向けた段階的な体力・作業能力の構築
約70〜80%の方が1年以内に日常生活レベルまで回復するとされていますが、回復の「質」と「速度」は退院後のリハビリに大きく左右されます。
▶ ギランバレー症候群のリハビリについて詳しく見る利用者様の声
リハビリは「だれと一緒に行うか」で大きく変わります
STROKE LABでは豊富な臨床経験に基づいた視点を活かし、一人ひとりに合わせた取り組みを支援しています。脊髄損傷・慢性疼痛・変形性関節症・めまい・ギランバレー症候群など、さまざまな疾患の方にご利用いただいています。成果を動画でもご確認いただけます。
はじめての方へ — よくある不安にお答えします
はい。慢性期の方でも、適切な刺激と運動学習により脳や神経の可塑性を引き出すことが可能です。脊髄損傷やギランバレー症候群の方でも、発症後年数が経過してから変化が見られたケースがあります。
はい、併用されている方が多数います。保険リハビリと自費リハビリは制度上まったく別の枠組みですので、主治医の許可があれば問題なく併用できます。
一切ありません。1回ごとの都度払い制です。ご自身のペースで、必要なだけ通っていただけます。「まず1回だけ試したい」という方も歓迎です。
お一人でも安心してお越しいただけます。ただし、ご家族が同席される場合はご自宅での介助方法もお伝えしますので、初回はご一緒にお越しいただくのがおすすめです。
月1〜2回の通院と自主トレの組み合わせプランもご提案しています。オンラインフォローアップも行っておりますので、まずはご相談ください。
はい。脊髄損傷・変形性関節症・慢性疼痛・前庭障害・ギランバレー症候群など、脳卒中以外の疾患にも幅広く対応しています。まずはお気軽にご相談ください。
はい。施設はバリアフリー対応しており、車いすのままお越しいただけます。不完全損傷の方の歩行再建から、完全損傷の方の上肢機能・座位バランス向上まで幅広く対応しています。
GBSの易疲労性は十分理解しています。セラピー中に適宜休憩を挟み、負荷量を細かく調整します。過用性筋力低下を避けるため、「頑張りすぎない」ことも重要なセラピーの一部です。
初回ご来院の流れ
初めての方も安心。無料カウンセリング20分からスタートできます。
料金について
初回や定期的に代表 金子・副代表 丸山がセラピーをチェック。担当者は基本1人制で、ご希望があれば変更にも対応可能です。
| 基本料金(税込) | |
|---|---|
| 60分 | ¥19,800 |
| 延長30分 | +¥9,900 |
| 訪問 | +¥5,500〜 |
※訪問リハビリの詳細はこちら
- ご予約はこちら
- web予約
病院で培った機能をつなぎ、可能性を広げる施設です。








