【2022年版】痙縮の原因と責任病巣は? 治療・リハビリテーション戦略/ 45人の脳卒中患者の研究


今回は痙縮の原因から最新論文までお伝えしますね。
痙性(痙縮)とは?
中枢神経系(脳または脊髄)の病変は、陽性徴候または陰性徴候として上位運動ニューロン症候群(UMNS)が生じます。
痙性は、上位運動ニューロン症候群の陽性徴候であると考えられています。
これは、下位運動ニューロン(または他の経路)への接続が失われるのではなく、下位運動ニューロン経路の抑制が失われることが原因であるためです。
これは、筋肉の制御を司る上位運動ニューロンの病変により、運動の感覚運動制御が障害されることに起因します。
そのため、中枢神経系(CNS)と筋肉の間の信号のバランスが崩れ、断続的または持続的な不随意運動として筋肉が活性化されます。
すべての筋肉は機能を維持するためにある程度の緊張を持っています。
例えば、座位や立位を維持するために抗重力筋を活性化するために、一定の筋緊張を必要とします。
痙性のある人では、受動的な動きに対して速度に依存した筋緊張の増大が見られます。
この増大は多くの日常生活の運動において阻害要因となります。
この阻害は、以下のような中枢神経系の病態に起因します。
・脳性麻痺
・多発性硬化症
・運動ニューロン疾患
・脳卒中
・低酸素性脳障害
・外傷性脳損傷
・パーキンソン病
・脊髄損傷
・脊髄圧迫
・転移/腫瘍
痙性は、体幹だけでなく、上肢や下肢にも影響を及ぼし、機能に影響を与えることがあります。
これを効果的に管理しないと、拘縮(軟部組織の変化)を引き起こし、スキンケア、快適性、衛生に影響を与え、さらに日常的な作業にも支障をきたす可能性があります。
患者によっては、立位や歩行などの機能を維持するために痙性に依存している場合があります。
そのため、痙性の管理には慎重な配慮が必要です(例:ボトックスの量が多すぎることによる支持性低下など)。
理学療法の管理としては、骨粗鬆症のリスクを減らすために体重負荷と歩行を維持し、
筋肉を強化し、循環を改善し、精神的、健康全体を促進するために、痙縮をうまく管理できるようにすることが求められます。
定義
痙性(痙縮)の記述として最もよく知られ、参照されているのは、1980年にLanceによって提唱された生理学的な定義です。
「痙縮は、上位運動ニューロン症候群の1つの構成要素として、伸張反射の過興奮性から生じる、速度依存性の緊張性伸張反射(筋緊張)の増加によって特徴づけられる運動障害である」
より最近では、Pandyanら(2005)の定義によると以下の通りです。
「上位運動ニューロン病変(UMN)に起因する、間欠的または持続的な筋肉の不随意運動として現れる感覚運動制御の障害」
感覚運動制御の障害としている点がポイントです。つまり、感覚障害や感覚入力によって痙縮が影響を受けるということです。
YouTube動画↓↓↓手の感覚入力にて痙縮が軽減し、随意運動を発揮できるようになる事が分かります。
痙性の様々な構成要素の分類
(1)内因性緊張性痙性(intrinsic tonic spasticity):伸張反射の緊張要素の亢進(緊張の高まりとして現れる)
(2) 内因性位相性痙性(intrinsic phasic spasticity):伸張反射の位相性要素の亢進(腱反射亢進やクローヌスとして現れる)
(3)外因性痙性(extrinsic spasticity):外因性の屈曲または伸展脊髄反射の亢進
疫学
脳性麻痺の90%以上
外傷性脳損傷患者の50%程度
脊髄損傷者の40%
多発性硬化症患者の37%~78%
解剖学と病因
上位運動ニューロン損傷は、脊髄内の反射弓抑制の喪失と知覚過敏をもたらします。
上位運動ニューロン損傷(UMNL)による一次障害は、自己受容性、皮膚および侵害受容性の脊髄反射に対する興奮性および抑制性の影響を制御する下行性経路が破壊されることに起因します。
抑制システム The Inhibitory System
皮質網様体路:皮質脊髄路とは別の路であり、内側網様体系の抑制システムの促進を担っています。また、背側網様体路は伸張反射と屈筋反射の抑制作用を担っています。
興奮システム The Excitatory System
球状核は内側網様体路を作り、前庭脊髄路と弱く作用して伸張反射と伸筋反射の両方に興奮性を示し、背側網様体路と同様に屈筋反射にも抑制性を示します。(例:足がビーンと伸びて、立つのが楽だが緩められず座りにくい)
病変の違いとその症状
大脳皮質病変と脊髄病変の間の徴候と症状は異なります。
正常な場合
抑制系(皮質脊髄路、背側網様体脊髄路)と興奮系(内側網様体脊髄路、前庭脊髄路)はともに動的なバランスを保っているため、脊髄への抑制は要求に応じて容易に調節されています。
皮質脊髄路の病変
皮質脊髄路は伸張反射や屈曲反射に抑制的な影響を与えますが、背側網様体路が作り出す主な抑制系はそのまま残っているので、興奮性と抑制性の影響のバランスは保たれたままです。
つまり皮質脊髄路単体の損傷では痙縮は生じないともいます。
内包病変
抑制を担う皮質脊髄路と皮質網様体路の両経路が遮断され、伸展や屈曲伸展に対する抑制が多少失われることになります。
内側網様体路と前庭神経路の興奮系がより優位となり、伸筋反射と伸張反射は促通されますが屈筋反射は抑制されます。
不全脊髄病変
症状や徴候は、部位や範囲によって異なります。抑制系が障害されると、伸張反射や伸筋反射の興奮性駆動が抑制されなくなり、屈筋反射が部分的に抑制されるようになります。
完全な脊髄損傷
脊髄上部の制御が完全に失われるため、脊髄反射は抑制されません。屈筋反射と伸筋反射の両方が抑制されないため、屈筋と伸筋の両方の痙縮を経験することがあります。
ある意味、最も痙縮の影響を受けるため、リハビリにおける管理に難渋します。
臨床徴候
身体検査では、以下のような所見が特徴的です。
肩の内転筋、肘、手首、指の屈筋、前腕の屈筋などの筋群の筋緊張が高いです。
下肢では、股関節内転筋、膝関節屈曲筋・伸展筋、足関節底屈筋・内転筋の緊張が特に顕著になります。
そして、抗重力筋が主に影響を受けます。
長趾伸筋や長趾屈筋が常に緊張しているような痙性では、靴を履くのが困難な場合があります。
痙縮は運動速度によって変化します(速度依存性)。つまり、筋肉を速く動かしたり伸ばしたりするほど、伸縮や受動的伸長に対する抵抗が大きく感じられます。
その際、①クローヌス②痙縮性同時収縮③痙縮性ジストニアが見られることがあります。
①クローヌスは、作動筋と拮抗筋の交互の筋収縮と弛緩として定義されます。
②痙縮性同時収縮(Spastic co-contraction)は、随意的な作動筋の努力の間に現れる異常な拮抗筋収縮である。
③痙縮性ジストニアは安静時に存在する筋収縮であり、伸張に対して非常に敏感な一定の臨床姿勢をもたらします。
ジャックナイフ現象:手足が最初は抵抗していたが、突然折れるような感覚になります。
ストローキング効果:拮抗筋の表面をなでることで、痙性における緊張が緩和されることがあります。
脳卒中や脳損傷後に動かさなければ、3~6週間で関節可動域が永久に失われるといわれています。
したがって、痙縮をモニタリングし、必要に応じて管理するために、評価の早い段階で痙性を確認することが重要です。
片麻痺の下肢のパターンは足関節の低屈と内反で、ハムストリングの硬直が膝の可動域を制限し、内転筋の痙縮も見られます。
上肢では、肩の内転、内旋、肘の屈曲、手首と肘の屈曲を伴う前腕の回内を生じます。

痙縮でも損傷部位によって症状が異なることが理解できるかと思います。
それでは論文を説明します。動画解説もあるので是非ご視聴ください。

カテゴリー
タイトル
●朝方や夜間に痙縮が強まるのは何故かと患者に質問され、網様体と痙縮の関連などを調べているうちに本論文に至った。
●原著はNew insights into the pathophysiology of post-stroke spasticityこちら
なぜこの論文を読もうと思ったのか?
●脳卒中後の痙縮と網様体脊髄路の関係性
内 容
痙縮と網様体脊髄路の関係性
●痙縮は脳卒中後の主な症状の一つです。それは、伸張反射の過興奮に起因する、受動的ストレッチ中の抵抗の速度依存性の増加によって特徴付けられます。しかし、過興奮性の伸張反射の根底にあるメカニズムはよく理解されていないままです。
蓄積された実験的証拠は、おそらく脳卒中後の皮質脱抑制に続発する脊髄伸展反射の下降抑制性および促進性調節の間の不均衡から、痙縮の脊髄より中枢部が起源である説を支持しています。
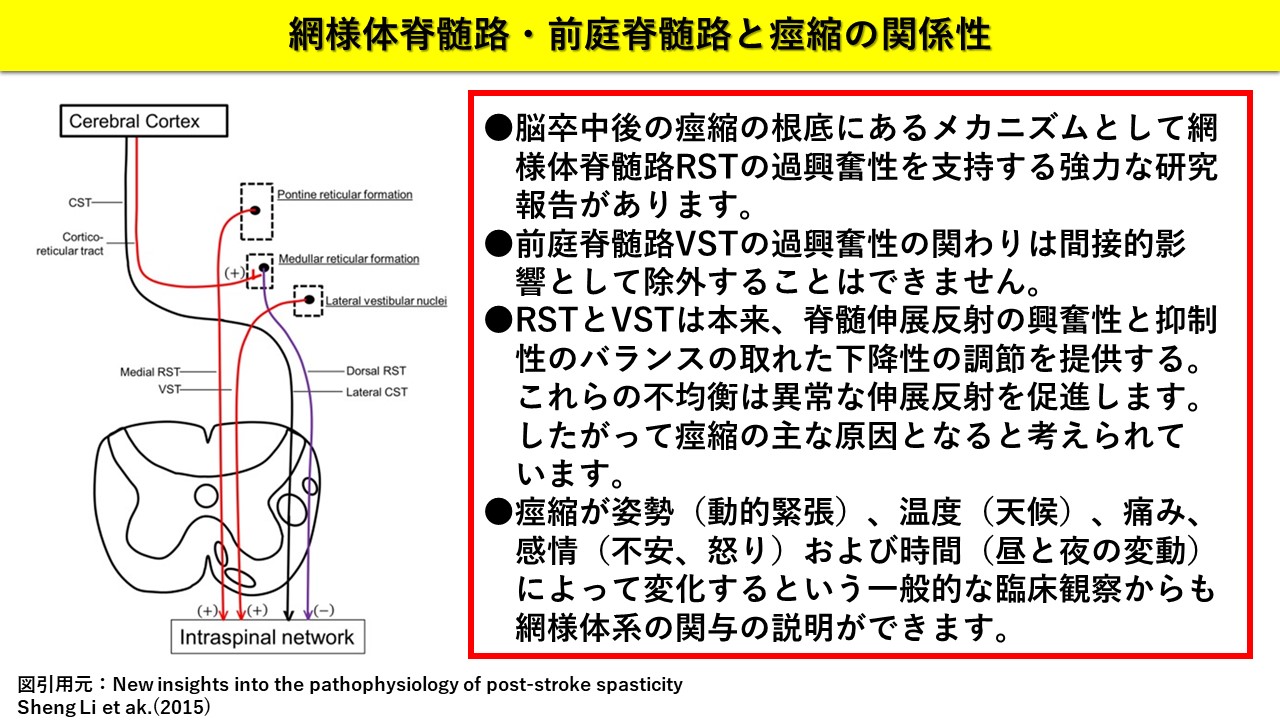
●脳卒中後の痙縮の根底にあるメカニズムとして網様体脊髄路の過興奮性を支持する強力な研究報告があります。網様体脊髄路と前提脊髄路は本来、脊髄伸展反射の興奮性と抑制性のバランスの取れた下降性の調節を提供します。
これらの不均衡は異常な伸展反射を促進します。したがって痙縮の主な原因でとなると考えられています。 前庭脊髄路の過興奮性の関わりは間接的な影響として除外することはできません。
●網様体系の痙縮への関りは、痙縮が姿勢(動的な緊張)、温度や天候(冬はきつく)、痛み、感情(不安、怒り)および時間(昼と夜の変動)によって変化するという一般的な臨床観察からも説明できます。
●痙縮の網様体脊髄路の過興奮性メカニズムは、MASなど痙縮の重症度を評価するための代替アプローチを提供することができます。
網様体脊髄路は、重力に対する関節の位置と姿勢を維持する上で重要な役割を果たしているため、その抗重力効果により上肢屈筋などの抗重力筋群に有利な神経筋バランスが変化する可能性があります。
評価としては関節の静止角度の変化によって反映される可能性があります。つまり、痙縮があるほど、関与する関節が維持する異常な静止角度が大きくなります。
●網様体脊髄路の過興奮は主要なメカニズムである可能性が高く、脊髄内ネットワーク処理の変化と末梢筋の変化は、脳卒中後の痙縮の発症に寄与する二次的で適応的な要因と言えます。
脳卒中後の痙縮の網様体メカニズムは、理論的には神経軸に沿った次の3つの病態生理学的変化と関連しています。
(1)皮質網様体路の損傷に続発する脳幹の脱抑制された網様体の過興奮
(2)過興奮性の網様体脊髄路の下降路の自発的活性化の低下を伴う投射
(3)結果として脊髄内ネットワークの変化および脊髄伸展反射の過興奮
これらの病態生理学的変化は、脳卒中後の痙縮に関連する他の臨床的特徴を少なくとも部分的に説明することができますが
未だよく研究されていない部分です。

私見・明日への臨床アイデア

●痙縮を網様体や前庭系から理解している方は比較的少ないのではないかと思われる。
痙縮を管理していく上で、十分に学習を深めたい内容であった。痙縮は日常生活と密接に関りがある。
睡眠の質や室内温度、ストレス等からも影響があり、そのような患者の生活のマネージメントもしっかり相談していきたい部分である。

カテゴリー
タイトル
●どこの脳病変が痙縮を引き起こすのか? 45人の脳卒中患者を対象とした観察研究
●原著はWhich brain lesions produce spasticity? An observational study on 45 stroke patientsこちら
なぜこの論文を読もうと思ったのか?
●痙縮は、患者の日常生活動作能力や転倒等に直接影響してくる。その痙縮の発生を予測したり、より痙縮に対し円滑に対処できるよう学習するために本論文に至る。
内 容
背景
●先行研究より報告された脳卒中後の痙縮の有病率は4〜42.6%と非常に変動があります。脳卒中患者の痙縮に対する脳病変の影響を調査した研究はほとんどありません。
●脳磁気共鳴画像法(MRI)分析と臨床評価を含む病変部位のマッピング方法を使用して、脳卒中患者の痙縮に対する病変部位の影響を調査した。
方法
●Modified Ashworth Scaleを使用して45人の脳卒中患者を評価し痙縮を測定しました。患者は次の基準を満たしていた。1)20歳以上~80歳未満2)初発の一側性脳卒中3)口頭指示理解可能4)Fugl–Meyer評価( FMA)上肢のスコア<60または下肢のスコアが<28である。
【完全版】ヒューゲルメイヤー評価/上肢編/FMA/fugl meyer assessment/脳卒中↓↓↓ https://youtu.be/kJHzElQSmvM 下肢編↓↓↓ https://youtu.be/igQNO325SuE
●痙縮は、初回評価時(2週間以内)および脳卒中発症後1、3、および6か月の時に修正されたMASを使用して評価された。
●病変部位とサイズは、MRIcronソフトウェアを使用して評価されました。
結果
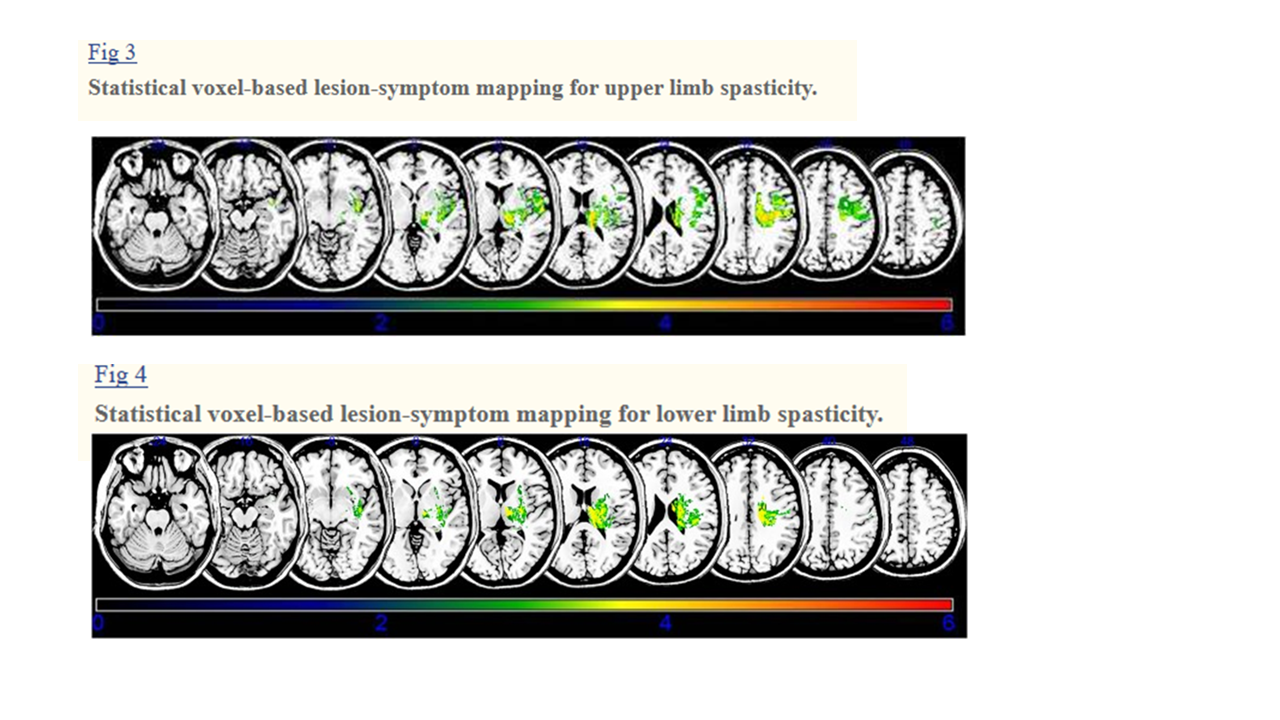
●放線冠、内包後脚、視床、被殻、運動前野および島の病変が上肢痙縮の発生と関連していた。
●放線冠、内包後脚、尾状核、視床、被殻、外包の病変は下肢痙縮の発生と関連していた。
●白質路と線条体の関与は、脳卒中患者の上肢と下肢の痙縮の発生に影響を与えます。 これらの結果はリハビリテーション戦略を計画し、脳卒中患者の痙縮の病態生理を理解するのに役立ちます。
私見・明日への臨床アイデア
●脳卒中後の痙縮をはじめ、他障害においても病態や神経生理学的理解を深めることは、患者のリハビリテーションを組み立てていく上で重要となる。基本を着実に学び、患者が障害とより良く付き合えるように関わっていきたい。
痙縮に対する自主トレーニングに役立つ動画
https://youtu.be/jpHAw3pdUog
脳卒中の動作分析 一覧はこちら
塾講師陣が個別に合わせたリハビリでサポートします

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)