【2026年版】上肢の神経学的検査|手順・MMT・腱反射の評価と解釈を徹底解説【OSCE対応】
上肢の神経学的検査は、バレー徴候・筋緊張・筋力(MMT)・腱反射・感覚(表在覚・痛覚・振動覚・固有受容覚)・協調性(鼻指鼻試験・反復拮抗運動試験)を系統的に実施することで、上位・下位運動ニューロン障害・末梢神経障害・小脳障害・脊髄後索障害を神経学的に局在診断するための基礎的かつ最重要のベッドサイド評価です。OSCEや急性期病棟・リハビリ現場での実践に必須の評価であり、本記事では手順・解釈・よくあるエラーまで臨床家目線で徹底的に解説します。
上肢の神経学的検査の実施方法を動画で確認できます。
- 目的:上位・下位運動ニューロン障害・脊髄後索障害・末梢神経障害・小脳障害を系統的に鑑別。病変の「局在診断」が最大の目標
- 評価の順序:観察 → バレー徴候 → 筋緊張 → 筋力 → 腱反射 → 感覚 → 協調性。この順を崩さないことで先入観なく評価できる
- バレー徴候:前腕の回内が出れば対側錐体路病変を示唆。目を閉じさせることで体性感覚依存による増強を確認
- 筋緊張の解釈:痙性(速度依存・UMN型)vs 固縮(歯車様・パーキンソン型)vs 低緊張(LMN型・小脳型)を区別する
- MMTグレード:0〜5の6段階。重力に抗せるか(3点以上)がキーポイント
- 腱反射の評価:亢進(UMN病変)vs 減弱(LMN・末梢神経障害)を左右比較で評価。Jendrassik法を活用
- 感覚は4モダリティ:表在覚(軽触)・痛覚(温度痛覚路=前側索)・振動覚・固有受容覚(脊髄後索)をそれぞれ独立して評価
- デルマトーム:C5(三角筋外側)・C6(母指掌側)・C7(中指)・C8(小指)・T1(内側上顆近位)が上肢の要チェックポイント
- 協調性:鼻指鼻試験でDysmetria(測定障害)・意図的振戦を評価。同側小脳病変で陽性
- 必要物品:打腱器・つまようじ(または安全ピン)・コットン・音叉(128Hz)・評価用紙
上肢神経学的検査の必要性と目的
上肢の神経学的検査は、臨床実習前のOSCE(客観的臨床能力試験)から急性期病棟・リハビリテーション現場まで、すべての医療者が習得すべき基礎技術です。「どの神経系が、どこで、どのように障害されているか」を系統的に評価することで、画像検査の前に病変の局在を推定し、リハビリ介入の優先順位を決定できます。
🔬 上肢神経学的検査が明らかにする5つの障害パターン
| 障害パターン | 主な所見 | 代表的疾患 |
|---|---|---|
| 上位運動ニューロン障害(UMN) | 痙性↑・腱反射亢進・バレー陽性・Babinski陽性(下肢) | 脳梗塞・脊髄損傷・多発性硬化症 |
| 下位運動ニューロン障害(LMN) | 筋萎縮・筋線維束攣縮・腱反射減弱〜消失・低緊張 | ALS・末梢神経障害・神経根症 |
| 末梢神経障害 | デルマトーム/末梢神経支配域の感覚障害・distal > proximalの筋力低下 | 糖尿病性神経障害・ギランバレー |
| 脊髄後索障害 | 振動覚・固有受容覚の選択的障害・感覚性運動失調 | 亜急性連合性変性症・脊髄梗塞 |
| 小脳障害 | 意図的振戦・Dysmetria・反復拮抗運動障害・低緊張 | 小脳梗塞・小脳出血・脊髄小脳変性症 |
必要物品と検査前準備
🔧 必要物品(5点)
① 打腱器(Tromner型推奨)
② つまようじまたは安全ピン(痛覚)
③ コットン・ウールまたはティッシュ(表在覚)
④ 音叉 128Hz(振動覚)
⑤ 評価用紙(左右・上下の記録用)
💡 準備のポイント
検査前に手を洗い必要に応じてPPEを着用。患者に自己紹介し検査内容を平易な言葉で説明・同意を得る。上肢を肩から手まで十分に露出させ(可能であれば上半身露出)、座位または45°背臥位で実施。既存の痛み・関節制限がないか必ず事前確認。
🔑 検査全体を通じた5大原則
① 左右比較を徹底:同一の刺激・方法で必ず左右を比較する。健側を先に評価することで患者が課題を理解しやすくなる。
② 患者はリラックスした状態で:筋緊張・腱反射は特に「完全にリラックスした状態」での評価が不可欠。力が入っていると偽陽性・偽陰性が生じる。
③ 目を閉じた状態で感覚を評価:感覚検査は視覚情報を遮断した状態で行う。
④ 胸骨で正常の基準を示す:感覚検査開始前に胸骨で刺激の強さを体験させ、患者が回答の基準を理解できるようにする。
⑤ 主訴・既往の確認:今回の発症に関連する変化のみを評価対象とする。既往の神経障害がある場合は発症前の状態と比較して解釈する。
一般的な観察(視診)― 触れる前に「見る」

| 観察項目 | 陽性の意味 | 代表的な原因 |
|---|---|---|
| 傷跡(Scars) | 脊椎・腋窩・上肢の手術歴の手がかり | 椎弓切除術・神経移植・骨折手術 |
| 筋萎縮(Wasting) | 下位運動ニューロン病変または廃用性萎縮 | ALS・神経根症・廃用症候群 |
| 振戦(Tremor) | 安静時振戦(PD)・意図的振戦(小脳)・姿勢時振戦など | パーキンソン病・本態性振戦・小脳病変 |
| 筋線維束攣縮(Fasciculation) | 局所的・不随意の筋収縮。下位運動ニューロン病変に関連 | ALS・神経根症・良性筋線維束攣縮 |
バレー徴候(錐体路徴候)― 軽度上位運動ニューロン障害の検出
バレー徴候(Barré Sign / Pronator Drift Test)― 錐体路の微細な障害を検出

| 結果 | 解釈 |
|---|---|
| 陰性 | 両腕とも回内なく保持できる → 錐体路病変の可能性は低い |
| 陽性(一側) | 患側前腕の回内が出現 → 対側(上位)錐体路の病変を示唆。腕は伸筋群が屈筋群より弱いため回内が起こる |
| 陽性(両側) | 両側に出現 → 両側性錐体路障害(頚椎症・両側MCA梗塞など)を疑う |
上位運動ニューロン(UMN)vs 下位運動ニューロン(LMN)― 鑑別の核心
神経学的検査の結果を正しく解釈するには、UMN障害とLMN障害の所見パターンの違いを体系的に理解することが不可欠です。それぞれの評価項目がどちらを示すかを一覧で把握しましょう。
| 評価項目 | UMN障害(上位:脳〜脊髄) | LMN障害(下位:前角〜末梢神経) |
|---|---|---|
| 筋の外観・安静時所見 | ||
| 筋萎縮 | 軽度(廃用性)。初期はほぼなし | 著明な筋萎縮(デネーベーション萎縮) |
| 筋線維束攣縮 | なし | あり(LMN病変の特徴的所見) |
| 筋緊張・バレー徴候 | ||
| 筋緊張 | 痙性↑(速度依存性。折り畳みナイフ現象) | 低緊張(フロッピー) |
| バレー徴候 | 陽性(前腕が回内・下垂) | 弛緩性麻痺で保持不能(別の機序) |
| 腱反射・病的反射 | ||
| 腱反射 | 亢進(3+以上・クローヌス出現) | 減弱〜消失(0〜1+) |
| ホフマン反射 | 陽性(上肢のUMN徴候) | 陰性 |
| バビンスキー反射(下肢) | 陽性(足趾が背屈・扇状に広がる) | 陰性(底屈) |
| 筋力・麻痺のパターン | ||
| 筋力低下のパターン | 上肢:伸筋・外転筋・回外筋が優先的に弱い 下肢:屈筋が弱い(伸筋は比較的保たれる) |
支配神経・神経根・前角細胞に一致した選択的弱化 |
| 麻痺の分布 | 片麻痺・対麻痺・四肢麻痺(広範) | デルマトーム・末梢神経支配域(局所的) |
| 感覚・その他 | ||
| 感覚障害 | 半身性・デルマトームに一致しない広範な障害が多い | デルマトーム(根性)または末梢神経支配域に一致 |
| 代表疾患 | 脳梗塞・脳出血・脊髄損傷・多発性硬化症 | ALS(前角)・ギランバレー(末梢神経)・頸椎ヘルニア(神経根) |
⚠️ 急性期UMN病変では腱反射が「減弱」することがある
脳卒中・急性脊髄損傷の急性期(発症直後〜数日)は「脊髄ショック」または「脳卒中後の急性期抑制」により、一時的に腱反射が消失・弛緩性麻痺を来すことがあります(LMN障害と混同されやすい)。亢進・クローヌス・痙性は数週間後から出現します。急性期の所見だけでUMN/LMNを即断せず、経時的変化を追うことが重要です。
ホフマン反射(Hoffmann Reflex)― 上肢のUMN徴候
ホフマン反射(Hoffmann Sign)― 上肢の錐体路徴候・バビンスキーの上肢版
上肢の神経根レベル対照表(C5〜T1)― 一目でわかる臨床マップ
上肢の神経根症(頸椎椎間板ヘルニア・頸椎症など)では、障害を受けた神経根レベルによって運動・感覚・腱反射の組み合わせパターンが異なります。以下の対照表を暗記することで、臨床的な根性疼痛・筋力低下のパターンから責任病巣を推定できます。
| 神経根 | 主な筋力低下 | 感覚障害部位(デルマトーム) | 腱反射の変化 | よくある原因 |
|---|---|---|---|---|
| C5 | 肩外転(三角筋)・肘屈曲(上腕二頭筋) | 三角筋下端外側・上腕外側 | 上腕二頭筋反射↓ | C4/5椎間板ヘルニア |
| C6 | 肘屈曲・手首伸展(長橈側手根伸筋) | 前腕橈側・母指〜示指掌側 | 上腕二頭筋・腕橈骨筋反射↓ | C5/6椎間板ヘルニア(最多) |
| C7 | 肘伸展(上腕三頭筋)・手首屈伸・指伸展 | 前腕背側・中指掌背側 | 上腕三頭筋反射↓ | C6/7椎間板ヘルニア(最多) |
| C8 | 指屈曲・母指屈曲・指外転(内在筋) | 前腕尺側・小指〜環指 | 変化なし(C8対応の反射なし) | C7/T1椎間板ヘルニア・Pancoast腫瘍 |
| T1 | 指の外転・内転(骨間筋)・母指対立 | 前腕内側・上腕内側下部 | 変化なし | Pancoast腫瘍・胸郭出口症候群・C8/T1ヘルニア |
①筋力低下のパターン+②デルマトームに一致した感覚障害+③腱反射の変化の3つが一致した時に神経根レベルの特定精度が上がります。例:「上腕三頭筋反射↓+肘伸展 MMT 4点+中指の感覚鈍麻」→ C7根症が強く疑われます。1つだけの所見では過剰診断になるため、必ず3要素を確認してください。
筋緊張(Muscle Tone)― 受動運動に対する抵抗を評価
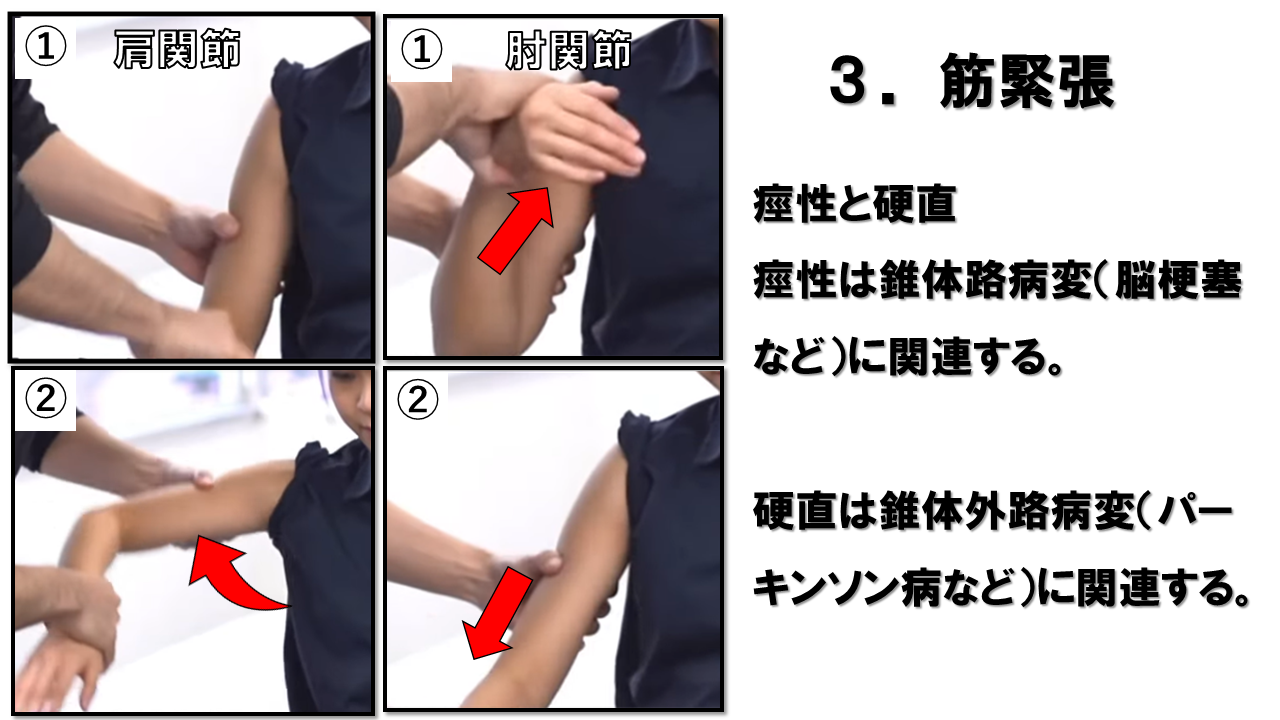
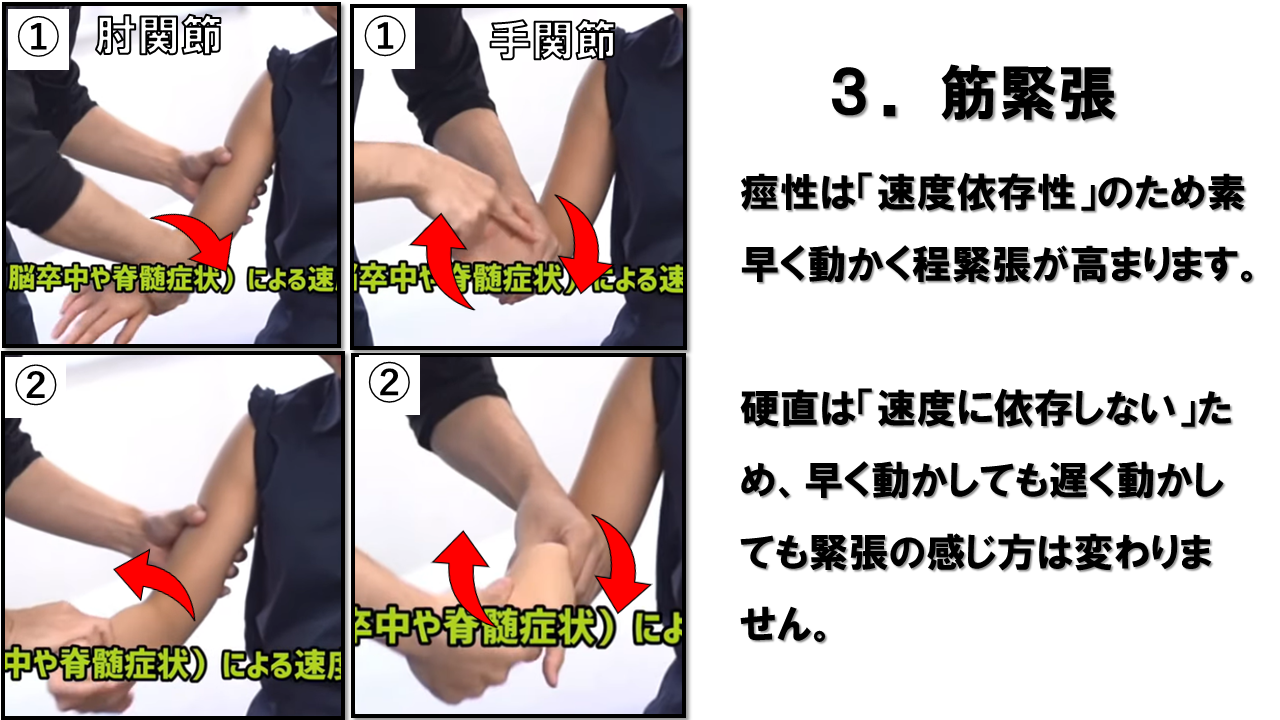
| 筋緊張の異常タイプ | 特徴 | 関連する障害 |
|---|---|---|
| 痙性(Spasticity) | 速度依存性。動かし始めに強い抵抗→ある角度で急に緩む(折り畳みナイフ現象) | UMN病変(脳卒中・脊髄損傷・CP) |
| 固縮(Rigidity) | 速度非依存性。全可動域にわたって均一な抵抗。歯車様固縮はパーキンソン型 | パーキンソン病・大脳基底核障害 |
| 低緊張(Hypotonia) | 関節がぐにゃりと感じる。受動運動への抵抗が著しく低下 | LMN病変・小脳障害・筋疾患 |
| 正常 | 全可動域でなめらかで均一な抵抗感(わずかな粘性) | — |
筋力検査(MMT)― 神経支配レベルと対応させながら評価する
💡 MMTグレードの基準(MRC Scale)― 必ず暗記する6段階
| Grade | 基準 | 臨床的意味 |
|---|---|---|
| 5 | 正常。最大抵抗に抗して完全可動域を動かせる | 正常筋力 |
| 4 | ある程度の抵抗に抗して完全可動域を動かせる | 軽度の筋力低下 |
| 3 | 重力に抗して完全可動域を動かせるが、抵抗に抗せない | 中等度筋力低下 |
| 2 | 重力を除去した状態でのみ完全可動域を動かせる | 重度筋力低下 |
| 1 | わずかな筋収縮が触知・視認できるが関節運動なし(Trace) | ほぼ完全麻痺 |
| 0 | 全く収縮なし(Zero) | 完全麻痺 |
⚠️ MMT実施の3つの共通原則
① 関節の近位固定:評価したい関節の近位側を固定し、代償動作を防ぐ。固定が不十分だと他の筋群が代わりに働き筋力が過大評価される。
② 片側ずつ評価・左右比較:健側から評価することで患者が課題を理解しやすくなる。左右差がMMTの核心的情報。
③ 動作の見本を見せる:患者に伝わりやすい言葉の指示と同時に、評価者自身が同じ動作をしながら示すことで理解を促す。
肩関節外転 C5 / 腋窩神経

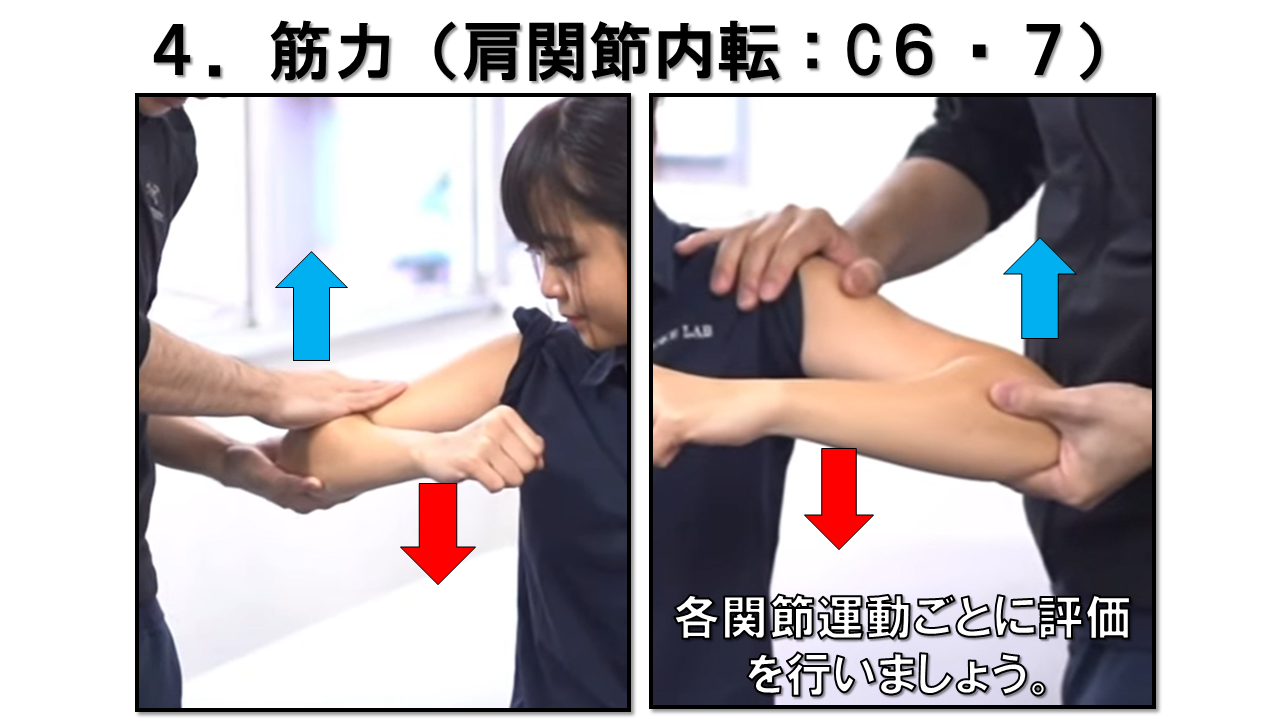
肩関節内転 C6/7 / 胸背神経・胸神経
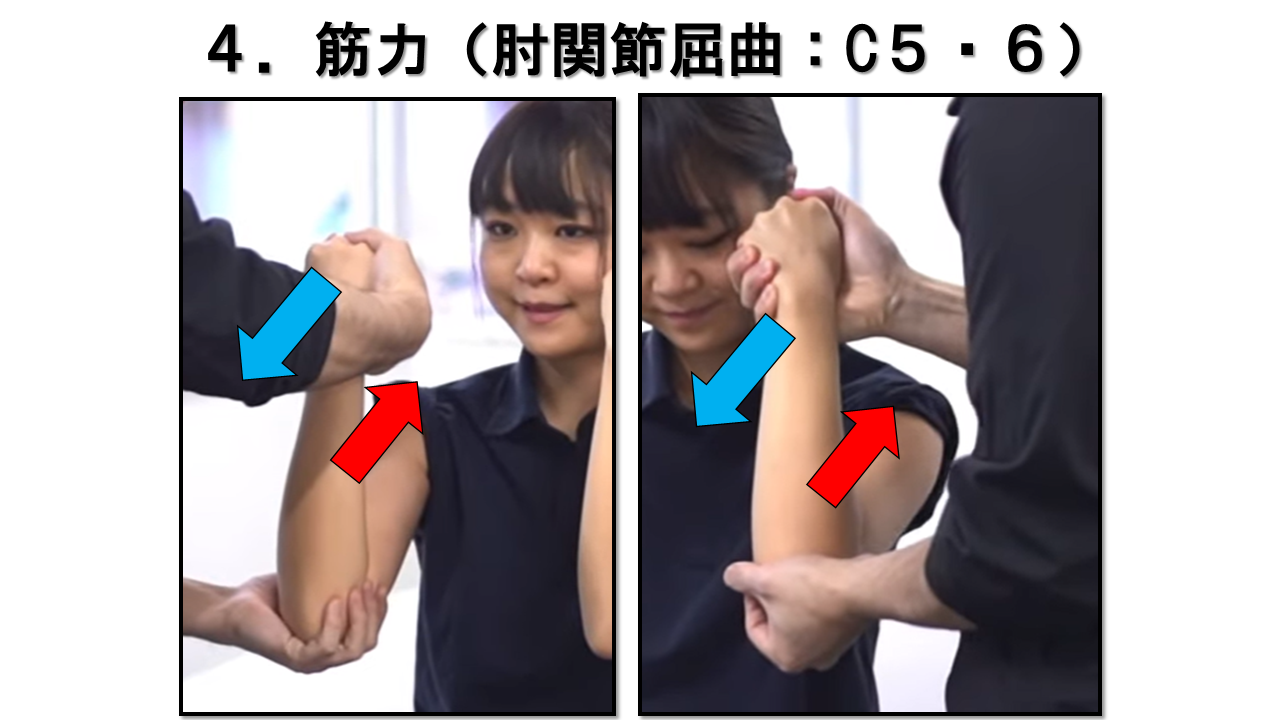
肘関節屈曲 C5/6 / 筋皮神経・橈骨神経
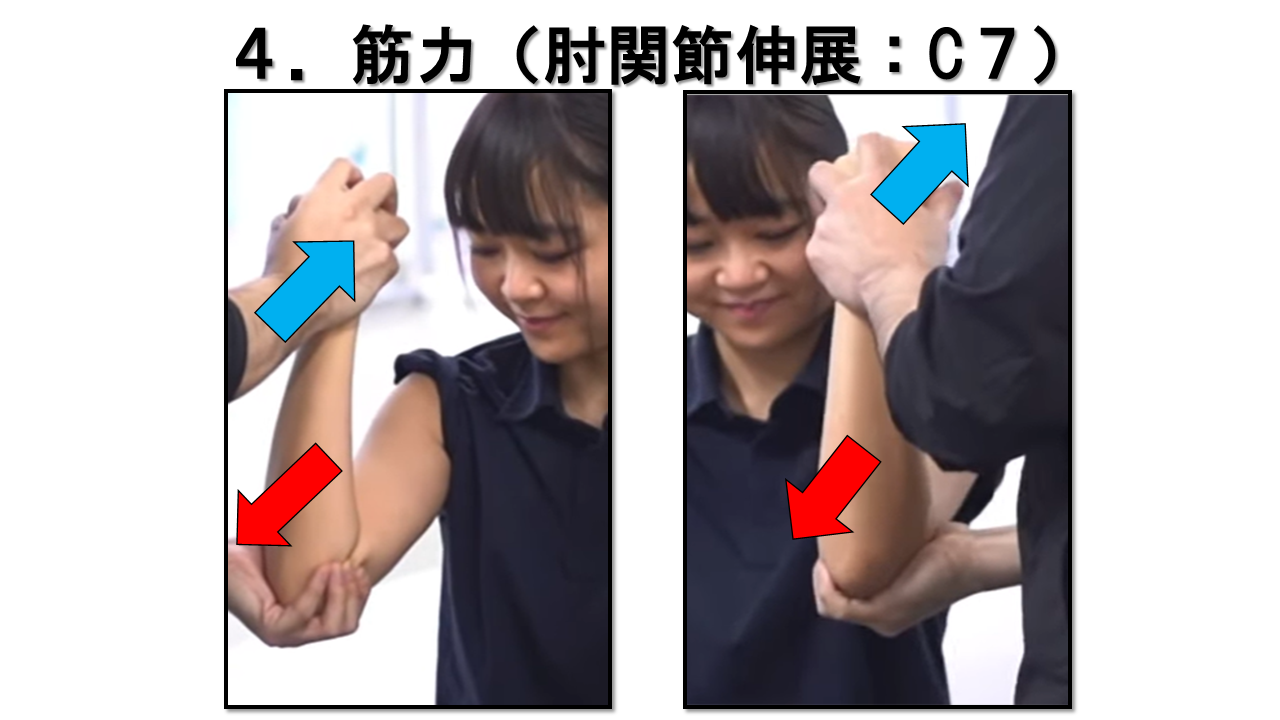
肘関節伸展 C7 / 橈骨神経
手首の伸展 C6/7 / 橈骨神経(後骨間神経)

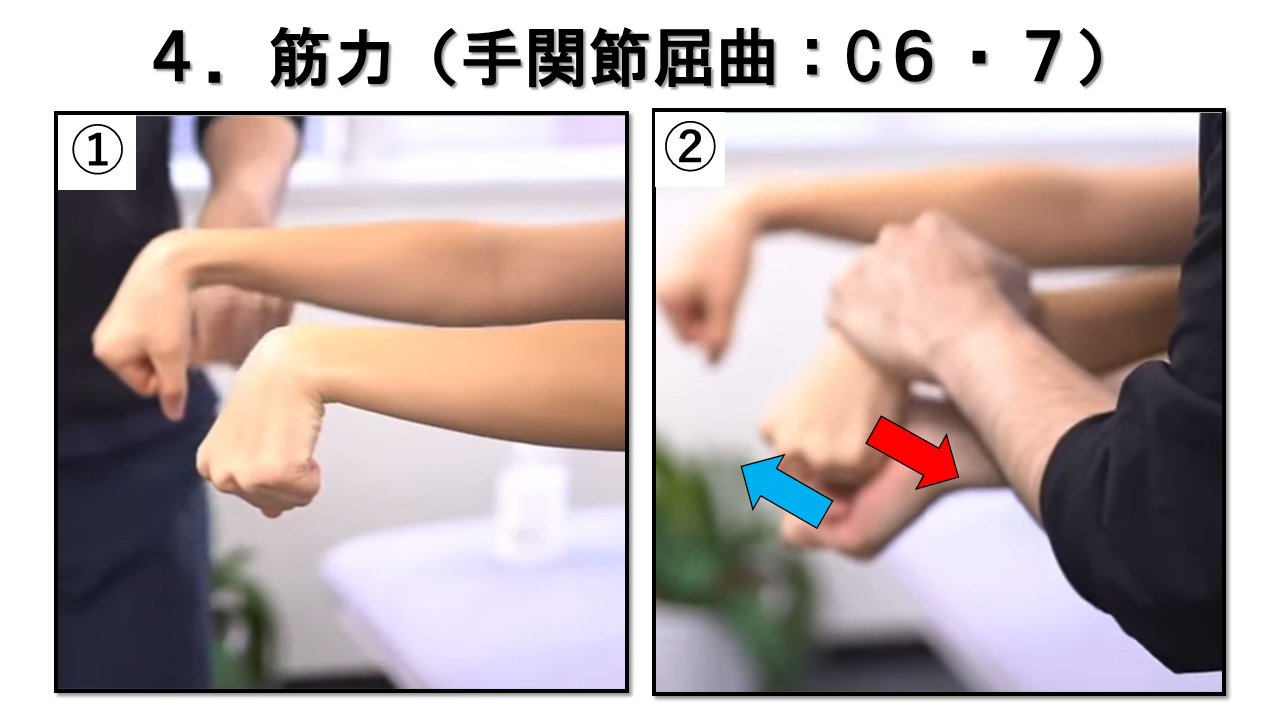
手首の屈曲 C6/7 / 正中神経・尺骨神経
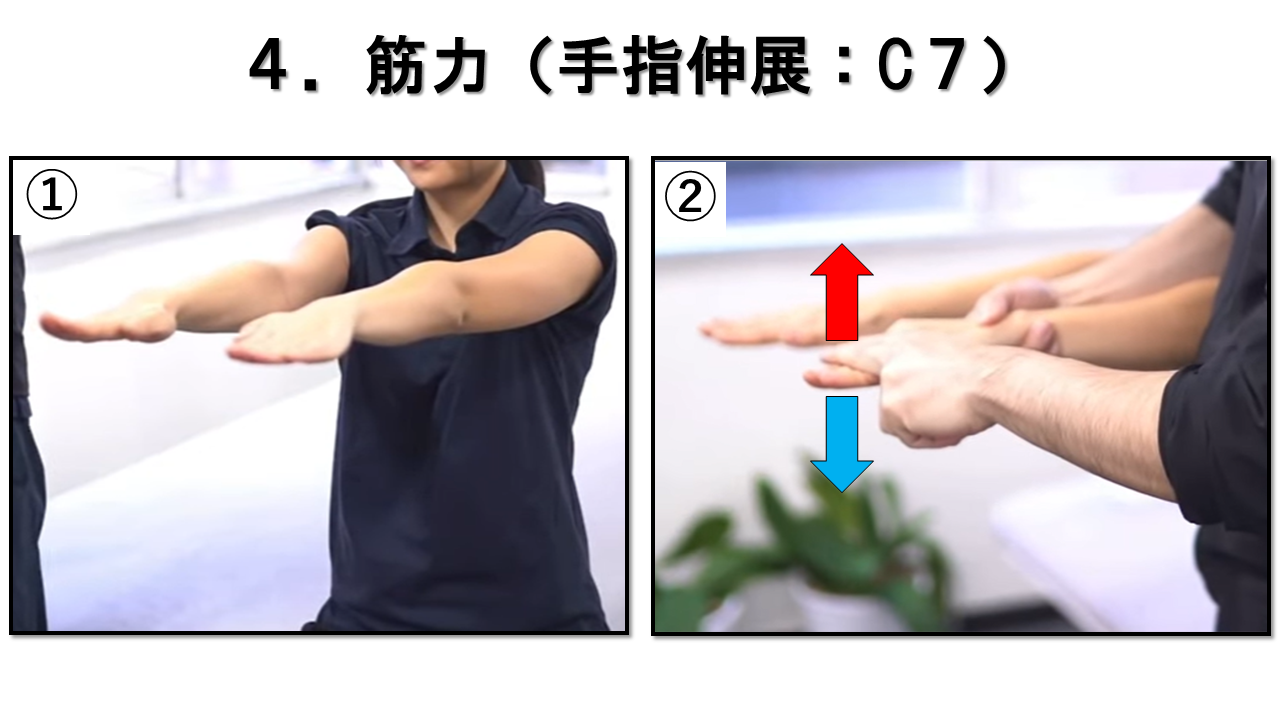
指の伸展 C7 / 橈骨神経(後骨間神経)
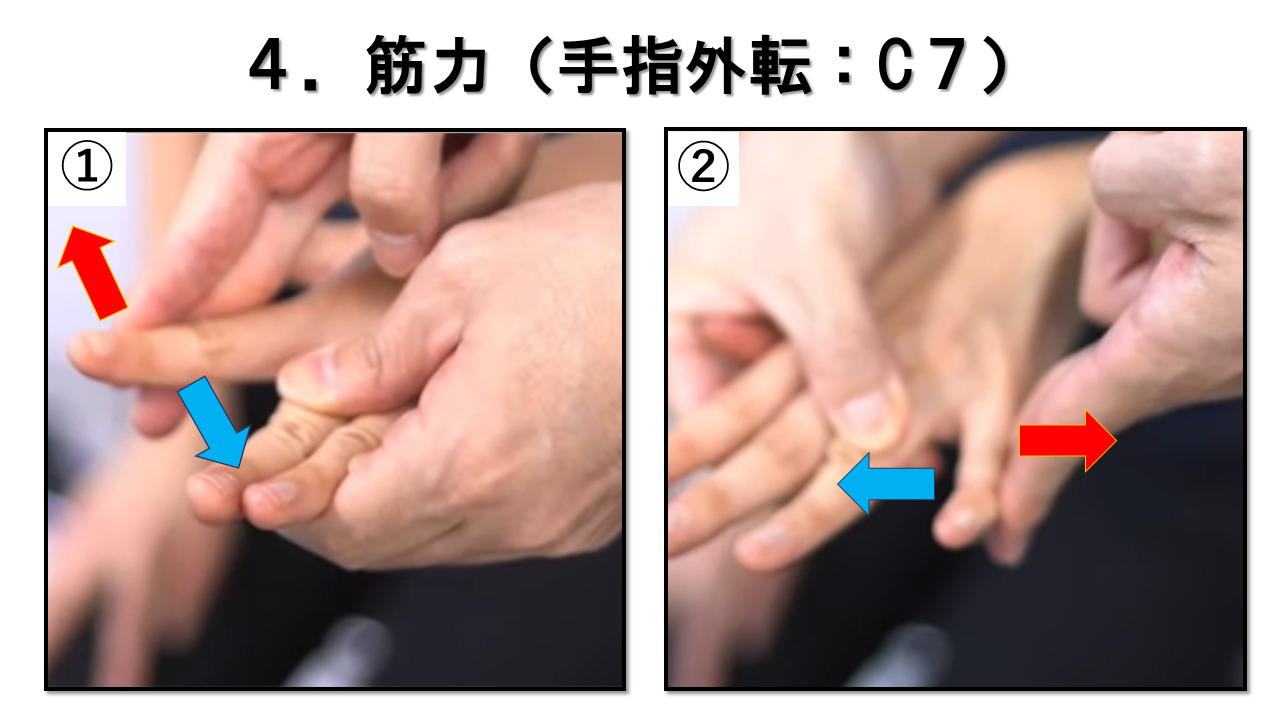
指の外転 T1 / 尺骨神経
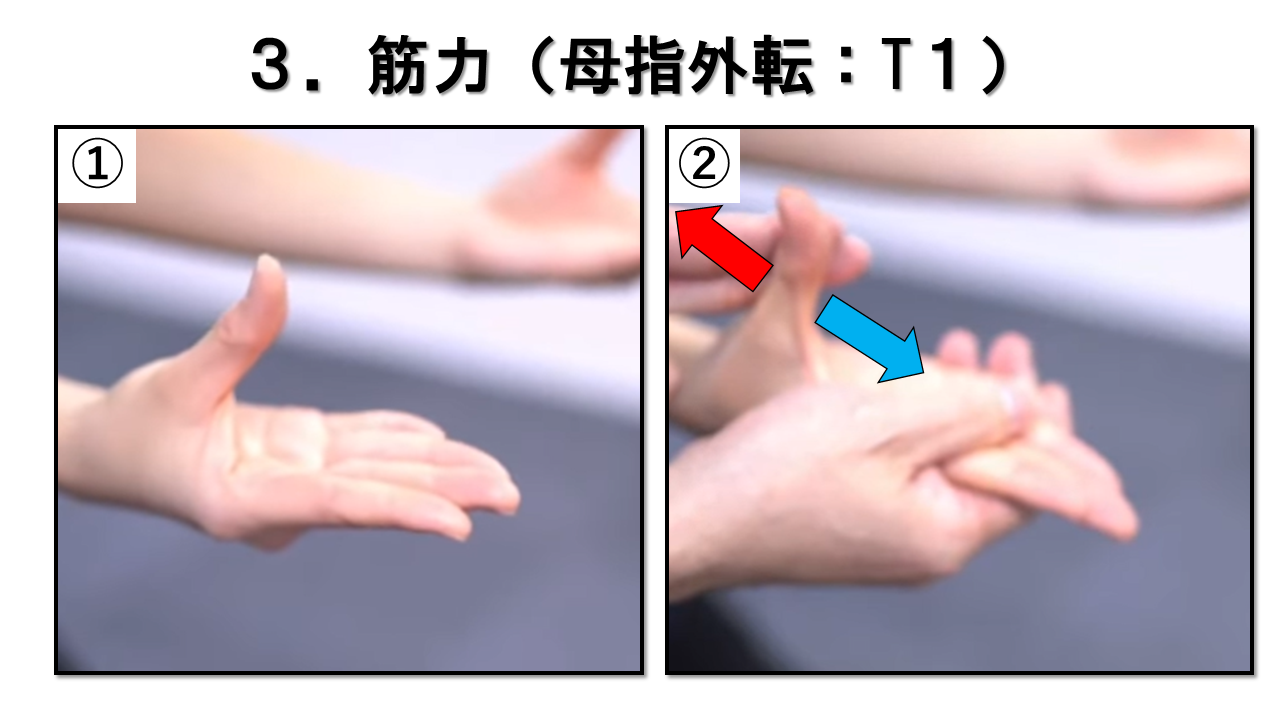
母指の外転 T1 / 正中神経(短母指外転筋)
腱反射(Deep Tendon Reflexes)― 上位・下位ニューロン障害の鑑別に直結
📊 腱反射の評価スケール(MRC分類)
| グレード | 所見 | 臨床的意義 |
|---|---|---|
| 0 | 反射なし(強化操作後も消失) | LMN病変・末梢神経障害 |
| 1+ | わずかな反射(減弱) | LMN病変またはその境界 |
| 2+ | 正常 | 正常 |
| 3+ | 亢進(クローヌスなし) | UMN病変・緊張・不安 |
| 4+ | 著明亢進(クローヌスあり) | UMN病変(重度) |
Jendrassik法(強化操作):反射が確認できない場合は、患者に歯を食いしばる・他の部位の筋力を発揮するよう指示しながら同時に腱を叩く。γ運動ニューロンの活動が高まり、反射が出やすくなる。
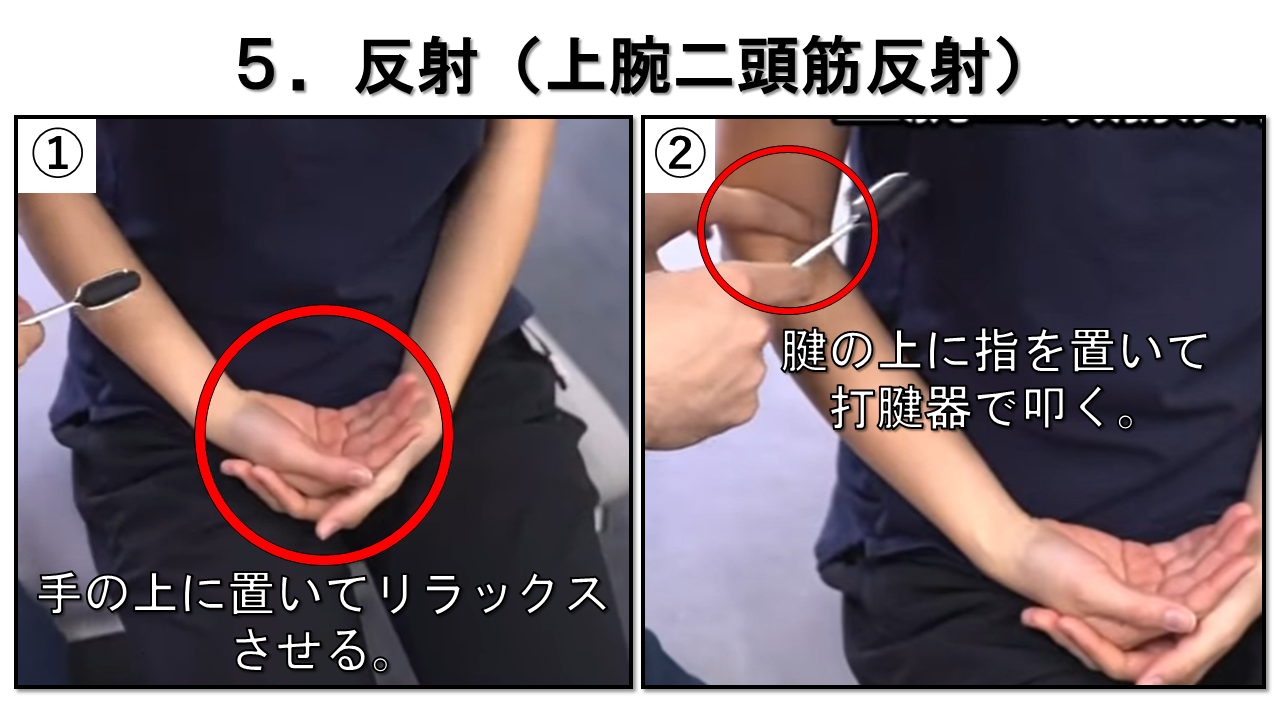
上腕二頭筋反射 C5/6 / 筋皮神経
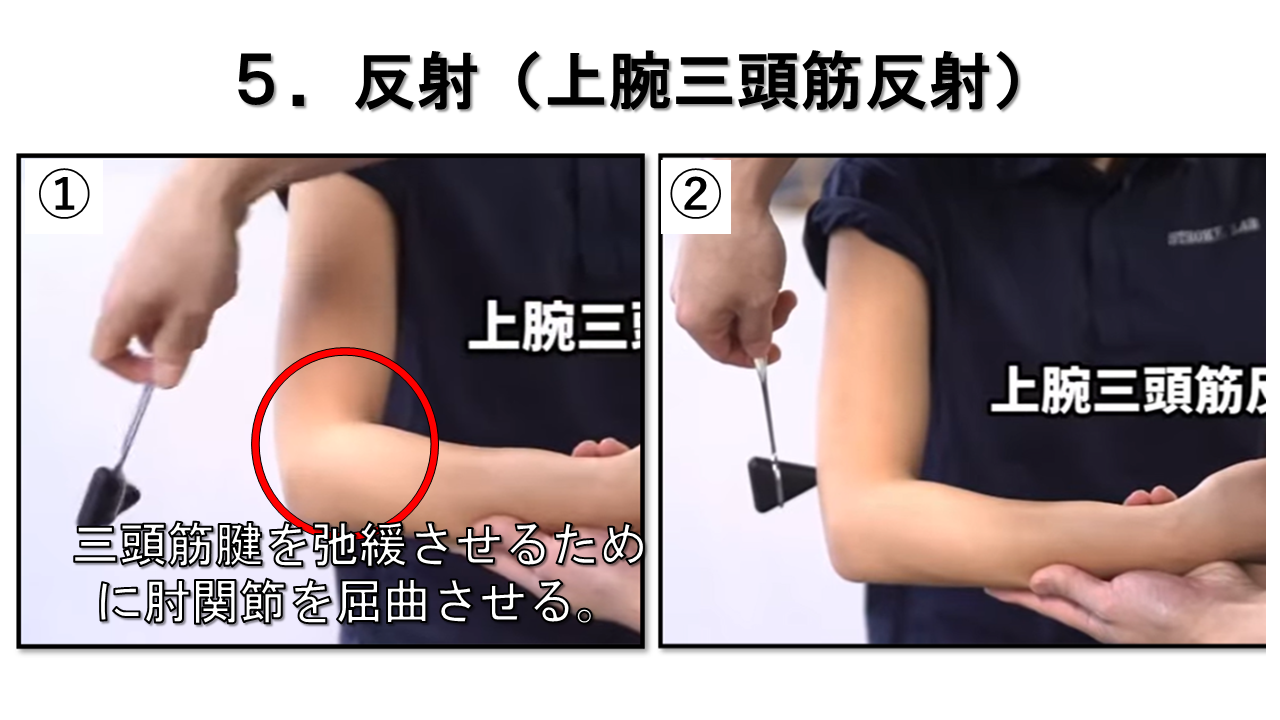
上腕三頭筋反射 C7 / 橈骨神経
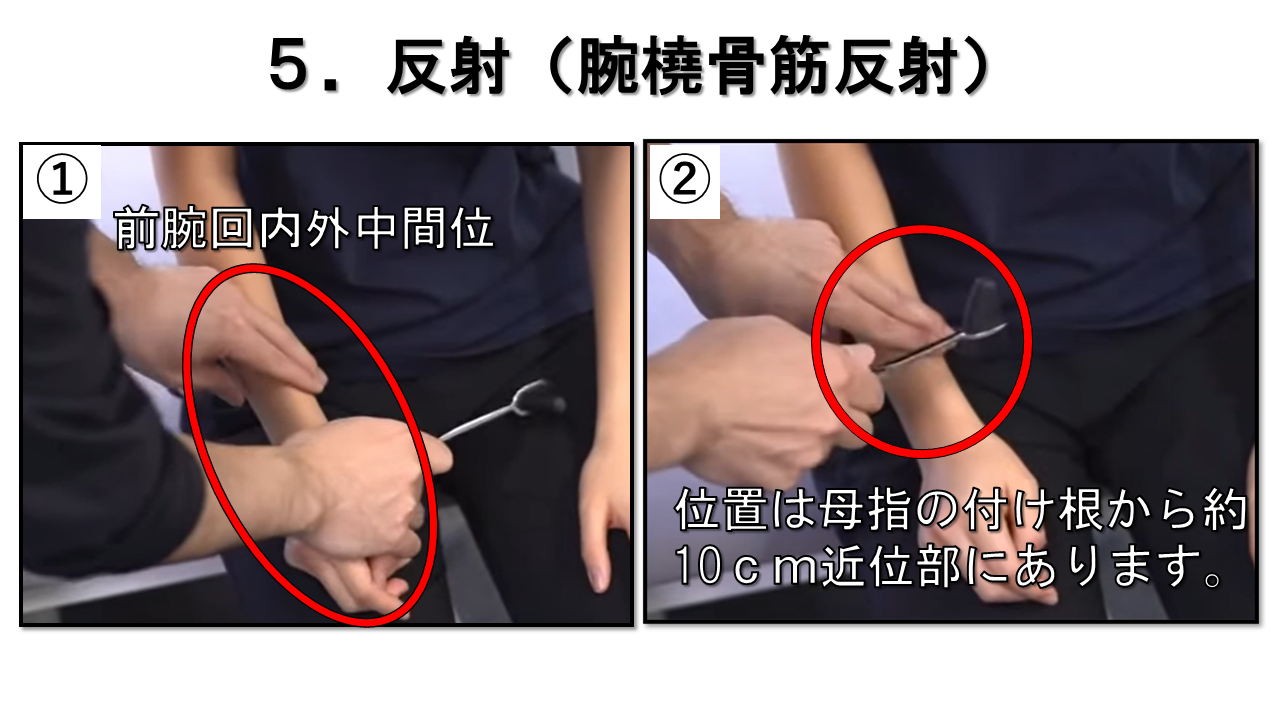
腕橈骨筋反射(橈骨骨膜反射) C5/6 / 橈骨神経
感覚検査(4モダリティ + デルマトーム)― 病変局在診断の核心
🧠 感覚系の伝導路と評価モダリティの対応
感覚検査では、評価するモダリティごとに通る伝導路(脊髄での走行)が異なることが最大の臨床的意義です。脊髄の「どこが障害されているか」によって、障害されるモダリティが異なります。
コットン・ウール / ティッシュ
つまようじ / 安全ピン先端
音叉 128Hz
指による他動運動
| 障害部位 | 障害されるモダリティ | 保たれるモダリティ | 代表疾患 |
|---|---|---|---|
| 脊髄の障害パターン | |||
| 後索障害 | 振動覚・固有受容覚(同側) | 痛覚・温度覚(対側) | 亜急性連合性変性症・MS |
| 前側索障害 | 痛覚・温度覚(対側) | 振動覚・固有受容覚(同側) | 脊髄前動脈症候群・Brown-Séquard |
| 脊髄半側断絶(Brown-Séquard) | 同側後索 + 対側前側索の複合 | — | 外傷性脊髄損傷 |
| 末梢神経・神経根の障害パターン | |||
| 末梢神経障害(多発性) | 全モダリティ(distal優位・手袋靴下型) | 近位部は比較的保たれる | 糖尿病性神経障害・ギランバレー |
| 神経根症(単根性) | デルマトームに一致したすべてのモダリティ | 隣接デルマトームは保たれる | 頸椎椎間板ヘルニア |
上肢のデルマトーム(皮膚分節)― 評価ポイントの覚え方

外側
掌側
掌側
掌側
近位内側面
⚠️ デルマトーム評価の3大注意点
① 分節境界近くで評価しない:各デルマトームの境界近傍は隣接分節との重複域であるため、偽陰性・偽陽性が生じやすい。各分節の中心部で評価することが重要。
② 個人差が大きい:デルマトームの境界は個人差が大きく、教科書の図はあくまで代表例。感覚検査の結果は他の所見(MMT・腱反射)と統合して解釈する。
③ 今回の発症前との比較:既往の末梢神経障害・手根管症候群などがあれば、今回の発症前から感覚障害が存在する可能性がある。「今回の症状」だけを評価対象とする。
表在覚(軽触覚)― コットンウール / ティッシュで評価

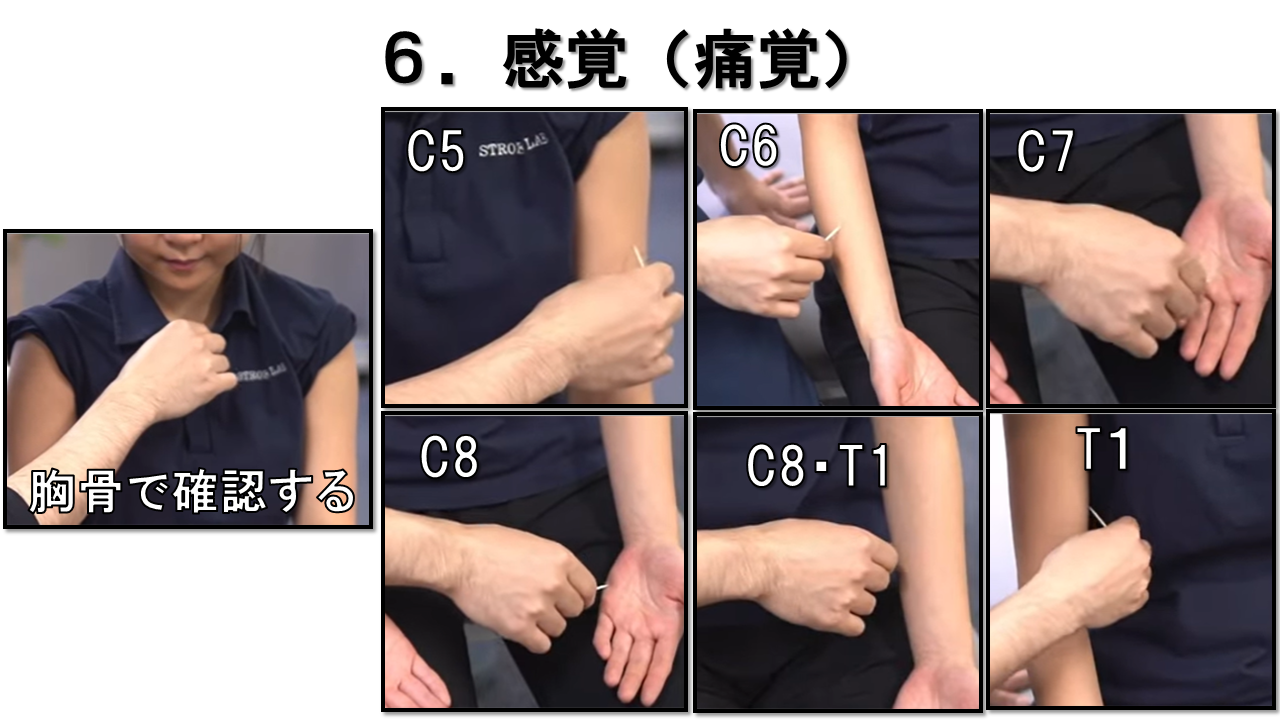
痛覚 ― つまようじ / 安全ピンで評価
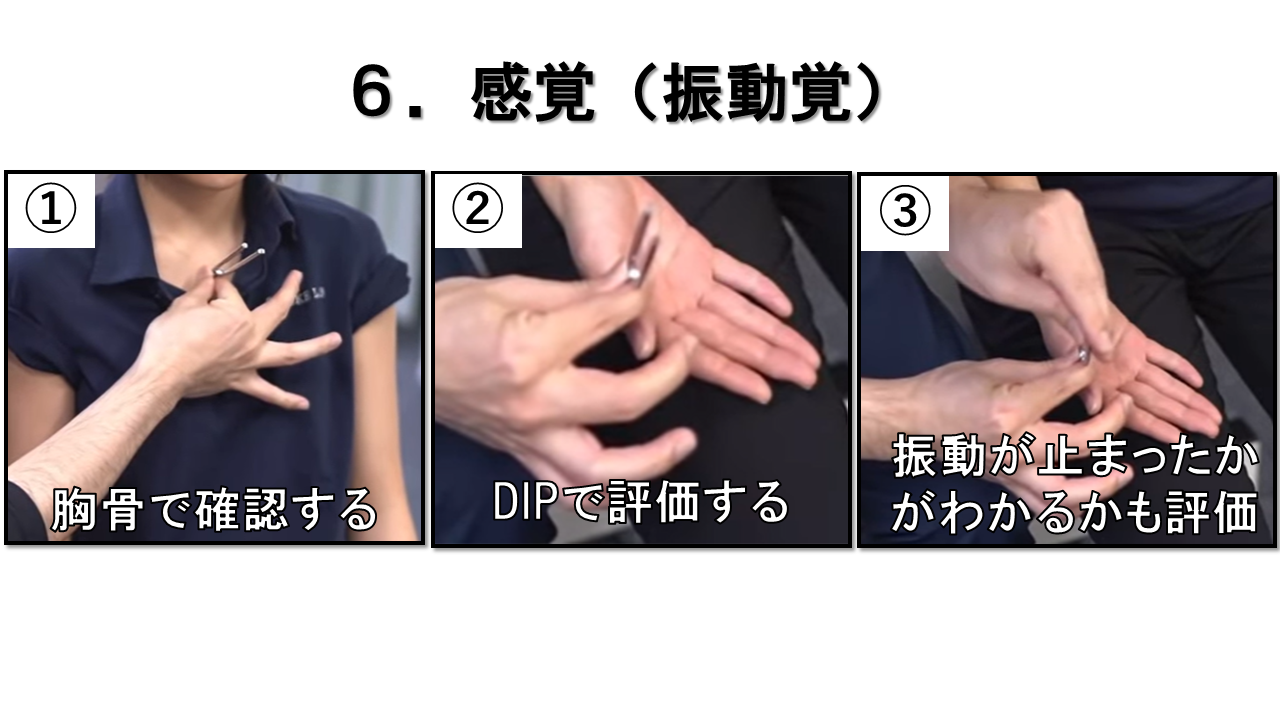
振動覚 ― 128Hz音叉で評価
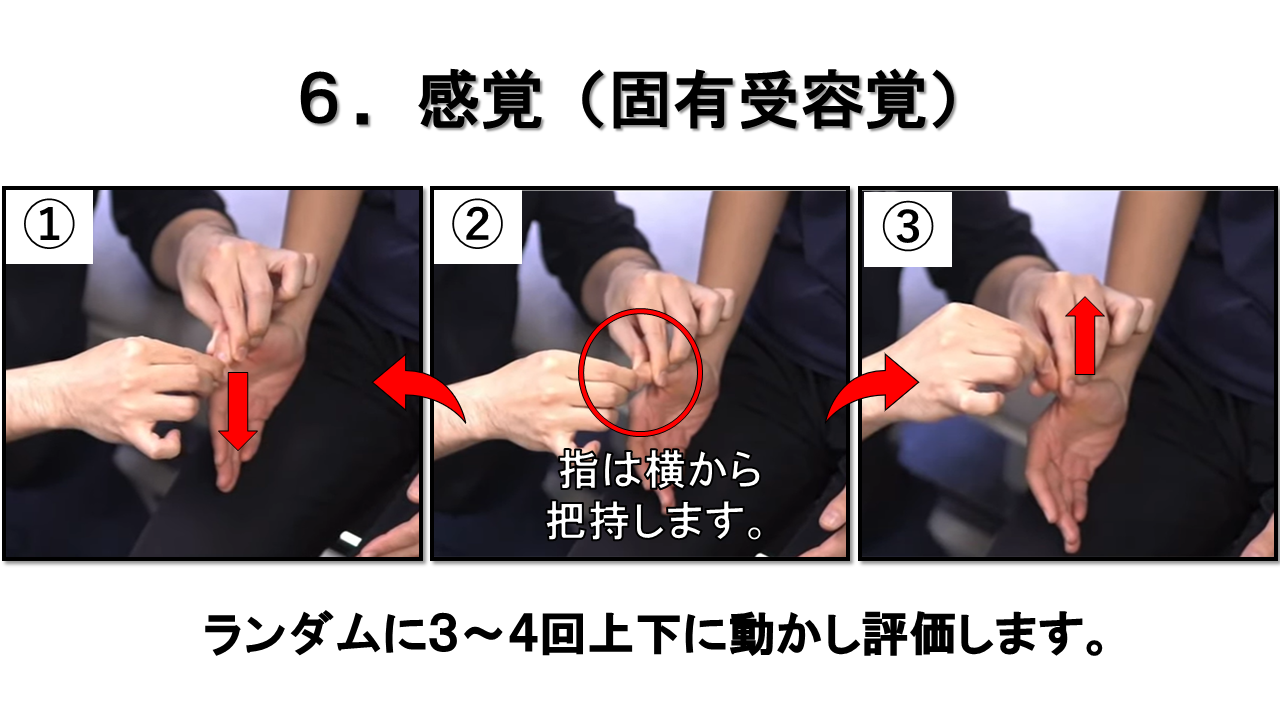
固有受容覚(関節位置覚)― 母指他動運動で評価
協調性検査 ― 小脳機能の系統的評価
🧠 小脳障害の6徴候(DANISH)
- Dysdiadochokinesia(反復拮抗運動障害):素早い交互運動ができない → 反復拮抗運動試験で検出
- Ataxia(運動失調):四肢・体幹・歩行のぎこちない動き(広基底・千鳥足)
- Nystagmus(眼振):注視方向性眼振が特徴。方向固定性は末梢前庭と異なる
- Intention Tremor(意図的振戦):動作の終点に近づくほど増強する低周波粗大振戦 → 鼻指鼻試験で検出
- Speech disorder(構音障害):断綴性言語(スキャンニングスピーチ)・爆発性言語
- Hypotonia(筋緊張低下):腱反射の振り子様反応と合わせて出現することあり
※ Dysmetria(測定障害:目標の行き過ぎ/手前止まり)は別項目として重要な小脳徴候ですが、DANISHの「D」はDysdiadochokinesia(反復拮抗運動障害)を指します。混同しないよう注意してください。
鼻指鼻試験(Finger-Nose-Finger Test)― 測定障害・意図的振戦の検出

⚠️ 意図的振戦 vs 動作時振戦の鑑別
意図的振戦(小脳型):動作の終点(ゴール)に近づくほど増強する振戦(低周波・粗大)。検査者の指に近づいた瞬間に最も目立つ。
動作時振戦:動作全体を通じて一定の振幅で生じる振戦(本態性振戦など)。終点での増強はない。
安静時振戦:安静時に最大。動かすと減弱(パーキンソン病型)。鼻指鼻試験中は軽減することが多い。
反復拮抗運動試験(Dysdiadochokinesis Test)― 素早い交互運動の障害を検出

正常:一定の速度・リズムで滑らかに交互運動ができる。
異常(Dysdiadochokinesia):動きが遅い・リズムが不規則・振幅がバラバラ・途中で乱れが生じる。
重要:同側の小脳半球病変で陽性(小脳障害は同側性。脳幹梗塞では対側性になることもある)。
ロンベルグ試験 ― 感覚性運動失調と前庭障害の鑑別
ロンベルグ試験(Romberg Test)― 後索機能と前庭機能の評価
| 結果のパターン | 開眼 | 閉眼 | 示唆する病態 |
|---|---|---|---|
| 正常 | 安定 | 安定(わずかな動揺は正常) | 問題なし |
| ロンベルグ陽性 | 安定(または軽度不安定) | 著明な動揺・転倒 | 後索障害(感覚性運動失調)・前庭障害 |
| 開眼でも不安定 | 不安定 | さらに不安定 | 小脳性運動失調(開眼で視覚補正が困難) |
臨床ケーススタディ ― 神経学的評価の統合的解釈
📋 症例A:60歳男性、右頸部痛+右母指・示指のしびれ ― 頸椎C5/6椎間板ヘルニア疑い
| 検査項目 | 結果 | 解釈 |
|---|---|---|
| バレー徴候 | 右腕に軽度の回内 → 陽性 | 右側錐体路への軽度の影響(C5/6ヘルニアによる脊髄症合併の可能性) |
| MMT 肩外転(C5) | 右 4点・左 5点 | 右C5根に関連する三角筋の軽度弱化 |
| MMT 肘屈曲(C5/6) | 右 4点・左 5点 | 右上腕二頭筋の軽度弱化 → C6根を示唆 |
| 腕橈骨筋反射(C5/6) | 右 1+・左 2+ | 右C6根の障害を示唆 |
| 上腕二頭筋反射(C5/6) | 右 1+・左 2+ | 同上 |
| 感覚(C6域:母指・示指) | 右に鈍麻あり | C6デルマトームに一致 → C5/6ヘルニア強く示唆 |
| 振動覚(母指IP関節) | 右に軽度低下 | 後索への影響または末梢性 |
| ホフマン反射 | 右 陽性・左 陰性 | 脊髄症合併の可能性あり → MRIで脊髄圧迫確認が必要 |
総合解釈:右C6神経根障害(肘屈曲弱化・腕橈骨筋反射↓・母指〜示指感覚障害)の典型像。ホフマン陽性の出現から脊髄症(UMN)の合併も疑われ、MRI精査が緊急に必要。PTとしての初期対応:①頸椎の過度な�dicción・伸展を避けるポジショニング、②Spurling試験(神経根引き出し試験)による症状再現確認、③手術適応か保存療法かの医師への情報提供。
📋 症例B:72歳女性、右片麻痺・構音障害が急性発症 ― 右中大脳動脈梗塞後の上肢評価
| 検査項目 | 結果 | 解釈 |
|---|---|---|
| バレー徴候 | 右腕が即時回内・下垂 → 強陽性 | 右UMN障害(左大脳の右体側支配)。急性期の典型的所見 |
| 筋緊張 | 右上肢 低緊張(急性期) | 脳卒中急性期は一時的に低緊張。数週でUMN型痙性に変化 |
| MMT 右上肢全般 | 肩外転 2・肘屈曲 1・手首伸展 1・指伸展 0 | 遠位部ほど重度の弱化(UMN型:遠位伸筋が最も弱い) |
| 腱反射(右) | 急性期は1+(低下) | 脊髄ショックに類似した急性期抑制。数週後に亢進が予想される |
| 感覚(右半身) | 表在覚・振動覚とも1点(鈍麻) | 内包後脚の障害で感覚路・運動路が同時に障害 |
| 協調性 | 右上肢:評価困難(麻痺重度のため) | MMT 0〜1点では協調性検査は実施困難 |
リハビリへの活用:MMT 遠位 0点・近位 2点から、近位部残存機能を活かした早期リハビリが優先。肩甲帯の選択的運動(重力除去位での肩外転)から開始。感覚鈍麻を考慮したフィードバック補助と視覚代替の積極活用。NIHSSと本評価を組み合わせた包括的な機能評価で医師・OT・STと介入計画を共有する。
OSCE対策チェックリスト ― 試験本番で落とさないために
上肢神経学的検査 ― 評価者が見ているポイント全20項目
✅ 事前準備:①手洗い・PPE ②自己紹介・患者確認 ③検査の説明と同意 ④上肢の十分な露出 ⑤既往痛・関節制限の確認
✅ 視診:⑥傷跡 ⑦筋萎縮 ⑧振戦(タイプの区別) ⑨筋線維束攣縮
✅ バレー徴候:⑩掌を上にした前方挙上(20〜30秒)、閉眼での増強確認
✅ 筋緊張:⑪患者のリラックスを確認してから実施、左右比較、速度変化で痙性/固縮を区別
✅ MMT:⑫健側から実施 ⑬近位固定を徹底 ⑭パントマイムで指示 ⑮左右MMTを合計9動作(C5〜T1)
✅ 腱反射:⑯手首のスナップで打腱器を振る ⑰強化操作(Jendrassik)を活用 ⑱左右3反射を比較
✅ 感覚:⑲目を閉じた状態で実施 ⑳胸骨での基準提示 + 4モダリティ×5デルマトームを左右比較
✅ 協調性:鼻指鼻試験(左右)・反復拮抗運動試験(左右)
✅ 終了:患者への感謝、PPE廃棄、手洗い、所見の記録
⚠️ OSCEで最も点数を落としやすい5つのミス
① 患者確認・説明を省く:急ぐあまりに自己紹介・同意取得をスキップするのが最多の減点ポイント。
② MMTで近位固定を忘れる:肩を固定せずに外転抵抗をかけると代償が生じ、筋力を正確に評価できない。
③ 感覚検査で目を開けたまま実施:視覚情報が入ると体性感覚の純粋評価にならない。必ず「目を閉じてください」を確認。
④ 腱反射で力で叩く:打腱器は「振り子の勢い」で当てるもの。筋力で叩くと不正確で評価者も疲れる。
⑤ 左右比較を忘れる:片側だけ評価して終わりは重大な減点。必ず「右と左を比べて…」という言葉を入れながら評価する。
よくある質問(FAQ)
ホフマン反射が陽性だと必ずUMN障害ですか?
偽陽性の原因:①緊張・不安状態での反射亢進、②生理的な反射亢進体質(家族性)、③甲状腺機能亢進症、④一部の正常変異。
そのため、ホフマン陽性単独でUMN障害を断定せず、①バレー徴候②腱反射亢進③クローヌスの有無④症状の経過を組み合わせて総合判断することが重要です。特に両側陽性かつバレー陽性であれば脊髄症の可能性が大幅に高まります。画像検査(頸椎MRI)との照合が確診に必要です。
MASスコアはいつから評価できますか? NIHSSとどう使い分ければいいですか?
急性期(発症〜48時間):NIHSSの項目8(感覚)で感覚障害を0〜2点で定量化。MMTで麻痺の程度を確認。
亜急性期〜回復期:MASで上肢各関節の痙性を定量化し、ボツリヌス療法の適応判断・リハビリ効果の指標として活用。
両者は補完的な関係です。NIHSSが「障害の全体像」を教えるのに対し、MASは「痙性の詳細」を教えます。急性期病棟でNIHSSを使い、回復期でMASに移行するのが典型的な流れです。
バレー徴候が陽性だった場合、次にどのような検査を追加すべきですか?
① MMT(筋力検査):陽性側の上肢各筋群のMMTを精密評価し、弱化のパターン(近位優位・遠位優位)から病変レベルを推定する。
② 腱反射評価:陽性側の腱反射亢進(3+以上)があれば上位運動ニューロン障害を確定的にする。減弱があれば下位ニューロン(頸椎根症など)を疑う。
③ ホフマン反射:上肢のUMN徴候として追加評価。陽性であれば頸髄症との鑑別にMRIが必要。
④ 画像検査の依頼:MRI脳・頸椎MRIを医師に情報提供する。
急性発症のバレー徴候陽性+失語・視野障害・顔面麻痺があれば脳卒中を疑い緊急の画像評価が必要です。NIHSSを並行して実施することを推奨します。
腱反射がどうしても出ない場合はどうすればいいですか?
① リラックスしているか確認:最も多い原因は力みです。「完全に力を抜いてください。私が腕を動かします」と伝え、患者が本当にリラックスできるまで待つ。
② 打腱器の当て方:打腱器は「重力を使った振り子」のように当てる。力で叩かず、手首のスナップのみで一瞬の接触。腱を直接叩いているか(評価者の指を介して良い)を確認。
③ Jendrassik法(強化操作):患者に歯を食いしばってもらいながら同時に叩く。または別の動作(足首を下向きに押す・膝を合わせて力を入れる)を同時に行わせる。
④ それでも出ない場合:真の反射消失(0)として記録。上位ニューロン障害では急性期(脊髄ショック期)に一時的に反射消失することがある。
振動覚と固有受容覚はどちらも後索というのに、なぜ別々に評価するのですか?
① 関与する受容器が異なる:振動覚はパチニ小体(高周波 100〜300Hz)・マイスナー小体(低周波 30〜50Hz)が主体であり、固有受容覚は筋紡錘・腱器官(ゴルジ腱器官)・関節受容器が主体。メルケル盤は触圧覚の持続刺激を担い、振動覚には直接関与しません。末梢神経での障害では振動覚が先行し、固有受容覚は比較的遅れて障害されることがある。
② 病変部位による違い:特定の後索障害(MSの一部)では振動覚選択的障害が先行し、固有受容覚は比較的保たれるケースがある。逆に感覚性運動失調が前景に立ち振動覚が比較的軽度のケースもある。
③ 診断精度の向上:2つのモダリティを組み合わせることで後索障害の重症度・広がりをより詳細に評価できる。亜急性連合性変性症(ビタミンB12欠乏)では振動覚の著明な低下が早期から見られる特徴がある。
小脳障害と感覚性運動失調の鑑別のポイントは何ですか?
小脳性運動失調:
・鼻指鼻試験でDysmetria(目標の行き過ぎ)+意図的振戦が出現
・閉眼しても大きな変化はない(小脳は固有受容覚フィードバックを統合するが、視覚補正には依存しない)
・ロンベルグ試験は陰性または軽度陽性
・同側の腱反射が低下することがある
感覚性運動失調(後索障害):
・振動覚・固有受容覚が著明に低下
・鼻指鼻試験で不安定な軌跡(Pseudoataxia)だが典型的なDysmetriaや意図的振戦は少ない
・ロンベルグ試験陽性:開眼では比較的安定するが、閉眼で著明に体動増大(視覚補正がなくなると失調が露わになる)
・腱反射は保たれることが多い
臨床では両者が合併することもあります(例:MSでは後索と小脳白質の両方が障害されることがある)。
MMT 3点と4点の違いが判断しにくいです。どのように見分ければいいですか?
3点の定義:「重力に抗して」完全可動域を動かせる = 評価者が何も抵抗を加えなければ完全に動くが、少しでも抵抗をかけると動かせない。
4点の定義:「ある程度の抵抗に抗して」完全可動域を動かせる = 評価者が一定の抵抗を加えても動かせる。健側と比べて明らかに弱いが、完全な運動は可能。
実践的な判断方法:まず抵抗なしで動かしてもらい(3点の確認)、次に「軽い抵抗」→「中程度の抵抗」の順で加え、どこで動かせなくなるかを確認する。「わずかな抵抗でも動かせない=3点」「かなりの力に抗せる=4点」として区別します。4点はさらに4-・4・4+に細分化されることもあります(4-:中等度抵抗以下、4+:最大抵抗近く)。
参考文献
- 1) Medical Research Council. Aids to the Examination of the Peripheral Nervous System. Memorandum No. 45. HMSO, London, 1976. 【MMTグレードの原典】
- 2) Bohannon RW, Smith MB. Interrater reliability of a modified Ashworth Scale of muscle spasticity. Phys Ther. 1987;67(2):206-207. 【MASの信頼性検証】
- 3) Campbell WW. DeJong’s The Neurological Examination. 7th ed. Lippincott Williams & Wilkins; 2013. 【神経学的検査の標準教科書】
- 4) Fuller G. Neurological Examination Made Easy. 5th ed. Churchill Livingstone; 2013. 【OSCEでの実践的解説】
- 5) O’Brien MD. Aids to the Examination of the Peripheral Nervous System. 5th ed. Saunders Elsevier; 2010.
- 6) Blumenfeld H. Neuroanatomy through Clinical Cases. 2nd ed. Sinauer Associates; 2010. 【神経局在診断の標準教科書】
- 7) NINDS. NIH Stroke Scale. Updated Feb 2024. NINDS公式PDF 【神経学的評価の国際標準】
- 8) Ashworth B. Preliminary trial of carisoprodol in multiple sclerosis. Practitioner. 1964;192:540-542. 【Ashworthスケールの原典】
- 9) Sung RD, Wang JC. Correlation between a positive Hoffmann’s reflex and cervical pathology in asymptomatic individuals. Spine. 2001;26(1):67-70. 【ホフマン反射の臨床的意義・感度・特異度】
- 10) Wainner RS, Fritz JM, Irrgang JJ, et al. Reliability and diagnostic accuracy of the clinical examination and patient self-report measures for cervical radiculopathy. Spine. 2003;28(1):52-62. 【頸椎神経根症の臨床診断精度】
- 11) Romberg MH. Lehrbuch der Nervenkrankheiten des Menschen. 1846. 【ロンベルグ試験の原典】
- 12) Kararizou E, Davaki P, Karandreas N, et al. Subacute combined degeneration of the spinal cord: a retrospective study of 26 patients. J Clin Neurosci. 2006;13(8):882-885. 【亜急性連合性変性症における振動覚・固有受容覚障害】
上肢の神経学的所見から、
最適なリハビリ戦略を設計します。
バレー徴候・筋緊張・MMT・感覚・協調性の評価結果を統合した介入計画をSTROKE LABでご相談ください。ニューロリハビリテーションに特化した専門チームが対応します。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)