バーグバランススケール(BBS)14項目の採点方法・ カットオフ値を写真で徹底解説
今回は、転倒リスクの評価として臨床でもよく使われているバーグバランススケール(BBS)について詳しく解説します。「なんとなく使っている」という方も多いですが、BBSは歩行の自立度評価ではありません。転倒リスクを定量化するバランス評価ツールとして正しく理解・活用することが、臨床の質を高める第一歩です。
動画で学びたい方は↑のYouTubeも是非ご覧ください。
バーグバランススケール(BBS)は、日常動作14項目を観察して転倒リスクを数値化する世界標準ツールです。
採点法・カットオフ値・MDC・エビデンスを網羅し、臨床で即座に使える形で解説します。
この記事をまるごとPDFで保存しませんか?
評価表・採点基準・カットオフ値・リハビリ活用法を1冊に。臨床現場ですぐ使えるPDF完全版。
- 全評価内容収録
- カットオフ値一覧
- リハビリ活用のステップ
- A4印刷対応・全ページ
約4MB / A4サイズ / 印刷対応 / 登録・費用は一切不要
バーグバランススケール(BBS)とは ― 定義・目的・特徴
バーグバランススケール(Berg Balance Scale:BBS)は、あらかじめ決められた14の機能的動作を通じて、患者が安全にバランスを保てるかどうかを客観的に評価するツールです。各項目は0〜4点の5段階で採点され、合計56点満点。所要時間は約15〜20分で、最小限の機器で病棟・外来・施設を問わず使用できます(Berg et al., 1995; Usuda et al., 1998)。
🎯 BBSが評価する「バランス」とは何か ― よくある誤解を解く
BBSは「歩行の自立度」ではなく「バランス能力と転倒リスク」の評価ツールです。歩行が自立していてもBBSが低い患者(例:歩けるが閉眼立位が不安定)は転倒リスクが高く、介入の優先対象になります。採点結果を「転倒予測+介入設計」に活かすことが本来の目的です。
静的バランス(姿勢保持)と動的バランス(動作中の安定性)の両方を評価できるため、転倒リスクのスクリーニング・リハビリ効果の客観的評価・退院時の能力評価など多様な場面で活用されています。
BBSの利点と欠点
| ✅ 利点 | ⚠️ 欠点・限界 |
|---|---|
| 高い信頼性・妥当性:高齢者・脳卒中など多様な集団で検証されたゴールドスタンダード | 時間がかかる:15〜20分の実施時間が忙しい臨床現場では負担になることがある |
| 包括的な評価:移動・立位・リーチング・回転など多角的なバランス側面を一括評価 | 天井効果:高機能患者(軽度パーキンソン病・脳卒中回復後期等)の微細な障害を見逃しやすい |
| 日常動作で構成:14項目が生活に直結し、実際の転倒場面との対応が取りやすい | 対象の限定性:主に高齢者向けに設計。小児・重度障害者への適用には調整が必要 |
| 転倒予測に有用:45点未満でハイリスクを示し、介入優先度の決定に直結する | 主観性のリスク:評価者の観察に依存するため、定期的な評価者間一致率の確認が必要 |
| 実施しやすい:特殊機器不要で多様な環境(病棟・外来・施設)で使用可能 | 障害特異性なし:どのバランス系(感覚・運動・予測・反応)が問題かは特定できない |
実施方法と採点の基本原則
🛠️ 必要な道具
・定規またはメジャー
・椅子2脚(肘掛け付き1脚、なし1脚)
・踏み台またはステップ(高さ12〜20cm)
・ストップウォッチまたは腕時計
・約5mの歩道スペース
👥 対象患者
・バランス障害のある高齢者
・急性期・回復期の脳卒中患者
・パーキンソン病(軽度〜中等度)
・整形外科術後の歩行開始期
・その他、転倒リスク評価が必要な患者
以下の4条件に該当する場合は減点
① 時間または距離の要件が満たされていない場合 各項目で定められた保持時間・到達距離に届かない
② 監督が必要なパフォーマンスの場合 セラピストが近くで見守らないと安全を確保できない
③ 外部支持・援助を利用した場合 手すりへの接触、試験官からの身体的介助が発生した
④ 判断力の問題でパフォーマンスが低下した場合 どの足で立つか・どこまで手を伸ばすかは患者に委ねられるが、不適切な判断はスコアに影響する
採点の鉄則:各項目で「当てはまる最も低い回答カテゴリー」を記録する。迷った場合は低い点数を選択します。
カットオフスコアと臨床解釈
転倒リスク:低〜中
転倒リスク:中〜高
転倡リスク:高
📏 最小可検変化量(MDC95)― 「真の変化」かを判断する基準
初期スコア 45〜56点:4点以上の変化で真の変化と95%確信可(Donoghue & Stokes, 2009)
初期スコア 35〜44点:5点以上の変化 / 25〜34点:7点以上 / 0〜24点:5点以上
リハビリ効果を評価する際、MDCを超えない変化は測定誤差の範囲内の可能性があります。介入判断には必ずMDCを参照してください。
専門家向け:信頼性エビデンスの詳細(ICCおよびrs値)
様々な高齢者集団(N=31〜101、60〜90歳以上)を対象とした複数研究において、高い評価者内・評価者間信頼性が示されています(ICC=.98; 被験者間変動比率=.96〜1.0; rs=.88)。片麻痺患者22名でのテスト-リテスト信頼性もICC[2,1]=.98と非常に高い。Usuda et al.(1998)は脳卒中入院患者でのBBS構成妥当性(FBS)を確認しています。
評価の実施 ― 14項目の詳細と採点基準
各項目の姿勢・道具・指示文・採点基準・評価例を詳細に解説します。採点は動作の最初から終了まで通して観察し、最も低い回答カテゴリーを記録してください。
椅子から立ち上がり動作

| 点数 | 採点基準 |
|---|---|
| 4点 | 手を使わずに安全に立ち上がり可能 |
| 3点 | 手を用いれば一人で立ち上がり可能 |
| 2点 | 数回試した後、手を用いて立ち上がり動作可能 |
| 1点 | 立ったり平衡をとるために最小限の介助が必要 |
| 0点 | 立ち上がりに中等度ないし高度な介助が必要 |
立位保持(開眼)

| 点数 | 採点基準 |
|---|---|
| 4点 | 安全に2分間立位が保持できる |
| 3点 | 見守りがあれば2分間立位が保持できる |
| 2点 | 介助なしで30秒間立位が保持できる |
| 1点 | 何度か行えば、30秒間の立位が保持できる |
| 0点 | 介助なしには30秒間立っていられない |
【注意点】 2分間安全に立位保持できれば、次の「座位保持」は満点(4点)とし、第4項目へ進む。
座位保持

| 点数 | 採点基準 |
|---|---|
| 4点 | 安全に2分間座位が保持できる |
| 3点 | 見守りがあれば2分間座位が保持できる |
| 2点 | 30秒間の座位が保持できる |
| 1点 | 10秒間の座位が保持できる |
| 0点 | 介助なしには10秒間の座位が保持できない |
座る動作(立位→座位)
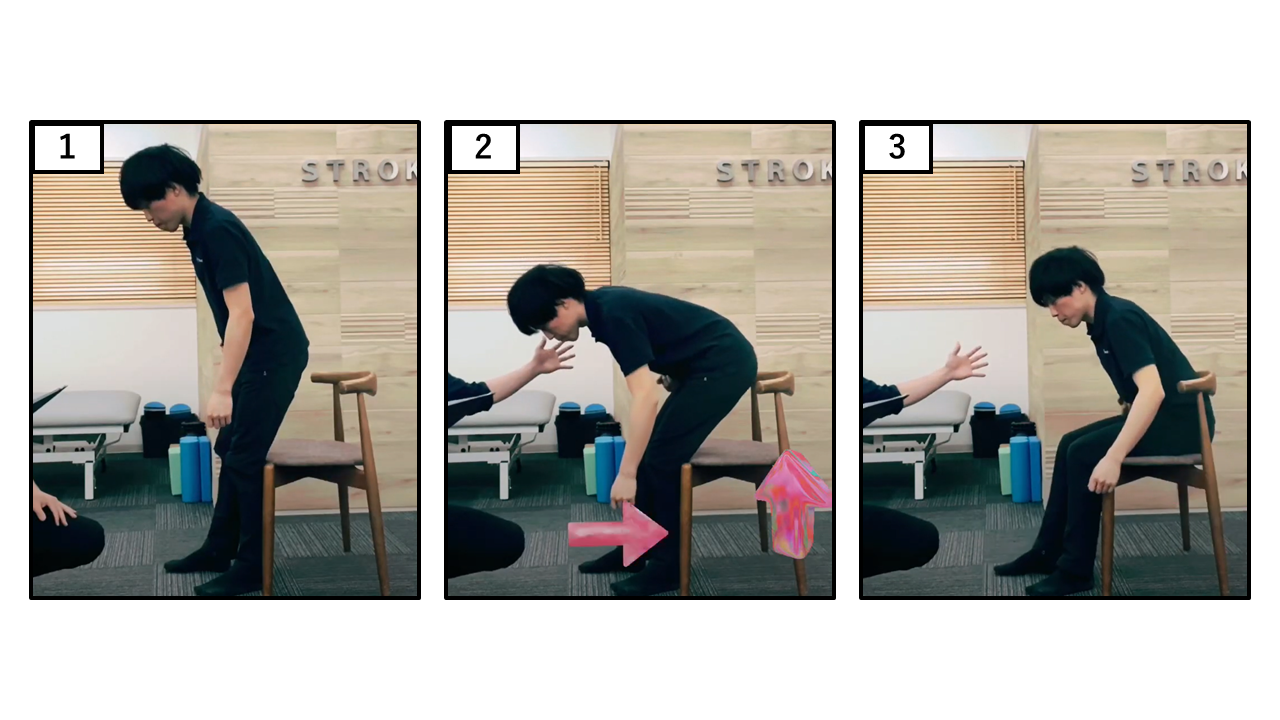
| 点数 | 採点基準 |
|---|---|
| 4点 | ほとんど手を使わずに、安全に座ることができる |
| 3点 | 手を使って、着座を制御している |
| 2点 | 両下肢後面を椅子につけて、着座を制御している |
| 1点 | 独りで座れるが、着座が制御できない |
| 0点 | 座るのに介助を要する |
移乗動作
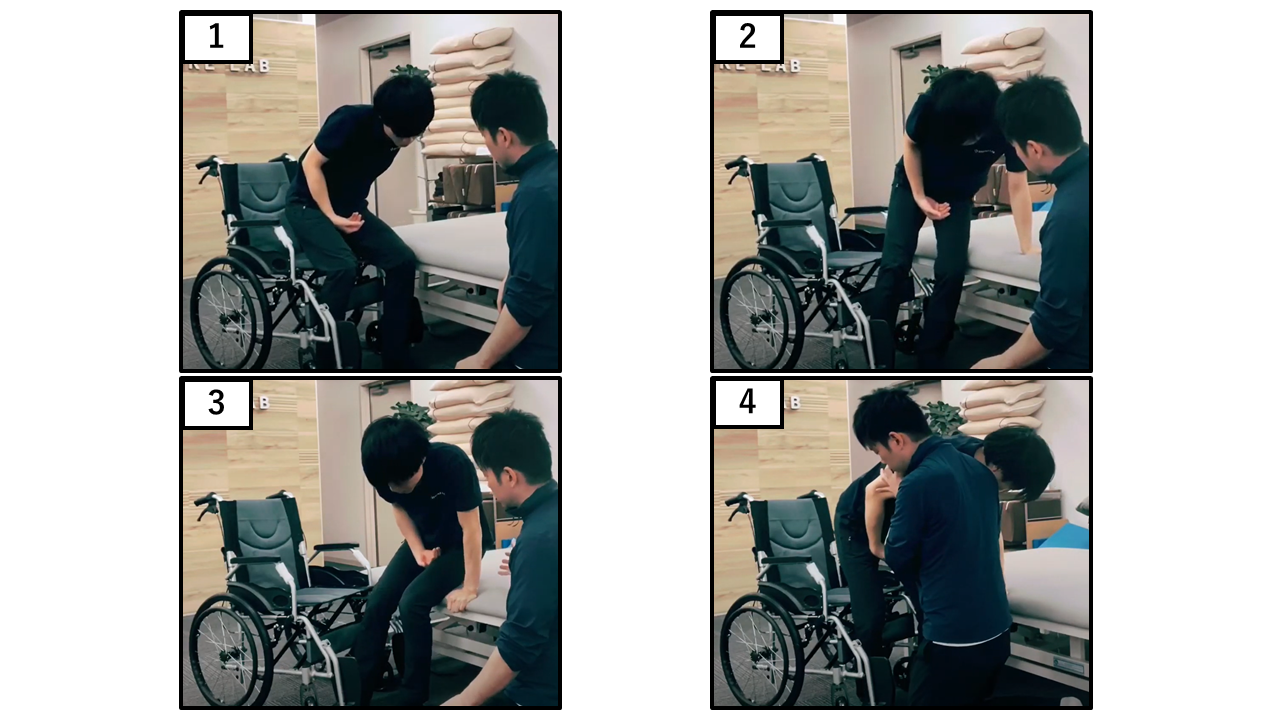
| 点数 | 採点基準 |
|---|---|
| 4点 | 手をわずかに使うだけで安全に移乗ができる |
| 3点 | 手をしっかり使えば安全に移乗ができる |
| 2点 | 口頭指示もしくは見守りがあれば移乗ができる |
| 1点 | 移乗に介助者1名を要する |
| 0点 | 安全確保のために2名の介助者を要する |
【ポイント】 往復の両方を評価し、最も低いカテゴリーを採用してください。
立位保持(閉眼)

| 点数 | 採点基準 |
|---|---|
| 4点 | 安全に10秒間閉眼立位が保持できる |
| 3点 | 見守りがあれば10秒間閉眼立位が保持できる |
| 2点 | 3秒間の閉眼立位が保持できる |
| 1点 | 3秒間閉眼していられないが、安定して立位が保持できる |
| 0点 | 転倒しないよう介助を要する |
【臨床的意義】 視覚遮断により体性感覚・前庭感覚への依存度を評価。視覚代償が強い患者ではここで著しく低下します。
立位保持(閉脚)

| 点数 | 採点基準 |
|---|---|
| 4点 | 両足を揃えて、独りで1分間安全に立位が保持できる |
| 3点 | 両足を揃えて、見守りの下で1分間立位が保持できる |
| 2点 | 両足を揃えて独りで立位が保持できるが、30秒保てない |
| 1点 | 両足を揃えての立位保持には介助を要するが、15秒間可能 |
| 0点 | 両足を揃えての立位保持に介助を要し、15秒間保てない |
両手前方リーチ

| 点数 | 採点基準 |
|---|---|
| 4点 | 自信を持って前方に25cm届く |
| 3点 | 前方に12cm届く |
| 2点 | 前方に5cm届く |
| 1点 | 前方へ出せるが、見守りが必要 |
| 0点 | 行おうとするとバランスを崩すか、かなりの介助を要する |
【評価例】 5cmを超えると姿勢が崩れたが5cmまでは到達できた場合 → 2点
拾い上げ
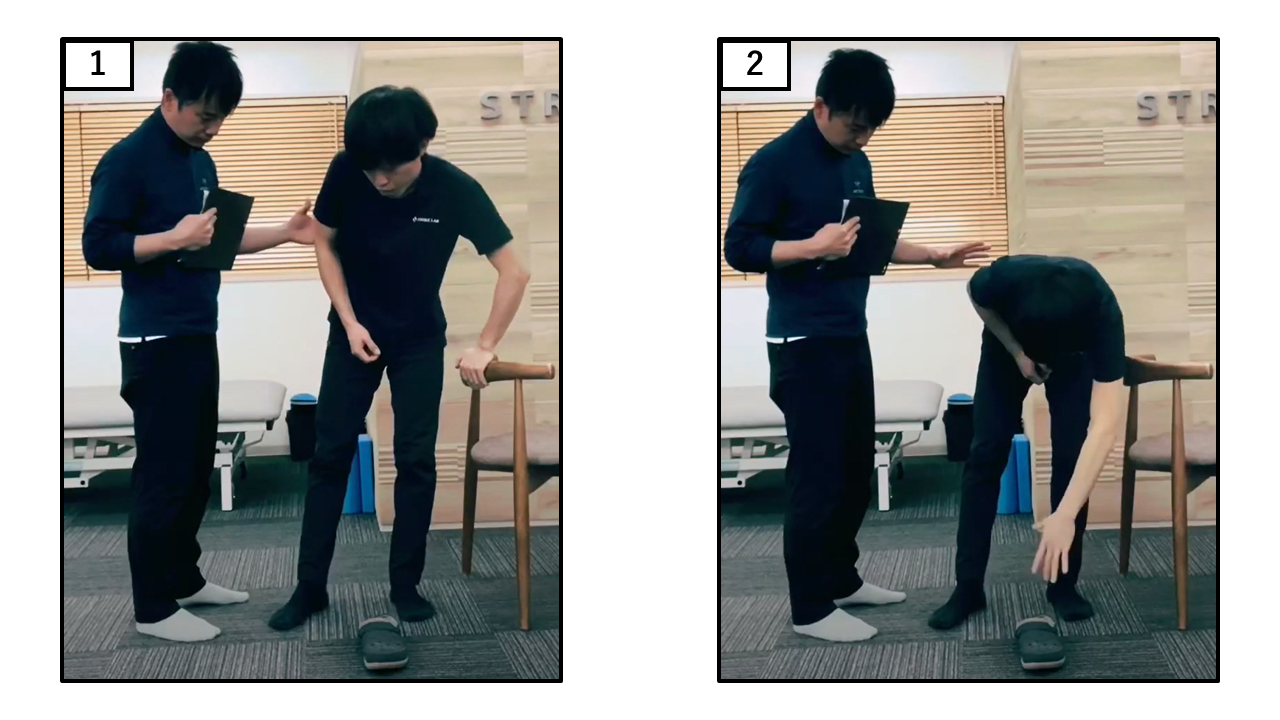
| 点数 | 採点基準 |
|---|---|
| 4点 | 安全にかつ簡単に拾うことができる |
| 3点 | 拾うことはできるが、見守りが必要 |
| 2点 | 拾うことができないが、2〜5cm手前まで手を伸ばすことはできる |
| 1点 | 拾うことができず、検査を行うには見守りが必要 |
| 0点 | 行えないか、バランスを崩したり転倒しないよう介助を要する |
振り返り動作(後方確認)
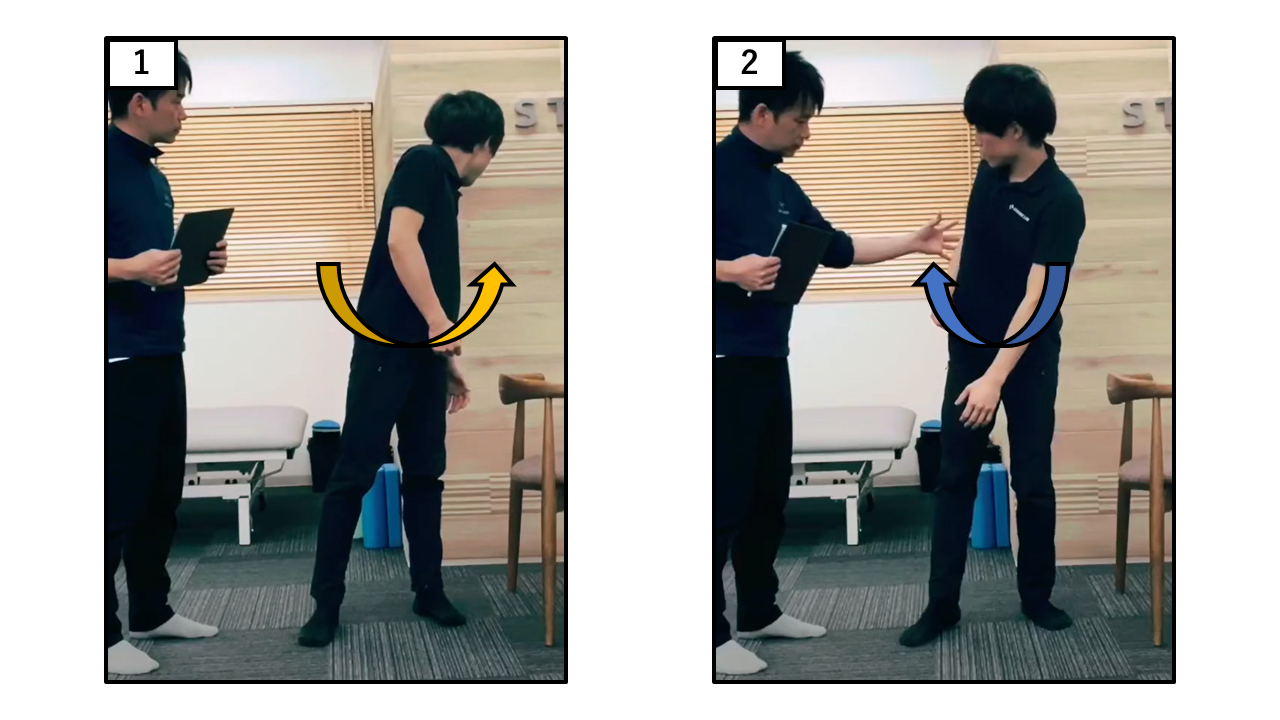
| 点数 | 採点基準 |
|---|---|
| 4点 | 両側から後方を見ることができ、うまく体重移動もできる |
| 3点 | 片方からなら後方を見ることができるが、もう一方では体重移動が少ない |
| 2点 | 横向きまでなら回旋でき、バランスは維持できる |
| 1点 | 回旋には見守りを要する |
| 0点 | バランスを失ったり転倒しないように、介助を要する |
【ポイント】 左右それぞれ評価し、最も低いカテゴリーを採用。
360度の方向転換(一回転)
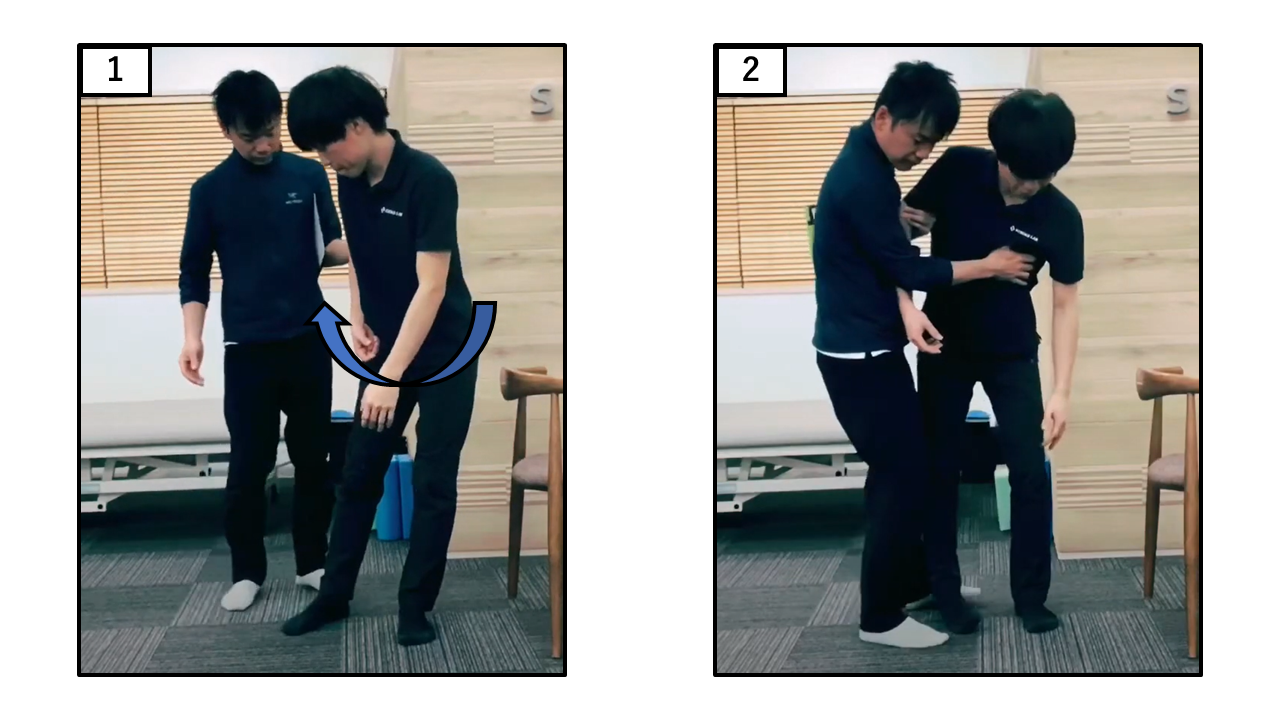
| 点数 | 採点基準 |
|---|---|
| 4点 | 4秒以内に安全に360°回ることができる |
| 3点 | 片方にのみ4秒以内に安全に360°回ることができる |
| 2点 | ゆっくりと360°回ることができる |
| 1点 | 近接の見守りか口頭指示が必要 |
| 0点 | 回る際に介助を要する |
踏み台昇降
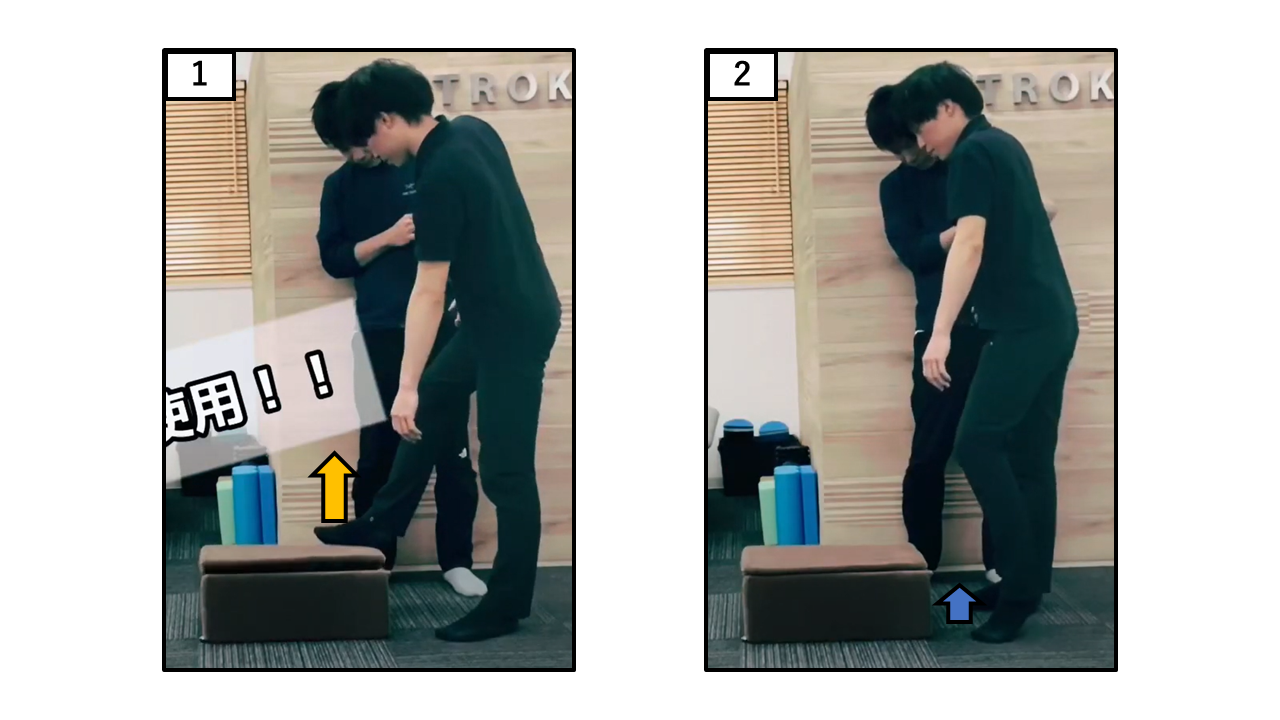
| 点数 | 採点基準 |
|---|---|
| 4点 | 20秒間に独りで8回完全に踏み換えることができる |
| 3点 | 独りで8回踏み換えることができるが、20秒を超える |
| 2点 | 見守りのみで、完全に4回踏み換えできる |
| 1点 | 少しの補助があれば、完全に3回以上踏み換えできる |
| 0点 | 転倒しないためには介助を要する、もしくは行えない |
タンデム立位(継ぎ足立位)
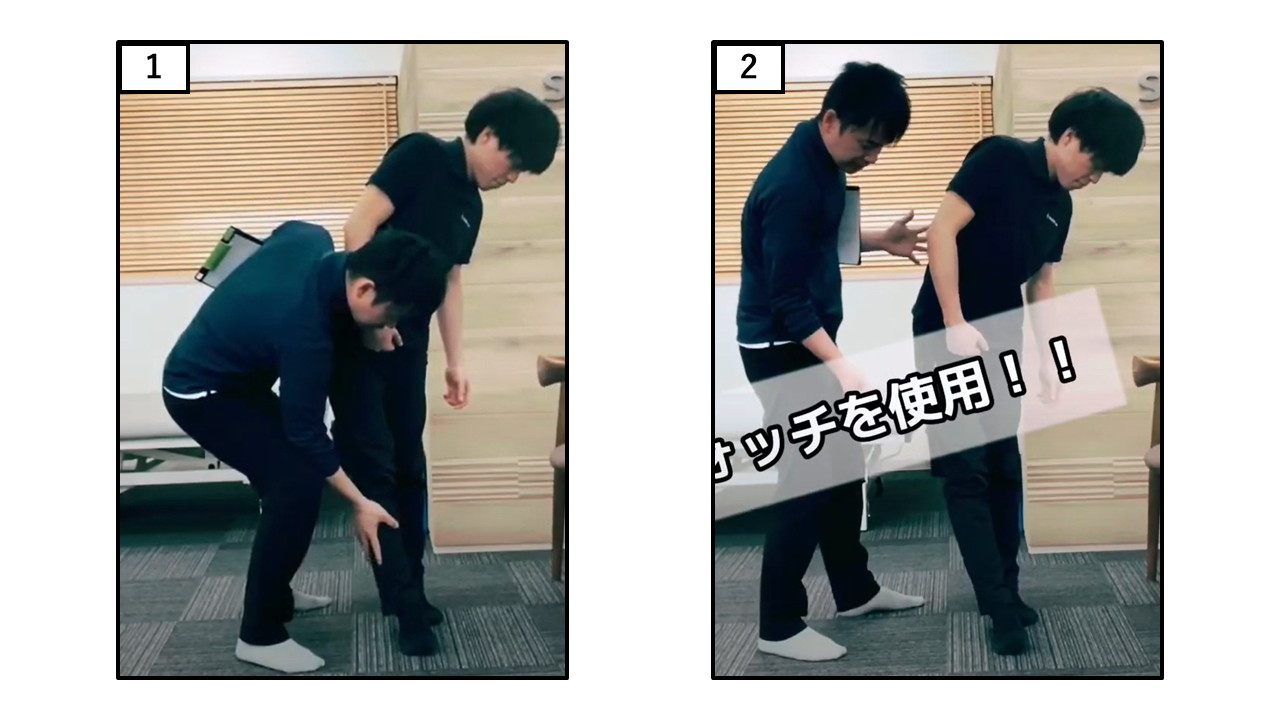
| 点数 | 採点基準 |
|---|---|
| 4点 | 独りで継ぎ足を行い、30秒保持できる |
| 3点 | 独りで前方に足を出し、30秒保持できる |
| 2点 | 独りで前方に小さく足を出し、30秒保持できる |
| 1点 | 足を出すには介助を要するが、15秒保持できる |
| 0点 | 足を出す際、もしくは立っている時にバランスを崩してしまう |
片脚立位

| 点数 | 採点基準 |
|---|---|
| 4点 | 独りで片脚を上げて、10秒超保持できる |
| 3点 | 独りで片脚を上げて、5〜10秒保持できる |
| 2点 | 独りで片脚を上げて、3秒以上保持できない |
| 1点 | 独りで片脚はできるが、3秒まで保持できない |
| 0点 | 転倒を防ぐには介助を要する |
ここまでお読みいただいた方へ
BBSのスコアを「リハビリ計画」に
つなげられていますか?
スコアは転倒リスクの数値にとどまらず、どのバランス系が問題かを特定してリハビリ計画に落とし込む力があります。STROKE LABでは専門的な評価から治療まで一貫して対応しています。
BBSのエビデンスと限界 ― 専門家が知っておくべきこと
BBSは高い信頼性を持つゴールドスタンダードだが、天井効果に注意が必要
高齢者・脳卒中・パーキンソン病など多様な集団で評価者内・評価者間信頼性が一貫して高く(ICC=.98前後)、転倒予測における予測的妥当性も確認されています。一方で、高機能患者では天井効果が顕著で、満点近くを取っても転倒する患者を見逃すリスクがあります。
軽度バランス障害にはMini-BESTestの併用を推奨
パーキンソン病97名を対象とした研究では、Mini-BESTestがBBSより天井効果が少なく、異常な姿勢反応のある患者をより高い感度・特異度で特定できることが示されました。BBS高得点者(45点以上)でもMini-BESTestを併用することで微細なバランス障害を検出できます。
🔍 Mini-BESTest vs BBS ― いつどちらを使うか
BBSが適している場面: 中等度〜重度バランス障害の変化を追う、初期スクリーニング、施設全体の統一評価、転倒リスクの大まかな分類
Mini-BESTestが適している場面: 軽度バランス障害(BBS45点以上)での微細な問題特定、予測的・反応的姿勢制御の評価、感覚統合能力の評価、デュアルタスク歩行の評価
実臨床での推奨: BBS45点以上でも転倒歴がある患者、または軽度の不安定感を訴える患者にはMini-BESTestを追加することで、的確な介入ポイントが特定できます。
専門家向け:バランス制御6系統とBBSの構造分析
BESTestの理論的枠組みでは、バランス制御は6つのシステムで構成されます:①生体力学的制約、②安定性限界、③予測的姿勢制御、④反応的姿勢制御、⑤感覚統合(視覚・前庭・体性感覚)、⑥歩行中の安定性。BBSはこのうち②(項目8リーチ等)と⑤(項目6閉眼立位)を一部評価しますが、③④の評価が弱い点がMini-BESTestとの差異です。「BBSで問題が見られた項目がどのバランス系に相当するか」を分析することでより焦点化されたリハビリ立案が可能になります。
BBSスコアからリハビリ計画へ ― 臨床的解釈と介入の考え方
スコアの解釈:どの段階のリスクか確認する
45点以上(転倒リスク低〜中)/41〜45点(補助具なし歩行は可能だが監視推奨)/21〜40点(補助具を用いた歩行が安全)/20点以下(移動に車椅子が必要)という目安でリスク区分を整理します(Shumway-Cook et al., 1997)。
項目分析:どのバランス能力が低下しているか特定する
例えば「閉眼立位(項目6)だけ低い→視覚依存・感覚統合の問題」、「リーチングと拾い上げが低い→動的バランス・重心移動の制限」と課題を特定します。
介入方針の立案:課題別のアプローチを選択する
感覚統合が問題なら「閉眼バランス練習・不安定面訓練」、予測的姿勢制御が問題なら「二重課題歩行・リーチング訓練」、筋力が主因なら「下肢筋力強化」と、課題に直結したアプローチを設計します。
効果判定:MDCを参照して「真の改善」かどうか確認する
初期スコアに応じたMDC(4〜7点)を参照しながら客観的な効果判定を行います。MDCを超えない変化は測定誤差の範囲内の可能性があることを念頭に置いてください。
⚠️ BBS使用時の注意点
・歩行自立度の評価として使用しない:BBSは「転倒リスク」の評価であり「歩けるかどうか」の評価ではありません。
・天井効果への対応:満点またはそれに近いスコアの患者でも転倒歴がある場合はMini-BESTestを追加する。
・採点一貫性の確保:「最も低い回答カテゴリー」の原則を徹底し、評価者間で定期的に採点一致率を確認する。
・認知機能低下への配慮:指示理解が困難な患者では動作前に十分な説明・デモンストレーションを行う。
よくある質問(FAQ)― BBS評価について
BBSは何点以下が「転倒ハイリスク」ですか?
BBSと歩行の自立度の判断は別物ですか?
評価中に患者が転倒しそうになったらどうしますか?
BBSとMini-BESTestはどう使い分けますか?
脳卒中患者にBBSを使う際の注意点は?
STROKE LABのバランス評価とリハビリ ― BBSを「起点」として使う
BBSは転倒リスクを数値化する優れたツールですが、STROKE LABではBBSスコアを「診断の起点」として使い、個別のリハビリプログラムに落とし込むプロセスを大切にしています。
BBSから始まる4ステップのバランスリハビリ
Step 1|BBS + Mini-BESTestによる精密評価:BBSでリスク分類を行い、Mini-BESTestで「どのバランス系が問題か」を特定。
Step 2|神経科学的視点での課題分析:脳卒中・パーキンソン病など疾患ごとの神経学的背景とバランス障害の関係を統合して解釈。
Step 3|脳の可塑性を活用した訓練:感覚入力の再構成(閉眼バランス・不安定面・二重課題)、予測的姿勢制御の再学習(リーチング・ステッピング訓練)を組み合わせる。
Step 4|定期的な再評価と計画修正:MDCを参照しながらBBSで効果を客観的に追跡。スコア変化に応じてプログラム強度を調整する。
リハビリを受けた方の声
転倒してから怖くて外を歩けない状態でした。STROKE LABでBBSを行い「どの動作が弱いか」を具体的に教えてもらえて、やっと自分の問題点が分かりました。リハビリでバランスが改善してから、今は一人で近所を歩けています。
70代女性・脳卒中回復期
BBSは病院でもやっていたのですが、点数だけ教えてもらって終わりでした。STROKE LABでは「この項目が弱いのはこういう理由で、この訓練で改善できる」と詳しく説明してもらえ、リハビリの意味が分かるようになりました。
60代男性・パーキンソン病
この記事をまるごとPDFで保存しませんか?
評価表・採点基準・カットオフ値・リハビリ活用法を1冊に。臨床現場ですぐ使えるPDF完全版。
- 全評価内容収録
- カットオフ値一覧
- リハビリ活用のステップ
- A4印刷対応・全ページ
約4MB / A4サイズ / 印刷対応 / 登録・費用は一切不要
BBSに関連する論文サマリー
バーグバランススケールには天井効果がある!
パーキンソン病患者のバランス障害を評価するMiniBESTestとBBSの比較
📌 なぜこの論文を読もうと思ったのか?
天井効果の低いMiniBESTestに興味があり、BBSとの比較論文に興味を持ち読むに至りました。
背景
パーキンソン病患者のバランス重症度評価において最も一般的に使用されるのがBBS(FBSとも呼ばれる)です。ただし、BBSには天井効果や冗長性の問題などの制限があり、軽度の神経障害を持つ患者を評価する際には不十分な場合があります。より包括的なバランス制御6系統を評価するBESTestが開発され、その短縮版であるMini-BESTestの有用性を検討した研究です。
方法
パーキンソン病97名を対象に、BBS・Mini-BESTest・UPDRS-III・Hoehn & Yahr(H&Y)疾患重症度分類を用いてバランス障害を評価しました。
結果
Mini-BESTestはBBSより天井効果が少なく、軽度PD患者に有用
①天井効果:Mini-BESTestはBBSと高い相関がありつつも、軽度PD患者に対する天井効果を回避できることが示された。
②疾患重症度との関連:BBSで満点に近い高得点を示していても、Mini-BESTestでは満点近くを取れる人がその約半分であった。
③感度・特異度:Mini-BESTestはBBSよりも感度・特異度が優れており、異常な姿勢反応のある人をより正確に特定した。
💡 私見・明日への臨床アイデア
軽度のバランス障害の患者を評価する場合、Mini-BESTestが有用であることが示唆されました。予測的姿勢制御・反応的姿勢制御・感覚の問題・二重課題など、どの要素がより苦手かを特定することができます。ラボにおいても動画にて実施方法を紹介していますので参考にしてください。
Mini-BESTest関連記事:MiniBESTestの詳細解説記事はこちら
参考文献・引用文献
- 1) Badke MB, et al. Outcomes after rehabilitation for adults with balance dysfunction. Arch Phys Med Rehabil. 2004;85(2):227-33.
- 2) Berg KO, et al. Measuring balance in the elderly: validation of an instrument. Can J Public Health. 1992;83:S7-11.
- 3) Usuda S, et al. Construct validity of functional balance scale in stroke inpatients. J Phys Ther Sci. 1998;10(1):53-6.
- 4) Donoghue D, Stokes EK. How much change is true change? The minimum detectable change of the Berg Balance Scale in elderly people. J Rehabil Med. 2009;41(5):343-6.
- 5) Franchignoni F, et al. Comparing the Mini-BESTest with the Berg Balance Scale to Evaluate Balance Disorders in Parkinson’s Disease. Parkinson’s Disease. 2011. PMC
- 6) Shumway-Cook A, et al. Predicting the probability for falls in community-dwelling older adults. Phys Ther. 1997;77(8):812-9.
BBSで「転倒ハイリスク」を見つけたら、
次は「なぜ・どこが・どう改善するか」です。
スコアを数値で終わらせず、個別のリハビリ計画に落とし込むには
バランス系の専門的評価が不可欠です。
STROKE LABでは神経科学的アプローチで
バランス障害の根本原因にアプローチします。
まずは無料相談からお気軽にどうぞ。



1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)