【2026年版】脳室周囲白質軟化症 (PVL)のリハビリテーション,予後,治療,評価まで解説!
今回は、早産児に多く見られる脳白質障害である脳室周囲白質軟化症(PVL:Periventricular Leukomalacia)について、病態・危険因子・診断・重症度分類・リハビリテーション・発達予後・座位・歩行の目安・日本の社会資源まで、最新エビデンスをもとに徹底解説します。「PVLと診断されたが何をすれば良いか」「いつ座れる・歩けるようになるか」「どんなリハビリが効果的か」「利用できる制度・サービスは何か」という保護者・医療者のリアルな疑問にもすべて答えます。
脳室周囲白質軟化症(PVL:Periventricular Leukomalacia)は、主に在胎32週未満の早産児に生じる脳白質障害です。脳室の近傍にある白質が虚血・炎症によって壊死・軟化し、神経伝達に重要な白質路が損傷されます。長期的には痙性両麻痺(下肢優位の脳性麻痺)・認知障害・視覚障害などを引き起こす可能性があり、早期診断と早期介入が予後を大きく左右します。MRIによる詳細な評価・理学療法・作業療法・言語療法を組み合わせた学際的アプローチが国際的な標準治療です。
- 正式名称:Periventricular Leukomalacia(脳室周囲白質軟化症)。略称:PVL
- 好発時期:主に在胎23〜32週の超早産・早産児。在胎32週未満での発症率は3〜12%(Volpe 2009)
- 病態:脳室周囲の白質(髄鞘形成中の未熟な希突起膠細胞前駆体が豊富)が虚血・炎症によって壊死・嚢胞化。白質体積の恒久的な減少を引き起こす(Back 2017)
- 主な危険因子:在胎32週未満の早産・低出生体重・低酸素虚血・低血圧・絨毛膜羊膜炎(母子感染)・敗血症
- 重症度分類(de Vries分類):Ⅰ度(一過性高輝度)・Ⅱ度(小嚢胞)・Ⅲ度(広範嚢胞)。出血性梗塞を伴う重篤例(旧Ⅳ度に相当)は現在では別個に扱われることが多い
- 長期的な神経学的転帰:痙性両麻痺(最多)・視覚障害(視放線損傷)・認知障害・てんかん(10〜20%)。重症度に依存し軽度〜重度まで幅広い
- 診断の要点:超音波は急性期・継続モニタリングに有用。MRI(修正38〜42週)が白質損傷評価の金標準。GMLSのFidgety Movements評価(修正9〜20週)が早期運動予後の最強指標
- GMLSの予後予測精度:Fidgety Movements消失の脳性麻痺予測は感度82〜98%・特異度83〜91%(Kwong et al. 2018 Cochrane系統的レビュー・複数研究の統合値)
- 座位獲得の目安:定型発達は生後6〜8か月。PVLでは修正月齢換算で6〜18か月と幅広い。早期PT介入が有効
- 歩行獲得の目安:内包後脚(PLIC)保存の軽度例は修正12〜24か月。重度・PLIC障害例では補助具使用または歩行困難なケースも。TEA-MRIが最強予測指標
- エビデンスある介入:ボイタ法・ボバース法(NDT)・集中的目標指向型訓練・CIMT・感覚統合療法・ボツリヌス毒素・AFO装具(Novak et al. 2013 Dev Med Child Neurol)
- 日本の社会資源:療育手帳・小児慢性特定疾病医療費助成・特別児童扶養手当・放課後等デイサービス・児童発達支援
PVL(脳室周囲白質軟化症)とは ― 定義・病態生理
PVL(Periventricular Leukomalacia)は、脳室周囲の白質に生じる壊死性脳病変であり、早産児における最も代表的な脳損傷の一形態です。白質内に希突起膠細胞前駆体(pre-OL)が豊富に存在する時期(在胎23〜32週)に最も感受性が高く、この細胞が虚血・炎症によって死滅すると、髄鞘の形成不全が生じ神経伝達が恒久的に障害されます。
🔬 PVLの病態生理:なぜ早産児の白質が傷つきやすいのか
① 血管の脆弱性と「境界域」:脳室周囲の白質は末梢の血管床と深部貫通動脈が交差する「境界域(watershed zone)」に位置し、血圧低下や低酸素状態で容易に虚血に陥ります。早産児の脳は血圧自動調節能が未熟なため、全身血圧の変動が脳血流量に直接影響します(Volpe 2009)。
② 希突起膠細胞前駆体(pre-OL)の選択的脆弱性:髄鞘を形成する細胞の前駆体(pre-OL)は、フリーラジカル・グルタミン酸興奮毒性・炎症性サイトカイン(IL-1β・TNF-α)に対して成熟細胞よりはるかに脆弱です。虚血後の再灌流によって活性酸素が大量産生され、pre-OLが選択的に傷害されます。この選択的脆弱性がPVLの発症時期(在胎23〜32週)を規定しています(Back 2017)。
③ 炎症性機序:絨毛膜羊膜炎などによる母子感染は、血液脳関門を越えて炎症性サイトカインを脳内に放出し、PVLの重大な危険因子となります。感染とともに敗血症・壊死性腸炎も白質損傷のリスクを高めます(Wu & Colford 2000)。
④ 嚢胞化と白質萎縮:壊死に陥った白質は数週間〜数か月で液化・嚢胞化し(嚢胞性PVL)、その後嚢胞が縮小・消失するとともに脳室が拡大します。一方、嚢胞を形成しない「びまん性PVL」では、MRIのT2強調画像での過剰高信号(DEHSI:Diffuse Excessive High Signal Intensity)として検出されます。嚢胞性PVLは近年减少し、びまん性PVLが主体となっているという報告もあります(Hamrick et al. 2004)。
💡 白質と灰白質の違い ― PVLで「白質」が傷つくとどうなるか
脳は灰白質(神経細胞体)と白質(神経線維・軸索を包む髄鞘)で構成されます。白質は脳の各領域・脊髄・筋肉へ命令を伝える「高速通信ケーブル」の役割を担います。PVLでは脳室周囲の白質、特に皮質脊髄路(運動指令を筋肉に伝える路)・視放線(視覚情報を後頭葉に伝える路)・胼胝体(左右半球をつなぐ路)が傷害されやすいため、運動障害(下肢優位)・視覚障害・認知障害が主症状となります。
危険因子と発症機序
| 危険因子 | 詳細・メカニズム | エビデンスレベル |
|---|---|---|
| 出生前・周産期因子 | ||
| 超早産(在胎23〜28週) | pre-OLが最も多い時期に出生。血管自動調節能も最も未熟でリスク最大 | ✅ 最強 |
| 絨毛膜羊膜炎(母子感染) | 炎症性サイトカインが白質に直接傷害をもたらす。PVLリスクを2〜5倍に増大(Wu & Colford 2000) | ✅ 強 |
| 低酸素虚血エピソード | 出生窒息・無呼吸発作・呼吸窘迫症候群(RDS)による脳血流低下 | ✅ 強 |
| 低出生体重(1500g未満) | 極低出生体重児でPVL発症率が顕著に上昇(在胎週数と独立したリスク) | ✅ 強 |
| 出生後因子 | ||
| 敗血症・壊死性腸炎(NEC) | 全身性炎症が血液脳関門を障害し白質傷害を悪化させる | ✅ 強 |
| 低血圧・循環不全 | 脳灌流圧の低下が白質の境界域虚血を直接引き起こす | ✅ 強 |
| 低二酸化炭素血症(過換気) | 脳血管収縮による白質虚血リスク上昇。人工呼吸器管理中の注意点 | ⚠️ 中程度 |
| 動脈管開存(PDA) | 肺への血液スチールによる全身・脳血流低下。インドメタシン・手術的閉鎖で対処 | ⚠️ 中程度 |
| 高血糖・低血糖 | 血糖変動の大きさが脳損傷リスクと関連する観察研究あり | ⚠️ 中程度 |
⚠️ 足月児・正期産児でもPVLは起こりうる
PVLは早産児に最多ですが、先天性心疾患・低酸素性虚血性脳症(HIE)を持つ正期産児でも発症します。先天性心疾患の手術後の体外循環中に生じる脳血流低下は、足月児PVLの重要な原因の一つです。「早産でないからPVLではない」という思い込みは診断の遅れを招く可能性があります。
また、PVLと脳室内出血(IVH:Intraventricular Hemorrhage)は早産児に併発することがあり、鑑別・合併評価が重要です。IVH後に生じる出血性梗塞は白質損傷を悪化させます。
重症度分類・臨床所見・GMFCS
de Vries分類(超音波・MRIに基づく重症度)
📌 分類の正確な理解:Ⅳ度の扱いについて
de Vriesらの超音波を用いた分類では、もともとⅠ〜Ⅲ度の3段階が設定されていました(de Vries et al. 1988, 1992)。「Ⅳ度」として言及される出血性梗塞を伴う重篤な白質損傷は、現在の専門文献では「periventricular hemorrhagic infarction(PVHI)」として別個に分類されることが多く、PVL本来の分類とは区別されます(Volpe 2009)。本記事でも以下では正確に3段階として扱い、PVHIを重篤な合併例として別途示します。
※de Vries分類(1988・1992)に基づく。PVHIは厳密にはPVL分類の外にあるが、重篤合併例として臨床では併記されることが多い。
GMFCS(粗大運動機能分類システム)― 機能的予後の共通言語
GMFCS(Gross Motor Function Classification System)は、脳性麻痺の運動機能レベルをⅠ〜Ⅴの5段階で分類する世界標準のシステムです(Palisano et al. 1997, 改訂2008)。PVLを含む脳性麻痺のリハビリ目標設定・補助器具の選定・転帰予測・医療者間の情報共有において不可欠なツールです。
PVL児のGMFCSレベルは通常2歳頃に確定し、その後の変化は限定的です(Rosenbaum et al. 2002)。Ⅰ〜ⅡとⅣ〜Ⅴの間で大きく変化することは稀であり、早期に適切な目標設定と支援計画を立てる根拠になります。ただしGMFCSはあくまで「現時点での粗大運動機能」であり、認知・コミュニケーション・QOLを示すものではありません。
📋 PVLの主な臨床所見と出現時期
| 時期 | 主な臨床所見 | 備考・対応 |
|---|---|---|
| 新生児期(急性期) | 多くの場合無症状または非特異的(無呼吸・易刺激性・哺乳不良) | 超音波スクリーニングが診断の契機 |
| 修正月齢3〜6か月 | 筋緊張の異常(高緊張または低緊張)・原始反射の残存・頭部コントロール不良 | GMLSのFidgety Movement評価の最適期 |
| 修正月齢6〜12か月 | 座位発達の遅れ・下肢の筋緊張亢進・足尖立ち・定型的でない手の使い方 | 脳性麻痺診断が確定し始める時期 |
| 幼児期(1〜3歳) | 歩行の遅れ・はさみ足歩行・知的発達遅滞・視覚問題(内斜視・視野狭窄) | 就学前支援・療育計画の策定期 |
| 学童期以降 | 学習障害・注意欠如・視知覚障害・社会的コミュニケーション困難・てんかん | 学校環境の調整・特別支援教育の活用 |
診断アプローチ ― 超音波・MRI・GMLS・評価ツール
頭部超音波(Cranial Ultrasound:CUS) ― ベッドサイドで使えるスクリーニング
| 所見 | 臨床的意義 |
|---|---|
| 正常 | 脳室周囲の白質に高輝度・嚢胞を認めない |
| 一過性高輝度 | 高輝度域が7〜14日以内に消失。嚢胞化なし(Ⅰ度相当) |
| 嚢胞性変化 | 高輝度域が2〜4週後に嚢胞化。局所(Ⅱ度)または広範(Ⅲ度) |
| 出血性梗塞(PVHI) | 脳室周囲の出血性梗塞。IVHとの鑑別・合併評価が必要 |
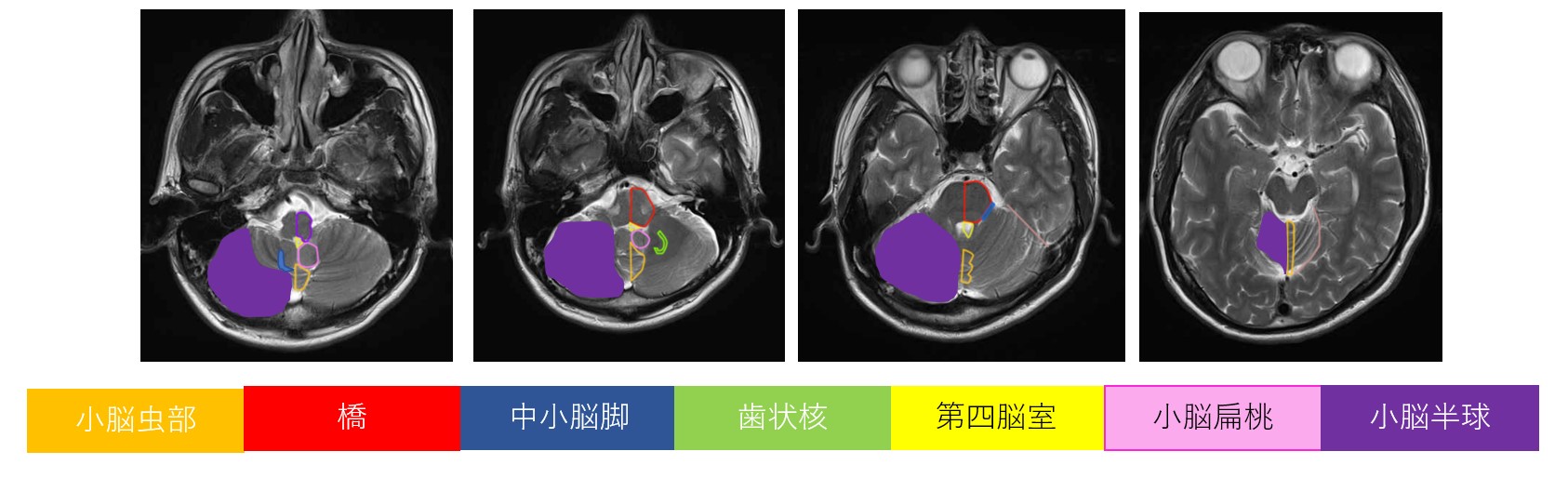
MRI(磁気共鳴画像法) ― 白質損傷評価の金標準
💡 DTI(拡散テンソルイメージング)と内包後脚(PLIC)の重要性
DTIは白質路の微細構造を「FA値(分画異方性)」として定量化できる特殊MRI手法です。PVLでは皮質脊髄路・視放線のFA値低下が後の運動障害・視覚障害の重症度と相関します。
特に内包後脚(PLIC:Posterior Limb of the Internal Capsule)のMRI信号(T1・DTIのFA値)は、独立した歩行予後の強力な予測因子として複数研究で一致して報告されています(Hoon et al. 2002;Krägeloh-Mann et al. 2007)。修正TEA週のMRIでPLICが双側保存されている場合、独立歩行の予後は良好とされます。
GMLS(General Movements Assessment)― 早期神経学的スクリーニングの最重要ツール
修正月齢9〜20週に観察される小さな不規則な自発運動(Fidgety Movements)が「消失(FM-)」または「異常(F+)」を示す場合、脳性麻痺の発症を高い精度で予測できます(Kwong et al. 2018 Cochrane系統的レビュー;11研究統合)。PVLと診断された早産児には必ずGMLSを実施し、FM異常が検出された場合は早急な集中的リハビリ介入につなげることが推奨されています(Novak et al. 2017 JAMA Pediatr)。
PVL・脳性麻痺の主要評価ツール一覧
| 評価ツール名 | 評価対象 | 推奨実施時期 | 担当職種 |
|---|---|---|---|
| GMLS(General Movements Assessment) | 早期神経学的スクリーニング | 修正0〜20週(特に9〜20週) | 訓練を受けたPT・医師 |
| GMFCS(粗大運動機能分類システム) | 粗大運動機能レベル(5段階) | 2歳以降で確定。随時 | PT・小児神経科医 |
| MACS(手の能力分類システム) | 手の使い方・能力(5段階) | 4歳以降 | OT |
| CFCS(コミュニケーション機能分類) | コミュニケーション機能(5段階) | 2歳以降 | ST |
| Bayley-III / Bayley-4 | 認知・言語・運動・社会情動の発達 | 修正月齢1〜42か月 | 心理士・PT・ST |
| QUEST / AHA | 上肢機能の質・使用頻度 | 18か月〜 | OT |
| Hammersmith Infant Neurological Examination(HINE) | 神経学的検査(12項目スコア) | 修正月齢2〜24か月 | 医師・PT |
| GMFM-66・GMFM-88 | 粗大運動機能の変化測定 | 5か月〜成人 | PT |
長期予後 ― 運動・認知・視覚・てんかん
| 領域 | PVLの典型的な影響 | 軽症例(Ⅰ〜Ⅱ度) | 重症例(Ⅲ度・PVHI) |
|---|---|---|---|
| 運動(粗大) | 痙性両麻痺(下肢優位)。上肢も程度によって影響 | GMFCS Ⅰ〜Ⅱ:装具のみで歩行。軽度の歩行パターン異常 | GMFCS Ⅳ〜Ⅴ:歩行困難・車椅子依存 |
| 視覚 | 視放線損傷による視野狭窄・視力低下・内斜視・皮質視覚障害(CVI) | 眼鏡・弱視訓練で矯正可能なケース多い | 皮質視覚障害(CVI)・重度視野欠損 |
| 認知・学習 | IQ低下・学習障害・実行機能障害・視知覚障害(MRIの白質量と相関) | IQ正常域でも視知覚・注意・処理速度に問題が多い | 重度知的障害・コミュニケーション困難 |
| てんかん | 10〜20%に合併。焦点性発作が多い。部位によって発作型が異なる | 抗てんかん薬でコントロール可能なケースが多い | 難治性てんかん・Lennox-Gastaut症候群への移行も |
| 言語・コミュニケーション | 構音障害・言語発達遅滞(PVL自体と早産に起因する多因子) | ST介入で改善することが多い | 重度の表現・理解障害。AAC導入が有効 |
| 行動・情動 | ADHD様症状・不安障害・ASD様の社会的困難が早産児全体で頻度高い | 支援付き通常学級・薬物療法で対応可能なケース多い | 重度の行動障害・強度行動支援が必要なケースも |
📌 予後を決める4大因子
① 白質損傷の重症度・範囲(de Vries分類):Ⅰ度では多くが軽度の転帰。Ⅲ度・PVHIでは重篤な神経学的障害が高確率で生じます(de Vries et al. 1988)。
② 内包後脚(PLIC)の保存:修正TEA週のMRIでPLICが保たれているかどうかが独立歩行の最強予測因子です(Hoon et al. 2002;Krägeloh-Mann et al. 2007)。双側保存 → 歩行予後良好。
③ 在胎週数:在胎25週未満の超早産児はPVL自体の重症度が高く、感染・出血など複合的な脳損傷が重なりやすい。
④ 早期介入の質と量:同程度の白質損傷でも、早期から集中的な神経発達的リハビリを受けた児は明らかに良好な転帰を示します。豊かな環境刺激(enriched environment)が脳の可塑性を最大化します(Morgan et al. 2013 Pediatrics)。
⚡ てんかん合併時の管理ポイント
PVLに合併するてんかんは焦点性発作(部分発作)が最多です。白質損傷を受けた脳皮質の興奮性変化が発作焦点を形成します。管理の要点は以下のとおりです。
薬物療法の選択:焦点性発作にはレベチラセタム・オクスカルバゼピン・ラモトリギンが一般に用いられます。複数の医師の間でもバルプロ酸の使用(小児への安全性懸念)については慎重な判断が求められます。必ず小児神経科医の指示のもとで管理してください。
リハビリとの連携:抗てんかん薬の副作用(眠気・認知機能低下)はリハビリ効果に影響します。薬剤変更後は必ずPT・OT・STに共有し、訓練の強度・時間帯の調整を行います。
発作時の緊急対応プロトコル:保護者に発作時の体位(側臥位・気道確保)・持続時間の計測・ダイアゼパム坐薬の使い方を事前に指導しておくことが重要です。
痙縮管理 ― 装具・ボツリヌス・外科的治療
PVL由来の痙性両麻痺では、痙縮(spasticity:速度依存性の筋緊張亢進)が運動発達・ADL・睡眠・二次的な関節変形(股関節脱臼・尖足・側弯)に大きく影響します。痙縮管理は段階的に行います。
⚠️ ボツリヌス毒素単独では不十分 ― 必ずリハビリとセットで
ボツリヌス毒素はあくまで「痙縮を一時的に軽減してリハビリをしやすくする準備」であり、注射単独で運動機能が改善するわけではありません。注射後2〜4週間以内に集中的PT・OTを開始し、痙縮が軽減した期間を最大限に活用することが重要です。注射後のリハビリ計画を事前に立案しておくことが推奨されます(Akerblom et al. 2010)。
リハビリテーションの全体像 ― 学際的アプローチ
PVLのリハビリテーションは「どの機能がどの程度障害されているか」を正確に評価した上で、多職種(PT・OT・ST・医師・心理士・教育専門家・MSW)が連携して個別化された介入計画を立案することが基本です。子どもの脳は非常に高い可塑性を持つため、早期介入・繰り返し・豊かな感覚運動体験が回復を促進します。
理学療法(PT)― 運動発達・姿勢制御の専門介入
- ボイタ法(Vojta反射移動):特定の刺激点への圧刺激で反射的に正常な運動パターンを誘発。乳児期からの早期介入に広く使用。日本・ドイツ・中欧で普及
- ボバース法(NDT:神経発育学的治療):ハンドリングを通じて異常な筋緊張を抑制しながら正常な運動を促す手技。世界的に最も普及した神経発達的アプローチ。保護者への指導も含む
- 目標指向型運動訓練(Task-specific training):「座る」「立つ」「歩く」など具体的な目標動作を繰り返し練習。脳の運動野再編成を促す。Novak et al. 2013のシステマティックレビューで強いエビデンス(Green = do it)
- 集中的訓練(Intensive training):週3〜5回・1回45〜60分以上の集中的セッション。通常の週1〜2回より効果が高い(Sakzewski et al. 2014)
- ロボット支援歩行訓練:Lokomat等を用いた繰り返し歩行パターン入力。3〜4歳以降から適用施設あり
- 水中療法(ハイドロセラピー):浮力を利用して痙性を軽減しながら運動学習を促進。体験的に痙縮が軽い状態での正常運動パターンの入力に有効
作業療法(OT)― 手の機能・ADL・感覚処理の介入
- CIMT(制約誘発運動療法):非麻痺側の上肢を制約し、麻痺側の使用を強制的に促すことで上肢機能を改善。修正月齢18か月以降から修正版(mCIMT)の適用可能。強いエビデンスあり(Novak et al. 2013 = Green)
- BiT(両手訓練):両手を協調させる課題を集中的に行う。CIMTとの組み合わせまたは代替として有効(Gordon et al. 2011)
- ADL訓練:食事・着替え・整容などのセルフケア動作を適応的手順で学習
- 自助具・補装具の処方:スプーン改造・筆記補助具・スイッチ入力機器の選定と訓練
- 学校・家庭環境の調整:姿勢保持いす・机の高さ・視覚補助教材の選定
言語聴覚療法(ST)― コミュニケーション・嚥下・認知の介入
- 早期言語発達支援:前言語期(指さし・共同注意)からの介入で言語習得を促進。早産児の言語発達遅滞は頻度が高く、早期STが有効(Byers-Heinlein et al. 2021)
- 構音訓練:構音に関わる口腔・舌・唇の筋肉の強化と協調運動の改善
- AAC(拡大・代替コミュニケーション):音声出力機器(VOCA)・絵カード(PECS)・サインを用いた代替コミュニケーション手段の導入。重度コミュニケーション障害への標準的対応
- 嚥下評価・訓練:重度PVL児では嚥下障害・誤嚥リスクの評価が必須。VF(嚥下造影)・VE(嚥下内視鏡)による客観的評価と食形態調整
認知・教育的支援 ― 視知覚・実行機能・就学準備
- 視知覚訓練:視空間認知・図形認識・視覚的注意の強化(視放線損傷に多い視知覚障害への対応)
- 実行機能トレーニング:計画立案・注意・ワーキングメモリを高める認知訓練(CogniFit・Cogmed等のデジタルツール含む)
- 特別支援教育計画(IEP):就学前から学校と連携した支援計画の策定。特別支援学級・通級指導・合理的配慮の申請
- 学習補助ツール:拡大教材・音声読み上げ・タブレット学習の活用
感覚統合療法 ― 感覚処理の改善
- PVL児の多くは前庭感覚・固有感覚・触覚の統合障害(過感受性・低感受性)を抱える
- 感覚刺激に対する適切な応答を学ぶ活動(スウィング・圧刺激・触覚遊び)で日常生活の安定を図る
- Novak et al. 2013では感覚統合療法は「一部エビデンスあり(Yellow = probably do it)」に分類
家族支援・ペアレントトレーニング ― 介護の中核と保護者のセルフケア
- 家庭プログラムの習得:PT・OTから指導されたストレッチ・ポジショニング・遊びの中での運動促進方法を毎日実践。週1〜2回のセラピー+毎日の家庭実践の組み合わせが最も効果的(Morgan et al. 2013)
- ペアレントトレーニング(Cope):早産児・発達障害を持つ子の保護者向けのストレスマネジメント・関わり方プログラム
- 社会資源の活用支援:療育手帳・各種補助制度・放課後等デイサービスへのアクセス支援(MSWとの連携)
- 保護者のバーンアウト防止:介護者の精神的健康は子どもの発達アウトカムに直接影響します。レスパイトケア・ピアサポートグループ・カウンセリングへの積極的なアクセスを推奨します。「保護者が元気でいることが最善の支援」という考え方を医療チーム全体で共有することが重要です
📊 Novak et al. 2013:介入エビデンスの信号機システム
Novak et al. 2013(Dev Med Child Neurol)のシステマティックレビューでは、脳性麻痺への介入のエビデンスを「信号機」で分類しています。
🟢 Green(Do it)強いエビデンス:目標指向型訓練・CIMT・ボツリヌス毒素+PT・装具(AFO)・整形外科手術・早期介入(NIDCAP含む)
🟡 Yellow(Probably do it)中程度のエビデンス:ボバース法(NDT)・感覚統合療法・水中療法・電気刺激(NMES)
🔴 Red(Don’t do it)エビデンスが否定的または不十分:振動療法(全身振動)単独・一部の代替医療。ただし「Red」でも害があるわけでなく研究が不足しているものも含まれる
ボイタ法は2013年時点ではYellowに分類されていましたが、その後の研究蓄積により評価が更新されている部分もあります。最新のエビデンス更新(cerebralpalsyguide.org等)も参照してください。
発達の目安 ― 座位・歩行はいつ獲得できるか
⚠️ 必ずお読みください:「いつ歩ける?」への誠実な答え方について
PVLの発達予後は個人差が非常に大きく、同じ重症度分類でも大きく異なります。以下の目安はあくまでも参考値です。担当の小児神経科医・理学療法士が、MRI所見(特にPLICの保存)・GMLS・HINE・GMFCSの定期的な評価をもとに個別の予後を説明することが最も信頼できます。「いつ歩ける?」という質問への誠実な答えは「今の発達状況と脳の画像から、専門家が個別に評価する」ことです。
自立座位の目安(修正月齢換算)
定型発達:修正月齢6〜8か月が標準
手を前についてサポートしながら座る(6か月)→ 手を離して自立座位(7〜8か月)が標準的な発達経過。在胎32週未満の早産児は必ず修正月齢で評価する(生後月齢−早産週数÷4)
PVL軽度(Ⅰ〜Ⅱ度・GMFCS Ⅰ〜Ⅱ):修正月齢7〜12か月が多い
体幹筋の緊張異常があっても、早期PTで標準に近い時期に自立座位を獲得できるケースが多い。頭部コントロールが先行し、それを基礎として座位バランスが発達する
PVL中等度(Ⅱ〜Ⅲ度・GMFCS Ⅱ〜Ⅲ):修正月齢12〜18か月が目安
体幹の筋緊張低下・頭部コントロール不良がある場合、自立座位の獲得は遅れることが多い。適応座位保持装置(SRC等)の活用と並行して体幹強化を継続
PVL重度(Ⅲ度・PVHI・GMFCS Ⅳ〜Ⅴ):18か月以降または自立困難
体幹機能が重篤に障害されている場合、電動車椅子・姿勢保持いすを使いながら上肢機能と認知機能の最大化を目指す方針にシフト。「独立座位を目指す」ことよりも「機能的に参加できる環境を整える」ことが目標になる
早産児の発達評価は必ず修正月齢(出産予定日からの月齢)を使用します。在胎30週(10週早産)で生まれた児が生後8か月なら、修正月齢は約6か月です。「生後月齢で6か月で座れないから遅れている」と焦る必要はなく、修正月齢で定型発達と比較することが正確な評価の前提です。修正月齢の使用は通常修正月齢24〜36か月頃まで継続することが推奨されます(AAP 2004)。
自立歩行の目安
| 重症度・GMFCS | 自立歩行の目安(修正月齢換算) | 補助具・装具 | 鍵となる指標 |
|---|---|---|---|
| 軽度(GMFCS Ⅰ〜Ⅱ)PLIC双側保存 | 修正12〜24か月 | AFO(短下肢装具)のみ | 定型発達とほぼ同時期〜軽度遅延。GMLSでFM正常 |
| 中等度(GMFCS Ⅱ〜Ⅲ)PLIC部分保存 | 修正18か月〜3〜4歳 | AFO+歩行器・ロフストランド杖 | 集中的PT・BTX・SDRで歩行能力が向上するケースあり |
| 重度(GMFCS Ⅳ〜Ⅴ)PLIC障害 | 自立歩行困難が多い(一部で5〜8歳に補助歩行) | 電動車椅子・姿勢保持具 | 移動手段・上肢機能・QOL向上に目標をシフト |
🔑 歩行予後を決める3つの鍵となる評価指標
① 内包後脚(PLIC)の保存(MRI・DTI):修正TEA週のMRIでPLICの信号が双側保たれている場合、独立歩行の予後は良好です。PLICの双側完全障害は高い確率で歩行困難と関連します(Hoon et al. 2002;Krägeloh-Mann et al. 2007)。
② GMLSのFidgety Movements評価(修正月齢9〜20週):FM が正常に観察される場合、重度運動障害のリスクは大幅に低下します(Kwong et al. 2018 Cochrane)。FM消失・異常は早急な集中介入の開始サインです。
③ 2歳時点でのGMFCS分類:2歳時点でのGMFCSレベルは5歳・10歳の機能状態と高い相関を示します(Rosenbaum et al. 2002)。GMFCS ⅠとⅡは独立歩行。ⅢはLoFストランド杖等使用での歩行。Ⅳ〜Ⅴは車椅子依存。
日本の社会資源・支援制度
PVLの子どもと家族を支える日本の社会制度・支援サービスを整理します。これらは早めに申請・登録することで長期的な経済的負担の軽減と支援の早期開始につながります。担当の医療ソーシャルワーカー(MSW)や自治体の窓口に相談することをお勧めします。
| 制度・サービス名 | 内容・対象・申請先 |
|---|---|
| 療育手帳 | 知的障害・発達障害を持つ児への手帳。等級によりバス・交通費割引・税控除・各種割引が受けられる。各都道府県の判定機関(児童相談所等)へ申請 |
| 身体障害者手帳 | 肢体不自由(脳性麻痺による運動障害)に対して交付。補装具費・日常生活用具の給付が受けられる。市区町村の福祉窓口へ申請 |
| 小児慢性特定疾病医療費助成 | 脳性麻痺(PVLを含む)は対象疾病に含まれる場合あり。18歳未満(継続の場合20歳未満)の医療費の自己負担を大幅に軽減。都道府県・政令市の窓口へ申請。主治医の診断書が必要 |
| 特別児童扶養手当 | 20歳未満で精神・身体に中程度以上の障害を持つ児の保護者に支給(2024年度:1級月額55,350円・2級月額36,860円)。所得制限あり。市区町村窓口へ申請 |
| 障害児福祉手当 | 20歳未満で重度障害があり、日常生活に常時介護が必要な児に支給(2024年度:月額15,690円)。市区町村窓口へ申請 |
| 児童発達支援(療育) | 未就学の障害・発達の遅れがある児への通所支援。PT・OT・ST・保育などを含む総合療育。市区町村の福祉窓口で「受給者証」を取得した上で利用 |
| 放課後等デイサービス | 就学後(6〜18歳)の障害児が学校終了後・長期休暇に通える福祉サービス。学習支援・身体活動・社会性支援など。受給者証が必要 |
| 補装具費支給制度 | AFO装具・車椅子・座位保持装置・意思伝達装置などの補装具費の一部または全部を自治体が負担。市区町村窓口へ申請。判定を受けた上で処方・制作 |
| 訪問リハビリテーション | 通院困難な児に対して自宅でPT・OT・STによるリハビリを提供。医療保険(訪問看護指示書が必要)または介護保険で利用 |
| 特別支援学校・特別支援学級・通級指導 | 障害の程度・種類に応じて選択。個別教育支援計画(IEP)を作成。就学相談は小学校入学前年度に各市区町村教育委員会へ相談 |
💡 申請のタイミングと順序のポイント
NICUを退院する前:医療ソーシャルワーカー(MSW)に面談し、利用できる制度を一覧で確認する。
退院後〜修正月齢3か月:まず「児童発達支援(療育)の受給者証」を取得し、早期療育につなぐ。同時に医師の診断書をもとに「療育手帳」「身体障害者手帳」の申請を開始。
就学前(5〜6歳):「放課後等デイサービスの受給者証」取得・就学相談(特別支援学校・特別支援学級・通級の検討)・IEPの準備。
随時:補装具費(AFO更新・車椅子・座位保持装置)は成長のたびに申請。年1回の更新が原則だが、急速な成長で修正が必要な場合は別途申請可能。
よくある質問(FAQ)
PVLと診断されました。まず何をすれば良いですか?
最初にすべきことは①専門家チームとの連携確立と②早期療育の開始と③社会資源の把握です。
① 小児神経科専門医への定期受診:MRIの評価(特にTEA週のMRI・PLIC確認)・てんかんのモニタリング・痙縮への医学的介入計画を立てます。
② 理学療法士(PT)による早期介入:GMLSが実施できる修正月齢3〜5か月頃から介入を開始することが理想です。GMLS陽性(FM消失・異常)であれば早急な開始が推奨されます(Novak et al. 2017)。
③ 児童発達支援(療育)センターへの登録:PT・OT・STを組み合わせた総合的療育を受けられる施設に早めに登録してください。多くの施設は待機期間があるため、診断直後から問い合わせを始めてください。
④ 医療ソーシャルワーカー(MSW)への相談:MSWは療育手帳・各種補助制度・放課後等デイサービスなどの社会資源を一括でコーディネートできます。退院前、または外来初診時に面談を依頼してください。
PVLと脳性麻痺は同じものですか?
同じではありませんが、深く関連しています。
PVL(脳室周囲白質軟化症)は脳の画像的・病理学的な診断名です。「脳室周囲の白質が障害されている」という脳の状態の記述です。
脳性麻痺(Cerebral Palsy:CP)は機能的・臨床的な診断名で、「発達中の脳の非進行性の損傷による永続的な運動・姿勢の障害」と定義されます(Rosenbaum et al. 2007)。
PVLはCPの最も一般的な原因の一つであり、特に痙性両麻痺(spastic diplegia)の主要な原因です。しかしPVLが必ずしもCPにつながるわけではなく、軽症PVL(Ⅰ度)では正常発達を示す児も多くいます。「PVLです」と言われた場合、「CPが生じる可能性がある状態にある」ということであり、「必ずCPになる」ということではありません。定期的な発達評価を通じて経過を見ることが大切です。
ボイタ法とボバース法のどちらが効果的ですか?
現時点ではどちらかが明確に優れているという高レベルのエビデンスはありません(Hadders-Algra 2014 Dev Med Child Neurolのシステマティックレビュー)。
ボイタ法(反射移動)は乳児期からの早期介入に適しており、日本・ドイツ・中欧を中心に広く使用されます。特定の刺激点への圧刺激で反射的に正常な運動パターンを誘発するアプローチです。
ボバース法(NDT)はハンドリングを通じて異常な筋緊張を抑制しながら正常な運動を促す手技で、世界的に最も普及した神経発達的アプローチです。年齢を問わず適用でき、保護者への指導も含みます。
最も重要なのは「どちらの手法か」ではなく「集中的で継続的な介入であること」です。近年は両手法とも「目標指向型訓練」「集中的訓練」と組み合わせることで効果が高まることが示されています(Novak et al. 2013 Dev Med Child Neurol;Sakzewski et al. 2014)。担当PTと方針を相談し、継続できる形を見つけることが最善です。
PVLのきょうだいも同じ病気になりますか?遺伝しますか?
PVL自体は遺伝性疾患ではなく、遺伝しません。PVLは主に早産・低酸素虚血・炎症などの環境的・周産期的要因によって生じる後天的な脳損傷です。
ただし、早産を繰り返しやすい母体側の要因(子宮頸管無力症・絨毛膜羊膜炎のリスク因子など)がある場合は、次の妊娠でも早産・PVLのリスクが高まる可能性があります。次の妊娠を考えている場合は、産科・周産期専門医に相談して適切な管理(頸管縫縮術・抗菌薬治療・プロゲステロン補充など)を検討することをお勧めします。
PVLの子どもに対して、家庭でできる最も大切なことは何ですか?
研究が一貫して示しているのは、「豊かで多様な感覚運動体験」と「保護者の温かい応答的な関わり(サーブアンドリターン)」が脳の可塑性を促進するということです(Morgan et al. 2013)。
① 床での遊び時間(Tummy time・Floor time):仰向け・うつ伏せ・座位など様々な体位で遊ぶ時間を作ることで体幹・頭部コントロールが自然に促されます。PTから指導された体位での活動を日常に組み込んでください。
② 応答的なコミュニケーション:子どもの表情・発声・動きに対して親が応答するスタイルの関わりは、認知・言語・社会性の発達を促します。
③ PT・OTから指導された自宅プログラムの継続:週1〜2回のセラピーは「評価とプログラム更新」の場です。日常生活の中での継続練習との組み合わせが最も効果的です(Morgan et al. 2013)。
④ 保護者自身のセルフケア:介護負担は保護者の精神健康に大きな影響を与えます。支援グループへの参加・レスパイトケアの利用・カウンセリングへのアクセスを積極的に活用してください。「保護者が元気でいることが子どもへの最善の支援」です。
専門家向け:PVLの神経保護・最新治療研究の動向(2024年時点)
エリスロポエチン(EPO):早産児に対するrhEPO投与の神経保護効果を検証した大規模RCT(PENUT Trial:Preterm Erythropoietin Neuroprotection Trial)では、修正週数24〜27.6週の超早産児において高用量EPO投与群と偽薬群を比較した結果、2年時点での神経発達転帰(Bayley-III)に有意な差を認めませんでした(Juul et al. 2020 N Engl J Med)。安全性は確認されており、より早期投与や投与方法の最適化を検証する後続研究が進行中です。
メラトニン:抗酸化・抗炎症作用を持つメラトニンの早産児白質保護効果を検証するMELATONIE試験(フランス)をはじめとする複数の小規模RCTが実施中。動物モデルでは白質保護効果が確認されていますが、現時点では臨床的推奨に至っていません(Tourneux et al. 2022)。
幹細胞療法(MSC・UCB):間葉系幹細胞(MSC)・臍帯血幹細胞(UCB)の早産児脳損傷への投与が複数の第Ⅰ/Ⅱ相試験で検討されています。動物モデルでの白質保護・希突起膠細胞再生効果は示されていますが、ヒト臨床試験での有効性・安全性の確認はまだ途上です。
DHA/ARA補充:長鎖多価不飽和脂肪酸(LCPUFAs)の補充による白質発達促進の仮説は複数の観察研究で支持されており、現在のNICU栄養管理では早産児への積極的なDHA補充が推奨されています(ESPGHAN 2018 Clin Nutr)。
neuroimaging-guided intervention(画像誘導型リハビリ):MRI・DTIの所見に基づいてリハビリ介入の優先領域・手法を選択する概念が広まりつつあります。PLICが保存されている側の上肢へのCIMT、視放線障害への視知覚訓練の優先配分など、画像所見と機能評価を統合した個別化介入の精度向上が期待されています(Morgan et al. 2013 Pediatrics;Novak et al. 2017 JAMA Pediatr)。
DTI・コネクトーム研究:PVLにおける白質路全体の接続性(コネクトーム)変化が認知・運動転帰とどう関連するかを明らかにする研究が進行中です。個別の白質路ではなく、脳のネットワーク全体の変化として捉える視点が今後の予後予測・介入設計に反映されることが期待されます。
STROKE LABのPVL支援 ― 診断後から成人期まで
STROKE LABでは、PVLをはじめとする脳白質障害の乳幼児・小児に対して、神経科学的エビデンスに基づいた個別化リハビリプログラムを提供しています。MRI・DTI所見・GMLS・GMFCS・HINE評価を統合した包括的評価のもと、PT・OT・STが連携して乳児期から学童期・成人期まで継続的な支援を行います。
PVL・小児脳損傷のリハビリ設計フロー
Step 1 包括的評価:MRI(PLIC・視放線・胼胝体の評価)+ GMLS(修正3〜5か月)+ GMFCS + HINE + Bayley評価 + 感覚評価 → 「何が・どの程度・どこの機能が障害されているか」を多角的に特定
Step 2 予後・目標設定:MRI・GMLS・臨床評価から短期・中期・長期目標を設定し、家族と共有。「いつ座れる・歩けるか」という予後予測を科学的根拠に基づいて説明
Step 3 学際的介入(Novak 2013 エビデンス準拠):Green介入優先(目標指向訓練・CIMT・装具・BTX)+ Yellow介入の補完的活用(NDT・感覚統合)+ 家族指導を個別プランで実施
Step 4 医療・福祉連携:小児神経科医とのBTX注射・装具処方・てんかん管理の連携。MSWと社会資源(療育手帳・補助制度・療育センター)のコーディネート
Step 5 成長に合わせた継続支援:就学前の学校環境調整・IEP支援・思春期以降の社会参加・就労支援まで長期的に関わります
「PVLと言われたとき、インターネットで調べて出てくる情報が怖いものばかりで、どうしたらいいかわからなくなりました。STROKE LABで最初に評価してもらい、MRIを一緒に見ながら”この子の場合は内包後脚が保たれているので歩行の見通しは良い”と説明していただき、ようやく前向きに取り組めました。1歳4か月で装具を使って歩き始めたときは、本当に泣きました。」
2歳児の保護者・在胎29週出生・Ⅱ度PVL
「ボツリヌス注射の後にすぐSTROKE LABでの集中的PTを組んでいただいたおかげで、注射だけのときと全然違う歩き方の改善が出ました。注射後のリハビリ計画を事前に立てておくことがこんなに大切だとは思っていませんでした。」
5歳児の保護者・在胎28週出生・GMFCS Ⅱ・Ⅲ度PVL
参考文献・引用文献
- 1) Volpe JJ. Brain injury in premature infants: a complex amalgam of destructive and developmental disturbances. Lancet Neurol. 2009;8(1):110-124.
- 2) de Vries LS, Eken P, Dubowitz LM. The spectrum of leukomalacia using cranial ultrasound. Behav Brain Res. 1992;49(1):1-6. 【超音波分類の原著:Ⅰ〜Ⅲ度の3段階分類】
- 3) de Vries LS, Regev R, Dubowitz LM, et al. Perinatal risk factors for the development of extensive cystic leukomalacia. Am J Dis Child. 1988;142(7):732-735. 【出血性梗塞を含む重篤例の記述(旧Ⅳ度に相当する概念)】
- 4) Back SA. White matter injury in the preterm infant: pathology and mechanisms. Acta Neuropathol. 2017;134(3):331-351.
- 5) Woodward LJ, Anderson PJ, Austin NC, et al. Neonatal MRI to predict neurodevelopmental outcomes in preterm infants. N Engl J Med. 2006;355(7):685-694.
- 6) Hoon AH Jr., Lawrie WT Jr., Melhem ER, et al. Diffusion tensor imaging of periventricular leukomalacia shows affected sensory cortex white matter pathways. Neurology. 2002;59(5):752-756. 【PLICとDTIによる歩行予後予測の先駆的研究】
- 7) Krägeloh-Mann I, Horber V. The role of magnetic resonance imaging in elucidating the pathogenesis of cerebral palsy. Dev Med Child Neurol. 2007;49(2):144-151. 【PLICの保存と歩行予後の相関を支持する代表的文献】
- 8) Kwong AKL, Fitzgerald TL, Doyle LW, Cheong JLY, Spittle AJ. Predictive validity of spontaneous early infant movement for later cerebral palsy. Dev Med Child Neurol. 2018;60(5):480-489. 【GMLSのFM消失による脳性麻痺予測精度のCochrane系統的レビュー】
- 9) Novak I, Morgan C, Adde L, et al. Early, Accurate Diagnosis and Early Intervention in Cerebral Palsy. JAMA Pediatr. 2017;171(9):897-907.
- 10) Novak I, McIntyre S, Morgan C, et al. A systematic review of interventions for children with cerebral palsy: state of the evidence. Dev Med Child Neurol. 2013;55(10):885-910. 【介入の信号機システムの出典】
- 11) Morgan C, Novak I, Badawi N. Enriched environments and motor outcomes in cerebral palsy: systematic review and meta-analysis. Pediatrics. 2013;132(3):e735-746.
- 12) Hadders-Algra M. Early diagnosis and early intervention in cerebral palsy. Front Neurol. 2014;5:185. 【ボイタ法・ボバース法の比較:どちらが優れているというエビデンスはないとする文献】
- 13) Rosenbaum PL, Walter SD, Hanna SE, et al. Prognosis for gross motor function in cerebral palsy: creation of motor development curves. JAMA. 2002;288(11):1357-1363. 【GMFCS発達曲線・2歳時点での安定性】
- 14) Palisano RJ, Rosenbaum P, Bartlett D, Livingston MH. Content validity of the expanded and revised Gross Motor Function Classification System. Dev Med Child Neurol. 2008;50(10):744-750.
- 15) Juul SE, Comstock BA, Wadhawan R, et al. PENUT Trial Consortium. A Randomized Trial of Erythropoietin for Neuroprotection in Preterm Infants. N Engl J Med. 2020;382(3):233-243. 【PENUT Trial:EPOの神経発達転帰への効果を検証。2年時点で有意差なし】
- 16) Wu YW, Colford JM Jr. Chorioamnionitis as a risk factor for cerebral palsy. JAMA. 2000;284(11):1417-1424. 【絨毛膜羊膜炎とCP・PVLリスクの関連】
- 17) Eliasson AC, Krumlinde-Sundholm L, Shaw K, Wang C. Effects of constraint-induced movement therapy in young children with hemiplegic cerebral palsy: an adapted model. Dev Med Child Neurol. 2005;47(4):266-275. 【CIMTの小児CP上肢機能への効果:自宅練習の重要性を示す研究のひとつ】
- 18) Hamrick SE, Miller SP, Leonard C, et al. Trends in severe brain injury and neurodevelopmental outcome in premature newborn infants: the role of cystic periventricular leukomalacia. J Pediatr. 2004;145(5):593-599.
- 19) Rosenbaum P, Paneth N, Leviton A, et al. A report: the definition and classification of cerebral palsy April 2006. Dev Med Child Neurol. 2007;49(Suppl 109):8-14.
お子さまのPVL・脳性麻痺に関する
リハビリのご相談はSTROKE LABへ。
MRI所見・GMLS・GMFCS分類をもとに、PT・OT・ST連携の個別化リハビリプランを立案します。
乳児期から学童期・成人期まで、家族と一緒に長期的に支援します。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)