【2026年最新】腰方形筋の起始停止と作用は?腰痛、触診、トレーニング・リハビリまで解説
腰痛患者の評価・治療現場で必ずと言っていいほど名前が挙がる腰方形筋(Quadratus Lumborum:QL)。「腰が痛い」「骨盤の高さが左右でズレている」「長時間座っていると腰が張る」という訴えの多くに、この筋肉が深く関わっています。今回は腰方形筋の解剖(起始停止・神経支配・血液供給)から機能・腰痛との関係・触診・トリガーポイント・エビデンスに基づいたトレーニングまで、PT・OT・ST・医師・柔道整復師・患者様のすべてが必要な情報を徹底解説します。
腰方形筋のトリガーポイント・ストレッチを動画で確認できます。
腰方形筋(Quadratus Lumborum:QL)は腰部最深層に位置する扁平な四角形の筋肉で、腸腰靭帯・後腸骨稜の内縁を起始として第12肋骨下縁および第1〜5腰椎横突起に停止します。胸腰筋膜(Thoracolumbar Fascia)システムの一部として体幹の安定・骨盤の側方安定・呼吸補助に関わり、座位でも歩行時でも持続的に活動する姿勢保持筋です。腰痛の筋膜性起因として最も頻繁に指摘される筋のひとつであり、トリガーポイント(TP)が形成されやすいことでも知られています。肋骨下神経(T12)および腰神経叢前枝(L1〜L3)の支配を受け、腰動脈・腸腰動脈・肋骨下動脈から栄養が供給されます。
- 正式名称・英語名:腰方形筋(Quadratus Lumborum:QL)。後腹壁筋・コアマッスルの一員
- 起始:腸腰靭帯(Iliolumbar ligament)と後腸骨稜の内縁
- 停止:第12肋骨下縁の内側半分・第1〜5腰椎横突起の先端
- 神経支配:肋骨下神経(T12)・腰神経叢前枝(L1〜L3)
- 血液供給:腰動脈・腸腰動脈・肋骨下動脈
- 筋線維構成:速筋(TypeⅡ)と遅筋(TypeⅠ)の混合線維。姿勢保持には遅筋線維が、急激な力発揮には速筋線維が関与
- 発揮筋力の実態:腰椎伸展への貢献は約10N(脊柱起立筋100N・多裂筋150Nと比較)。体幹側屈への貢献も10%未満(Bogduk 2005)。主機能は「動かす」ではなく「安定させる」
- 主な機能:①第12肋骨の固定(吸気補助)②体幹側屈補助③腰椎伸展補助④骨盤前額面安定(外側筋膜スリング構成)
- 腰痛との関係:過用・筋力低下・緊張の3要素が腰方形筋症候群・筋筋膜性疼痛症候群(MPS)を引き起こす。MPSは慢性腰痛の最頻起因のひとつ
- ⚠️ よくある誤解:「腰方形筋が短縮すると必ず同側骨盤が挙上する」は不正確。骨盤の動きは固定部位(体幹 or 骨盤)により逆転する
- 推奨エクササイズ:サイドプランク・スーツケースキャリーによる筋持久力トレーニングが第一選択(McGill, 2015)。間接的に腸腰筋・中殿筋・大殿筋へのアプローチも重要
- 脳卒中リハとの関連:麻痺側の腰方形筋機能低下と非麻痺側の代償的過活動が歩行パターン異常・骨盤非対称の原因となる
腰方形筋の概要 ― 解剖学的位置づけと役割
腰方形筋は背中の最深部に位置する扁平・四角形の筋肉で、腸骨稜の上縁から第12肋骨・第1〜5腰椎横突起にかけて広がっています。腹部後壁の一部を構成し、腹横筋筋膜の内側に位置します。
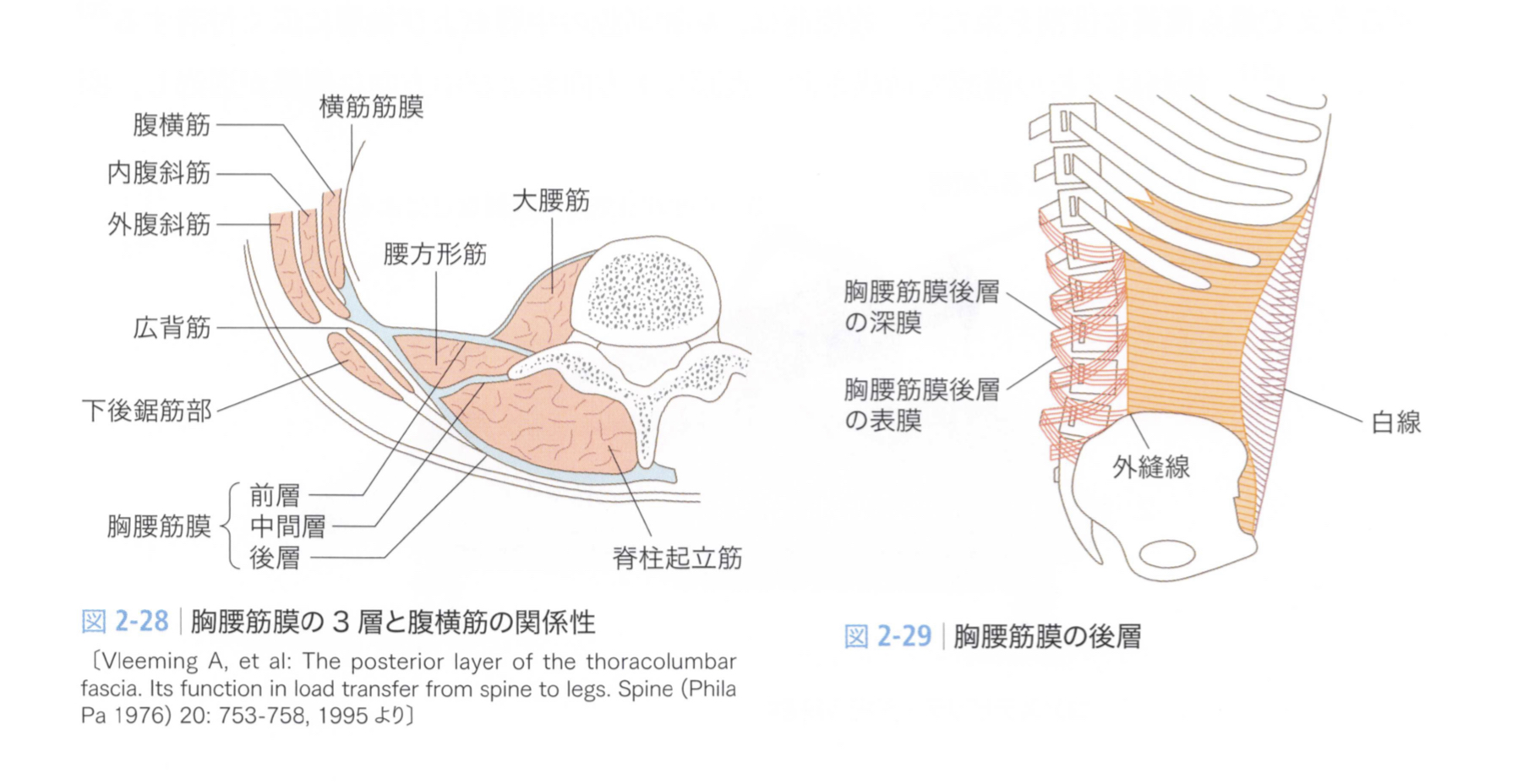
胸腰筋膜システムにおける腰方形筋の位置。図引用元:脳卒中の動作分析 金子唯史 著
🔬 胸腰筋膜システムの中核としての腰方形筋
腰方形筋は胸腰筋膜(Thoracolumbar Fascia:TLF)の構成要素のひとつです。胸腰筋膜は下肢から上肢を含む人体後面を覆う広大な筋膜システムであり、腰方形筋・多裂筋・脊柱起立筋が前・外側腹壁の筋肉と拮抗する力を生み出す構造的基盤となっています(Bogduk & Macintosh, 1984)。
腰方形筋の筋繊維は異なるベクトルを持つ3層(腸肋骨線維・腸横突起線維・横突起肋骨線維)から構成されており、単純な「腰を動かす筋肉」という理解を超えた多方向の緊張調整機能を持ちます(Bogduk, 2005)。そのため、コアマッスル・脊柱傍筋・腹壁後部筋という複数の分類に同時に属するユニークな筋肉です。
起始・停止・神経支配・血液供給
起始・停止
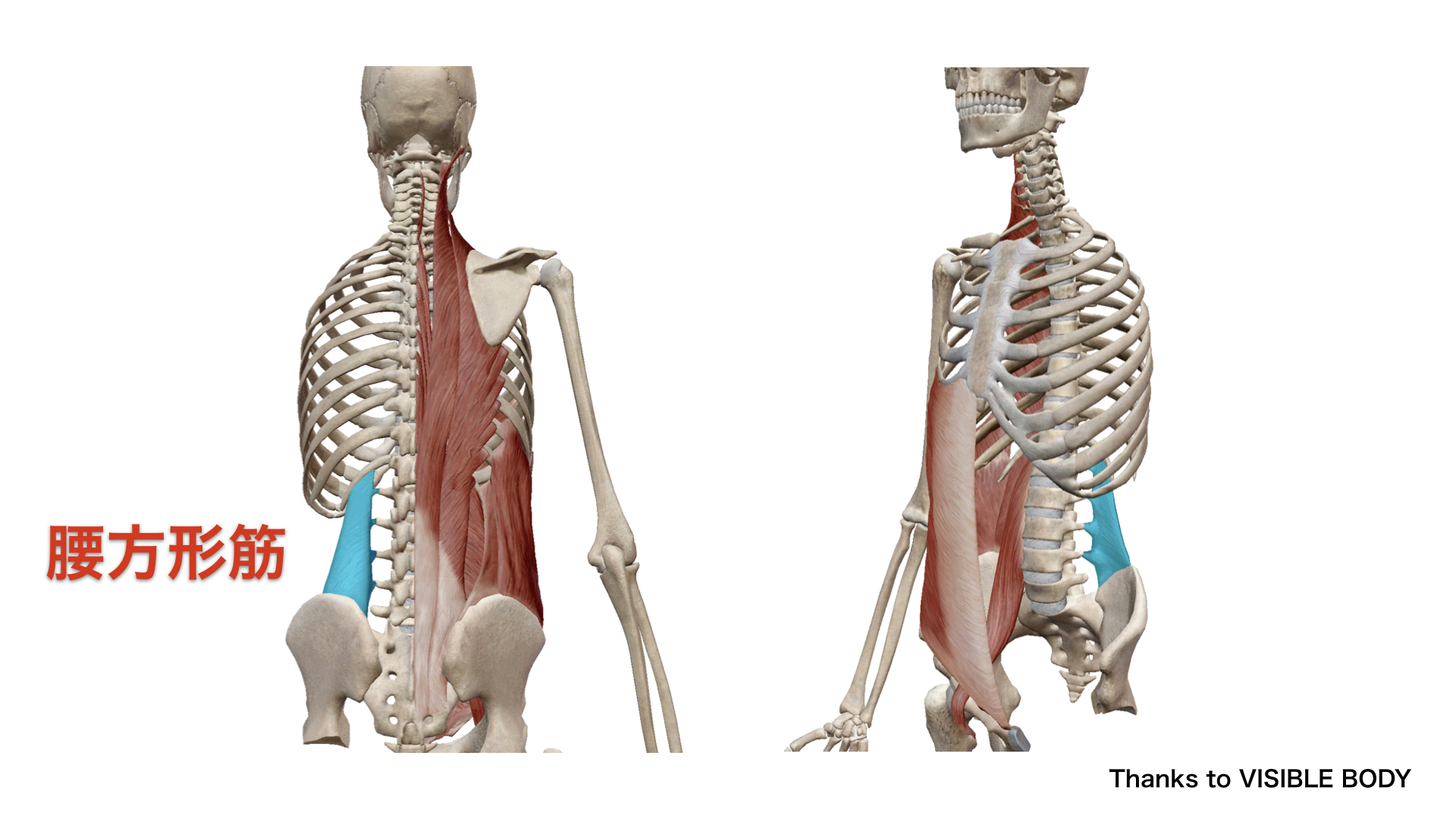
腰方形筋の起始停止(VISIBLE BODY より)
起始:腸腰靭帯(Iliolumbar ligament)と後腸骨稜(Posterior iliac crest)の内縁
停止:第12肋骨下縁の内側半分 / 第1〜5腰椎横突起の先端
筋繊維の3層構造:
① 腸肋骨線維(Iliocostal fibers):腸骨稜→第12肋骨。最外側層
② 腸横突起線維(Iliotransverse fibers):腸骨稜→腰椎横突起(L1〜L5)。中間層
③ 横突起肋骨線維(Transversocostal fibers):腰椎横突起→第12肋骨。内側層
※ 繊維の方向が異なるため、「側屈筋」「伸展筋」という単純な機能分類は解剖学的に不十分です
| 区分 | 詳細 | 臨床的意義 |
|---|---|---|
| 起始(Proximal) | 腸腰靭帯・後腸骨稜内縁 | 腸腰靭帯の柔軟性低下→QL緊張増大。腸腰靭帯への直接的刺激で腰方形筋痛が生じることがある |
| 停止(Distal)① | 第12肋骨下縁(内側半分) | 吸気時に横隔膜付着部を安定させる呼吸補助機能。呼吸機能障害・慢性過呼吸で筋緊張増大の可能性 |
| 停止(Distal)② | L1〜L5横突起先端 | 腰椎の側屈・安定化に関与。腰椎側弯・椎間板変性・腰椎不安定性と密接に関連 |
神経支配
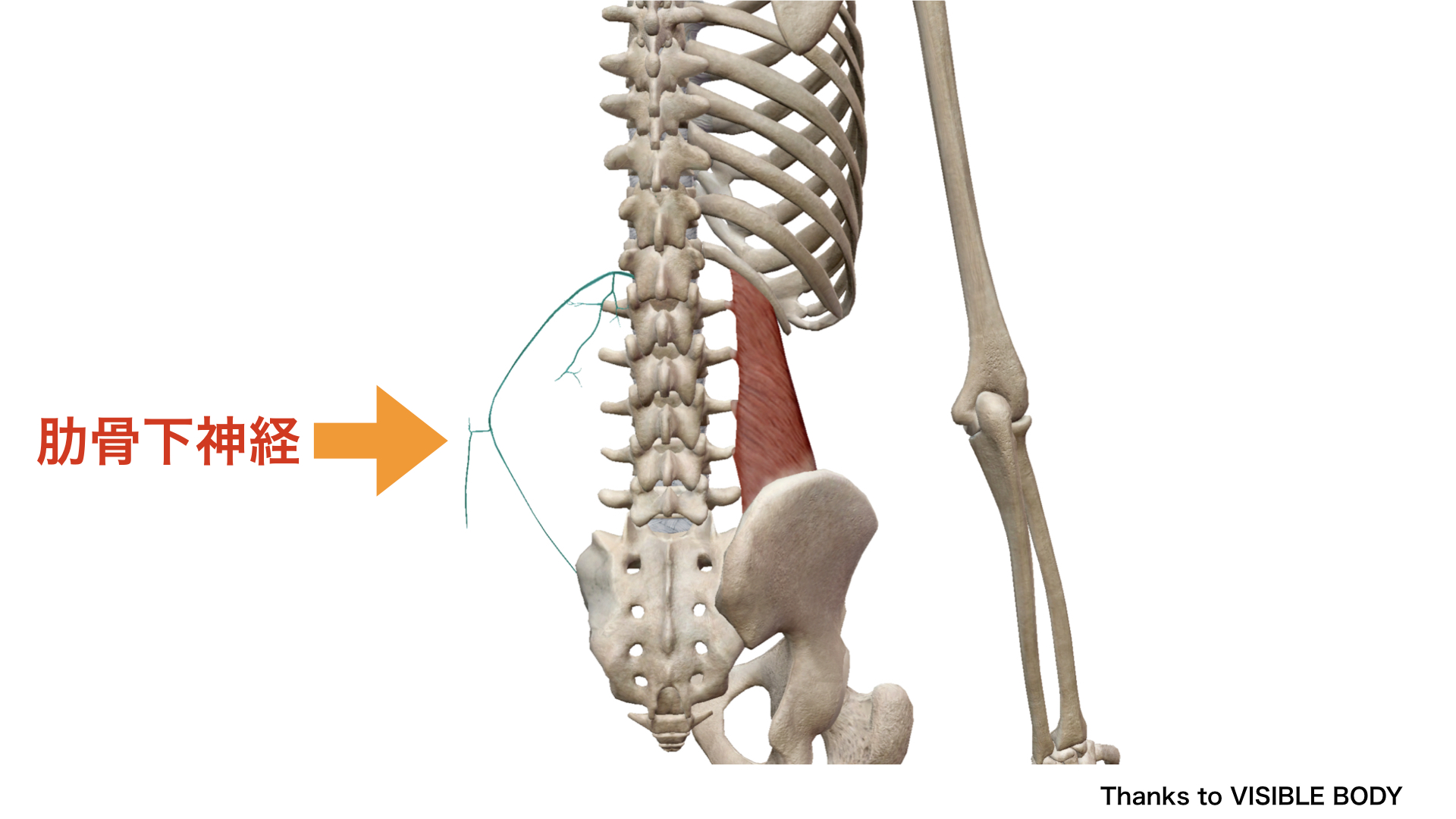
肋骨下神経(T12)(VISIBLE BODY より)
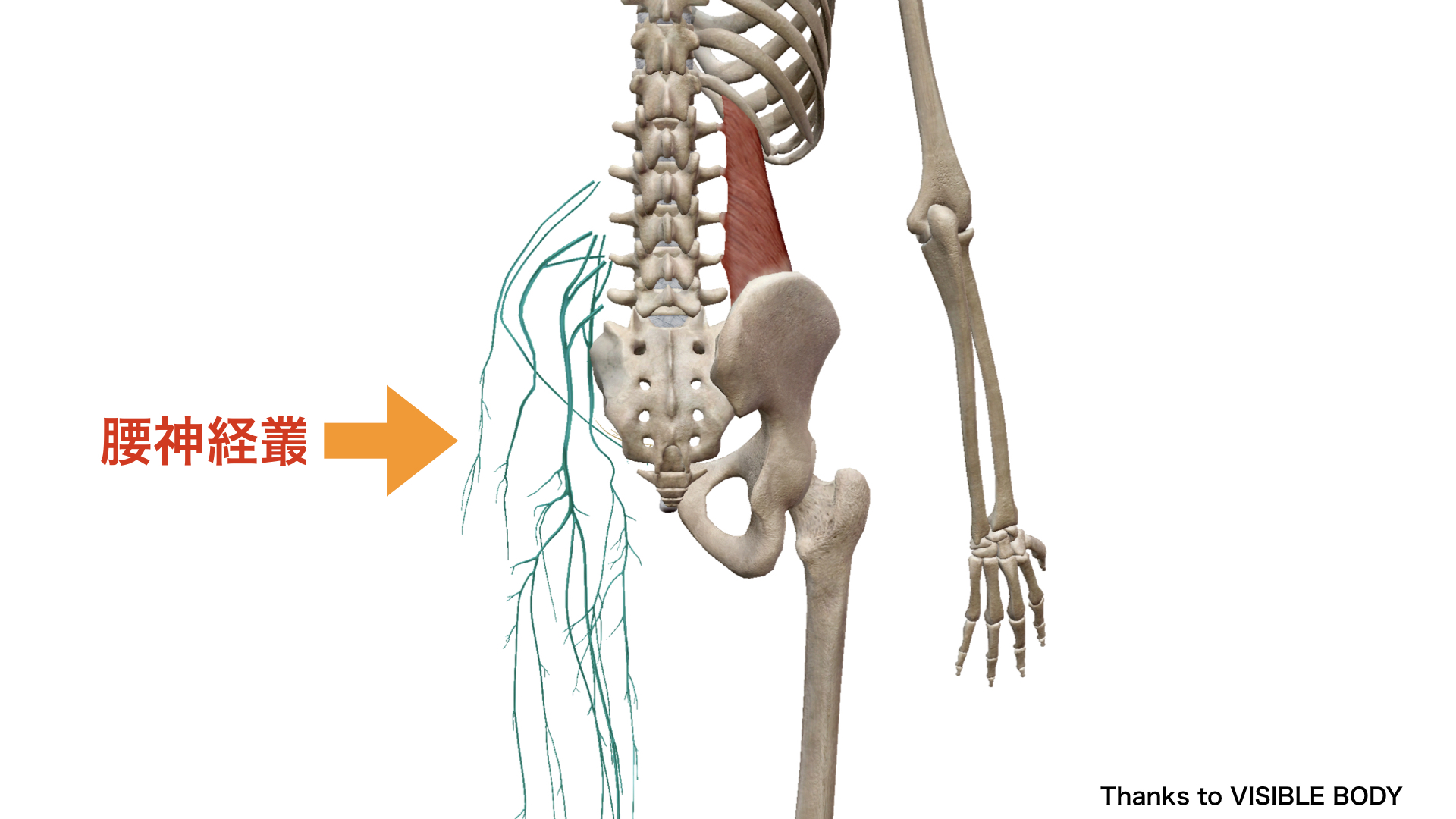
腰神経叢前枝(L1〜L3)(VISIBLE BODY より)
肋骨下神経(T12):第12胸神経の前枝。第12肋骨下縁を走行して腰方形筋上部(腸肋骨線維・横突起肋骨線維)を支配
腰神経叢前枝(L1〜L3):腰方形筋の主たる神経支配。L1〜L3の前枝が直接筋腹に入る。腸横突起線維・腸肋骨線維下部を支配
臨床的注意:L1〜L3の神経根障害(腰椎椎間板ヘルニア・腰椎狭窄症)では腰方形筋の筋力低下・萎縮が生じる。腰痛に上位腰椎由来の神経根症状が合併する場合は、腰方形筋への直接的影響も疑う
血液供給
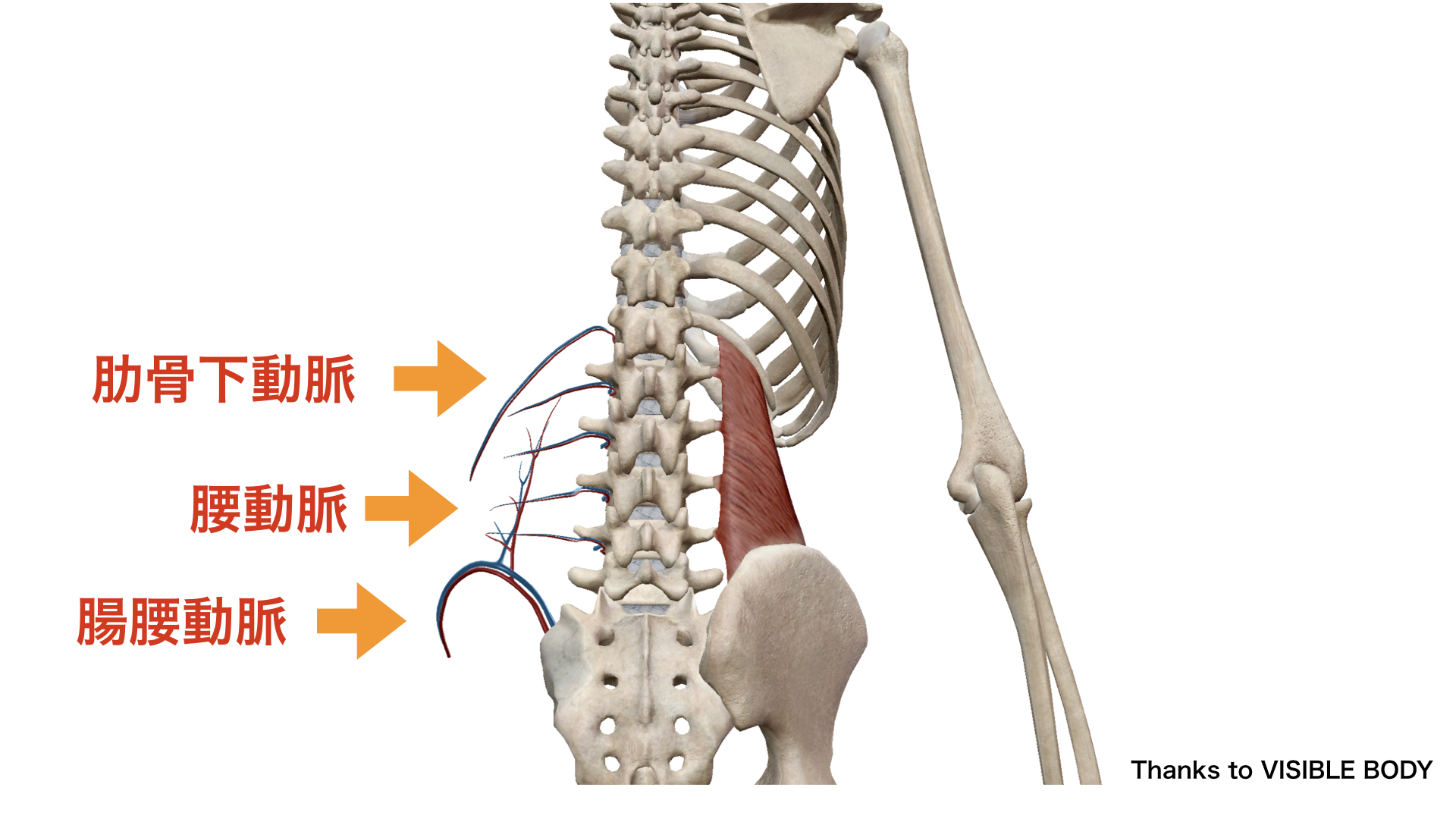
腰方形筋の栄養血管(VISIBLE BODY より)
腰動脈(Lumbar arteries):大動脈から直接分岐する分節動脈(L1〜L4)。腰方形筋全体への主要栄養血管
腸腰動脈(Iliolumbar artery):内腸骨動脈の後枝から分岐。腸骨稜周囲の筋腹下部(L5・腸骨部)に供給
肋骨下動脈(Subcostal artery):大動脈から第12肋骨下縁を走行し、腰方形筋上部(腸肋骨線維・横突起肋骨線維)に供給
臨床的関連:長時間の同一姿勢(立位・座位)や腹部内圧の上昇により筋内血流が低下し、虚血性疼痛・疲労蓄積が起こりやすい。これが「デスクワーク後の腰の張り」の一因
腰方形筋の機能と臨床的意義
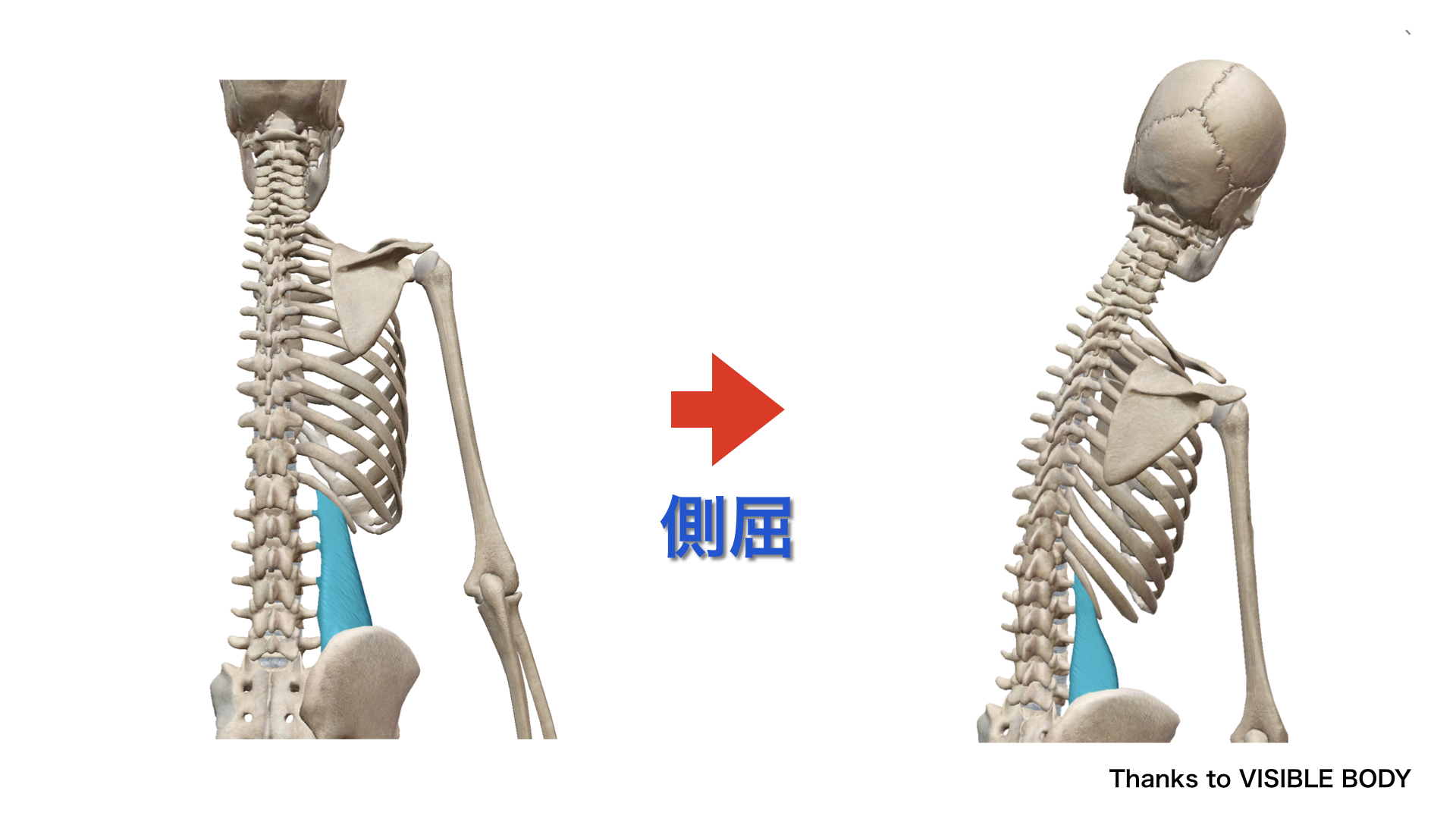
腰方形筋による体幹側屈(VISIBLE BODY より)
① 第12肋骨の固定(呼吸補助):吸気時に横隔膜が収縮すると第12肋骨が引き上げられる。腰方形筋はこれを固定し、横隔膜の効率的な収縮を補助する
② 体幹の側屈補助:体幹固定時に骨盤を挙上させ、骨盤固定時に体幹を同側に側屈させる。ただし体幹側屈全体への貢献は10%未満(Bogduk, 2005)
③ 腰椎の伸展補助:腰椎伸展時の発揮力は約10N(脊柱起立筋100N・多裂筋150Nと比較して極めて小さい)。単独で腰椎を伸展させる主動作筋ではない
④ 外側筋膜スリングの構成:対側の大腿筋膜張筋・中殿筋と協働し、骨盤前額面の安定性を保つ外側筋膜スリング(Lateral Myofascial Sling)を形成。片脚支持期に特に重要
💡 「腰を動かす筋」ではなく「腰を安定させる筋」という理解が臨床のカギ
腰方形筋の主たる機能は運動(モビライザー)ではなく安定(スタビライザー)にあります。発揮力が10N程度と小さいにもかかわらず、異なるベクトルを持つ3層の筋繊維が多方向の力を受け止め、胸腰筋膜を通じて体幹全体の剛性(stiffness)に貢献します(Bogduk, 2005; McGill, 2015)。
さらに腰方形筋は速筋(TypeⅡ)と遅筋(TypeⅠ)の混合線維から構成されています。姿勢保持には遅筋線維が、持ち上げ・くしゃみなど急激な力発揮には速筋線維が担当します。これが「座っていても歩いていても疲労しやすい」という臨床的特徴の解剖学的背景です。
⚠️ よくある誤解の訂正:「腰方形筋が短縮すると同側骨盤が必ず挙上する」は不正確
腰方形筋が収縮・短縮したとき骨盤がどちらへ動くかは、どこが固定されているかによって変わります。
・体幹(脊椎)が固定されている場合:短縮側の骨盤が挙上する(例:片脚立ちで骨盤を挙上させるとき)
・骨盤が固定されている場合:体幹が短縮側へ側屈する(例:立位で上半身を横に傾けるとき)
評価時は「立位で骨盤が高い方の腰方形筋が短縮している可能性がある」と考えるのが出発点ですが、腸腰筋・中殿筋・脊椎側弯・実際の脚長差なども関与するため、触診・筋力テスト・除重力位(臥位)での再評価を組み合わせた総合判断が必要です。
外側筋膜スリング(Lateral Sling)と歩行中の骨盤安定
🦴 片脚支持期における腰方形筋の役割
歩行の片脚支持期(Single Leg Stance Phase)において、支持側の骨盤安定は外側筋膜スリングが担います。具体的には支持側の中殿筋・大腿筋膜張筋と遊脚側の腰方形筋・腹斜筋が協働して骨盤の水平を維持します(Lee, 2004)。
この機能が低下すると:①遊脚側の骨盤下垂(トレンデレンブルグ様徴候)②代償的な体幹の側屈(Duchenne’s gait)③歩幅の非対称化→腰部・股関節・膝関節への連鎖的な過負荷、が生じます。
腰方形筋の評価を「腰の筋肉の評価」にとどめず、片脚支持能力・歩容の非対称性の評価として位置づけることが、リハビリ・スポーツ医学双方で重要です。
腰方形筋が引き起こす症状・鑑別評価
腰方形筋は座位・立位・歩行のすべてで持続的に活動する姿勢保持筋であるため、過用・筋力低下・緊張の3要素が重なると持続的な疼痛を引き起こします。
腰仙部痛症候群
(Lumbosacral Pain Syndrome)
第12肋骨下〜殿溝上の腰部深部痛。場合によって下肢への放散痛を伴う(しびれ・脱力は通常伴わない)。腰方形筋症候群の典型パターン。
筋筋膜性疼痛症候群(MPS)
慢性腰痛の筋膜性起因として最も多く指摘される病態のひとつ。腰方形筋はTPを形成しやすく、疼痛の悪循環の中心になりやすい(Travell & Simons, 1992)。
歩行・姿勢への波及
腰方形筋の硬結・短縮が生じると体幹の側屈・骨盤の非対称が起き、腰部・股関節・膝関節に連鎖的な過負荷をかける。
慢性化と心理社会的影響
慢性腰痛は不安・抑うつのリスクを高める(Pincus et al., 2002)。長期に及ぶ腰方形筋由来の疼痛はADL・QOLを著しく損なうため、早期介入が重要。
⚠️ 腰方形筋痛が生じやすいリスク因子
① 長時間同一姿勢:デスクワーク・立ち仕事・ドライバー職。血流低下→虚血性疼痛・筋疲労の蓄積
② 姿勢不良:円背・骨盤前後傾の著明な非対称。腰方形筋への偏った持続的負荷
③ 反復的な重量物の取り扱い:特に体幹回旋を伴う持ち上げ動作は危険。腰方形筋のTPを急性に活性化させうる
④ 背筋・コア筋全体の弱化:多裂筋・脊柱起立筋が弱化すると腰方形筋への代償負担が増大
⑤ その他:肥満(腰椎への重力負荷増大)・妊娠(腹筋機能低下と腰椎前弯増大)・脚長差(骨盤傾斜による持続的緊張)
腰方形筋痛の症状パターンと鑑別すべき疾患
| 比較項目 | 腰方形筋由来の痛み(筋膜性) | 腰椎椎間板ヘルニア(神経根性) | 腰椎椎間関節症(関節性) |
|---|---|---|---|
| 痛みの性質 | 深部の鈍痛・重苦しさ・疲労感 | 電撃様・灼熱感・刺すような鋭痛 | 腰の深部痛・伸展で悪化 |
| 放散パターン | 殿部・骨盤・大腿外側(筋膜放散) | 皮膚分節に沿った下肢への放散 | 殿部・鼠径部(関節痛パターン) |
| しびれ・脱力 | 通常なし | あり(神経根障害) | 通常なし |
| 誘発テスト | TP圧迫で放散痛再現(jump sign) | SLRテスト陽性・Kemp徴候 | 過伸展+回旋で悪化(Kemp test) |
| くしゃみ・咳 | 腰方形筋の収縮で鋭痛↑ | 髄液圧↑で下肢への放散痛↑ | 変化なし〜軽度 |
| 画像所見 | MRI正常のことが多い | MRIでヘルニア・神経根圧迫確認 | X線・CTで関節の変性・狭小化 |
触診・トリガーポイント・筋力テスト
触診方法
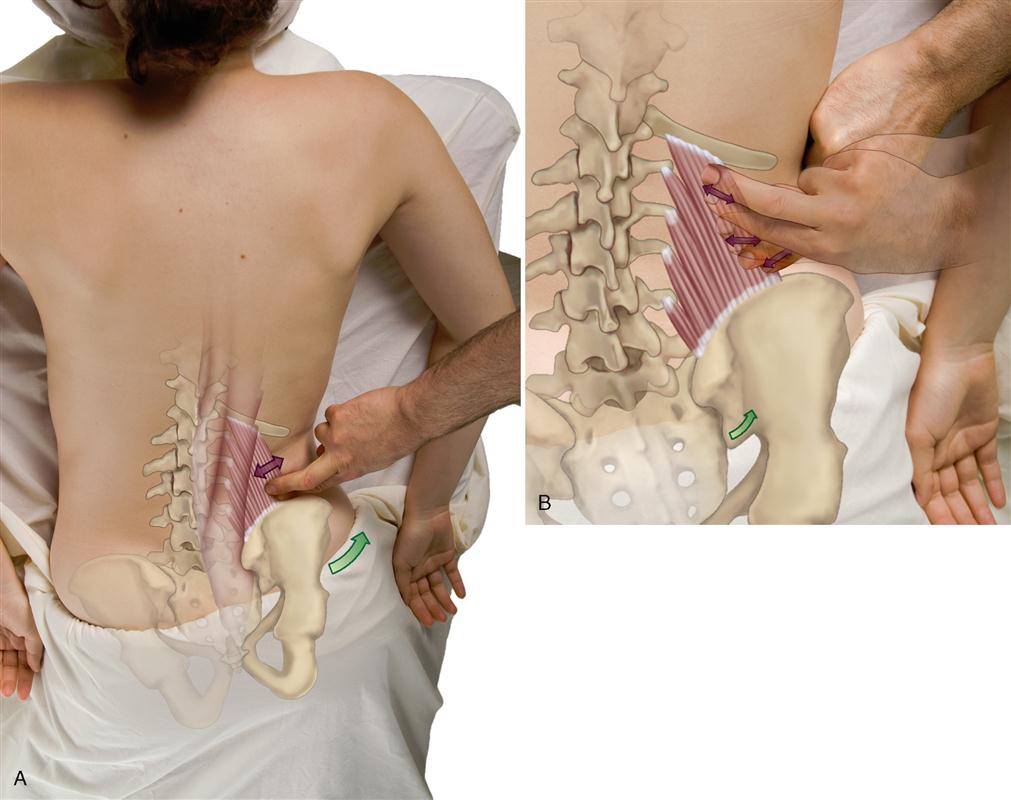
腰方形筋の触診ポイント(musculoskeletalkey.com より)
腹臥位または側臥位に配置する
腹部の緊張を取り除くため、腹臥位では枕をお腹の下に挿入します。側臥位の場合は評価側が上になるよう配置し、股関節・膝関節を軽度屈曲させて腰方形筋を弛緩させます。
腸骨内縁の傍脊柱部を触診
腸骨稜の上縁から内側へ指を移動させ、腸骨内縁の傍脊柱部に指先を当てます。この部分が腰方形筋の下端(腸横突起線維の起始)に相当します。示指・中指を腸骨稜の内縁に沿って頭側(第12肋骨方向)へゆっくり進めます。
知覚過敏・硬結・圧痛を確認
この部分に知覚過敏・硬結(taut band)・圧痛・局所収縮反応(LTR: local twitch response)があれば、腰方形筋の緊張亢進を示します。腸腰筋は腰方形筋の前側に位置し、腸骨稜内縁付近で近接しています(「融合」はしていませんが触診上は一体として評価することが多い)。
放散痛パターンを確認(TP評価)
圧迫時に臀部・骨盤・大腿外側への放散痛(referred pain)が再現されれば腰方形筋のTPが疑われます。患者に「今の痛みはいつもの腰痛と同じですか?」と確認することで診断精度が向上します。
トリガーポイント(Trigger Point)
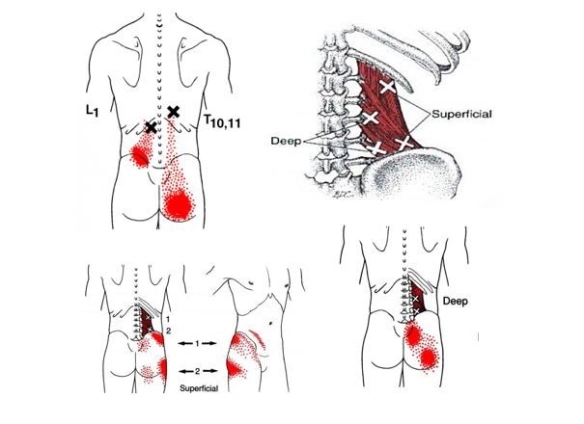
腰方形筋のトリガーポイントと放散痛パターン(aberdeenchiropracticblog.com より)
🎯 腰方形筋のTPと筋筋膜性疼痛症候群(MPS)
トリガーポイント(TP)とは、刺激・圧迫によって特定部位への放散痛が誘発される筋内の過敏な部位です(Travell & Simons, 1992; Gerwin et al., 2004)。腰方形筋は脊柱安定化筋の中でも特にTPが形成されやすく、慢性腰痛の筋膜性起因として重要な位置を占めます。
腰方形筋TPの引き起こす症状:
・腰部の深い持続的な鈍痛〜重苦しさ
・臀部・骨盤・大腿外側・鼠径部への放散痛
・くしゃみ・咳による急激な筋収縮で誘発される鋭い腰痛
・寝返り・起き上がり・立ち上がりの際の動作時痛
TPの診断に用いる4基準(Simons et al., 1999):
① 触知可能な硬結帯(taut band) ② 局所圧痛(spot tenderness) ③ 放散痛の再現(referred pain) ④ 局所収縮反応(local twitch response:LTR)
※ MPSは慢性腰痛の主要な筋骨格性起因のひとつですが、その有病率は研究デザイン・診断基準により大きく異なります(Travell & Simons, 1992)。外来腰痛全体に占める割合については過大な数値が一人歩きすることがあるため、個別評価に基づく判断が重要です。
腰方形筋の筋力テスト
| テスト名 | 実施方法 | 陽性所見・解釈 |
|---|---|---|
| 直接的な筋力評価 | ||
| 側臥位 側屈筋力テスト | 側臥位で腰部を側屈させ、評価者が抵抗を加える(Daniels & Worthingham法) | 左右差があれば弱い側の腰方形筋機能低下を疑う。MMT 3〜5段階で評価 |
| サイドプランク保持時間テスト(McGill, 2002) | 標準サイドプランクを保持できる時間を計測(左右) | 正常比(Left/Right)≒1.0。0.75以下で有意な左右差あり。腰痛患者では保持時間が有意に短い(McGill, 2002) |
| 機能的評価(間接) | ||
| 片脚立ち(Trendelenburg test) | 片脚立ちで遊脚側の骨盤が下垂するか確認 | 陽性:遊脚側骨盤下垂→支持側の中殿筋・腰方形筋の外側スリング機能低下 |
| 歩行分析(矢状面・前額面) | 歩行時の骨盤傾斜・体幹側屈の左右差を観察 | 支持期における骨盤の側方動揺→外側スリング(腰方形筋・中殿筋)の機能低下 |
治療・エクササイズ ― 段階的アプローチ
腰方形筋の治療では、疼痛フェーズに応じた段階的アプローチが重要です。急性期は組織の保護と疼痛管理を優先し、亜急性期以降から運動療法を段階的に導入します。体幹・股関節の正しい運動パターンの再教育が根本的な改善につながります(McGill, 2015)。
⚠️ エクササイズ開始前の確認事項
① 神経学的症状(下肢のしびれ・筋力低下)がある場合は必ず医師の診察が先決です。腰方形筋のエクササイズを開始する前に神経根性疾患・馬尾症候群を除外してください。
② 急性期(発症から数日以内)の強い疼痛がある場合、高強度エクササイズは炎症を悪化させます。まず安静・局所の炎症管理・TPへの徒手処置を優先し、疼痛がコントロール可能なレベルになってから開始します。
③ 「痛みがなければ効果がない」という誤解は禁物です。腰方形筋のエクササイズは「痛みが出ない範囲で継続する」ことが最も重要です。
段階的エクササイズの全体フロー
| フェーズ | 主なアプローチ | 目標 | 期間目安 |
|---|---|---|---|
| Phase 1:急性期 | |||
| 安静・ポジショニング | 疼痛軽減肢位の探索(腸腰筋短縮位を避ける)・ホットパック等の物理療法 | 炎症鎮静・疼痛コントロール | 〜1週間 |
| TP除去(徒手) | 圧迫法(虚血性圧迫)・筋エネルギーテクニック(MET)・ドライニードリング | 疼痛の悪循環を断ち切る | 〜2週間 |
| Phase 2:亜急性期〜慢性期 | |||
| 柔軟性向上 | 立位ラテラルリーチ・側臥位ストレッチ・腸腰筋ストレッチ(ランジ) | 短縮した腰方形筋・腸腰筋の柔軟性回復 | 2〜6週 |
| コア安定化(低強度) | 腹横筋の活性化(ドローイン)・膝付きサイドプランク・ブリッジ | インナーマッスルの活性化パターン再獲得 | 2〜6週 |
| 腰方形筋の筋持久力向上 | 標準サイドプランク(保持時間を段階的に延長)・スーツケースキャリー | 腰方形筋の持久力向上・外側スリング機能改善 | 4〜12週 |
| Phase 3:機能回復・予防期 | |||
| 中殿筋・大殿筋強化 | クラムシェル・ヒップアブダクション・ヒップスラスト・片脚デッドリフト | 外側スリングの再構築・腰方形筋代償過活動の抑制 | 8週〜継続 |
| 動作パターン再教育 | スクワット・デッドリフト(適切なフォームで)・職場・日常動作の指導 | 再発予防・機能的自立 | 継続 |
主要エクササイズの詳細
サイドプランク(Side Plank)― 腰方形筋持久力の第一選択
根拠:McGill(2002, 2015)はサイドプランク保持時間テストを腰方形筋持久力の標準指標として推奨しています。サイドプランクは腰方形筋・腹斜筋・中殿筋を同時に活性化させる複合エクササイズであり、腰椎への圧縮力を最小限に抑えながら外側体幹を強化できます。
実施方法:側臥位から肘または手をついて上半身を支え、体幹と脚を床から浮かせます。背骨はニュートラルポジション(腰椎の過剰な前弯・後弯を避ける)に保ち、身体を頭から足まで一直線に維持します。
目標設定(McGill, 2002の基準値):健常成人の平均保持時間は約77〜100秒(性別・年代で異なる)。左右比≒1.0が目標。腰痛患者は健常者と比較して有意に短い。
バリエーション(難易度調整):
・最も簡単:膝付きサイドプランク(15秒×3セットから)
・標準:足を伸ばした肘サポートまたは手サポート
・より難しい:上側の足を挙上してキープ
・動的バリエーション:サイドプランクヒップドロップ(骨盤を床に近づける→元に戻す)
スーツケース・キャリー(Suitcase Carry)― 機能的腰方形筋トレーニング
根拠:スーツケースキャリーは一側のみに重りを持ちながら歩行することで、重りを持っていない側の腰方形筋が等尺性(isometric)に持続収縮し、骨盤の側方下垂を防ぐ機能的トレーニングです。日常の荷物運搬・片手動作の再教育にも直結します。
実施方法:ダンベルやケトルベルを片手で持ち、体幹をまっすぐ(側屈しない)に保ちながら歩きます。重りを持っていない側の体幹筋が主に活動します。姿勢が崩れた時点でセット終了。
目標設定:体重の20〜40%程度の重さで1分間歩行を3セット(左右それぞれ)。重さよりも「正しい姿勢を崩さずに歩き続けられる時間」を優先します。
注意点:腰を側屈させながら歩いている場合は重量を落とすか中断。腰方形筋が適切に機能していれば体幹は直立を保てます。
腰方形筋ストレッチ ― 短縮への対応
① 立位ラテラルリーチ(最も日常的で実施しやすい):
脚を肩幅に開いて立ち、ストレッチしたい側の手を頭の上から対側斜め上方向へ伸ばします。骨盤は水平を維持したまま(傾けない)体幹のみを対側へゆっくり側屈。15〜30秒保持×3セット。
② 側臥位ストレッチ(緊張が強い場合に効果的):
ストレッチしたい側を上にして横向きに寝ます。ロールや折りたたんだタオルを腰の下に置くと側屈位になりストレッチが深まります。上側の腕を頭の上に伸ばして伸張を強調。呼吸を止めずに30秒保持。
③ 「4の字」ストレッチ(梨状筋との複合ストレッチ):
仰臥位で片脚を曲げ、その膝の上にもう片方の足首を乗せ(4の字)、両手で太ももを引き寄せます。殿部〜腰方形筋への複合的ストレッチ効果があります。
隣接筋群へのアプローチ(間接介入)
🔄 腰方形筋の機能改善には「周辺筋群」への介入が不可欠
腸腰筋(Iliopsoas):腰方形筋の前方に位置し、腸骨稜内縁付近で近接しています。腸腰筋の過緊張は腰方形筋への影響を生じさせます(接触していますが解剖学的に「融合」しているわけではありません)。ランジストレッチ・ソファストレッチで腸腰筋の柔軟性を改善することで、腰方形筋の負担軽減につながります。
中殿筋(Gluteus Medius):外側筋膜スリングを腰方形筋と共に形成。中殿筋の筋力低下は歩行中に腰方形筋の代償的過活動を引き起こします。クラムシェル・サイドライイングヒップアブダクション・片脚スクワットで中殿筋を強化することで、腰方形筋の過活動を抑制できます。
大殿筋・脊柱起立筋:仙結節靭帯を介した筋膜連鎖により、大殿筋の弱化が腰方形筋への負担増大につながります。ヒップスラスト・ブリッジ・デッドリフトによる大殿筋強化が間接的な腰方形筋負担の軽減につながります。
多裂筋(Multifidus):脊椎分節安定化の主担筋。多裂筋の萎縮(腰痛後に顕著:Hides et al., 1994)は腰方形筋への代償負担を増大させます。バードドッグ・四つ這いでの体幹安定化エクササイズで多裂筋を優先的に再活性化することが重要です。
脳卒中リハビリと腰方形筋 ― STROKE LAB の視点
🧠 脳卒中後の腰方形筋:麻痺側と非麻痺側の非対称性に注目する
脳卒中後の片麻痺患者では、麻痺側と非麻痺側の間に腰方形筋機能の著明な非対称が生じます。この非対称性は単なる「腰痛の問題」ではなく、歩行パターン・体重移動・立位バランスのすべてに影響します。
① 麻痺側の腰方形筋:上位運動ニューロン障害の影響で筋トーヌスの変化(痙縮または弛緩)が生じます。歩行時の麻痺側骨盤のコントロール低下→遊脚期の骨盤下垂(麻痺側骨盤が落ちる)→代償的な体幹側屈(non-paretic trunk lean)。
② 非麻痺側の腰方形筋:麻痺側の機能低下を補うために過剰に活動(代償的過活動)します。非麻痺側の腰方形筋の過用疲労・緊張亢進→腰痛発症というパターンが臨床上頻繁に観察されます。
③ 骨盤傾斜の評価:脳卒中後の歩行評価では、矢状面(前後傾斜)と前額面(左右傾斜:lateral pelvic tilt)の両方を評価します。前額面の骨盤傾斜は腰方形筋・中殿筋の機能を直接反映します。
| 評価場面 | 腰方形筋との関連 | 介入のポイント |
|---|---|---|
| 立位・静的バランス評価 | ||
| 立位での骨盤高さの左右差 | 麻痺側骨盤の下垂(非麻痺側QLの代償活動不足)or 挙上(麻痺側QLの痙縮)が混在 | 除重力位(臥位)での骨盤高さと比較して機能的・構造的原因を分離 |
| 体重移動(健側偏重) | 麻痺側への体重移動不足→非麻痺側QLへの持続的な圧縮負荷 | 体重計2台を用いた左右体重配分の可視化フィードバック |
| 歩行分析 | ||
| 麻痺側遊脚期の骨盤下垂 | 非麻痺側支持期の腰方形筋(外側スリング)機能低下 | 非麻痺側QLの等尺性訓練・外側スリング全体の協調性向上 |
| 非麻痺側支持期の体幹側屈 | 麻痺側QLの不活性化→重心移動不足の代償 | 麻痺側への体重移動訓練・麻痺側QL活性化(電気刺激・促通手技) |
| 腰痛の管理 | ||
| 歩行訓練後の腰痛 | 非麻痺側QLの過用疲労。歩行量増加に伴い顕在化することが多い | 非麻痺側QLへのTP処置・ストレッチ。歩行補助具の見直し。麻痺側機能改善による根本的解決 |
リハビリを受けた方の声
長年の腰痛で整形外科のMRIで「異常なし」と言われ続けていました。STROKE LABで腰方形筋のトリガーポイントを丁寧に触診・処置していただいたところ、15年来の「腰の奥の痛み」が初めて軽くなりました。サイドプランクも最初は10秒しかできませんでしたが、3ヶ月で40秒まで伸び、腰痛も日常生活で気にならなくなりました。
50代女性・事務職。慢性腰痛15年。腰方形筋MPS
脳梗塞のリハビリで歩く量が増えるにつれ腰が痛くなっていました。担当の理学療法士さんに「歩くたびに非麻痺側の腰方形筋が過剰に働いている」と説明してもらい、骨盤安定の訓練とリリースを組み合わせていただいたことで、歩行距離が一気に伸びました。「腰の問題が歩行の問題と繋がっている」とわかったことが大きな気づきでした。
70代男性・左片麻痺。歩行訓練中の非麻痺側腰方形筋過活動による腰痛
よくある質問(FAQ)― 腰方形筋について
腰方形筋の痛みと腰椎椎間板ヘルニアはどう見分けますか?
腰方形筋由来(筋膜性)の特徴:腰部・殿部・大腿外側への鈍い・重い放散痛。圧迫によるTP再現(jump sign)。下肢のしびれ・筋力低下・反射異常は通常なし。くしゃみ・咳で腰部に鋭痛(筋収縮による)。MRIで異常なしのことが多い。
椎間板ヘルニア(神経根性)の特徴:皮膚分節に沿った下肢への電撃様・灼熱感の放散痛(坐骨神経痛)。しびれ・筋力低下(下肢筋の脱力)・腱反射減弱。SLRテスト(下肢伸展挙上テスト)陽性。MRIでヘルニアによる神経根圧迫確認。くしゃみ・咳で下肢への放散痛が悪化(髄液圧上昇)。
両者は合併することが多く(腰痛患者の腰方形筋TPとヘルニアが同時に存在する)、神経学的検査と触診の両方が必要です。しびれ・脱力が少しでもある場合は必ず専門医への受診を先にしてください。
「腰方形筋が原因で骨盤の高さが違う」と言われました。どちら側が短縮しているのですか?
立位(体幹が固定の場合):腰方形筋が短縮・過緊張している側の骨盤が挙上(高い方向)に引き上げられます。つまり「骨盤が高い側=その側のQLが短縮している可能性がある」と考えるのが出発点です。
ただし注意が必要です:骨盤の高さの差は腸腰筋・中殿筋の非対称性、実際の脚長差(股関節・膝・足部の問題)、脊椎側弯(機能的・構造的)、日常的な姿勢習慣(片脚重心など)によっても起きます。
臨床的な評価手順:①立位での骨盤高さ確認(腸骨稜・PSISを触診)→ ②仰臥位・腹臥位での確認(除重力位でも差が残るか)→ ③QLと腸腰筋それぞれの触診・緊張度評価→ ④必要に応じてX線で実際の脚長差を確認。単純に「骨盤が高い側のQLが短縮」と判断するのは不十分で、必ず複合的な評価が必要です。
腰方形筋のストレッチはいつ・どのくらい行えばいいですか?
方法(3つ):
① 立位ラテラルリーチ:肩幅に立ち、ストレッチしたい側の手を対側上方に伸ばしながら体幹を側屈。骨盤は水平に保つ。15〜30秒×3回。
② 側臥位ストレッチ:ストレッチしたい側を上にして横向きに寝て、腰の下にロール(タオルを丸めたもの)を置く。上側の腕を頭上に伸ばす。30秒×3回。
③ 腸腰筋との複合ストレッチ(ランジストレッチ):片膝をついたランジ姿勢で前膝に体重をかけながら体幹を前傾。腸腰筋と腰方形筋を同時にストレッチ。
頻度:毎日実施が理想。急性痛がある時期の強いストレッチは禁忌です。「気持ちよく伸びる」程度の負荷で行い、翌日に筋肉痛が残る場合は過剰な負荷のサインです。
腰方形筋のトレーニングはどのくらいの頻度で行うべきですか?
急性期〜亜急性期(開始2週間):膝付きサイドプランク15秒×3セット(左右)を週3回から開始。疼痛が出ない範囲に限定。
亜急性〜慢性期(2〜12週):週4〜5回、サイドプランク(保持時間を週に5秒ずつ延長)+スーツケースキャリー(重量・時間を段階的に増加)。1回15〜30分程度。
維持・予防期:週2〜3回の維持的トレーニング。コアスタビリティ全体のプログラム(プランク・ブリッジ・バードドッグ)と組み合わせることで相乗効果が得られます。日常生活での姿勢管理・長時間同一姿勢の回避も同様に重要です。
腰方形筋のトリガーポイントへのドライニードリングは誰でも受けられますか?
適応:触診でTPが確認されており、放散痛の再現がある慢性腰痛。物理療法・運動療法で改善が乏しい場合の補助的治療として有効。
禁忌・注意:抗凝固薬内服中(ワルファリン等)・凝固障害・腰方形筋周囲の感染・妊娠中(腰部への深部刺鍼)・鍼への強い恐怖・近部位への金属インプラント。
腰方形筋への施術の特殊性:腰方形筋は腹部臓器(腎臓)に隣接した深部筋です。腎臓への誤刺鍼リスクがあるため、腰方形筋へのドライニードリングは解剖の熟知した専門家(鍼灸師・訓練を受けた理学療法士)のみが実施すべき技術です。自己施術や未訓練者による実施は絶対に行わないでください。
日本では鍼灸師が主な施術者となります。理学療法士によるドライニードリングは実施可能な地域・施設が限られます。
専門家向け:腰方形筋の機能に関する最新の解釈と研究動向
「伸展筋」説への疑問(Bogduk, 2005):Bogduk(2005)は腰方形筋の腰椎伸展への貢献を約10Nと推定し、これは主動作筋(脊柱起立筋100N・多裂筋150N)と比較して無視できるほど小さいと指摘しました。体幹側屈への貢献も10%未満とされており、解剖書の記載(「腰椎伸展・側屈筋」)は機能の全貌を反映していません。
筋膜システムとしての理解(Willard et al., 2012):Willard et al.(2012)による胸腰筋膜の包括的研究では、腰方形筋は筋膜張力を多方向に伝達する「力の交差点(force transducer)」として機能することが示されました。腰方形筋の3層構造(腸肋骨・腸横突起・横突起肋骨線維)は、それぞれ異なる方向の力ベクトルを担当し、胸腰筋膜全体の剛性に貢献します。
超音波による筋厚評価:近年、超音波画像を用いた腰方形筋の筋厚・筋断面積の評価が研究されており、慢性腰痛患者では健常者と比較して腰方形筋の筋断面積が小さい傾向があることが報告されています(ただし研究の質・サンプルサイズはまだ十分ではない)。超音波バイオフィードバックを用いた腰方形筋の活性化訓練も注目されつつある介入法です。
腰方形筋と呼吸の関係:第12肋骨への停止を持つ腰方形筋は、横隔膜の収縮時に第12肋骨を安定・固定する役割を持ちます(Kolar et al., 2012)。慢性的な過呼吸・胸式呼吸優位のパターンでは腰方形筋への持続的な過負荷が生じる可能性があり、呼吸パターン再教育がQL治療の一部として考慮されることがあります。これは特にDNS(Dynamic Neuromuscular Stabilization)アプローチで強調されます。
脳卒中後の腰方形筋に関するエビデンス:脳卒中後の歩行における骨盤運動と腰方形筋の関係については表面筋電図(sEMG)を用いた研究が複数あり、非麻痺側腰方形筋の過剰活動と麻痺側の活動低下という非対称パターンが報告されています。介入研究としては体幹安定化エクササイズ・Bobath法・FES(機能的電気刺激)の組み合わせが探索されていますが、腰方形筋を明示的に標的にした高質なRCTはまだ限られています。
参考文献・引用文献
- 1. Bordoni B, Varacallo M. Anatomy, Abdomen and Pelvis, Quadratus Lumborum. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2023. NCBI Bookshelf NBK531497.
- 2. Bogduk N. Clinical and Radiological Anatomy of the Lumbar Spine. 4th ed. Churchill Livingstone; 2005. [腰方形筋の発揮力10N・側屈貢献10%未満の出典]
- 3. Bogduk N, Macintosh JE. The biomechanics of the thoracolumbar fascia. Acta Anatomica. 1984;117(3):104-112.
- 4. McGill SM. Low Back Disorders: Evidence-Based Prevention and Rehabilitation. 3rd ed. Human Kinetics; 2015. [サイドプランクによる腰方形筋持久力訓練・スーツケースキャリーの根拠]
- 5. McGill SM. Quantifying the risk of low back injury: the relationship between lumbar cumulative load and injury. In: Back Injuries in Sport. 2002. [サイドプランク保持時間の基準値]
- 6. Travell JG, Simons DG. Myofascial Pain and Dysfunction: The Trigger Point Manual. Vol. 1: The Upper Half of Body. 2nd ed. Williams & Wilkins; 1999. [TPの4診断基準]
- 7. Travell JG, Simons DG. Myofascial Pain and Dysfunction: The Trigger Point Manual. Vol. 2: The Lower Extremities. Williams & Wilkins; 1992. [腰方形筋TPの放散痛パターン]
- 8. Gerwin RD, Dommerholt J, Shah JP. An expansion of Simons’ integrated hypothesis of trigger point formation. Current Pain and Headache Reports. 2004;8(6):468-475.
- 9. Willard FH, Vleeming A, Schuenke MD, et al. The thoracolumbar fascia: anatomy, function and clinical considerations. Journal of Anatomy. 2012;221(6):507-536.
- 10. Lee DG. The Pelvic Girdle: An Integration of Clinical Expertise and Research. 3rd ed. Churchill Livingstone; 2004. [外側筋膜スリング・片脚支持期の骨盤安定]
- 11. Hides JA, Stokes MJ, Saide M, et al. Evidence of lumbar multifidus muscle wasting ipsilateral to symptoms in patients with acute/subacute low back pain. Spine. 1994;19(2):165-172.
- 12. Kolar P, Sulc J, Kyncl M, et al. Postural function of the diaphragm in persons with and without chronic low back pain. Journal of Orthopaedic & Sports Physical Therapy. 2012;42(4):352-362.
- 13. Fernández-de-las-Peñas C, Nijs J. Trigger point dry needling for the treatment of myofascial pain syndrome. Journal of Manual & Manipulative Therapy. 2019;27(3):134-142.
- 14. Pincus T, Burton AK, Vogel S, et al. A systematic review of psychological factors as predictors of chronicity/disability in prospective cohorts of low back pain. Spine. 2002;27(5):E109-120.
- 15. Wallden M. The middle crossed syndrome – New insights into core function. Journal of Bodywork and Movement Therapies. 2014;18(4):616-620.
「腰が痛い」は筋肉・筋膜・神経
それぞれの精密な評価から始まります。
腰方形筋を含む体幹・骨盤機能の評価と、最新エビデンスに基づいた個別リハビリ計画をSTROKE LABでご相談ください。急性期から回復期まで、脳卒中後の腰痛にも一貫したサポートを行います。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)