【2026年版】反張膝(バックニー)の原因と治し方|脳卒中後に多い理由・評価・装具・リハビリまで完全解説
脳卒中後の歩行練習において、反張膝(バックニー・Genu Recurvatum)は現場で最も頻繁に直面する問題のひとつです。なぜ起きるのか、どのメカニズムが関与しているのか、そして装具・電気刺激・運動療法をどう組み合わせて介入するのか。患者さん・家族の方にも、療法士・医師などの専門家にもわかるように、最新エビデンスと臨床知見を踏まえて徹底解説します。
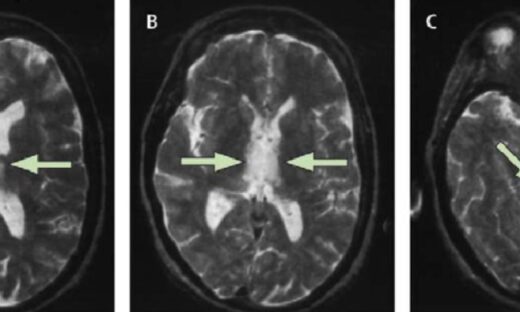
反張膝(Genu Recurvatum:ジーニュ・リカーバタム)とは、膝関節が中立位を超えて過伸展(過度に伸びすぎた)状態になる歩行・姿勢上の問題です。脳卒中後の片麻痺患者では、骨・靭帯を”ロック”させて体重を支えようとする代償として生じることが多く、長期的には膝関節の変形・疼痛・転倒リスク増大につながります。原因は「一つではなく複数の要因が重なる」ことが特徴で、足部・膝・股関節・体幹の各レベルを系統的に評価・介入することが重要です。
- 定義:膝関節が立脚期に生理的伸展を超えて過伸展状態となる現象。脳卒中後片麻痺患者では代償性に生じることが多い
- 主な原因(4層構造):①足部レベル(前脛骨筋低下・底屈筋痙縮・足関節ROM制限)②膝関節レベル(大腿四頭筋低下・大腿直筋過活動・ハムストリングス機能不全)③近位レベル(股関節伸展不良)④体幹レベル(体幹前傾による膝伸展モーメント増加)
- 多因子性が最大の臨床的難しさ:原因が複数絡み合うため「全部一気に直す」のは難しい。反応の良い部分から攻め、装具等で課題を簡素化しながら段階的に介入する
- 足部コントロールが鍵:前脛骨筋低下(脛骨前傾不足)と下腿三頭筋痙縮(立脚初期の脛骨後方引き込み)が最も直接的な原因。足部が不安定なまま近位部の練習をしても効果が出にくい
- 弾性バンド型AFOのエビデンス:Cha et al.(2020)の三次元動作解析研究で、弾性バンド型AFOは最大底屈角度の減少・背屈角度の増加・膝最大伸展角度の減少を示した。ただし対象は「自立歩行可能な軽症例」に限定されており、全例への一般化には注意が必要
- 硬質プラスチックAFOの盲点:立脚中期以降の足関節背屈(下腿前傾)を制限することがあり、場合によっては反張膝を助長する可能性がある。患者の歩行能力・麻痺程度に応じた選択が必要
- FES(機能的電気刺激):前脛骨筋への立脚期刺激で下腿前傾を補助。一定のエビデンスあり(Sheffler & Chae 2007)。ただし痙縮が強い・感覚障害高度・皮膚障害のある場合は適用制限あり
- ボツリヌス療法:下腿三頭筋の痙縮が反張膝の主因の場合、ボツリヌストキシン注射が有効な場合がある。ただし単独ではなく運動療法との組み合わせが前提(Esquenazi et al. 2013)
- 患者アドヒアランス:本人が「着けたい・使いたい」と思える装具でないと長期継続されない。機能評価と本人の意向・ライフスタイルを一致させることが長期成果の鍵
反張膝(バックニー)とは ― 定義・メカニズム・長期的影響
反張膝(Genu Recurvatum)は、立脚期に膝関節が生理的な中立位を越えて過伸展(hyperextension)状態となる現象です。健常歩行では、立脚初期から中期にかけて膝は軽度屈曲位を保ちながら体重を受け止め、大腿四頭筋の遠心性収縮でその動きを制御しますが、反張膝ではこの「受け止める機能」が失われ、骨・靭帯の機械的な伸張でロックすることで荷重を維持しようとします。
🦴 正常な膝の機能 vs 反張膝での代償 ― 立脚期フェーズで整理
正常歩行の立脚期:踵接地 → 膝軽度屈曲(衝撃吸収)→ 大腿四頭筋の遠心性収縮で制御 → 立脚中期に股関節伸展+下腿前傾(下腿三頭筋の遠心性収縮)→ 前足部荷重へスムーズに移行。
反張膝の立脚期:踵接地時に脛骨が前傾できず膝が伸展方向に崩れる → 大腿四頭筋・ハムストリングスが適切に働かず → 膝を「過伸展位でロック」することで支持 → 膝関節後面(後方関節包・後十字靭帯・膝窩筋腱)への慢性的なストレス蓄積。
長期的影響:膝後方組織の伸張・弛緩の固定化 → 反張膝の構造的進行 → 膝疼痛(変形性膝関節症の加速) → 歩行効率の低下・転倒リスク増大。特に発症初期からの早期介入と予防的アプローチが重要です。
反張膝の主な原因と分類 ― 4つの層から整理する
反張膝の最大の臨床的難しさは、「原因が一つとは限らない」ことです。以下の「4層構造」で原因を整理すると、評価と介入の優先順位が見えやすくなります。ただし実際には複数の層が同時に関与しているケースがほとんどです。
①足部・足関節レベル
前脛骨筋の筋力低下、底屈筋(下腿三頭筋)の痙縮、足関節背屈ROM制限。最も直接的かつ頻度の高い原因
②膝関節レベル
大腿四頭筋の筋力低下、大腿直筋の過活動(膝伸展位からの解放困難)、ハムストリングス機能不全
③股関節・骨盤レベル
立脚中期の股関節伸展(大殿筋・ハムストリングス)が不全 → 膝伸展で代償。臨床上非常に多いパターン
④体幹レベル
体幹前傾姿勢の増大により、膝関節の伸展モーメントが増加。股関節伸展不全と連動して反張膝を助長
各原因の詳細解説
前脛骨筋の機能低下 ― 脛骨前傾が引き出せない
踵接地後、健常者では前脛骨筋が遠心性収縮を行いながら前足部をゆっくり床に下ろし、同時に脛骨を前方へ傾けていきます。この「足部に対する脛骨の前傾運動」が、膝が適度に屈曲位に保たれる重要なメカニズムです。
前脛骨筋が十分に機能しないと脛骨を前方に引き込めず、結果として膝が過伸展方向に押し出されます。下垂足(ドロップフット)と根本が共通しており、遊脚期の下垂足対策と立脚期の膝制御は前脛骨筋の機能強化という一点でつながっています。
下腿三頭筋の痙縮 ― 立脚初期に脛骨を後方へ引き込む
脳卒中後に下腿三頭筋の痙縮が生じると、立脚初期において本来「体重移動に合わせて長くなる(遠心性収縮)」べき筋が、逆に短縮方向に力を出してしまいます。これが脛骨を踵骨に対して後方へ引き込み、膝を後方に押し出す力として働きます。
臨床ゴールは遠心性(lengthening)収縮パターンの再獲得です。MAS 2以上の強い痙縮がある場合は、ボツリヌストキシン治療や装具による先行管理を検討してから運動療法へ移行するのが効果的です。
大腿四頭筋の機能低下・大腿直筋の過活動
大腿四頭筋弱化のパターン:立脚初期に生じる膝屈曲モーメント(体重が前に乗ることで膝が曲がろうとする力)に抵抗できなくなります。膝折れ(Knee buckling)を防ぐために、患者は膝を最大伸展位でロックし、重心線を膝関節後方に置くように姿勢を調整します。体幹を前傾させてハムストリングスの近位部(坐骨結節付近)で代償するパターンも多く見られます。
大腿直筋過活動のパターン:反張膝の原因としては大腿四頭筋弱化とは逆のメカニズムですが、大腿直筋が持続的に過活動を呈することで膝伸展位から抜け出せなくなるケースもあります。この場合は「痙縮管理+選択的な膝屈曲練習」が介入の軸となります。元記事でも指摘されていた重要な点です。
股関節伸展不良・体幹前傾 ― 臨床上最も多いパターンの一つ
立脚初期から中期にかけて、股関節伸展(主に大殿筋・ハムストリングス)が適切に行われなければ、骨盤は前傾・股関節は屈曲位のまま進もうとします。このとき膝を過伸展位にすることで重心線を支持基底面内に収めようとする代償が生じます。
また体幹前傾が増大すると、膝関節に対する伸展モーメントが増加し(重力線が膝関節前方より前に落ちる)、これ自体が反張膝を誘発・悪化させます。
この股関節+体幹パターンは、臨床上最も多いと感じる療法士が多い原因のひとつです。足部を装具でサポートしながら、股関節伸展活動に集中した練習を並行して行う戦略が効果的です。
⚠️ 多因子性への対応:「課題の簡素化」戦略
反張膝の問題点は複数が絡み合うことがほとんどです。全部一気に直そうとすると、何も変わらないというジレンマが生じます。
有効な戦略は「①反応の良い部分から攻める ②装具などで他をサポートして課題を簡素化する」ことです。たとえば足部に強い痙縮がある場合は、先に装具(または痙縮管理)で足部を安定させた上で、膝・股関節の練習に集中するという順序立てが重要です。
また「なぜ反張膝が起きているのか」を患者・家族に丁寧に説明し、装具着用の必要性と目的を共有することが長期的なアドヒアランスにつながります。
臨床評価のポイント ― 何を・どう見るか
反張膝への介入を成功させるためには、「どの原因が主因か」を評価で特定することが出発点です。以下の評価を組み合わせて、介入優先順位を決定します。
| 評価項目 | 評価方法 | 着目点と臨床的意味 |
|---|---|---|
| 〈関節・軟部組織〉 | ||
| 足関節背屈ROM | 膝伸展位・屈曲位それぞれで計測。正常 0〜20度 | 膝屈曲で改善 → 筋緊張性。変わらない → 関節拘縮。5度以下は歩行に影響大 |
| 膝関節過伸展角度 | 背臥位で膝を伸展させた際の過伸展角度をゴニオメーターで計測 | 10度以上は構造的緩みのリスク。発症後の変化を経時的に追う |
| Modified Ashworth Scale(MAS) | 下腿三頭筋・大腿直筋の痙縮程度を0〜4で評価 | MAS 2以上ではボツリヌス治療の適応検討。痙縮が主因かを判断 |
| 〈筋力・活動性〉 | ||
| 徒手筋力テスト(MMT) | 前脛骨筋・大腿四頭筋・大殿筋・ハムストリングスを個別評価 | MMT 3未満の筋は装具などで補助が必要な目安。優先介入部位を決定 |
| 立脚期の膝伸展角度(観察・動画) | 矢状面から歩行を動画撮影し立脚各フェーズの膝角度を確認 | どのフェーズで過伸展が起きているかで原因部位が変わる(初期 vs 中期) |
| 〈歩行全体〉 | ||
| 10m歩行テスト(10MWT) | 10mの快適歩行速度・最大歩行速度を計測 | 介入前後の変化を数値で確認。0.8 m/s以上が地域生活の目安 |
| Timed Up and Go(TUG) | 椅子から立ち上がり3m歩行・折り返し・着座の時間 | 13.5秒以上で転倒リスク高(Shumway-Cook 2000)。装具効果の簡便な確認にも使える |
| 観察的歩行分析(OGA) | 前方・側方・後方から立脚各フェーズを系統的に観察 | 足部・膝・股関節・体幹の協調を同時評価。動画記録で経時的比較が有効 |
💡 評価の順序と優先事項
評価は「遠位から近位」の順が基本です。まず足関節ROM・痙縮・前脛骨筋MMTで足部の問題を確認し、次に膝関節周囲筋、最後に股関節・体幹を評価します。歩行動画(スマートフォンで可)は側方から撮影して立脚各フェーズの膝角度を確認します。「装具なし vs 装具あり」で比較撮影することで装具の効果判定にも使えます。
三次元動作解析(Vicon等)は定量的根拠として有用ですが、すべての施設で利用可能ではありません。日常臨床では観察的評価+動画撮影+ゴニオメーター計測の組み合わせで十分に評価可能です。
発症時期別の介入戦略 ― 急性期・回復期・慢性期
反張膝への介入は発症からの時期によって優先順位と方法が変わります。以下の時期別戦略を参考に、患者の回復段階に応じた介入を計画してください。
急性期発症〜2週間:予防と適切なポジショニング
この時期の目標:反張膝の発生・固定化を予防する
急性期は麻痺や低緊張により膝関節が不安定なため、体重支持時に反張膝が生じやすいです。この時期に膝を過伸展位で繰り返し荷重させると、後方組織の伸張が始まり構造的問題へ進行します。
- 適切なポジショニング:臥位・座位での麻痺肢の管理。膝が過伸展位で放置されないよう枕・クッションで調整
- 早期の装具検討:荷重練習を開始する際は、膝を過伸展させない装具(場合によっては膝装具)の使用を検討
- 他動的関節可動域練習:足関節・膝関節の拘縮予防。過度な底屈拘縮を防ぐことが後の歩行練習の準備となる
- 神経筋電気刺激(NMES):前脛骨筋・大腿四頭筋への電気刺激で筋活動を促し、廃用を防ぐ
回復期2週〜6ヶ月:原因特定と積極的介入
この時期の目標:反張膝の原因を特定し、機能的な歩行パターンを再獲得する
神経可塑性が最も活発な時期。適切な介入により機能回復の可能性が高い。
- 原因特定の評価:Part3の評価を系統的に実施。主因は足部か・膝か・股関節かを判断
- 装具の適切な選択と調整:麻痺の程度・歩行能力に応じた装具選択(Part6参照)
- 段階的荷重・歩行練習:装具補助下での安全な荷重練習 → 平行棒内 → 歩行補助具使用 → 独歩と段階的に進める
- FESの活用:前脛骨筋への立脚期刺激で下腿前傾を補助(Part7参照)
- ボツリヌス治療(MAS 2以上の場合):下腿三頭筋の強い痙縮が主因であれば専門医へ紹介・連携
- 自主練習の指導:Part8の運動を患者・家族に指導し、病棟・自宅でも継続できる体制をつくる
慢性期6ヶ月以降:機能維持・二次障害予防・生活の質向上
この時期の目標:現在の機能を維持し、膝疼痛・変形の進行を防ぐ
反張膝が長期間続くと膝後方組織の弛緩が固定化する可能性がありますが、慢性期でも適切な介入で機能の維持・改善は可能です。
- 装具の継続・見直し:活動量・麻痺の変化に応じて装具を定期的に再評価。より軽量・快適な装具への変更も検討
- 膝疼痛への対処:既に膝後方に疼痛が生じている場合は、理学療法(超音波・TENS)や医師との連携による疼痛管理を並行
- 転倒予防:TUGや10MWTでの定期評価。屋外・不整地での歩行練習
- ボツリヌス治療の継続:痙縮が主因の場合は定期的な再注射(通常3〜6ヶ月ごと)を医師と計画
- 地域生活への移行支援:住宅改修(手すり・段差解消)・福祉用具の活用を含めた生活設計
論文解説:弾性バンド型AFOの有効性 ― エビデンスを正確に読む
歩行時の足関節・膝関節運動学への弾性バンド型AFOの効果(Cha et al., 2020)
🔬 研究背景・目的
硬質プラスチック製AFOは片麻痺患者の歩行補助に広く使用されているが、装着の煩わしさ・蒸れ・外見的問題から着用を避ける患者も少なくない。本研究では、より快適で装着しやすい弾性バンド型AFOが、脳卒中後高齢患者の歩行時における足関節・膝関節の運動学に与える効果を、光学式三次元動作解析(Vicon)を用いて定量的に検証した。
🧪 方法 ― 3条件のクロスオーバー比較
| 条件 | 内容 | 略称 |
|---|---|---|
| 条件1 | 何も着用しない(裸足歩行) | WI |
| 条件2 | 硬質プラスチック製の既存AFO | EP |
| 条件3 | 弾性バンド型の新型AFO | EL |
Viconによる三次元動作解析で歩行中の足関節底背屈角度と膝関節屈曲伸展角度を3条件間で比較。
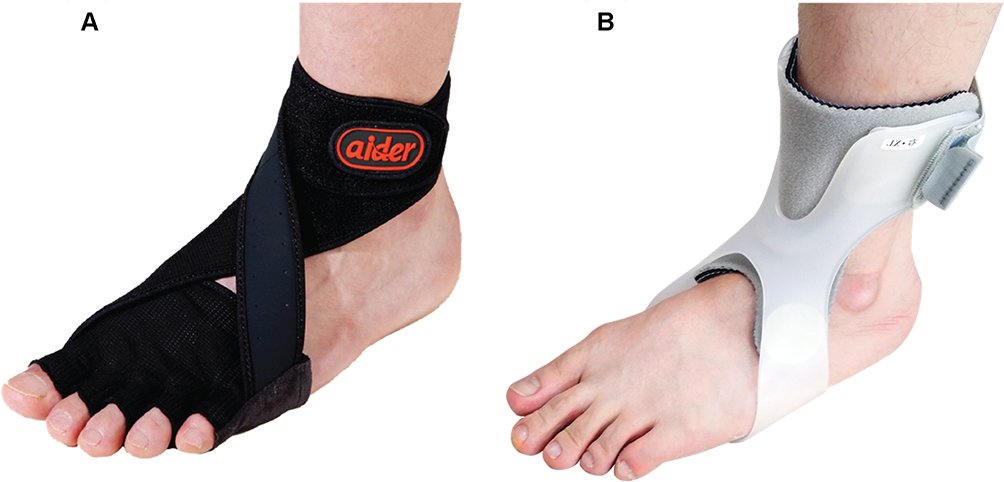 弾性バンド型AFO(EL条件)の外観。足部・下腿をバンドで支持しつつ過度な固定を避ける設計
弾性バンド型AFO(EL条件)の外観。足部・下腿をバンドで支持しつつ過度な固定を避ける設計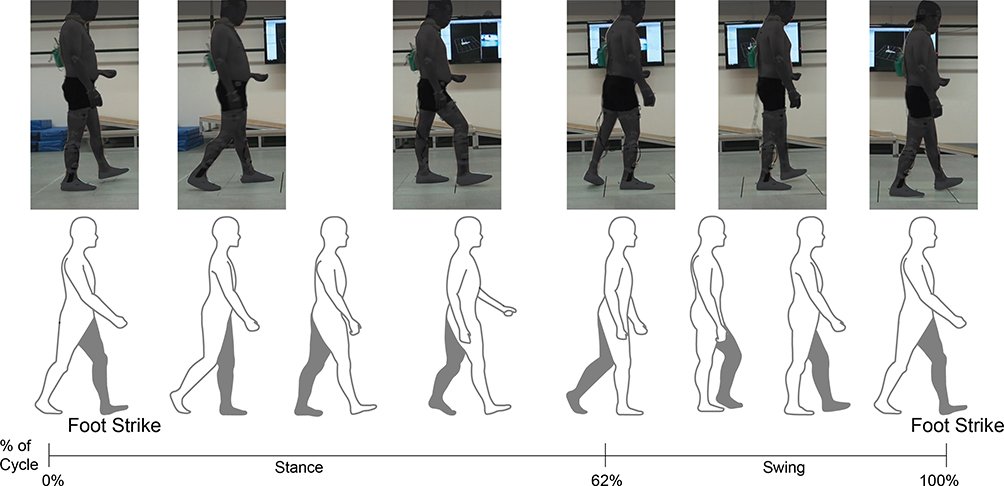 Vicon三次元動作解析による歩行評価。マーカーで関節角度を精密計測
Vicon三次元動作解析による歩行評価。マーカーで関節角度を精密計測📊 主な結果
| 評価指標 | 弾性バンド型(EL)の変化 | 臨床的意味 |
|---|---|---|
| 最大足底屈角度 | ✅ 有意に減少下垂足の改善 | 遊脚期のつまずきリスク低減 |
| 最大背屈角度 | ✅ 有意に上昇下腿前傾を促進 | 立脚中期の前進を促す |
| 膝関節最大伸展角度 | ✅ 有意に減少反張膝の軽減 | 膝後方組織へのストレス軽減 |
| 膝関節最大屈曲角度 | ✅ 増加より生理的な膝運動へ | 正常歩行パターンへの近似 |
| 装着感・使い勝手 | ✅ EP より優れる | 長期着用・アドヒアランス向上が期待 |
⚠️ この研究の限界 ― 過度な一般化を避けるために
対象の限定性:本研究の対象は「自立歩行が可能で、ある程度歩行に慣れている軽症の片麻痺高齢患者」です。中等度〜重度麻痺・歩行補助具が必要な患者・痙縮が強い患者への結果の一般化は行えません。
長期成績が未検証:運動学的変化(角度)の即時効果は示されましたが、長期的な機能改善・転倒予防・疼痛軽減効果については今後の研究が必要です。
サンプルサイズ・研究デザイン:単施設の比較研究であり、効果の大きさをRCT(ランダム化比較試験)レベルで確認する必要があります。
これらを踏まえ、弾性バンド型AFOは全例に適用するものではなく、患者の機能レベル・足部支持性・活動環境を個別に評価した上で選択肢の一つとして検討することが重要です。
装具選択の考え方 ― 機能・素材・患者適合性
| 比較項目 | 弾性バンド型AFO | 硬質プラスチック型(既製・オルトップ等) | カスタム硬質AFO(個別作製) |
|---|---|---|---|
| 支持力・固定力 | 中程度(可動性を保つ) | 高い(強固な支持) | 高い(フィット性が最も良い) |
| 下腿前傾への影響 | ✅ 妨げにくい | ⚠️ 立脚中期以降を制限する可能性 | △ 設定角度・設計による |
| 反張膝への効果 | ✅ 軽減効果あり(本論文) | ⚠️ 場合によっては助長の可能性あり | △ 設計次第(背屈制限なし設定で改善) |
| 下垂足・内反への対応 | ✅ 有効(軽症例) | ✅ 有効(中等度〜重症にも対応) | ✅ 有効かつ最も精度高い |
| 装着感・快適性 | ✅ 良好・軽量 | △ 蒸れ・異物感・重さ | ✅ 個別フィットで快適 |
| 対象患者の目安 | 軽症・自立歩行可能・活動的な患者 | 中等度〜重度・初期歩行練習段階 | 中等度〜重度・長期使用・足変形あり |
| コスト・入手性 | 低〜中・比較的入手しやすい | 中(保険適用あり)・入手しやすい | 高い(義肢装具士による採型・作製が必要) |
⚠️ 「とりあえずオルトップ」の落とし穴
硬質プラスチック製AFOは足関節を固定することで下垂足・内反を防ぐ効果がありますが、立脚中期以降の足関節背屈(下腿前傾)を制限してしまうという側面があります。下腿前傾が制限されると、代償として膝が過伸展方向に動く(反張膝を助長する)ことが起こりえます。
「急性期・重症には硬質AFOで安全性を確保、回復とともに弾性バンド型やより自由度の高い装具へ移行する」という段階的な装具処方が理想的です。患者の機能レベル・麻痺程度・活動量に応じた定期的な装具の見直しが重要です。
なおカーボン製AFOは軽量・高強度で活動的な患者に適しますが、設計・角度設定によって下腿前傾への影響が大きく異なります。カーボンAFO処方時は義肢装具士・担当療法士と密に連携して設定を決定してください。
「本人が着けたい装具」こそが長続きする装具
どれほど機能的に優れた装具であっても、患者が「着けたくない」と感じれば実際には使われません。装具選択は機能評価だけでなく、①患者本人の意思・好み ②ライフスタイル(仕事・外出頻度・服装との相性) ③家族のサポート体制 ④経済的側面を含めた包括的な判断が必要です。装具の選択プロセスそのものを患者と一緒に行うことで、長期的な着用率が高まります。装具を選ぶ際は実際に試用して「違和感・歩きやすさ・見た目」を一緒に確認する時間を設けましょう。
電気刺激(FES・NMES)を用いた反張膝へのアプローチ
⚡ FESとNMESの違いと使い分け
FES(Functional Electrical Stimulation:機能的電気刺激):実際の動作(歩行・立位)に同期させてリアルタイムで筋を刺激し、動作を補助・改善する方法。「動作中に使う」のが特徴です。
NMES(Neuromuscular Electrical Stimulation:神経筋電気刺激):安静時・治療セッション中に筋を電気刺激して筋力強化・廃用予防を目的とする方法。「セッション内の強化」が主な目的です。
反張膝への応用では、歩行中にリアルタイムで筋活動を補助するFESがより直接的な効果を持ちますが、FES機器が使用できない環境ではNMESによる筋力強化を別途行い、その効果を歩行練習に転移させる組み合わせも有効です。
🦵 前脛骨筋への立脚期刺激
踵接地のタイミングで前脛骨筋を刺激し、脛骨前傾運動を補助。下腿三頭筋の痙縮に拮抗する形で反張膝を軽減できる可能性がある。下垂足対策と同時に立脚期の膝制御にも寄与。Sheffler & Chae(2007)のレビューで下垂足への効果が支持されている。
🦵 下腿三頭筋への立脚後期刺激
立脚後期(踏み切り時)に下腿三頭筋を刺激して前足部への荷重伝達・推進力を補助。ただしタイミングがずれると底屈過剰で反張膝を助長するリスクがある。刺激タイミングの精密な調整が必要で、専門的な設定が前提。
⚠️ FES・NMES適用上の注意事項
適用制限:痙縮が強い(MAS 3以上)・感覚障害が高度・ペースメーカー使用・皮膚障害・深部静脈血栓の疑いがある場合は適用を見合わせるか、医師に確認してから使用する。
効果の過大評価に注意:FESは「補助」であり、FESなしの練習を減らしてFES依存にならないよう注意が必要です。FESはあくまで「動作練習の質を高めるツール」であり、自発的な筋活動の再獲得を目標とした練習と組み合わせることが重要です。
エビデンスの現状:FESによる反張膝への直接的な介入効果を示した高品質RCTはまだ少数です。現時点では「有望な補助的手段」として位置づけ、他の介入と組み合わせて使用することが推奨されます。
自主練習・患者指導のポイント ― 家でできるエクササイズ
リハビリのセッションは1日の一部にすぎません。自主練習を適切に指導することで、セッション外の時間も回復に向けて活かすことができます。以下の運動は、安全に行える範囲で反張膝の改善を目指すものです。必ず担当の療法士に相談した上で、本人の能力に合ったものを選んで実施してください。
① 椅子座位での足関節背屈練習(前脛骨筋の強化)
- 椅子に腰かけ、かかとを床につけたまま
- つま先をゆっくり持ち上げる(背屈)
- 3秒キープしてゆっくり下ろす(遠心性収縮を意識)
- 10回 × 3セットを目安に実施
目的:前脛骨筋の活動性向上・立脚初期の下腿前傾準備
② タオルストレッチ(下腿三頭筋の柔軟性確保)
- 床に座り、麻痺側の足の裏にタオルをかける
- タオルをゆっくり手前に引き、つま先を自分の方向へ引っ張る
- ふくらはぎの伸びを感じたら20〜30秒キープ
- 1〜3回繰り返す(強引に引っ張らない)
目的:底屈筋の柔軟性向上・足関節背屈ROMの確保
③ 椅子からの立ち座り練習(大腿四頭筋・大殿筋の強化)
- 椅子の前端に浅く腰かけ、足を肩幅に開く
- 体を前傾させながら(お辞儀するように)ゆっくり立ち上がる
- 立ったらまっすぐに体を伸ばし、膝が過伸展しないよう軽く曲げた状態を意識する
- ゆっくり椅子に戻る(腰から先に下げず、膝を曲げながら降りる)
- 5〜10回 × 2〜3セット
目的:大腿四頭筋・大殿筋の遠心性収縮練習。膝を「曲げながら支える」感覚の再獲得
④ 壁を使ったカーフレイズ(下腿三頭筋の遠心性制御練習)
- 壁に手をつき、両足または非麻痺側を中心に立つ
- かかとをゆっくり上げる(つま先立ち)
- 3秒かけてゆっくりかかとを下ろす(ここが大切:遠心性収縮)
- 10回 × 2〜3セット。麻痺側の足にも体重がかかることを意識
目的:下腿三頭筋の遠心性収縮パターンの再獲得(立脚初期の脛骨前傾を「ゆっくり制御する」感覚)
⚠️ 自主練習の際の注意事項
①練習中に膝が「カクン」と後ろに折れそうになったらすぐに止める。②疲労が強い日は練習の量を減らす(無理は禁物)。③装具が必要と言われている方は装具を着用して行う。④ふらつきがある場合は必ず手すりや壁を活用する。⑤練習後に膝の痛みや腫れが増した場合は担当療法士に報告する。
臨床ケーススタディ ― 多段階介入の実際
📋 症例:田中さん(72歳・女性)左内包梗塞発症3ヶ月後 右片麻痺
発症3ヶ月。右下肢の随意運動はあるが、歩行時に右膝の反張が目立つ。右下腿三頭筋に痙縮(MAS 1+)あり、右前脛骨筋はMMT 3相当(重力に抗した背屈が可能)。右股関節の伸展活動も不十分で立脚中期に体幹前傾が残る。歩行速度は0.6 m/s(補助具なし)。
| 評価項目 | 所見 | 優先介入 |
|---|---|---|
| 足関節背屈ROM(右) | 膝伸展位0度・膝屈曲位10度(筋緊張性制限あり) | ストレッチ・傾斜台立位 |
| 下腿三頭筋MAS(右) | 1+(軽度の痙縮) | 装具での補助・ストレッチ |
| 前脛骨筋MMT(右) | 3(重力に抗可能・抵抗には不十分) | 背屈強化・FES補助 |
| 大腿四頭筋MMT(右) | 4(やや弱め・遠心性収縮に課題) | 遠心性スクワット練習 |
| 股関節伸展(右) | 立脚中期に大殿筋活動が不十分・体幹前傾残存 | ブリッジ・ステップ練習 |
| 歩行速度 | 快適速度0.6 m/s・最大0.8 m/s | 快適速度0.8 m/s以上を目指す |
介入プランと根拠:
① 装具の見直し:現在使用中の硬質AFOでは立脚中期の下腿前傾が制限される懸念があり、弾性バンド型AFOの試用を提案。試用前後の歩行動画撮影で膝伸展角度の変化を確認。② FES(前脛骨筋):踵接地のタイミングに合わせてFESを使用した歩行練習。週3回のセッションに組み込む。③ 膝・股関節の強化:椅子からの立ち座り(遠心性大腿四頭筋)・ブリッジ(大殿筋)をセッション内で実施、一部を自主練習として指導。④ 4週後の再評価:歩行速度・TUG・膝過伸展角度を再計測し、装具の継続・変更・卒業を判断。
よくある質問(FAQ)
反張膝は治りますか?完全に改善できますか?
ただし「完全に治る」が目標ではなく、「転倒なく安全に歩けること」「膝の痛みを増やさないこと」「生活の質を保つこと」を目標とすることが現実的で多くの患者さんに意味のある目標です。早期(発症直後から)の適切な予防的介入が長期的な予後を左右します。
装具を一生つけ続けないといけませんか?
ただし麻痺の回復に限界がある場合や、装具なしでは転倒リスクが高い場合は長期使用が安全上必要です。「装具をつけているから練習をしない」のではなく、「装具をつけながら最大限の練習を続ける」姿勢が回復を促します。装具の継続・変更・卒業の判断は定期的な評価に基づき、担当療法士・医師と相談しながら行います。
ボツリヌス治療は反張膝に効きますか?
ただし重要な点として、ボツリヌス治療単独では効果が限定的であり、注射後の「変化しやすい時期」に集中した運動療法・装具療法を組み合わせることが前提です(Esquenazi et al. 2013)。治療は神経内科・リハビリテーション科専門医が担当します。担当療法士から主治医へ相談・紹介につなぐことが重要です。
脳卒中以外でも反張膝は起きますか?
・脊髄損傷後:四肢麻痺・対麻痺での歩行再建時に同様のメカニズムで生じる
・ポリオ後症候群:大腿四頭筋弱化が主原因(古典的な反張膝の代表的原因のひとつ)
・先天性・特発性:過可動性関節症(エーラース・ダンロス症候群等)では靭帯弛緩により生じる
・外傷後:後十字靭帯損傷・後方関節包損傷
・長期臥床後の廃用:大腿四頭筋・ハムストリングスの筋力低下による代償
このページでは主に脳卒中後の片麻痺を扱っていますが、評価・介入の基本的な考え方は他の疾患にも応用可能です。
患者さんへ:反張膝があっても自宅生活はできますか?
自宅での安全のための工夫:
①手すりの設置(トイレ・廊下・玄関・浴室)
②段差の解消またはスロープ・踏み台の活用
③滑りにくい靴・底の厚さが適切な靴の選択(薄すぎる・柔らかすぎる靴は避ける)
④装具を必ず装着してから立ち上がる習慣づけ
⑤床のコードや段差などつまずきの原因を除去
「少し膝が伸びすぎているだけだから大丈夫」という過信が転倒につながることがあります。担当リハビリスタッフに現状を定期的に評価してもらいながら、安全な日常生活を続けることが大切です。
専門家向け:反張膝の評価・介入に関するエビデンスの現状
エビデンスの強さについて:反張膝(Genu Recurvatum)を脳卒中後の主要アウトカムとして直接扱ったRCTは少なく、多くの知見は観察研究・ケースシリーズ・専門家コンセンサスに基づいています。Cha et al.(2020)のような運動学的研究は重要ですが、長期的な機能アウトカム・転倒予防・QOLへの影響を示したエビデンスは今後の研究の蓄積が必要です。
AFOと歩行速度:AFOが脳卒中後患者の歩行速度・対称性を改善することを示したシステマティックレビュー(Teasell et al., 2012:Evidence-Based Review of Stroke Rehabilitation)は存在しますが、反張膝への特異的効果を示したものは少数です。
FESのエビデンス:Sheffler & Chae(2007, Muscle Nerve)のレビューでは、FESが下垂足・歩行速度に中程度の効果を示すことが確認されています。ただし反張膝への直接的効果を主目的としたRCTはほとんど存在せず、間接的効果(下腿前傾改善を通じた膝制御改善)として期待される段階です。
ボツリヌスとリハビリの組み合わせ:Esquenazi et al.(2013, PM&R)のレビューでは、ボツリヌストキシン+リハビリの組み合わせが単独治療より効果的であることが示されています。リハビリ療法士として、ボツリヌス治療後の「変化のウィンドウ」(通常注射後2〜4週)に集中した介入を計画することが重要です。
執筆監修
金子 唯史(かねこ ただふみ) STROKE LAB代表
国家資格(作業療法士)取得。順天堂大学医学部附属順天堂医院に10年勤務後、海外で3年にわたり徒手研修を修了。医学書院「脳卒中の動作分析」をはじめ多数執筆。脳卒中後のリハビリテーション・神経科学的アプローチを専門とし、療法士教育から患者の自費リハビリまで幅広く対応。
あわせて読みたい関連記事
🦿 脳卒中患者の歩行速度・ケイデンスに対するAFOの効果
Vol.525。AFOが歩行速度・歩調に与える影響を詳しく解説。
⚖️ 下肢装具使用のメリット・デメリット
vol.105。装具の利点と欠点を整理したサマリー。
🏃 体重免荷歩行(BWSTT)と装具歩行の違い
vol.5。2つのアプローチの違いと適応を比較解説。
🤲 手装具の継続着用には快適さが重要
Vol.472。装具アドヒアランスの重要性を示した研究。
参考文献
- 1) Cha YJ, et al. Kinematic on ankle and knee joint of post-stroke elderly patients by wearing newly elastic band-type ankle-foot orthosis in gait. Clin Interv Aging. 2020;15:53-61. PubMed 31824140【本記事の中心論文:弾性バンド型AFOの運動学的効果】
- 2) Esquenazi A, et al. Botulinum toxin in the assessment and treatment of spasticity. PM&R. 2013;5(4):322-335.【ボツリヌス+リハビリの組み合わせ効果:単独より有効】
- 3) Sheffler LR, Chae J. Neuromuscular electrical stimulation in neurorehabilitation. Muscle Nerve. 2007;35(5):562-590.【FESの脳卒中後歩行・下垂足への効果のレビュー】
- 4) Mulroy SJ, et al. Use of cluster analysis for gait pattern classification of patients in the early and late recovery phases following stroke. Gait Posture. 2003;18(1):114-125.【脳卒中後歩行パターンの分類と経時変化】
- 5) Teasell R, et al. Evidence-Based Review of Stroke Rehabilitation (EBRSR), 15th edition. 2012.【AFOの歩行速度改善効果を含む脳卒中リハビリの包括的エビデンスレビュー】
- 6) Shumway-Cook A, et al. Predicting the probability for falls in community-dwelling older adults. Phys Ther. 2000;80(9):896-903.【TUG 13.5秒以上での転倒リスク上昇の根拠】
- 7) Weerdesteyn V, et al. Falls in individuals with stroke. J Rehabil Res Dev. 2008;45(8):1195-1213.【脳卒中後の転倒リスクと歩行障害の関係】
- 8) 金子唯史. 脳卒中の動作分析. 医学書院.【反張膝を含む脳卒中後の動作分析の臨床的解説】
反張膝の原因を特定し、
あなたに合った介入を設計します。
足部・膝・股関節・体幹の4層を系統的に評価し、装具選択から運動療法・電気刺激まで一貫したプランを提供。急性期から自宅生活まで、STROKE LABにご相談ください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)