【2026年版】脳卒中リハビリにおける上肢リーチ動作訓練の効果|運動制御・視覚処理・神経メカニズムを徹底解説
上肢リーチの構造と神経メカニズムを、脳卒中リハビリに落とし込む。
「なぜこの患者はリーチが難しいのか」——その答えは、リーチの定義(移送期・操作期)・視覚処理経路・筋区画化(Compartmentalization)・肩甲帯のSetting phase・モチベーション駆動の神経プロセスの統合的理解に集約されます。本記事では、脳内と関節で何が起きているかを理解したうえで介入を組み立てる思考プロセスを、新人セラピスト向けにわかりやすく解説します。
— 上肢リーチの神経メカニズムと臨床応用について解説しています。
要点7項目。
臨床現場でこう出会う。
麻痺側上肢の運動は出ている。筋緊張も著しく亢進していない。しかし、コップに向かって手を伸ばすと、軌道が逸れる。肩甲骨が挙上したまま外転方向に引かれ、Setting phaseが形成されていない。
このような症例を前にしたとき、「どこから手をつければいいか」を判断するためには、リーチ動作の神経メカニズムを段階的に理解しているかどうかが分岐点になります。
上肢のリーチ動作は、脳神経リハビリの現場で最も頻繁に介入する動作の一つです。しかし「手が届かない」という現象の背景には、視覚処理・肩甲帯の準備・モチベーション駆動の神経プロセスと、複数の要因が絡み合っています。
本記事ではその3つの側面を順番に整理します。読み終えた後に患者さんの動作を見ると、「今どの段階が障害されているか」が見えてくるはずです。
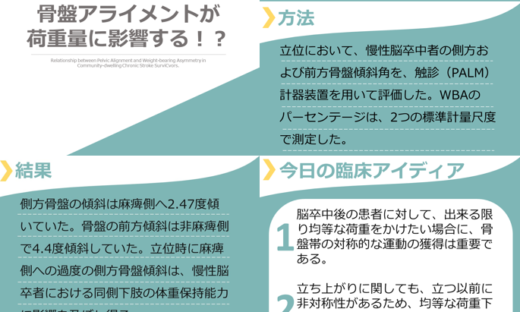
リーチの定義:移送期と操作期。
リーチとは、「望む場所に随意的に手を近づけるよう位置づけていく行為であり、環境との相互作用である」と定義されています(McCrea et al., 2002)。
この定義が示すのは、リーチが単なる「腕を伸ばす運動」ではないということです。対象物の形状・意味・周辺環境・目的を考慮した知覚・認知の側面が不可欠であり、臨床アプローチには運動学以上の視点が求められます。
『脳卒中の動作分析』(医学書院)金子唯史 著より引用
移送期(Transportation):認知的側面が中心。
リーチは大きく移送期(Transportation)と操作期(Manipulation)の2相に分類されます。移送期は認知的側面を多く含む段階であり、以下の3つの下位段階で構成されます。
対象物への認知がまだ行われていない、リラックスした静止状態から運動は始まります。「のどが渇いた」などの情動的モチベーションと、それに伴う環境把握(視覚システム)がこの段階から発動されます。
臨床ポイント:この段階の「やりたい」という動機がなければ、後続するすべての神経プロセスが起動しません。課題の意味づけが鍵です。
視覚で確認した対象物と、固有感覚から得た現状の身体システムの情報を統合し、対象物と身体間の関係性を構築します。空間上の様々な感覚情報(reference frame:共通参照枠)を利用して運動をプランニングする段階です。
臨床ポイント:固有感覚低下・半側空間無視・失行症はこの段階を直接障害します。
最新の身体位置と対象物の位置・距離・方向が明確化され、運動の発現へと移行する段階です。この計画が整って初めて、次の操作期(実行段階)に進むことができます。
臨床ポイント:②の認知相で十分な処理ができていないと、この移送準備の精度も低下します。
操作期(Manipulation):把持準備の実行段階。
操作期は、移送期で処理・統合・計画された情報をもとに、実際の動作を実行する段階です。把持に向けた手の形(aperture:アパーチャ)の調整が中心となります。
移送期でWhat経路(何か)・Where経路(どこか)が処理され、頭頂葉・前頭前野・補足運動野で統合された予測的なリーチパターンが実行される段階です。移送期で適切な認知処理がされていない場合、フィードフォワード(FF)制御が困難となり、リーチ軌道に大きな影響が生じます。
移送操作期で形成された手のformを、実際の対象物に適応させる段階です。移送期の認知処理が不十分だった場合、プレシェーピング(Pre-shaping)やアパーチャ(Aperture:手の開き幅)が不適合となり、拙劣な把握やピンチ操作につながります。
上肢のリーチは「更衣の袖通し」「トイレ時の手すりへのリーチ」といったADL場面のみならず、「歩行時の上肢スイング」「寝返り時の上部体幹の重心移動」などの基本動作にも間接的に関与します。
生活動作への般化には、患者が動作の意図と実行の結果をいかに照合しやすくなるかが鍵です。それが患者自身のawareness(気づき)となり、生活場面での般化へと繋がります。
上肢リーチ障害の疫学と主要因。
日本の脳卒中患者は年間約17万人以上が新規発症します(脳卒中データバンク)。そのうち上肢機能障害が残存する割合は55〜77%と報告されており、ADL(日常生活動作)と社会参加の大きな障壁となっています。
リーチ動作は食事・整容・更衣など、ほぼすべてのADLの基盤となります。この動作を再建することは、患者の自立度と生活の質(QOL)の向上に直結します。
リーチ障害を生む3つの主要因。
臨床上、リーチ障害の原因は以下の3領域に分類できます。それぞれが独立して、あるいは複合的に機能しています。
腹側経路(何か)・背側経路(どこか)のどちらか一方または両方が障害されると、目標物の認識や空間把握が困難になります。
挙上前の肩甲骨下方回旋(Setting phase)が獲得できないと、その後のダイナミックな上肢運動の土台が崩れます。
動作の「やりたい」という動機から始まる神経プロセスが障害されると、課題の意味づけが失われ、運動の企画自体が成立しません。

— ご本人・ご家族の状況を丁寧にお伺いします
その理由を一緒に探しませんか。
STROKE LABは脳神経系に特化した自費リハビリ施設です。上肢機能の回復に向けて、神経メカニズムに基づいた個別プログラムをご提案します。まずは無料相談でご状況をお聞かせください。
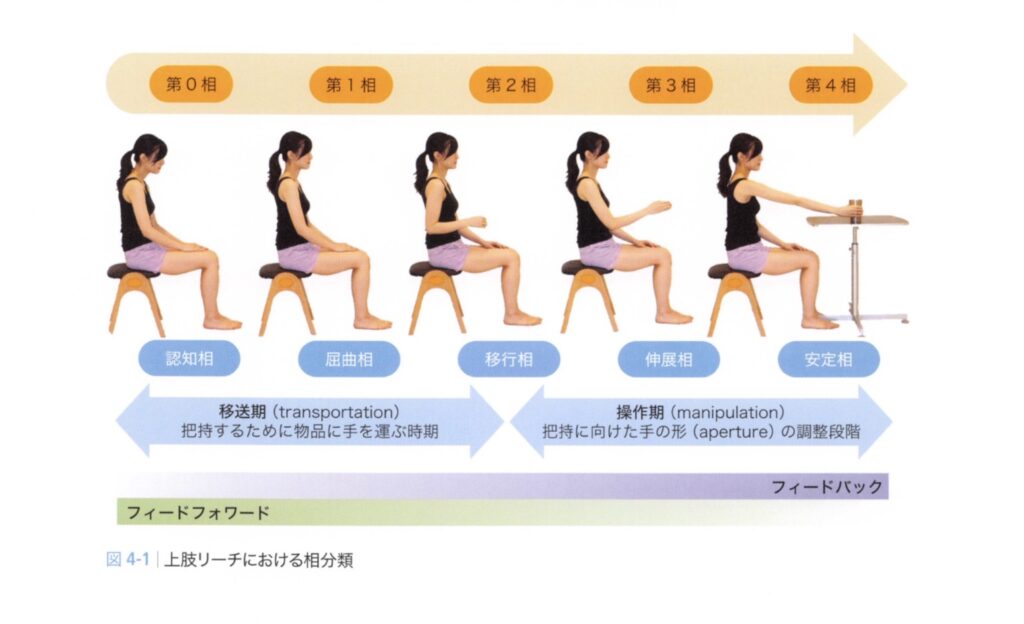
視覚処理経路の神経メカニズム。
「目でコップを見てから、手を伸ばす」——この動作の裏では、後頭葉から始まる2本の並行する情報処理の流れが活動しています。
腹側経路を「商品名の分かる便(What便)」、背側経路を「住所の分かる便(Where便)」と考えると理解しやすいです。両方の情報が運動前野(司令塔)に届いて初めて、「あの形のコップが、あの場所にある」という完全な情報が成立します。
どちらか一方が届かなければ、司令塔は不完全な情報でリーチ命令を出さなければなりません。
腹側経路(What経路):物品の同定。
視覚情報は後頭葉の第一次視覚野(V1)に入力された後、側頭葉の外線条体皮質(extrastriatal cortex)へ向かう腹側経路を通ります。この経路は物品が「何か」を認知する役割を担います。
動物実験では、サルの両側腹側経路を損傷させると、物品が「三角形か丸形か」の区別ができなくなることが報告されています。臨床では、視覚失認(物品が何か分からない)に対応する経路です。
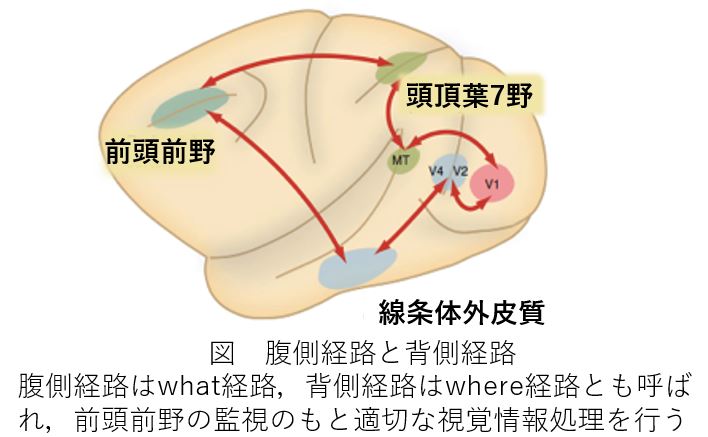
背側経路(Where経路):空間位置の処理。
頭頂葉の7野(後部頭頂皮質)へ向かう背側経路は、物品が「どこにあるか」という空間情報を処理します。同様の実験で背側経路に損傷を受けたサルは、空間上で物体の位置が判断できなくなりました。
フィードフォワード制御(FF制御)とは、運動を実行する前に誤差を予測して補正する仕組みのことです。背側経路が機能しないと、このFF制御が働かず、リーチ動作が不安定になります。
出典:Lemon RN et al. Comparing the function of the corticospinal system in different species. J Physiol. 2005;563(Pt 1):5-23.
主要知見:大きさが同等でも物品の細かな形状の違いにより、リーチの軌道・プレシェーピングのタイミング・把持形状が変化することが示されました。
臨床的含意:訓練で使用する物品の形状を意図的に変化させることで、リーチ軌道の適応的制御を促すことができます(エビデンスレベル:基礎研究)。
Visual Frame(視覚的参照枠)の臨床応用。
Where経路(背側経路)に損傷がある対象に、Visual Frame(視覚的参照枠:白い紙に矢印などの手がかりを書いたもの)を提供することで、リーチ軌道だけでなく、Setting phase(挙上前の準備段階)にも変化が認められる症例があります。

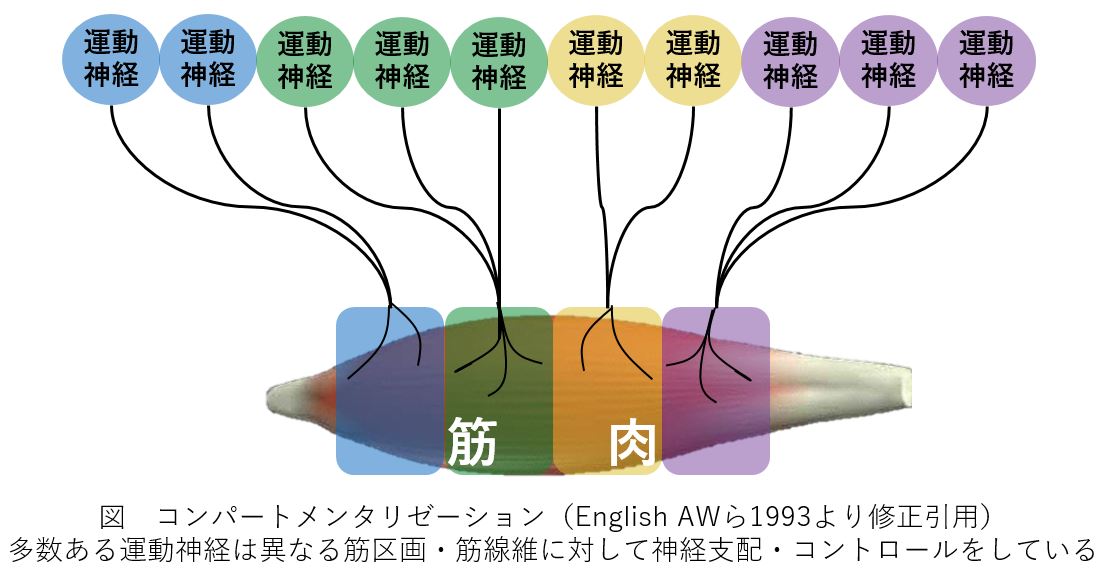
Compartmentalization:筋区画化の理解。
上肢リーチのバイオメカニクスを理解するうえで欠かせない概念が、Compartmentalization(コンパートメンタリゼーション:筋区画化)です。身体の2関節筋に多数存在する運動神経は、異なる筋区画・筋線維に対して独立して神経支配・コントロールを行っています。
つまり、同じ筋肉の中でも起始部と停止部が異なる収縮様式(求心性・遠心性)で同時に機能することがあります。リーチ動作の3段階でこの切り替えが精妙に制御されています。
リーチ3段階における筋活動の切り替え。
骨頭を安定させるためのローテーターカフ・上腕二頭筋・上腕三頭筋などの2関節筋の起始部における求心性活動が重要です。近位の安定がなければ、遠位の精細な動きは生まれません。
上腕三頭筋は上肢を前方へ出すため、起始部では求心的に骨頭を安定させながら、停止部では遠心的に活動します。上腕二頭筋は全体的に求心的な働きが優位となります。同じ筋が部位によって逆方向に機能している点が特徴です。
上腕三頭筋は肘関節の完全伸展が可能となるよう、全体的に求心性の働きを強めます。上腕二頭筋は上腕骨頭周囲では常に求心性を維持しますが、全体的には遠心性運動が優位となり、肘の伸展をサポートします。

脳卒中患者では、このような神経的な筋活動の切り替えが障害されやすく、起始部・停止部ともに求心性の活動となるなど、異常な共同運動パターン(Mass pattern)に陥りやすい傾向があります。
主動作筋と拮抗筋の関係性だけでなく、「近位と遠位に要求される筋活動がそれぞれどのようなものか」という視点でリーチを観察することが、より精度の高い介入につながります。
肩甲帯バイオメカニクスと0〜30°の重要性。
「上肢を挙上する前の0〜30°の間、肩甲骨は動かない」——これは古典的な教科書の記述でした。しかし近年の研究はその常識を覆しています。
出典:Borsa PA et al. Scapular-Positioning Patterns During Humeral Elevation in Unimpaired Shoulders. J Athl Train. 2003;38(1):12-17.
主要知見:肩甲上腕関節屈曲0〜30°間に、肩甲骨は約5°下方回旋することが確認されました。従来「動かない」とされていた範囲での肩甲骨の能動的な準備運動です。
エビデンスレベル:観察研究。健常成人を対象とした三次元動作解析。
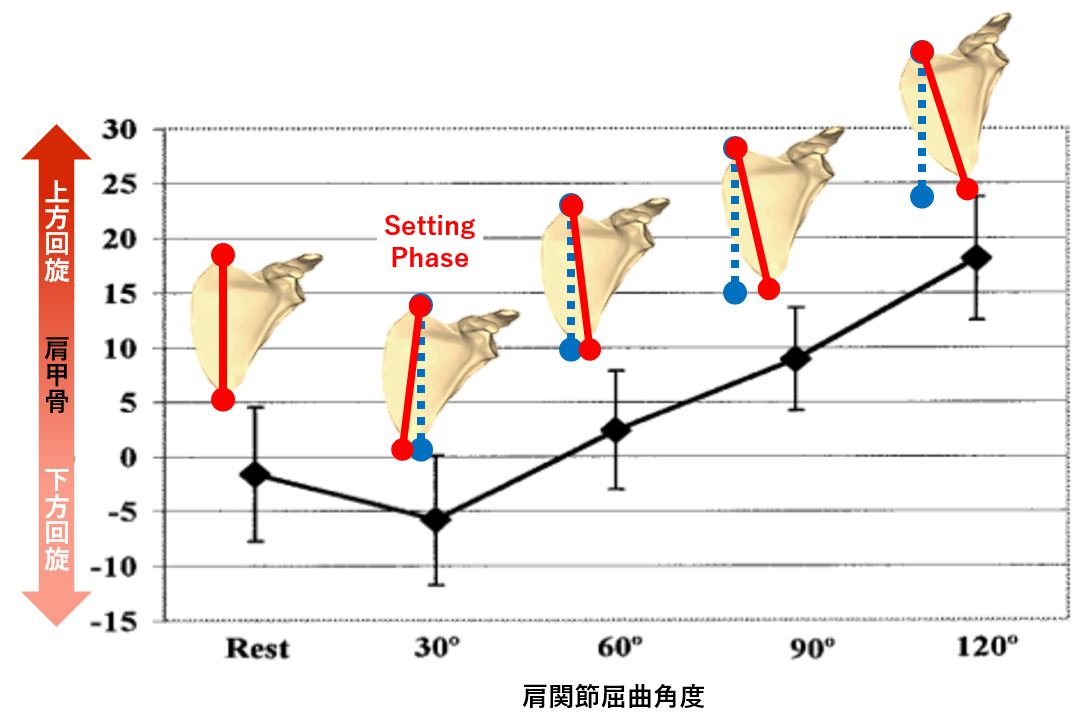
Setting phaseが脳卒中後に障害されるメカニズム。
脳卒中後の患者では、大円筋・小円筋・上腕三頭筋などの短縮があると、上肢挙上時にすぐに肩甲骨が外転方向へ引かれやすくなります。
5°の下方回旋は単なるバイオメカニクス上の動きではありません。脳が肩甲骨の位置を身体図式(body schema)として正確に認識するためにも重要な運動です。この準備段階が崩れると、その後の上肢のダイナミックな運動全体の土台が失われます。
臨床経験上、肩甲骨が確実に下方回旋できる患者ほど、骨盤・体幹筋との筋連鎖が優れている傾向があります。多裂筋群などの活動評価を上肢訓練に組み込む視点が重要です。
モチベーションプロセス5段階モデル。
Freyら(2011)は、上肢リーチ動作を「モチベーション」から始まる5段階の神経プロセスとして体系化しました。このモデルは、どの段階で介入すべきかを判断する「臨床地図」として機能します。
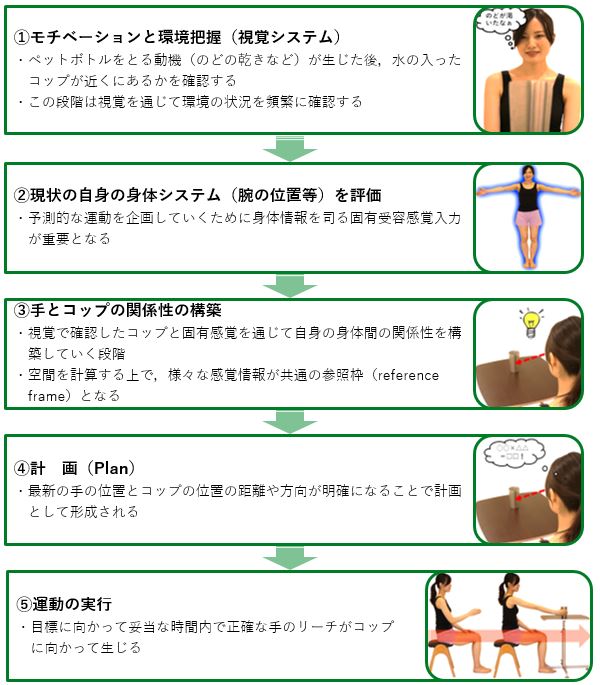
「のどが渇いた→水を取りたい」という動機が生じた後、目標物(コップなど)が近くにあるかを視覚で確認します。この段階では、視覚を通じて環境の状況を頻繁にモニタリングしています。
臨床ポイント:患者の日常生活に即した課題(コップ・スマートフォン等)が、この段階の活性化に不可欠です。
予測的な運動を企画するために、腕の現在位置・関節角度などの身体情報を処理します。固有受容感覚入力(proprioception)がここで重要な役割を担います。
臨床ポイント:固有感覚低下がある患者では、この段階の精度が落ちます。触覚・圧覚フィードバックの補助を検討します。
視覚で確認したコップの位置と、固有感覚から得た手の位置の情報を統合し、空間上での相対的な関係を計算します。この空間計算の基準となるのが「共通参照枠(reference frame)」です。
臨床ポイント:半側空間無視がある患者では、この段階の参照枠形成が著しく障害されます。
手の現在位置とコップの目標位置の距離・方向が明確になることで、運動計画(motor plan)が形成されます。必要な関節角度・筋活動パターン・力の大きさが事前に計算されます。
臨床ポイント:失行症(apraxia)は主にこの段階の障害として理解できます。
目標に向かって妥当な時間内で、正確な手のリーチが実行されます。運動中もフィードバック制御による誤差修正が並行して行われます。
臨床ポイント:①〜④の段階が適切でも、錐体路障害(spasticity/flaccidity)があると実行が妨げられます。
「課題設定に迷ったら、まず患者さんに『今、一番手を伸ばしてみたいものは何ですか』と聞いてみてください。モチベーションが起点なので、本人が望む動作から始めると①の段階が自然に活性化します。」
「5段階のどこでつまずいているかを見極めるには、課題の難易度を一段下げてみることが有効です。それでも同じパターンのエラーが出るなら、その段階が本質的な障害箇所です。」
評価の視点と臨床ツール。
上肢リーチ障害の評価では、「どの神経段階が障害されているか」を特定することが介入の精度を高めます。視覚系・肩甲帯・モチベーション処理の3つの視点から評価を組み立てましょう。
介入の段階とエビデンス。
評価で特定した障害段階に応じて、4つのフェーズで介入を組み立てます。各フェーズに推奨されるパラメータを明記します。
目標:挙上前の肩甲骨下方回旋5°を安定して獲得する。
手技:肩甲骨モビライゼーション(下制・内転→下方回旋の誘導)、体幹深部筋(多裂筋)の活性化。
パラメータ:1セッション15〜20分、週3〜5回。Setting phaseの触診確認を毎回実施。
Where経路障害:Visual Frame(白紙に矢印を書いた視覚的参照枠)を目標物の手前に配置。
What経路障害:対象物の触覚確認を先行させ、視覚認知と触覚情報の統合を促す。
パラメータ:課題10〜15回×3セット。物品の種類を1セッションで2〜3種類変化させる。
目標:日常生活動作に即した課題でリーチの神経回路を賦活する。
手技:コップを取る・スマートフォンを操作するなど、患者が「したい」と感じる課題を設定。課題の難易度(物品の位置・高さ・重さ)を段階的に調整。
パラメータ:週3〜5回、1日30〜45分。1課題15〜20反復を目安に実施(Kwakkel et al., 2015)。
目標:訓練室で獲得したリーチ能力を、実生活場面に般化させる。
手技:実際の食卓・洗面台・調理台でのリーチを試みる。環境調整(物品の高さ・距離の最適化)を多職種と協議。
パラメータ:週1〜2回、実生活場面での30分程度の課題実施。
Kwakkel G et al.(2015):Cochrane系統的レビューで、課題指向型上肢訓練は上肢機能とADL能力の両方に有意な改善効果を示すことが確認されました(強く推奨)。
Sirtori V et al.(2009):課題指向型訓練と従来のリハビリを比較したRCTレビューで、特に訓練強度(反復回数)が回復量に相関することが示されています(強く推奨)。
臨床的含意:「反復回数」と「課題の意味づけ(モチベーション)」の2つが上肢回復の鍵です。1セッションで少なくとも15〜20反復を確保することを目標に設定します。

その願いに、神経科学で応えます。
STROKE LABでは、脳の可塑性(neuroplasticity)に基づく個別プログラムを提供しています。上肢リーチの回復には、視覚処理・肩甲帯の準備・モチベーションプロセスを統合的に評価・介入することが重要です。ご家族の回復可能性について、まずはご相談ください。
多職種連携と環境調整。
上肢リーチの回復は、セラピスト単独では完結しません。多職種でゴールと役割を共有することが、訓練効果を生活場面に般化させる鍵となります。
各職種の役割分担。
| 職種 | 主な役割 | 上肢リーチへの貢献 |
|---|---|---|
| PT(理学療法士) | 体幹・肩甲帯の姿勢制御 | Setting phaseの基盤となる体幹安定性と骨盤・脊柱アライメントを整える。 |
| OT(作業療法士) | ADLへの課題指向型訓練 | 患者の生活に即した課題設定でリーチを訓練。モチベーション①段階を活性化する中心的役割を担う。 |
| ST(言語聴覚士) | 視覚認知・失行の評価 | What経路障害(視覚失認)や観念失行の評価・介入。リーチ困難の認知的背景を特定する。 |
| 看護師 | 病棟での訓練の般化 | 日常の食事・整容場面で麻痺側上肢の使用を促す。訓練室外での反復機会を確保する。 |
| 医師・MSW | ゴール設定・退院支援 | 上肢機能回復の予後予測情報の共有と、退院後の生活環境に合わせたゴール修正。 |
環境調整の視点。
「訓練室では届くのに、自宅のテーブルでは届かない——という声は多いです。リーチの成否は、物品の高さ・距離・照明(視覚情報の質)に大きく左右されます。家屋評価で実際の環境を確認することを忘れないでください。」
「Where経路に障害がある方の場合、テーブル上の物品が整然と並んでいると逆に把握が難しくなることがあります。目標物を1つだけ置いて、背景のノイズを減らすだけでリーチが改善することもあります。」
Pitfallsと臨床判断のコツ。
上肢リーチの介入で新人臨床家が陥りやすい罠を、先輩の経験から3つ挙げます。意識するだけで臨床の精度が大きく変わります。
臨床判断の分岐点。
「リーチが上手くいかないとき、まず『物品を変えたら変わるか』を試してみてください。ボールからコップに変えるだけで改善する場合、プレシェーピングの形状適応の問題が本質です。変わらなければ、より上流の視覚処理や肩甲帯の問題を疑います。」
「Visual Frameはコストゼロで試せる介入です。まずA4の紙に矢印を書いて、目標物の手前に置いてみてください。それだけでリーチ軌道が変わる患者さんがいます。変化があれば、Where経路へのアプローチに確信を持てます。」
よくある質問。
腹側経路(What経路)は物品が「何か」を認知する経路で、側頭葉の外線条体皮質を通ります。背側経路(Where経路)は物品が「どこにあるか」を処理する経路で、頭頂葉7野を通ります。
両経路は運動前野が統合しており、リーチ動作には両方が必要です。臨床では、どちらの経路が障害されているかによって介入戦略が変わります。
上肢挙上開始前(0〜30°)に肩甲骨が約5°下方回旋する準備相のことです。近年の研究でこの動きが確認されており、肩甲骨を安定させ、身体図式として脳が認識するうえで重要な運動です。
脳卒中後は大円筋・小円筋・上腕三頭筋の短縮により、この動きが障害されやすくなります。Setting phaseが確保できているかを毎回触診で確認することを推奨します。
まず視覚処理(腹側・背側経路の障害有無)と肩甲帯の可動性・筋緊張を評価します。次にモチベーションプロセスの5段階(環境把握→身体評価→関係性構築→計画→実行)のどの段階が障害されているかを特定します。
Fugl-Meyer AssessmentやWolf Motor Function Testなどで上肢機能を定量化することも重要です。
Where経路(背側経路)に損傷がある患者に対し、白い紙に矢印などの手がかりを書いた視覚的参照枠(Visual Frame)を提供する介入です。
リーチ軌道だけでなく、Setting phaseにも変化が認められる症例があり、空間処理の補助として有効です。A4の紙に矢印を書くだけで試せるため、まず評価的に実施することを推奨します。
フィードフォワード制御(FF制御)は運動前に誤差を予測して補正する仕組みです。これが障害されると、目標物に合わせたプレシェーピング(把持準備)のタイミングや形状が崩れ、リーチ軌道が不安定になります。
結果として目標指向型運動(goal-directed movement)全体が困難になります。Where経路障害→FF制御の失敗という連鎖を理解することが介入の核心です。
リーチ動作の起点はモチベーションです。「のどが渇いた→水を取りたい」という内発的動機が視覚システムを活性化し、環境把握→計画→実行という神経プロセスを駆動します。
患者の生活に即した課題(コップ・スマートフォン等)を選ぶことで、神経回路の賦活が促進されます。課題の物品の大きさ・形状もリーチ軌道に影響するため、段階的な課題設定が必要です。
STROKE LABのプログラム。
STROKE LABは、脳神経科学に特化した自費リハビリ施設です。上肢リーチの回復に向けて、視覚処理・肩甲帯バイオメカニクス・モチベーションプロセスを統合的に評価し、完全個別化されたプログラムを提供しています。
個別リハビリ
主なアプローチ
— STROKE LABでの脳卒中後上肢リハビリテーションの実際の様子です。
「上肢リーチの訓練で最も大切にしているのは、患者さんが『届いた』と感じる瞬間を作ることです。その感動が次のモチベーションになり、神経回路を繰り返し駆動させることにつながります。STROKE LABでは、その『届いた』体験を積み重ねられる課題設定を大切にしています。」— 作業療法士・臨床経験12年・上肢機能回復専門
「肩甲骨のSetting phaseを意識し始めてから、患者さんの上肢訓練の結果が大きく変わりました。体幹・骨盤から見直すことで、肩が動くようになる——その連鎖を患者さん自身に体感してもらうことが大切です。」— 理学療法士・臨床経験9年・脳卒中リハビリテーション専門
あわせて読みたい:STROKE LAB 脳卒中リハビリを詳細に解説
諦めないでください。

脳卒中後の上肢機能回復は、「どのタイミングで始めるか」だけでなく、「何を、どの神経段階に向けて介入するか」が回復の質を左右します。
STROKE LABでは、視覚処理経路・肩甲帯バイオメカニクス・モチベーションプロセスを統合的に評価し、患者さんの「したい」から始まる個別プログラムを構築しています。
「手が届かない」「うまく使えない」——その背景にある神経の問題を特定し、一緒に解決する道を探したいと思っています。まずは無料相談でお話をお聞かせください。
代表取締役 金子 唯史
参考文献。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)