【保存版】脳卒中後の頭頚部機能障害:リハビリテーション実践戦略ーめまい・バランス障害まで
背景・意義:脳卒中と頭頚部機能障害の関係
脳卒中により麻痺が生じると四肢の運動障害に注目が集まりがちですが、その土台となる体幹や頭部の制御も重大な影響を受けます。実際、体幹機能は脳卒中後の機能予後の重要な予測因子でありpubmed.ncbi.nlm.nih.gov、体幹が安定して重心移動をコントロールできることが四肢の協調運動や歩行の前提となりますpubmed.ncbi.nlm.nih.gov。頭部は体幹と連動して姿勢制御の要となり、視線を環境に向けることで動作を先導する役割を担います。 健常者では、歩行中に方向転換する際、まず視線と頭部を水平方向に向け、続いて体幹・骨盤・足部を順に目標方向へ向けるという協調的な動作が行われますpubmed.ncbi.nlm.nih.gov。一方、脳卒中患者ではこの視線と身体の協調が障害され、方向転換時にバランスを崩しやすいことが報告されていますpubmed.ncbi.nlm.nih.gov。実際、重度の片麻痺患者では非麻痺側(健側)へ方向転換する際に視線や体軸の再定位が不十分となり、進行方向の制御やバランス維持が困難になるケースがありますpubmed.ncbi.nlm.nih.gov。このように視線と頭部・体幹の協調は移動能力に直結しますが、脳卒中によってこれが乱れると転倒リスクや日常生活動作への悪影響が生じます。
健常者では、歩行中に方向転換する際、まず視線と頭部を水平方向に向け、続いて体幹・骨盤・足部を順に目標方向へ向けるという協調的な動作が行われますpubmed.ncbi.nlm.nih.gov。一方、脳卒中患者ではこの視線と身体の協調が障害され、方向転換時にバランスを崩しやすいことが報告されていますpubmed.ncbi.nlm.nih.gov。実際、重度の片麻痺患者では非麻痺側(健側)へ方向転換する際に視線や体軸の再定位が不十分となり、進行方向の制御やバランス維持が困難になるケースがありますpubmed.ncbi.nlm.nih.gov。このように視線と頭部・体幹の協調は移動能力に直結しますが、脳卒中によってこれが乱れると転倒リスクや日常生活動作への悪影響が生じます。
興味深いことに、脳卒中患者では歩行時に下方へ視線を落とす行動がよく観察されます。最近の研究によれば、下方視は視覚入力がない状況でも姿勢動揺を減少させる効果があり、不安定な脳卒中患者において特にその効果が大きいことが示されていますpubmed.ncbi.nlm.nih.gov。不安定な人ほど歩行中につい足元に目がいくのは、このような代償的メカニズムかもしれません。従って、頭頚部の機能(頭位の制御や視線の運用)は重力下での姿勢安定や環境への働きかけにおいて極めて重要であり、その障害を適切に評価・介入することはリハビリテーションの質を高め、患者の安全な自立につながるといえます。
主な障害パターンと臨床的特徴
脳卒中後の頭頚部機能障害には、多様なパターンと臨床像が認められます。代表的なものとして以下が挙げられます。
-
可動域制限と筋緊張異常: 麻痺による筋力低下や筋緊張の変化により、頸部の可動域(ROM)が低下することがあります。急性期には筋緊張低下により頭部がうなだれやすく、慢性期には逆に筋緊張亢進(痙縮)で頸部がこわばる場合があります。例えば、「右麻痺」の患者では安静時に頭部が右に傾きがちになることがあり、これは右側頸部の筋緊張低下と左側筋の相対的な過緊張による姿勢偏位と考えられます。痙縮は脳卒中後の25〜50%の患者に認められる一般的症候でsciencedirect.com、頸部でも強直な姿勢や関節可動域の制限を引き起こしえます。
-
運動の連動性の異常: 本来、頭・体幹・眼球の動きは協調して行われます。しかし脳卒中後はこの協調性が乱れ、不自然な連動パターンが出現します。たとえば、注意を向けたい方向に眼球だけしか動かせず首がついていかない、あるいは逆に頭部だけが先行して体幹の追随が遅れる、といった現象です。特に重度麻痺では、物を見る際に首より先に体全体を回そうとするなど、大きな運動で代償する傾向も見られます。これらは中枢神経系の協調制御の破綻によるもので、訓練によって再学習させる必要があります。
-
視線障害・空間認知障害: 脳卒中の病巣部位によっては眼球運動そのものに障害が現れます。たとえば脳幹や小脳の梗塞では、複視(ものが二重に見える)や注視麻痺(特定方向へ目を動かせない)を生じることがあります。小脳の前庭小脳病変では、注視方向によって眼振(眼球の細かな揺れ)が出現したり、頭を傾けると目も垂直方向にずれる「眼球偏倚」が生じることが知られていますneurology.org。これにより、患者は特定方向で目が安定せず、頭位を調整しても視界がぶれるといった訴えをする場合があります。また、大脳半球の損傷による半側空間無視では、安静にしていても眼と頭が常に病側と反対(健側)へ約30度も偏向することがありますpubmed.ncbi.nlm.nih.gov。この結果、患者は左側に物があっても頭ごと右を向いたままになるため、左側の刺激を見落としがちです。同様に視野欠損(例えば同名半盲)がある場合も、見えない側への頭と眼球の自発的な動きが減少し、環境把握に偏りが生じます。
-
代償動作: 上記の障害に対して、患者は様々な代償戦略を用います。頸部可動域が不足する場合、患者は体幹ごと過剰に回旋して目的方向を向こうとします。視野の半分が欠損している患者は、自分でも気づかぬうちに体ごと健側へ向きを変えて物を探そうとすることがあります。また、複視のある患者では、像のずれを最小限にするために頭を傾けた姿勢(ocular tilt reactionに似た頭位)をとることもあります。さらに、バランスに不安のある患者は自然と下を向いて歩行することが多くpubmed.ncbi.nlm.nih.gov、足元を凝視することで姿勢制御の補助としていると考えられます。このような代償動作自体は必要な適応ですが、過度な代償は他部位への負担や新たな問題(二次障害)を招く可能性があるため、注意深く観察する必要があります。
-
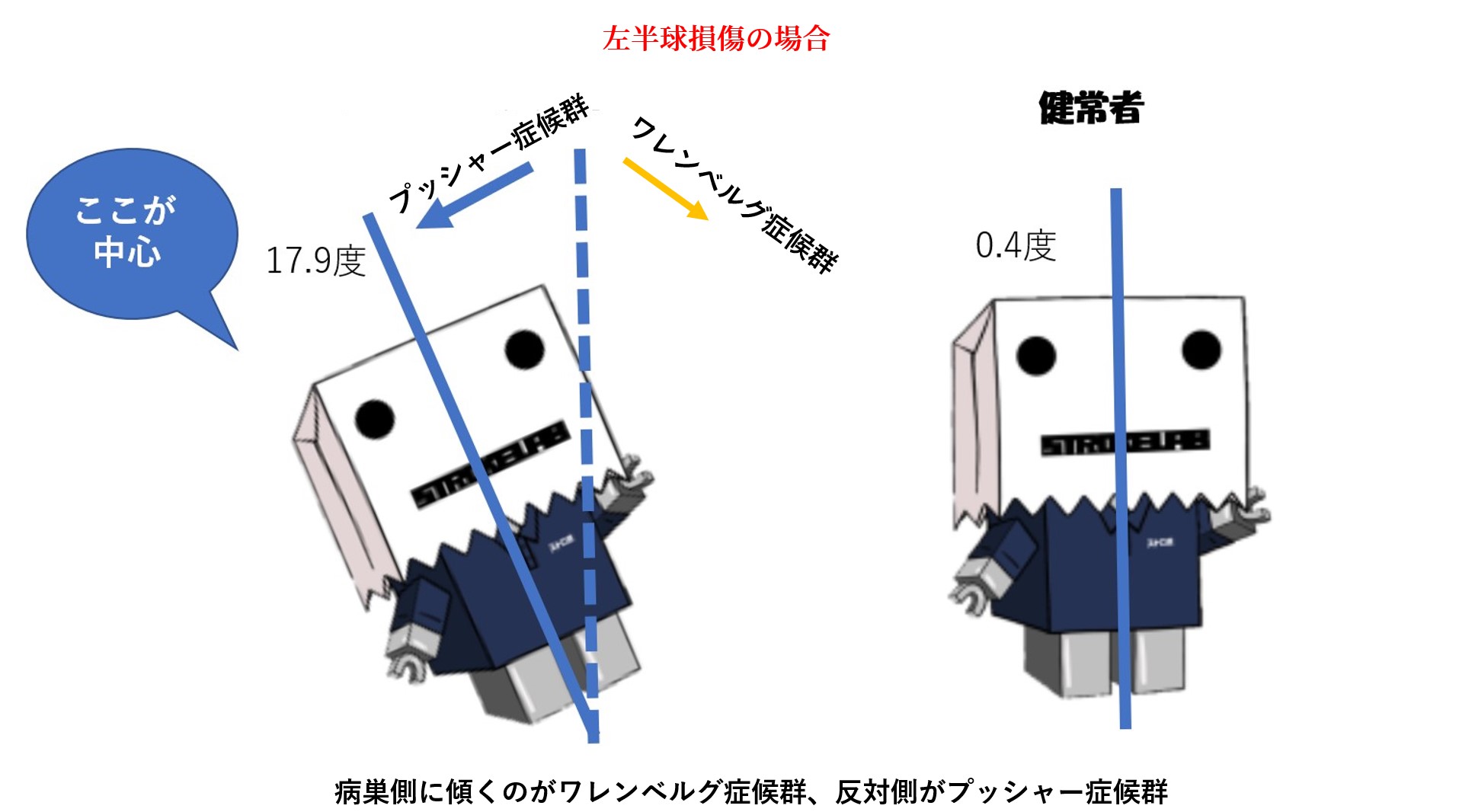
姿勢異常: 頭部や頸部の恒常的な姿勢偏位も見られます。典型的なのは、片麻痺患者の前方頭位(Forward Head Posture, FHP)です。これは頭部が肩より前に突き出た姿勢で、脳卒中片麻痺患者にも高頻度に観察されることが報告されていますmdpi.com。前方頭位では上位頸椎が過度伸展し下位頸椎が屈曲する不良姿勢となりmdpi.com、その結果頸部痛や頸性めまい、頸部深部感覚の低下、椎骨への負荷増大など多彩な問題を引き起こしますmdpi.com。また、脳卒中によるプッシャー症候群(病側へ身体を押すように傾けてしまう症状)では頭部もそれに伴い健側へ傾斜したまま固定される傾向がありますし、自身の身体垂直感覚の乱れからくる頭位の傾きが見られるケースもあります。こうした姿勢異常は、放置すれば疼痛や二次的な運動制限を招くため、早期からの介入が望まれます。
解剖学的・生理学的要因
頭頚部の運動と機能を理解するには、その解剖学的・生理学的特徴を押さえる必要があります。頭蓋骨と第一頸椎(環椎C1)の間にある環椎後頭関節は主に前後方向のうなずき運動(屈曲・伸展)を担い、一方で第一頸椎と第二頸椎(軸椎C2)からなる環軸関節は頸部回旋の約50%を占める高い可動性を持ちますemedicine.medscape.com。すなわち、左右の向きを変える動作の半分はC1–C2間の回旋で行われ、残りの半分が下位頸椎で分担される構造です。
頸部の筋群も姿勢維持と運動制御の両面で重要な役割を果たします。表層には頭を前方に屈曲させる胸鎖乳突筋、頭部を後方で支える僧帽筋上部や板状筋群、肩甲骨を介して頸部を安定させる肩甲挙筋などが存在します。深層には頭や頸椎を繊細に支える深層屈筋群や後頭下筋群(頭板状筋・頸板状筋等)があり、これらは頸椎のアライメント維持や微細な調整に寄与します。特に深層屈筋群は頭部の前方突出を防ぎ、正しい頭位を保つための重要なスタビライザーです。脳卒中によってこれら筋の筋緊張バランスに変化が生じ、たとえば片麻痺では麻痺側・非麻痺側の両方で頸部筋の筋力低下が認められるとの報告もありますpubmed.ncbi.nlm.nih.gov。急性期には麻痺側の筋緊張低下により頭部が支持しきれず傾斜したり、慢性期には逆に麻痺側の筋緊張亢進(痙縮)で頸部の回旋や側屈が制限されるといった現象が見られます。脳卒中後の痙縮は約30〜80%の患者に発生しうるためsciencedirect.com、頸部や体幹筋にもその影響が及ぶことを念頭に置く必要があります。
頭頚部と眼球運動の協調も生理学的に重要なポイントです。人間には前庭動眼反射 (VOR) と頸動眼反射 (COR) という2つの反射機構が備わっており、頭を動かした際にも視線を目標に安定させる働きを担っていますpmc.ncbi.nlm.nih.gov。VORは内耳の前庭からの加速度情報に基づき、頭とは逆方向へ眼球を動かすことで像を視野中央に保つシステムです。一方、CORは頸部の位置・動きを感知する深部感覚(筋紡錘など)からの入力により、眼球の動きを補助的に制御しますpmc.ncbi.nlm.nih.gov。健常者では通常、VORが主導でCORの寄与はごく小さい(健常時のCORゲインは0.1以下とも言われる)ですがresearchgate.netresearchgate.net、前庭系の機能が低下するとCORが代償的に亢進して視線安定を助けることが知られていますacademic.oup.com。この2つの反射は小脳によって統合的に調節されており、首のプロプリオセプション(固有感覚)と視機能が密接に連関していますresearchgate.netresearchgate.net。
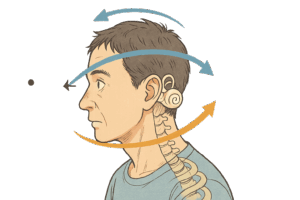
脳卒中は病変部位に応じてこれら頭頚部と眼球の協調システムにも影響を及ぼします。脳幹や小脳(特に前庭小脳)に損傷が及ぶと、前庭動眼反射そのものの障害や眼振・眼球運動の異常が顕著になります。例えば小脳の前庭小脳病変では、滑らかな追従眼球運動ができなくなり、注視誘発性の眼振や病側への眼球偏位、反対側への頭部傾斜(眼頭位異常)が生じることが報告されていますneurology.org。また、大脳半球の損傷では視覚情報の高次処理に偏りが生じ、半側空間無視のように自分では動かしているつもりがなくても頭と眼が一方向に逸れてしまう現象が起こりますpubmed.ncbi.nlm.nih.gov。これは空間情報処理の極めて根本的な障害によるもので、頭位と視線の「デフォルト位置」が健側へ偏移してしまうとも表現されていますpubmed.ncbi.nlm.nih.gov。このような生理学的理解を踏まえると、頭頚部のアライメントや運動障害が単に筋骨格系の問題にとどまらず、中枢の感覚統合や反射機構の障害と深く関連していることが分かります。
評価アプローチ
頭頚部機能障害の評価は、静的アライメント(姿勢)評価と動的機能評価の両面から包括的に行います。また、代償的な動きや左右差の有無、主観的症状(痛みやめまい)の確認も重要です。
アライメント評価: まず座位・立位での頭部と体幹の位置関係を観察します。頭部が垂直軸から左右どちらかに傾いていないか、回旋したまま停止していないか、あるいは過度に前屈・後屈していないかをチェックします。特に前方頭位の有無は要注意で、側面から耳たぶと第7頸椎を結ぶ線と地面の角度(頭顎角)を測定することで定量的に評価できます。一例として、ある研究では頭顎角が48°未満を前方頭位ありとする基準が用いられていますmdpi.com。頭顎角の評価には、写真を用いた分析や頭部姿勢計測器具を用いる方法がありますが、ベッドサイドでは簡便に姿勢の横からの観察でおおよその見当をつけることも可能です。
視線誘導と協調性の評価: 次に、患者が視線をどのようにコントロールできるかを評価します。具体的には、眼球運動の追従性(滑らかにターゲットを追えるか)、衝動性眼球運動(ターゲットへのすばやい視線移動の正確さ)、および頭部運動とのタイミングを観察します。健常では、対象物を見る際に眼球が先行し即座に頭部が後追いする協調運動が見られますが、患者ではこのタイミングがずれていないか確認します。複視の有無も重要なチェックポイントで、どの方向を向いたときに二重に見えるかを調べます。必要に応じて画像上で眼球の位置(眼位)を確認し、眼振がないかどうかも評価します。また、頭を回旋・前屈後屈した際にめまいや眼振が誘発されないか、頸部と前庭系の協調を見る簡便な検査として、頭部を固定して眼球だけで追視した場合と、眼球を固定して頭だけ動かした場合とで目標追従の正確さに差が出ないか(動的視力の評価)を試みることもあります。
代償動作の評価: 頭頚部の障害を補うために患者がどのような代償を行っているかを観察します。たとえば、視野欠損や半側無視が疑われる場合、自発的な患側への視線・頭部回旋が極端に少なくなっていないかを確認します。検査者が患者の患側から静かに呼びかけ、患者がどの程度気付けるか(頭を向けるか)を見るのも一法です。同様に、立位・歩行時に常に下方ばかり見ていないかもチェックしますpubmed.ncbi.nlm.nih.gov。極端に下を向いたまま歩くと前方への注意が疎かになり危険ですが、患者は不安定さを補うために無意識にそうしている可能性があります。また、頸部可動域の不足を肩や体幹の過度な動きで補っていないか、例えば振り向く際に首ではなく腰からねじってしまっていないか、といった点も観察します。代償動作そのものは患者の工夫であり否定すべきではありませんが、どのような代償を行っているか知ることで、リハ介入の焦点(必要な能力向上や環境調整)が見えてきます。
左右差の評価: 麻痺側と健側で頸部の可動域や筋緊張に差がないかを調べます。他動的な頸部関節可動域テストにより、左右の回旋・側屈・屈曲・伸展の角度を測定し、健側比で麻痺側に顕著な制限がないか確認します。特に回旋角度の左右差は、日常生活での見える範囲に影響するため重要です。触診によって頸部周囲筋の硬さの左右差(例えば麻痺側の板状筋や胸鎖乳突筋の硬結)を感じ取ることも有用です。加えて、頭部の静止位置の偏位(例:常に右に5度傾いている等)があれば角度計などで記録します。これら左右差の評価は、麻痺や痛みによる非対称性だけでなく、半側無視などによる無意識的な偏向の程度を把握する上でも役立ちます。
以上の評価結果を総合し、患者の頭頚部機能障害がどの程度日常生活に影響しているかを分析します。例えば、食事中に麻痺側の皿に手を伸ばさない患者であれば頸部回旋制限や半側無視が原因かもしれませんし、歩行時にふらつく患者であれば下方視の代償がかえってバランスを崩しているのかもしれません。評価段階でこれらの仮説を立てておくことで、後述する介入戦略の優先順位を決めやすくなります。
介入とリハビリ戦略
頭頚部機能障害への介入は、評価結果に基づき個別性の高いプログラムを立案することが重要です。以下に主なリハビリテーション戦略を示します。
訓練計画の立案: 急性期にはまず疼痛管理や過度な筋緊張の抑制、適切なポジショニングから開始します。ベッド上では枕やタオルで頭頚部を支持し、麻痺による不自然な首の位置を予防します。起き上がりや座位保持が可能であれば、セラピストが後方から軽く頭部を支え、患者自身が安全に頭を保持できる範囲を探ります。早期から良好な頭部アライメントを経験させることで、患者の姿勢維持に対する不安を軽減します。
可動域の改善: 頸椎や胸鎖関節などの可動域制限がある場合、他動運動やモビライゼーションを用いて改善を図ります。特に慢性期片麻痺患者では、上位頸椎(C0–C2)の可動性低下がしばしば見られるため、必要に応じてこの部位の徒手的なモビライゼーションを行います。上位頸椎の動きが改善すれば頭部アライメントが整い、結果的に頸部機能や嚥下機能の向上も期待できます。実際、上位頸椎へのモビライゼーションと電気刺激療法を組み合わせることで前方頭位の是正と嚥下機能の改善が得られたとの報告もありますmdpi.com。可動域訓練は痛みのない範囲で慎重に行い、特に椎骨動脈への影響が懸念される過度の回旋や後屈は避けるべきです。また、患者自身にも可能な範囲で首を動かす自主練習(アイソメトリックな軽い抵抗運動や、自動介助によるストレッチなど)を指導し、関節可動域の維持・向上を促します。
筋力・協調性の促通: 頭頚部の安定性と協調性を高めるために、深部筋の強化と協調運動の再学習を行います。特に前述した深層頸部屈筋群の促通は、前方頭位を改善し頭部アライメントを整える上で重要です。具体的な訓練として、仰臥位で軽く顎を引き、後頭部で床(または枕)を軽く押すようにして頸椎の生理的前弯を減少させる「キャピタル・フレクション」エクササイズ(上位頸椎の軽度屈曲運動)がありますmdpi.com。この運動により深層屈筋(特に頸長筋群)が選択的に働き、頸椎の配列が整いますmdpi.com。あるランダム化比較試験では、慢性期脳卒中患者に6週間のキャピタル・フレクション運動プログラムを行った結果、頭顎角(前方頭位の指標)と体幹姿勢コントロール、バランス能力が有意に向上し、対照群を上回る改善を示したと報告されていますmdpi.com。このことは、深層筋訓練が頭部-体幹の制御向上に寄与しうることを裏付けています。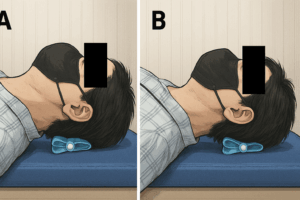
キャピタル・フレクション運動の一例を図に示します。図Aが開始肢位、図Bが頸部深層筋を働かせて軽く顎を引いた状態です。このように圧力センサ付きのバイオフィードバック装置を用いて行うことで、患者は自分の頸部の動きを客観的に把握しやすくなります。深層筋の促通により頭部と体幹のアライメントが整えば、前庭からの入力や中枢への固有感覚フィードバックが増強されmdpi.com、姿勢制御の改善につながると考えられます。
体幹と頭部・視線の協調訓練も段階的に導入します。例えば、座位で机上の物を取るリハビリ場面では、「目で見て→首を向けて→手を伸ばす」という一連の動作を分解し、適切なタイミングで頭部が動いているかを指導します。立位バランス訓練では、意図的に頭部を左右や上下に動かしながら重心を保つ練習(動的バランス訓練)を行い、頭の動きに対して身体が協調して反応する能力を高めます。歩行訓練では、歩きながら左右を向いたり上下を見る課題を取り入れ、現実環境で周囲を見回しながら歩行する練習をします。これは方向転換時の安定性向上に有効であり、実際に脳卒中患者は頭部を動かしながらの歩行練習によってバランス制御が改善するとの報告もありますpubmed.ncbi.nlm.nih.gov。このような訓練により、「頭を動かすとフラついて怖い」という患者の不安感を減らし、動的な状況でも頭頚部を使える自信を養います。
日常生活動作(ADL)への統合: 獲得した頭頚部機能を実際の日常生活に応用できるよう、リハビリの後半では生活場面を想定した訓練を行います。食事動作では、テーブル上の食物を認識し咀嚼・嚥下するまでに頭部の位置が適切か、麻痺側の皿にもきちんと目線を向けているかを一緒に確認します。更衣動作では、袖口に腕を通す際にしっかりと対象を見ること、背中側のファスナーを閉める際には顎を引いて下肢方向を確認するなど、頭部と視線の使い方を具体的に指導します。屋外歩行では、例えば横断歩道を渡る前に必ず左右に首を向けて車の有無を確認する、曲がり角では体を向ける前に目線と首を先行させるといった、安全確保と効率的動作のための頭部運用を練習します。さらに買い物動作などでは、棚の上段の商品を見る際に頭をきちんと後屈できるか、周囲の人に気づくために視野全域を見渡せているかなども訓練の中で扱います。これらの応用練習によって、患者はリハ室内だけでなく実生活の文脈で頭頚部機能を活用する術を身につけ、最終的には「見たい所を見て、行きたい方へ向く」という当たり前の行為を安全に行える自信を得ることが目標です。
代償手段の活用: 残念ながら完全な機能回復が難しい場合には、現実的な代償戦略の指導も行います。視野欠損が残存する患者には、意識的なスキャン動作(探索眼球運動)を習慣づける訓練が有用です。例えば左同名半盲のある患者には、はじめは紙上の課題で徐々に左側へ視線を動かす練習を行い、慣れてきたら実際の空間で左側にある物体(ドアや人など)に気づくために首を十分に回す練習をします。視覚探索訓練により、患者は欠損野を補うための特定の眼球運動戦略を身につけられpmc.ncbi.nlm.nih.govpubmed.ncbi.nlm.nih.gov、結果として日常生活での見落としを減らすことができます。また半側空間無視の患者にも、環境の左側(患側)に重要な物品を配置し、それを探す課題を繰り返すことで、少しずつ注意を向ける範囲を拡大させます。重度の複視が残る場合にはプリズム眼鏡の処方や、一時的に眼帯で視界を調整する方法もありますが、リハビリの場面では「頭をこの角度に傾けると二重に見えにくい」といった最適な頭位の自己調節方法を患者と共に探ります。これにより、患者は残存する障害と折り合いをつけつつ安全に生活動作を行えるようになります。
安全管理と心理面支援
疼痛対策: リハビリテーションを進める上で、痛みの管理と安全の確保は常に優先されるべきポイントです。脳卒中後には中枢性疼痛や肩関節周囲の痛みなど様々な疼痛が生じえますが、慢性的な首や肩の痛みも患者の10〜45%に報告されており、こうした疼痛はリハビリの妨げとなり生活の質を損なう要因になりますphysio-pedia.com。そのため、評価時から疼痛の有無・部位・程度を丁寧に聴取し、必要に応じて鎮痛処置やポジショニングの工夫を行います。具体的には、安静時に頸部を支える軟性コルセットやシーネの使用、ホットパックや軽度のマッサージによる筋緊張の緩和を検討します。痙縮が強く痛みを伴う場合には、主治医と連携して経口筋弛緩薬やボツリヌス毒素注射の適用を検討します。また、痛みにより患者が首を動かすこと自体を恐れているケースもあるため、「痛みの出ない範囲で少しずつ動かしていきましょう」といった声かけを行い、恐怖心の軽減に努めます。
めまいへの対応: めまいは脳卒中患者によく見られる症状の一つで、初発脳卒中患者の23%に自覚的なめまいが報告されたとの調査もありますpilotfeasibilitystudies.biomedcentral.com。めまいは患者の自己評価する健康感を著しく低下させ、転倒リスクを高める因子でもありますpilotfeasibilitystudies.biomedcentral.com。めまいがある場合、その原因の鑑別が重要です。脳卒中による中枢性のめまいなのか、耳石の異常など末梢前庭由来のめまい(良性発作性頭位めまい症など)なのかを評価します。中枢性めまいが疑われる場合でも、前庭リハビリテーションを積極的に取り入れることで症状改善が期待できます。研究によれば、脳卒中後の患者においても前庭リハ(VRT)はめまいやバランス能力、歩行の改善に有効であるとの報告がありますpubmed.ncbi.nlm.nih.gov。具体的には、頭部をゆっくり反復して振る練習(頭部運動に対する段階的暴露)、眼球と頭部の協調運動訓練(注視安定化訓練:頭を動かしながら視標を見続ける練習)、平衡感覚を高めるための歩行バランストレーニング等を行います。これらは脳卒中による中枢性のめまいに対しても脳の代償メカニズムを引き出し症状を軽減するのに有用ですpubmed.ncbi.nlm.nih.gov。一方、末梢性めまい(BPPVなど)が疑われる場合には、耳鼻科的アプローチ(エプリー法などの頭位治療)を医療チームで検討します。いずれにしても、患者には急激に頭を動かさない、寝返り動作はゆっくり行う、起立後すぐに振り向かない等の安全指導を徹底し、めまいによる転倒を防止します。
心理面の支援と家族教育: 脳卒中後の頭頚部機能障害は、患者にとって心理的な不安をもたらす場合があります。自分の頭や目が思うように動かせないことに対するもどかしさや、他者と視線を合わせにくいことへの落ち込みなどが生じることもあります。リハビリ専門職はこうした患者の心情に寄り添い、安心感を与える声かけや成功体験の提供に努めます。例えば、頭を動かすとふらついて怖がる患者には、最初はごく小さい範囲の頭部運動から始め、確実に支えながら「今の動きは安定してできましたね」とフィードバックします。徐々に範囲や難易度を上げつつ成功体験を重ねることで、患者の「自分でもできる」という自信を引き出します。また、家族の協力もリハビリ成功の重要な要素です。家族には患者の障害特性について説明し、正しい理解を促します。たとえば「左側から話しかけても返事が遅いのは無視しているわけではなく、左側の空間に気づきにくい症状のためです」と説明し、患者の視野に入る位置から声をかけるよう助言します。さらに、在宅での介助時には「歩行中につい下ばかり見てしまうので、時々前を見るよう声かけをしてください」「急に振り向く動作はふらつく可能性があるので、支えてあげてください」など、具体的な対応策を指導します。家族自身が患者の症状に対する不安を抱えている場合も多いため、その心情にも配慮しつつ、「一緒に練習していきましょう」という前向きな姿勢で支援します。家族がリハビリに積極的に参加し正しく介助できるようになると、患者の心理的安心感も高まり、リハビリ効果の向上につながります。
社会復帰と継続支援: 最後に、頭頚部機能障害のある脳卒中患者が安全に社会復帰するためには、継続的なフォローアップと環境調整も欠かせません。退院前に自宅や職場の環境評価を行い、視線を十分に巡らせられる動線か、危険な障害物はないかなどを確認します。必要に応じて家具配置の工夫や福祉用具(例えば起立時に鏡を設置して頭位を確認しやすくする等)を提案します。また、退院後も外来リハビリや訪問リハビリで頭頚部機能の維持向上を図りつつ、患者・家族の相談に乗ります。脳卒中後の機能回復は長期にわたる挑戦です。頭頚部の機能改善は地味に見えるかもしれませんが、姿勢や視線のコントロールが向上すれば、世界の見え方が変わり、生活の質(QOL)が大きく向上します。医療従事者はエビデンスに基づく戦略mdpi.compubmed.ncbi.nlm.nih.govと温かな支援の両輪で、患者の新たな一歩を支えていくことが求められます。
References: 脳卒中後の頭頚部機能障害に関する海外文献の引用一覧:
pubmed.ncbi.nlm.nih.govKoren Y. et al. (2025) Front Neurol. – 下方視による姿勢制御効果の検討.
pubmed.ncbi.nlm.nih.govLamontagne A. et al. (2007) Neurorehabil Neural Repair. – 脳卒中患者の歩行時の視線・姿勢協調性.
mdpi.comHyeon D-A. et al. (2025) Medicina. – 前方頭位を有する脳卒中患者への深部屈筋訓練のRCT結果.
mdpi.comHyeon D-A. et al. (2025) Medicina. – 深部頸屈筋エクササイズの生理学的効果の解説.
pubmed.ncbi.nlm.nih.govFruhmann-Berger M. et al. (2005) J Neurol. – 半側空間無視患者の自発的頭位偏向の報告.
pubmed.ncbi.nlm.nih.govKarthikbabu S. et al. (2012) Neural Regen Res. – 脳卒中における体幹機能の重要性に関するレビュー.
sciencedirect.com学術文献レビュー – 脳卒中後の痙縮の有病率に関するデータ.
physio-pedia.comPhysiopedia – 脳卒中後疼痛の有病率と影響に関する記載.
emedicine.medscape.com解剖学文献 – 環軸関節が頸部回旋の50%を担うことの説明.
neurology.orgacademic.oup.com神経学研究 – 小脳梗塞による眼球運動障害、および頸動眼反射の代償的亢進に関する記述.
researchgate.netresearchgate.netCampbell D. et al. (2023) Brain Sci. – 頸部固有感覚とCOR/VORの関係に関する研究.
pubmed.ncbi.nlm.nih.govEl-Tamawy M. et al. (2015) J Stroke Cerebrovasc Dis. – 前庭リハが脳卒中後のバランスに有効なことを示した研究.
pilotfeasibilitystudies.biomedcentral.comEkvall Hansson E. et al. (2020) Pilot Feasibility Stud. – 脳卒中患者におけるめまいの頻度と影響について.

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)