【2026年版】股関節 整形外科/トーマステスト/パトリックテスト/腸腰筋の痛みなどの理学療法評価
今回は、急性期から回復期・生活期まで理学療法士・作業療法士・医師が日常臨床で必須とする股関節の整形外科的テスト(徒手検査)について、パトリックテスト・FADIRテスト・FAIRテスト・トーマステスト・エリーテスト・スナップヒップサイン・トレンデレンブルグ徴候など全評価手技の目的・方法・判断基準・エビデンスを徹底解説します。「脳卒中患者の股関節前面痛はなぜ起こる?」「梨状筋症候群の感度・特異度は?」「FAIとFABERテストはどう使い分ける?」という臨床現場のリアルな疑問にすべて答えます。
股関節の評価手技・臨床での活用方法を動画で確認できます。
股関節の整形外科的テストは、股関節・仙腸関節・腸腰筋・梨状筋・股関節屈筋群・外転筋群などの機能障害を徒手検査によって体系的に特定するための評価ツール群です。変形性股関節症・FAI・股関節唇損傷・梨状筋症候群・腸腰筋症候群など多様な病態を鑑別します。脳卒中・パーキンソン病などの神経疾患患者においても、歩行機能・疼痛・ADLと密接に関連する股関節機能の正確な評価は治療計画の精度を大きく高めます。
- 脳卒中患者の前股関節痛:腸腰筋症候群(IPS)が主原因。スナップヒップサイン陽性率82.4%、パトリックテスト35.3%、トーマステスト約21%(Choi 2012、n=17)
- パトリックテスト(FABER):股関節ROM計測の評価者内信頼性 ICC 0.86〜0.91(Bagwell 2016)。鼠径部前方痛→股関節病変、後方痛→仙腸関節病変の鑑別
- FADIRテスト(FAI・唇損傷):感度94%(Reiman 2015)。陰性なら除外の参考に。特異度は低い(33%)ため陽性単独での確定は不可
- FAIRテスト(梨状筋症候群):感度88%・特異度83%(Fishman 2002)
- エリーテスト(大腿直筋):感度56〜59%・特異度64〜85%。骨盤固定が不十分だと偽陽性が出るため注意(Marks 2003)
- トーマステスト:優れた評価者間信頼性(Gabbe 2004)。THA後患者は絶対禁忌
- トレンデレンブルグ徴候:30秒保持で遊脚側骨盤下垂が陽性。観察+MMTの補完評価が有効(Grimaldi 2011)
- 評価の原則:①必ず両側評価 ②陽性=確定診断ではない ③複数テストと画像を統合 ④脳卒中患者は痙縮・認知機能を考慮
臨床的意義と文献的背景
股関節の問題は整形外科疾患だけでなく、脳卒中・パーキンソン病・脊髄損傷などの神経疾患においても高頻度に見られます。脳卒中後の片麻痺患者では、分回し歩行・股関節伸展制限・腸腰筋スパズムによって股関節に疼痛を抱える方が少なくありません。また発症1年以内に転倒による大腿骨頸部骨折のリスクが急増します。
🔬 脳卒中と股関節:Choi 2012 腸腰筋症候群(IPS)の臨床研究
目的:腸腰筋症候群(Iliopsoas Syndrome: IPS)のステロイド注射療法の臨床的有効性評価のため、考えられるメカニズムを検証
対象:麻痺側の前股関節痛を訴えた脳卒中片麻痺歩行者17名(身体検査・超音波・X線を実施)
整形外科テスト陽性率:
①トーマステスト:3/14名 21.4%(超音波施行可能な14名を分母として算出)
②パトリックテスト:6/17名 35.3%陽性
③スナップヒップサイン:14/17名 82.4%陽性(最高頻度)
機序:遊脚期の屈曲・外転・外旋を組み合わせた股関節の分回し様運動の繰り返しで、腸腰筋腱が骨盤縁・股関節前方関節包と摩擦・挟み込みを起こし腱・滑液包の炎症を引き起こします。
評価前の準備・事前確認プロトコル

🔑 評価前の標準プロトコル(全テスト共通)
① 手を洗い、必要に応じて感染対策(PPE)を実施する
② 自己紹介(名前・職種・今日の評価の目的)を患者にわかりやすく伝える
③ 患者の名前・生年月日・既往歴(特に人工股関節置換・骨折・最近の手術・DVT疑い)を確認する
④ 現在の疼痛(部位・NRS・発生タイミング)を確認しベースライン記録する
⑤ 下肢を十分に露出(通常は下着のみ)。非評価部位はタオルで覆う
⑥ 患者の同意を得てから評価開始する
⑦ 神経疾患患者では触診時の過敏性・痙縮・認知機能・肢位設定の困難さを考慮し手技を変法する
⚠️ 絶対禁忌・相対禁忌
絶対禁忌:急性骨折疑い / 急性化膿性関節炎(熱感・著明な腫脹・発熱)/ DVT疑い(下肢腫脹・圧痛・熱感)
トーマステスト・パトリックテストの禁忌:人工股関節全置換術(THA)後患者。特に後方アプローチTHAでは屈曲・内転・内旋の組み合わせが脱臼を引き起こす危険性があります。手術アプローチと現在の禁忌肢位を主治医・診療録で必ず確認してください。
脳卒中患者の特別注意:痙縮・感覚過敏・異常反射が評価の正確性に影響します。トレンデレンブルグ等の立位テストは平行棒内・補助者つきで実施してください。
歩行・立位観察による視覚的評価
歩行評価

🚶 歩行評価のチェックポイント
歩行周期:ヒールストライク(踵接地)・トウオフ(蹴り出し)・立脚期股関節伸展の充分さ・対称性に注目します。
関節可動域:慢性的な関節疾患(変形性股関節症・炎症性関節症)では可動域が狭くなることが多く、歩幅の減少・分回し歩行が見られます。
トレンデレンブルグ歩行:上殿神経病変・L5神経根症による股関節外転筋の片側性筋力低下によって起こります。立脚側の骨盤コントロールが不十分になります。
鴨歩行:股関節外転筋の両側性筋力低下(ミオパチー・筋ジストロフィー等)によって起こる異常歩行です。
非対称性・速度・装具の有無・靴底の摩耗パターンも記録してください。
🧠 杖・歩行器が股関節機能に与える影響(Maguire, 2017)
T字杖は体重が杖側に移動しやすく、麻痺側への荷重が不十分になり体幹が側屈しやすくなります。長期使用では麻痺側からの感覚入力が減少し、筋力低下→杖依存の悪循環が形成されます。
歩行器(ウォーカー)は両上肢固定により体幹回旋が阻害されCPG(中枢パターン発生器)が抑制され、骨盤・股関節の協調運動が損なわれます。体前傾→股関節負荷増大のサイクルが生じます。
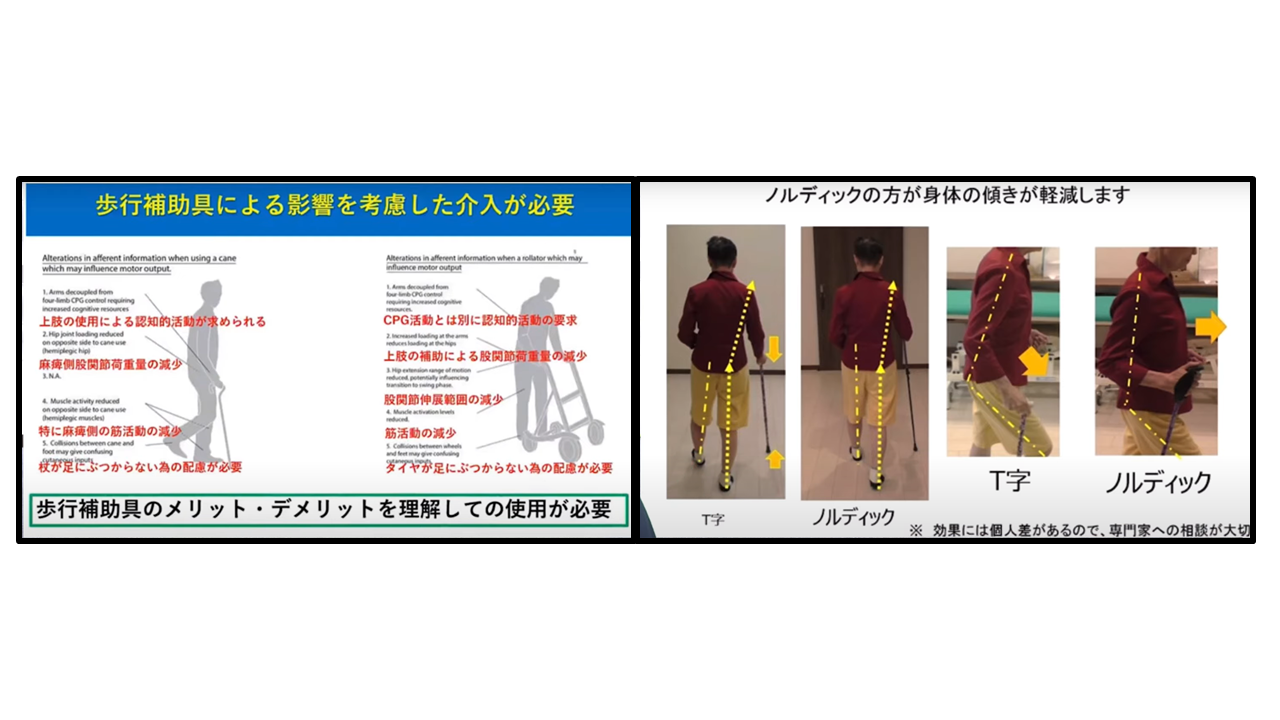
杖・歩行器の過度な使用が股関節機能・CPGに与える影響の図
静的立位観察 ― 前面・側面・後面の3方向評価

① 前面(前額面)

② 側面(矢状面)

③ 後面(後面観)
前面(前額面)
傷跡・腫脹・大腿四頭筋の左右非対称(廃用萎縮)・脚長差・骨盤側方傾斜・膝外反/内反・上肢の緊張(神経疾患)
側面(矢状面)
股関節屈曲変形(拘縮)・腰椎過前弯(腸腰筋短縮による代償)・膝関節過伸展・重心の前後偏位・足部アーチ変化
後面(後面観)
手術瘢痕(後方アプローチTHA確認)・臀部・大腿後面の筋萎縮(廃用・LMN病変)・腰椎側弯・踵骨外反/内反
触診・下肢長・関節可動域(ROM)検査
股関節周囲の触診
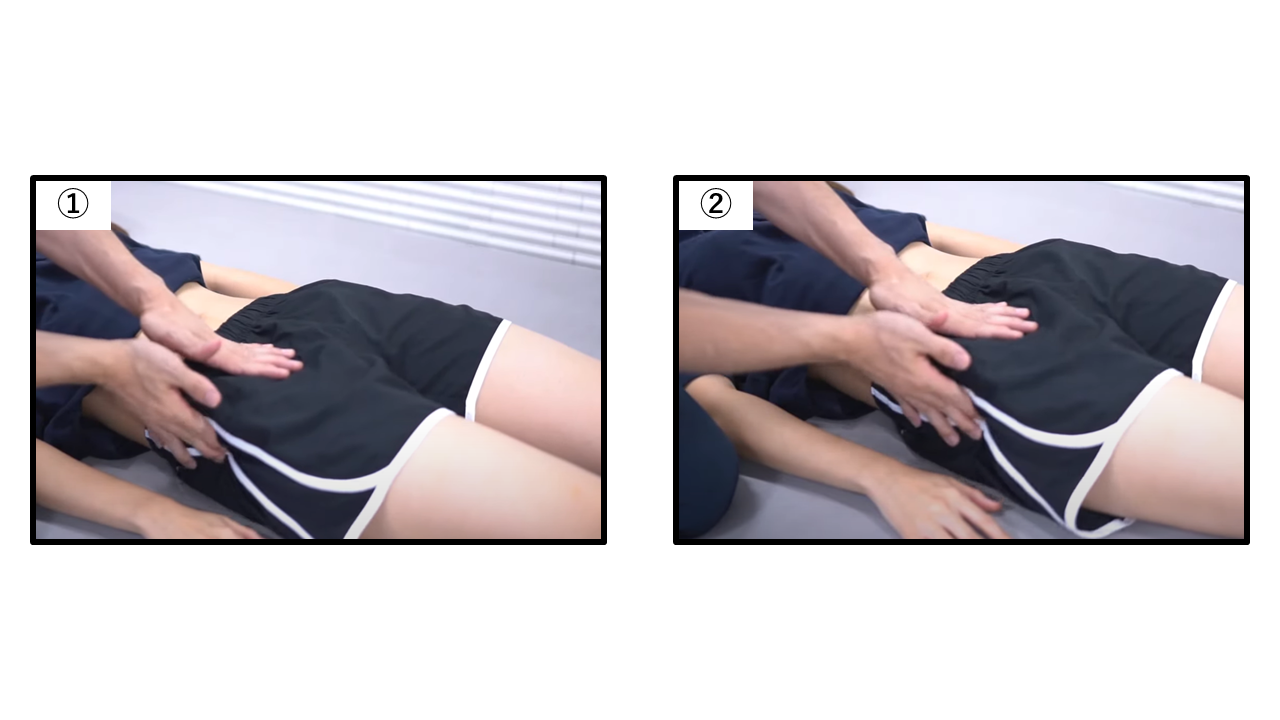
触診の評価部位と臨床的意義
検査肢位:背臥位
評価部位:鼠径靭帯沿い・大転子・腸骨稜・坐骨結節・梨状筋走行に沿った部位の熱感・圧痛・硬さ・腫脹を確認します。関節温度の上昇は腫脹・圧痛と組み合わさった場合に化膿性または炎症性関節炎を示唆します。
脳卒中患者の注意点:触診時に過敏・不随意運動が起きやすいため、「今から触れます」と事前予告し、軽圧から始めてください。
下肢長の計測
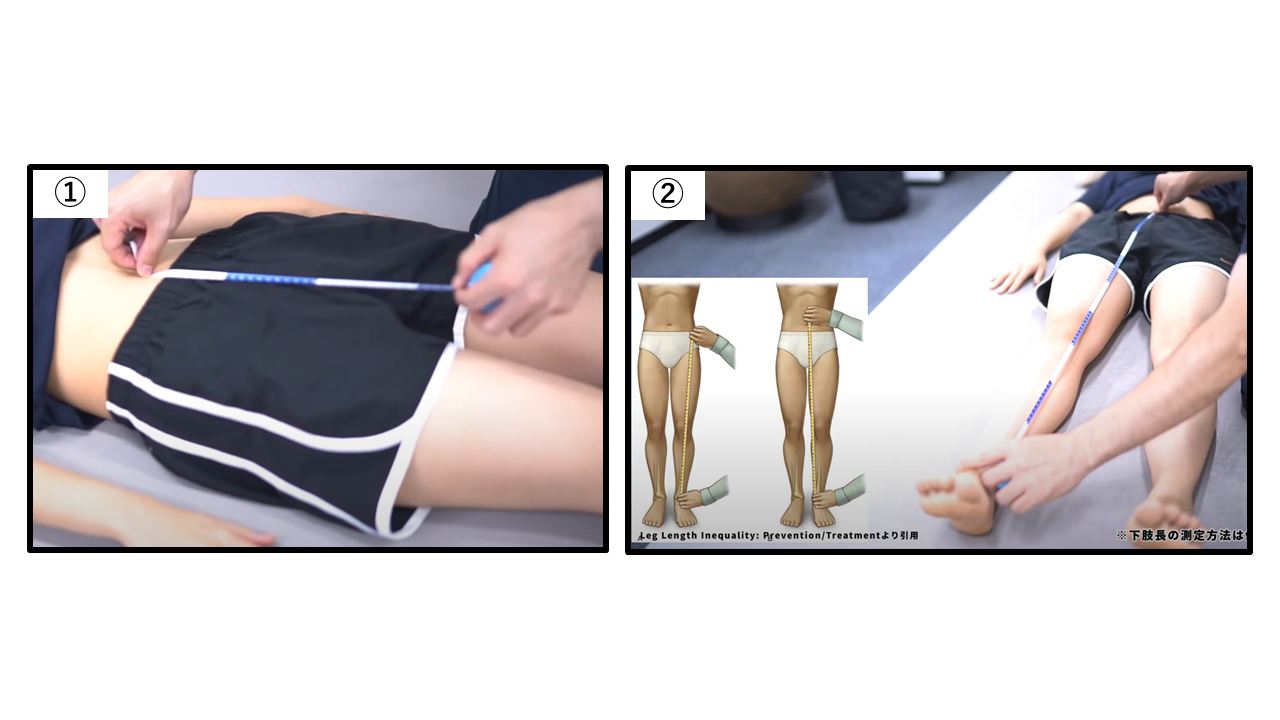
① 臍 → 内果(機能的下肢長)
② ASIS → 内果(真の下肢長)
2種類の下肢長計測の使い分け
① 臍→内果(機能的下肢長):骨盤傾斜・脊柱側弯・股関節外転拘縮などによる「見かけの脚長差」を反映します。骨盤の非対称性が大きい場合は②と差が出ます。
② ASIS→内果(真の下肢長):骨自体の長さの差(先天性・骨折・骨端板損傷・変性関節症・手術後骨切除)を反映します。①と②の差が大きい場合は骨盤傾斜や軟部組織の問題が示唆されます。必ず両側を計測して比較してください。
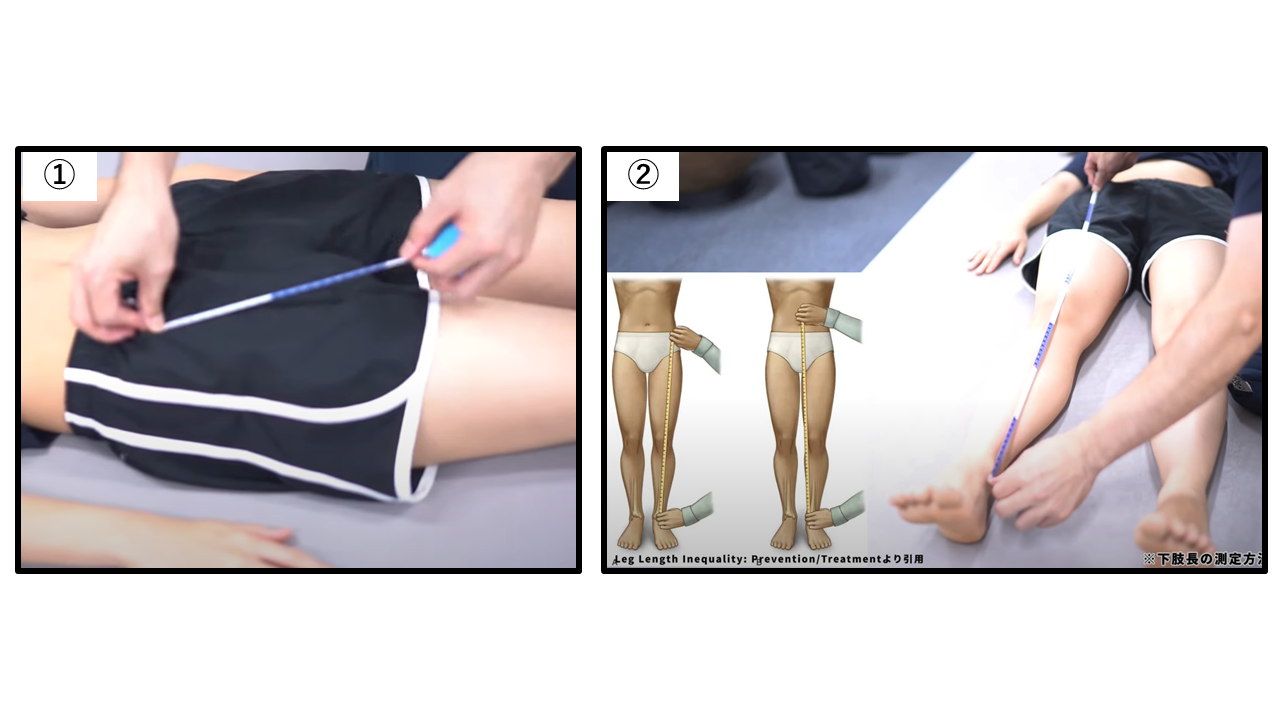
関節可動域(ROM)検査
自動運動による股関節屈曲(正常0〜120°)
他動運動による股関節屈曲(正常0〜125°)
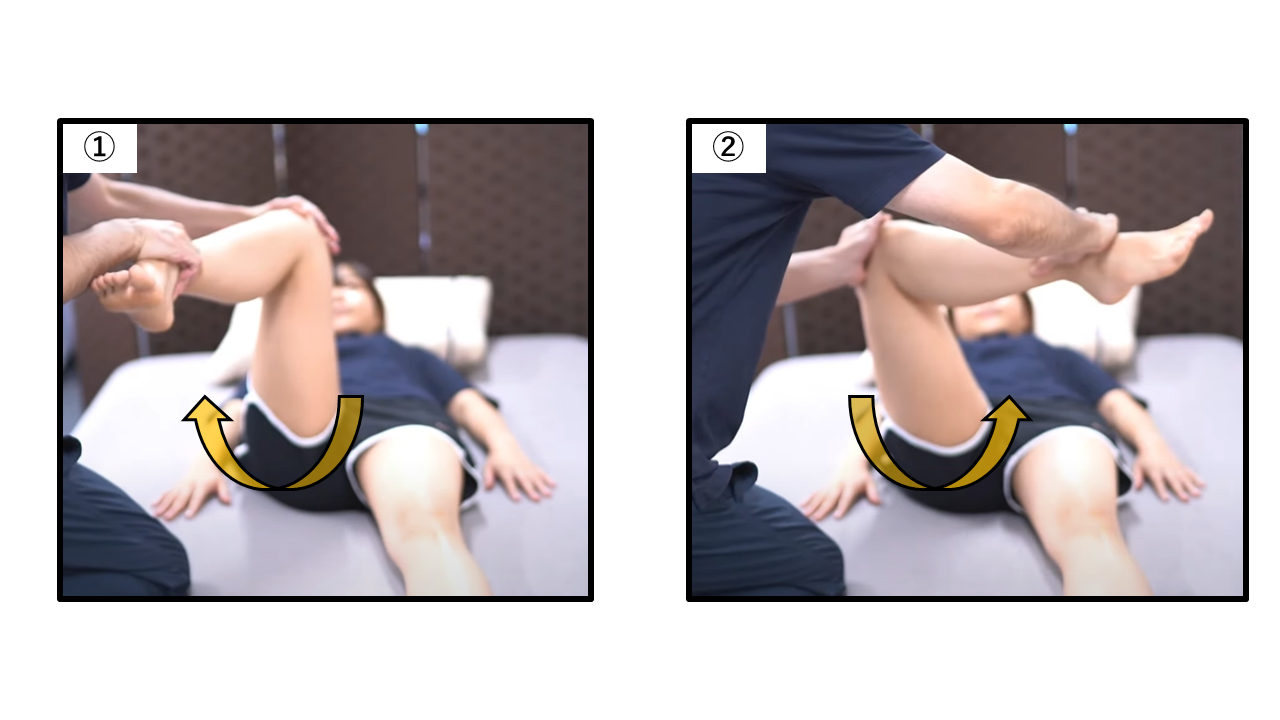
他動運動による内旋・外旋(正常各45°)
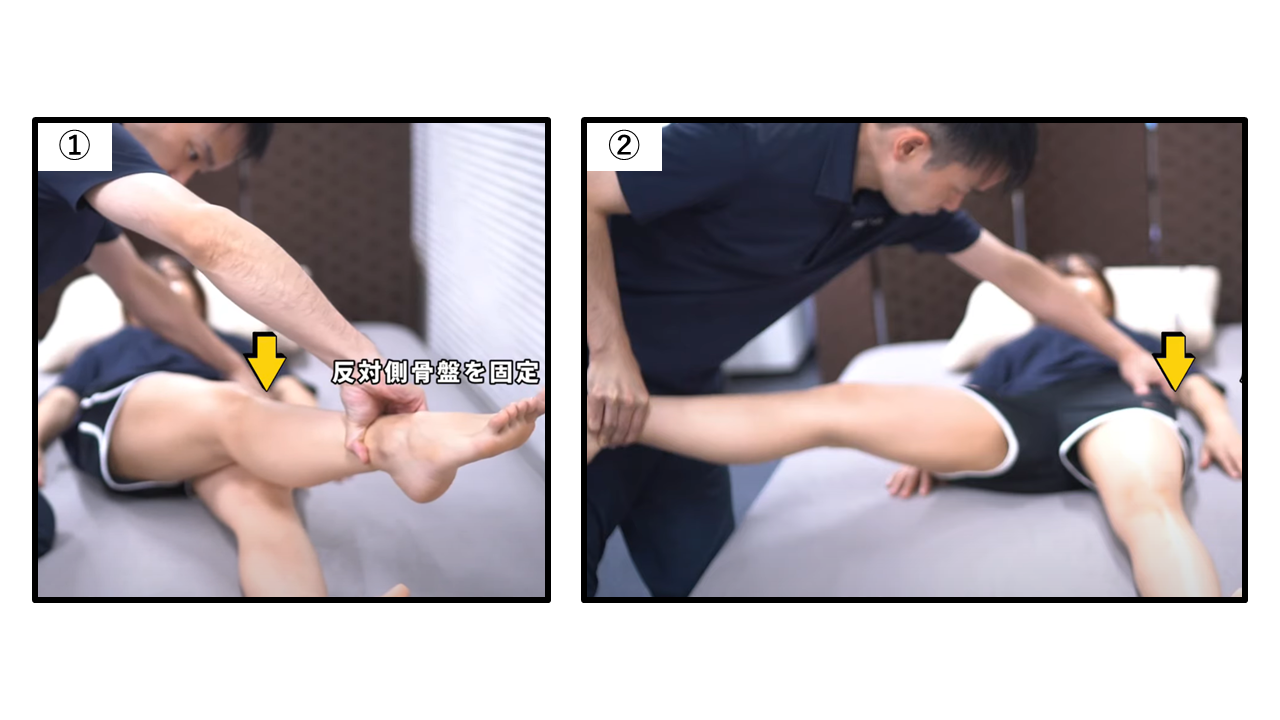
他動運動による内転・外転(内転20° / 外転45°)
| 運動方向 | 正常可動域 | 制限があれば疑う原因 | 評価肢位 |
|---|---|---|---|
| 屈曲(他動) | 0〜125° | 腸腰筋・大腿直筋短縮・関節包線維化・変形性股関節症 | 背臥位 |
| 伸展(他動) | 0〜20° | 腸腰筋・大腿直筋短縮・前方関節包癒着・腸腰筋症候群 | 腹臥位 |
| 内旋(他動) | 0〜45° | 梨状筋・外旋筋群短縮・FAI(cam型) | 背臥位(膝屈曲90°) |
| 外旋(他動) | 0〜45° | 内旋筋群短縮・脳卒中後の内旋拘縮 | 背臥位(膝屈曲90°) |
| 外転(他動) | 0〜45° | 内転筋群短縮・炎症性関節症 | 背臥位(骨盤固定) |
| 内転(他動) | 0〜20° | 大腿筋張筋・腸脛靭帯短縮・外転筋炎症 | 背臥位(骨盤固定) |
⚠️ 脳卒中患者のROM評価における3つの注意点
① 運動パターンの確認:可動域数値だけでなく、屈曲時の底屈内反・筋収縮の順序・連合反応の有無も同時に評価します。
② 非麻痺側も必ず評価:脳卒中患者は両側性に股関節の問題を抱えることが多く、非麻痺側の評価も不可欠です。
③ 痙縮と真の拘縮の鑑別:ゆっくりした低速誘導と急速な高速誘導を比較することで、構造的拘縮と痙縮性抵抗を鑑別できます。
特殊整形外科テスト8種 ― 手順・判断基準・エビデンス
🔑 特殊テスト実施にあたっての4大原則
① 評価目的を先に明確にしてからテストを選択する(「全部やる」は患者負担を増やすだけ)
② 必ず両側で実施し、症状・可動域・感覚の差を比較する
③ 陽性=確定診断ではない。ROM・筋力・画像所見と統合して総合判断する
④ 痛みが出た時点で強制的な誘導を止め、患者に確認する
パトリックテスト(FABERテスト)― 仙腸関節・股関節の鑑別
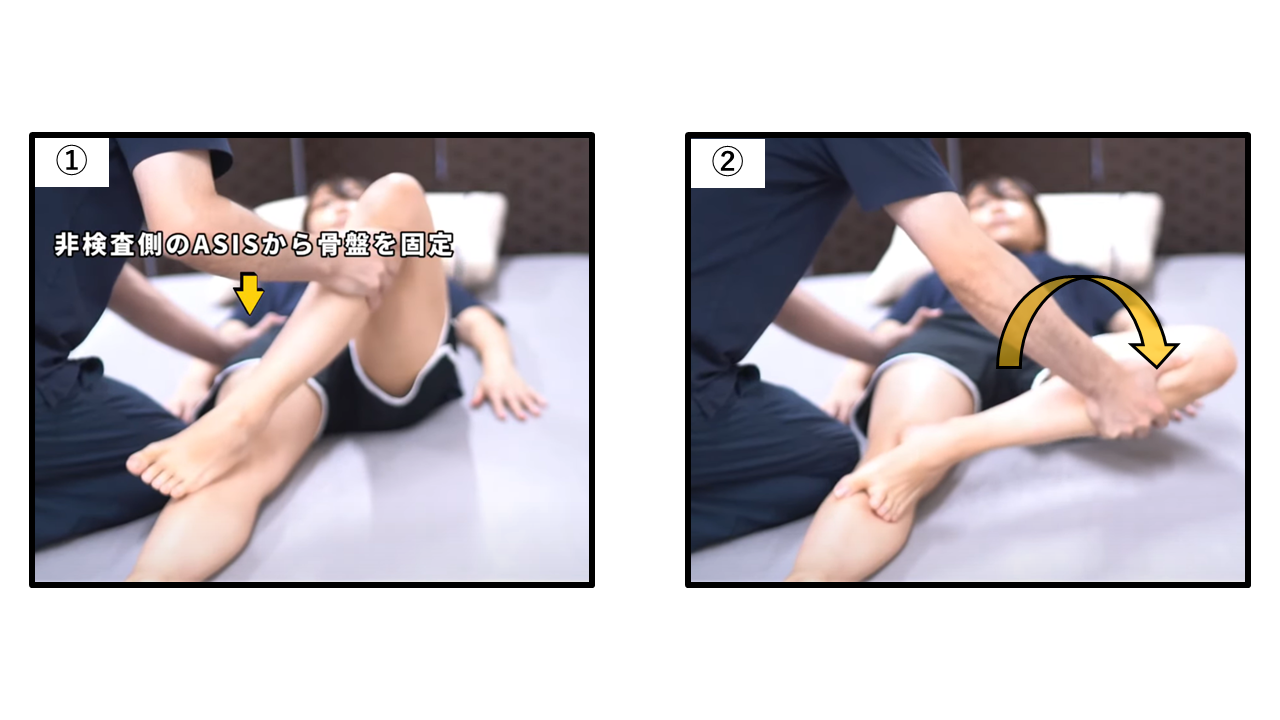
パトリックテスト:踵を対側の膝に乗せ、外転・外旋方向に誘導する
| ステップ | 手順の詳細 |
|---|---|
| Step① | 患者を背臥位にする。検査側の股関節を屈曲させ、踵を対側の膝の上に乗せる(数字「4」の形:Flexion・ABduction・External Rotation) |
| Step② | 対側の手で上前腸骨棘(ASIS)を押さえ、骨盤をしっかりと固定する |
| Step③ | 検査側の膝を床方向へゆっくり押し、股関節を外転・外旋方向に誘導する。終末域で数秒保持 |
| 判断 | 陽性① 鼠径部(前面)の疼痛 → 股関節病変(変形性股関節症・炎症・唇損傷)を示唆 陽性② 仙腸関節部の後方疼痛 → 仙腸関節の機能障害・炎症を示唆 陰性 疼痛なし・左右対称 → 当該病態の可能性は低い |
FADIRテスト ― FAI(大腿骨寛骨臼インピンジメント)・股関節唇損傷のスクリーニング
| ステップ | 手順の詳細 |
|---|---|
| Step① | 患者を背臥位にする。検査側の股関節を90°以上屈曲させる |
| Step② | 股関節屈曲90°を保ちながら、検査側の膝を体の中央方向へ押す(内転) |
| Step③ | さらに下腿を外方向へ押す(内旋)。最終肢位で前方を「閉じた」ストレスをかける |
| 判断 | 陽性:鼠径部〜股関節前方に疼痛・引っかかり感・クリック感 → FAI・唇損傷を示唆。画像精査(MRI)を依頼 陰性:疼痛なし → FAI・唇損傷の可能性は低い(感度94%で除外の参考になる) |
⚠️ FADIRの感度94%・特異度33%の正しい解釈
感度が非常に高い(94%)一方、特異度が低い(33%)です。「FAI・唇損傷がある場合の検出力は高いが、陽性が出ても他の原因でも陽性になりやすい」ことを意味します。FADIRの価値は「見逃し防止(スクリーニング)」にあります。陽性が出たら必ずX線・MRI(MRIアルスログラフィー)による画像精査を主治医に依頼してください。
FAIRテスト(股関節屈曲・内転・内旋)― 梨状筋症候群の評価
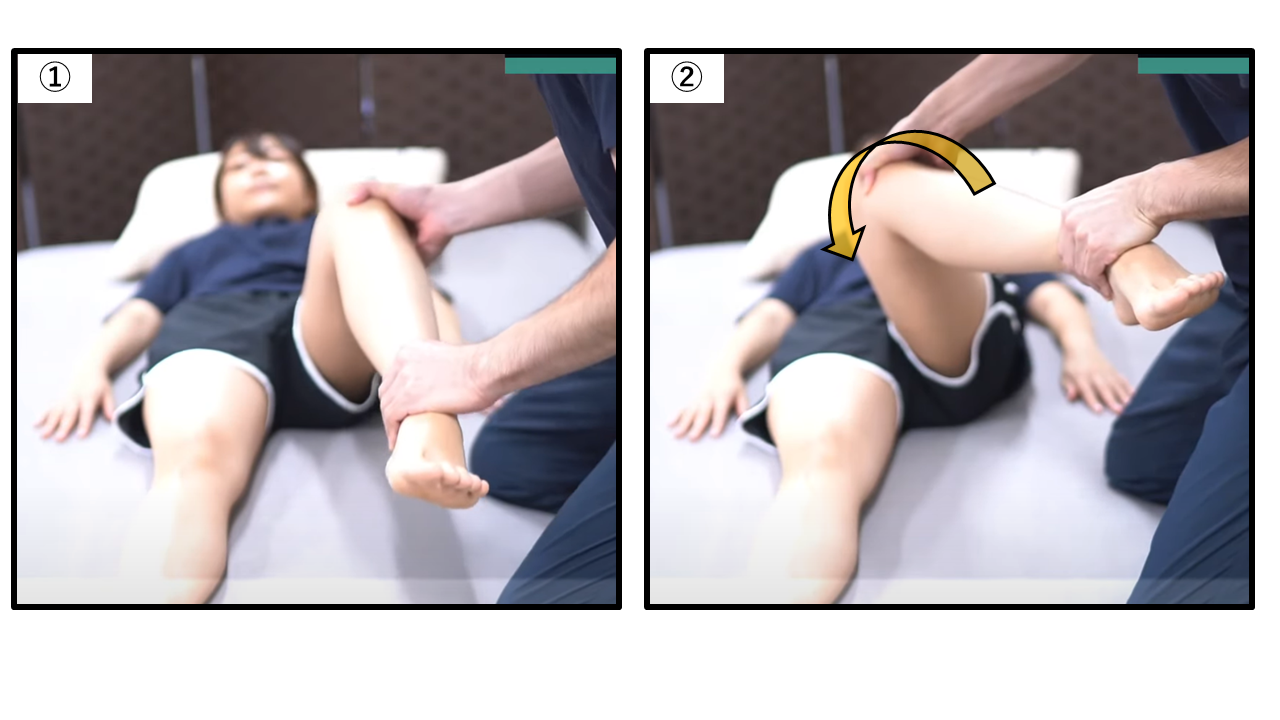
FAIRテスト:股関節屈曲60〜90°から内転・内旋方向へ誘導する
| ステップ | 手順の詳細 |
|---|---|
| Step① | 背臥位で検査側の股関節を60〜90°屈曲させる(評価者の手で大腿・膝を支持) |
| Step② | この肢位のまま、検査側の膝を対側(体の中央)方向へゆっくり押す(内転誘導) |
| Step③ | さらに下腿(膝から足首の間)を外側方向へゆっくり押す(内旋誘導)。最終肢位で数秒保持 |
| 判断 | 陽性:検査側の臀部〜下肢への放散痛、または坐骨神経と梨状筋の交差部(臀部深部)に疼痛 → 梨状筋症候群を示唆 陰性:放散なし → 梨状筋症候群の可能性は低い |
他動運動による股関節伸展 ― 屈曲筋群の短縮・拘縮評価
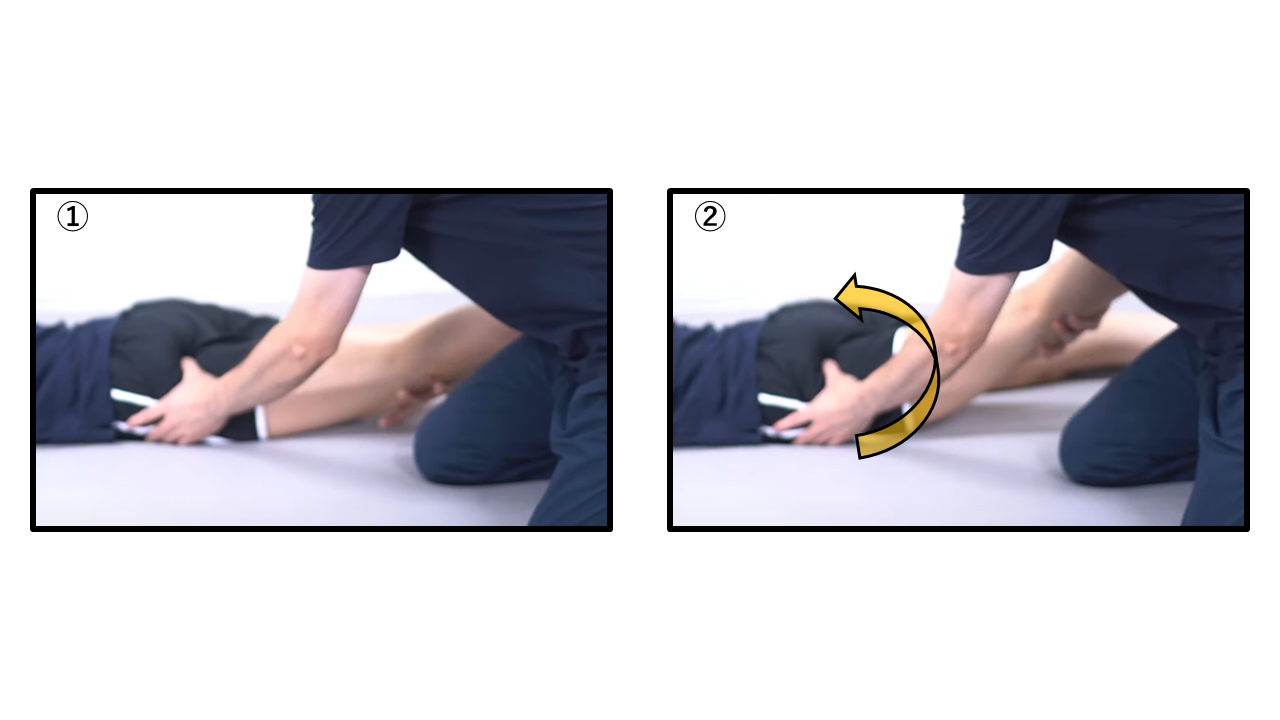
腹臥位での他動股関節伸展:骨盤を固定して実施する
| ステップ | 手順の詳細 |
|---|---|
| Step① | 腹臥位で検査側の骨盤を片手で押さえ、坐骨を安定させる |
| Step② | 膝関節を伸展位に保ちながら、股関節を他動的に伸展方向へ誘導する |
| 判断 | 可動域制限 → 大腿直筋・腸腰筋の短縮、前方関節包線維化を疑う 伸展時の前股関節痛 → 腸腰筋炎・前方インピンジメントの可能性 |
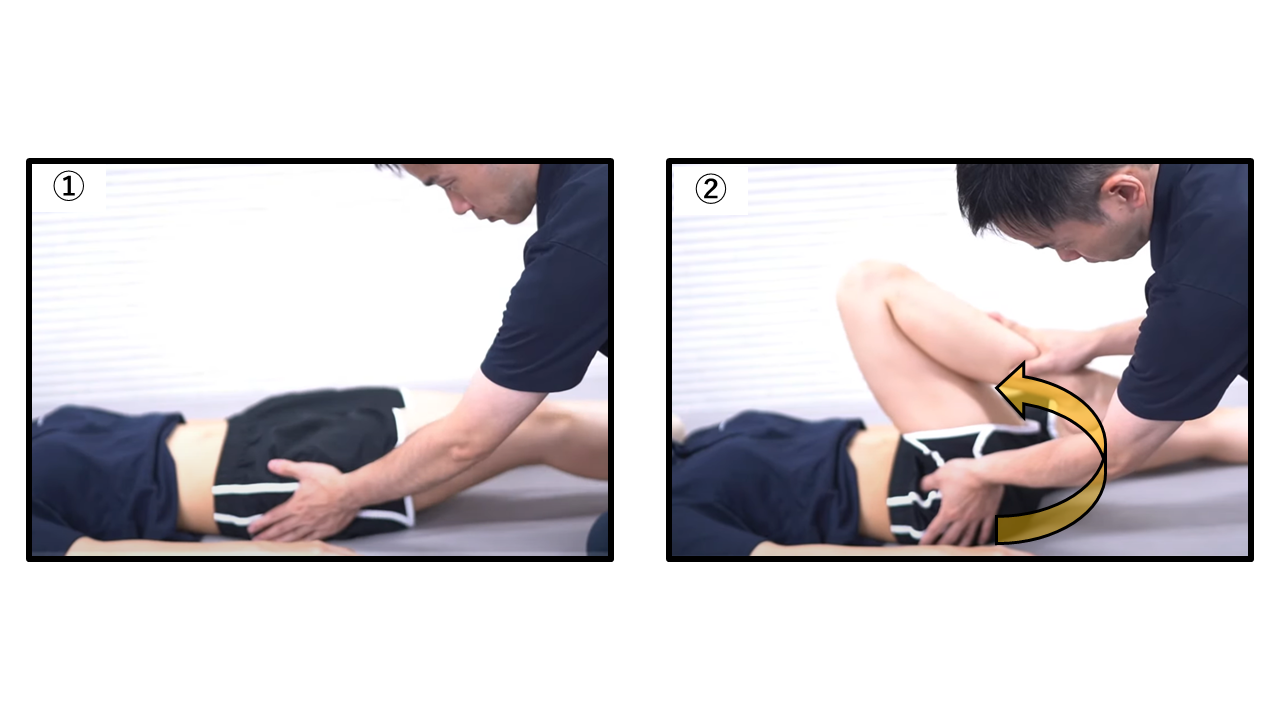
エリーテスト(Duncan-Elyテスト)― 大腿直筋の短縮評価
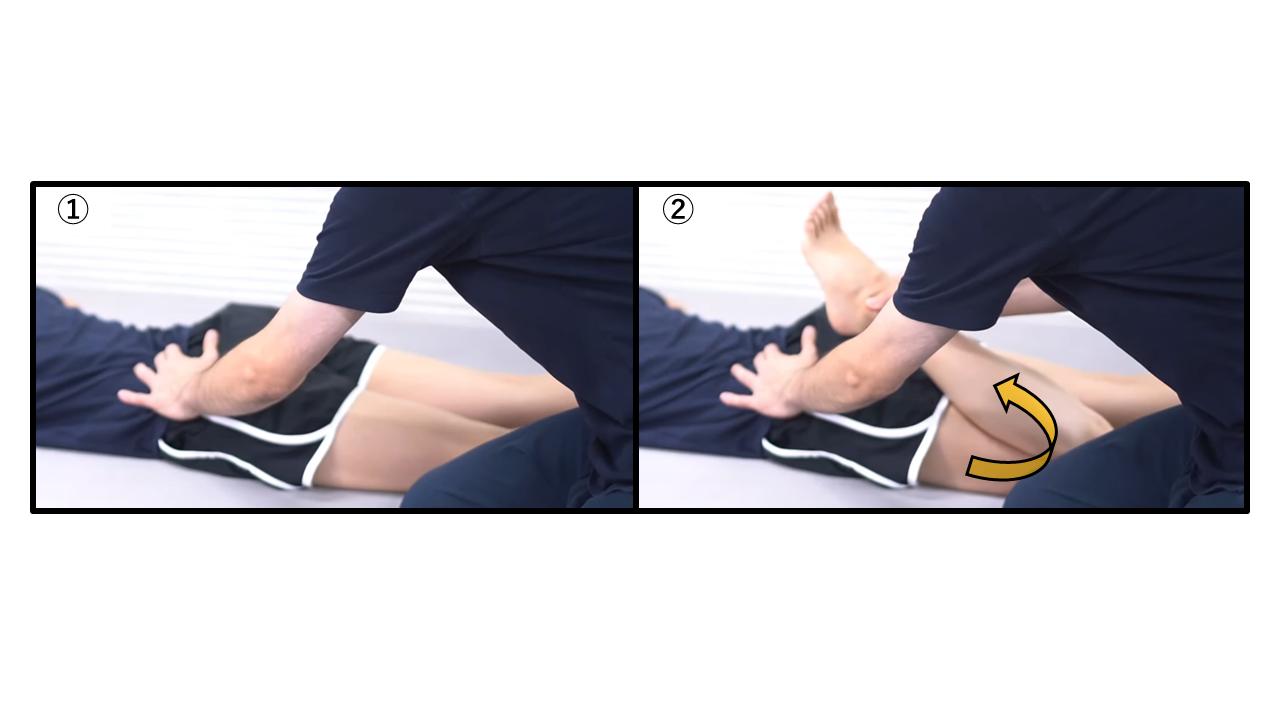
エリーテスト:骨盤をしっかり固定した上で膝関節を他動的に屈曲させる
| ステップ | 手順の詳細 |
|---|---|
| Step① | 腹臥位で検査側の骨盤を片手でしっかり固定する(骨盤前傾の代償を防ぐのが最重要) |
| Step② | 骨盤固定を確認しながら、検査側の膝関節をゆっくり他動的に屈曲させる(踵を臀部に近づける) |
| 判断 | 陽性:膝を曲げる途中で骨盤・臀部が前方に浮き上がる → 大腿直筋の短縮 陰性:踵が臀部に近づいても骨盤の浮きなし |
スナップヒップサイン ― 腸腰筋の短縮・腸腰筋症候群の評価
スナップヒップサイン:側臥位で股関節を外転・外旋・伸展の複合肢位に誘導する
| ステップ | 手順の詳細 |
|---|---|
| Step① | 側臥位(検査側を上)にする。評価者は患者の背後に立ち、上側の骨盤(腸骨稜)をしっかり固定する |
| Step② | 検査側の脚を外転方向へゆっくり持ち上げる(骨盤代償なし)。この肢位が出発点 |
| Step③ | 外転位から外転・外旋・伸展を組み合わせた複合運動でゆっくり誘導し、腸腰筋を最大伸張させる方向へ動かす |
| 判断 | 陽性:股関節前面(鼠径部・腸腰筋走行部)に伸張痛・灼熱感、または可聴性のスナップ音(クリック)が生じる → 腸腰筋短縮・腸腰筋症候群 陰性:前面の伸張痛なし・スナップなし |
⚠️ 脳卒中患者でスナップヒップサインが高頻度な理由
Choi(2012)では前股関節痛を訴えた脳卒中患者の82.4%で陽性でした。遊脚期の分回し様運動(屈曲・外転・外旋の組み合わせ)の繰り返しで、腸腰筋腱が骨盤縁・前方関節包と摩擦・挟み込みを起こし腱・滑液包の炎症を引き起こします。
→ 前股関節痛を訴える脳卒中患者は、スナップヒップサインを最優先で評価してください。
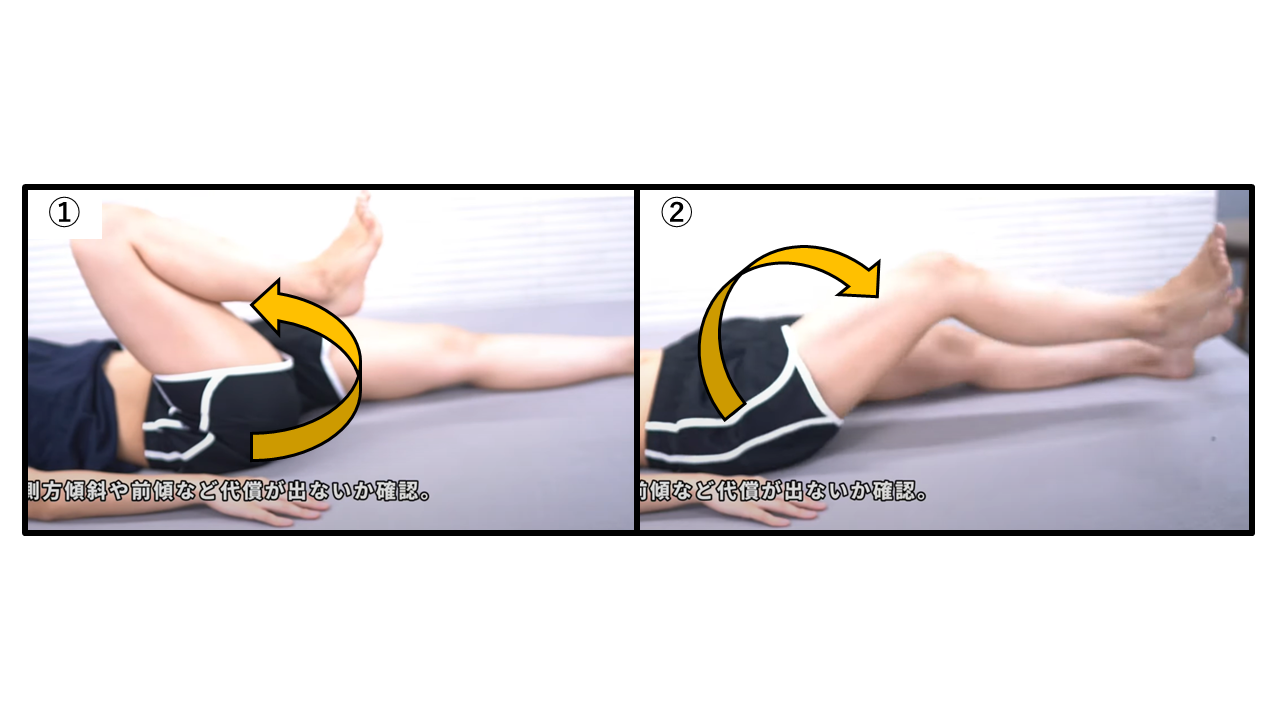
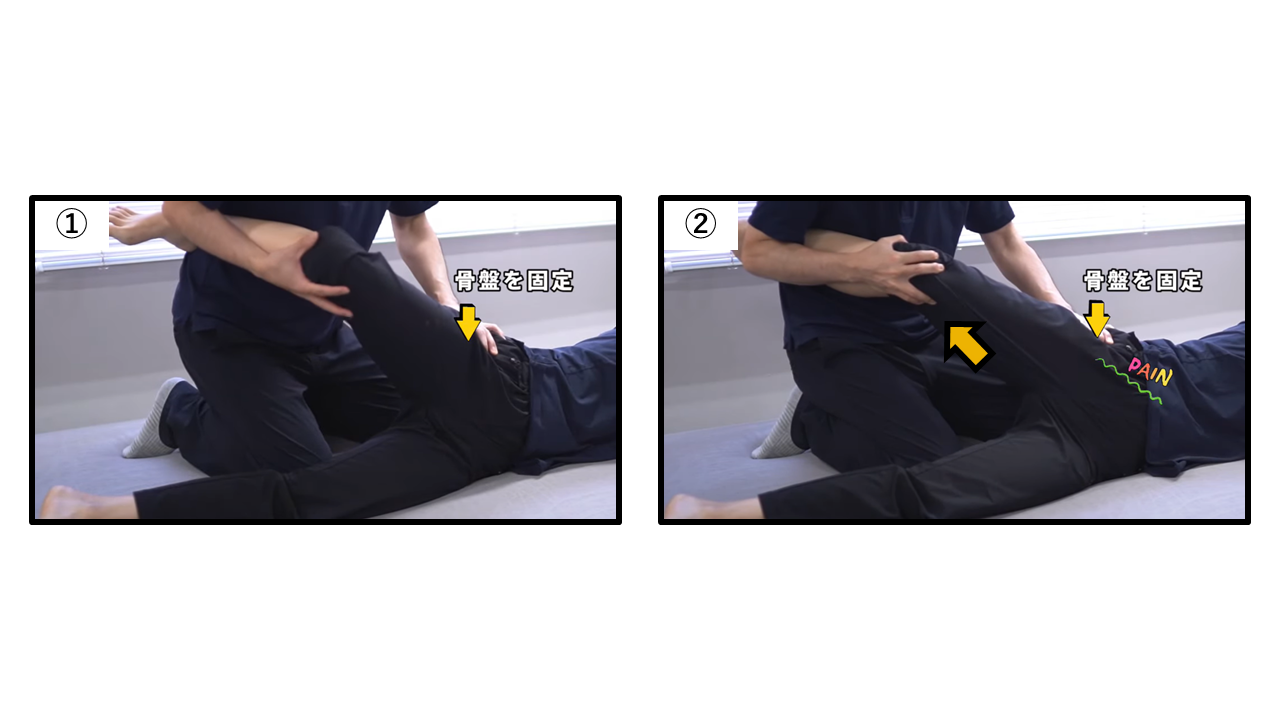
トーマステスト ― 股関節屈曲筋群の短縮・固定屈曲変形の評価

トーマステスト:非検査側を胸に引き付け腰椎前弯を消失させ、検査側下肢の挙上を観察する
| ステップ | 手順の詳細 |
|---|---|
| Step① | 背臥位で非検査側の股関節・膝を両手で胸に向けて最大屈曲させ、腰椎の前弯を消失させる(腰椎を床面に押し付けるようにする) |
| Step② | この肢位を保ちながら、検査側の下肢が自然にどの位置にあるかを観察する |
| 判断A | 陽性A:検査側の下肢がベッドから挙上する → 腸腰筋を中心とした股関節屈筋群の短縮 |
| 判断B | 陽性B:下肢は床上にあるが腰椎前弯が増大する → 腸腰筋短縮を腰椎前弯で代償 |
| 判断C | 陽性C:陽性Aに加え、検査側の膝も自然に屈曲する → 腸腰筋+大腿直筋も短縮している可能性 |
⚠️ 脳卒中患者のトーマステスト:痙縮と筋短縮の鑑別
脳卒中患者では腸腰筋の痙縮(動的な抵抗増大)と真の筋短縮(構造的拘縮)が混在します。低速での他動誘導と高速誘導を比較し、高速で抵抗増大なら痙縮成分が強いと判断できます。温熱療法後の改善があれば痙縮主体。改善がなければ構造的短縮を疑い、MAS(Modified Ashworth Scale)と組み合わせてボツリヌス療法の適応を検討します。
トレンデレンブルグ徴候 ― 股関節外転筋(中殿筋・小殿筋)の機能障害評価
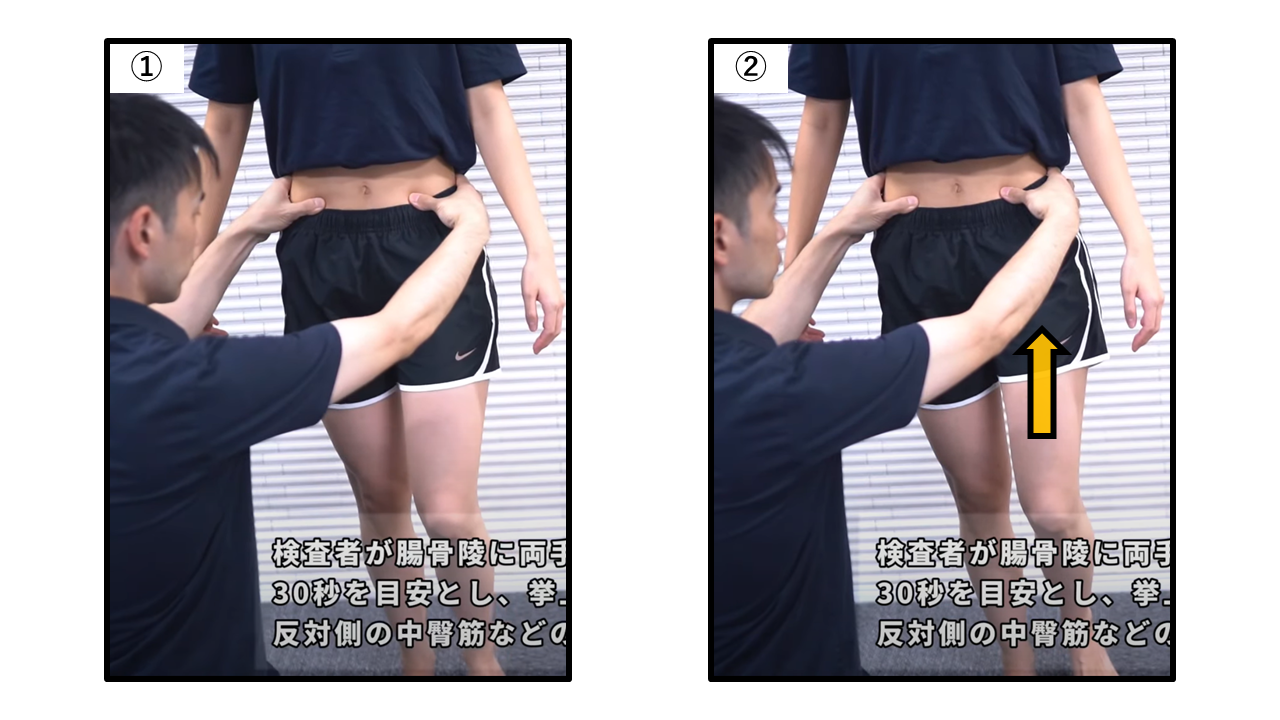
トレンデレンブルグ徴候:片脚立位30秒保持で遊脚側骨盤の下垂を確認する
| ステップ | 手順の詳細 |
|---|---|
| Step① | 患者の後方に立ち、両手を患者の腸骨稜に当てて骨盤の動きを感知する体制をとる(脳卒中患者は平行棒・補助者必須) |
| Step② | 患者に検査側(評価したい側)で片脚立位をとるよう指示する。転倒に十分配慮する |
| Step③ | 30秒間保持させ、骨盤の左右傾斜・立脚側への体幹側屈(Duchenne代償)を観察・触知する |
| 判断 | 陽性:遊脚側(挙上した側)の骨盤が下がる → 立脚側の中殿筋・小殿筋の機能障害。体幹が立脚側へ側屈するDuchenne徴候も記録 陰性:骨盤水平保持または遊脚側がわずかに上がる |
エビデンス比較一覧と主訴別テスト選択フロー
全テストのエビデンス一覧比較表
| テスト名 | 評価対象 | 感度 | 特異度 | 信頼性 | 主要文献 |
|---|---|---|---|---|---|
| パトリック(FABER) | 股関節・仙腸関節鑑別 | 報告少 | 報告少 | ICC 0.86〜0.91(ROM計測) | Bagwell 2016 |
| FADIRテスト | FAI・股関節唇損傷 | 94%(高) | 33%(低) | 詳細不明 | Reiman 2015 |
| FAIRテスト | 梨状筋症候群 | 88%(高) | 83%(高) | 詳細不明 | Fishman 2002 |
| 他動股関節伸展 | 屈曲筋群短縮(ROM) | ROM評価 | ROM評価 | 標準化で高い | — |
| エリーテスト | 大腿直筋短縮 | 56〜59%(中) | 64〜85%(中〜高) | 詳細不明 | Marks 2003 |
| スナップヒップサイン | 腸腰筋短縮・IPS | 報告少 | 報告少 | 陽性率82.4%(脳卒中) | Choi 2012 |
| トーマステスト | 股関節屈曲筋短縮 | 報告少 | 報告少 | 優れた信頼性 | Gabbe 2004 |
| トレンデレンブルグ | 中殿筋・小殿筋弱化 | 報告少 | 報告少 | 観察単独は中程度 | Grimaldi 2011 |
※「高」≧80%|「中」60〜79%|「低」<60%。すべての数値は対象集団・ゴールドスタンダードによって変動します。参考値として使用してください。
主訴別 推奨テスト選択フロー
🔴 前股関節痛(鼠径部痛)がある場合
FADIRテスト→
パトリックテスト→
トーマステスト
脳卒中患者ではスナップヒップサインを最優先。FADIR陽性なら画像(MRI)精査へ。
🟠 臀部〜下肢への放散痛がある場合
神経伝導検査・MRI(医師依頼)→
腰椎テスト(SLR・Kemp)との鑑別
🟡 歩行速度低下・推進力不足が主訴の場合
エリーテスト→
他動股関節伸展ROM→
歩行分析
🟢 体幹動揺・転倒リスクが高い場合
MMT(中殿筋)→
歩行観察・立脚期骨盤分析
テスト結果の総合解釈と治療計画への反映
| 主要な陽性テスト | 主な示唆病態 | 推奨される追加評価 | 治療方針の方向性 |
|---|---|---|---|
| 疼痛・構造的病変系 | |||
| FADIRテスト陽性 | FAI・股関節唇損傷 | X線・MRIアルスログラフィー | 股関節除圧・可動域訓練・水中療法。重症例は手術(股関節鏡) |
| パトリック陽性(鼠径部前方) | 変形性股関節症・炎症性関節症 | X線(関節裂隙)・炎症マーカー | 疼痛管理・除圧・関節保護。重症例はTHA検討 |
| パトリック陽性(仙腸関節後方) | 仙腸関節機能障害・炎症 | 仙腸関節テスト追加・骨盤X線 | 仙腸関節モビライゼーション・コルセット・注射療法 |
| FAIRテスト陽性 | 梨状筋症候群・坐骨神経圧迫 | MRI・神経伝導検査 | 梨状筋ストレッチ・ドライニードリング・注射療法(重症) |
| 筋短縮・柔軟性低下系 | |||
| スナップヒップサイン陽性 | 腸腰筋短縮・腸腰筋症候群(脳卒中に多い) | 超音波(腱・滑液包)・X線 | 腸腰筋ストレッチ・物理療法・歩行パターン修正・注射療法(重症) |
| トーマステスト陽性A | 腸腰筋短縮(単独) | 他動伸展ROM・歩行分析 | 腸腰筋ストレッチ・神経筋再教育。痙縮主体ならボツリヌス検討 |
| トーマステスト陽性A+C | 腸腰筋+大腿直筋の複合短縮 | エリーテスト確認・遊脚期膝屈曲角度 | 複合ストレッチ。電気刺激・ボツリヌス療法検討 |
| エリーテスト陽性 | 大腿直筋短縮(遊脚期膝屈曲障害) | 三次元歩行解析・スウィング期膝屈曲 | 大腿直筋ストレッチ・NMES。分回し影響があればボツリヌス療法 |
| 筋力低下系 | |||
| トレンデレンブルグ陽性 | 中殿筋・小殿筋弱化(転倒リスク) | MMT(中殿筋)・等速性筋力計 | 中殿筋強化(クラムシェル・サイドステップ)・歩行安定化訓練 |
整形外科テスト→治療計画への4ステップフロー
Step 1 評価の統合:テスト結果・ROM・MMT・歩行分析・画像所見を組み合わせ「どの組織が問題の本質か」を仮説として特定する。
Step 2 医師との共有:テスト結果・解釈・介入案を主治医にリポートし、超音波・MRI精査の必要性や注射療法・手術の適応を医師が判断できる情報を提供する。
Step 3 多職種介入の優先順位設計:疼痛主体 → 物理療法・医師先行。筋短縮・ROM制限 → PT中心。筋緊張管理(ボツリヌス)→ 医師・PT連携。
Step 4 経時的再評価:介入2〜4週後に同じテストで再評価し、改善・悪化を数値で記録して多職種カンファレンスで共有する。
臨床ケーススタディ
📋 症例1:左片麻痺 ― 歩行時の麻痺側荷重時痛(前股関節痛)へのセラピー

この方は麻痺側の左股関節に加重時「つまる感じ」の疼痛を訴えていました。整形外科テストによる評価でスナップヒップサイン・トーマステスト陽性を確認し、腸腰筋短縮・腸腰筋症候群と判断しました。
| 評価項目 | 結果 | 所見 |
|---|---|---|
| スナップヒップサイン(左) | 陽性 | 股関節前面に伸張痛・スナップ感 |
| パトリックテスト(左) | 陽性 | 鼠径部前方痛(後方の仙腸関節痛なし) |
| トーマステスト(左) | 陽性A+C | 下肢が挙上し膝屈曲で増悪→腸腰筋+大腿直筋短縮 |
| トレンデレンブルグ(左立脚) | 陽性 | 右骨盤下垂→左中殿筋弱化 |
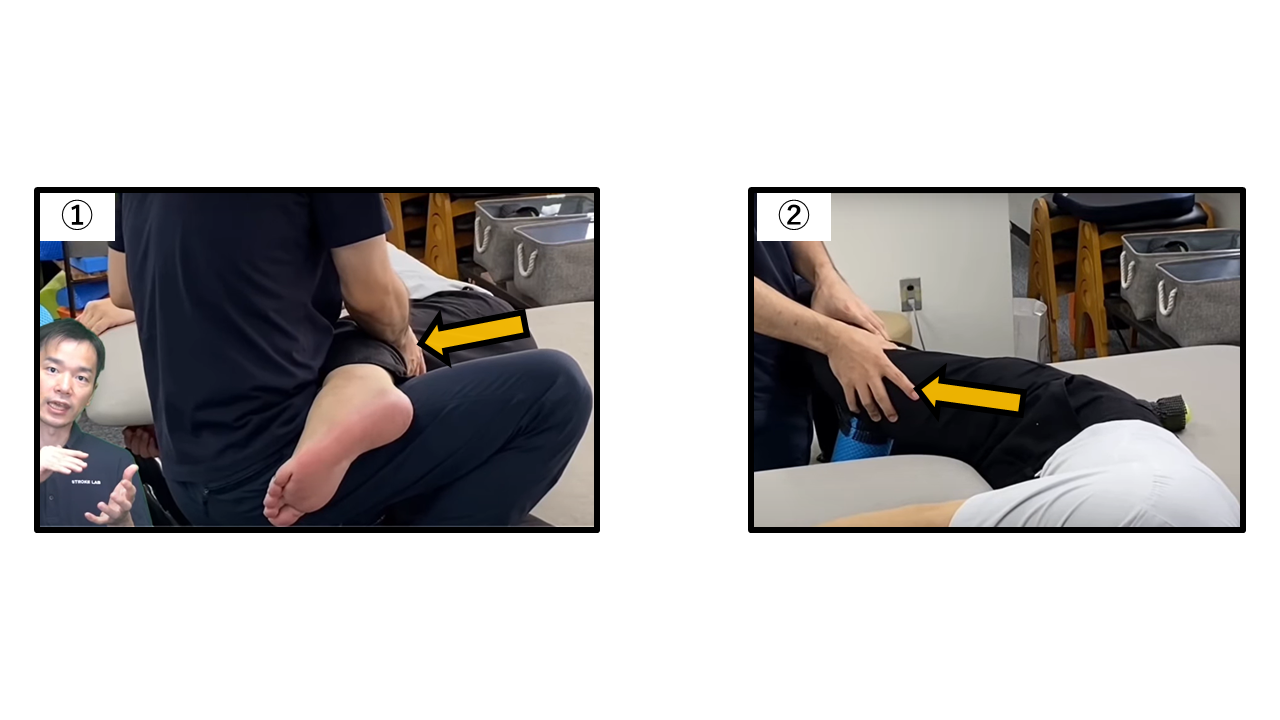
介入は①②両側の股関節を中心に大腿四頭筋の伸張を促しながら股関節の関節窩内への負担を軽減させ、骨盤の前後回旋を促しました。1回のリハビリで「つまる感じ」の訴えが軽減し、歩行速度の改善が見られました。
📋 症例2:頚髄損傷術後 ― ふらつき・左股関節周囲痛へのセラピー

左股関節周囲に痛みを伴い、歩行時の左股関節過剰屈曲や左側のふらつきが認められました。整形外科テストの結果、パトリックテスト・スナップヒップサイン陽性・トレンデレンブルグ陽性を確認しました。
| 評価項目 | 結果 | 所見 |
|---|---|---|
| パトリックテスト(左) | 陽性 | 左鼠径部の深部痛 |
| スナップヒップサイン(左) | 陽性 | 股関節前面の伸張痛 |
| トレンデレンブルグ(左立脚) | 陽性 | 右骨盤下垂。左中殿筋MMT3-/5 |
| FAIRテスト(左) | 陰性 | 下肢放散なし→梨状筋症候群でない |
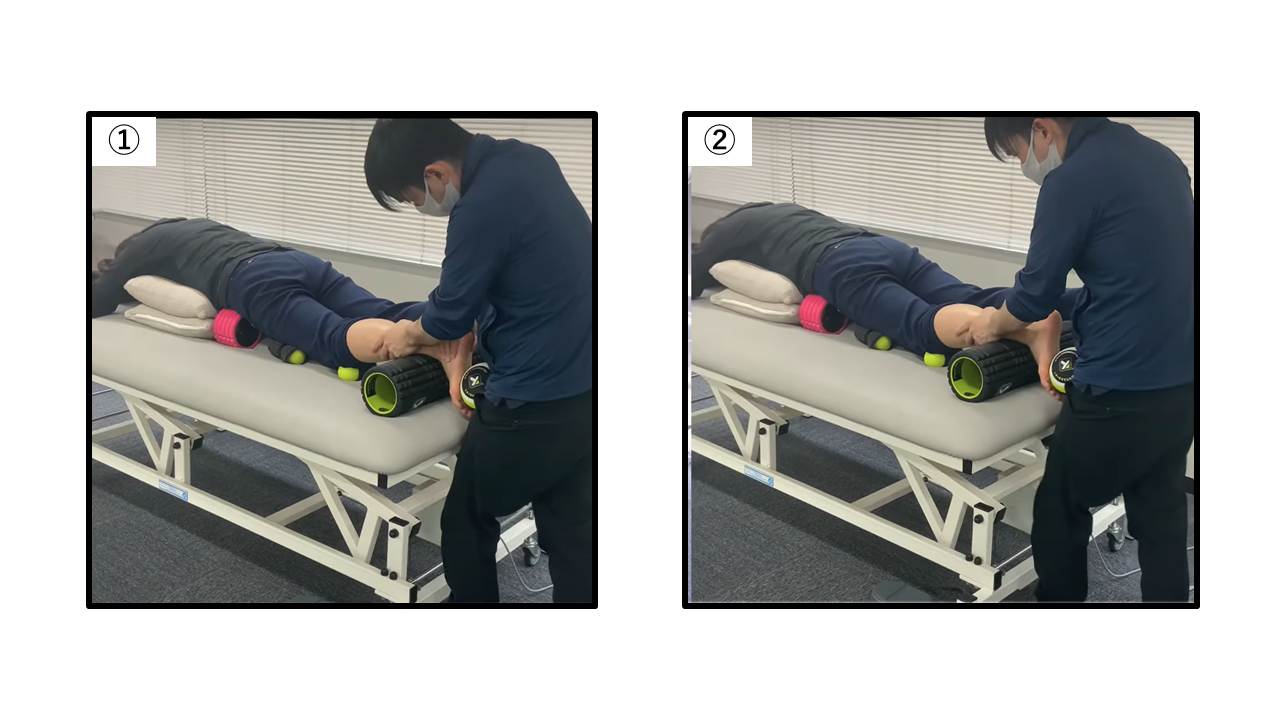
股関節への直接介入だけでなく、①②痺れや底屈への痙縮が強い足部→膝への介入を進めながら、末梢から中枢への筋の連鎖を促すアプローチを行いました。局所から下肢全体のリハビリを進めることで痛みは軽減し、ふらつきが改善しました。
よくある質問(FAQ)
FADIRとFABER(パトリック)の使い分けを教えてください
FADIR(屈曲・内転・内旋)は股関節前方関節裂隙を閉じる力をかけ、FAI・股関節唇の前方損傷を検出します。感度が94%と高いので「見逃し防止」に優れます。
FABER(パトリック)(屈曲・外転・外旋)は関節を外側に開く力をかけ、股関節外側〜仙腸関節をストレスします。「鼠径部前方痛=股関節病変」「仙腸関節後方痛=SI関節障害」を鑑別します。
前股関節痛を訴える患者には両テストをセットで実施し、どの方向の誘導で症状が再現するかを比較することが最もよい評価になります。
脳卒中患者のトーマステストで「痙縮」と「真の筋短縮」はどう鑑別しますか?
① 低速 vs 高速の他動誘導を比較:低速では抵抗が少なく速く動かすと抵抗が増える → 痙縮が主体。速度に関わらず同じ抵抗 → 構造的短縮が主体。
② 温熱療法後の再評価:ホットパック後に可動域が改善すれば痙縮成分大。改善がなければ構造的拘縮を疑います。
③ Modified Ashworth Scale(MAS)との組み合わせ:MAS 2以上であれば痙縮が有意。
④ 超音波評価:腸腰筋の筋肉量・腱肥厚・線維化を確認することで客観的な情報が得られます。
痙縮主体なら「ボツリヌス療法+ストレッチ」、拘縮主体なら「持続的ストレッチ・ROM訓練・スプリント」が有効です。
パトリックテストで「鼠径部痛」と「仙腸関節後方痛」が両方出た場合は?
脳卒中患者の股関節評価、最初に実施するテストの優先順位は?
歩行速度低下・推進力不足 → ①トーマステスト → ②エリーテスト → ③他動伸展ROM → ④歩行分析
臀部〜下肢放散痛 → ①FAIRテスト(感度88%)→ 腰椎テスト(SLR)との鑑別
体幹動揺・転倒リスク → ①トレンデレンブルグ → ②中殿筋MMT → ③歩行観察
いずれの場合も歩行観察・立位観察・ROM・触診を先行させてから特殊テストに進んでください。
整形外科テストで陽性が出たらすぐに運動療法を開始していいですか?
開始してよい場合:筋短縮系(トーマステスト・エリーテスト・スナップヒップサイン陽性)→ ストレッチ・ROM訓練を段階的に開始できます。中殿筋弱化(トレンデレンブルグ陽性)→ 側臥位・非荷重位の外転筋訓練から開始します。
医師への報告・精査を優先:①安静時にも強い疼痛(NRS≧5)、②発熱・著明な腫脹・熱感(感染性関節炎を除外するまで禁忌)、③外傷歴あり骨折疑い、④FADIR陽性(FAI・唇損傷精査前に不用意な深屈曲は避ける)です。
評価結果は必ず主治医と共有し、侵襲的な検査・注射・手術の必要性は医師が判断できる情報提供を行うことが療法士の役割です。
STROKE LABの股関節評価の取り組み
STROKE LABでは股関節の整形外科的テストを「陽性/陰性の記録」としてではなく、「神経疾患患者の歩行・ADL障害の根本原因を特定し、個別最適化された治療計画を設計するためのマップ」として活用しています。整形外科テスト × 三次元歩行解析 × 超音波検査の統合評価によって疼痛の起源・機能制限の本質を特定し、急性期から在宅まで一貫したリハビリを提供しています。
歩くたびに股関節の前が「つまる感じ」で不安でした。STROKE LABで整形外科テストを一つひとつ丁寧に行っていただき、「腸腰筋という筋肉の短縮が原因で、こういう仕組みで痛みが出ています」と絵を使いながら教えてもらいました。3ヶ月後には痛みがほぼなくなり、杖なしで100m歩けるようになりました。
70代女性・左片麻痺 脳卒中発症4ヶ月後
担当の理学療法士さんが「骨盤がこちら側に傾いているのは、このテストでわかるように中殿筋が弱いからです」と、検査をしながら具体的に説明してくれました。数字と身体の動きで自分の状態が可視化され、リハビリの目標が具体的になりました。
60代男性・頚髄損傷後遺症 歩行再建リハビリ中
参考文献・引用文献
- 1) Eun-Seok Choi. Iliopsoas syndrome as a cause of anterior hip pain in the patients with hemiplegic gait. International Conference and Exhibition on Orthopedics & Rheumatology. 2012.
- 2) Bagwell JJ, Bauer L, Gradoz M, Grindstaff TL. The reliability of FABER test hip range of motion measurements. Int J Sports Phys Ther. 2016;11(7):1101-1105.
- 3) Fishman LM, Dombi GW, Michaelsen C, et al. Piriformis syndrome: diagnosis, treatment, and outcome — a 10-year study. Arch Phys Med Rehabil. 2002;83(3):295-301.
- 4) Marks MC, Alexander J, Sutherland DH, Chambers HG. Clinical utility of the Duncan-Ely test for rectus femoris dysfunction during the swing phase of gait. Dev Med Child Neurol. 2003;45(11):763-768.
- 5) Gabbe BJ, Bennell KL, Wajswelner H, Finch CF. Reliability of common lower extremity musculoskeletal screening tests. Phys Ther Sport. 2004;5(2):90-97.
- 6) Grimaldi A. Assessing lateral stability of the hip and pelvis. Man Ther. 2011;16(1):26-32.
- 7) Maguire CC. The influence of walking-aids on the plasticity of spinal interneuronal networks, central-pattern-generators and the recovery of gait post-stroke. J Bodyw Mov Ther. 2017;21(2):422-434.
- 8) Reiman MP, Goode AP, Hegedus EJ, et al. Diagnostic accuracy of clinical tests for hip FAI/labral tear: a systematic review with meta-analysis. Br J Sports Med. 2015;49(12):811.
股関節の整形外科テストで「今の状態」を特定したら、
次は「どう改善させるか」です。
股関節評価をはじめとする系統的なアプローチで、最適なPT・OT介入を設計します。
急性期からの一貫したリハビリ計画をSTROKE LABでご相談ください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)