【2026年版】エリーテスト(ELY test)は整形外科や脳性麻痺児の大腿直筋の機能異常の評価に有効!?適中率を探る。
ELYテストは、なぜ脳卒中の歩行評価に使えるのか。
ELYテスト(Duncan-Elyテスト)は整形外科領域の評価ですが、脳卒中後のStiff knee gait(遊脚期膝屈曲不全)を予測する臨床ツールとして再注目されています。本記事では、陽性判定の意味・脳科学的背景・多職種連携を含む実践的な活用法を、エビデンスとともに解説します。
— ELYテストを含む股関節評価の一連の手順を動画で解説しています。実施方法・陽性所見の見方を確認できます。
要点5項目。
臨床現場でこう出会う。
担当PTは「なぜ膝が振り出し期に屈曲しないのか」を考えます。痙縮による大腿直筋の短縮が疑われますが、どう評価すればいいか?
そこで登場するのがELYテストです。腹臥位というシンプルなポジションで、歩行時の問題を臥位で予測できることが、このテストの最大の強みです。
脳卒中後の片麻痺患者では、歩行中に患側膝が遊脚期に十分屈曲しない「Stiff knee gait(スティフニーガイト)」がよく見られます。この原因の一つが大腿直筋の痙縮・短縮です。
ELYテストは、この大腿直筋の機能異常を腹臥位という安全で再現性の高い姿勢で評価できます。「歩かせて確かめる前に、臥位でスクリーニングする」という発想が、臨床の効率を大きく高めます。

ELYテストの定義と背景。
ELYテスト(またはDuncan-Elyテスト)は、大腿直筋(rectus femoris:大腿四頭筋の中で唯一、股関節と膝関節をまたぐ二関節筋)の痙縮・短縮を評価するための臨床テストです。
大腿直筋は股関節前面から膝蓋骨を経て脛骨粗面に付着します。膝関節の伸展と股関節の屈曲の両方に作用するため、短縮すると「膝が曲がりにくい」だけでなく「骨盤が前傾しやすい」という2つの問題を同時に引き起こします。
脳卒中患者の場合、この筋が痙縮によって過剰に緊張した状態が続くと、歩行の遊脚期に膝を十分に屈曲できなくなります。これが Stiff knee gait です。
陽性の3つの判断基準
他動的に膝を屈曲させても踵が臀部に接触できない状態。大腿直筋の伸張が制限されていることを示します。
膝屈曲に伴って骨盤が浮き上がる場合、大腿直筋が伸張限界に達したサインです。骨盤が動き始める角度を記録します。
膝屈曲中に大腿前面の疼痛や筋の反射的収縮が生じる場合も陽性とみなします。脳卒中患者では患側での出現に注意が必要です。

— ご本人・ご家族の状況を丁寧にお伺いします
そのお悩み、一度ご相談ください。
STROKE LABは脳卒中・神経疾患に特化した自費リハビリ施設です。歩行改善・片麻痺へのアプローチを、エビデンスに基づいた個別プログラムで提供しています。まずは無料相談からどうぞ。
神経メカニズムと責任病巣。
正常な歩行では、遊脚期に大腿直筋は弛緩し、ハムストリングスが膝を屈曲させます。脳卒中によって皮質脊髄路や皮質網様体脊髄路が損傷されると、この「弛緩の命令」が届かなくなります。結果として錐体外路系の過剰興奮が起こり、大腿直筋が遊脚期にも収縮し続けます。
脳科学的な3つのポイント
① 皮質脊髄路の損傷:随意的な膝屈曲コントロールの低下。遊脚期に「膝を曲げる」という指令が弱くなります。
② 皮質網様体脊髄路の損傷:網様体脊髄路を介した姿勢筋(大腿直筋など)の抑制不全。これが痙縮の主たる機序の一つです。
③ 錐体外路系の過剰興奮:基底核・小脳ループの機能異常が筋緊張を持続的に高めます。
対象:70例(平均年齢13歳、脳性麻痺患者。4歳5ヶ月〜54歳の範囲。全員歩行可能)。
方法:ELYテストの結果を、歩行分析(動的膝ROM・大腿直筋EMG・膝屈曲ピークタイミング)と比較。異常な動的膝ROMの基準は遊脚期<40°、EMG異常は歩行周期71〜92%の活動とした。
結果:ELYテストは歩行中の大腿直筋機能障害(動的膝ROMの減少・遊脚期EMG異常・膝屈曲ピーク遅延)に対して良好な陽性予測値を示した。感度56〜59%、特異度64〜85%。
鑑別診断と類似評価との違い。
ELYテストは大腿直筋に焦点を当てますが、膝屈曲制限の原因は複数あります。正確な介入につなげるために、類似する評価との使い分けを理解しておきましょう。
| 評価テスト | 主に評価する部位 | 脳卒中での活用場面 |
|---|---|---|
| ELYテスト | 大腿直筋(二関節筋)の短縮・痙縮 | Stiff knee gaitのスクリーニング |
| トーマステスト | 腸腰筋・大腿直筋の短縮 | 股関節屈曲拘縮・骨盤前傾の評価 |
| SLRテスト | ハムストリングスの柔軟性・神経根症状 | ハムストリングス短縮による膝伸展制限との鑑別 |
| Modified Ashworth Scale | 痙縮の重症度(0〜4点) | ELYと組み合わせて介入優先度を決定 |
評価手順と記録の要点。
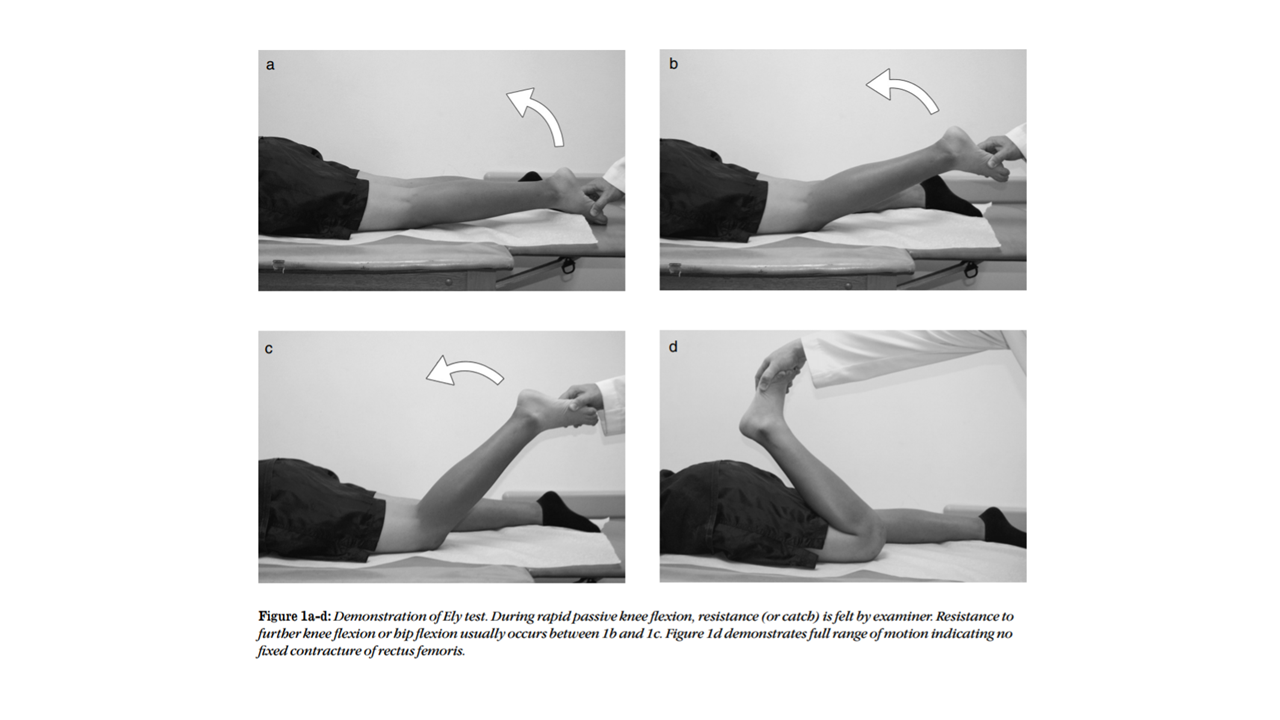
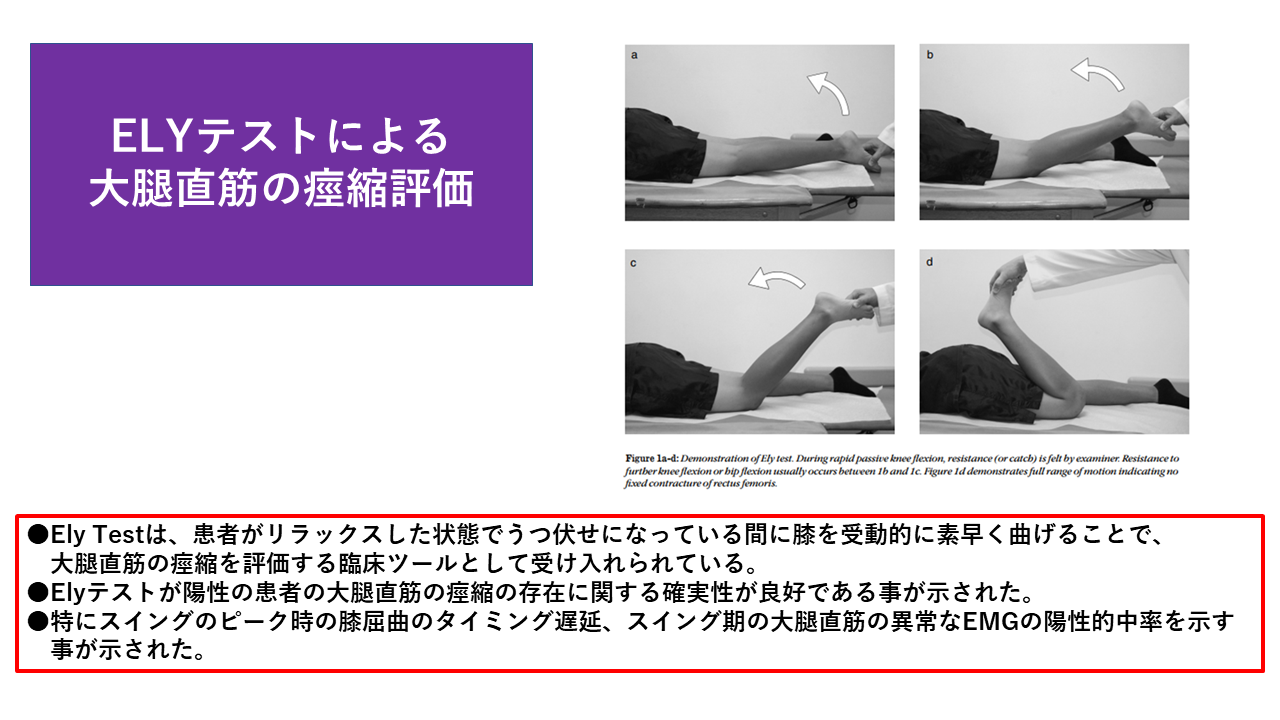
ELYテストは手順がシンプルだからこそ、各ステップで「何を観ているか」を明確に意識することが重要です。以下の4ステップで実施してください。
患者をリラックスした腹臥位にします。骨盤が回旋しないよう両側の腸骨稜を均等にベッドに接地させ、療法士は評価する下肢の外側に立ちます。片手は腰部(骨盤)に当てて前傾を感知する準備をします。
踵を持ち、膝を他動的に屈曲させます。整形外科の原法では急速屈曲ですが、脳卒中患者には痙縮への配慮からゆっくり実施することを推奨します。目標は踵が臀部に届くまで(約135°)。90°以上での骨盤の動きを重点的に観察してください。
骨盤が浮き上がり始める膝屈曲角度を角度計(ゴニオメーター)で計測して記録します。この角度が大腿直筋の伸張制限角度になります。初回評価と再評価での比較に必ず使用します。
必ず両側を実施して比較します。片麻痺患者では麻痺側と非麻痺側の差が明確になります。疼痛・筋スパズムの有無も必ず問診してカルテに記録してください。
介入の段階とエビデンス。
ELYテスト陽性が確認されたら、重症度と機能目標に応じて介入を段階的に組み立てます。Phase 1〜4の順に、より機能的なトレーニングへ移行していきましょう。
静的ストレッチ:腹臥位または側臥位で大腿直筋を伸張。20〜30秒保持×3〜5セット/日を基本とします。呼吸を合わせながらリラックスを促すことで効果が高まります。ダイナミックストレッチ:自動での膝屈伸運動を繰り返す。痙縮が強い場合は振動刺激を組み合わせます。持続的低負荷伸張:シリアルキャスティングやスプリントで持続的な伸張刺激を提供します。
PNF(固有受容性神経筋促通法):股関節屈曲-外転-内旋+膝屈曲パターンを使用。反復的な抵抗運動で筋出力と協調性を改善します。マッサージ・筋膜リリース:大腿直筋の緊張緩和を目的に軽度マッサージを実施。関節モビライゼーション:膝・股関節の動きが制限されている場合に適用します。
大腿直筋の拮抗筋であるハムストリングスと脛骨前筋を強化することで、遊脚期の膝屈曲を助けます。膝屈曲位でのスクワット、バランスボード上でのコントロール訓練を実施します。週2〜3回、各10〜15回×3セットを目標とします。
柔軟性・筋力が改善したら、歩行訓練へ移行します。ハイステップ練習、階段昇降訓練、リズミカルな振り出し練習などで遊脚期の膝屈曲を実際の動作に統合します。定期的にELYテストを再評価し、歩行の質的変化を客観的に確認します。
Hatem SM et al., Front Neurol, 2016:発症後6ヶ月以降でもリハビリによりFugl-Meyer Assessment(FMA)・ARAT(Action Research Arm Test)が有意改善。自然回復カーブの「頭打ち」を継続的介入で押し上げられることを示した。
運動学習の推奨頻度:科学的論文では、運動学習を効率的に進めるために週2回以上・3ヶ月継続することが推奨されています。週1回以上を継続し、効果が出るにつれて頻度を調整する方法も有効です。

発症から時間が経っていても、適切なアプローチで歩行機能が改善する事例は多くあります。STROKE LABでは神経疾患に精通したセラピストが、エビデンスに基づいた個別プログラムをご提案します。
多職種連携と環境調整。
評価と介入での役割分担
| 職種 | 主な役割 | ELYテスト関連の連携ポイント |
|---|---|---|
| PT(理学療法士) | ELYテスト実施・歩行分析・運動療法 | 評価結果を歩行訓練・ストレッチプログラムに直結させる |
| OT(作業療法士) | ADL(日常生活動作)訓練・上肢機能改善 | 階段昇降・移乗動作でのStiff knee gaitへの対応を共有する |
| 医師(リハビリ医) | 痙縮管理・薬物療法・ボツリヌス療法の適応判断 | ELYテスト陽性・Modified Ashworth Scale高値の場合は相談する |
| 看護師 | ポジショニング管理・患者の状態観察 | 病棟での臥位ポジショニングでの大腿直筋の短縮予防を依頼する |
| MSW(医療ソーシャルワーカー) | 退院後の社会資源・自費リハビリ相談 | 退院後もリハビリ継続が必要な場合の選択肢提示を連携する |
先輩からの臨床アドバイス
「ELYテストで陽性が出たとき、すぐに大腿直筋だけをストレッチしにいかないでください。まずトーマステストでも評価して、股関節屈筋群全体の状態を把握してから介入の優先順位を決めましょう。」
「病棟看護師に腹臥位ポジショニングの依頼を出すと、セラピストがいない時間帯でも大腿直筋の伸張が継続できます。多職種への情報共有を習慣にしてください。」
「痙縮が強くてELYテストが実施しにくい場合は、担当医にModified Ashworth Scaleの評価結果を報告し、ボツリヌス療法の適応を相談してみましょう。」
Pitfallsと臨床判断のコツ。
ELYテストはシンプルな評価だからこそ、落とし穴があります。新人セラピストがよく陥るパターンを先にお伝えします。
臨床判断の分岐点
「ELYテストが陽性でも、歩行時に膝が問題なく屈曲できているならば、それは別の代償戦略が機能しているということ。テストと動作観察が乖離したときこそ、臨床推論の深みが出ます。」
「主観的評価(患者の訴え)と客観的評価(角度計・EMG・歩行観察)を組み合わせることで、大腿直筋の影響か他の問題かの整理がつきやすくなります。」
予後とゴール設定。
ELYテスト陽性に対する介入予後は、痙縮の重症度・発症からの期間・認知機能・患者のモチベーションによって大きく異なります。以下の視点でゴールを設定しましょう。
短期ゴール(2〜4週):ELYテストでの骨盤前傾開始角度を10〜20°改善する。大腿直筋の伸張感が患者自身で確認できるようになる。
中期ゴール(1〜3ヶ月):歩行時の遊脚期膝屈曲角度を40°以上確保する。Stiff knee gaitの軽減を動作観察で確認する。
長期ゴール(3ヶ月以上):日常歩行での安全性・速度・歩幅の改善。階段昇降・屋外歩行への応用。定期的なELYテスト再評価でモニタリングを継続します。
よくある質問(新人臨床家の疑問)。
ELYテストは大腿直筋の痙縮・短縮を評価する整形外科的テストです。腹臥位で膝を他動的に屈曲させたとき、骨盤前傾や疼痛が生じれば陽性と判定します。
脳卒中患者では、Stiff knee gait(遊脚期膝屈曲不全)を予測する臨床ツールとして活用されます。
既存の研究では感度56〜59%、特異度64〜85%と報告されています。陽性予測値は歩行中の動的膝ROM減少、遊脚期EMG異常に対して良好であることが示されています(Wren et al., JBJS 2005)。
ただし大腿直筋以外の股関節屈筋群の影響を受けるため、単独での特異的指標としての使用には注意が必要です。
腹臥位のポジショニングで骨盤を固定することが最重要です。麻痺側と非麻痺側を必ず比較し、骨盤前傾が始まる角度を角度計で記録します。
痙縮が強い場合は急速屈曲を避け、ゆっくりと実施してください。代償として脊柱伸展や骨盤回旋が生じやすいため注意が必要です。
静的ストレッチング(20〜30秒保持×3〜5セット/日)、PNFパターンを用いた可動域改善、ハムストリングス・脛骨前筋の筋力強化が主な介入です。
痙縮が強い場合はボツリヌス療法との併用も検討します。介入後は定期的にELYテストを再評価し、歩行への波及効果を確認します。
はい。腹臥位でのELYテスト陽性は、歩行時の動的膝ROM減少(遊脚期<40°)、遊脚期の膝屈曲ピーク遅延(歩行周期71%以降)、遊脚期の大腿直筋EMG異常に対して良好な陽性予測値を示します。
(Wren et al., JBJS 2005;対象70肢、脳性麻痺患者)
はい。脳卒中や脳性麻痺では痙縮が大腿直筋に限局せず、腸腰筋・縫工筋などの股関節屈筋群にも広がることが多いです。PerryらはELYテストが大腿直筋と腸骨筋の両方にEMG反応を誘発することを示しており、大腿直筋のみを特異的に評価することは難しいと述べています。
他のテスト(SLR、トーマステスト等)との組み合わせが推奨されます。
STROKE LABのプログラム。
STROKE LABは、脳卒中・神経疾患に特化した自費リハビリ施設です。「保険リハビリが終わっても、もっと良くなりたい」という方のために、時間・内容・頻度を自由に設計したオーダーメイドのリハビリプログラムを提供しています。
歩行改善を目指す患者様には、ELYテストを含む詳細な評価から始め、個別の目標に合わせた段階的なプログラムを構築します。御茶ノ水(東京)と大阪(梅田エリア)の2拠点に加え、オンライン・訪問リハビリも対応しています。
— STROKE LABでの脳卒中・片麻痺リハビリの実際の様子です。個別プログラムでどのように変化するかを確認できます。
「ELYテストを毎回きちんと実施して記録し続けると、介入の効果が数値で見えてきます。患者さんも角度の変化を共有することでモチベーションが上がります。評価は治療の羅針盤です。」— 理学療法士・経験12年・神経リハビリ専門
「脳卒中患者にELYテストを応用するとき、整形外科テストをそのまま使うのではなく、中枢神経の問題として読み解くことが重要です。評価の背景にある神経科学を理解することで、介入の精度が格段に上がります。」— 理学療法士・経験8年・脳卒中リハビリ担当
あわせて読みたい:股関節評価の一連の流れを徹底解説 — STROKE LAB評価シリーズ
諦めないでください。

脳卒中後遺症のリハビリは、「時期が来たら終わり」ではありません。適切なアプローチを継続することで、発症から半年・1年が経過してからでも機能の回復が期待できます。
STROKE LABでは、最新の神経科学エビデンスに基づいた個別プログラムを、経験豊富なセラピストとともに構築します。「どうせもう変わらない」という思い込みを、一緒に変えていきましょう。
まずは20分の無料相談から。あなたの現状と目標をお聞かせください。1回ごとのお支払い制なので、「まずは試してみたい」という方も大歓迎です。
代表取締役 金子 唯史
参考文献。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)