【2026年最新】舌の筋の機能解剖と構造とは?摂食・嚥下・構音の評価・リハビリテーションまで解説
「舌は1つの筋肉」と思っていませんか?実は舌は内舌筋4種・外舌筋(主要4種+副次筋群)で構成される精巧な器官です。脳卒中後の嚥下障害・構音障害のリハビリはもちろん、姿勢制御・バランス機能にまで舌の位置・活動が影響することが近年の研究で明らかになっています。本記事ではSTROKE LABの視点から、舌の解剖・神経支配・嚥下4段階との対応・脳卒中病巣との関係・最新リハビリエビデンス・安全な介入手順まで徹底解説します。
舌(Tongue)は味覚・発声・嚥下という3大機能を担うだけでなく、頸部・顎感覚運動系を介して姿勢制御やバランスにも深く関与します。脳卒中をはじめとする神経疾患では、舌の機能低下が誤嚥性肺炎・栄養不足・コミュニケーション障害・QOL低下に直結します。PT・OT・STが舌の構造と機能を正確に理解し、多職種で連携することが患者様の機能回復の鍵です。
- 筋構成:内舌筋(固有舌筋)4種 + 外舌筋(GG・HG・SG・PG等)。口蓋舌筋(PG)のみ迷走神経(咽頭神経叢)支配。他はすべて舌下神経(CN Ⅻ)支配
- 感覚支配:舌体(前2/3)の味覚=鼓索神経(CN Ⅶ枝)、一般感覚=舌神経(CN Ⅴ₃)。舌根(後1/3)は舌咽神経(CN Ⅸ)が味覚・一般感覚を担当。「前1/3 vs 後2/3」表記は略記であり注意が必要
- 球麻痺 vs 仮性球麻痺:舌の萎縮・fasciculationは下位運動ニューロン障害(球麻痺)の所見。仮性球麻痺では萎縮なし・感情失禁あり・下顎反射亢進
- Wallenberg症候群:延髄外側症候群での嚥下障害主体は舌ではなく軟口蓋・咽頭麻痺(CN Ⅸ・Ⅹ障害)。NIHSSスコアは低くても誤嚥リスクが高いため必ずVEで評価
- 舌圧:正常値は健常成人で約30〜40 kPa(年齢依存)。20 kPa以下は嚥下障害・低栄養リスク(JMS舌圧測定器が国内標準)
- HFPとEMG:頭部前方位ではSH・IHのEMG活動が有意に【低下】(Song 2015)。「過緊張」ではなく「活動抑制」が正確な解釈
- Shaker exerciseのプロトコル:原著(Shaker 1997)は週3回・等尺性保持1分×3回+等張性反復30回×3セット。「60秒×3回」は簡略版であり原著とは異なる
- 構音障害評価:フレンチェイ構音障害評価(FDA-2)・AMR(パタカ速度)・超音波(US)舌筋評価がSTによる主要評価ツール。US舌筋評価はALSの早期診断補助にも有用
- 神経可塑性の根拠:皮質可塑性の対人実証はFournierではなくDoeltgen 2009・Boudreau 2013等の後の研究によるもの。Fournierは臨床的な舌訓練の枠組みを提唱した先駆者
舌の解剖学 ― 内舌筋・外舌筋・神経支配
舌は骨格のない筋肉流体系(Muscular Hydrostat:MH)として機能します。MHとは骨格に依存せず油圧システムに近い生体力学で動作する構造物であり(Kier & Smith 1985)、タコの触手と同じ原理で多方向への変形・移動が可能です。
⚠️ 口蓋舌筋(PG)のみ迷走神経(咽頭神経叢)支配。その他の外舌筋・内舌筋はすべて舌下神経(CN Ⅻ)支配。
内舌筋(固有舌筋)4種の作用
上縦舌筋(SL)
下縦舌筋(IL)
横舌筋(T)
垂直舌筋(V)
外舌筋の主要4種と神経支配の注意点
⚠️ 重要な修正:口蓋舌筋(PG)は舌下神経ではなく迷走神経支配
外舌筋の中で口蓋舌筋(Palatoglossus: PG)のみ、運動支配が舌下神経(CN Ⅻ)ではなく迷走神経の咽頭神経叢(副神経の内枝が合流する咽頭枝)です。延髄(球部)病変による球麻痺では口蓋舌筋を含む咽頭神経叢支配筋群が障害され、軟口蓋挙上不全・鼻咽腔閉鎖不全が生じます。一方、大脳皮質・内包の片側病変(仮性球麻痺)では両側支配により口蓋・舌の機能が比較的保たれやすいです。
| 筋名(略称) | 起始 → 停止 | 主な作用 | 運動神経 | 臨床的重要性 |
|---|---|---|---|---|
| オトガイ舌筋 GG | オトガイ棘 → 舌全体の下面・舌骨 | 舌の前方突出。舌中央を凹ませる。 | 舌下神経(CN Ⅻ) | 最大の外舌筋。片側麻痺で突出時に患側へ偏位。睡眠時無呼吸にも関与。 |
| 舌骨舌筋 HG | 舌骨体・大角 → 舌の側面 | 舌の後退・下制 | 舌下神経(CN Ⅻ) | 嚥下後半の舌後退に関与。HFP患者で受動的緊張が増大しやすい。 |
| 茎突舌筋 SG | 側頭骨茎状突起 → 舌の側面・下面 | 舌側縁を上後方に引き上げ、嚥下用の谷(trough)を形成。両側同時収縮で舌後退。 | 舌下神経(CN Ⅻ) | 食塊整形・嚥下開始に必須。咀嚼サイクルで二相性EMG活動(Kayalioglu 2007)。 |
| 口蓋舌筋 PG | 軟口蓋腱膜 → 舌の側面 | 軟口蓋を下げるか、舌後部を挙上して口峡を閉鎖する | 迷走神経 (咽頭神経叢) |
口腔・咽頭を分離する「絞扼弁」機能。延髄病変(球麻痺)で障害される。 |
舌の神経支配まとめ
運動神経(Motor)
舌下神経(CN Ⅻ):口蓋舌筋を除く全舌筋(内舌筋4種+外舌筋のGG・HG・SG等)
迷走神経咽頭神経叢:口蓋舌筋(PG)のみ
臨床的意義:延髄梗塞・舌下神経麻痺では舌の患側偏位(突出時)と萎縮・線維束性攣縮が出現。球麻痺(LMN)と仮性球麻痺(UMN)の鑑別に超音波・EMGが有用。
感覚神経(Sensory)
舌体(前2/3)味覚:鼓索神経(CN Ⅶ枝)
舌体(前2/3)一般感覚:舌神経(CN Ⅴ₃枝)
舌根(後1/3)味覚+一般感覚:舌咽神経(CN Ⅸ)
喉頭蓋谷付近:迷走神経内喉頭枝
臨床的意義:脳幹病変の高さ診断・感覚性嚥下障害の評価に不可欠。
⚠️ 「前1/3 vs 後2/3」か「前2/3(舌体)vs 後1/3(舌根)」か ― 正確な境界の整理
日本語文献では「前1/3と後2/3」という表記が散見されますが、標準解剖学では分界溝(Sulcus terminalis)を境界とした「舌体(前2/3)と舌根(後1/3)」が正確な区分です。舌体の味覚は鼓索神経(CN Ⅶ枝)、舌根の味覚は舌咽神経(CN Ⅸ)が担います。「前1/3」という表記は一部神経解剖教科書の略記であり、臨床では「舌体(前2/3)」「舌根(後1/3)」の表記を基本とすることを推奨します。
舌の3大機能・嚥下4段階・構音障害評価
5種の基本味を識別
精密な運動で調音
誤嚥防止に不可欠
嚥下の4段階と舌の関与
🔍 口腔期障害 vs 準備期障害の臨床的鑑別
嚥下障害の介入前に「どのステージが主に障害されているか」を特定することが重要です。臨床での鑑別ポイントを整理します。
| 鑑別ポイント | 準備期障害(Preparatory phase) | 口腔期障害(Oral phase) |
|---|---|---|
| 主な症状 | 咀嚼困難・食物の口からこぼれ・食塊が不均一 | 口腔内の食物残留・食塊が前方に流れる・嚥下開始遅延 |
| 主な障害部位 | 横舌筋・垂直舌筋・咬筋・頬筋 | 上縦舌筋・オトガイ舌筋・口輪筋(口腔閉鎖) |
| 食形態の目安 | 咀嚼を要しない形態(嚥下調整食コード2以下)が適応 | 粘度調整(とろみ付加)が有効なことが多い |
| 代表的な評価 | 咀嚼能力検査(グミゼリー法等)・食事観察 | VF口腔相観察・舌圧測定(JMS)・食事観察 |
| リハビリの主眼 | 咀嚼筋・舌筋の筋力強化、食物の適切な歯列上配置 | 舌圧強化訓練(IOPI等)・口腔閉鎖訓練・舌の前後運動訓練 |
💡 舌圧(tongue pressure)の臨床的意義
舌と口蓋の間に生じる舌圧は嚥下口腔期の推進力の主体です。正常値は健常成人(20〜39歳)で約40 kPa、60歳代で約30 kPaが目安です。20 kPa以下は嚥下障害・低栄養のリスク指標(Utanohara et al. 2008)とされ、舌圧強化訓練の適応となります。国内ではJMS舌圧測定器が標準として広く使用されており、所要時間1〜2分。STが主担当ですが、PT・OTも評価に参加して離床・姿勢との連携評価に活用できます。
構音障害(Dysarthria)の評価と舌の役割
構音障害は舌の運動速度・範囲・協調性の低下が主因であり、NIHSSの項目10「最良の言語」とも関連します。STによる構音評価ツールには以下があります。
| 評価ツール | 概要 | 舌との関連 |
|---|---|---|
| フレンチェイ構音障害評価(FDA-2) | 呼吸・発声・顔面・口唇・顎・口蓋・喉頭・構音速度の8項目を9段階で評価 | 「舌」を独立項目で評価。脳卒中・TBI・MSに汎用される。 |
| 改訂口腔機能スクリーニング(MASA等) | 嚥下・構音を含む複合評価。SPでの実施が多い。 | 舌の可動域・筋力・感覚を構造化評価 |
| 交互反復運動(AMR / DDK) | 「パ・タ・カ」の反復速度(回/秒)で運動速度・協調性を定量化 | 「タ」「カ」の速度低下は舌前部・後部の巧緻性低下を示す |
| 超音波(US)舌評価 | 舌筋厚・エコー輝度をリアルタイムで計測。ALS・脳卒中慢性期の萎縮定量化に有用 | GGの筋厚低下・高輝度化がALSの早期所見として注目される |
🔬 ALS・神経変性疾患での舌評価:超音波(US)の役割
ALS(筋萎縮性側索硬化症)では舌筋萎縮・線維束性攣縮(fasciculation)が初期から出現することが多く、超音波によるGG(オトガイ舌筋)の筋厚・エコー輝度の測定が診断補助として有望視されています。健常者と比較してALS患者ではGGの筋厚が有意に薄く、エコー輝度(高輝度化)が増加することが報告されています。臨床的には「舌の萎縮とfasciculationの視診」でスクリーニングし、疑わしい場合は神経内科へのコンサルト・針EMG検査へ繋げます。
脳卒中慢性期においても、不使用による舌筋の廃用性萎縮をUSで定量的に追跡することが可能であり、リハビリテーション効果判定の客観的指標として活用できます。PT・OTがUSを使用する場合は施設のプロトコルと資格要件を確認してください。
脳卒中の病巣と舌障害 ― 球麻痺 vs 仮性球麻痺
舌障害評価で最も重要な鑑別は球麻痺(下位運動ニューロン障害)と仮性球麻痺(上位運動ニューロン障害)の区別です。原因・症状・リハビリアプローチが大きく異なります。
| 比較項目 | 球麻痺(Bulbar palsy) | 仮性球麻痺(Pseudobulbar palsy) |
|---|---|---|
| 病変部位 | 延髄(脳幹)・舌下神経核・舌下神経本幹(LMN障害) | 両側大脳皮質・内包・放線冠(UMN障害) |
| 代表的疾患 | 延髄梗塞・ALS(早期)・Guillain-Barré・脳幹腫瘍 | 両側多発性脳梗塞・ビンスワンガー病・ALS(進行期) |
| 舌の視診所見 | 突出時に患側へ偏位 萎縮・線維束性攣縮(fasciculation) |
偏位は比較的軽度 萎縮なし・fasciculationなし |
| 筋緊張 | 低下(弛緩性) | 亢進(痙性) |
| 嚥下障害の特徴 | 口腔期・咽頭期ともに重篤。誤嚥・逆流リスク高 | 口腔期への影響が比較的軽度な場合もあり。咽頭反射遅延が主体のことも |
| 感情失禁 | 通常なし | あり(強制的な笑い・泣き) |
| 下顎反射 | 正常〜低下 | 亢進 |
| リハビリの主眼 | 残存筋力の最大化・代償的嚥下法・誤嚥対策 | 痙性制御・頸部・体幹アライメント改善・嚥下反射促通 |
🔍 Wallenberg症候群(延髄外側症候群)と舌:NIHSSで過小評価される重大な嚥下障害
後下小脳動脈(PICA)または椎骨動脈の閉塞によるWallenberg症候群は、延髄外側を障害します。口腔・咽頭症状の主体は舌咽神経(CN Ⅸ)・迷走神経(CN Ⅹ)の核と線維の障害による軟口蓋麻痺・咽頭麻痺・嗄声・嚥下障害です。舌の運動を担う舌下神経核(CN Ⅻ)は延髄背内側に位置するため、延髄外側症候群では通常は直接障害されません。そのため、舌の萎縮・偏位よりも、鼻咽腔閉鎖不全や咽頭壁麻痺が嚥下障害の主因となります。NIHSSスコアは低く(4〜8点程度)なりやすいにもかかわらず、実際の誤嚥・咽頭残留リスクは極めて高く、VE(嚥下内視鏡)での慎重な評価が必須です。対側の温痛覚障害(交差性感覚障害)・同側のHorner症候群・眼振・体幹失調を伴い、NIHSSの「後方循環過小評価」問題を体現する症候群です。
姿勢・バランスへの影響 ― 舌の位置が立位安定性を変える
方法
健常男性116名(平均年齢31.56±8.51歳)を対象。安定面・不安定面それぞれで開眼・閉眼条件下の静止立位中の平均COG速度(deg/s)を:①習慣的な舌位置(コントロール)②上前歯裏側に舌先を当てた状態(UP position)の2条件で比較。NeuroCom社製機器にて測定。
結果と臨床的意義
安定面・不安定面ともに、開眼・閉眼を問わず、舌UP positionで習慣位と比較してCOG速度が有意に低下した(例:不安定面閉眼で1.58→1.24 deg/sec)。硬口蓋への接触による機械受容器フィードバック増加が、顎・頸部感覚運動系または前庭系への間接接続を介して姿勢安定に寄与することが示唆された。脳卒中患者への外挿にはさらなる研究が必要だが、簡便なキューとして活用できる知見。
結果と限界
舌位置をMiddle・UP・Low の3条件で膝関節等速性運動(90°/s・180°/s)のピークトルクを比較。UP positionで他2条件と比較して有意なパフォーマンス向上が認められた。ただし、パイロット研究でありサンプルサイズが小さく、機序も未確定。臨床への過度な応用は避け、参考程度に留めることが適切。
「舌を上前歯の裏側に軽く当ててください」というキューは、追加機器なしで安定面・不安定面・開眼・閉眼の全条件で効果が示されています(Alghadir 2015)。ただし脳卒中患者への直接外挿には限界があります。重度の舌麻痺・口腔過敏がある患者では適用に注意が必要です。
Head Forward Positionと舌骨上下筋 ― 姿勢が嚥下を変える
方法・結果
健常者20名(男女各10名)を対象に、頸部傾斜計でFHPと中立位(NHP)を設定後、各条件での口開口時に両側の舌骨上筋(SH)・舌骨下筋(IH)の表面EMGを測定。結果:SH・IH双方のEMG活動が、NHPと比較してFHPで有意に低下した。つまりHFPでは筋が過緊張になるのではなく、むしろ活動が抑制されることが電気生理学的に明らかとなった。
臨床的示唆
PTによるHFP改善(胸椎伸展・チンタック等)は舌骨筋群のEMG活動を正常化し、嚥下の準備条件を整える。STが担う直接的嚥下訓練との連携介入の電気生理学的根拠として活用できる。
⚠️ 「HFPで舌骨下筋が過緊張になる」という説明は不正確
一部の解説書にHFPの影響として「舌骨下筋が過緊張・短縮する」という記述がありますが、Song et al. 2015の電気生理学的データでは舌骨上筋(SH)・舌骨下筋(IH)のいずれも活動が有意に低下しています。HFPによる「筋の過緊張」という表現はEMGデータと矛盾します。正確には「SH・IH双方のEMG活動が抑制される」と説明してください。触診での筋の硬さ(受動的緊張)とEMG活動(神経筋活動量)は異なる概念です。
🦴 舌骨上筋群 vs 舌骨下筋群の正確な機能整理
| 比較項目 | 舌骨上筋群(Suprahyoid) | 舌骨下筋群(Infrahyoid) |
|---|---|---|
| 主な筋 | 顎舌骨筋・茎突舌骨筋・顎二腹筋・オトガイ舌骨筋 | 胸骨舌骨筋・甲状舌骨筋・肩甲舌骨筋・胸骨甲状筋 |
| 嚥下時の主な作用 | 舌骨を上前方に挙上→喉頭挙上・食道入口開大を促進 | 安静時に舌骨を下方に固定。嚥下後に舌骨・喉頭を元の位置へ戻す。 |
| FHPでのEMG変化(Song 2015) | 中立位より有意に低下 | 中立位より有意に低下 |
| 嚥下障害との関連 | 活動低下 → 舌骨・喉頭挙上不全 → 食道入口開大不全 → 誤嚥リスク上昇 | 活動低下 → 嚥下後の舌骨・喉頭復位遅延の可能性 |
| PTの介入方向性 | HFP改善(胸椎伸展・チンタック・Shaker exercise)でEMG活動の正常化を図る | |
臨床ケーススタディ ― HFP患者への統合アプローチ(4週間)
症例55歳男性・事務職 ― 頭部前方位+嚥下違和感
主訴:長時間デスクワーク後の首・肩慢性痛。固形物嚥下時の軽度の違和感。
既往・除外:高血圧・軽度頸椎症(神経症状なし)。脳卒中等の神経疾患なし。フードテスト正常・RSST 3回/30秒で問題なし。
初期評価:頭部前方シフト約7cm・胸椎過屈曲約20度・肩甲骨前方移動。顎舌骨筋の触診で緊張高。嚥下時の舌骨挙上が視覚的にやや不十分。
2週後:頭部シフト5cmに改善。嚥下時の違和感が改善したと本人報告。腹式呼吸の安定。首・肩痛の軽減。
4週後:頭部シフト2cmに改善。嚥下時違和感消失。首・肩痛ほぼ消失。
介入プログラム(4週間・週3回)
姿勢改善(PTが主担当)
1チンタック運動
頸部後退・顎引き込みで頸部深屈筋を活性化。10回×3セット/日。HFPの根本的矯正と頸部伸筋のストレッチを同時に促す。
2胸椎伸展エクササイズ
フォームローラーを使用した胸椎伸展促通(T4〜T8レベル中心)。肩甲骨後退を意識したアライメント回復。
3肩甲骨安定化
セラバンドを使ったローイング運動で僧帽筋下部・菱形筋を強化。肩甲骨の後方内側移動を促す。10回×2セット/日。
舌骨筋・嚥下プログラム(ST・PT協働)
4頭部挙上訓練(Shaker exercise)
背臥位で頭部を挙上しつま先を見る。舌骨上筋群(顎舌骨筋・オトガイ舌骨筋)を強化し嚥下時の舌骨・喉頭挙上を促進する。原著(Shaker et al. 1997)のプロトコルは週3回・等尺性収縮保持を1分×3回+等張性収縮30回×3セット。臨床では患者の体力に応じ段階的に負荷を増やす。頸部に過度な負荷をかけないよう注意が必要。
5舌UP positionバランス訓練
姿勢矯正後のバランス・歩行訓練中に「舌を上前歯の裏に当てて」のキューを付加。Alghadir 2015の知見を活用。
6嚥下・食事姿勢の指導
頸部正位保持での食事。軽度顎引きでの嚥下練習。食形態の段階的正常化。必要に応じてSTと合同訓練を実施。
舌のリハビリテーション実践一覧
💡 神経可塑性の根拠:反復的・集中的訓練が皮質を変える
舌のリハビリテーション概念はFournierによって提唱されました(1960〜70年代のフランスの臨床研究)。その後の神経科学の進展により、反復的な舌突出・挙上訓練が舌の一次運動野に皮質可塑性を誘発することが対人fMRI・TMS研究(Doeltgen et al. 2009、Boudreau et al. 2013 等)で実証されています。「反復性」と「集中性」が皮質再組織化の鍵です。なお、Fournierが皮質可塑性を実証したわけではなく、あくまでも臨床的な舌訓練の枠組みを提唱した先駆者であり、神経科学的な根拠は後の研究によって積み重ねられた点に注意が必要です。
舌圧プローブデバイス(Iowa Oral Performance Instrument: IOPI等)の測定信頼性・妥当性については複数のsystematic reviewで確認されており(Adams et al. 2013)、これを用いた抵抗訓練プログラムが嚥下障害患者の舌筋力改善に有効なことが複数の介入研究で示されています(Robbins et al. 2007等)。
| 介入方法 | 対象・目的 | プロトコル例 | エビデンス |
|---|---|---|---|
| 舌突出訓練 | 舌可動域・筋力向上。皮質可塑性促進。 | 週5回・1回30反復・4週間(標準プロトコル) | ◎ 対人研究で運動野可塑性を実証 |
| 舌圧プローブ抵抗訓練(IOPI・JMS等) | 口腔期推進力(舌圧)の強化。舌筋力向上。 | 最大等尺性舌圧の60〜80%負荷、30回×3セット、週3〜5回 | ◎ 複数RCTで舌圧・嚥下機能改善を報告 |
| 頭部挙上訓練(Shaker exercise) | 舌骨上筋群強化。食道入口開大の改善。 | 等尺性保持1分×3回+等張性反復30回×3セット、週3回(原著プロトコル)。体力に応じ段階的に実施。 | ○ Shaker et al. 1997・2002でRCT実施済み |
| 舌UP positionバランス訓練 | 立位安定性向上。硬口蓋からの感覚フィードバック付加。 | バランス・歩行訓練中のキューとして随時使用 | ○ Alghadir 2015(健常者対象。脳卒中患者への外挿は推測的) |
| 姿勢矯正(HFP改善) | 舌骨上下筋EMG活動の正常化。嚥下準備条件の整備。 | チンタック・胸椎伸展・Shaker exercise(PTが主担当) | ○ Song 2015でEMG活動改善を示唆 |
PT・OT・STのトライアングル介入モデル
STROKE LABでは姿勢という「土台」を整えてから口腔・嚥下機能に介入する統合フローを採用しています。PT:体幹・骨盤・頸椎アライメント・HFP改善・Shaker exercise指導→ OT:上肢機能・食事姿勢セッティング・食具選択・食事動作練習→ ST:嚥下評価(VF・VE・舌圧測定)・直接的口腔・咽頭アプローチ・発声・構音訓練という三位一体連携です。週1回以上のカンファレンスでNIHSS・FIM・舌圧値・食事形態レベルを共有し目標を統一します。
📋 食事中の舌筋EMG活動(Kayalioglu et al. 2007、動物研究・Yorkshireブタ)
Yorkshireブタ10頭を用いたEMG研究(ヒトへの直接外挿は慎重に行う必要があります)で、咀嚼・飲水時の各舌筋活動が定量化されました。
垂直筋・横筋(V/T)とオトガイ舌筋(GG):口の開口早期から1相の活動を開始し顎閉口後まで持続。食物取り込みと咀嚼ポジション保持を担う。
上縦筋・下縦筋(SL/IL)と茎突舌筋(SG):二相性活動(顎開口相と顎遅閉鎖相の2回)。SL・ILは同側より対側で有意に高い活動を示す。
臨床応用(推論的):片麻痺患者に患側への食物配置を促すことが、健側咀嚼時に対側(=患側)の舌筋への間接的刺激につながる可能性がある。ただし実施前に必ず誤嚥リスクを評価しSTと相談すること。
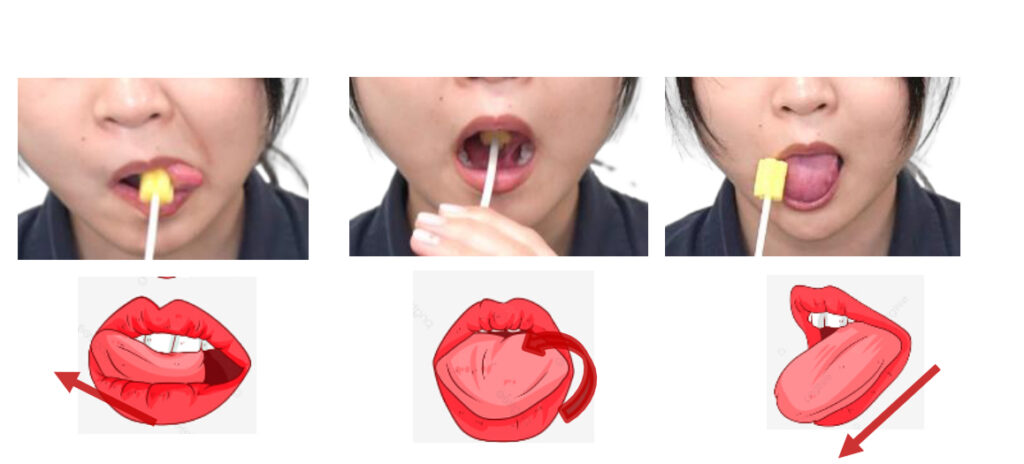
舌への直接介入 ― 安全チェックリスト8項目
⚠️ 口腔内は感染リスクが高い環境 ― 全項目を介入前に必ず確認
口腔内は常在菌が豊富であり、免疫機能低下・誤嚥リスクのある患者では感染リスクが特に高い。以下のチェックリストを介入前に必ず確認してください。STを中心に、PT・OTが関わる場合は施設プロトコルと上長の確認のもと実施してください。
よくある質問(FAQ)
球麻痺と仮性球麻痺はどう鑑別しますか?
PT・OTが舌のリハビリに関わる根拠は何ですか?
脳卒中後の嚥下障害の初期対応フローを教えてください。
舌UP positionはすべての患者に使えますか?
舌トレーニングの頻度・期間の目安は?
舌の評価でSTとPT・OTはどう役割分担しますか?
PT・OTが参加・補助できる評価:舌の視診スクリーニング(偏位・萎縮・fasciculationの観察)、RSST(反復唾液嚥下テスト)・水飲みテスト・フードテストのスクリーニング、食事中の嚥下観察(誤嚥徴候・食形態の適切さ)、姿勢・HFPの影響評価。
スクリーニングで異常を発見したらSTへの情報提供・依頼が重要です。PT・OTがスクリーニングの「最初の観察者」となることで、STへの適切な紹介タイミングが早まります。
参考文献
- 1) Sanders I, Mu L. A 3-dimensional atlas of human tongue muscles. Anatomical Record. 2013;296(7):1102-1114.
- 2) Kayalioglu M, Shcherbatyy V, Liu ZJ, et al. Roles of intrinsic and extrinsic tongue muscles in feeding. Arch Oral Biol. 2007;52(5):413-423.
- 3) Alghadir AH, Zafar H, Iqbal ZA. Effect of tongue position on postural stability during quiet standing in healthy young males. Somatosensory & Motor Research. 2015;32(4):183-186.
- 4) Paoletti C, Di Vico R, Fregni L, et al. The acute effect of the tongue position in the mouth on knee isokinetic test performance: a highly surprising pilot study. Muscles Ligaments Tendons J. 2013;3(2):84-89.
- 5) Song JI, Choi GW, Lee NS. Influence of Forward Head Posture on EMG Activity of Hyoid Muscles During Mouth Opening. J Phys Ther Sci. 2015;27(9):2883-2885.
- 6) Kier WM, Smith KK. Tongues, tentacles and trunks: the biomechanics of movement in muscular-hydrostats. Zool J Linnean Soc. 1985;83(4):307-324.
- 7) Utanohara Y, Hayashi R, Yoshikawa M, et al. Standard values of maximum tongue pressure taken using newly developed disposable tongue pressure measurement device. Dysphagia. 2008;23(3):286-290.
- 8) Shaker R, Kern M, Bardan E, et al. Augmentation of deglutitive upper esophageal sphincter opening in the elderly by exercise. Am J Physiol. 1997;272(6):G1518-G1522.
- 9) Adams V, Mathisen B, Baines S, et al. A systematic review and meta-analysis of measurements of tongue and hand strength and endurance using the Iowa Oral Performance Instrument (IOPI). Dysphagia. 2013;28(3):350-369. ※IOPIの測定妥当性・信頼性の系統的レビュー
- 10) Robbins J, Gangnon RE, Theis SM, et al. The effects of lingual exercise on swallowing in older adults. J Am Geriatr Soc. 2005;53(9):1483-1489.
- 11) StatPearls. Anatomy, Head and Neck, Tongue. NCBI Bookshelf. Updated 2024. NBK547653
舌の機能回復には「姿勢」「嚥下」「多職種連携」の
3つの統合アプローチが鍵です。
脳卒中後の嚥下障害・構音障害・姿勢問題について、STROKE LABのスペシャリストが丁寧にサポートします。退院後のリハビリはぜひご相談ください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)