【2026年版】一次運動野はどこ?障害からMRI画像・損傷後の症状は?最新ホムンクルス
一次運動野(M1)は、なぜ損傷されると麻痺が残るのか。
脳卒中後の運動障害を理解するには、M1の解剖・機能・神経経路を正確に把握することが不可欠です。本記事では2023年発見のインターエフェクターを含む最新知見と、臨床観察・介入のポイントを新人セラピスト向けに体系的に解説します。
— 一次運動野(M1)の解剖・機能・2023年新発見を金子唯史が解説します。
要点5項目。
臨床現場でこう出会う。
急性期病院からの紹介。右上肢はMMT(徒手筋力検査)0〜1。右手指の自発的な動きはほぼ消失。画像では中心前回を含む広範な梗塞巣。
このとき臨床家として問うべきは「M1のどの部位がどの程度損傷されているか」です。手指野・顔面野・下肢野の温存度合いが予後予測とゴール設定の根拠になります。
脳卒中リハビリに携わると、入職直後から「麻痺」という言葉を毎日聞きます。しかし「麻痺がなぜ生じるか」を神経解剖学から説明できる新人セラピストは多くありません。
M1(Primary Motor Cortex:一次運動野)の理解は、そのまま臨床判断の精度に直結します。麻痺の分布・回復の見通し・介入の優先順位、すべてがM1の知識から始まります。
定義・位置・血液供給。
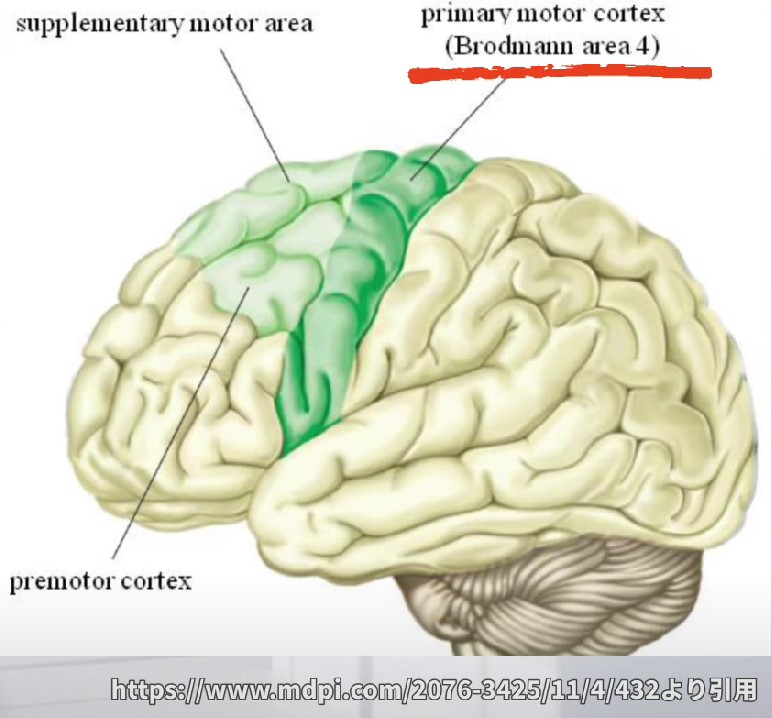
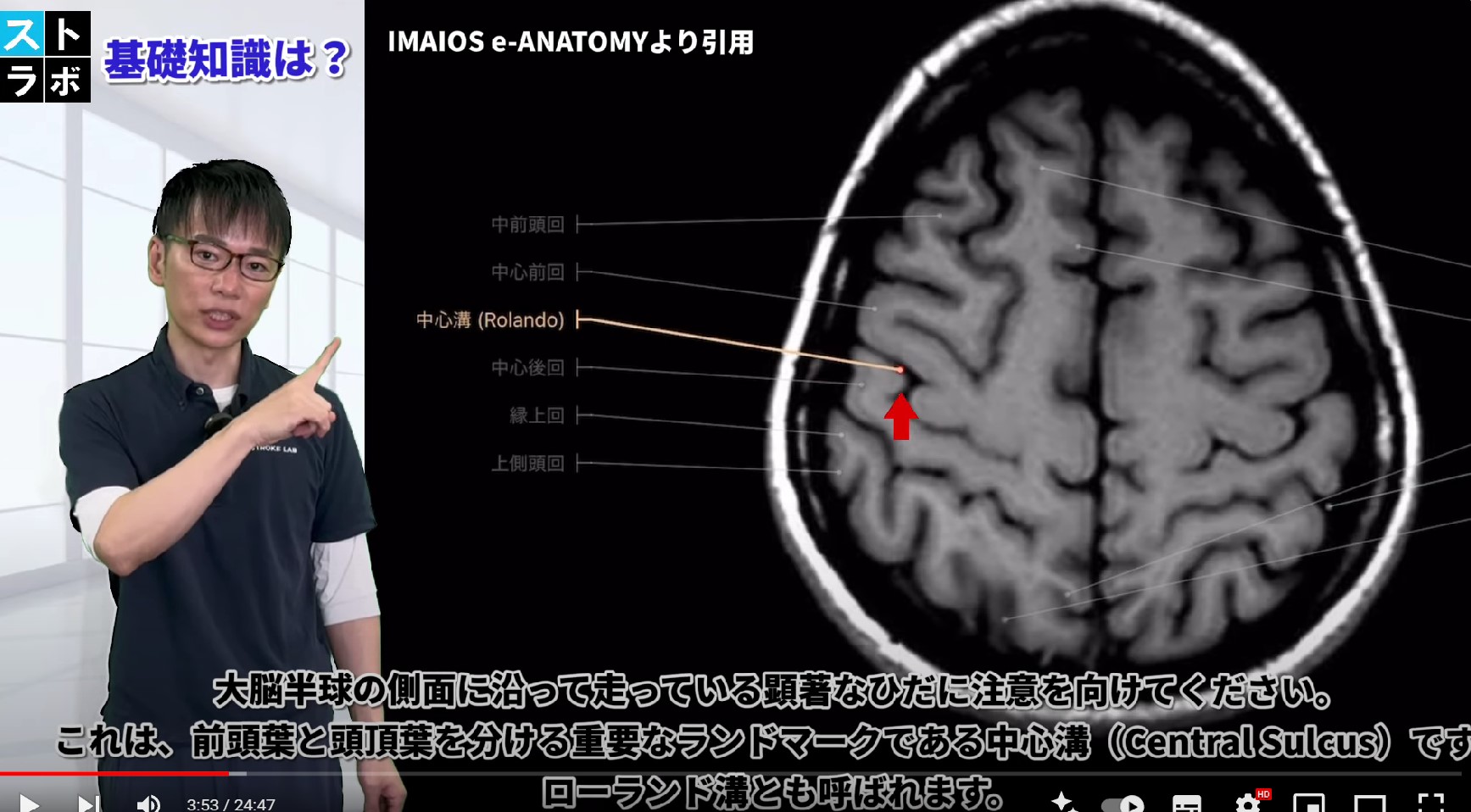
一次運動野(M1)は前頭葉の中心前回(ブロードマン第4野)に位置します。中心溝(前頭葉と頭頂葉を分ける溝)の直前にあり、随意運動の実行命令を出す脳の「出力装置」です。
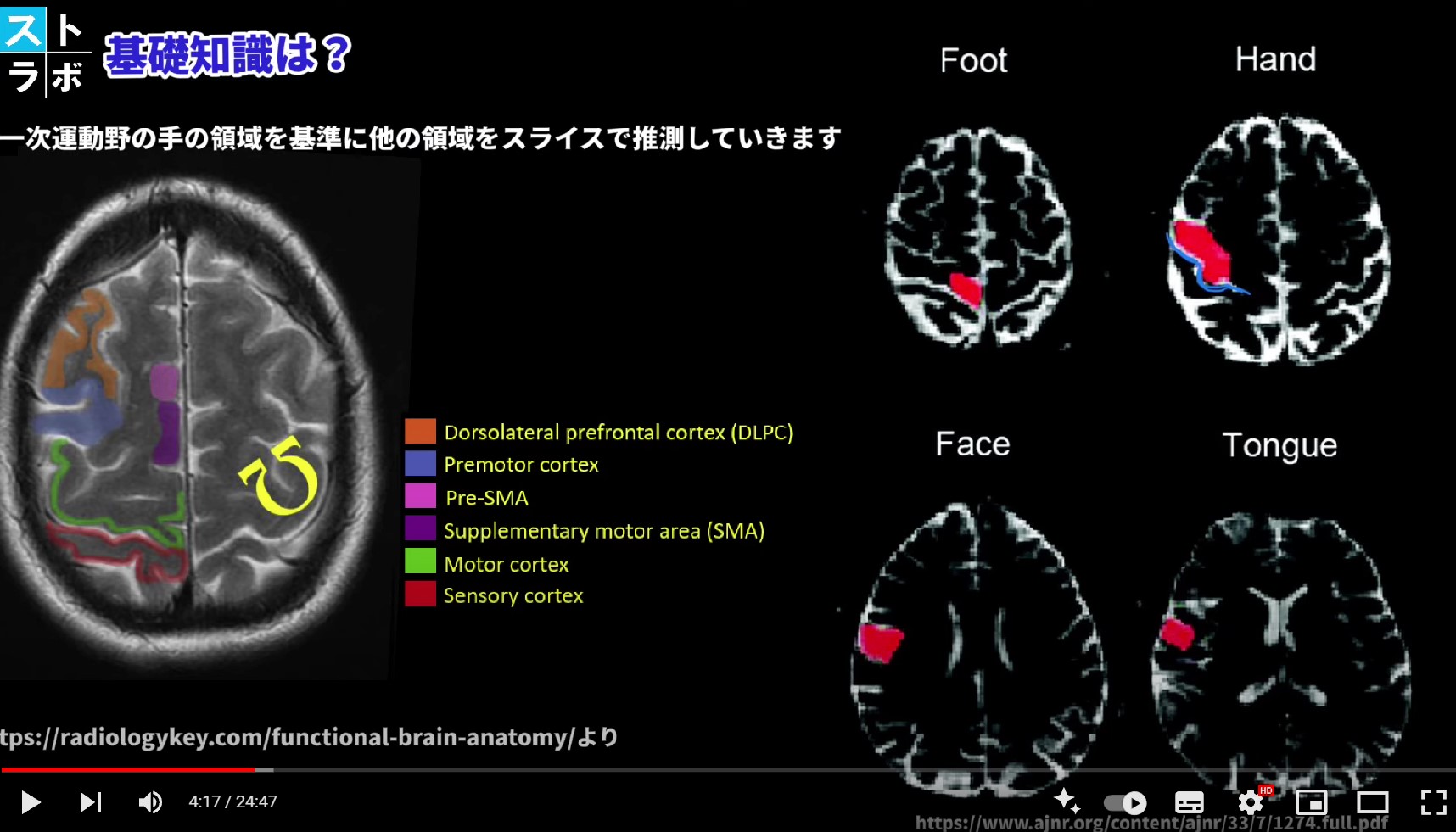
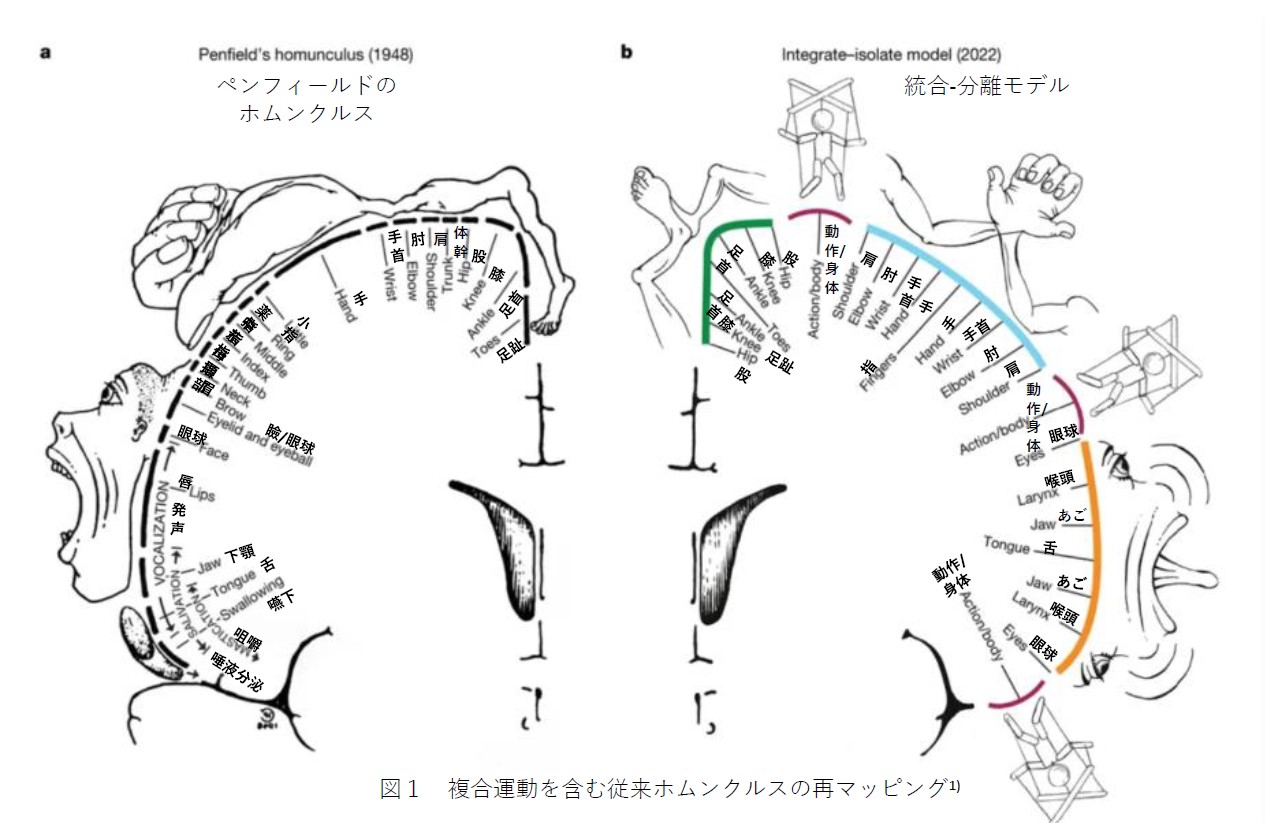
M1には身体の各部位に対応した領域が決まっています。これを運動ホムンクルス(motor homunculus)と呼びます。外側から顔・手・上肢・体幹・下肢の順に配置され、手と顔の割合が不釣り合いに大きいのが特徴です。
臨床では「手は弱いが肩の動きは残っている」という非均一な麻痺分布を見ることがあります。これは M1の手指野と上肢近位野が別の部位にあるためで、スプリットハンド症候群(split-hand syndrome)と呼ばれます。
血液供給:動脈別の担当領域を覚える。
M1への血液供給は3つの動脈が担います。臨床的に最重要なのはMCAです。
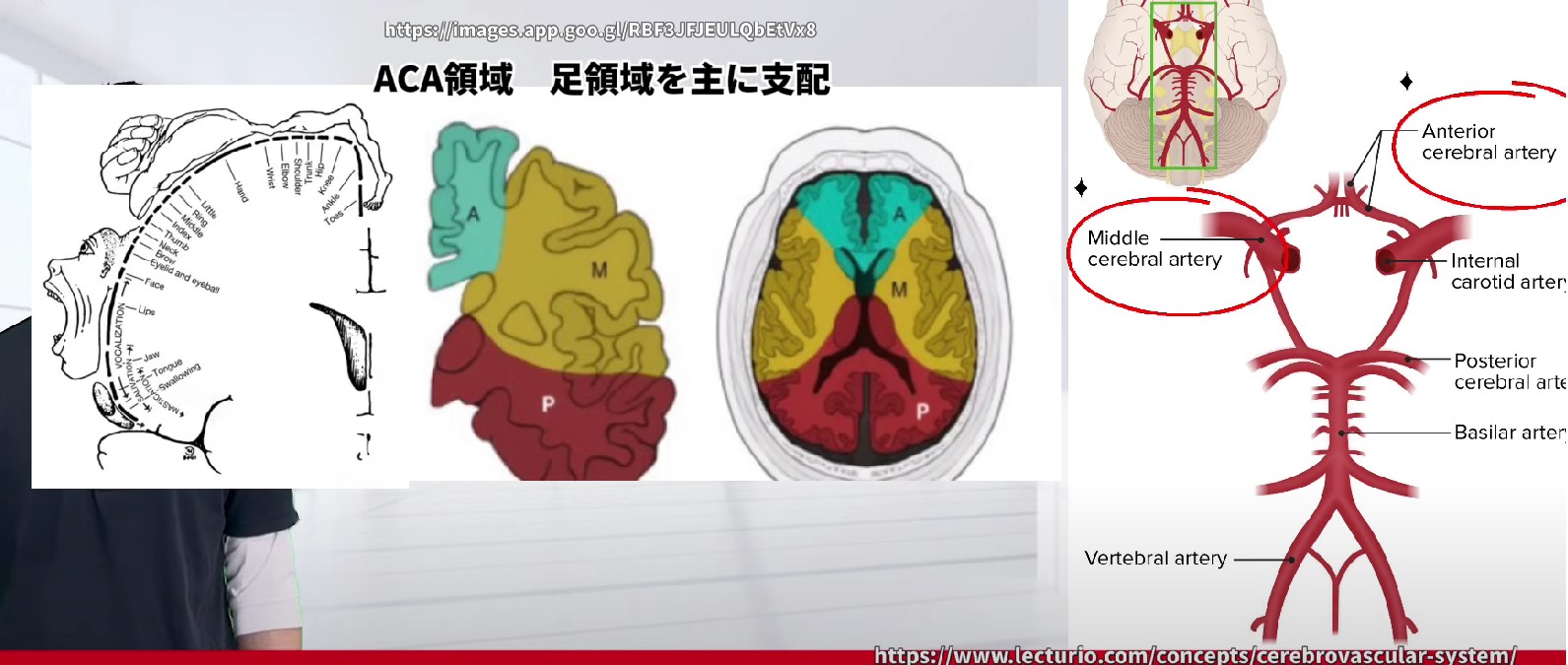
| 動脈 | 担当するM1領域 | 障害時の主な症状 |
|---|---|---|
| 前大脳動脈(ACA) | 内側部(下肢野) | 下肢優位の対側麻痺 |
| 中大脳動脈(MCA)★主役 | 外側部(顔・手・上肢野) | 顔・上肢・手指の対側麻痺が顕著 |
| 後大脳動脈(PCA) | 最尾側部(わずか) | M1への直接寄与は限定的 |

— ご本人・ご家族の状況を丁寧にお伺いします
ひとりで悩んでいませんか?
STROKE LABは脳神経系リハビリテーションに特化した自費リハビリ施設です。退院後の回復や在宅生活のお悩みを、経験豊富なセラピストが無料相談でお聞きします。
神経経路:皮質脊髄路・皮質延髄路。
M1からの運動指令は2つの主要経路で末梢に届きます。この2経路を区別することは、麻痺の分布を読み解く基本中の基本です。
皮質脊髄路(Corticospinal Tract):四肢・体幹を支配。
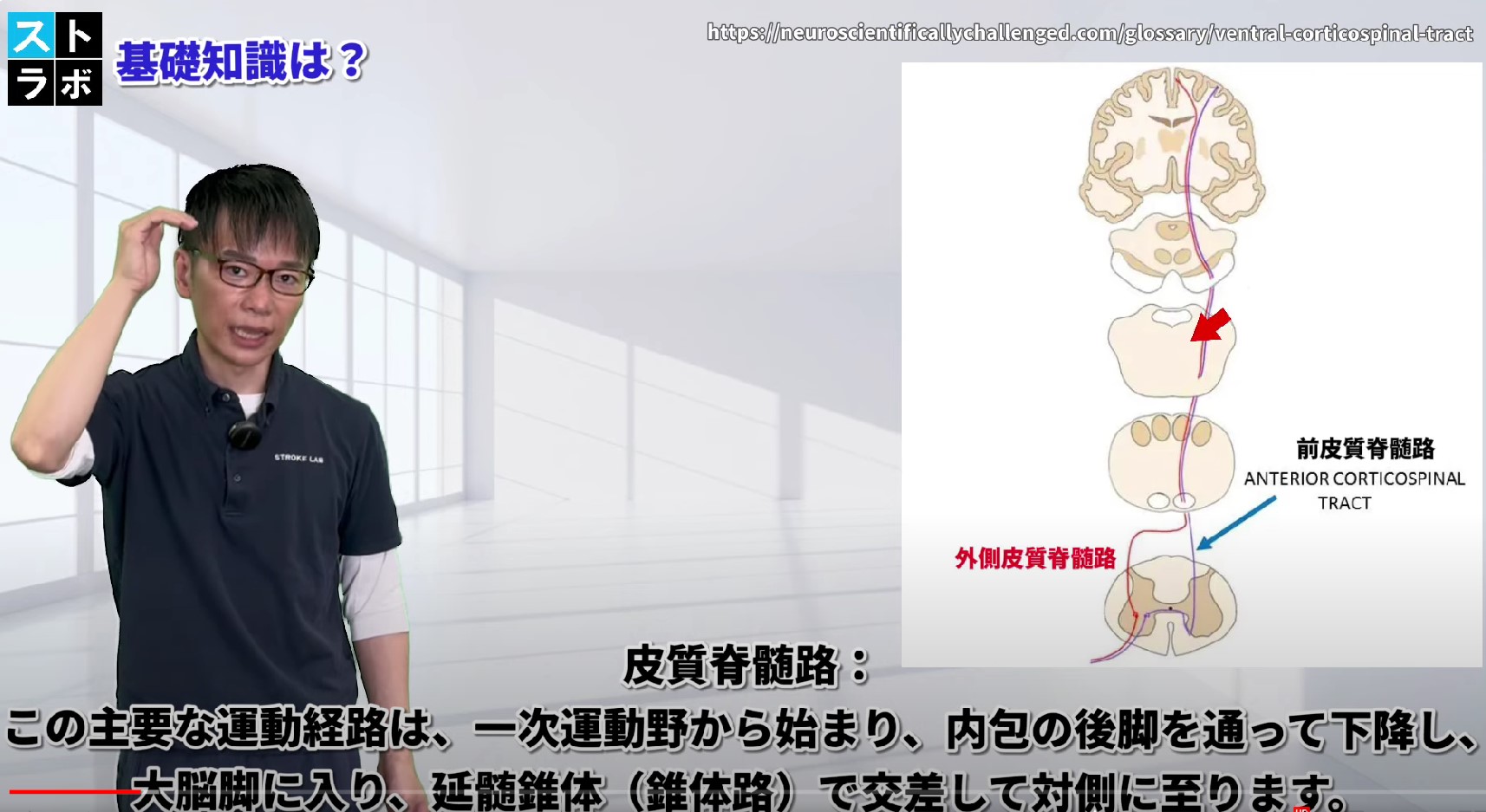
一次運動野(ブロードマン第4野)の運動ニューロン軸索が皮質脊髄路を形成します。
大脳基底核と視床の間にある内包の後脚(Posterior Limb)を通ります。この部位が小さな梗塞でも重篤な麻痺が生じる理由はここにあります。
延髄の錐体部で線維の約90%が対側へ交叉(錐体交叉)します。これにより左M1の損傷は右半身麻痺、右M1の損傷は左半身麻痺が生じます。
脊髄前角の下位運動ニューロン・介在ニューロンにシナプスを形成し、末梢神経を介して筋肉に指令を届けます。
皮質延髄路(Corticobulbar Tract):顔面・嚥下・発話を支配。

皮質延髄路(皮質核路)はM1から内包を経て脳幹の各脳神経核に終止します。顔面・咀嚼・嚥下・発話・舌の随意運動を担い、STとの連携が必須となる経路です。
| 脳神経核 | 支配する機能 | 損傷時の問題 |
|---|---|---|
| 顔面神経核(VII) | 顔面表情筋の制御 | 対側顔面の表情麻痺(下顔面優位) |
| 三叉神経運動核(V) | 咀嚼筋の制御 | 咀嚼障害 |
| 疑核(IX・X・XI) | 嚥下・発話に関わる咽喉頭筋 | 嚥下障害・構音障害(STと連携必須) |
| 舌下神経核(XII) | 舌の運動制御 | 舌偏位・舌運動障害 |
病理学・臨床症状と麻痺の側。
M1の損傷は上位運動ニューロン症候群(Upper Motor Neuron Syndrome:UMNs)を引き起こします。下位運動ニューロン障害(弛緩性麻痺・筋萎縮)とは異なり、急性期→慢性期にかけて症状が変化する点が特徴です。
MRI画像でM1を同定する。
カンファレンスでMRI画像を見たとき「どこがM1か」を指せることは、臨床家としての信頼感を高めます。4つのランドマークを知っておきましょう。
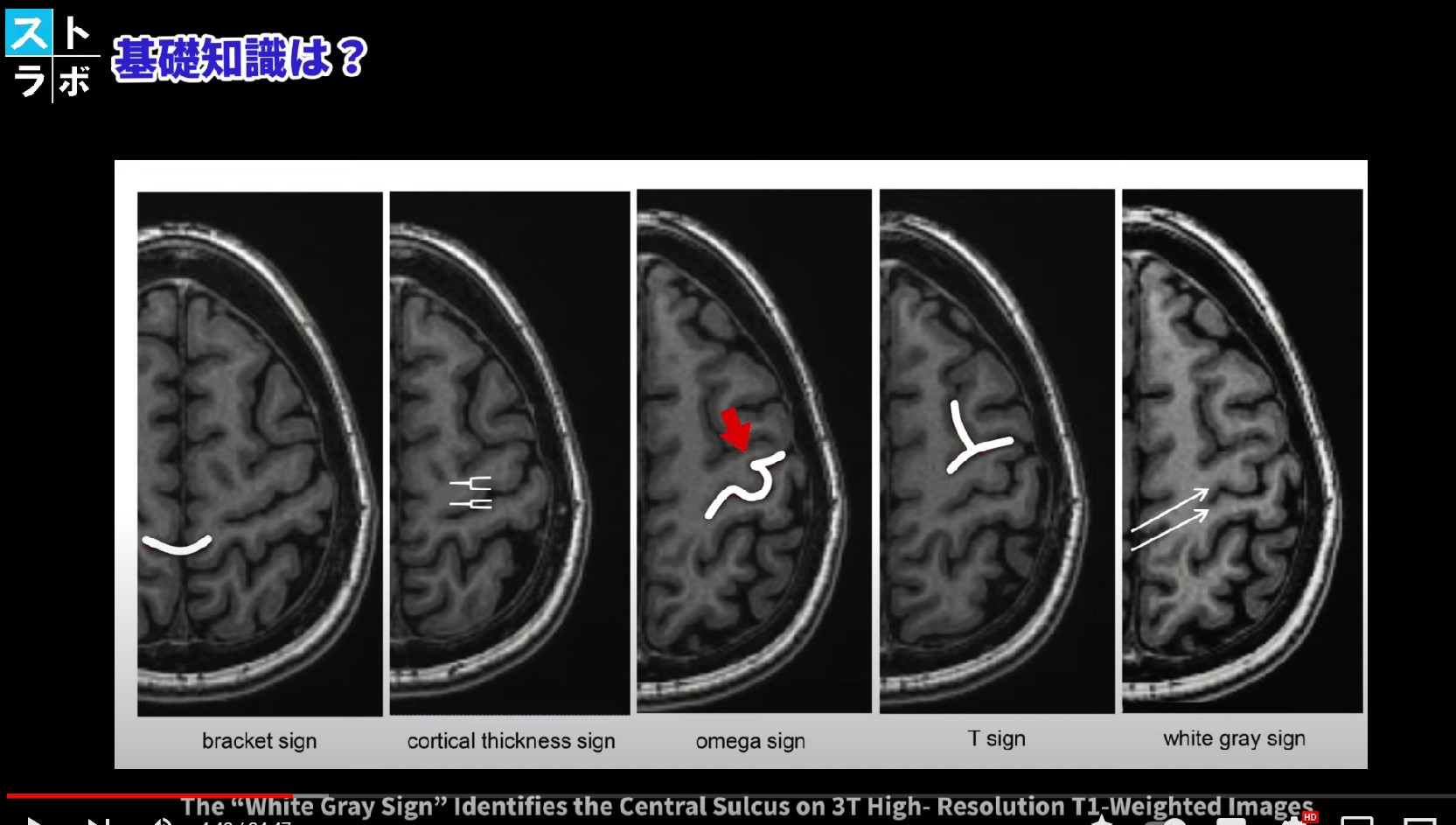
① オメガサイン(Omega Sign):中心前回の手指野がΩ字形またはSフック型に後方へ膨らむ形状。MRIで最も確認しやすく、手指野の正確な同定に使われます。
② Tサイン(T Sign):上前頭溝が中心前溝と「上部T」で、下前頭溝が「下部T」で交差する形状。2つのT字の間の溝が中心前溝、その後方が中心溝です。
③ ブラケットサイン(Bracket Sign):帯状溝の縁枝の延長上で識別します。中心溝の内側端の解剖学的ランドマークになります。
④ 皮質厚比較(Cortical Thickness):中心前回(M1)は中心後回(体性感覚野)より皮質が厚いです。T1強調像での視覚的な比較が有効です。
2023年新発見:インターエフェクターとSCAN。
2023年、ワシントン大学の研究者らがM1内のこれまで知られていなかった新領域を発見し、「Nature」誌に掲載されました。古典的なホムンクルスモデルを大きく更新する知見です(エビデンスレベル:高品質fMRI研究)。
研究手法:Precision Functional Mapping(PFM)と呼ばれる高精度fMRI手法。被験者がさまざまな筋肉運動や課題を行う間の脳活動を詳細にマッピング。
主要発見①:M1内に「インターエフェクター(Intereffector)」領域を発見。手・足・口の一次領域に隣接して存在し、皮質厚が薄くミエリン厚が厚い構造的特徴をもつ。
主要発見②:インターエフェクターはcingulo-opercular network(CON:プランニング・エラーモニタリングに関わる認知ネットワーク)と強く結合。
SCAN(Somato-Cognitive Action Network):研究者らが提唱した新概念。M1が運動だけでなく、身体全体の調整・意思決定・自律神経機能ともつながるネットワークの結節点として機能することを示す。
臨床的含意:脳卒中患者ではSCANの結合が損傷されていない部位に残っていることが確認されており、回復力の源泉と治療標的の可能性として注目されています。

臨床観察のポイントと多職種連携。
M1損傷患者を見るとき、以下の4つの視点を体系的に評価することで、損傷部位の推定と介入計画の精度が上がります。
観察①:随意運動の有無と質。

腕を上げる・指をさす・歩くなどの特定の随意運動を指示します。動作の非対称性を観察し、手を目標物に向ける際に視覚に頼りすぎていないかも確認します。前腕の回内・回外のような急速な交互運動(diadochokinesis)の障害は、皮質の関与を示唆します。
観察②:ホムンクルスから損傷部位を推定する。
「手指は動かないが肩は動く」パターンはM1手指野の限局した損傷を示します。スプリットハンド症候群(split-hand syndrome:内側手筋の選択的萎縮)は特に限局性の皮質損傷を示す重要な徴候です。下肢優位の麻痺ならばACA領域を疑います。
観察③:運動の精度と協調性。
積み木を積む・瓶を開ける・水を注ぐなどの課題で、力の強さ・速さ・方向の制御精度を評価します。M1は筋肉へ精確な信号を送り、運動の強さ・速さ・方向を統御する役割を担っているため、これらの課題での失敗は直接M1機能を反映します。
観察④:重さの判断と力の調節。
既知の重さの物体を保持する活動は、感覚入力(触覚・固有知覚・圧力)をM1で統合する能力を試します。力を加減できない場合はM1や体性感覚野・後頭頂皮質の統合障害を示唆します。
多職種連携:M1損傷における役割分担。
| 職種 | 主な役割 | 連携ポイント |
|---|---|---|
| PT(理学療法士) | 下肢・体幹の麻痺評価・歩行再建・痙縮管理 | 関節可動域・歩行速度をOT・看護師に共有 |
| OT(作業療法士) | 上肢・手指の巧緻運動訓練・ADL再建・力加減訓練 | バイオフィードバック導入状況をPTと共有 |
| ST(言語聴覚士) | 皮質延髄路障害の評価:嚥下・発話・舌運動 | 食事姿勢・嚥下状況を看護師・PTと情報共有 |
| 看護師 | 日常の麻痺側管理・拘縮予防ポジショニング | 病棟での麻痺側の使用状況をセラピストに報告 |
| 医師 | 梗塞巣の画像診断・痙縮治療方針(ボツリヌス療法等) | M1損傷の範囲と治療方針をチームで共有 |
| MSW(社会福祉士) | 在宅環境調整・介護保険申請支援 | 退院後の生活目標をセラピストから受け取る |
Pitfallsと臨床判断のコツ。
M1損傷患者のリハビリで、新人セラピストが特に陥りやすい罠を3つ紹介します。先輩から後輩へ、そのまま引き継ぐつもりで読んでください。
臨床判断の分岐点:こう問いかける。
「画像と麻痺の分布が一致しているか、毎回確認する習慣をつけること。一致しない場合は必ず理由を考える。」
「手指の随意性が少しでもあるなら、そこを起点にする。ゼロではなくわずかな動きを見逃さないこと。」
「患者さんの努力的な動きは、練習量ではなく質の問題であることが多い。負荷の適切さを常に見直す。」

一度、相談してください。」
脳卒中後の麻痺は、適切なリハビリによって回復の可能性が残っています。STROKE LABでは、脳神経系リハビリの専門知識をもつセラピストが、あなたの状況に合わせた個別プログラムをご提案します。
介入アプローチとエビデンス。
M1損傷後の介入は「随意運動の回復」と「運動の精度向上」の2軸で構成します。段階的に進める原則を覚えておきましょう。
随意運動の回復:受動から能動へ。

関節可動域訓練で筋の柔軟性を維持し、痙縮による筋の硬さを軽減します。拘縮(筋・腱の永久的な短縮)を予防することが随意運動の土台になります。
まずセラピストが患部を動かす受動運動から始め、随意性が出てきたら患者が自ら動く能動運動へ移行します。セラピストの補助量を段階的に減らしていく「誘導から自立」のプロセスが重要です。
重さ・大きさ・質感の異なる物体を使った把握訓練で、力の調節能力を高めます。バイオフィードバックを提供する機器を活用すると、患者が力を自己調整するプロセスを数値で確認できます(Giggins et al., JNER 2013)。
軽い錘・ゴムバンドから始め、患者の筋力向上に合わせて段階的に抵抗を増やします。パラメータ:週3回・セット数2〜3セット・10〜15回反復・60〜70%1RM相当の負荷を目安とします(Lapresa et al., Bioengineering 2023)。


Giggins OM et al. (2013):身体リハビリテーションにおけるバイオフィードバックの効果をレビュー。生体力学測定に基づくバイオフィードバックが患者の握力自己調整に有効であることを示した。Journal of NeuroEngineering and Rehabilitation, vol.10, Article 60.(エビデンスレベル:系統的レビュー)
Lapresa M et al. (2023):握力制御の評価・回復システムの開発・検証。バイオフィードバック機器による上肢機能回復を検証。Bioengineering, 10(1), 63.(エビデンスレベル:実験研究)
Penfield W & Boldrey E (1937):電気刺激を用いた人間大脳皮質の運動・感覚領域の体性局所組織の研究。運動ホムンクルスの古典的原著論文。Brain, 60(4), 389-443.(エビデンスレベル:基礎研究・原著)
よくある質問(新人の疑問)。
一次運動野は前頭葉の中心前回(ブロードマン第4野)に位置します。中心溝の直前にあり、体性局所組織(運動ホムンクルス)として知られる部位別の運動制御マップをもちます。
外側部は顔・手・上肢を、内側部(ACA支配域)は下肢を担当します。
上位運動ニューロン症候群が生じます。具体的には筋力低下・麻痺、痙縮(筋緊張亢進)、深部腱反射亢進、バビンスキー徴候陽性、巧緻運動障害(手指の精密動作の困難)が現れます。
症状は損傷と対側の身体に現れるのが原則です(延髄錐体交叉のため)。
皮質脊髄路はM1から内包後脚・大脳脚・延髄錐体を経て脊髄前角に至り、四肢・体幹の随意運動を担います。
皮質延髄路(皮質核路)はM1から脳幹の各脳神経核に至り、顔面表情・咀嚼・嚥下・発話・舌運動を担います。どちらも延髄で交叉し対側を支配します。
中心溝のすぐ前にある中心前回が一次運動野です。同定には①オメガサイン(手指野のΩ形状の膨らみ)②Tサイン(上・下前頭溝が中心前溝と交差する形)③ブラケットサイン(帯状溝の縁枝延長上)④皮質厚の比較(中心前回は後回より厚い)の4つのランドマークを活用します。
ワシントン大学がPFM(高精度fMRI手法)でM1内に発見した新機能領域です。従来の手・足・口の一次領域に隣接して存在し、皮質厚が薄くミエリン厚が厚い特徴をもちます。
プランニングやエラーモニタリングを担うcingulo-opercular network(CON)と強く結合しており、運動と認知の接点として注目されています。
3つの主要な落とし穴があります。①ADL自立にこだわり巧緻運動訓練を省略する(瓶を開ける・食材を切るなどの力の調節訓練が不足しがちです)②麻痺肢だけ見て非麻痺側の代償パターンと疲労を見落とす③痙縮と拘縮を混同し、拘縮予防より痙縮抑制に偏った介入をしてしまう、の3点です。
STROKE LABのプログラム。
STROKE LABは、脳神経系・運動器疾患に特化した自費リハビリ施設です。退院後も回復の続く脳卒中後の麻痺・後遺症に対して、一次運動野の機能解剖と最新エビデンスに基づいた個別リハビリプログラムをご提供しています。
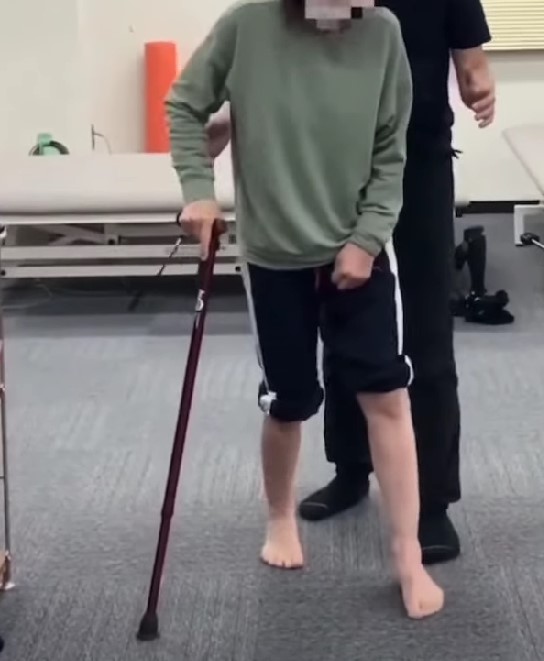
— STROKE LABでの脳卒中後麻痺リハビリテーションの実際の様子です。
「一次運動野の知識は、麻痺の分布を説明するだけでなく、患者さんに”なぜこの動きを練習するのか”を伝えるときの自信にもなります。解剖学は暗記科目ではなく、臨床を語る言語です。」— 理学療法士・経験12年・脳卒中リハビリ専門
「手指の巧緻性は、ADL訓練の中で”ついでに”鍛えようとしても上達しません。課題設定を明確にし、力の強さ・速度・方向を意識した専用の練習時間を確保することが大切です。」— 作業療法士・経験9年・上肢機能リハビリ担当
あわせて読みたい:補足運動野(SMA)の解剖と臨床 | STROKE LAB
諦めないでください。

脳卒中後の麻痺は、一次運動野をはじめとした脳の可塑性(plasticity)によって、退院後も改善が続くことが多くあります。適切な刺激と課題を与え続けることが回復の鍵です。
STROKE LABでは、脳神経系の機能解剖と最新エビデンスに基づいた個別プログラムを、専門セラピストがご家族と一緒に考えます。
「もう良くならない」と思い込む前に、一度だけご相談ください。無料相談では、現在の状態とリハビリの方向性を丁寧にお伝えします。
代表取締役 金子 唯史
参考文献。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)