【2026年版】呼吸機能検査と診断~治療まで看護/理学療法で聴診器から運動療法につなげるリハビリ知識
呼吸評価は、なぜ脳卒中リハビリの起点となるのか。
脳卒中患者の多くは、運動麻痺に注目が集まる一方で呼吸機能低下が見落とされがちです。しかし研究では、対象となった全脳卒中患者に拘束性肺機能障害が確認されています。視診・触診・打診・聴診の系統的な評価手順を身につけ、安全で効果的なリハビリを実践しましょう。
— 脳卒中患者の呼吸評価手順を動画で確認できます。
呼吸評価・要点5項目。
臨床現場でこう出会う。
脳梗塞発症後2週目。平行棒内歩行を開始したところ、10メートル歩いただけで呼吸数が24回/分に上昇。本人は「足より息が苦しい」と言った。麻痺の問題と判断しがちだが、実は呼吸機能自体が低下していた。
このような患者に出会ったとき、「まず呼吸を評価する」という視点を持てているでしょうか。呼吸評価は呼吸器疾患だけのものではありません。
呼吸の問題は臨床で頻繁に出会います。日常生活動作や運動能力に直接影響するため、早期発見が重要です。視診・触診・打診・聴診を駆使して問題点を特定し、治療を進めていきます。
脳卒中患者では、運動麻痺や痙縮(筋肉の異常緊張)により呼吸筋(横隔膜・肋間筋)の筋力低下や胸郭の可動域制限が出現しやすく、呼吸機能が低下しやすいことが知られています。
脳卒中後呼吸機能障害の定義と疫学。
拘束性肺機能障害(Restrictive Pulmonary Dysfunction)とは、肺が十分に膨らまないことで肺活量(VC)や全肺気量(TLC)が低下する病態です。脳卒中患者では麻痺による呼吸筋力低下と胸郭硬化が複合的に作用して生じます。
目的:Mモード超音波検査を用いて脳卒中患者の横隔膜運動を評価し、呼吸機能との関連を検証しました。
方法:脳卒中患者10名と健常対照者16名を対象に、Mモード超音波プローブを肋骨下前部に置き、安静時呼吸・自発呼吸・深呼吸中の横隔膜の動きを測定しました。
結果:全脳卒中患者に拘束性肺機能障害が確認されました。主に自発呼吸中に、片麻痺側の横隔膜運動の有意な減少が認められました。深呼吸時の左横隔膜運動はFVC(rho=0.86、p=0.007)およびFEV1(rho=0.79、p=0.021)と正の相関がありました。(エビデンスレベル:横断観察研究)
右片麻痺と左片麻痺で横隔膜の変化パターンが異なる。
Jung ら(2014)の研究では、片麻痺の側によって横隔膜変化のパターンに違いがあることが示されました。評価時に麻痺側がどちらかを把握することは、呼吸評価の解釈に直接影響します。
| 項目 | 右片麻痺 | 左片麻痺 |
|---|---|---|
| 横隔膜可動域の変化 | 両側ともに減少 | 左側のみ減少・右側は増加 |
| 最も影響が大きい呼吸様式 | 自発呼吸 | 自発呼吸(左側) |
| 臨床への示唆 | 両側の胸郭拡張を確認 | 左側を重点的に評価 |

— ご本人・ご家族の状況を丁寧にお伺いします
そのお悩み、まずご相談ください。
STROKE LABは脳神経系に特化した自費リハビリ施設です。呼吸機能を含む包括的な評価のもと、一人ひとりの状態に合わせたプログラムをご提案します。まずは無料相談から始めましょう。
横隔膜変化と神経メカニズム。
横隔膜(diaphragm)は、頸髄のC3〜C5から起始する横隔神経(phrenic nerve)によって支配される、呼吸の主要な筋肉です。脳卒中による皮質脊髄路の損傷は、この横隔神経の運動制御を障害します。
片麻痺側では横隔膜の収縮力と可動域が低下します。さらに麻痺側の肋間筋(intercostal muscles)の筋力低下が重なり、胸郭拡張が制限されます。
結果として肺が十分に膨らめず、換気量が低下します。これが拘束性肺機能障害の本体です。Lanini ら(2003)は、片麻痺患者で非麻痺側が代償的に過剰換気を担う胸壁の非対称な運動パターンを報告しています(エビデンスレベル:観察研究)。
対象:脳卒中患者10名、健常対照者16名
方法:Mモード超音波を用いた横隔膜可動域の定量評価。安静時・自発呼吸・深呼吸の3条件で計測。
主要結果:深呼吸時の左横隔膜運動とFVCの相関 rho=0.86(p=0.007)、FEV1との相関 rho=0.79(p=0.021)
臨床示唆:Mモード超音波はリハビリ前の呼吸機能評価に使用できる非侵襲的手法として推奨。エビデンスレベル:横断観察研究(弱く推奨)
評価前の準備と事前説明。
最初の1分間の準備と説明が、評価の精度と患者さんとの信頼関係を決定します。以下の手順を省略しないよう習慣化しましょう。

手を洗い、必要に応じて防護具(手袋・マスク等)を装着します。患者の免疫状態・感染リスクに応じて判断してください。
氏名と生年月日で患者を確認します。自分の名前と役割を伝え、わかりやすい言葉で検査の内容を説明して同意を得ます。
ベッド頭部を45度に設定します。胸部が見えるよう適切に露出します(毛布を活用し、不必要な露出はしない)。下肢が見えると末梢浮腫の評価にも役立ちます。
臨床検査に進む前に、患者に現在の痛みの有無を確認します。痛みがある場合は部位と強度を記録し、評価への影響を考慮します。
全体観察:臨床徴候と機器・環境の読み取り。

確認すべき臨床徴候8項目。
安静姿位の患者を観察し、以下の徴候を系統的に確認します。
環境・機器の確認。
患者の病歴や現在の状態を示す物品・機器を確認します。機器の種類と設定値を把握することで、病態の重症度を素早く推定できます。
手・頸静脈・顔面の評価。
末梢(手)から中枢(顔面・頸部)へと系統的に評価を進めます。各所見が呼吸器疾患のどのパターンに対応するかを意識しながら観察してください。
手の評価:視診から触診まで。

視診:手のチアノーゼは低酸素血症を示唆します。タール染色は喫煙(COPD・肺癌のリスク)の証拠です。皮膚の薄化・挫傷は長期ステロイド使用と関連します。
フィンガークラブ(ばち指)の評価。

検査方法(シャムロスの窓テスト):患者に人差し指の爪を背中合わせにしてもらいます。健常者では指の間に小さな菱形(シャムロスの窓)が見えますが、ばち指では消失します。末端指骨の軟部組織腫脹と爪の正常角度喪失が特徴です。
関連疾患:肺癌・間質性肺疾患・嚢胞性線維症・気管支拡張症が主な原因です。
振戦の評価:細かい振戦と羽ばたき振戦。
温度・脈拍・呼吸数の触診。

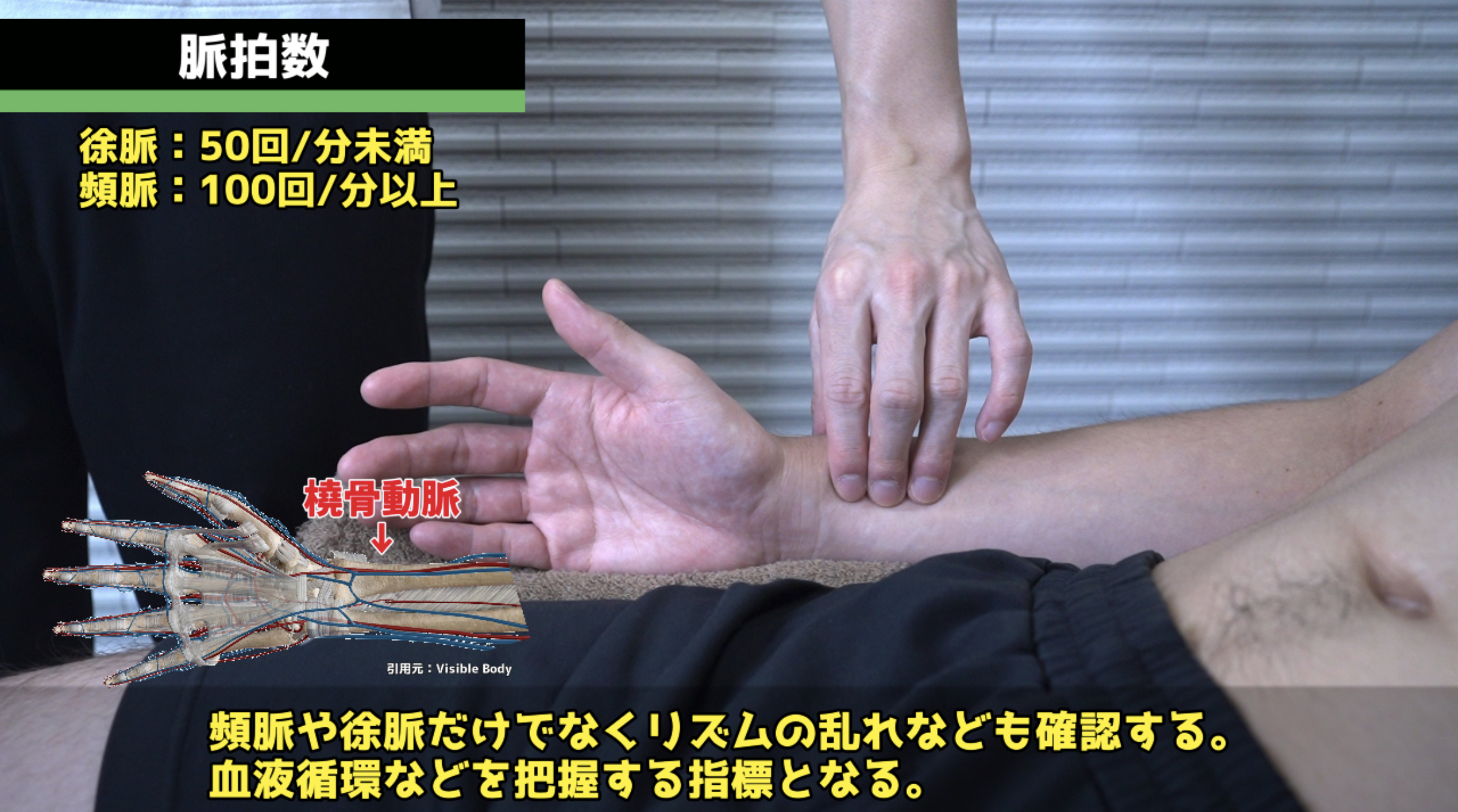
温度:手背を患者の腕に置き体温を評価します。冷たい手は末梢灌流不全、過度に温かく汗をかく手はCO2貯留と関連する可能性があります。
脈拍:橈骨動脈を人差し指と中指の先端で触診し、速度とリズムを評価します。反跳脈(Bounding pulse)はCO2貯留と関連します。奇脈(吸気時に脈波が著しく減少)は心臓タンポナーデ・重症喘息の後期徴候です。

計測方法:脈拍を触診しながら(患者に気づかせないようにするため)60秒間呼吸数を計測します。不規則なリズムがある場合は必ず60秒間の計測が必要です。呼吸の吸気・呼気の非対称性にも注目します(喘息・COPD悪化では呼気が延長します)。
正常値:12〜20回/分。12回/分未満=徐呼吸(例:オピオイド過剰摂取)、20回/分以上=頻呼吸(例:急性喘息・感染症)と判断します。
頸静脈圧(JVP)の評価。
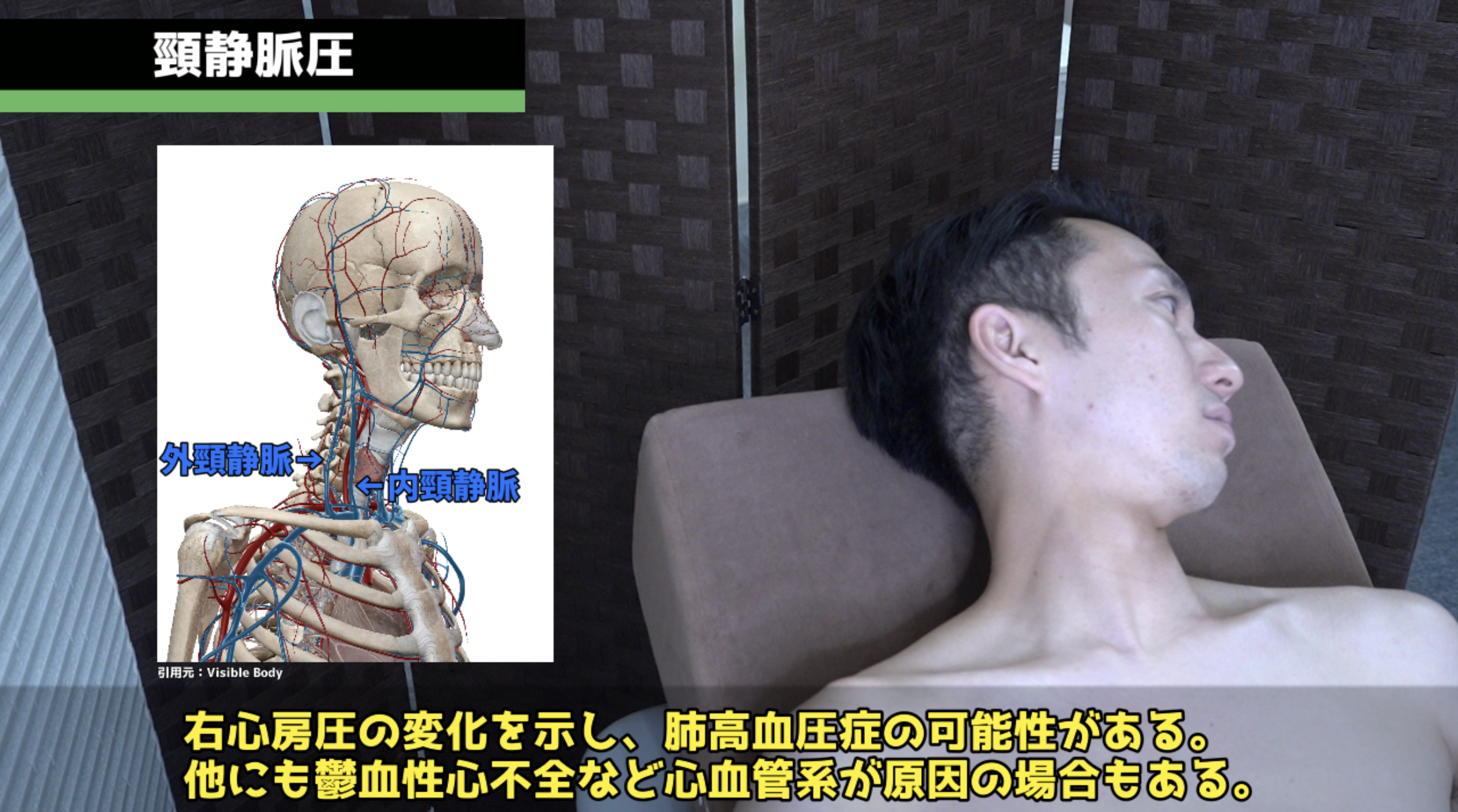
JVP(頸静脈圧)は中心静脈圧の間接的な指標です。内頸静脈(IJV)は弁なしで右心房に接続しているため、右心房圧の変化が IJV に反映されます。
患者を45度の半臥位にします。
頭を少し左に回してもらい、鎖骨内側端と耳たぶの間を走る IJV の二重波形脈動を確認します。
胸骨角と IJV 拍動点の上端との垂直距離を測定します。健常者は3cm以下。上昇時はCOPD・間質性肺疾患による肺高血圧症・右心不全を疑います。
顔面の評価。
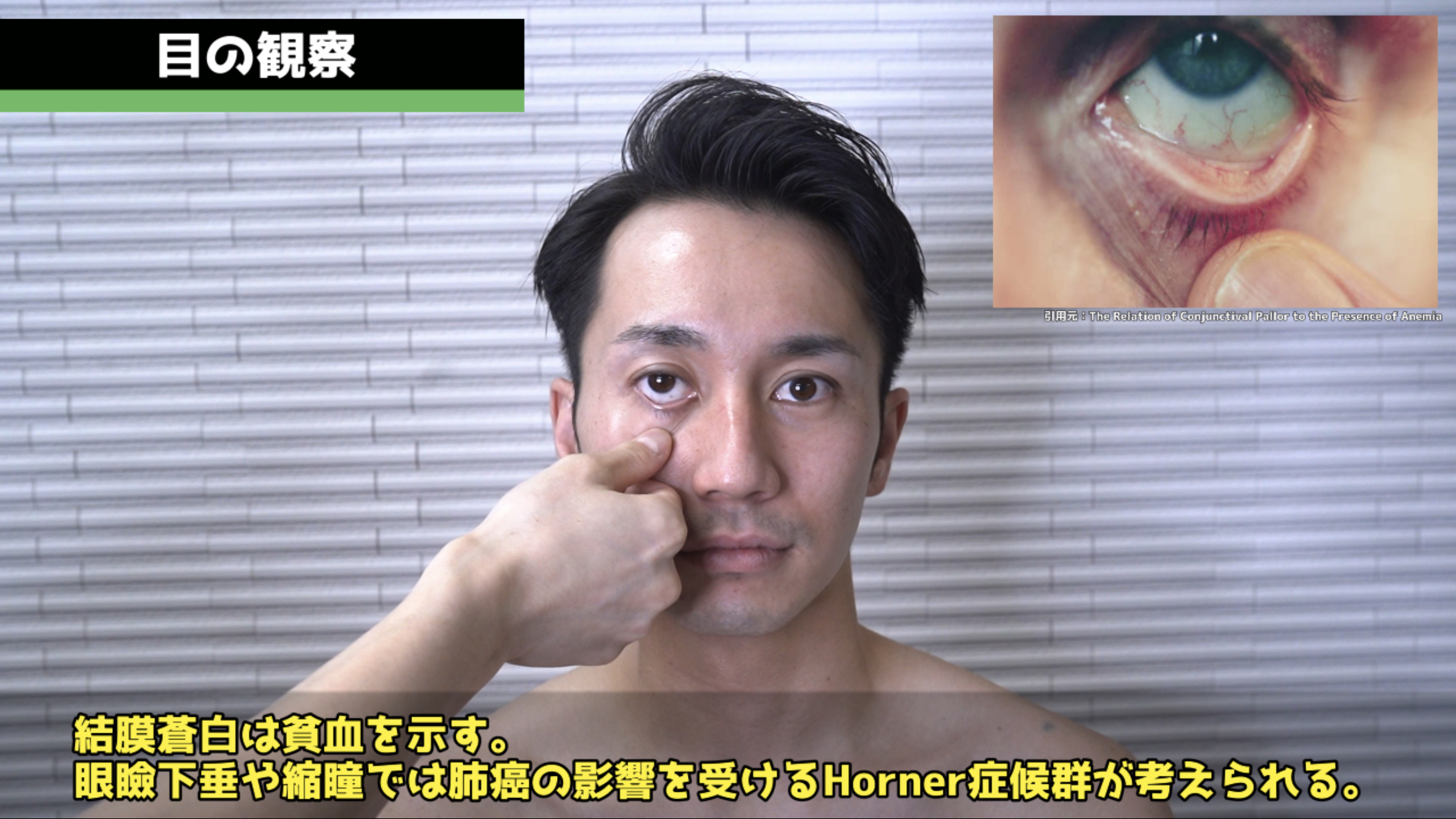

多発性顔色:多血症(COPD)およびCO2貯留(2型呼吸不全)に関連する赤ら顔を確認します。
眼(結膜・眼瞼):結膜蒼白は貧血を示唆します。眼瞼下垂・縮瞳・眼球症(Horner症候群)は、肺尖部に影響する肺癌(パンコースト腫瘍)による交感神経損傷で生じます。
口腔:中枢チアノーゼ(唇・舌の青みがかった色)は低酸素血症を示唆します。口腔カンジダ症は吸入ステロイド長期使用で起こりやすい真菌感染症です。

脳卒中後のリハビリでは、運動麻痺の回復だけでなく呼吸機能の改善も重要なターゲットです。STROKE LABでは神経系専門の視点から、呼吸機能を含めた包括的なアプローチで回復をサポートします。
胸部評価の完全手順:視診・触診・打診・聴診。
胸部の視診:胸壁の状態と変形。


胸壁の手術瘢痕:正中胸骨切除瘢痕(弁置換・CABG)、腋窩開胸瘢痕(胸腔ドレーン)、後側胸部切除瘢痕(肺葉切除・食道手術)、鎖骨下瘢痕(ペースメーカー)の有無を確認します。放射線療法関連の皮膚変化(乾燥・鱗屑・色素脱失)も見落とさないようにしましょう。
胸壁変形:非対称性(肺切除・胸部形成術)、漏斗胸(胸の沈んだ外観)、鳩胸(胸骨・肋骨の突出)、過膨張(バレルチェスト:前後径増大、喘息・COPD)を確認します。
気管偏位と胸骨距離の評価。
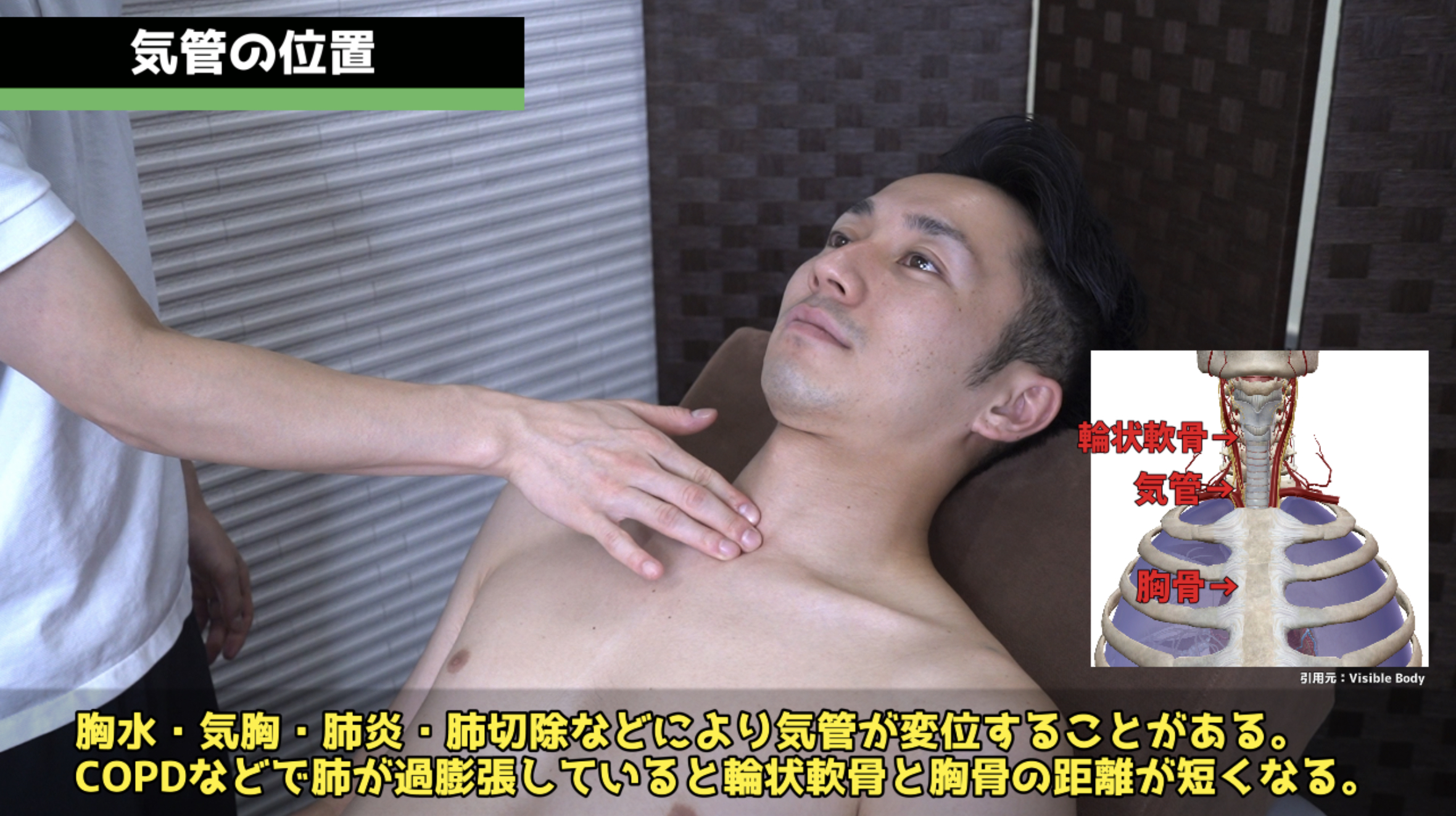
気管偏位の評価:人差し指で気管脇から両側を比較触診します。緊張性気胸・大きな胸水では健側へ、肺虚脱・肺切除では患側への偏位が生じます。評価前に「少し不快かもしれません」と説明することが重要です。
胸骨距離(輪状軟骨〜胸骨上切痕):正常は3〜4横指(指のサイズが異なる場合は患者の指で計測)。3横指未満は肺の過膨張(喘息・COPD)を示唆します。
胸部の触診:心尖拍動と胸郭拡張。


心尖拍動:健常者では第5肋間腔・鎖骨中央線に位置します。右室肥大(肺高血圧症・COPD)、大きな胸水、緊張気胸で変位します。
胸部拡張の評価:両手の親指を正中線に合わせ、深呼吸時の対称的な動きを確認します。健常者では左右対称に動きます。片側の動きが減少している場合、気胸・肺炎・胸水(同側)または肺線維症(両側性)を疑います。
触覚振盪音(Vocal Fremitus):患者に「99」と繰り返し言ってもらいながら、手の尺側縁を胸壁に当てて比較します。振動増加=組織密度増加(コンソリデーション・腫瘍)、振動減少=肺外に液体や空気(胸水・気胸)を示唆します。
胸部の打診。


打診の技術:非利き手の中指を胸壁にしっかり押し当て、利き手の中指で手首のスイング動作で叩きます。叩いた後はすぐに指を離してください(打診音への影響を防ぐため)。
| 打診音 | 意味 | 代表的疾患 |
|---|---|---|
| 共鳴音 | 正常 | 健常者 |
| 濁音 | 組織密度の増加 | コンソリデーション・腫瘍・肺葉虚脱 |
| 石質の鈍さ | 液体貯留 | 胸水(pleural effusion) |
| 鼓音(過共鳴) | 組織密度の低下 | 気胸(pneumothorax) |
打診の領域:鎖骨上領域(肺尖部)→鎖骨下領域→胸壁両側3〜4箇所→腋窩、の順で左右を比較しながら評価します。
胸部の聴診:呼吸音と副雑音。


聴診の基本:患者にリラックスして口から深くゆっくり呼吸してもらいます(長時間の深呼吸は避けること)。各位置で左右を比較し、吸気と呼気の両方を聴取します。
肺胞呼吸音:正常な呼吸音。
気管支音:荒々しい音で吸気と呼気が等しく、間に一時停止あり。コンソリデーション(肺炎)に関連します。
静かな呼吸音:その部位への空気侵入の減少を示唆(胸水・気胸)。
喘鳴(Wheeze):連続した口笛音。喘息・COPD・気管支拡張症と関連。
水泡音(Crackles):不連続で短いはじける音。肺炎・気管支拡張症・肺水腫に関連。
捻髪音(Fine crepitations):マジックテープを剥がすような音。吸気終末に聞こえる微細な音は肺線維症と関連します。

音声振盪(Vocal Resonance):患者に「99」と繰り返し言いながら聴診します。共鳴音の増加は組織密度増加(固結・腫瘍)、減少は肺外への液体や空気(胸水・気胸)を示唆します。
リンパ節触診・背面評価・浮腫評価。
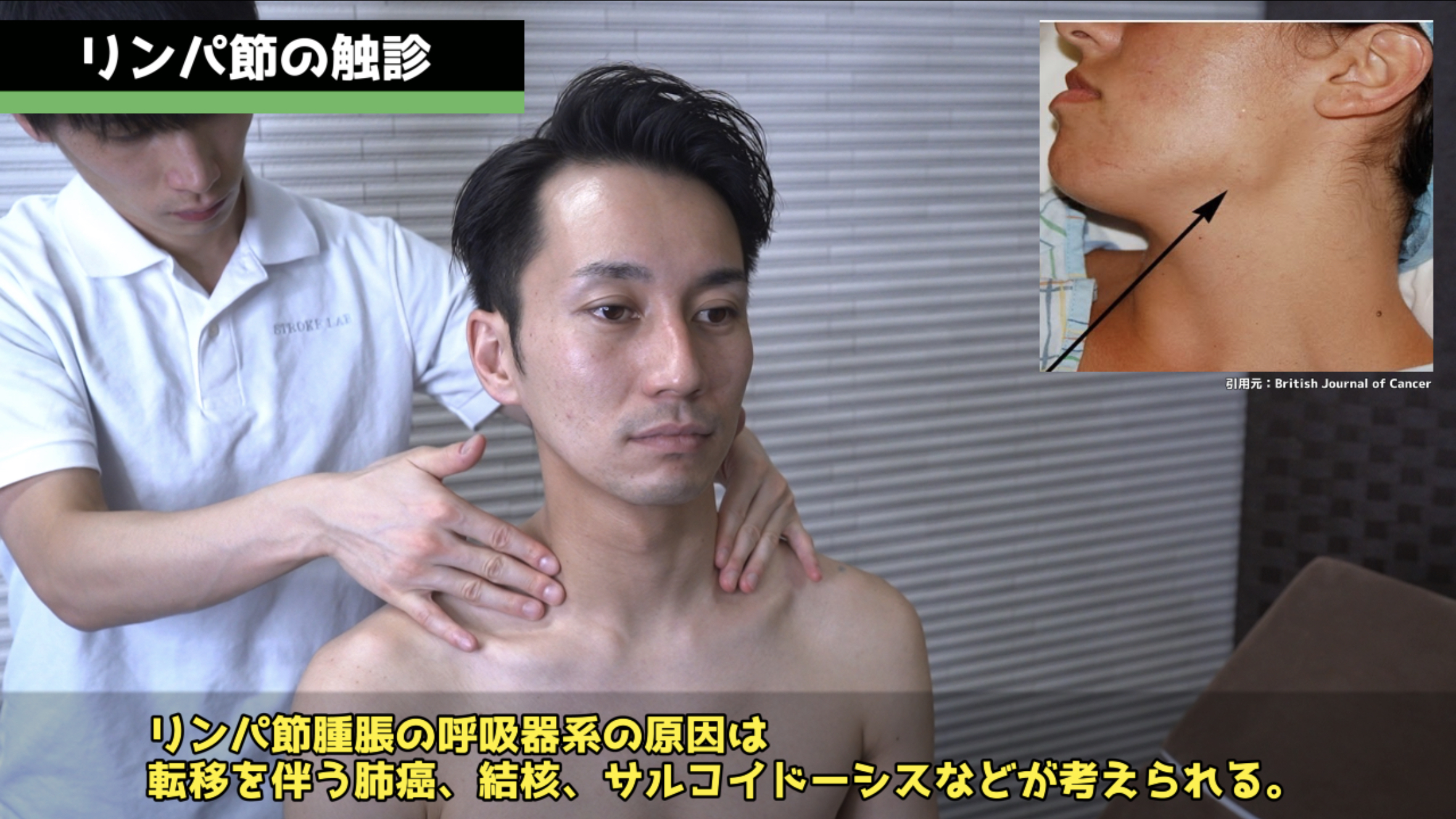
リンパ節触診:患者の後ろに立ち、示指・中指・環指で触診します。オトガイ下→顎下→耳介前後→表在/深頸リンパ節→後頸部→左鎖骨上(Virchowの結節:上部消化管悪性腫瘍と関連)の順で評価します。前頸部の評価では頸動脈の圧迫に注意してください。
胸部背面の評価:視診・胸部拡張・打診・触覚振盪音・聴診をすべて前面と同様に評価します。背面と側面は病変を見つける可能性が最も高い場所です。十分な時間を割いてください。
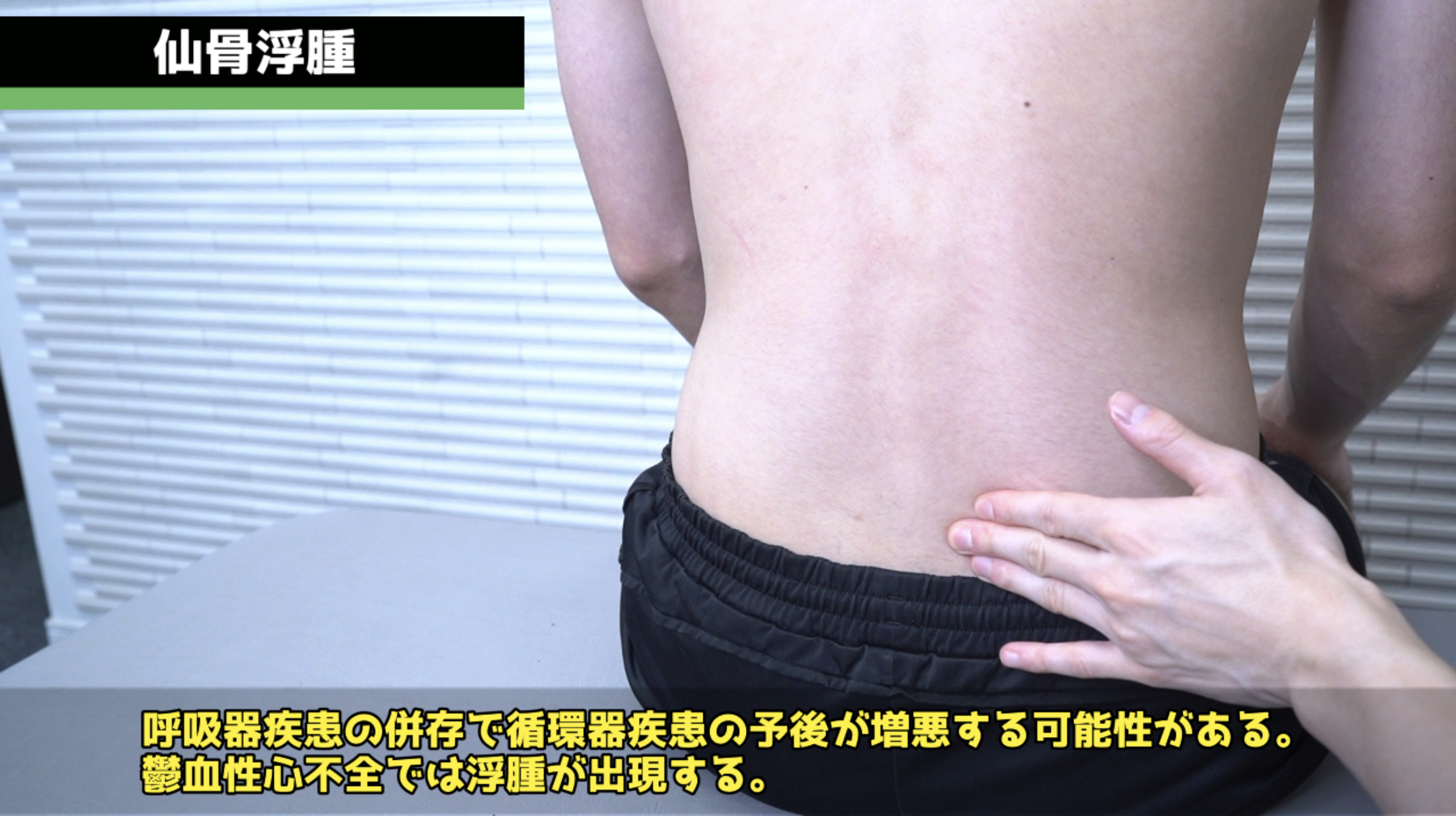
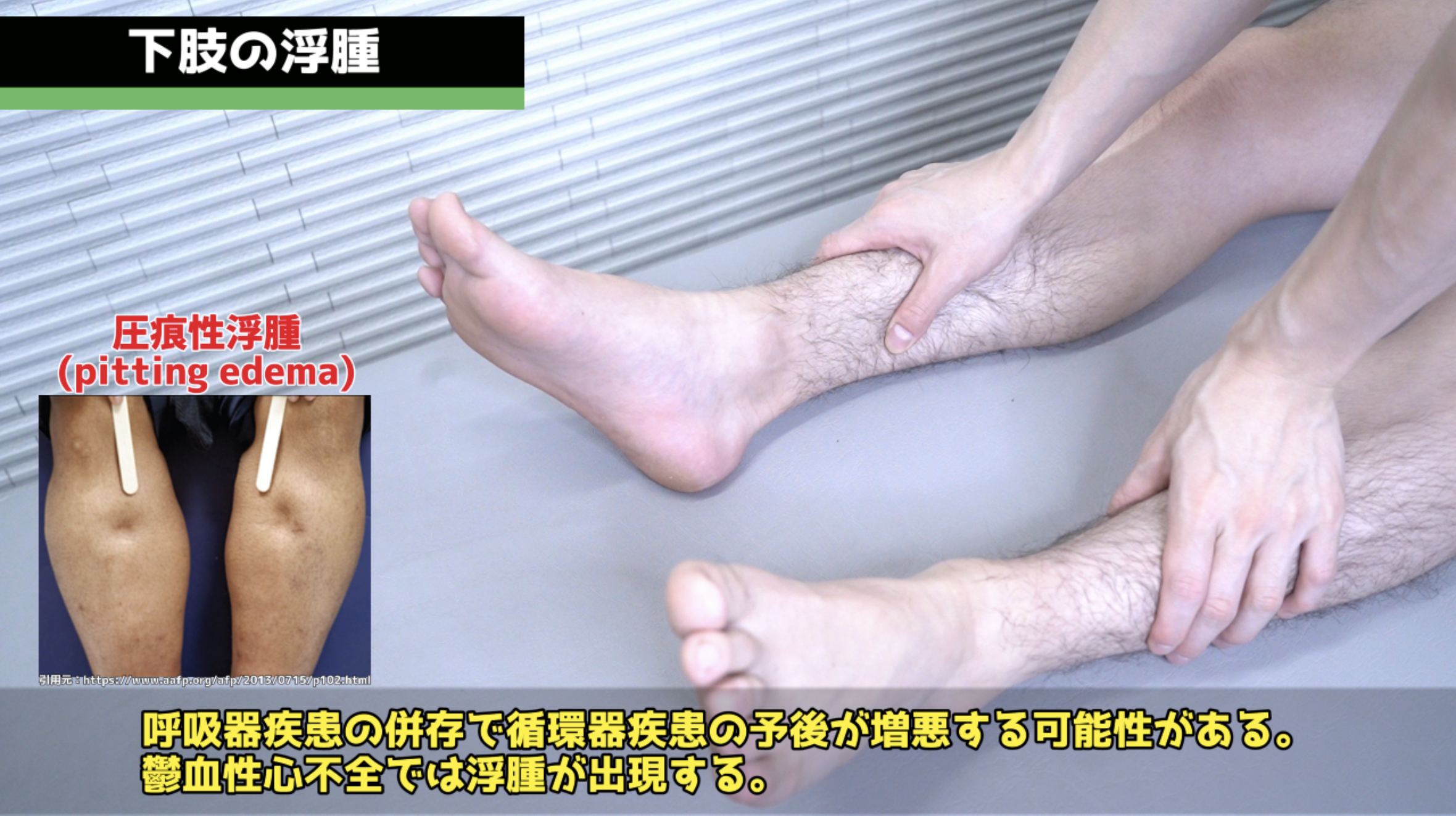
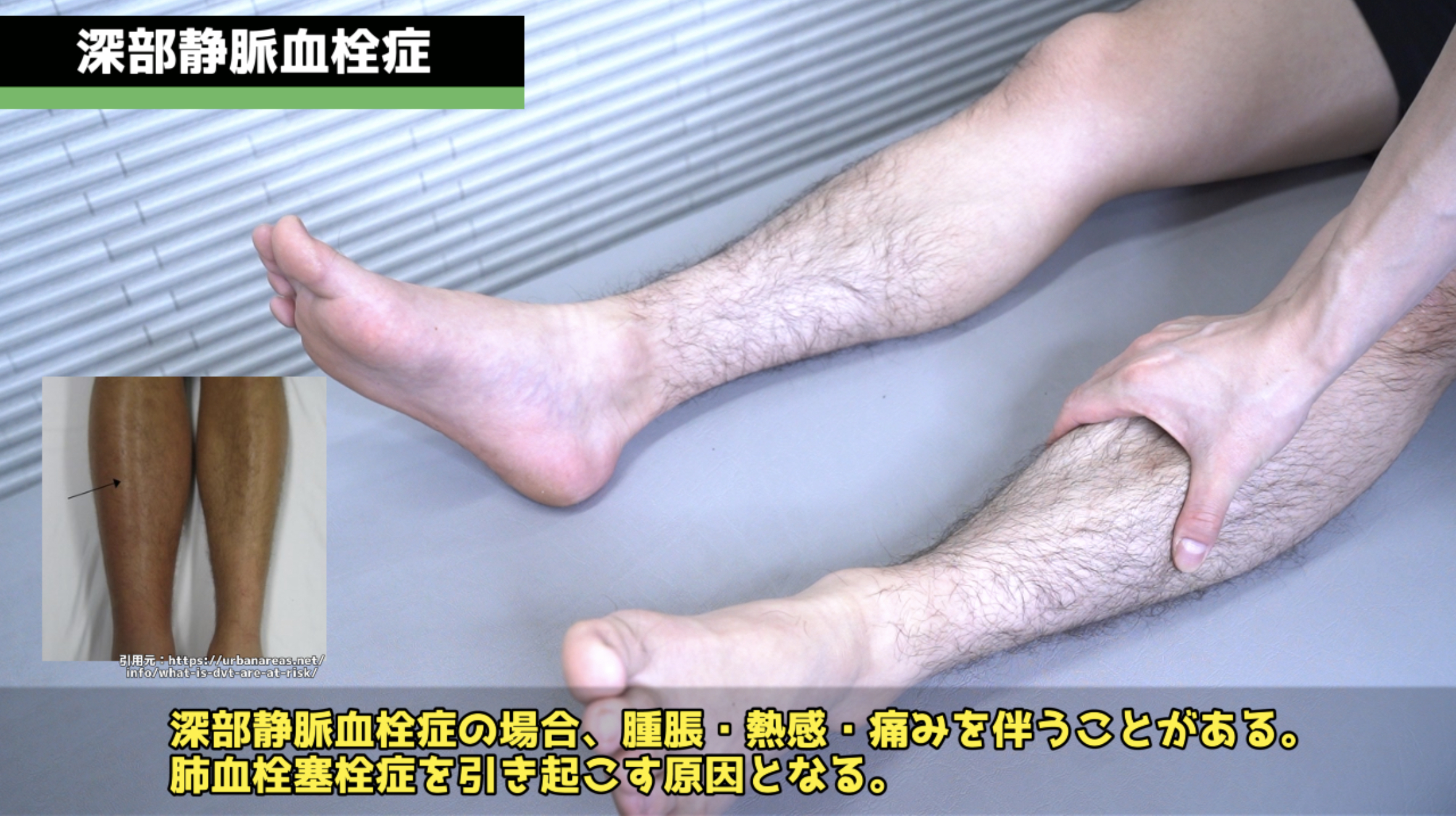
浮腫の評価:仙骨と下腿の浮腫(うっ血性心不全など)を評価します。肺塞栓症に続発する息切れがある場合は、深部静脈血栓症(腫脹・体温上昇・紅斑・表在静脈の怒張)の徴候も確認します。サルコイドーシスに関連する結節性紅斑の評価も行います。

Pitfallsと臨床判断のコツ。
呼吸評価は手順を知っていても、臨床現場では意外と落とし穴があります。先輩臨床家が実際に経験した3つのつまずきポイントを共有します。
臨床判断のコツ:先輩の声。
「視診だけで呼吸評価を終わらせると、胸水も気胸も見逃します。打診と聴診をセットで行う習慣をつけることが大切です。特に胸部背面は前面より所見が出やすいので、体位変換が可能な患者では必ず評価しましょう。」
「脳卒中後の患者さんは、息が苦しいことを自分から言えないことがあります。表情・体の前傾・呼吸補助筋の使用を観察することで、言語化できない息苦しさを拾い上げるようにしています。」
多職種連携と神経系疾患への応用。
脳卒中患者の呼吸管理は、理学療法士だけでなく多職種が連携して取り組む課題です。それぞれの職種が担う役割を理解し、情報共有を密にすることが患者の安全と回復を支えます。
多職種連携の役割分担。
| 職種 | 呼吸管理における主な役割 |
|---|---|
| PT(理学療法士) | 呼吸評価・胸郭可動域訓練・横隔膜呼吸練習・運動負荷と呼吸機能の関係評価・離床計画への統合 |
| OT(作業療法士) | ADL中の呼吸管理・上肢機能と呼吸補助筋の関係評価・更衣・入浴時の呼吸負荷調整 |
| ST(言語聴覚士) | 嚥下と呼吸の協調評価・発声・構音に関連する呼吸機能の評価・誤嚥性肺炎予防への連携 |
| 看護師 | バイタルサイン・SpO2の継続モニタリング・体位管理・吸引・排痰ケア・酸素投与管理 |
| 医師 | 胸部X線・CT・肺機能検査の評価・薬物療法・胸腔ドレナージ等の侵襲的処置の適応判断 |
| MSW(医療ソーシャルワーカー) | 在宅復帰後の在宅酸素療法(HOT)の手配・地域医療資源の調整・家族支援 |
パーキンソン病・神経筋疾患への応用。
呼吸評価の知識は脳卒中だけでなく、パーキンソン病・ALS・多発性硬化症など、神経系疾患全般に応用できます。パーキンソン病では胸郭の剛性増加と呼吸補助筋の過活動が特徴的です。ALS(筋萎縮性側索硬化症)では横隔膜を含む呼吸筋の進行性麻痺が起こり、定期的な肺活量測定が重要です。
Sutbeyaz ST et al. Clin Rehabil. 2010:亜急性期脳卒中患者に対する呼吸筋トレーニングが心肺機能と運動耐容能を有意に改善(エビデンスレベル:RCT・弱く推奨)
Pollock RD et al. Eur Respir J. 2013:慢性期脳卒中患者での呼吸筋トレーニングの有効性を示すRCT。最大吸気圧(MIP)の30〜60%負荷・週3〜5回・6〜8週間継続が推奨パラメータ(エビデンスレベル:RCT・弱く推奨)
臨床への示唆:呼吸評価→問題同定→呼吸筋トレーニング処方、という流れが治療として確立しています。評価なくして介入なし、が原則です。
よくある質問。
脳卒中患者は運動麻痺や痙縮により横隔膜・肋間筋の筋力低下と胸郭可動域制限が起こりやすく、拘束性肺機能障害を合併します。
Jung ら(2014)の研究では対象となった全脳卒中患者に拘束性肺機能障害が確認されており、リハビリ開始前に系統的な呼吸評価を行うことが強く推奨されています。
健康な成人の呼吸数は毎分12〜20回です。測定は脈拍を触診しながら(患者に気づかれないようにするため)60秒間計測します。
12回/分未満を徐呼吸(例:オピオイド過剰摂取)、20回/分以上を頻呼吸(例:急性喘息)と呼びます。不規則なリズムがある場合は必ず60秒間計測してください。
JVPは45度半臥位にて、胸骨角と内頸静脈(IJV)の拍動点の上端との間の垂直距離で評価します。健常者では3cm以下が正常値です。
JVP上昇はCOPDや間質性肺疾患による右心不全・肺高血圧症などを示唆します。外頸静脈(EJV)は参考にはなりますが、信頼性が低い点に注意が必要です。
Jung ら(2014)の研究では、脳卒中患者は主に自発呼吸中に片麻痺側の横隔膜運動が有意に減少することが示されました。
右片麻痺では両側、左片麻痺では左側の横隔膜可動域が低下します。深呼吸時の左横隔膜運動は肺活量(rho=0.86, p=0.007)および1秒量(rho=0.79, p=0.021)と強く相関します。
共鳴音は正常所見です。濁音は組織密度増加(コンソリデーション・腫瘍・肺葉虚脱)、石質の鈍さは胸水、鼓音(過共鳴)は組織密度低下(気胸)を示唆します。
評価は鎖骨上・下領域、胸壁両側3〜4箇所、腋窩を左右比較しながら系統的に行います。
ばち指は末端指骨の軟部組織腫脹と爪床の正常角度喪失が特徴です。シャムロスの窓テスト(人差し指の爪を背中合わせにする)で評価し、正常では指の間に菱形が見えますが、ばち指では消失します。
肺癌・間質性肺疾患・嚢胞性線維症・気管支拡張症と関連します。脳卒中患者でも合併疾患として存在する場合があるため、見落とさないようにしましょう。
STROKE LABのプログラム。
STROKE LABは、脳科学と徒手技術に特化した脳神経系の専門自費リハビリ施設です。脳卒中後の呼吸機能低下を含む包括的なリハビリテーションを、経験豊富なセラピストが個別に提供しています。
— 胸郭への介入を中心とした脳卒中・片麻痺のリハビリ実例です。
「脳卒中患者の評価で呼吸を後回しにしがちですが、リハビリ前のSpO2と呼吸数の確認が、安全な訓練強度設定の基礎になります。歩行練習中に息が上がりやすいと感じたら、まず呼吸評価を見直してみてください。」— PT・臨床経験15年・脳卒中専門領域
「片麻痺側の胸郭拡張が少ないと感じたら、触診で胸部拡張を左右比較してみましょう。視診だけでは気づけない左右差を触診で拾えることが多いです。所見を記録してドクターや看護師に共有する習慣をつけることが大切です。」— PT・臨床経験10年・呼吸リハビリ専門領域
諦めないでください。

脳卒中後のリハビリで大切なことは、麻痺の改善だけを目指すことではありません。呼吸が楽になれば、歩行の持久力が上がります。胸郭が動けば、体の使い方が変わります。
全体をつなげる視点こそが、脳卒中リハビリの本質だと私は考えています。
「もうよくならないかも」と諦めかけているご本人・ご家族の方へ。まずは無料相談で、現在の状態を教えてください。諦める前に、できることは必ずあります。
代表取締役 金子 唯史
参考文献。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)