【2026年版】脊髄損傷の評価「ASIA」から感覚/運動/筋力を学ぶ!!脊損後の運動機能回復と脳の組織化
脊髄損傷の評価でよく耳にする「ASIA検査」——シートを見ただけで圧倒されていませんか?
ISNCSCI(ASIA検査)は損傷レベルと重症度を国際標準で分類する唯一のツールです。
一度メカニズムを理解すれば、脊髄損傷リハビリの全体像がクリアに見えてきます。
ASIA検査(ISNCSCI)とは ― 脊髄損傷評価の世界標準
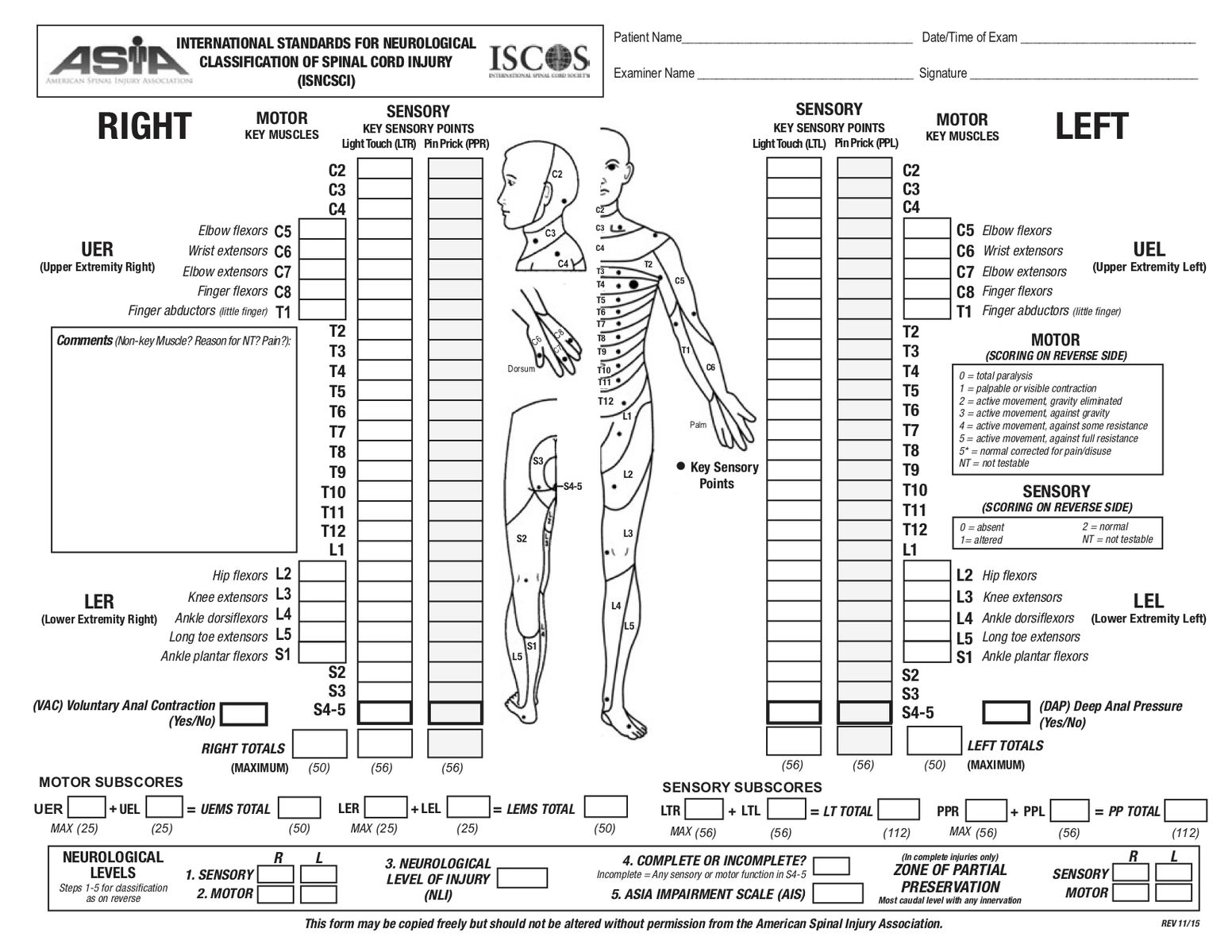
引用元:International Standards for Neurological Classification of SCI (ISNCSCI) Exam Worksheet
脊髄は中枢神経系の主要な構成要素であり、脳と全身の間で運動・感覚・自律神経の信号を伝達しています。脊髄が損傷されると、これらの信号伝達が著しく障害あるいは遮断されます。
皮膚分節(デルマトーム)と筋節(ミオトーム)を系統的に検査することで、損傷されている脊髄の高位を正確に特定できます。この系統的検査を標準化したものがISNCSCI(International Standards for Neurological Classification of Spinal Cord Injury)——通称「ASIA検査」です。
📋 ASIA検査の基本情報
開発:米国脊髄損傷協会(American Spinal Injury Association: ASIA)が開発し、国際脊髄損傷学会(ISCoS)と共に維持・改訂を続けています。最新の改訂版は2019年に出版されました。
目的:標準化された感覚・運動評価に基づき、①神経学的損傷レベル(NLI)、②損傷の完全/不完全の分類、③ASIA障害尺度(AIS)の判定を行います。
検査のタイミング:受傷後72時間以内に初回評価を実施し、その後定期的に再評価することで回復経過を追跡します。大きな外傷を受けた患者にとって不快な検査でもあるため、検査の理由と内容を事前に丁寧に説明することが不可欠です。
ASIA検査では運動検査と感覚検査の両方を実施し、左右それぞれの感覚レベル・運動レベル、神経学的損傷レベル(NLI: Neurological Level of Injury)、そして損傷が完全麻痺か不完全麻痺かを判断します。NLIとは、脊髄の運動・感覚機能の双方から、機能が残存する最下位の髄節を判定するものです。
感覚検査 ― Key Sensory Pointの系統的評価
感覚検査では、各皮膚分節(デルマトーム)に対応するKey Sensory Point(主要感覚点)において、2種類の感覚を左右両側で検査します。
検査する2つの感覚
① 表在触覚(Light Touch: LT):コットンチップアプリケーター(綿棒)を用いて軽く触れ、粗大的な触覚を評価します。
② ピン痛覚(Pin Prick: PP):検査用の安全な針を用いて、鋭い/鈍い感覚の弁別を評価します。
いずれも、患者自身の頬の感覚を正常基準として比較評価します。
3段階の採点基準
感覚スコア
0 = 無し(感覚なし)
1 = 変化あり(知覚過敏を含む知覚障害、または部分的な知覚)
2 = 正常(頬と同様の感覚)
NT = テスト不可
Key Sensory Point一覧 ― C2〜S4-5
全28の皮膚分節それぞれにKey Sensory Pointが定められています。左右各28ポイント × 2種類(LT・PP)の合計112ポイントを検査します。
| 髄節 | Key Sensory Point(検査部位) |
|---|---|
| C2 | 後頭骨隆起から1cm外側 |
| C3 | 鎖骨正中線の鎖骨上縁 |
| C4 | 肩鎖関節上 |
| C5 | 外側の肘関節のすぐ近位 |
| C6 | 母指(親指)近位骨背面 |
| C7 | 中指近位骨背面 |
| C8 | 小指近位骨背面 |
| T1 | 内側上顆の直下 |
| T2 | 腋窩の頂点 |
| T3 | 鎖骨中線と第3肋間 |
| T4 | 鎖骨中線と乳頭線上の第4肋間 |
| T5 | 鎖骨中線と第5肋間(T4とT6の中間) |
| T6 | 鎖骨中線と剣状突起レベルの第6肋間 |
| T7 | 鎖骨中線と第7肋間(剣状突起と臍の間の1/4) |
| T8 | 鎖骨中線と第8肋間(剣状突起と臍の間の1/2) |
| T9 | 鎖骨中線と第9肋間(T8とT10の中間) |
| T10 | 鎖骨中線と臍の高さの第10肋間 |
| T11 | 鎖骨中線と第11肋間(臍と鼠径靭帯の中間) |
| T12 | 鎖骨中線と鼠径靭帯 |
| L1 | T12とL2の感覚点の中間点 |
| L2 | 鼠径靭帯と大腿骨内側部の中間点を結んだ大腿部前面 |
| L3 | 膝上大腿骨内側顆 |
| L4 | 内踝 |
| L5 | 第3中足趾節関節の足背部 |
| S1 | 踵骨の外側側面 |
| S2 | 膝窩の中間点 |
| S3 | 坐骨結節または臀部下窩の上 |
| S4-S5 | 肛門周囲(粘膜接合部から1cm外側) |
💡 深部肛門感覚(DAP)について
手袋をはめ、潤滑剤を塗った人差し指で、陰部神経(pudendal nerve)S4/5の体性感覚に支配されている内肛門壁を優しく圧迫し、圧力の感覚を「ない」「ある」で評価します。この検査で再現性のある圧迫感を感じた場合、感覚的に不完全な損傷であることを意味します。
S4-5で軽い触覚やピン痛覚がすでにある場合は、Sensory Incompleteの指定が確定しているため、DAPの追加評価は必ずしも必要ではありません。
感覚レベルとスコアの決定
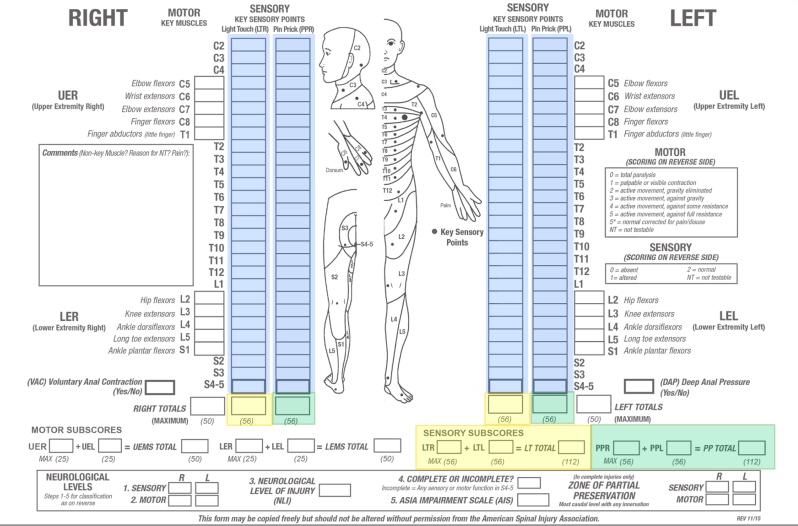
📊 感覚レベルの定義
感覚レベルとは、表在触覚とピン痛覚の両方について、最も尾側にある無傷(スコア2)の皮膚分節と定義されます。つまり、感覚が障害あるいは消失している最初の皮膚分節レベルのすぐ上に位置する無傷の皮膚分節が感覚レベルです。
感覚レベルは左右で異なる場合があるため、身体の各側について個別に決定する必要があります。
感覚スコアの計算:ピン痛覚と表在触覚に関する各皮膚分節のスコアを左右にわたって合計し、2つの要約感覚スコア(LTスコア・PPスコア)を算出します。正常な感覚を2点として、28のKey Sensory Pointの左右を合計するとLT・PPそれぞれ最大56点、合計最大112点となります。Key Sensory Pointがテスト不可能な場合は感覚スコアを計算できません。
感覚検査の動画
▲ 感覚検査の手技を動画で確認
運動検査 ― Key Muscleの系統的評価
運動検査では、C5〜T1およびL2〜S1の10対の主要筋機能(Key Muscle)を左右両側から検査します。不適切なポジショニングと安定化は代償運動につながり、正確な等級付けを妨げるため、適切な肢位の確保が前提条件です。
6段階の筋力採点基準(MMT)
運動スコア
0 = 完全麻痺(筋収縮なし)
1 = 触知可能または可視的な収縮
2 = 重力を排除した状態で全可動域の運動
3 = 重力に対して全可動域の運動
4 = 重力に対する全可動域の運動+中程度の抵抗に抗する
5 = 正常(十分な抵抗に対して全可動域の運動)
NT = テスト不可能(固定、激痛、切断、50%以上の拘縮などが原因)
各Key Muscleは頭側から尾側の順番で検査します。スコアに影響を与える痛み・痙性・拘縮を除外するため、MMTを行う前に関節を全可動域で動かすことが重要です。
Key Muscle一覧 ― 10対の主要筋機能
| 髄節 | 検査する運動 / 主要筋 |
|---|---|
| C5 | 肘関節屈曲:上腕二頭筋(肘屈曲・前腕回外) |
| C6 | 手関節背屈:長橈側手根伸筋・短橈側手根伸筋 |
| C7 | 肘関節伸展:上腕三頭筋 |
| C8 | 中指の屈曲:深指屈筋 |
| T1 | 小指の外転:小指外転筋 |
| L2 | 股関節屈曲:腸腰筋 |
| L3 | 膝関節伸展:大腿四頭筋 |
| L4 | 足関節背屈:前脛骨筋 |
| L5 | 足趾伸展:長趾伸筋 |
| S1 | 足関節底屈:腓腹筋・ヒラメ筋 |
💡 外肛門括約筋(VAC)の評価
外肛門括約筋は陰部神経(pudendal nerve)の体性運動成分S2-4によって支配されています。収縮の有無を「なし」「あり」で評価し、自発的な肛門収縮があれば運動不完全損傷であることを意味します。
検査者は、随意的な肛門収縮と、バルサルバ法でのみ生じる傾向のある反射的な肛門収縮を区別するよう注意する必要があります。
運動レベルとスコアの決定
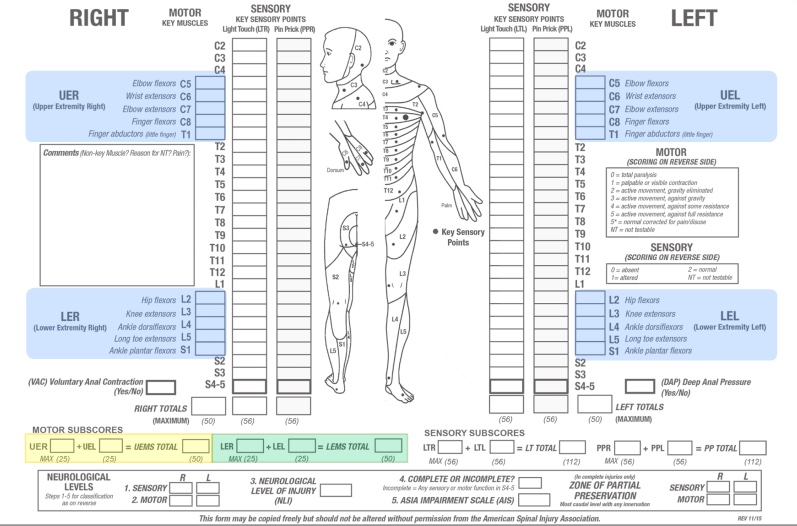
📊 運動レベルの定義
運動レベルとは、少なくともMMTグレード3以上の筋力を持つ最も尾側のKey Muscleによって定義されます。ただし、そのレベルより上のすべてのKey Muscleがグレード5(無傷)であることが条件です。
運動レベルも左右で異なる場合があるため、各側について個別に決定します。
特殊ケース:C1〜C4、T2〜L1、S2〜S5のように検査可能なKey Muscleが存在しない領域では、そのレベル以上の検査可能な運動機能が正常であれば、運動レベルは感覚レベルと同じと推定されます。例えば、感覚レベルがC4でC5のKey Muscleの筋力がグレード3未満の場合、運動レベルはC4となります。
運動スコアの計算:上肢5つのKey Muscle(C5〜T1)は各肢最大25点、左右合計上肢運動スコア最大50点。下肢5つのKey Muscle(L2〜S1)も同様に下肢運動スコア最大50点です。
以前は上下肢合計100点として計算していましたが、現在は上肢と下肢のスコアを独立して扱うことが推奨されています。これは、上肢と下肢の運動スコアを分けて検討する方が、回復の指標や臨床試験のアウトカムとしての妥当性が高いためです。
神経学的損傷レベル(NLI)の決定
神経学的損傷レベル(NLI)は、感覚と運動の両方の機能が正常に保たれている最も尾側の脊髄髄節を特定することで決定されます。
NLI決定の手順
① 右の感覚レベル、左の感覚レベルをそれぞれ決定
② 右の運動レベル、左の運動レベルをそれぞれ決定
③ 4つのレベル(右感覚・左感覚・右運動・左運動)のうち、最も頭側のセグメントをNLIとする
④ 4レベルすべてが同一であれば、そのレベルがNLI
ASIA障害尺度(AIS)― 損傷の重症度分類
脊髄損傷は、仙骨セグメント(S4-5)の温存状態に基づいて「完全損傷」か「不完全損傷」かに分類されます。この分類にはASIA Impairment Scale(AIS)が用いられ、A〜Eの5段階で障害の程度を表します。
AIS分類
- A(完全損傷):S4-S5に感覚・運動機能が保たれていない
- B(感覚不完全):NLI以下に感覚はあるがS4-S5を含む運動機能はない。NLIから3レベル以上下の運動機能が保たれていない
- C(運動不完全):NLI以下に運動機能が保たれている。NLI以下のKey Muscleの半数以上がMMTグレード3未満
- D(運動不完全):NLI以下に運動機能が保たれている。NLI以下のKey Muscleの半数以上がMMTグレード3以上
- E(正常):ISNCSCIで検査した感覚・運動機能が全区間で正常と判定。過去に障害があった場合でもAISグレードはEとなる
不完全損傷の5つの臨床分類
不完全損傷は臨床症状のパターンによって、さらに5つのタイプに分類されます。
中心性脊髄症候群
脊髄中心部の損傷。上肢(特に手)の機能障害が下肢より重度となる特徴的なパターン。高齢者の転倒+頸椎症性狭窄に多い。
ブラウン・セカール症候群
脊髄の片側損傷。損傷側の運動麻痺+深部感覚障害、反対側の温痛覚障害が特徴。比較的良好な予後。
前脊髄症候群
脊髄前方の損傷。運動機能と温痛覚が重度に障害されるが、深部感覚(位置覚・振動覚)は保持。予後は不良。
脊髄円錐症候群
脊髄の末端部(円錐部)の損傷。膀胱・直腸障害と下肢の弛緩性麻痺が主体。上位運動ニューロン徴候と下位運動ニューロン徴候が混在。
馬尾症候群
L1-2以下の脊柱管内の馬尾神経根の損傷。末梢神経損傷のため弛緩性麻痺・膀胱直腸障害・鞍型感覚障害が特徴。回復の可能性がある。
部分保存領域(ZPP)― 2019年改訂の重要変更点
部分保存領域(Zone of Partial Preservation: ZPP)は、感覚または運動レベルの尾側にある皮膚分節・筋節で部分的に神経機能が残存している範囲を指します。
📋 2019年改訂での変更点
以前のバージョンでは、ZPPは完全損傷(AIS A)のみに使用されていましたが、2019年の改訂により、AISの等級に関係なくすべてのケースに適用されるようになりました。
ZPPの範囲は、それぞれ感覚または運動機能を有する最も尾側のセグメントによって決定され、左右両方、および感覚と運動に関して記録されるべきです。
例:左の感覚レベルがC6で、C7からT1まで何らかの感覚がある場合、ワークシートの左の感覚ZPPブロックに「T1」が記録されます。
エビデンス ― 脊髄損傷後の脳再組織化と運動回復

論文情報
タイトル:Motor recovery at 6 months after admission is related to structural and functional reorganization of the spine and brain in patients with spinal cord injury.
著者:Hou J, Xiang Z, Yan R, Zhao M, Wu Y, Zhong J, Wu J (2016)
カテゴリー:脳科学・脊髄損傷
脊髄損傷者でも脳は大きく変化する
近年の脳科学研究により、脊髄損傷や切断など脳実質の損傷がなくても受傷後に脳が大きく変化することが明らかになっています。構造的には一次運動感覚野における下肢支配領域の灰白質容積の縮小(Freund et al., 2011)、機能的には手部・顔面刺激時の賦活ピーク地点の内側偏移(Henderson et al., 2011)などが報告されています。
しかし、これらの変化が実際の運動機能回復とどう関連するかは十分に検討されていませんでした。本研究では、受傷時点から6か月後のAIS改善率(Motor recovery rate)と、MRIで計測した4項目との関係を明らかにすることを目的としました。
対象と手順
対象:C6〜T12の脊髄損傷者25名を、機能回復良好群(10名)と機能回復不良群(15名)の2群に振り分け。健常者25名も計測を行い3群間で比較。
計測項目:①脊髄厚(Cross-Sectional Spinal Cord Area)、②大脳皮質厚(Cortical thickness)、③白質結合強度(DTI)、④機能的結合性(Functional Connectivity)
受傷後平均9週間の時点でMRI計測を行い、6か月後に再度AISを計測。AISが1段階以上向上した被験者を回復良好群、改善しなかった被験者を回復不良群に分類。
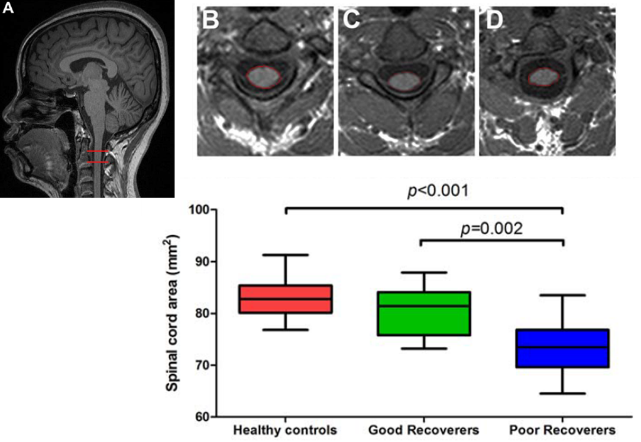
① 脊髄厚
C2レベルの断面積を比較した結果、機能回復不良群のみ有意に低値でした。
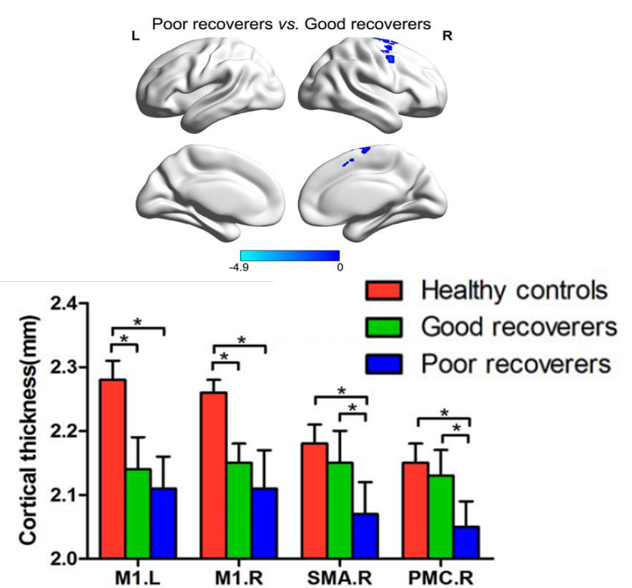
② 大脳皮質厚
M1は健常群が有意に厚く、脊髄損傷者は有意に低下。機能回復不良群はSMAやPMCにおいて特に低値でした。回復良好群と不良群の比較では、右SMA・右PMCの皮質厚が不良群で有意に低値でした。
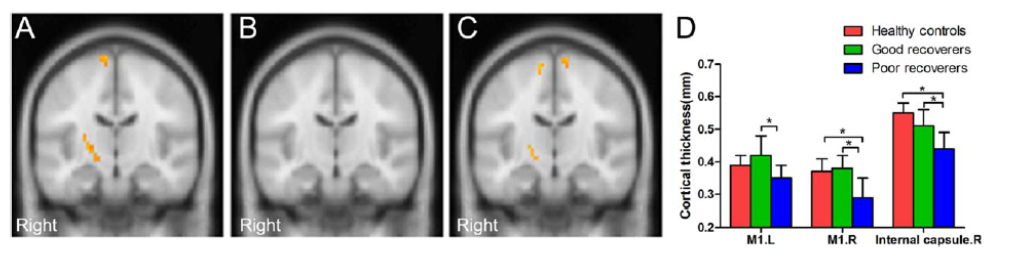
③ 白質結合強度(DTI)
一次運動野の下肢領域と右内包後脚において、回復不良群で有意なFA値の低下が認められました。
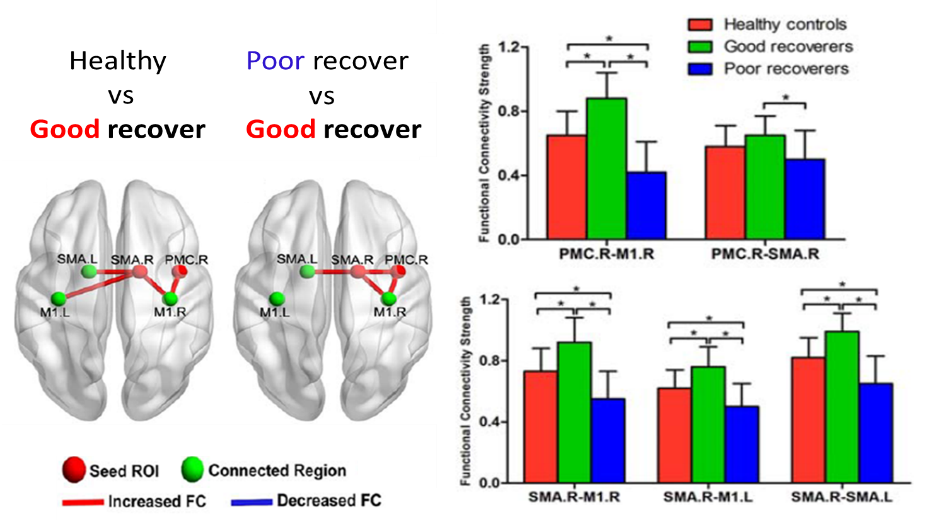
④ 機能的結合性
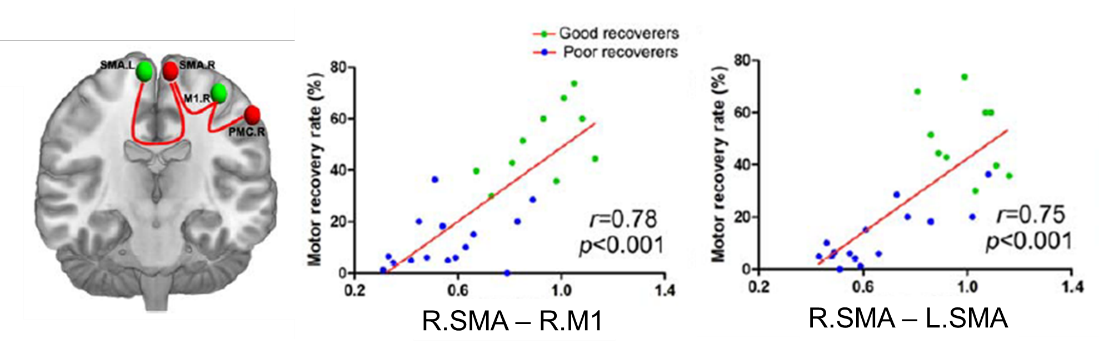
機能回復良好群では、健常者よりもM1・SMA・PMCを含む運動ネットワークにおける半球間結合性が有意に高値でした。
⑤ Motor recovery rateとの相関
Motor recovery rateと右M1のDTI値(FA)および右SMAの大脳皮質厚は強い正の相関を示しました。
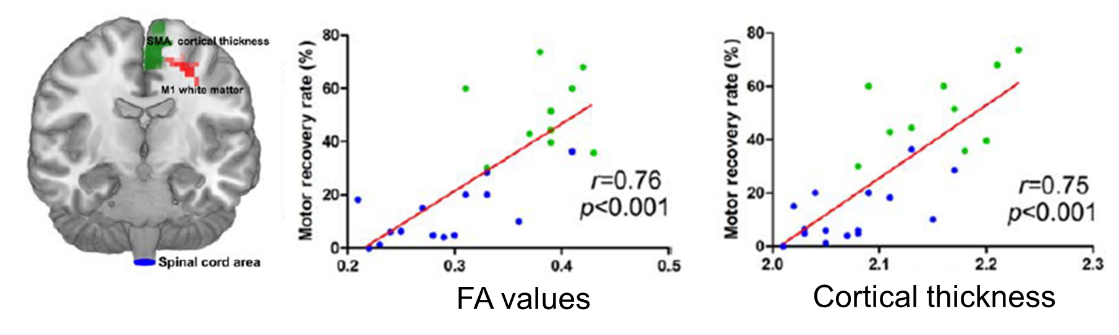
また、Motor recovery rateと右SMA-右M1間の機能的結合性、右SMA-左SMA間の機能的結合性も強い正の相関を示しました。
脊髄損傷の回復には「脳の力」が必要
Isa(2017)のレビュー論文に”The brain is needed to cure spinal cord injury.”というタイトルがつけられているように、多くの研究者が脊髄損傷者の機能回復に脳の関与が重要であることを示唆しています。
SMAは「運動の開始」に関わり脊髄への直接投射経路を形成し、PMCは「運動企画」に関わり同様に脊髄へ直接投射します。回復良好群ではこれらの経路が代償的に活性化し、機能向上に寄与したと考えられます。
臨床的には、単調な筋力トレーニングの反復だけでなく、課題指向的な要素や協調運動的な要素を取り入れ、運動関連ネットワークを十分に賦活させるメニューを組む必要性が本研究から示唆されます。
また、スポーツ科学の知見では体幹筋が持続的に安定していると上下肢のパフォーマンスが向上することが知られています。例えば上肢のプレーシングを行いながら骨盤のtiltingで体幹筋を賦活し、その状態で立ち上がりや歩行の運動を行うことで、より効率的な運動学習が促進される可能性があります。
逆に脳卒中者や高齢者では皮質脊髄路の損傷や機能低下により、間接的に一次運動野内の連関にも影響を及ぼすことが考えられます。このような脳状態を推測しながら介入できることこそが、療法士の臨床的強みと言えるでしょう。
STROKE LABの脊髄損傷リハビリ ― 脳科学の知見を活かす
上記の研究が示すように、脊髄損傷後の運動回復には脳レベルの再組織化が深く関与しています。STROKE LABは脳卒中をはじめとする脳神経疾患リハビリの専門施設として、この「脳の可塑性」を日常的に活用したリハビリを脊髄損傷にも応用しています。
ASIA評価を「数字」で終わらせず、リハビリの武器にする
- ASIA評価の結果をプログラムに直結:AISグレード・NLI・ZPPの情報をリハビリ目標設定の基盤に据え、残存機能を最大限に活用するプログラムを個別設計
- SMA・PMCを意識した運動課題の設計:研究で示されたSMAやPMCの重要性を踏まえ、課題指向型訓練・協調運動的要素・瞬間的な力発揮を組み込んだ運動療法を実施
- 定期的なASIA再評価による客観的な進捗管理:感覚スコア・運動スコアの推移を数値で可視化し、プログラムの効果を客観的に検証・修正
- 脳卒中リハビリの知見を統合:use-dependent plasticity、課題指向型訓練、感覚再教育などの手法を脊髄損傷にも応用し、回復の深度を追求

脊髄損傷のリハビリ、
「筋トレの繰り返し」で終わっていませんか?
ASIA評価で明らかになる残存機能 × 脳科学に基づくアプローチ × 生活全体を見据えたゴール設定。
脳の可塑性を活用した専門リハビリで、まだ眠っている回復の可能性を引き出しませんか。
東京・大阪で、一人ひとりの損傷レベルと回復フェーズに最適なプログラムを提供しています。
退院後のリハビリは STROKE LABへ
当施設は脳神経疾患や整形外科疾患に対するスペシャリストが皆様のお悩みを解決します。詳しくはHPメニューをご参照ください。



1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)