【2026年版】パーキンソン病のピサ症候群・カンプトコルミアとは?7つの原因とリハビリ・治療戦略を専門家が解説
パーキンソン病の患者さんで、体が横に大きく傾いていたり、前かがみで歩いたりする姿を見たことはありませんか?これらは単なる「姿勢の悪化」ではなく、ピサ症候群・カンプトコルミアという特有の姿勢変形です。本記事では、その定義・病態生理・7つの原因・歩行への影響・最新エビデンスに基づく治療戦略まで、臨床家が必要とするすべての知識を体系的に解説します。
パーキンソン病の7つの原因を動画で解説。姿勢変形の背景にある神経機構を視覚的に理解できます。
ピサ症候群(Pisa Syndrome)は、立位や歩行時に出現・悪化する体幹の側屈(10°以上)を特徴とする姿勢異常で、背臥位や他動運動で改善するものを指します。パーキンソン病患者における有病率は7.4〜10.3%と推定され、QOL・転倒リスク・ADLに重大な影響を与えます。一方、カンプトコルミア(Camptocormia)は胸腰椎の45°以上の前屈変形で、bent spine syndrome(腰曲がり症候群)とも呼ばれます。両者の病態生理は「大脳基底核の出力不均衡(中枢性)」と「傍脊柱筋のミオパチー(末梢性)」の2説に大別されますが、近年では垂直知覚障害・視空間機能変化など認知的プロセスの関与も注目されています。
- 定義(ピサ症候群):立位・歩行時に出現する体幹側屈10°以上。背臥位・他動運動で改善する可逆的変形
- 定義(カンプトコルミア):立位・歩行時に出現する胸腰椎45°以上の前屈変形。背臥位で改善
- 有病率:パーキンソン病患者の7.4〜10.3%。アジア人ではカンプトコルミアの有病率が特に高い傾向
- 重症度との関係:パーキンソン病の重症度と正の相関。カンプトコルミアを持つ患者はより進行したパーキンソン病の傾向
- 病態生理(中枢説):大脳基底核ネットワーク出力の不均衡→脊柱起立筋群の左右非対称な過活動→体幹の側屈・前屈
- 病態生理(末梢説):傍脊柱筋のミオパチー(筋原性変化)が主因。EMGで同側脊柱筋群の持続的収縮を確認
- 認知的側面:垂直方向の知覚障害・視覚空間機能の変化がピサ症候群患者の典型的特徴(近年の研究)
- 歩行への影響:歩行速度↓・ストライド長↓。ピサ症候群では股関節伸展減少(立脚中期)・膝関節屈曲減少(遊脚期)が特徴的
- 治療:レボドパ・抗コリン薬は効果乏しい。ボツリヌス毒素(BTX)+理学療法の組み合わせが有効(Frazzitta et al.)
- リハビリの核心:垂直姿勢の知覚訓練・運動学習・視覚フィードバック活用。60分の介入でも顕著な姿勢変化が可能
ピサ症候群・カンプトコルミアとは ― 定義と疫学

パーキンソン病における姿勢変形の臨床像
ピサ症候群(Pisa Syndrome)の定義
ピサ症候群(PS:Pisa Syndrome)は、立位や歩行時に出現・悪化する体幹の側屈(10°以上)を特徴とする姿勢異常です。最大の特徴は「可逆性」にあり、他動的な運動や背臥位になると改善します。名称はイタリアの「ピサの斜塔」に由来し、体が一側に傾いた外観から命名されました。
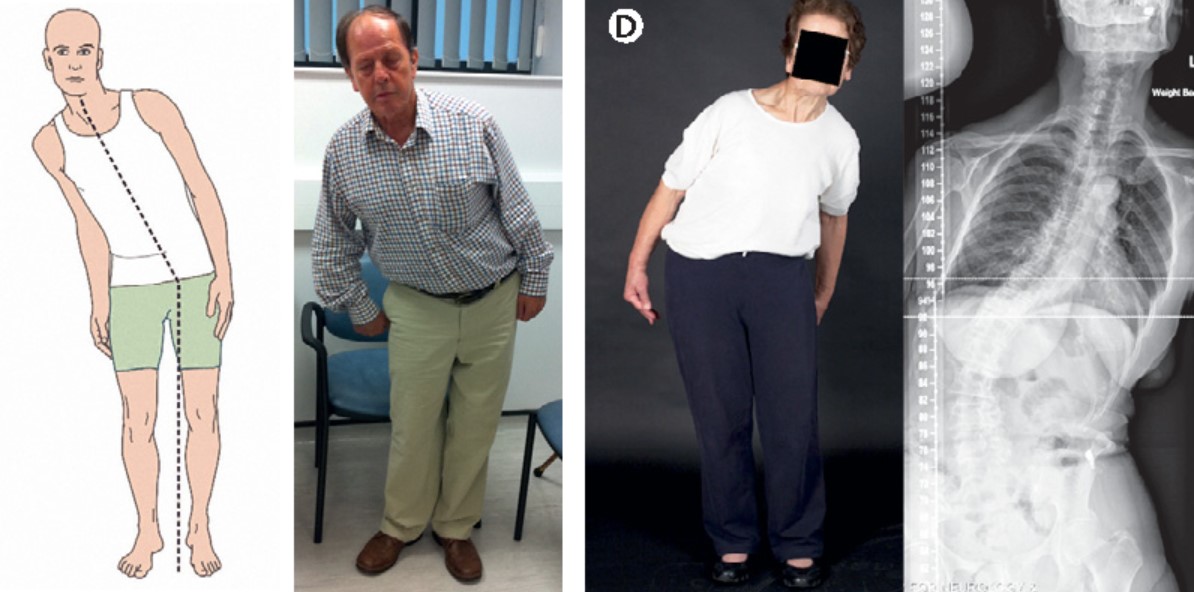
ピサ症候群の典型的な姿勢:立位で一側への体幹側屈が顕著に出現する
(立位・歩行時)
背臥位で改善
(立位・歩行時)
背臥位で改善
カンプトコルミア(Camptocormia)との関係
ピサ症候群と腰曲がり(カンプトコルミア:Camptocormia)は、どちらもbent spine syndrome(腰曲がり症候群)として分類されます。多くの研究者が、立位・歩行時に胸腰部が45°以上曲がるが、仰向けになると元に戻るという基準を用いています。
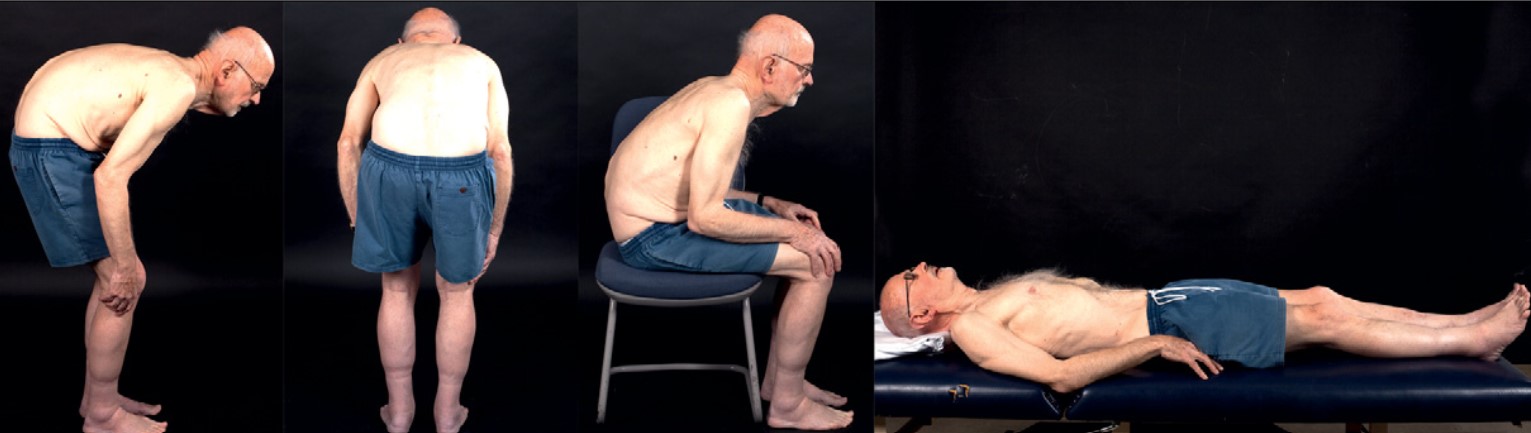
カンプトコルミアの患者例:立位では著明な前屈変形があるが、背臥位では改善する(Postural deformities in Parkinson’s disease, 2011より)
🌏 疫学的な注意点:アジア人患者の特徴とH-Yステージ
疫学調査によると、アジア人のパーキンソン病患者ではカンプトコルミアの有病率が高いことが示唆されています。これは民族間の骨格形状の遺伝的差異を反映している可能性があります。日本を含むアジア圏の臨床現場では、腰曲がりへの注意が特に重要です。
また、パーキンソン病の重症度とカンプトコルミアには正の相関関係があり、カンプトコルミアを有する患者はそうでない患者よりもパーキンソン病が進行している傾向が確認されています。進行期の患者では姿勢変形の早期発見・早期介入が転倒予防とQOL維持の鍵となります。
Hoehn-Yahr(H-Y)スケールとの関係では、ピサ症候群・カンプトコルミアはH-Y Ⅲ〜Ⅳ期以降で顕在化することが多いですが、薬剤性または若年性パーキンソン病では早期段階(H-Y Ⅱ)でも出現します。重症度進行に伴って姿勢変形の可逆性が失われていく傾向もあり、早期からのリハビリ介入が可逆性を維持する上で重要です。
病態生理の2大仮説
🧠 中枢性メカニズム説
大脳基底核ネットワーク出力の不均衡や感覚運動統合の変化が、脊柱起立筋群の左右非対称な過活動を引き起こすとする説。EMGでは同側脊柱筋群の持続的な筋収縮・屈曲・伸展両筋群の過活動が報告されています。
💪 末梢性メカニズム説
傍脊柱筋の筋原性変化(ミオパチー)を主因とする説。脊柱変形疾患の軟部組織・筋肉の変化が姿勢変形に寄与するとされます。ただし、除神経とミオパチーを検出できない症例も多く、中枢機能障害の重要性も強調されています。
🔬 注目の第3の説:認知・知覚的プロセスの関与
近年の研究では、ピサ症候群の病態生理学的メカニズムに認知的プロセスが関与していることが明らかになってきています。特に、垂直方向の知覚障害(vertical perception disorder)と視覚-空間機能の変化が、ピサ症候群患者の典型的な特徴として報告されています。これはリハビリテーションアプローチにとって重要な視点であり、姿勢の「感覚」に働きかける介入の根拠となります。
姿勢変形の7つの原因 ― 腰曲がり・ピサ症候群の成因分類
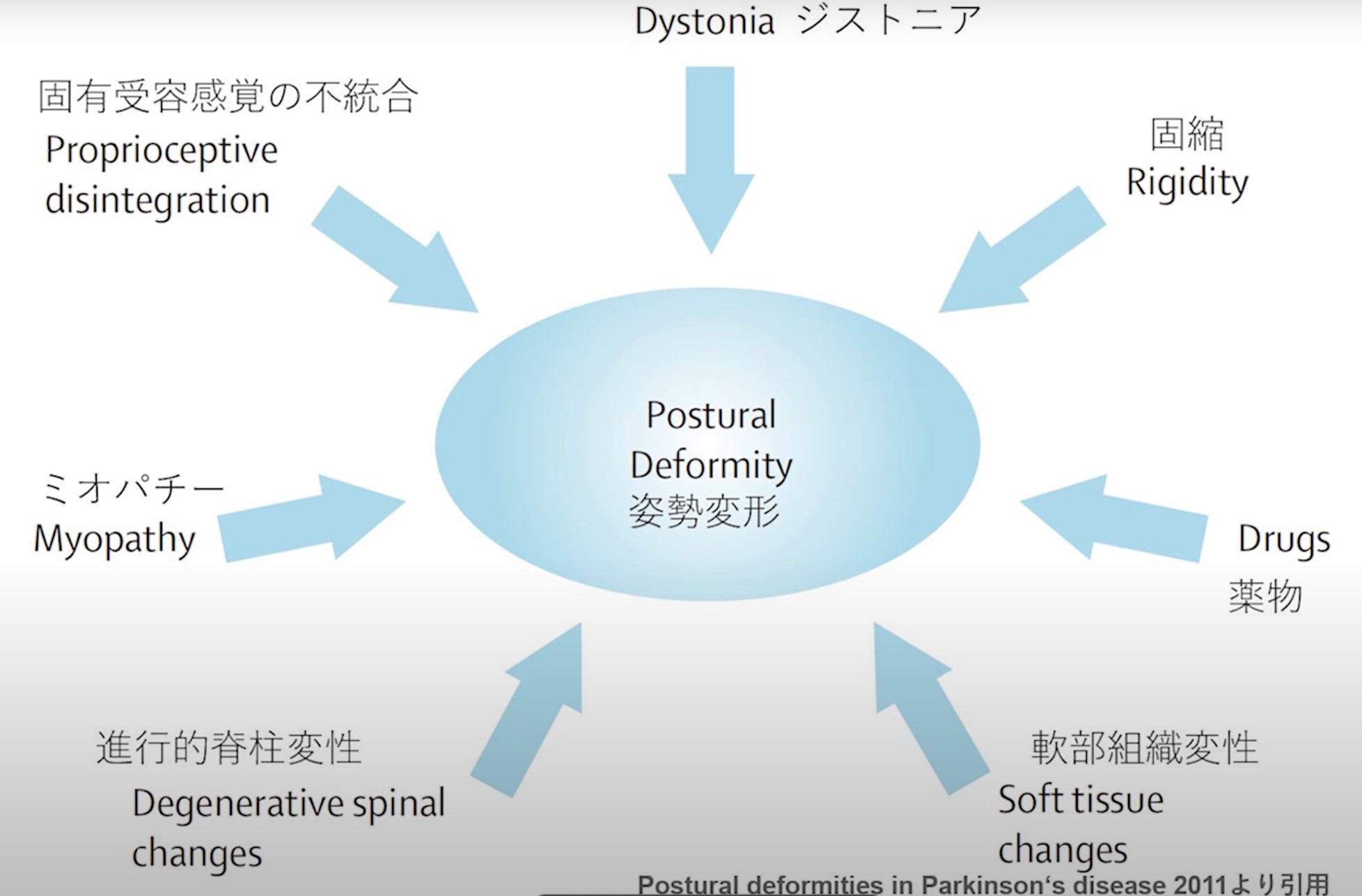
姿勢変形の7つの原因分類(Postural deformities in Parkinson’s disease, 2011より翻訳)
ジストニアについての詳細解説
脊柱ジストニア ― 腰曲がり・ピサ症候群の中核メカニズム
手足のジストニアは、若年性パーキンソン病によく見られる随伴症状です。腰曲がりやピサ症候群などの脊柱ジストニアは、後期パーキンソン病の特徴的な猫背・姿勢変形の原因と考えられています。
ある研究では、EMGにより同側の脊柱筋群の持続的な筋収縮や、屈曲・伸展両方の筋群の過活動が報告されています。また、ジストニアは遺伝性パーキンソニズムと関連している可能性もあります。
薬剤性ピサ症候群と鑑別診断
⚠️ 見落としやすい「薬剤性ピサ症候群」
🔴 薬剤性ピサ症候群:臨床家が必ず確認すべき原因薬リスト
ピサ症候群・カンプトコルミアが薬剤によって引き起こされる(または増悪する)ケースは見落とされやすく、原因薬剤を特定して中止・変更するだけで劇的に改善することがあります。パーキンソン病患者に新たな姿勢変形が出現・急性増悪した場合は、まず必ず薬剤歴を確認することが原則です。
薬剤性ピサ症候群・ジストニアの主な原因薬剤:
① ドパミン遮断薬・抗精神病薬(最多):ハロペリドール・スルピリド(胃薬として処方されることが多い)・オランザピン・クエチアピン(非定型抗精神病薬でもリスクあり)
② 制吐剤:メトクロプラミド(プリンペラン®)・ドンペリドン ※パーキンソン病患者に制吐剤として処方された際に発症する典型例
③ カルシウム拮抗薬(一部):フルナリジン・シンナリジン(日本では販売停止品もあり)
④ SSRI・抗うつ薬:一部でジストニアを惹起する報告あり
⑤ ドパミンアゴニスト(逆に引き起こす可能性):ドパミンアゴニストの減量・中止が姿勢変形を誘発するケース(「オフ期ジストニア」)
⚠️ 「オフ期ジストニア」と「オン期ジストニア」の区別
パーキンソン病の進行に伴い、レボドパの効果が不安定になる「ウェアリングオフ」現象が生じます。この際、レボドパの効果が切れた状態(オフ期)に足趾の屈曲・内反や体幹のジストニアが出現するオフ期ジストニアと、レボドパが効いている状態(オン期)に不随意運動(ジスキネジア)として出現するオン期ジストニアがあります。両者は治療方針が異なるため(オフ期→ドパミン補充調整、オン期→投与量調整・DBS)、出現タイミングの確認が重要です。
他疾患との鑑別診断表
ピサ症候群・カンプトコルミアに類似した姿勢変形は、パーキンソン病以外の疾患でも生じます。確定診断と適切な治療のために以下の鑑別が重要です。
| 疾患・病態 | 姿勢変形の特徴 | 可逆性 | 鑑別のポイント |
|---|---|---|---|
| 神経変性疾患 | |||
| パーキンソン病(PD) | 側屈(ピサ症候群)または前屈(カンプトコルミア)。立位・歩行で増悪 | ✅ あり(背臥位で改善) | 4大徴候・ドパミン反応性・DAT-SCAN |
| 多系統萎縮症(MSA) | カンプトコルミアが多い。小脳症状・自律神経障害を合併 | △ 可逆性乏しい | 著明な自律神経障害・小脳失調・早期転倒。レボドパ反応性低下 |
| 進行性核上性麻痺(PSP) | 後方への体幹傾斜(後傾型)が特徴的。ピサ症候群よりもカーン様姿勢 | ❌ 乏しい | 垂直方向の核上性眼球運動障害・早期後方転倒・”驚いた顔”様外観 |
| レビー小体型認知症(DLB) | パーキンソン様姿勢変形。認知症・幻視が先行することが多い | △ 程度による | 認知症の先行・変動する認知機能・REM睡眠行動障害 |
| 整形外科的疾患 | |||
| 特発性脊柱側弯症 | 構造的な側弯。小児期から。全身状態に関わらず持続 | ❌ なし | 背臥位でも変形が残る。Cobb角で評価。X線で椎体回旋を確認 |
| 変性側弯症(退行性) | 高齢者の椎間板変性・椎体変形による側弯。立位で増悪することあり | △ 部分的 | 背臥位でも完全消失しない。X線・MRIで器質的変化を確認 |
| 骨粗鬆症性椎体骨折 | 後弯(円背)が主体。痛みを伴うことが多い | ❌ なし | 背臥位でも変形残存。X線・MRIで骨折確認 |
| その他 | |||
| 薬剤性ジストニア | 急性発症。抗精神病薬・制吐剤服用後に急激に出現することも | ✅ 薬剤中止で改善 | 服薬歴の確認が第一。発症・増悪と薬剤変更のタイミングを照合 |
| 心因性・機能性運動障害 | 発症が突然・注意逸らしで変化・他の神経学的所見なし | ✅ 状況依存的 | Hoover徴候・診断的示唆への反応性・神経画像正常 |
臨床評価・角度測定の方法
どうやって「ピサ症候群」と診断・評価するか
📐 臨床での角度測定と評価の実際
ピサ症候群・カンプトコルミアの評価は、専用の機器がなくてもベッドサイドで実施可能です。標準的な手順は以下の通りです。
① 立位での体幹側屈角度の測定(ピサ症候群):患者を自然立位にさせ、正面から写真撮影または傾斜計(インクリノメーター)を脊柱に当てて側屈角度を計測します。10°以上の側屈があり、背臥位で改善すればピサ症候群の基準を満たします。
② 立位での体幹前屈角度の測定(カンプトコルミア):側方から写真撮影し、胸腰椎の前屈角度を計測します。45°以上の前屈があり、背臥位で改善すれば基準を満たします。
③ 可逆性の確認(最重要):背臥位で寝かせたとき、または他動的に体幹を正中位に誘導したときに変形が軽減・消失するかどうかを確認します。これが「機能的変形(ピサ症候群)」と「器質的変形(脊椎変形疾患)」の最も重要な鑑別ポイントです。
ピサ症候群の臨床評価フロー ― ベッドサイドでの確認手順
📊 使用できる評価ツールの整理
姿勢変形の定量評価:傾斜計(デジタルゴニオメーター)・スマートフォン水準器アプリ・3次元動作解析(研究レベル)・写真・動画記録(最も簡便・経時比較に有効)
QOL・機能評価との組み合わせ:UPDRS(Unified Parkinson’s Disease Rating Scale)パートIII(運動症状スコア)・PDQ-39(パーキンソン病生活の質)・Berg Balance Scale(転倒リスク)・TUG(Timed Up and Go Test)・10m歩行速度
認知・垂直知覚評価:Subjective Visual Vertical(SVV)検査 ― ライトバーを暗室で垂直に合わせる検査。ピサ症候群患者では傾いた側に合わせやすい傾向があり、垂直知覚障害の定量評価に使われます。ただし通常の臨床では専用機器が必要なため、「他動的正中位誘導時の患者の主観的感覚」で代用する方法が実践的です。
歩行への影響 ― 論文解説:ピサ症候群と前屈症の歩行動力学
ピサ症候群と前屈症の歩行動力学:ストライド長の役割と股関節の運動学
Gait dynamics in Pisa syndrome and Camptocormia: The role of stride length and hip kinematics. | Tramonti C, Gait Posture. 2017 Jun 10;57:130-135. | PubMed
📋 論文選択の背景:ストロークラボの臨床コースにてピサ症候群と基底核の障害について学び、同様の症状と歩行障害を呈する方を担当する中で本論文を精読。体幹の崩れが下肢の運動連鎖にどう影響するかを解明することで、リハビリ計画に具体的に役立てることを目指した。
🎯 研究目的
パーキンソン病における姿勢異常(ピサ症候群・前屈症)が歩行動力学・股関節・膝関節・足関節の運動学的パラメータにどのような影響を与えるかを検証する。
🔬 研究方法(4群比較)
| 群 | 対象 | n |
|---|---|---|
| Group PS | ピサ症候群を呈するパーキンソン病患者 | 10名 |
| Group CC | 前屈症(カンプトコルミア)を呈するパーキンソン病患者 | 9名 |
| Group PP | 姿勢異常を呈さないパーキンソン病患者 | 10名 |
| Group CG | 健常成人(対照群) | 10名 |
3次元動作解析装置を使用。股関節・膝関節・足関節の運動学データを収集・比較。
| 歩行パラメータ | PS群 vs CG群 | CC群 vs CG群 | PS/CC群 vs PP群 |
|---|---|---|---|
| 歩行速度 | ↓ 低下あり | ↓ 低下あり | PP群と差なし |
| ストライド長 | ↓ 低下あり | ↓ 低下あり | PP群と差なし |
| ケーデンス(歩調) | 差なし | 差なし | 差なし |
| 両脚支持期 | ↑ 延長あり | ↑ 延長あり | PP群と差なし |
| 股関節伸展(立脚中期) | ↓ 有意に減少 | 記載なし | PS群で屈曲↑ |
| 膝関節屈曲(遊脚期) | ↓ 有意に減少 | ↑ 増加(立脚期) | - |
| 足関節 | 差なし | 差なし | 差なし |
体幹変形の影響は「近位関節(股関節・膝関節)」に集中する
PS群・CC群はPP群・CG群に比べて、立脚期での股関節・膝関節の屈曲が強く、遊脚期での膝屈曲が弱いという特徴が見られました。一方、足関節の動態には各群間で差が見られなかった点は興味深い結果です。
体幹の崩れがより近位の股関節・膝関節に影響を及ぼし、遠位(足関節)には相対的に波及しないという連鎖パターンが示唆されます。特に股関節では屈曲・伸展ともに可動範囲が狭く、可動域の低下と固有受容器からの求心性情報の低下が予想されます。
👉 臨床的示唆:ピサ症候群・カンプトコルミアの歩行改善には股関節をターゲットにした介入(股関節伸展可動域訓練・抗重力伸展筋の活性化・固有受容感覚訓練)が特に効果的と考えられます。
治療戦略とリハビリアプローチ
⚠️ レボドパ・抗コリン薬による治療効果は限定的
腰曲がりやピサ症候群に対して、レボドパ・抗コリン治療においては効果が認められないという報告が多いです。薬物療法だけで姿勢変形を改善しようとするアプローチには限界があり、多角的な介入が必要です。
また、一部の研究では、異常な姿勢は活動性ジストニアだけでは完全に説明できず、疾患初期に存在するジストニアまたは固有受容感覚の運動制御の複雑な障害に起因する可能性も述べられています。
エビデンスに基づく4つの治療アプローチ
ボツリヌス毒素(BTX)注射
腹直筋・腸腰筋・または選択した脊柱筋群へのボツリヌス毒素注射は、変形の原因にジストニア要素が大きい場合に有効です。Frazzitta らは、理学療法とボツリヌス毒素(BTX)の組み合わせが重要な効果をもたらす可能性を報告しています(Frazzitta et al., 2016)。筋電図(EMG)ガイド下での注射が精度を高めます。
理学療法(PT)― 姿勢・体幹・歩行の包括的アプローチ
脊柱起立筋群の非対称性をハンドリングで調整し、適切な筋収縮の促通を行います。体幹筋の左右差を評価し、過活動筋のリリースと低活動筋の活性化を組み合わせます。歩行訓練では特に股関節伸展の回復(論文結果から)に焦点を当てた訓練計画が有効です。
垂直姿勢の知覚訓練(感覚再教育)
ピサ症候群患者には垂直方向の知覚障害が存在するため、「真っ直ぐ立っているつもり」でも実際には傾いていることがあります。鏡・ビデオフィードバック・バイオフィードバック装置を使用して、視覚と体性感覚の認識のずれを修正する訓練が重要です。患者自身に介入前後の映像を確認させることで、客観的な身体図式の修正を促します。
運動学習と生活習慣の見直し
抗重力活動場面で再び身体が曲がらないよう運動学習を積み重ねます。日常生活の中で正しい姿勢を維持する「習慣化」が長期的な改善の鍵となります。注意の向け方・課題難易度の段階化・環境設定(手すり・椅子の高さなど)も含めた包括的な生活習慣の見直しが重要です。
| 主な原因・病態 | 推奨される第一選択治療 | 補助的アプローチ | エビデンス |
|---|---|---|---|
| ジストニア要素が強い場合(EMGで筋収縮を確認) | |||
| ジストニア主体(EMG陽性・局所的な筋収縮) | ボツリヌス毒素(BTX)注射 | PT(体幹筋再教育・歩行訓練) | Bonanni et al. 2007 Frazzitta et al. 2016 |
| 脊柱起立筋の非対称な過活動 | ハンドリング+筋活動調整(PT) | BTX(選択筋群)・感覚再教育 | Tramonti et al. 2017 |
| 中枢性・認知・知覚要因が強い場合 | |||
| 垂直知覚障害・視空間機能変化 | 感覚再教育・視覚フィードバック訓練 | バイオフィードバック・鏡・ビデオ確認 | Tassorelli et al. 2012 Tinazzi et al. 2015 |
| 固有受容感覚の運動制御障害(オフ期ジストニア) | レボドパ調整・ドパミンアゴニスト最適化 | 固有受容感覚訓練・運動学習 | 主治医と連携 |
| 脊椎変性疾患が合併する場合 | |||
| 変形性脊椎症・骨粗鬆症の合併 | 整形外科的管理(薬物・コルセット) | PT(保護された環境での訓練) | 個別対応 |
| 薬剤性・進行期の場合 | |||
| 薬剤性(ドパミン遮断薬・制吐剤) | 原因薬剤の中止・変更(主治医対応) | 中止後もPT・BTXで残存変形を管理 | 薬剤歴確認が最優先 |
| 進行期PD・薬物療法の効果が乏しい場合 | DBS(深部脳刺激療法)の適応検討 | DBSでオフ期ジストニア由来の変形が改善する可能性 | Yamada et al. 2013ほか |
DBS(深部脳刺激療法)とピサ症候群
視床下核DBS(STN-DBS)はピサ症候群に有効か?
視床下核への深部脳刺激療法(STN-DBS)は、特にオフ期ジストニアに起因するピサ症候群・カンプトコルミアには有効性が報告されています(Yamada et al. 2013、Fasano et al. 2012)。DBSによりドパミン作動性神経回路の安定化と「オン期」の延長が達成されることで、ジストニア由来の姿勢変形が軽減するメカニズムが考えられています。
ただし、すべてのケースに有効なわけではありません。ミオパチー(末梢性)や脊椎変性疾患が主因の場合はDBSでも改善が見込めないため、術前評価で原因を特定することが重要です。DBSの適応判断は神経内科・脳神経外科との多職種チームで行います。
参考:STN-DBSの一般的なパーキンソン病への適応基準 ― ①レボドパ反応性が良好 ②ウェアリングオフが著明 ③認知症を伴わない ④H-Y Ⅱ〜Ⅳ期。ピサ症候群の改善はあくまで副次的な効果として期待されるものです。
STROKE LABの臨床実践 ― 60分で変わる姿勢変形
STROKE LABでは、ピサ症候群・カンプトコルミアを「数値上の姿勢変形」ではなく、「なぜその筋が非対称に活動しているのか」「患者は自分の垂直をどこだと認識しているのか」という視点から評価・介入します。
ピサ症候群への介入動画:60分のリハビリで姿勢に大きな変化が生じています
60分の介入による姿勢変化の実例
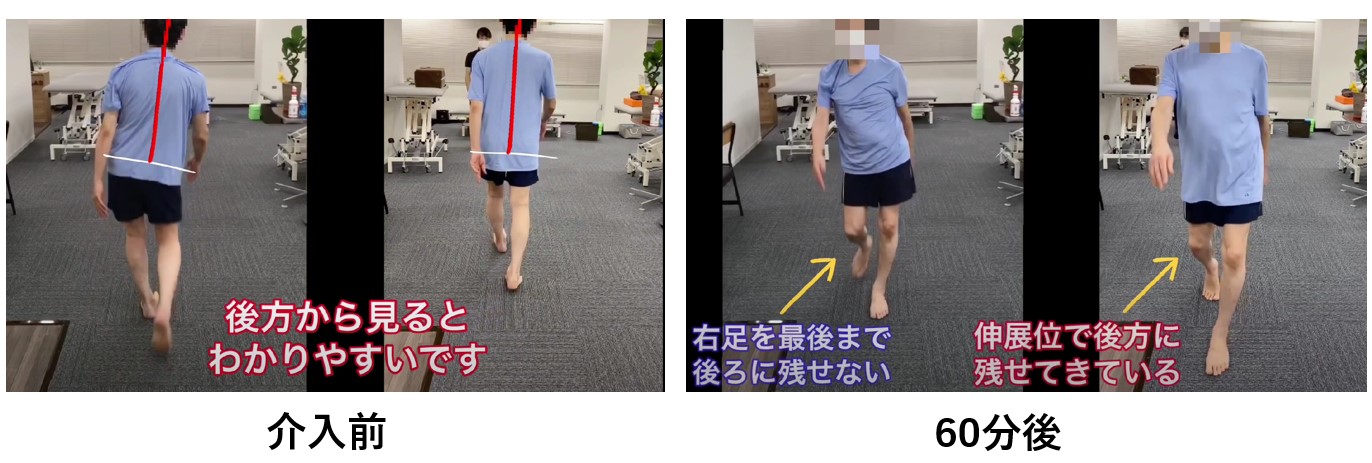
60分での姿勢変化:介入前後の比較
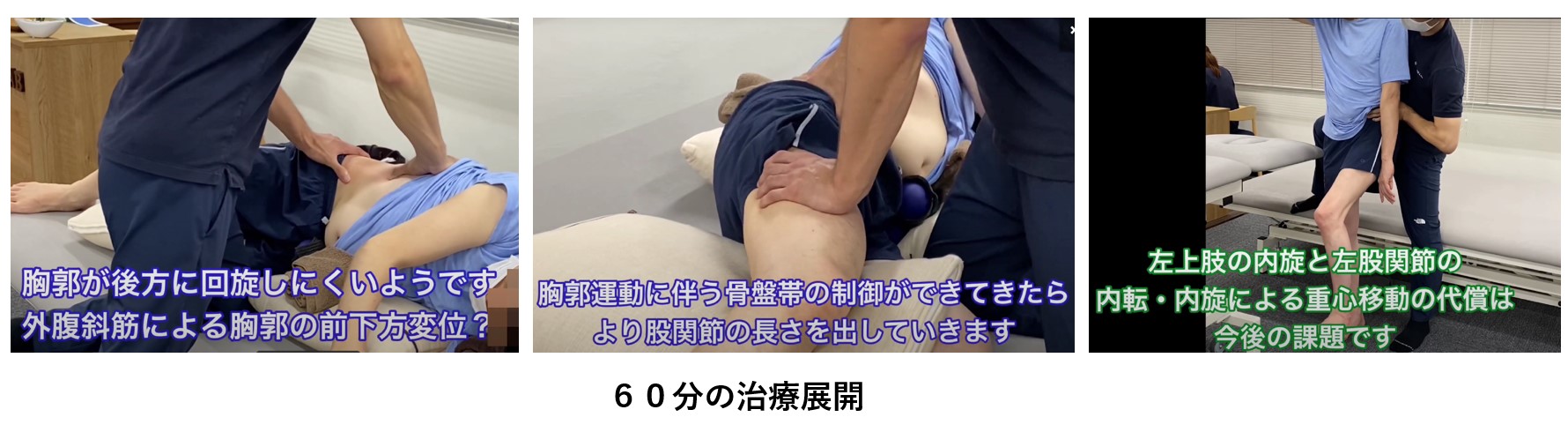
リハビリ介入の一部:脊柱起立筋群の非対称性をハンドリングで調整
💡 STROKE LABの介入アプローチ(上記症例の場合)
① 脊柱起立筋群の非対称性調整:ハンドリングを通じて過活動筋のリリースと低活動筋への適切な筋収縮促通を行います。筋の左右差を触診で評価し、優先すべき介入側を決定します。
② 垂直姿勢の知覚訓練:立位場面で「真っ直ぐ」の感覚を再学習してもらいます。患者が「真っ直ぐ」と感じているつもりでも実際は傾いている場合、視覚フィードバック(鏡・ビデオ)で客観的な修正を促します。
③ 抗重力活動での運動学習:立位・歩行場面で姿勢が崩れないよう、注意の配分・筋の使い方・重心移動パターンを繰り返し練習します。「無意識にできる」レベルまでの自動化を目指します。
④ 介入前後のビデオ確認:患者自身に映像を見せることで、視覚と体性感覚の認識のずれを減らします。「ここまで変わった」という客観的証拠がモチベーションの維持にも有効です。
ピサ症候群患者の多くは、傾いた姿勢を「真っ直ぐ」と感じています(垂直知覚の障害)。このため、単に「真っ直ぐ立ってください」という指示だけでは改善しません。視覚・前庭感覚・体性感覚の三者が矛盾しているとき、脳はどれを信頼するか混乱します。STROKE LABでは複数の感覚モダリティを統合的に活用して、「傾いていることに気づく力」から再教育します。
パーキンソン病リハビリに役立つ解説動画
パーキンソン病の運動学習・リハビリ戦略について解説します。
患者さんの声
体が斜めに傾いていると言われても、自分では真っ直ぐ立っているつもりでした。STROKE LABで動画を見せてもらって初めて「こんなに傾いていたのか」とわかりました。介入後の動画との差を見て、本当に驚きました。少しずつ「真っ直ぐの感覚」が分かるようになってきています。
70代男性・パーキンソン病(H-Y Ⅲ)・ピサ症候群
以前の病院では「体が曲がっているのはパーキンソン病だから仕方ない」と言われていました。でも、ここでは「なぜ曲がっているのか」を丁寧に分析してから、具体的な治療をしてもらえます。60分のセッションで姿勢が変わるのを自分でも感じられるようになりました。
60代女性・パーキンソン病(H-Y Ⅱ)・腰曲がり(カンプトコルミア)
よくある質問(FAQ)
ピサ症候群と通常の側弯症(脊柱側弯症)は何が違いますか?
臨床では「背臥位で寝かせたときに側弯が消える・軽減する」かどうかを確認することがピサ症候群の重要な鑑別ポイントとなります。消えない場合は器質的な脊椎変形疾患(変形性脊椎症・椎間板変性など)の合併を考慮します。
パーキンソン病の薬(レボドパ)を増やせば姿勢は改善しますか?
ただし、一部の薬剤性ジストニア(抗精神病薬・制吐剤による)が原因の場合は、原因薬剤の中止または変更で改善することがあります。必ず主治医に薬歴を確認してもらうことが重要です。
現時点では、ボツリヌス毒素注射+理学療法の組み合わせが最も有効性のあるアプローチとして推奨されています。
ピサ症候群のリハビリは何回くらいで効果が出ますか?
目安として、集中的な介入(週2〜3回)を1〜3ヶ月継続することで、日常生活場面での姿勢の安定が見込まれます。重要なのは、リハビリで学んだ「真っ直ぐの感覚」をご自宅でも意識し続けることです。ジストニア要素が強い場合はボツリヌス毒素の効果が出てからリハビリを集中的に行うと相乗効果が期待できます。
ピサ症候群は転倒リスクを高めますか?
転倒予防の観点から、①転倒リスク評価(TUG・Berg Balance Scale)②環境整備(手すり・廊下の段差解消)③適切な歩行補助具の選択④介護者への介助方法指導 を組み合わせることが推奨されます。
コルセット・体幹装具は効果がありますか?
一般的なパーキンソン病リハビリテーションの原則として、「装具療法はあくまで補助的な位置づけとし、積極的なリハビリテーション(PT・OT)を並行させる」ことが推奨されています。装具を使用する際は、①どの目的で使うか(疼痛軽減・疲労予防・転倒防止)②使用時間を限定する③装具依存を防ぐため並行してリハビリを継続する ――の3点を意識してください。
コルセットだけで姿勢変形の根本的な改善は期待できないため、感覚再教育・運動学習を含む積極的なリハビリとの組み合わせが最も合理的なアプローチです。
DBSを受ければピサ症候群は治りますか?
ただし、すべての姿勢変形がDBSで改善するわけではありません。主な原因がミオパチー(末梢性・筋原性変化)や器質的な脊椎変形疾患の場合は、DBSでも改善が見込みにくいとされています。DBSの適応判断は神経内科・脳神経外科・リハビリテーション科の多職種チームで原因を精査した上で行われます。
DBSは外科的治療であり、適応基準(レボドパ反応性・認知機能・全身状態など)を満たした場合に検討されます。まずは主治医の神経内科医にご相談ください。
MSAやPSPでもピサ症候群のような姿勢変形が起きますか?
進行性核上性麻痺(PSP)では、特徴的な「後方への体幹傾斜」と垂直方向の眼球運動障害(核上性眼球運動障害)が組み合わさった特有の姿勢が見られます。早期から後方への転倒が多い点もパーキンソン病との鑑別ポイントです。
これらのパーキンソニズムの鑑別は治療方針の決定に直結するため、姿勢変形を見たときに「本当にパーキンソン病か」を常に意識することが重要です。専門的な評価が必要な場合は神経内科専門医への相談を推奨します。
参考文献
- 1) Doherty KM, van de Warrenburg BP, Peralta MC, et al. Postural deformities in Parkinson’s disease. Lancet Neurol. 2011;10(6):538-549. リンク
- 2) Tramonti C, Schirinzi E, Carboncini MC, et al. Gait dynamics in Pisa syndrome and Camptocormia: The role of stride length and hip kinematics. Gait Posture. 2017;57:130-135. PubMed
- 3) Tassorelli C, Furnari A, Buscone S, et al. Pisa syndrome in Parkinson’s disease: clinical, electromyographic, and radiological characterization. Mov Disord. 2012;27(2):227-235.
- 4) Bonanni L, Thomas A, Varanese S, et al. Botulinum toxin treatment of lateral axial dystonia in Parkinsonism. Mov Disord. 2007;22(14):2097-2103.
- 5) Frazzitta G, Balbi P, Maestri R, et al. Rehabilitation treatment of gait in patients with Parkinson’s disease with freezing: a comparison between two physical therapy protocols using visual and auditory cues with or without treadmill training. Mov Disord. 2009;24(8):1139-1143. / Frazzitta G et al. The contribution of physical therapy in rehabilitation of abnormal posture. NeuroRehabilitation. 2016;38(1):55–61.
- 6) Tinazzi M, Fasano A, Geroin C, et al. Pisa syndrome in Parkinson disease: an observational multicenter Italian study. Neurology. 2015;85(19):1686-1695. 【Subjective Visual Vertical障害とピサ症候群の関連】
- 7) Fasano A, Aquino CC, Krauss JK, et al. Axial disability and deep brain stimulation in patients with Parkinson disease. Nat Rev Neurol. 2015;11(2):98-110.
- 8) Yamada K, Hamasaki T, Kuratsu JI. Camptocormia worsened by subthalamic nucleus stimulation. Mov Disord. 2006;21(5):731-733. / Yamada K. DBS outcomes in postural deformities in PD. 2013 (複数論文).
- 9) Baik JS, Kim JY, Park JH, et al. Scoliosis in patients with Parkinson’s disease. J Clin Neurol. 2009;5(2):91-94.
- 10) Jankovic J. Parkinson’s disease: clinical features and diagnosis. J Neurol Neurosurg Psychiatry. 2008;79(4):368-376.
- 11) 日本神経学会. パーキンソン病診療ガイドライン2018. 医学書院.
「なぜ傾くのか」を特定し、
「どう改善するか」を設計する。
ピサ症候群・カンプトコルミアをはじめとするパーキンソン病の姿勢変形に、
神経系特化セラピストが科学的根拠に基づいたリハビリで向き合います。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)