【2026年版】視床内側膝状体の役割とは?:聴覚障害の評価とリハビリについて解説!
視床内側膝状体(MGN)の損傷は、なぜ聴覚障害を見落とされるのか。
脳卒中後、患者が「呼ばれても反応できない」「テレビの音が混ざる」と訴えても、急性期リハでは見過ごされがちです。この記事では、聴覚の中継核であるMGN(内側膝状体:Medial Geniculate Nucleus)の解剖・病態・評価・介入を、新人臨床家の目線で体系的に解説します。
— MGNの解剖学的位置・聴覚経路・臨床的意義を動画で解説。「リハビリテーションのための臨床脳科学シリーズ」より。
要点5項目。
臨床現場でこう出会う。
運動機能は改善しているのに「音の世界」が変わってしまった。
発症後3週間。歩行は自立に近づいているが、本人から「後ろから呼ばれても、どこから声がしたのかわからない」「テレビの音が全部混ざって聞こえる」という訴えがある。
初期評価では失語もなく、言語指示には従える。しかし騒がしい病棟では スタッフの声かけへの反応が遅れる 場面が繰り返されていた。これはMGN損傷による中枢性聴覚障害の典型像です。
リハビリ場面では、患者が「聞こえているはずなのに反応できない」という状況に遭遇することがあります。これは末梢性難聴(内耳・蝸牛の障害)とは異なる、中枢性の聴覚処理障害です。
視床の後部に位置するMGNが損傷されると、「音は届いているが、どこから何が聞こえているか処理できない」という特有の症状が生じます。新人臨床家が最初に難しいと感じるのは、「運動麻痺がないのに日常生活が不自由」という患者の訴えを、脳内の聴覚回路と結びつけることです。
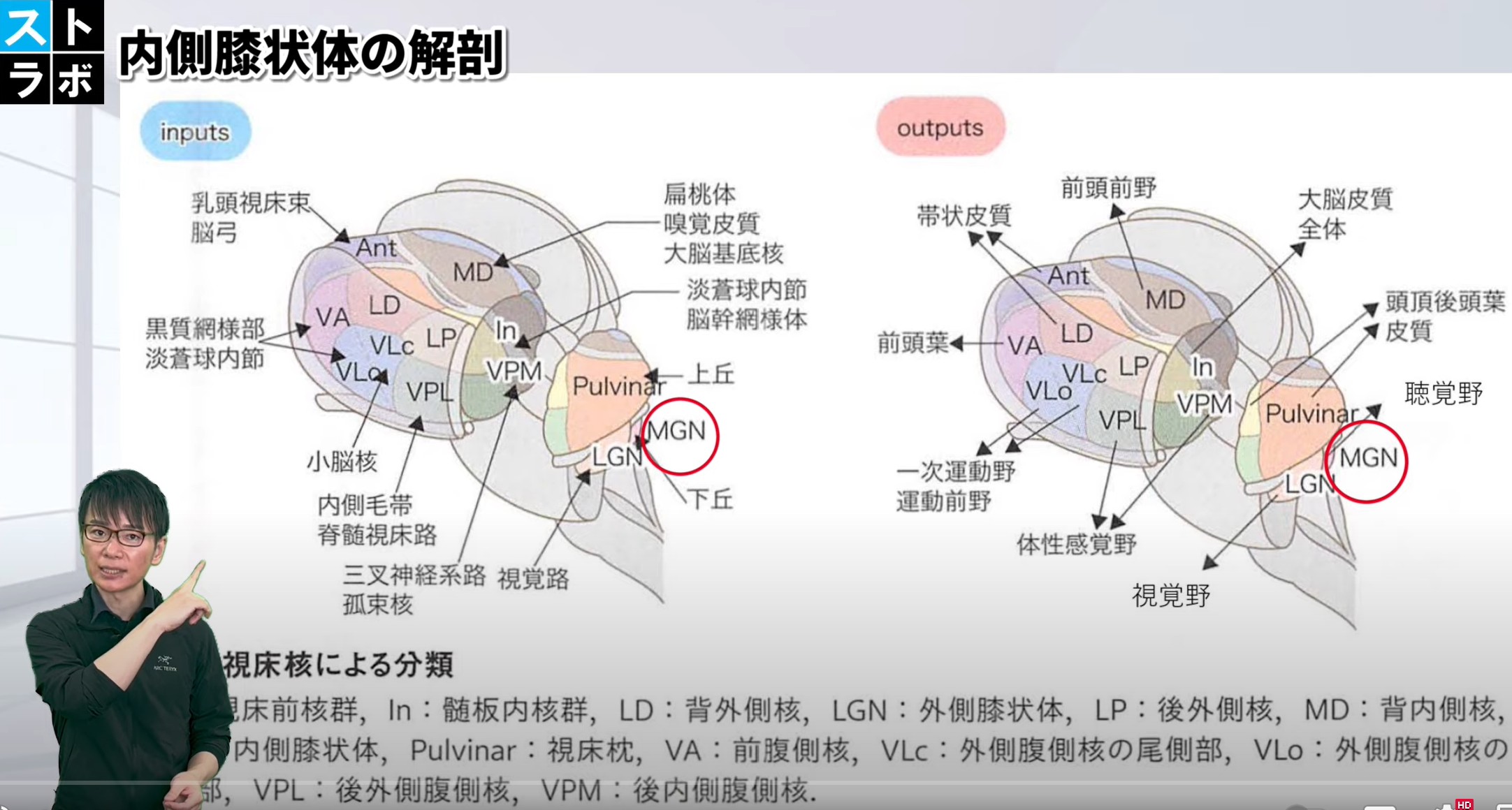
MGNは視床後部・LGN後方に位置する。内包後脚のすぐ内側・後方がランドマーク。
MGNの定義と解剖学的位置。
MGN(内側膝状体:Medial Geniculate Nucleus)は、視床の一部で聴覚情報の中継を担う核群です。視床の腹側後方に位置し、外側膝状体(LGN:視覚の中継核)の後方・側方に隣接します。
位置:視床の腹側後方。LGNの後方・側方に位置し、内包後脚(posterior limb of internal capsule)の内側・後方に接する。画像上では左右対称性を基準に観察すると見つけやすい。
血液供給:後大脳動脈(PCA)の枝である後脈絡叢動脈(視床膝状体動脈)が主な血流を担う。この動脈が関係する脳卒中でMGN損傷が生じ得る。
経路:中脳下丘(inferior colliculus)から入力を受け、処理後に上側頭回のヘシュル回(一次聴覚野)へ出力する。聴覚経路の第7中継点に位置する。
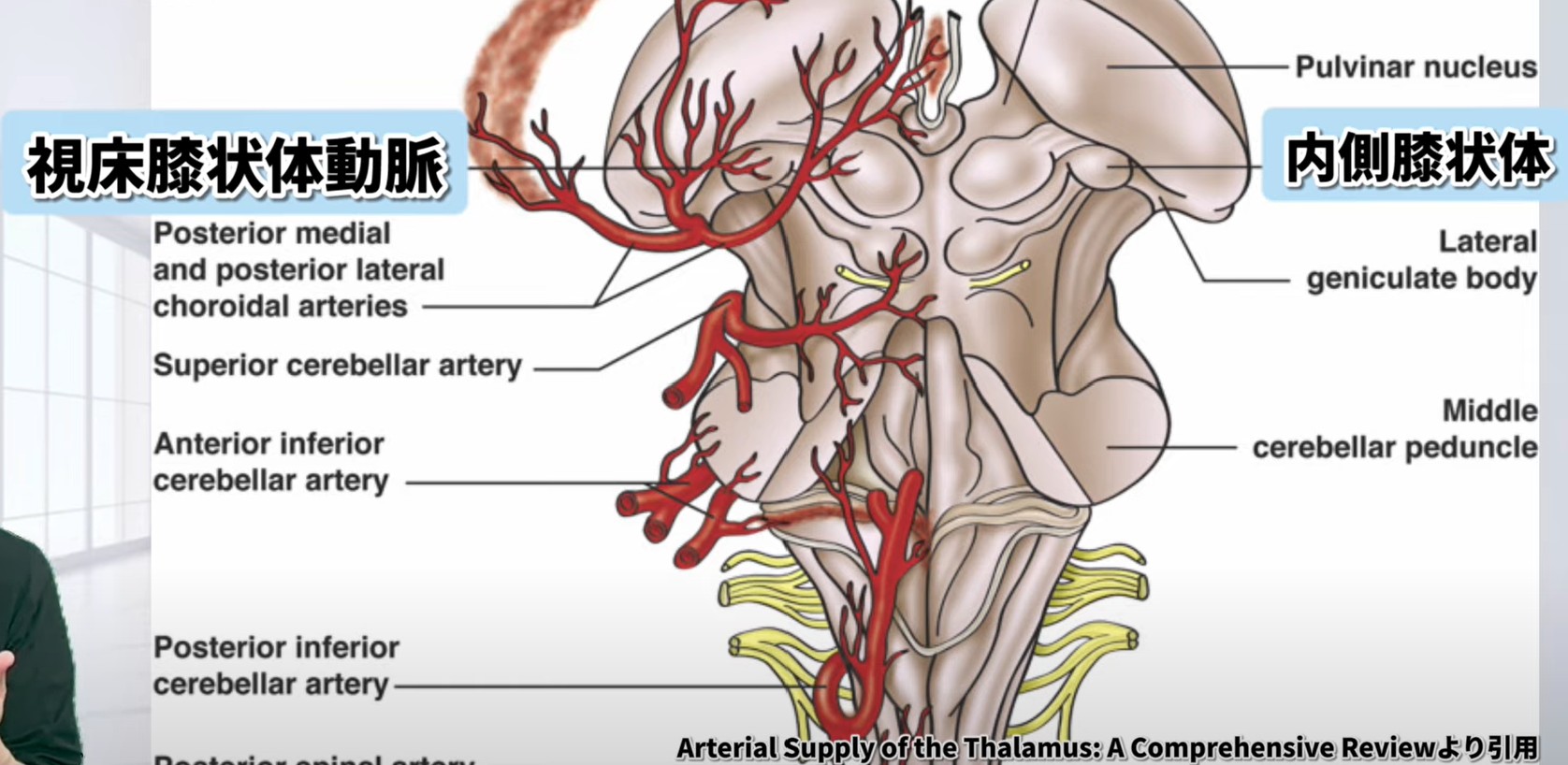
後大脳動脈の後脈絡叢動脈(視床膝状体動脈)がMGNへの主な血流を担う。
MGNの機能分化:3つのサブ核
MGNは単一の核ではなく、機能の異なる3つのサブ核(腹側部・背側部・内側部)から構成されます。腹側部は周波数・音高の精細な処理を担い、背側部は時間的特性(リズム・タイミング)の処理に関与します。内側部は多感覚的な聴覚情報を統合する役割を持ちます。

— ご本人・ご家族の状況を丁寧にお伺いします
その違和感、諦めないでください。
STROKE LABは脳神経系に特化した自費リハビリ施設です。聴覚処理障害を含む高次脳機能障害に対し、神経科学的根拠に基づいた個別プログラムを提供しています。退院後も回復の可能性があります。まずはご相談ください。
聴覚経路の神経メカニズム。
音波が意識的な「聞こえ」に変換されるまでには、8段階の中継があります。MGNはその第7段階に位置します。この流れを理解しておくと、どこで何が障害されているかを推測する際の「地図」になります。
① 外耳:音波が耳介→外耳道を通り鼓膜へ到達。
② 中耳:3つの耳小骨(ツチ骨・キヌタ骨・アブミ骨)が振動を増幅し蝸牛窓へ伝達。
③ 内耳(蝸牛):コルチ器の有毛細胞が機械的振動を電気信号に変換。
④ 聴神経(第VIII脳神経):電気信号が蝸牛から脳幹へ伝達。
⑤ 脳幹:蝸牛神経核・上オリーブ複合体(音の定位に重要)・外側毛帯核を通過。
⑥ 中脳(下丘):聴覚処理の重要な統合中枢。両耳からの情報が統合される。
⑦ 視床(MGN):下丘から入力を受けさらなる処理を行い大脳皮質へ中継。←ここが今回の主役
⑧ 一次聴覚野(ヘシュル回):音の高さ・音量・音色などの基本属性を処理し意識的な聴覚へ。
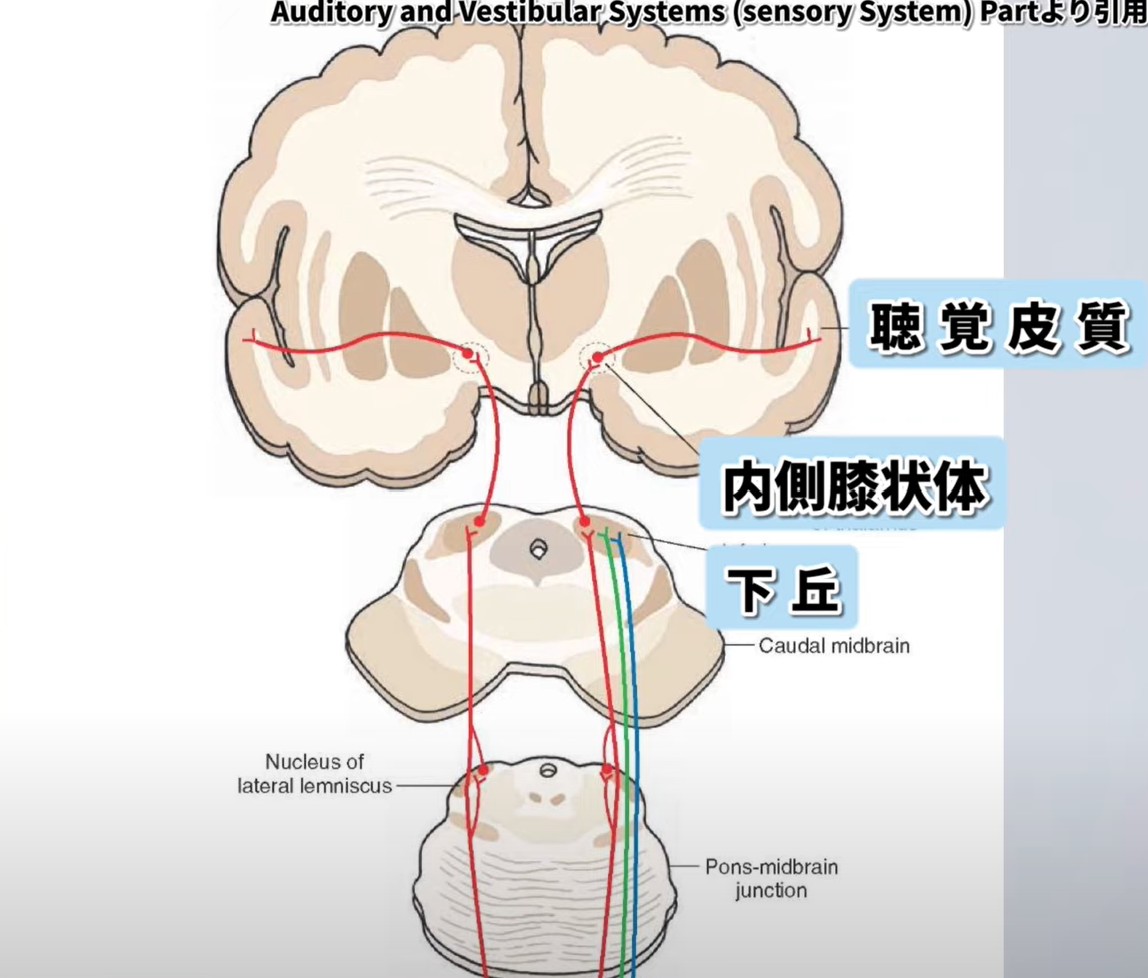
上行性聴覚経路の全体像。MGNは中脳下丘と一次聴覚野の間に位置する。
下行性聴覚経路も知っておこう
聴覚経路は一方通行ではありません。皮質から耳方向へ向かう下行性経路も存在します。この下行経路は、注意・期待などの認知要素に基づいて聴覚処理を調節する役割を持ちます。つまり「聞こうとする意図」が聴覚処理の精度を変えるということです。リハビリ場面でこの原理を活かすことができます。
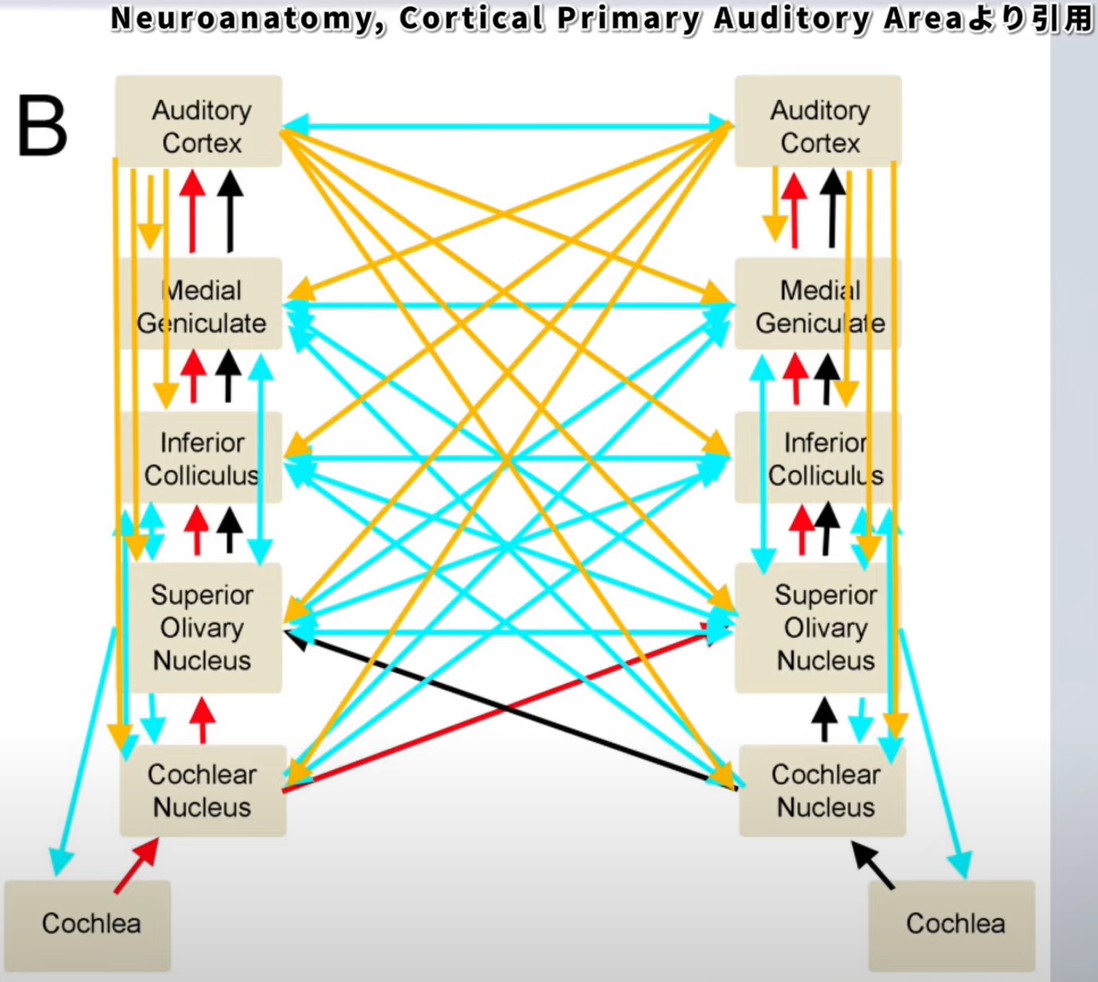
上行性(赤・黒矢印)と下行性(オレンジ・青矢印)の両経路が聴覚処理に関与する。
出典:Mangold SA, et al. Neuroanatomy, Cortical Primary Auditory Area. StatPearls [Internet]. 2023. PubMed PMID: 32119408.
要旨:一次聴覚野の解剖・機能・病態を網羅した教育的レビュー。MGNからヘシュル回への投射経路、周波数マッピング(トノトピー)の仕組みを詳述。エビデンスレベル:教育的レビュー。
鑑別診断と見落としの理由。
「聞こえにくい」という訴えがあっても、その原因は末梢性(内耳・蝸牛)か中枢性(MGN・聴覚野)かによって介入が大きく変わります。以下の比較表で整理しましょう。
| 鑑別項目 | 中枢性聴覚障害(MGN損傷) | 末梢性難聴(内耳・蝸牛) |
|---|---|---|
| 主症状 | 音源定位困難・雑音下での弁別困難 | 音量・音量域全体の低下 |
| 静寂環境での聞こえ | 比較的保たれる | 低下している |
| 純音聴力検査 | 正常範囲のことも多い | 異常を示す |
| 画像所見 | MGN・後視床・上側頭回に病変 | 脳画像は正常 |
| 主な介入 | 中枢処理訓練・多感覚統合・環境調整 | 補聴器・耳鼻科的治療 |
なぜ聴覚障害は問題点に上がりにくいのか
急性期リハ場面では、以下の4つの理由から聴覚障害が見落とされがちです。新人臨床家は特に意識しておきましょう。
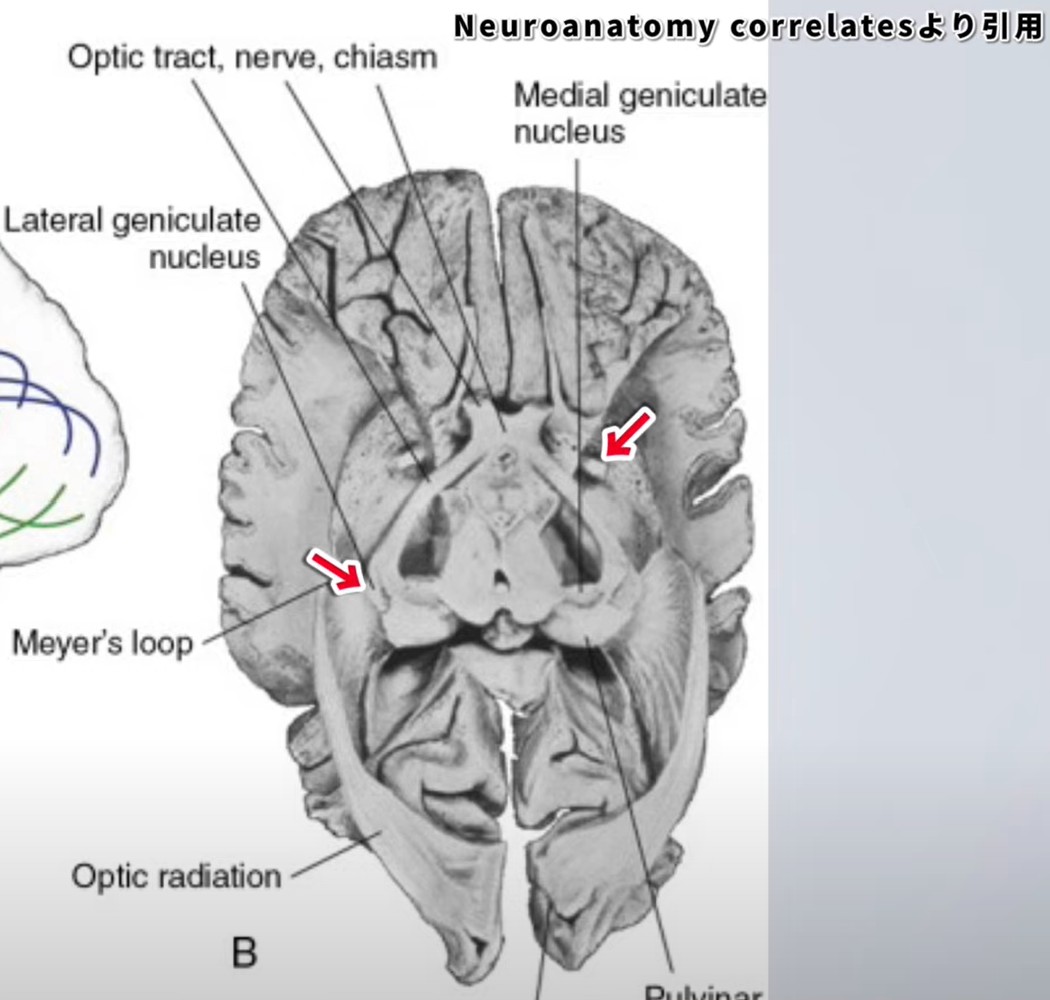
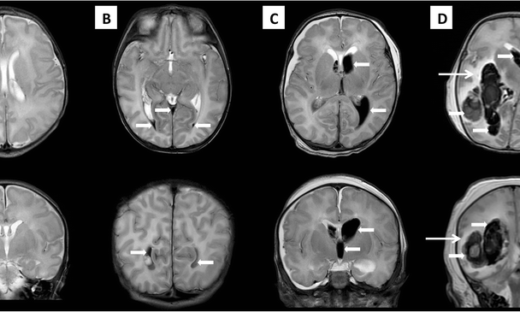
LGNはMGNより大きく視床出血では損傷されやすい。MGNは画像での描出難度が高い。
評価とスクリーニング。
MGN損傷の聴覚障害は、段階的なスクリーニングと精密評価によって発見します。評価のタイミングは「急性期・回復期・慢性期」の各段階で計画することが重要です。
① ベッドサイドでの基本スクリーニング
患者の耳の後方60cmでささやき声を発し、聞き取れるか確認。左右各耳を独立してテスト。聞き取れない場合は中枢性・末梢性双方の障害の可能性を示唆する。
患者の耳の横で指をこすり合わせる音を発し、聴取できるか確認。高周波音の感受性をみる簡便な方法。左右差の確認が重要。
Rinne試験(気導>骨導が正常)とWeber試験(正中に偏位するか)で末梢性か中枢性かをスクリーニング。中枢性聴覚障害ではこれらが正常でも症状がある点が特徴的。
Amsterdam Inventory for Auditory Disability and Handicap:聴覚障害の主観的影響を評価する自記式評価票。ベッドサイド評価と組み合わせることで潜在的障害の発見精度が高まる。
ベッドサイドでのスクリーニングが早期発見の第一歩。自記式評価票との組み合わせが推奨される。
② 包括的な聴覚精密評価
純音聴力検査:125〜8000Hzの各周波数での聴力閾値を測定。中枢性の場合は正常値が出ることもある(ここで安心してはいけない)。
語音聴力検査:語音弁別能(SDS)を評価。純音聴力が正常でもSDSが低下していれば中枢性障害を示唆。
聴性脳幹反応(ABR):脳幹レベルまでの聴覚神経路の機能を客観的に評価。MGNの上流(脳幹)に問題がないかを確認。
耳音響放射(OAE):内耳(蝸牛)の機能を評価。OAEが正常でスクリーニング陽性の場合→中枢性病変の強い根拠となる。
介入の段階とエビデンス。
MGN損傷に対するリハビリは、大きく3本柱で構成されます。「音源定位訓練」「聴覚弁別訓練」「多感覚統合訓練」です。各訓練のパラメータ(時間・回数・強度)を明確にして実施しましょう。
目を閉じた状態でセラピストがベルや拍手で音を鳴らし、患者がその方向を指差しまたは口頭で答える練習。最初は正面・左・右の3方向から始め、徐々に後方・斜め方向へ難易度を上げる。日常的な練習として「鳴っている電話を探す」「声かけに反応して振り向く」などのADL課題に発展させる。
静寂環境で「似た音の単語の聞き分け」や「楽器音の識別」を練習。環境音を段階的に加え(静寂→人の話し声→BGM)難易度を調整する。騒がしい病棟での会話練習へと発展させる。
視覚・触覚を組み合わせて聴覚情報を補完する。口形(口の動き)読み取り練習や、会話時に相手の顔を見る習慣化、振動覚を活用した音楽鑑賞など。「聴覚だけでなく、視覚も使えば理解力が大幅に上がる」ことを患者と共有する。
特定の音域・音量に不快感がある場合、段階的な暴露(静かな音→中程度→賑やかな環境)で不快感を解消していく。急性期は過刺激を避け、静かな環境設定から開始する。
出典:Experiments on Training the Sound Localization Abilities: A Systematic Review. ResearchGate. DOI: 10.13140/RG.2.1.3232.1200
エビデンスレベル:系統的レビュー(SR)。強く推奨。
要旨:VR環境を用いた音源定位訓練が脳損傷患者の方向感覚・移動能力を有意に改善することを確認。視覚障害に対する聴覚代償訓練としての有効性も示された。VRによる聴覚刺激が定位能力・知覚能力の強化に寄与する。
出典:Non-Invasive Systems Application in Traumatic Brain Injury Rehabilitation. Brain Sciences. 2023;13(11):1594. MDPI. doi: 10.3390/brainsci13111594
エビデンスレベル:レビュー論文。弱く推奨(実用的な参考として)。
要旨:EEG・BCI・VRなどの非侵襲的技術が脳損傷の評価と治療において有効である可能性を示す。神経可塑性を活用し認知・運動機能の回復を促進。STROKE LABでは標準的な聴覚訓練を中心とし、特殊機器は使用しません。

脳神経系に特化した私たちのチームは、中枢性聴覚障害を含む高次脳機能障害のリハビリに向き合い続けています。「もう治らない」と言われた後でも、神経可塑性は働いています。まずは現状をお聞かせください。
多職種連携と環境調整。
中枢性聴覚障害は、一職種だけで完結するリハビリではありません。早期スクリーニングから生活環境の調整まで、多職種の連携が患者の回復を加速します。
多職種の役割分担
| 職種 | 主な役割・介入 | タイミング |
|---|---|---|
| ST(言語聴覚士) | 精密聴覚評価・語音弁別訓練・コミュニケーション支援 | 急性期〜慢性期 |
| OT(作業療法士) | ADL場面での聴覚代償手段の指導・環境調整(居住環境の音設計) | 回復期〜退院準備 |
| PT(理学療法士) | 歩行訓練中の聴覚・前庭系の統合、音源に向かう移動訓練 | 回復期〜慢性期 |
| 看護師 | 病棟での声かけ方法の統一・反応の遅れを見落とさない日常観察 | 急性期〜 |
| 医師 | MGN損傷の画像診断・耳鼻咽喉科への紹介判断・全体的な予後説明 | 急性期〜 |
| MSW | 退院後の聴覚サポート資源の調整・家族への情報提供・自費リハ紹介 | 退院前〜 |
環境調整の具体策
「患者さんの声かけには、必ず正面から・名前を呼んでから・ゆっくり話しかけるルールを病棟全体で共有してください。後ろからの急な声かけは混乱を招きます。」
「テレビのボリュームを下げ、会話する部屋と分けることで、聴覚処理の負荷を劇的に下げられます。まず静かな環境で成功体験を積ませましょう。」
「来客チャイムを光る種類に変えるなど、聴覚以外のモダリティで代償できる環境設定を、退院前にOTと一緒に検討してください。」
Pitfallsと臨床判断のコツ。
MGN損傷の評価・介入では、経験の少ない臨床家が陥りやすい典型的な失敗パターンがあります。「知っているか知らないか」で患者さんの回復の機会が大きく変わります。
臨床判断の分岐点:この症状はMGN損傷か?
「視床出血の患者さんで、”反応が遅い”だけでなく”どこから声がしたかわからない”という訴えがあれば、まずMGNを疑ってください。失語症なのか聴覚処理の問題なのか、STと連携して丁寧に鑑別しましょう。」
「静かな個室では普通に話が聞けるのに、病棟の廊下では全く反応できない、という状況は中枢性聴覚障害の典型パターンです。環境で症状が変わるという視点を持ってください。」
「患者さん本人が”音が変”と感じていても、うまく言語化できないことが多い。家族へのインタビューで”呼んでも来ない””声が大きくなった”などの情報が得られることがあります。」

非障害側の耳で補えてしまうため、患者・医療者ともに気づきにくい。
予後とゴール設定。
MGN損傷の予後は、「どこが損傷されたか」「両側性か片側性か」「若さと神経可塑性」によって異なります。聴覚経路の冗長性(両側性入力)があるため、一側のMGN損傷では多くの場合ある程度の代償が可能です。
短期目標(4週間):静寂環境での1対1の会話でほぼ聞き取れるようになる。声かけに対して正面を向いて反応できる。
中期目標(8週間):騒がしい環境(食堂・廊下)でも会話の概要を理解できる。アラームや来客チャイムに反応できる。
長期目標(3ヶ月):自宅での生活音環境に適応し、一人で買い物・通院が可能になる。外出先の音環境でも目的に応じた行動が取れる。
4週間の訓練で石川さんは声かけへの反応速度が改善し、家族から「前より返事が早くなった」と評価されました。その後、外出先での音環境適応をゴールに設定し、自費リハビリへ移行しました。神経可塑性は慢性期においても機能するため、諦めずに継続することが重要です。
よくある質問(新人臨床家の疑問)。
MGNは視床の腹側後方に位置し、外側膝状体(LGN)の後方・側方に隣接します。内包後脚の近傍にあり、聴覚情報を中脳下丘から一次聴覚野(ヘシュル回)へ中継する重要なリレー核です。
画像では左右対称性と内包後脚との位置関係を手がかりに同定します。
音の方向がわからない(音源定位困難)、騒がしい場所で言葉が聞き取れない(聴覚弁別障害)、特定の音域への過敏・不快感(聴覚過敏)、自分の発話音量の調節困難などが起こります。
急性期には他の神経症状に埋もれて見落とされやすいため、意識的なスクリーニングが重要です。
MGNへの主な血液供給は、後大脳動脈(PCA)の枝である後脈絡叢動脈(視床膝状体動脈)が担います。この動脈が閉塞・出血すると、MGNを含む後視床の損傷が生じ得ます。
主な理由は4つあります。①MGNは画像上の描出が難しく損傷が可視化しにくい、②聴覚処理は上側頭回に限定されるため損傷リスクが視覚野より低い、③聴覚経路には両側性の冗長性があり健側の代償が可能、④微妙な聴覚障害は他の神経症状に埋もれ急性期には気づかれにくい。
これらの特性を理解した上で、意図的なスクリーニングを組み込みましょう。
ベッドサイドで実施できる基本スクリーニングとして、ささやき声テスト・指こすりテスト・音叉を用いた聴力評価があります。Amsterdam Inventory for Auditory Disability and Handicapなどの自記式評価票との併用が推奨されます。
陽性の場合は純音聴力検査・語音聴力検査・ABR・OAEなどの精密検査へ進みます。
主に3つのアプローチがあります。①音源定位訓練(目を閉じて音の方向を識別する練習、20〜30分・週3〜5回)、②聴覚弁別訓練(環境音制御下で似た音を聞き分ける、週3〜5回)、③多感覚統合訓練(視覚・触覚を組み合わせて聴覚情報を補完する)です。
VRを活用した音源定位訓練も有効性が系統的レビューで確認されています。
STROKE LABのプログラム。
STROKE LABは、脳卒中・脳神経疾患に特化した自費リハビリ施設です。中枢性聴覚障害を含む高次脳機能障害に対して、神経科学的根拠に基づいた個別プログラムをご提供しています。退院後も回復の可能性を信じて、一緒に取り組みます。

— STROKE LABでのリハビリテーションの実際の様子です。
「中枢性聴覚障害は”見えない障害”です。入院中に気づかれず、退院してから家族が困って来院されるケースが非常に多い。早期に疑い、スクリーニングを行う習慣がその後の回復軌道を大きく変えます。」— ST・経験10年・高次脳機能障害専門
「患者さんが”音が変”と感じていても、なかなか言葉にできないことが多い。”静かな部屋では話せるのに病棟では無視する”と家族から聞いたら、中枢性聴覚障害を疑ってほしい。PTでも、歩行訓練中の声かけへの反応で気づける場面があります。」— PT・経験8年・脳卒中リハビリ専門
あわせて読みたい:視床髄板内核の役割とは?
諦めないでください。

脳卒中後に「音の世界が変わってしまった」という感覚は、本人にしか分からない苦しさがあります。呼ばれても反応できない、会話が聞き取れない、音が不快でたまらない——これらは「慣れ」の問題ではありません。
神経可塑性は慢性期においても機能し続けます。退院から時間が経っていても、適切な訓練と環境設定によって聴覚処理能力は改善できます。私たちはその可能性を最後まで信じています。
STROKE LABでは、脳神経系の専門家チームが丁寧に現状を評価し、あなたやご家族に合ったプログラムを一緒に設計します。まずは無料相談から、一歩踏み出してみてください。
代表取締役 金子 唯史
参考文献。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)