【2026年版】誤嚥性肺炎の原因・診断・治療・リハビリテーションまで解説
誤嚥性肺炎(Aspiration Pneumonia)は、脳卒中・パーキンソン病・認知症などを持つ方に多く発生し、脳卒中関連肺炎(SAP)の最大原因でもあります。「何となく元気がない」「微熱が続く」「食事中によく咳き込む」──これらは誤嚥性肺炎の早期サインかもしれません。本記事では、機能解剖・病態生理から最新の診断・治療・リハビリ介入まで、患者さん・ご家族・医療スタッフのすべてが必要とする情報を徹底的に解説します。
誤嚥性肺炎について動画で確認できます。
誤嚥性肺炎(Aspiration Pneumonia)は、食物・唾液・胃内容物などが誤って気道に入り込み、肺に達することで引き起こされる細菌性肺感染症です。嚥下障害を持つ脳卒中患者は、そうでない患者と比べて3〜11倍も肺炎を発症しやすいとされており(Langmore et al. 1998)、急性期から回復期にかけて生命予後を左右する重大な合併症です。なお「誤嚥性肺臓炎(Aspiration Pneumonitis)」とは病態・治療が異なる別概念であり、混同しないことが臨床判断の第一歩です。予防可能な疾患であり、PT・OT・ST・看護師・医師が連携する多職種アプローチが最大の武器です。
- 有病率:脳卒中患者の約30〜65%に嚥下障害が合併。嚥下障害患者は非障害患者の3〜11倍の肺炎リスク(Langmore et al. 1998; Martino et al. 2005)
- 脳卒中関連肺炎(SAP):急性期脳卒中入院患者の約5〜22%に発症。施設・診断基準により幅あり(Smith et al. 2012)。在院日数延長・死亡率上昇の主要原因
- 誤嚥性肺炎 vs 誤嚥性肺臓炎:前者は細菌感染。後者(Aspiration Pneumonitis)は無菌の胃内容物による化学的炎症で通常24〜48時間以内に自然回復。治療方針が根本的に異なる
- 不顕性誤嚥(Silent Aspiration):脳卒中後の誤嚥の40〜70%は咳反射を伴わない不顕性誤嚥。食事観察だけでは検出できないため、FEES等による精査が必要
- 診断の基本:病歴・身体診察+胸部X線(下葉・下舌区の浸潤影)+喀痰培養。嚥下内視鏡(FEES)または嚥下造影(VFSS)で誤嚥の有無・タイミングを直接確認
- 治療の柱:①適切スペクトルの抗菌薬 ②酸素療法・呼吸管理 ③嚥下リハビリ ④口腔ケア ⑤体位管理(食後30〜60分の30〜45度頭部挙上)
- 最大の予防効果:専門的口腔ケアにより肺炎発症率が有意に低下(15.9% vs 27.3%:Yoneyama et al. 2002)。口腔内細菌量の制御が最優先
- リスク評価:A2DS2スコア(0〜10点)で脳卒中後のSAP発症リスクを予測。6点以上で高リスク(Smith et al. 2012)
- 食形態管理:IDDSI(国際嚥下食分類)の8段階(レベル0〜7)を用いて安全な食形態を統一管理する
- 薬剤:ACE阻害薬はサブスタンスP代謝抑制を介して咳反射閾値を改善し、不顕性誤嚥リスクを低減する可能性がある(Arai et al. 1998)。ただし第一選択薬としての推奨は施設・病態によって異なる
- 胃瘻(PEG)の誤解:PEG留置後も唾液の不顕性誤嚥は継続する。PEGは誤嚥性肺炎を根絶しない
誤嚥性肺炎とは ─ 定義と誤嚥性肺臓炎との違い

誤嚥性肺炎(Aspiration Pneumonia)は、口腔咽頭分泌物・食物粒子・胃内容物などが誤って気道に入り込み、肺に到達することで引き起こされる細菌性肺感染症です。嚥下機能障害や意識レベルの低下がある患者で特にリスクが高まります。
⚠️ 「沈下性肺炎」という訳語は不正確です
Aspiration Pneumonitis の正確な日本語訳は「誤嚥性肺臓炎」です(日本呼吸器学会・日本嚥下医学会の用語に準拠)。「沈下性肺炎」は誤った訳語が長年使われてきたもので、現在の医学文献・ガイドラインでは「誤嚥性肺臓炎」が標準用語です。以下の比較表ではこの正しい用語を使用します。
| 比較項目 | 誤嚥性肺炎(Aspiration Pneumonia) | 誤嚥性肺臓炎(Aspiration Pneumonitis) |
|---|---|---|
| 本質 | 細菌感染を伴う肺炎 | 無菌の胃内容物による化学的炎症(感染ではない) |
| 主な原因物質 | 口腔内細菌・食物粒子を含む咽頭内容物 | pH<2.5 の胃酸(主に意識下での大量嘔吐・逆流) |
| 発症タイミング | 誤嚥後24〜72時間以降に発症・悪化 | 誤嚥後数分〜数時間以内に急性発症 |
| 症状の経過 | 発熱・膿性痰が持続・悪化する | 急性発症後、通常24〜48時間以内に自然回復 |
| 抗菌薬 | ✅ 必要(適切なスペクトルで選択) | 原則不要(化学的炎症のため)。二次感染が疑われる場合のみ追加 |
| 好発部位 | 右肺下葉・右肺中葉(臥位では後肺底区・下舌区) | 両側下肺野に及ぶことが多い(大量誤嚥の場合) |
| 治療の主軸 | 抗菌薬+嚥下リハビリ+口腔ケア+体位管理 | 酸素療法+気道吸引+支持療法。ステロイドの有用性は限定的 |
| ステロイドの役割 | 基本的には使用しない | 重症例で一時的に使用する場合もあるが、エビデンスは限定的 |
⚠️ 臨床現場で最も重要な注意点:「不顕性誤嚥」を見逃さない
誤嚥の40〜70%は不顕性誤嚥(Silent Aspiration)と呼ばれ、咳反射が減弱しているため誤嚥が起きても咳が出ません。特に脳卒中後・高齢者・神経疾患患者では「咳がないから大丈夫」という判断が誤嚥性肺炎の見逃しに直結します。
以下のサインに注意し、積極的にFEES・VFSSによる精査を検討してください。①食後の声質変化(湿性嗄声:wet voice)②食前後のSpO₂低下(2%以上) ③食事時間の著しい延長・疲労感 ④繰り返す原因不明の発熱 ⑤食後の痰量増加
脳卒中と誤嚥性肺炎(SAP)─ 疫学と病態
脳卒中関連肺炎(Stroke-Associated Pneumonia:SAP)は、急性期脳卒中入院患者の5〜22%に発生します(診断基準・施設によって幅あり:Smith et al. 2012)。SAPの原因の大半は誤嚥性肺炎であり、脳卒中による嚥下障害が主要な経路となります。
嚥下障害合併率
(Martino 2005)
肺炎リスク増加
(Langmore 1998)
SAP発生率
(Smith 2012)
vs 27.3%口腔ケアあり vs
なしの肺炎発症率
(Yoneyama 2002)
🧠 脳卒中が嚥下障害を引き起こすメカニズム(部位別)
大脳皮質・内包病変(MCA領域など):皮質延髄路の障害により嚥下反射の遅延が生じる。一側半球病変でも嚥下障害は起こりうる(両側皮質支配があっても片側障害で症状が出る)。
延髄外側梗塞(Wallenberg症候群):孤束核・迷走神経背側運動核・疑核を含む嚥下中枢の直接障害。重篤かつ持続性の嚥下障害を引き起こし、不顕性誤嚥の頻度が特に高い。VFSSでは咽頭期の重度障害と声門閉鎖不全が特徴的。
大脳基底核・前頭葉病変:サブスタンスP(嚥下・咳反射を促進する神経ペプチド)の合成低下を介して咳反射閾値が上昇し、不顕性誤嚥のリスクが高まる(Arai et al. 1998)。
多発性脳梗塞・認知症の合併:覚醒・注意力の低下→口腔内に食物残留→夜間の不顕性誤嚥という経路が加わり、リスクが複合的に増加する。
原因と機能解剖 ─ なぜ誤嚥性肺炎は起こるのか
嚥下の正常メカニズム(3段階)
咀嚼・食塊形成
舌が咽頭へ送る
嚥下反射発動
喉頭蓋が気道閉鎖
蠕動運動で
胃へ輸送
各段階の障害が
誤嚥を引き起こす
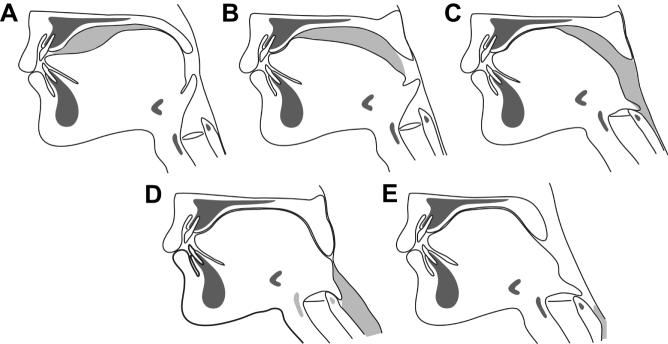
嚥下の機能解剖:口腔期・咽頭期・食道期の協調が乱れると誤嚥が生じる(画像引用:Logemann JA. Evaluation and Treatment of Swallowing Disorders. 2nd ed.)
誤嚥性肺炎を引き起こす5大原因
嚥下反射の障害(最大の原因)
口腔内衛生状態の悪化(最も予防可能な原因)
胃内容物の逆流・吸引
免疫機能の低下
咳嗽能力の低下(気道クリアランス機能の低下)
症状・診断・画像所見
誤嚥性肺炎の主要症状と早期発見のサイン
🔴 典型的な症状
・発熱(38℃以上)・悪寒
・膿性痰(黄色〜緑色)・湿性咳嗽の増加
・呼吸困難・SpO₂低下
・胸痛(患側、体動時に増悪)
・全身倦怠感・食欲低下・意識変容(高齢者)
⚠️ 見逃しやすい早期サイン
・食後の湿性嗄声(wet voice):「あー」と発声させて確認
・食事中・食後のSpO₂低下(2%以上)
・食事時間の延長・食事途中での疲労
・繰り返す原因不明の微熱(特に夜間〜早朝)
・痰の量・性状の変化
診断の4ステップ
臨床評価:病歴+誤嚥リスク評価
過去の誤嚥エピソード・嚥下障害の既往・基礎疾患(脳卒中・パーキンソン病・認知症)・意識レベル・栄養経路(経口 / 経管)を確認。嚥下スクリーニングツール(改訂水飲みテスト MWST・フードテスト FT / MASA)を実施し、精査が必要な患者を抽出します。
画像検査:胸部X線 → 必要に応じてCT
胸部X線で肺野の浸潤影を確認(臥位では後肺底区・下舌区に好発;座位・立位では右下葉・右中葉に多い)。X線で不明瞭な場合や病変の範囲評価・合併症(肺膿瘍・膿胸)の確認にはCTを追加します。CT所見:気道中心性の浸潤影・tree-in-bud所見が誤嚥性肺炎に特徴的。
微生物学的検査:喀痰培養+血液培養
喀痰のGram染色と培養で病原菌を同定します(嫌気性菌・口腔内連鎖球菌・グラム陰性桿菌が多い)。重症例・菌血症が疑われる場合は血液培養2セットを採取。抗菌薬開始前の採取が原則ですが、重症例では採取後に速やかに投与開始します。
嚥下機能評価:FEES / VFSS
嚥下内視鏡検査(FEES:Fiberoptic Endoscopic Evaluation of Swallowing)はベッドサイドで実施可能で、不顕性誤嚥の検出に優れます。嚥下造影検査(VFSS:Videofluoroscopic Swallowing Study)は口腔期から食道期まで全段階の嚥下動態を動態X線で記録できます。両者を組み合わせて誤嚥の有無・タイミング(嚥下前・嚥下中・嚥下後)・咽頭残留の程度を評価し、安全な食形態と嚥下訓練方針を決定します。
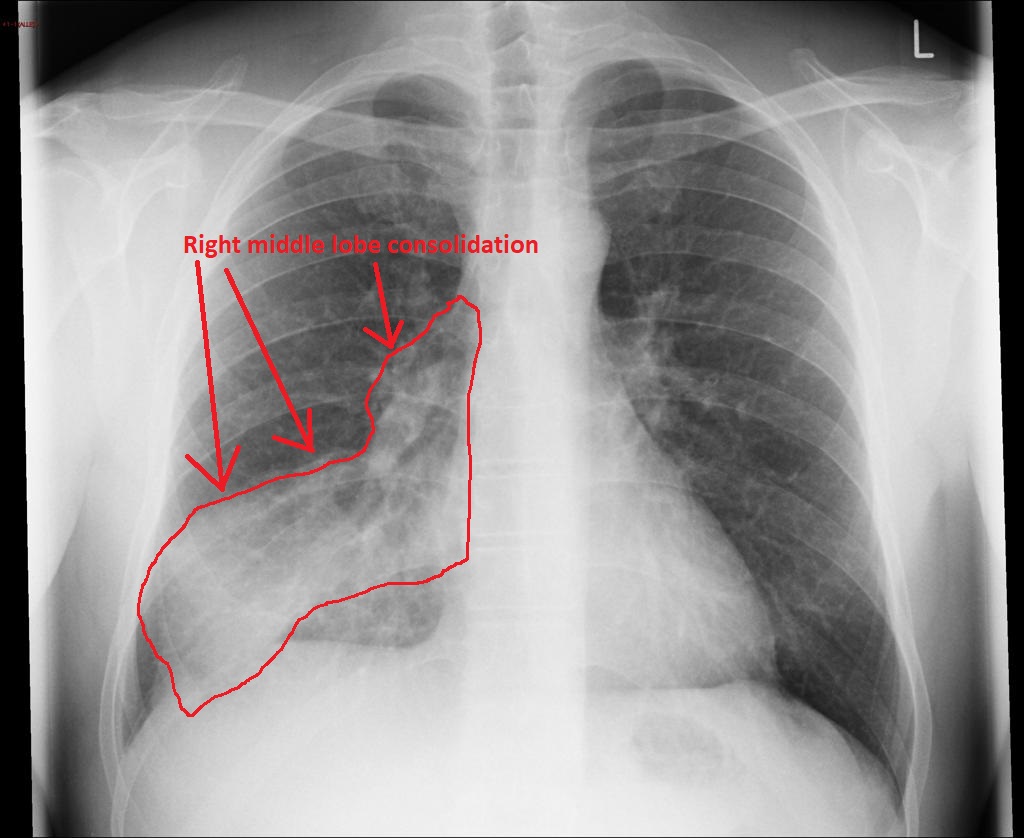
誤嚥性肺炎の胸部X線:右中葉の実質化(Consolidation)が認められる。誤嚥性肺炎は臥位では後肺底区・下舌区に、座位では右下葉・右中葉に好発する。(画像引用:wikidoc)
📊 誤嚥性肺炎の主な原因菌と抗菌薬選択の考え方
| 病原菌 | 発症状況 | 主な抗菌薬の選択肢 |
|---|---|---|
| 口腔内嫌気性菌 (Prevotella・Fusobacterium等) |
市中発症・慢性的な誤嚥 | クリンダマイシン・アモキシシリン/クラブラン酸 |
| Streptococcus pneumoniae | 市中発症・高齢者 | アモキシシリン・スルバクタム/アンピシリン |
| Staphylococcus aureus(MSSA) | 院内・施設内発症 | セファゾリン・スルバクタム/アンピシリン |
| MRSA | 院内・長期臥床・抗菌薬使用歴あり | バンコマイシン・リネゾリド |
| Klebsiella pneumoniae グラム陰性腸内細菌科 |
院内・免疫低下・経管栄養中 | 広域スペクトルβ-ラクタム・カルバペネム(耐性株に注意) |
※抗菌薬の最終選択は培養結果・施設の耐性菌パターン・患者の腎機能・アレルギー歴を考慮して医師が判断します。
リスク評価ツール ─ A2DS2スコアで SAP リスクを定量化する
A2DS2スコアは、脳卒中後の肺炎(SAP)発症リスクを入院早期に予測するために開発されたスコアリングシステムです(Smith et al. 2012, Stroke)。5つの臨床因子から構成され、合計0〜10点で評価します。
| 因子 | 条件 | 点数 |
|---|---|---|
| A ─ 年齢(Age) | 75歳以上 | 1点 |
| A ─ 心房細動(Atrial Fibrillation) | 発症時または既往に心房細動あり | 1点 |
| D ─ 嚥下障害(Dysphagia) | 発症後に嚥下障害あり | 2点 |
| S ─ 性別(Sex) | 男性 | 1点 |
| S ─ 脳卒中重症度(Stroke Severity) | NIHSS 5〜15点(中等度) | 4点 |
| NIHSS ≥16点(重度) | 4点 |
📊 A2DS2スコアとSAP発症率(Smith et al. 2012)
| A2DS2スコア | SAP発症率(%) | リスク分類 |
|---|---|---|
| 0〜4点 | 約2〜5% | 低リスク |
| 5〜9点 | 約15〜30% | 中〜高リスク |
| 10点 | 約50% | 最高リスク |
※原著データを参考にした概算値。施設・コホートによって数値は異なります。スコアが高いほど早期の嚥下評価・予防的口腔ケア・抗生物質予防投与(施設方針による)を積極的に検討します。
💡 A2DS2スコアの臨床活用:NIHSSとの連携
A2DS2スコアの「脳卒中重症度」因子はNIHSSスコアに基づいており、NIHSSによる急性期評価がA2DS2スコアの算出に直接活用できます。NIHSS ≥5点の患者は最大4点を自動的に得ており、嚥下障害(+2点)が加わると合計6点以上となり高リスク群に分類されます。入院時のNIHSS評価とA2DS2スコア算出を同時に行う運用が効率的です。
治療 ─ 誤嚥性肺炎の医学的管理

広域から開始し、培養結果でDe-escalationする
誤嚥性肺炎の治療は誤嚥状況・発症場所(市中 vs 院内)・重症度に応じた抗菌薬選択から始まります。市中発症軽度〜中等症ではスルバクタム/アンピシリン静注またはクリンダマイシン±β-ラクタム系が標準的です。院内発症・MRSA疑い例ではバンコマイシンを追加します。喀痰培養・血液培養の結果が出次第、De-escalation(スペクトルを狭める)を行います。治療期間は重症度に応じて5〜14日間が目安です(重症・肺膿瘍合併例では延長)。
注意:Aspiration Pneumonitis(誤嚥性肺臓炎)は細菌感染ではないため抗菌薬は原則不要。二次感染を示す所見(培養陽性・明確な発熱・白血球増多の持続)がある場合のみ追加投与を検討します。
SpO₂ 94〜98%を目標に。NPPVは慎重に適応を検討
SpO₂が94%を下回る場合に鼻カニューラ・フェイスマスクによる酸素療法を開始します。NPPV(非侵襲的陽圧換気)は誤嚥性肺炎への使用は限定的です。陽圧換気によって胃内容物が逆流しやすくなるリスクがあるため、意識障害が強い患者・嘔吐リスクが高い患者への使用は慎重に判断します。呼吸不全が重篤な場合は早期の気管挿管・人工呼吸管理を選択します。
経口摂取の可否を早期評価。経管栄養中も誤嚥対策を継続
急性期は安全性が確認されるまで経口摂取を一時中断します。STによる嚥下評価後、安全な食形態で再開するか、経鼻胃管(NGチューブ)または経皮内視鏡的胃瘻造設術(PEG)による経管栄養を選択します。重要:経管栄養中でも唾液の不顕性誤嚥は継続するため、口腔ケア・体位管理は中断しません。また、NGチューブは長期(4週間以上)の使用では嚥下リハビリの妨げになる可能性があり、長期経管栄養が必要な場合はPEGへの移行を検討します。
ステロイドは誤嚥性肺炎には原則使用しない
ステロイドの全身投与は誤嚥性肺炎の標準治療には含まれません(免疫抑制→二次感染リスク増加)。誤嚥性肺臓炎(Pneumonitis)の一部重症例で短期間使用されることがありますが、エビデンスは限定的です。
外科的介入(抗逆流手術・アカラシアの食道筋切開術など)は、誤嚥の原因が解剖学的問題(GERD・アカラシア)にある場合に検討します。肺膿瘍・膿胸が合併した場合は経皮的ドレナージまたは外科的デブリードマンが必要になることがあります。
| 重症度 | 管理の方向性 | 入院先・特記事項 |
|---|---|---|
| 重症度別の初期管理(目安) | ||
| 軽症 (SpO₂ ≥95%・発熱のみ・全身状態良好) |
経口または静注抗菌薬・酸素不要または低流量 早期からの嚥下評価・口腔ケア |
一般病棟または外来管理(施設・患者背景による) |
| 中等症 (SpO₂ 90〜94%・呼吸困難・頻呼吸) |
静注抗菌薬・酸素療法・入院管理 嚥下評価・経口摂取一時中断 |
一般病棟(個室が望ましい) |
| 重症 (SpO₂ <90%・意識障害・敗血症・呼吸不全) |
ICU管理・気管挿管・広域抗菌薬・昇圧薬 NPPV適応は慎重に判断 |
ICU・HCU |
リハビリテーション ─ PT・OT・STの連携アプローチ

理学療法(PT):呼吸リハビリと早期離床
体位排痰法(Postural Drainage)+用手的手技
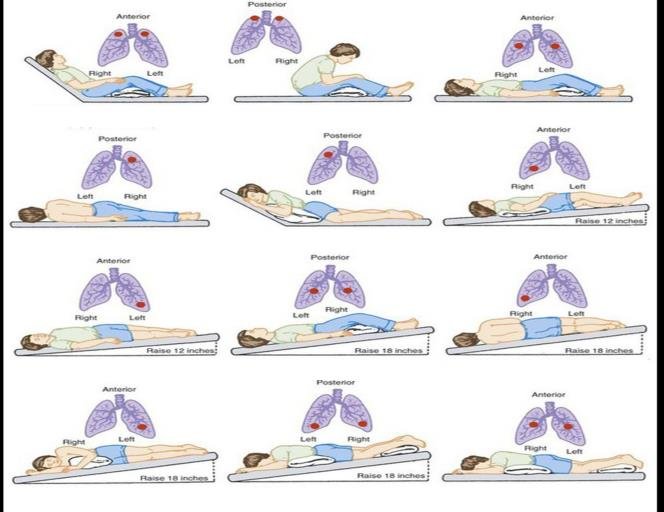
体位排痰ポジション(引用:ResearchGate / IS THERE A PLACE FOR KINESITHERAPY IN THE TREATMENT OF PATIENTS WITH COVID-19?)
アクティブサイクル呼吸法(ACBT)と呼吸訓練
早期離床(Early Mobilization)
言語聴覚療法(ST):嚥下機能評価と訓練
嚥下機能評価:FEES と VFSS の使い分け
間接訓練(食物を使わない嚥下機能強化)
直接訓練(食物を使った嚥下訓練)と補償的嚥下技法
作業療法(OT):食事環境・姿勢・道具の整備
食事姿勢の評価と調整
体幹・頸部のアライメント調整(頸部前屈位の確保・過伸展の防止)、座位保持能力の評価、テーブル高さ・椅子・車椅子のポジショニング調整。姿勢が崩れると嚥下効率が大幅に低下し誤嚥リスクが上昇します。
自助具・食器・環境の選定
スプーン形状(浅め・小さめ・柄が太い)、ノーズカット型カップ(頸部伸展せずに飲める)、滑り止めマット、食器の固定方法。上肢機能・認知機能に合わせた食具を選定し、食事環境全体を安全に整えます。食事中の声かけや一口量・ペースの指導も重要です。
予防 ─ 誤嚥性肺炎を防ぐ実践的アプローチ
💡 最強の予防介入:口腔ケアの徹底(エビデンスレベルA)
Yoneyama et al.(2002, J Am Geriatr Soc)の多施設RCT(n=417)では、専門的口腔ケアを毎食後実施したグループは非実施グループと比べて肺炎発症率が有意に低下(15.9% vs 27.3%)しました。絶対リスク差は約11%、相対リスク低減率は約42%です。この研究は施設入所高齢者を対象にしており、急性期病院での効果推定には注意が必要ですが、口腔ケアが最も高いエビデンスレベルを持つ予防介入であることに変わりありません。
ポジショニングによる予防
頭部挙上(30〜45度):胃食道逆流と誤嚥の予防
体位ドレナージ:分泌物の排出促進
側臥位:夜間の逆流・不顕性誤嚥リスク軽減
予防の総合チェックリスト
| カテゴリー | 具体的な介入内容 | 主な担当職種 |
|---|---|---|
| 口腔ケア | 毎食後の歯磨き・舌ブラシ・義歯の洗浄(1日2〜3回以上)。専門的口腔ケアは歯科衛生士と連携 | 看護師・歯科衛生士 |
| 嚥下評価 | 入院早期(24〜48時間以内)に嚥下スクリーニング → 疑い例はFEES/VFSS | ST・医師 |
| 食形態管理 | IDDSI 8段階(レベル0〜7)に基づく食形態の統一管理。チーム全員と家族に共有 | ST・管理栄養士 |
| 体位管理 | 食事中は可能な限り90度座位または60〜80度リクライニング。食後30〜60分は30〜45度挙上を維持 | 看護師・PT・OT |
| 早期離床 | バイタル安定後の早期端座位・立位・歩行訓練 | PT・OT |
| 呼吸リハビリ | 体位排痰・ACBT・咳嗽訓練(PCF測定で排痰能力を評価) | PT |
| ワクチン接種 | インフルエンザワクチン(毎年)・肺炎球菌ワクチン(PCV13・PPSV23) | 医師・看護師 |
| 薬剤管理 | 向精神薬・抗コリン薬(嚥下反射抑制)の最小化。ACE阻害薬の活用検討(咳反射改善) | 医師・薬剤師 |
| 患者・家族教育 | 誤嚥サインの見分け方・安全な食事介助法・口腔ケア手順の指導 | 多職種全員 |
ACE阻害薬はサブスタンスP(咳反射の閾値を調節する神経ペプチド)の分解を阻害するブラジキニン蓄積を介して、咳反射閾値を改善する可能性があります(Arai et al. 1998, Lancet)。脳卒中後に高血圧治療が必要な患者では、誤嚥性肺炎予防の観点からACE阻害薬を降圧薬の選択肢として考慮することが推奨される場合があります。
ただし重要な注意点:ACE阻害薬は約10〜20%の患者で乾性咳嗽(副作用)を引き起こし、これが誤嚥性肺炎の予防に寄与するのか副作用なのかの区別が難しいケースがあります。また誤嚥性肺炎予防を主目的とした無作為化比較試験のエビデンスは現時点では限られており、降圧薬の選択は血圧コントロール・腎機能・禁忌事項を優先した上で医師が総合判断します。
IDDSI食形態分類(8段階) ─ 国際標準で食形態を統一管理する
IDDSI(International Dysphagia Diet Standardisation Initiative:国際嚥下食品標準化推進委員会)が2017年に発表した国際標準の食形態分類です。レベル0〜7の8段階(レベル0が最も薄い液体、レベル7が普通食)で食形態と液体のとろみ濃度を統一管理します。
| レベル | 名称(英語) | 特徴と対象者の目安 | 調理・とろみの目安 |
|---|---|---|---|
| 0 | Thin(薄い液体) | 水・お茶・ジュースと同じ粘度。嚥下機能がほぼ正常な患者 | とろみなし |
| 1 | Slightly Thick(わずかにとろみ) | 水より少し粘度が高い。嚥下速度をわずかに制御したい場合 | 極薄とろみ |
| 2 | Mildly Thick(薄いとろみ) | ネクター様。口内でゆっくり流れる。軽度嚥下障害 | 薄いとろみ |
| 3 | Moderately Thick / Liquidised(中程度とろみ・ミキサー食) | 飲み込む必要があるほど厚みがある液体 or ミキサーにかけた均一な食べ物 | 中とろみ / ミキサー食 |
| 4 | Extremely Thick / Pureed(濃いとろみ・ピューレ食) | スプーンで固まりを作れる。ストローでは飲めない。噛む力がなくても食べられる | 濃いとろみ / ピューレ |
| 5 | Minced & Moist(ミンチ・軟菜食) | 4mm以下に細かく切られ、しっとりしている。前歯と舌で押しつぶせる | ミンチ・軟菜 |
| 6 | Soft & Bite-Sized(軟食・一口大) | 一口大(15mm以下)に切られた軟らかい食べ物。臼歯でつぶせる | 軟食(やわらか食) |
| 7 | Regular(普通食) | 普通の食事。嚥下機能が良好、または年齢相応の範囲内 | 形態制限なし |
⚠️ IDDSI導入に際しての注意事項
① STの評価なしに食形態を変更しない:「見た目が食べにくそうだから」という理由で一方的にレベルを下げると、過度な制限により摂取量低下・低栄養・QOL低下につながります。食形態はSTの評価(FEES/VFSS)と管理栄養士の栄養評価を組み合わせて決定します。
② 液体のとろみは「必要最小限」が原則:濃すぎるとろみは口腔内残留が増え、かえって誤嚥・窒息リスクを高める場合があります。また摂取量低下・水分不足の原因にもなります。FEES/VFSSで確認された最適なとろみ濃度を処方し、定期的に再評価します。
③ 施設内での統一が必須:IDDSI導入の最大のメリットは「施設間・多職種間で食形態を統一言語で共有できること」です。看護師・栄養士・调理師・PT・OT・家族全員がIDDSI基準を理解して初めて効果を発揮します。
よくある質問(FAQ)
誤嚥性肺炎は完全に治りますか?再発しますか?
嚥下障害が改善しない場合は、胃瘻(PEG)による栄養管理と並行して間接訓練を継続するアプローチが選択されます。ただしPEG後も唾液の不顕性誤嚥は継続するため、口腔ケアと体位管理は絶対に中断しないことが大切です。
「咳が出ない誤嚥(不顕性誤嚥)」にはどう気づけばいいですか?
① 食後の声質変化(湿性嗄声:wet voice):「あー」と声を出させて、食前と比較して湿った音・がらがらした声になっていれば誤嚥の可能性
② 食前後のSpO₂低下:食事前後でパルスオキシメーターで測定し、2%以上低下があれば誤嚥を疑う
③ 食事時間の著しい延長・疲労感:食べるのに通常以上の努力を要している
④ 繰り返す原因不明の夜間〜早朝の発熱:夜間不顕性誤嚥によることが多い
⑤ 痰の量・色の変化(痰量増加・食物残渣の混入)
これらのサインがあれば早期にST・医師へ報告し、FEESによる精査を依頼してください。
食事形態(とろみの濃さ)はどう選べばいいですか?
重要な原則として、とろみは「必要最小限の濃度」を選択します。濃すぎるとろみは口腔内残留→誤嚥リスクの増加、摂取量低下→低栄養・脱水のリスクにつながります。また「とろみをつけると飲みたくない」という患者さんも多いため、STと管理栄養士が協力して摂取量・QOLを含めた総合的なアセスメントを行うことが不可欠です。食形態の見直しは定期的なFEES/VFSS再評価に基づいて行います。
胃瘻(PEG)を作れば誤嚥性肺炎は予防できますか?
PEGを留置すると経口摂取は中断されますが、口腔内・咽頭に貯留した唾液の不顕性誤嚥は毎晩継続します。PEG後の誤嚥性肺炎の主な原因はこの「唾液誤嚥」です。したがってPEG留置後も:
① 口腔ケア(唾液中の細菌量を減らす)
② 体位管理(30〜45度頭部挙上)
③ 可能であれば間接嚥下訓練の継続
は必ず継続します。PEGは「安全な栄養・水分の投与経路」であって、「誤嚥性肺炎の予防手段」ではないことを患者・家族・介護者にしっかり説明することが重要です。
誤嚥性肺炎のリハビリはいつから始めるべきですか?
・体位排痰・呼吸訓練(腹式呼吸・ACBT):バイタルサインが安定していれば発症・入院当日から実施可能
・早期離床(端座位・立位):循環・呼吸動態が基準(HR 40〜130、SpO₂ ≥88%、MAP ≥65等)を満たせば24〜48時間以内の開始が推奨される
・嚥下リハビリ(間接訓練):嚥下関連筋のトレーニングは経口摂取の可否とは無関係に開始可能。発熱がある急性期でも、舌圧訓練・口腔体操などは実施できる
・直接訓練(実際の食事で練習):ST・医師が嚥下機能を評価し、安全な食形態が確認された後に段階的に開始
「治ってからリハビリ」ではなく「治りながらリハビリ」が誤嚥性肺炎回復期の基本方針です。
在宅に退院後、誤嚥性肺炎の再発を防ぐためにできることは?
① 口腔ケアの継続:毎食後の歯磨き・義歯ケア・舌の清掃。訪問歯科衛生士を活用する。
② 食形態の管理:STが決定した食形態(IDDSI基準)を継続する。市販のとろみ剤・介護食を活用する。
③ 食事姿勢:食事中は90度座位または60〜80度リクライニング。食後30〜60分は頭部を挙上した状態を保つ。
④ 訪問リハビリの活用:在宅でもST・PTによる嚥下リハビリ・呼吸リハビリを訪問リハビリとして継続できます。定期的な嚥下機能の再評価(外来FEES等)も重要です。
「熱が続く」「痰が増えた」「元気がなくなった」などのサインが出たら早めにかかりつけ医・主治医に連絡してください。
誤嚥性肺炎のまとめ
- 誤嚥性肺炎(Aspiration Pneumonia)は細菌感染を伴う肺炎。誤嚥性肺臓炎(Aspiration Pneumonitis)とは別概念で治療方針が根本的に異なる
- 脳卒中患者の30〜65%に嚥下障害が合併し、嚥下障害患者は3〜11倍の肺炎リスク。入院早期(24〜48時間以内)に嚥下スクリーニングを実施する
- 誤嚥の40〜70%は不顕性誤嚥(Silent Aspiration)。wet voice・食後SpO₂低下・繰り返す夜間発熱などの早期サインを多職種で共有する
- A2DS2スコアで脳卒中後のSAP発症リスクを定量評価。NIHSSとの連携で効率的にリスク層別化できる
- 抗菌薬は誤嚥性肺炎に使用。誤嚥性肺臓炎は原則不要。治療法を混同しない
- 最大の予防は口腔ケア(肺炎発症率:15.9% vs 27.3%:Yoneyama 2002)。PT・OT・ST・看護師・歯科衛生士・栄養士の多職種連携が不可欠
- 食形態はIDDSIの8段階(レベル0〜7)で統一管理。とろみは「必要最小限」が原則
- 胃瘻(PEG)は誤嚥性肺炎を根絶しない。PEG後も口腔ケア・体位管理・嚥下訓練を継続する
- 「治ってからリハビリ」でなく「治りながらリハビリ」。発症早期から体位排痰・離床・嚥下間接訓練を段階的に開始する
リハビリを受けた方・ご家族の声
父が脳卒中後に誤嚥性肺炎を繰り返して、「もう食べられないのでは」と覚悟していました。STROKE LABでSTさんが嚥下の検査をして「食べ方と食形態を変えれば食べられる」と教えてくれたとき、本当に安心しました。今はとろみ食ですが、好きなものを口から食べられています。
80代男性の娘・脳幹梗塞後の嚥下障害
誤嚥性肺炎で入院してから、口腔ケアの大切さを初めて実感しました。PTさんが早い段階から離床を進めてくれたおかげで呼吸が楽になり、「自分の体で肺炎と戦う力がついた」と感じました。退院後も訪問リハビリで嚥下訓練を続けています。
70代女性・パーキンソン病+誤嚥性肺炎の回復期
参考文献
- 1) Langmore SE, Terpenning MS, Schork A, et al. Predictors of aspiration pneumonia: how important is dysphagia? Dysphagia. 1998;13(2):69-81.
- 2) Martino R, Foley N, Bhogal S, et al. Dysphagia after stroke: incidence, diagnosis, and pulmonary complications. Stroke. 2005;36(12):2756-2763.
- 3) Smith CJ, Kishore AK, Vail A, et al. Diagnosis of stroke-associated pneumonia: recommendations from the pneumonia in stroke consensus group. Stroke. 2015;46(8):2335-2340. / Smith CJ, et al. Prospective study of stroke-associated pneumonia and A2DS2 score. Stroke. 2012;43(8):2218-2220.
- 4) Yoneyama T, Yoshida M, Ohrui T, et al. Oral care reduces pneumonia in older patients in nursing homes. J Am Geriatr Soc. 2002;50(3):430-433.
- 5) Arai T, Sekizawa K, Ohrui T, et al. ACE inhibitors and protection against pneumonia in elderly patients with stroke. Lancet. 1998;352(9144):1937-1938.
- 6) Schweickert WD, Pohlman MC, Pohlman AS, et al. Early physical and occupational therapy in mechanically ventilated, critically ill patients: a randomised controlled trial. Lancet. 2009;373(9678):1874-1882.
- 7) Wheeler-Hegland KM, Rosenbek JC, Sapienza CM. Submental sEMG and hyoid movement during Mendelsohn maneuver, effortful swallow, and expiratory muscle strength training. J Speech Lang Hear Res. 2008;51(5):1072-1087.
- 8) Shaker R, Easterling C, Kern M, et al. Rehabilitation of swallowing by exercise in tube-fed patients with pharyngeal dysphagia secondary to abnormal UES opening. Gastroenterology. 2002;122(5):1314-1321. (シャキア訓練原著)
- 9) IDDSI Framework: International Dysphagia Diet Standardisation Initiative. iddsi.org. 2017(updated 2021).
- 10) UpToDate. Aspiration pneumonia in adults. 2024. (UpToDate)
- 11) StatPearls. Aspiration Pneumonia. NCBI Bookshelf. 2024.
- 12) Logemann JA. Evaluation and Treatment of Swallowing Disorders. 2nd ed. Pro-Ed; 1998.(嚥下機能解剖の参考文献)
誤嚥性肺炎の予防・回復に
多職種チームで寄り添います。
嚥下リハビリ(FEES評価対応)・呼吸理学療法・口腔ケア指導・
食形態調整(IDDSI基準)まで、急性期から在宅まで一貫サポート。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)