【2026年版】片麻痺患者の寝返り・起き上がり動作分析|脳卒中リハビリの評価・姿勢観察・治療アプローチ
寝返り・起き上がりの動作分析を、4相と3条件で読み解く。
脳卒中患者の寝返り・起き上がりは重症度に関わらず常に問題が生じます。本記事ではSamackiの3条件と寝返り4相モデルを軸に、姿位の特徴から症例提示・治療アイデアまでを新人セラピスト向けに体系的に解説します。
— 寝返り・起き上がりのポイントを3条件・4相に基づき動画で詳しく解説しています。
要点5項目。
臨床現場でこう出会う。
右被殻出血発症後2年。回復期病棟を経て短下肢装具で生活していたが、大動脈置換術後に転倒が増加。復職前調整のため週1回の介入を開始した。
麻痺側の感覚障害(中等度)と体幹・胸郭可動域制限が重複。寝返り時に左肩前面のストレッチ痛が生じており、起き上がりの安全性が低下していた。
寝返り・起き上がりは重症度に関わらず、脳卒中患者に常に問題が生じる動作です。療法士にとってベッド上動作の評価・治療は、専門性が最も問われる場面の一つといえます。
ポジショニング・寝返り・起き上がりは分断して考えるのではなく、一連の動作連鎖として評価することが重要です。その起点となるのが、姿位の特性と3つの必要条件の理解です。
定義・疫学と3つの必要条件。
寝返り・起き上がりに関する研究論文は少なく、その理由の一つが運動パターンの個別性です。Ford-Smith et al.(1993)は60名の被験者の起き上がりで89パターンを報告しており、「正解のパターン」に固執しない観察眼が求められます。
この3条件を軸に問題を整理すると、評価と介入の方向性が明確になります。臨床では「どの条件が欠けているか」を先に特定することが、遠回りしない治療につながります。
3つの必要条件を臨床に落とし込む。
身体を垂直方向へ動かすための力(モーメンタム)を生み出す能力です。抗重力活動(重力に抗して身体を起こす筋活動)が不十分だと、代償動作が増大します。特に寝返り・起き上がりは他の動作と比べて垂直方向への移動量が大きく、抗重力活動の需要が高い動作です。
CoM(Center of Mass:重心)を支持基底面(BoS)内で制御しながら水平移動させる能力です。脳卒中患者では麻痺肢の随意性が乏しく、CoMの移動に麻痺肢が追従できない(連続性が欠ける)ことが多いです。「安定」が「固定」になり、「移動」を阻害してしまうパターンに注目してください。
ベッドへの接触面・視覚・前庭系(平衡感覚)などを統合して運動を適応させる能力です。寝返りでは頭部の回転と眼球運動の協調が不可欠で、起き上がりではさらに重力・加速度・頭頸部角度などの情報処理が加わります。視覚・前庭系の適応不全は「目が回る」などの症状として現れます。

— ご本人・ご家族の状況を丁寧にお伺いします
そのお気持ちに応えるために。
STROKE LABは脳神経系に特化した自費リハビリ施設です。姿勢連鎖理論に基づく徒手介入と脳科学の知見を融合させ、回復期病棟では受けられなかった専門的アプローチを提供します。まずは無料相談からお気軽にどうぞ。
姿位の特徴とポジショニング。
動的な動作分析を行う前に、静的な姿位の理解が必要です。背臥位・側臥位・腹臥位それぞれが神経学的に異なる特性を持っており、ポジショニングは治療の入口となります。
誤嚥予防・拘縮予防・褥瘡予防(除圧)・肩痛軽減・四肢浮腫改善・骨格アライメント維持・骨格変形の予防と修正・安定した支持基底面の提供・患側への感覚刺激増加・空間認識能力の向上・自律神経系機能強化・正常動作パターンの促進・異常動作パターンの制御・体圧管理・疲労軽減・退院後の体勢への耐性向上など。
ポジショニングは「寝かせておく」ではなく、次の動作への準備と合併症予防を同時に行う治療行為です。
背臥位の特徴と臨床的注意点。
背臥位は支持基底面が広く重心が低いため、筋緊張が緩みやすい姿位です。良好なアライメントでは四肢がわずかに外転・外旋・伸展傾向をとり、正中軸のオリエンテーション構築を促せます。一方で、痙縮を促進しやすい側面もあるため注意が必要です。
頭部を2枚の枕で支え、頭を非麻痺側肩の方へわずかに曲げてから麻痺側にゆっくり向けます(力を入れすぎない)。麻痺側殿部の下に小さな枕を置き、膝あたりまでサポートします。麻痺側上肢の下に枕を敷き、肘を伸展位・前腕回外位に保ちます。
ベッドの高さは患者・家族・医療者全員の安全と自立を促進できる高さに設定してください。
側臥位の特徴と臨床活用。
側臥位は支持基底面が狭く不安定になりやすい姿位ですが、歩行に必要な股関節伸展や運動連鎖を構築しやすい治療姿位でもあります。荷重側では伸展特性が、反対側では屈曲特性が強まります。
腹臥位の特徴と段階的導入。
腹臥位は屈曲過緊張のコントロールに有効で、腹腔内圧を高めてコアスタビリティを促通できます。ただし脳卒中患者の多くは夜間に背臥位か非麻痺側下側臥位で就寝しており、腹臥位への姿勢適応が不十分なケースが少なくありません。クッションや厚めのタオルを使いながら段階的に適応させていくことが重要です。
引用:医学書院「脳卒中の動作分析」 金子 唯史(2018)
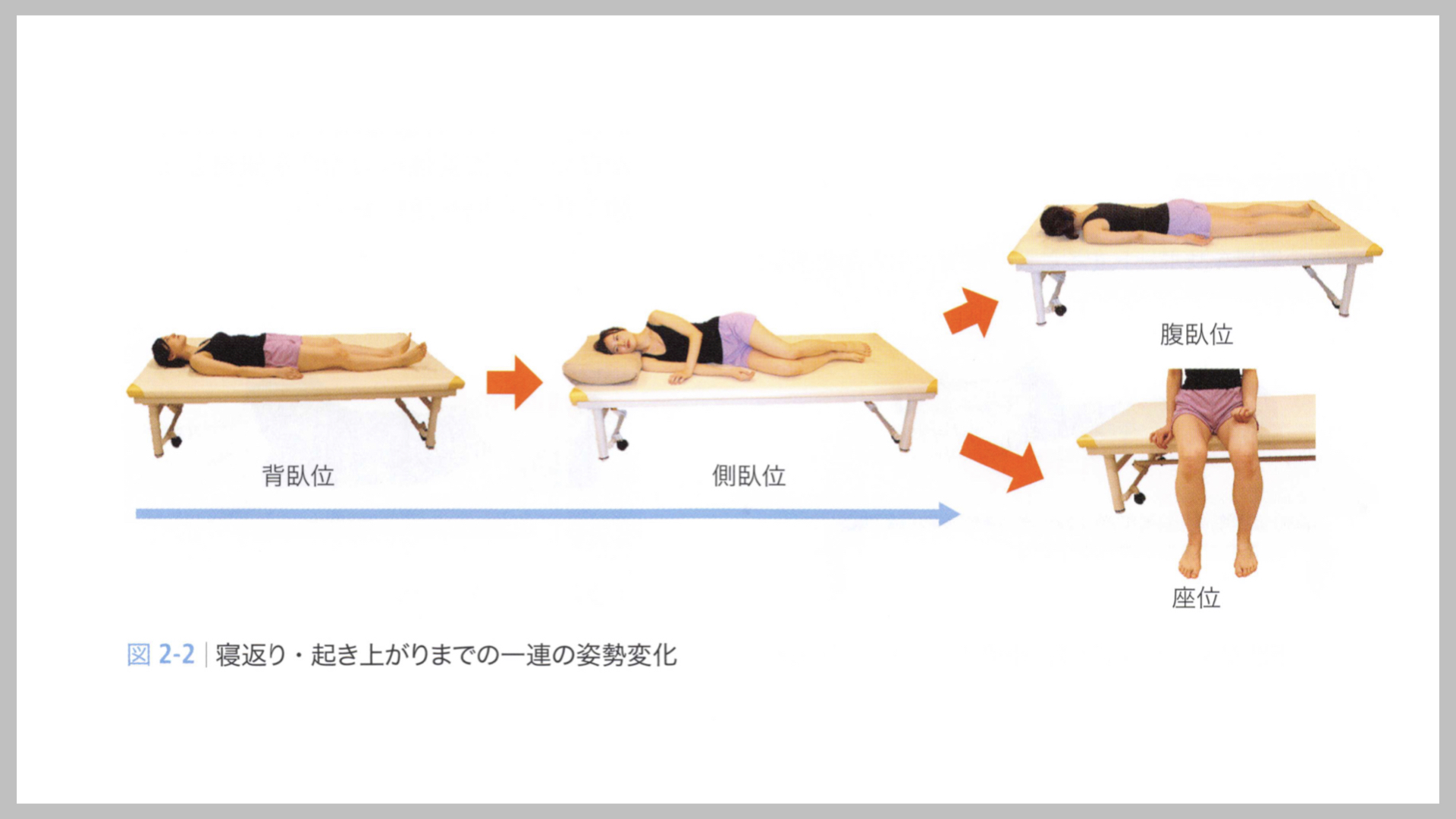
寝返り4相の動作分析。
寝返りは「開始姿勢(背臥位)→屈曲相→移行相→伸展相→安定相」の4相で構成されます。各相で求められるキーコンポーネントを相ごとに観察することが、的を絞った治療につながります。

— 寝返りの4相について詳しく動画で解説しています。
Phase 0:開始姿勢(背臥位)
寝返りはLBA(縦軸身体軸:Longitudinal Body Axis)が基点となります。LBAとは脊柱を中心とした体の縦の軸のことです。脳卒中患者では背臥位において正中軸の偏位が生じやすく、これが次の相の動作の質を左右します。開始姿勢で正中軸が取れているかを必ず確認してください。
Phase 1:屈曲相(背臥位→上部体幹回旋)

引用:医学書院「脳卒中の動作分析」 金子 唯史(2018)
屈曲相の主役は頭頸部屈曲・肩甲骨前方突出・体幹回旋筋群の賦活です。上肢リーチが寝返る方向への関節トルクとして体軸内回旋を補助します。この相で「非麻痺側が過剰に突っ張る」パターンは要注意で、屈曲相から移行相への円滑な移行が阻害されます。
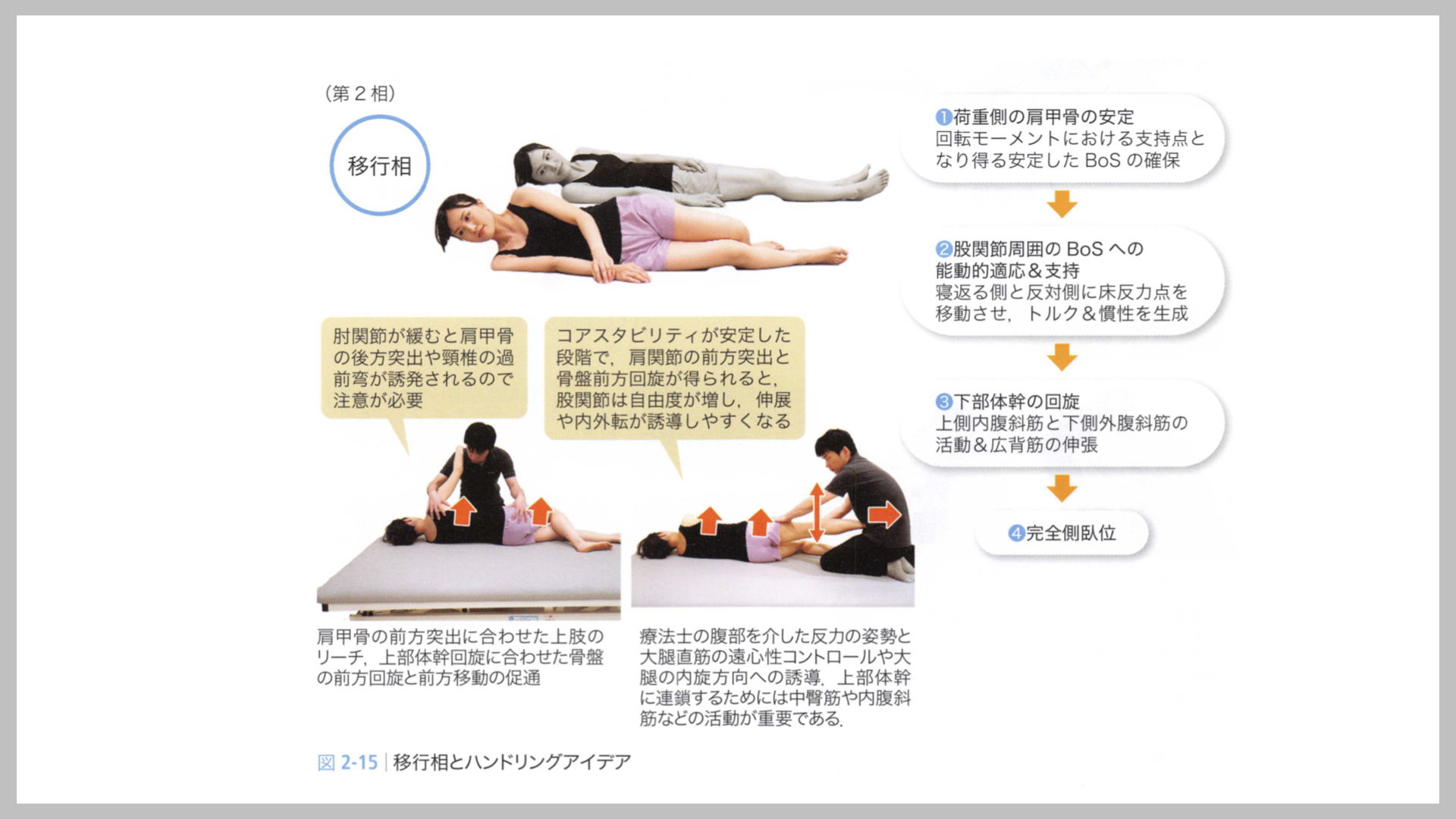
Phase 2:移行相(上部体幹回旋→完全側臥位)
引用:医学書院「脳卒中の動作分析」 金子 唯史(2018)
胸椎回旋に伴いCoMが寝返る方向へ移動します。広背筋の遠心性収縮による慣性の生成が重要で、これに対応するため下肢でのBoSへの適応と骨盤前方回旋・下肢の追従が起きます。この協調運動が崩れると完全側臥位が達成できません。
Phase 3:伸展相(完全側臥位→腹臥位方向)

引用:医学書院「脳卒中の動作分析」 金子 唯史(2018)
伸展活動が優位になる相です。完全側臥位はBoSが最も狭く、筋緊張コントロールの要求が最大になります。非支持側肩関節のさらなる屈曲・前腕支持への準備・骨盤のさらなる前方回旋・股関節伸展のための筋活動が必要となり、従重力コントロール(重力に対して徐々に動きを制御すること)が求められます。
Phase 4:安定相(BoS上での安定と抗重力活動)

引用:医学書院「脳卒中の動作分析」 金子 唯史(2018)
尺側・大腿前面筋群・下腹部を中心としたBoSで安定する段階です。脳卒中患者では従重力コントロール低下により、腹臥位に近い姿勢の維持が難しく固定的になりやすいです。安定相は、続く起き上がりや四つ這いへの文脈によって求められる筋緊張が大きく変化します。
出典:Ford-Smith CD, et al. Age differences in movement patterns used to rise from a bed in subjects in the third through fifth decades of age. Phys Ther. 1993;73(5):300-309.
臨床的含意:60名・第3〜5十年代の被験者の起き上がりで89パターンが確認されました。エビデンスレベル:観察研究。「正しいパターン」に固執せず、患者固有のパターンを観察・分析することが重要です。
ペリパーソナルスペースと身体図式。
ペリパーソナルスペース(peripersonal space)とは、視覚・触覚・聴覚情報などを高度に統合して身体を覆う領域です。主に四肢を伸ばせる範囲内の空間情報処理に使われる概念で、「知覚領域」「グレーゾーン」とも呼ばれます。
身体図式(body schema)は、触覚・固有受容感覚・運動感覚など自身の身体情報処理と絡み合った概念です。ペリパーソナルスペースは身体の外側の空間との関係性を扱います。
健常者は無意識にベッドの広さ・反力・空間情報を身体感覚と照らし合わせて最適な運動を選択します。脳卒中患者ではこの処理が障害されます。
身体図式が低下すると、寝返り時にベッドのスペースへの過剰な恐怖心が生まれたり、麻痺側上肢の位置を無視した寝返りを行います。結果として肩痛が生じやすくなります。
特に左片麻痺患者はオープンスペースでの視空間処理障害を受けやすく、視覚情報によるオンライン修正が困難です。この問題はペリパーソナルスペースの欠如と深い関係がある可能性があります。

引用:医学書院「脳卒中の動作分析」 金子 唯史(2018)
介入の段階とエビデンス。
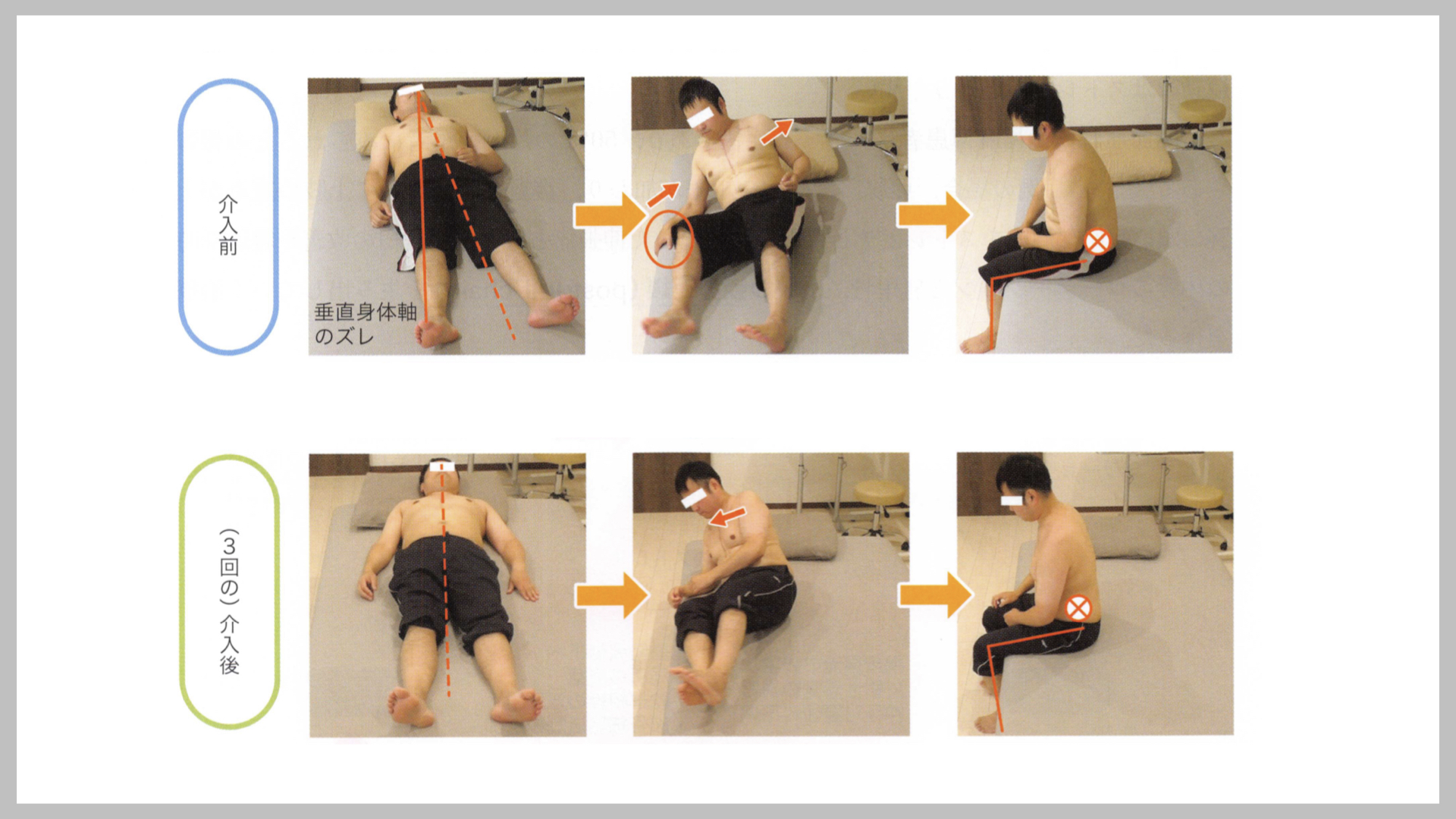
本章では先述の症例(30代男性・左片麻痺・肩痛)への実際の介入プロセスを4段階で整理します。臨床での再現性を高めるため、各段階のポイントを具体的に示します。
引用:医学書院「脳卒中の動作分析」 金子 唯史(2018)
本症例では開胸手術による脊柱伸展制限と両側体幹低緊張が重複していました。枕を背部から重ねて腰椎前弯を軽減し、麻痺側上肢も肩甲骨が重力方向に崩れないよう補正しました。上腕筋・回内筋起始部を中心とした機械的短縮の治療が必要と判断しました。
大胸筋・腹直筋・肋間筋などの短縮をハンドリングで改善しました。手術部周囲は皮層の伸張性も失われており、鎖骨・頸部前面の広頸筋も手術部方向に引き込まれていました。セラピスト2名で安定と運動を意識しながら、段階的に筋の長さを改善しました。
胸椎の伸展可動性が得られた段階で麻痺側下の側臥位に移行しました。背臥位より骨盤回旋を誘発しやすく、下部肋骨・腹斜筋の短縮改善に有効でした。体幹が支持面上で安定した状態で骨盤回旋・肩甲骨前方突出をコントロールするようハンドリングで感覚入力しました。
骨盤の回旋・下制・挙上などコアスタビリティに必要な骨盤帯の安定と腰椎のダイナミックスタビリティ構成要素を構築しました。麻痺側上肢を外転挙上位に安定させることで、肋骨下部から上部への運動連鎖・前鋸筋や広背筋のアライメント後方への定位を促進しました。
— 実際の治療場面(本症例の介入映像)です。
【介入前】麻痺側肩甲骨の過剰後退・骨盤後傾・体軸回旋乏しい・前腕支持への重心移動不可・左肩前面の伸張痛あり。
【介入後】背臥位姿勢がベッドに垂直に定位。肩甲骨後退が軽減し肘・手関節が伸展位へ。体軸回旋と肩甲骨前方突出の姿勢連鎖(postural chain)が改善。前腕支持への重心移動が可能となり、左肩痛の軽減を認めた。

一緒に形にしましょう。
STROKE LABでは、姿勢連鎖理論に基づく評価と徒手介入を組み合わせ、寝返り・起き上がりから歩行まで一貫したプログラムを提供しています。ご本人・ご家族のご状況を丁寧に伺い、最適なリハビリの方向性をご提案します。
多職種連携と環境調整。
寝返り・起き上がりの問題は、セラピスト単独で解決できません。24時間の病棟生活における姿位管理・起居動作の一貫性を保つために、多職種チームでの情報共有と役割分担が不可欠です。
多職種連携の役割分担。
| 職種 | 主な役割 | 具体的な介入内容 |
|---|---|---|
| PT(理学療法士) | 動作分析・ポジショニング・運動促通 | 4相の観察・体幹・骨盤ハンドリング・側臥位治療 |
| OT(作業療法士) | ADL場面での起居・環境調整 | 起き上がり→端坐位→立ち上がりの連続動作指導・ベッド柵活用 |
| 看護師 | 24時間のポジショニング継続 | 体位変換の頻度・ポジショニングの維持・夜間の姿位管理 |
| 医師 | 医学的リスク管理・指示出し | 腹臥位の禁忌確認・疼痛管理・合併症リスクの評価 |
| MSW(医療ソーシャルワーカー) | 退院先の環境整備 | 在宅ベッド・マットの選定・家族への指導計画 |
「ポジショニングの方針は、セラピストが設定したら必ず看護師に口頭と紙面で共有してください。夜間の姿位が崩れると、昼間の治療効果が半減します。」
「ベッドのマット硬さも重要です。柔らかすぎるマットではBoSへの適応が障害され、寝返りが困難になります。福祉用具の選定は早い段階からMSWと連携しましょう。」
「家族指導は退院直前ではなく、入院早期から段階的に行う方が、在宅での継続性が高まります。OTと協力してADL場面での統一した声かけを決めておくと良いです。」
Pitfallsと臨床判断のコツ。
新人セラピストが寝返り・起き上がりの評価・治療で陥りやすい罠を3つ整理します。どれも経験者が一度は通る道ですが、早めに知っておくだけで臨床の質が格段に上がります。
臨床判断の分岐点。
「介入前の背臥位姿勢を必ず写真か動画で記録してください。介入後と比較することで、何が変わったかを患者本人・ご家族にも説明できます。」
「起き上がりが難しい患者に対して、いきなり『起き上がってください』と言うのは順番が逆です。どの相で詰まっているかを先に観察してから、詰まっている相の直前から介入してください。」
「『重くない手足をいかに作るか』が寝返り・起き上がり治療の核心です。重力に対して軽い肢節を作ることが、まず最初の課題です。」
予後とゴール設定。
寝返り・起き上がりのゴール設定は、患者の生活文脈に基づいて行います。「自立できるか否か」だけでなく、どのような環境で・誰の支援を得て・どのような動作を目指すかを具体的に設定することが重要です。
予後良好の因子:発症からの期間が短い・感覚障害が軽度・体幹機能が比較的保たれている・認知機能が保たれている・側臥位での安定性が確保できる。
ゴール設定の視点:寝返り自立→起き上がり自立→端坐位保持→移乗動作という段階的な目標設定が基本です。ただし個別性が高いため、患者の生活場面(在宅か施設か)と優先する動作から逆算して設定します。
よくある質問(新人の疑問)。
Samackiが示した3条件(①抗重力モーメンタムの生成、②CoMの安定と水平移動、③環境適応能力)を軸に評価します。
まず背臥位での正中軸(LBA)の偏位を確認し、頭頸部屈曲・肩甲骨前方突出・体軸内回旋の順序で4相を観察してください。
麻痺側下の側臥位は麻痺側への感覚入力を増やし、体幹伸展活動を促通しやすい姿位です。非麻痺側下の側臥位は麻痺側上下肢の自由度を高め、リーチ練習の開始姿位として活用されます。
患者の筋緊張パターンや目的に応じて選択してください。
腹臥位は屈曲過緊張のコントロールに有益で、腹腔内圧を高めコアスタビリティを促通できます。
一方で呼吸障害リスクがあるため、クッションやタオルで胸郭を支え、段階的に姿勢適応を進めることが重要です。
ペリパーソナルスペースが障害されると、ベッドの広さへの過剰な恐怖心や麻痺側上肢の位置無視が生じます。結果として肩痛や代償動作が増大します。
特に左片麻痺では視空間処理障害と重複しやすいため注意が必要です。
非麻痺側の過剰な突っ張りにより麻痺側の屈曲相から移行相へのスムーズな切り替えが困難になるケースが最多です。
広背筋の遠心性収縮が不十分で慣性が生成されず、骨盤前方回旋と下肢の追従が遅れることで、完全側臥位が達成できなくなります。
半球間抑制により非麻痺側にも過剰な緊張や体幹の弱さが生じます。長期にわたる麻痺側への代償が続くと非麻痺側の体幹伸展が困難になり、上肢の自由度が減少します。
麻痺側だけでなく非麻痺側の体幹・グローバル筋群にも介入することで、より効率的な動作再建が可能になります。
STROKE LABのプログラム。
STROKE LABは脳神経系に特化した自費リハビリ施設です。姿勢連鎖理論に基づく徒手介入と脳科学の知見を融合させ、回復期病棟では受けられなかった専門的アプローチを提供しています。週に数時間のスタッフ教育に投資し、日々の臨床の質を高め続けています。
— 失調症状を有するケースの起き上がり動画です。多くのパターンから学ぶことが重要です。
「臨床では知識として理解していても、実際に難渋するケースは多いです。本物の臨床家に直接症例を通して、できればリアルタイムで患者様の同じ肌を通して教わることが大切です。」— PT・臨床経験10年以上・神経系リハビリ専門
「結果の出せる療法士になるためには、スタッフ同士の勉強や顧問の直接臨床指導が不可欠です。週に数時間のスタッフ教育への投資が、臨床の質を長期的に高めます。」— OT・STROKE LABシニアスタッフ
あわせて読みたい:STROKE LABの脳卒中リハビリテーションを詳細に解説
諦めないでください。

「寝返りができない」「起き上がりに介助が必要」——そのような状態が続いているご本人・ご家族の方に、STROKE LABは寄り添いたいと思っています。
動作は、正しく評価して適切に介入すれば、必ず変わります。大切なのは、諦めずに専門家に相談する一歩を踏み出すことです。
まずは無料相談で、現在の状況をお聞かせください。STROKE LABのスタッフが、真摯にお身体の悩みに向き合います。
代表取締役 金子 唯史
参考文献。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)