【2025年最新】脳卒中後のロッキングやStiff Knee Gaitの原因とは?大腿直筋・ハムストリングスの関係と効果的リハビリ法を徹底解説
論文を読む前に
ロッキング・Stiff Knee Gaitと大腿直筋の関係について
田中先生は、新人療法士の石川さんにStiff Knee Gait・ロッキングに関する症例について講義を始めました。脳卒中後の歩行障害において、このStiff Knee Gaitは非常に重要な課題の一つです。特に、大腿直筋の過剰な活性化が原因の一つとされています。
田中先生: 「石川さん、Stiff Knee Gaitというのは、脳卒中後の患者でよく見られる歩行パターンで、膝が十分に屈曲しないために足を振り出すことが困難になる現象です。特に、大腿直筋(Rectus Femoris)が過剰に活性化し、膝関節の屈曲を妨げることが大きな要因とされています。」
石川さん: 「大腿直筋の過剰活性化が問題なんですね。なぜ、この筋肉が過剰に働いてしまうのでしょうか?」
田中先生: 「脳卒中後、特定の筋群が正常に働かないことや神経系の障害により、大腿直筋が他の筋肉の代償として過度に使われてしまいます。これが膝を伸展しすぎてしまい、Stiff Knee Gaitを引き起こすのです。」
ハムストリングスの関与と歩行パターン
石川さん: 「ハムストリングスの役割はどのようなものですか?」
田中先生: 「ハムストリングスは通常、膝の屈曲を助け、正常な歩行サイクルを維持する役割を持っています。脳卒中後、この筋群が適切に機能しない場合、大腿直筋が過度に活性化し、その結果、膝の伸展が過剰になりStiff Knee Gaitを引き起こします。」
「さらに、ハムストリングスの弱化やタイミングの遅れも、膝の屈曲不足に繋がります。この関係性はリハビリテーションでの介入において重要です。」
リハビリテーションでの介入法
石川さん: 「リハビリでの具体的な介入方法としては、どのようなアプローチが効果的でしょうか?」
田中先生: 「まず、大腿直筋の過剰な活性化を抑制し、ハムストリングスの機能を改善することが目標です。具体的には、電気刺激療法やボツリヌス療法を用いて大腿直筋の過剰な収縮を抑える方法があります。また、ハムストリングスの筋力と柔軟性を改善するための筋力強化訓練やストレッチングも有効です。」
タイミングと協調性の改善
田中先生: 「さらに重要なのは、筋群間の協調性を改善することです。歩行中のハムストリングスのタイミングと大腿直筋の抑制を目指し、リハビリの介入ではバイオフィードバックや機能的電気刺激(FES)を用いることが考えられます。」
石川さん: 「なるほど。Stiff Knee Gaitの改善には、個別の筋肉の機能だけでなく、協調性やタイミングが大事なんですね。」
Stiff Knee Gait・ロッキングの臨床的評価
石川さん: 「Stiff Knee Gaitの評価にはどのようなツールを使用しますか?」
田中先生: 「歩行分析装置やモーションキャプチャーシステムを用いて、膝関節の角度、歩行サイクルの各フェーズにおける筋活動を正確に評価することができます。また、表面筋電図(sEMG)を使って大腿直筋やハムストリングスの筋活動をリアルタイムで確認することも有効です。」
まとめ
田中先生: 「Stiff Knee Gaitは、大腿直筋とハムストリングスのバランスが崩れた結果として発生します。早期の評価と介入が重要であり、適切な治療法を選択することで、患者の歩行能力を大きく改善することが可能です。石川さんも、これらのポイントを押さえて臨床での介入を行ってください。」
石川さん: 「ありがとうございます、田中先生。これからのリハビリにしっかりと役立てます。」
論文内容
タイトル
●脳卒中後のStiff Knee Gaitと大腿直筋の反射亢進の関係性
●原著はRectus femoris hyperreflexia contributes to Stiff-Knee gait after strokeこちら
なぜこの論文を読もうと思ったのか?
●Stiff knee Gaitの患者様を受け持つことがあり、その際の治療選択の組み立てで頭を整理しようと思い本論文に至った。
内 容
背景
●Stiff Knee Gait(SKG)は、脳卒中後の最も一般的な歩行障害の1つです。 SKGは遊脚相の膝の屈曲の減少として定義されます。 SKGの患者では、関節痛、代償運動によるエネルギー効率の低下、転倒のリスクの増加が見られます。脳卒中後のSKGは、大腿直筋(RF)の過活動と、膝の屈曲モーメントを生成する足関節底屈筋および腸腰筋の活動低下に起因しています。大腿四頭筋の過活動は、SKGの最も広く受け入れられている原因です。
●脳卒中後のStiff Knee Gait(SKG)は、遊脚相での膝屈曲角度の低下を伴うことがよくあります。膝の屈曲角度の減少は、大腿四頭筋の過活動に起因すると仮定されています。ただし、反射亢進がこの活性化に影響しているかどうかは不明です。
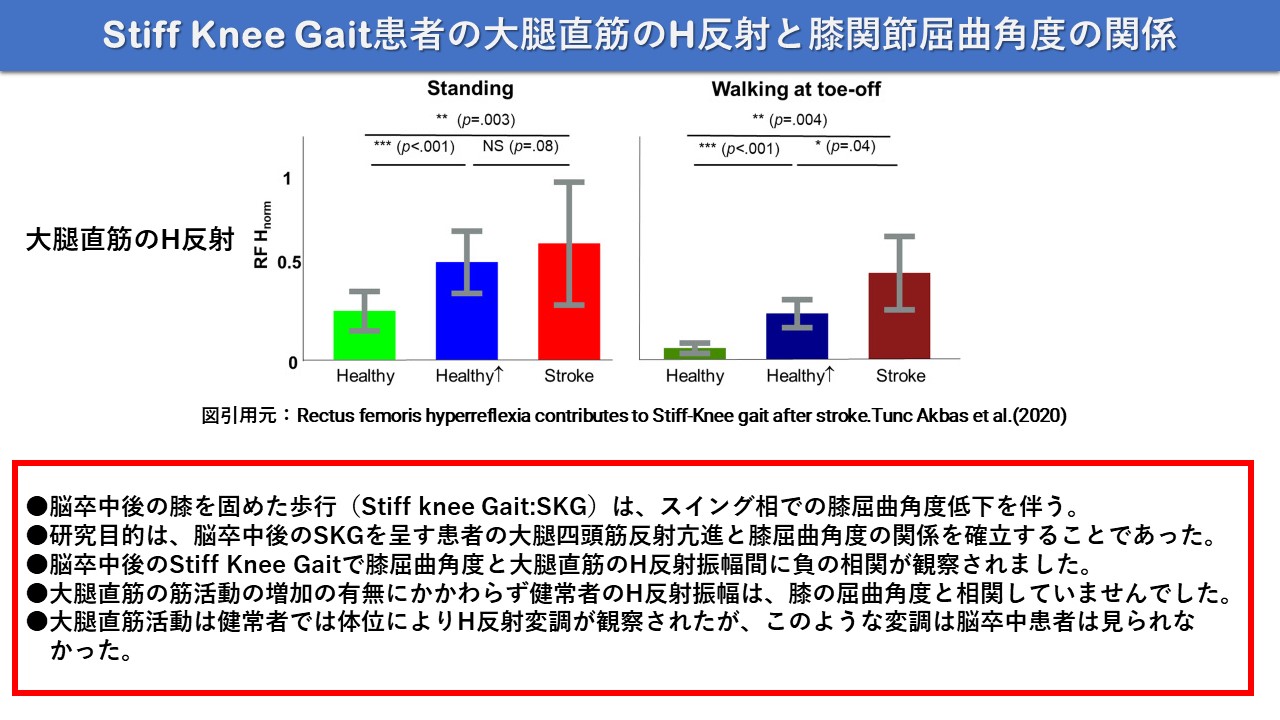
●研究目的は、脳卒中後のStiff Knee Gaitを呈す患者の大腿四頭筋反射亢進と膝屈曲角度の関係を確立することでした。
方法
●大腿直筋(RF)H反射は、脳卒中後のSKGの参加者10人と、10人の健康対照群のプレスイングで記録されました。病理学的神経調節を大腿四頭筋の反射亢進と活性化に帰するために、健常者は大腿直筋のH反射誘発時の立位およびプレスイング中に、筋電図(EMG)フィードバックを使用して大腿四頭筋活動を自発的に増加させました。
結果
●脳卒中後のSKGで膝屈曲角度と大腿直筋のH反射振幅間に負の相関が観察されました。対照的に、大腿直筋の筋活動筋活動の増加の有無にかかわらず健常者のH反射振幅は、膝の屈曲角度と相関していませんでした。大腿直筋の活動が自発的に増加した健常者で、立っている状態と歩行間で体位に依存する大腿直筋のH反射変調が観察されましたが、このような変調は脳卒中患者では見られませんでした。
●脳卒中後のSKGでは大腿直筋の反射の変調が損なわれます。 大腿直筋の反射亢進と膝屈曲角度の間の強い相関関係は、脳卒中後のSKGにおける脊髄反射興奮性の調節的役割の可能性を示しています。大腿四頭筋反射亢進を標的とする介入は、脳卒中後のSKGにおける膝関節機能に対する反射亢進の因果的役割を解明するのに役立つ可能性があります。
ロッキングに対する臨床アイデア
1. 大腿直筋(Rectus Femoris)への介入
- 問題点: 大腿直筋の過剰な活動は膝の伸展を引き起こし、膝屈曲が抑制されます。これがStiff Knee Gaitの主要な要因の一つです。
- 介入方法:
- ボツリヌス療法: 大腿直筋の過剰な活動を抑えるために有効。局所的に注射することで、筋肉の異常な収縮を制御し、膝屈曲を促進します。
- 機能的電気刺激(FES): 筋肉の協調性とタイミングを改善するために用いることができる。大腿直筋の活性化を制御しながら、必要なタイミングで筋肉の抑制を促進します。
- 神経筋再教育: 正しい歩行パターンを再学習するための訓練。特に、歩行時の膝屈曲タイミングの強調を行う。
2. ハムストリングス(Hamstrings)への介入
- 問題点: ハムストリングスが弱い、もしくは適切に機能しない場合、膝屈曲が不十分であり、Stiff Knee Gaitが悪化します。
- 介入方法:
- 筋力強化: ハムストリングスの筋力トレーニングは、膝屈曲をサポートするために重要。ヒップエクステンションやレッグカールなどのエクササイズが効果的です。
- 電気刺激(NMES): 歩行のスイングフェーズ中にハムストリングスの収縮を促すために使用されます。膝関節の屈曲を誘導し、筋肉の活動を強化します 。
3. 前脛骨筋(Tibialis Anterior)への介入
- 問題点: 足の持ち上げが不十分な場合、歩行中に膝屈曲を補完するための代償動作が起こりやすい。
- 介入方法:
- 筋力強化: 前脛骨筋の筋力を高めるエクササイズ(足首の背屈運動)は、歩行サイクルでの足のクリアランスを改善し、Stiff Knee Gaitの代償動作を軽減します。
- FES: 足背屈をサポートするために、前脛骨筋に対して機能的電気刺激を使用することができます。これにより、歩行時のフットドロップを防ぎ、膝の過剰な伸展を補う必要性を減らします。
4. 下腿三頭筋(Gastrocnemius and Soleus)への介入
- 問題点: 下腿三頭筋の過剰な活動は、足首が底屈し、膝関節が伸展してしまうことがあります。これにより、Stiff Knee Gaitが悪化します。
- 介入方法:
- ボツリヌス療法: 下腿三頭筋の緊張を緩和するために、選択的に注射を行うことが可能です。これにより、足関節の底屈を抑え、膝屈曲をサポートします。
- ストレッチングと柔軟性訓練: 下腿三頭筋の緊張を緩和し、足関節の可動域を広げるために、定期的なストレッチが推奨されます 。
足底にタオルを敷くと、下腿三頭筋の過剰な収縮が緩和されやすくなります.その状態で荷重練習を行うことでロッキングの改善が期待できます。

5. タイミング(リハビリテーションの重要な要素)
Stiff Knee Gaitの改善には、個別の筋肉強化だけでなく、筋群のタイミングと協調性の向上が必要です。
- 歩行分析: ビデオベースの歩行分析やモーションキャプチャーを用いて、膝関節の屈曲・伸展のタイミング、筋活動を詳細に評価し、介入の方向性を決定します。
- ロボティクスやバイオフィードバック: リアルタイムで患者にフィードバックを提供し、歩行時の膝の過剰な伸展を自覚させることで、正常な歩行パターンを強化します。
6. 動作分析と運動イメージ訓練
- 動作分析: 歩行サイクル中の各筋肉の役割をリアルタイムで把握し、適切な訓練を組み合わせるために、動作分析技術を活用します。
- 運動イメージ訓練: ハムストリングスと前脛骨筋の活性化タイミングを頭の中でイメージし、それを実際の運動に結びつける訓練法も効果的です。
ロッキング・stiff knee gaitに対するアプローチを行う際のコツ
Stiff Knee Gait (SKG) ・ロッキングに対するアプローチを行う際の重要なポイントは、患者の個別性に合わせた介入と、筋活動や姿勢の評価を重視することが求められます。以下に、臨床現場でのコツを挙げます。
1. 筋肉の短縮とスパスムを評価
Stiff Knee Gaitでは、大腿直筋のスパスムや短縮が膝の伸展を過度に制限することがあります。リハビリ初期では、大腿直筋の短縮度合いやスパスムを詳細に評価し、ストレッチや筋緊張緩和法を導入します。持続的な低負荷ストレッチや温熱療法が有効です。
2. 大腿直筋の過剰活性を軽減するアプローチ
大腿直筋が過剰に働くことで膝の伸展が制御されるため、ボトックス注射や電気刺激で過剰活動を抑える手法も検討されます。リハビリテーションでは、これらの介入を取り入れることにより、より効率的な歩行運動の再構築が可能です。
3. ハムストリングスの筋力強化
Stiff Knee Gaitの特徴の一つとして、膝屈曲を抑制するためのハムストリングスの弱化が挙げられます。筋電図(EMG)を用いた評価を通じて、患者のハムストリングスの活動を測定し、弱化が確認された場合には、筋力強化のエクササイズを集中的に行います。リハビリの一環として、スイスボールを用いたハムストリングス強化やPNFなどが効果的です。
4. 前脛骨筋の再教育
Stiff Knee Gaitでは、前脛骨筋のリクルートメントの低下が足関節の機能障害に関連します。足首の背屈動作を意識したリハビリを導入することが効果的で、フットドロップ用の装具や電気刺激療法による筋力の再教育が有効です。
5. 重心移動の再学習
Stiff Knee Gaitはしばしば重心移動の欠如によって引き起こされます。歩行時の重心移動を意識させるトレーニングを取り入れ、体幹と下肢の動作を連動させることが重要です。
6. 膝関節の屈曲モーメントを増加させるアプローチ
歩行の推進力を高めるためには、膝関節屈曲の増加が必要です。リハビリテーションでは、エクササイズバイクや、膝屈曲を意識した歩行訓練を通じて、膝の柔軟性を向上させます。
7. 足底筋膜と下腿三頭筋の機能
Stiff Knee Gaitでは、下腿三頭筋の筋活動と足底筋膜の硬直が足部の動きを制限し、膝関節にも影響を与えます。足底筋膜のストレッチやトリガーポイント治療を行い、足底から膝までの筋膜連鎖を改善します。
8. 筋連鎖を意識した全身的な介入
Stiff Knee Gaitに関与する筋肉は大腿直筋やハムストリングスだけでなく、体幹筋や股関節周囲筋も重要です。プランクやサイドブリッジなどの体幹強化エクササイズを取り入れ、全身の連動性を改善することで歩行の質を高めます。
9. 歩行解析とビデオフィードバックの活用
歩行の詳細な解析は、治療の方針を決定する上で不可欠です。歩行解析装置やビデオフィードバックを使用して、患者の歩行パターンを客観的に評価し、修正点を明確にすることで、効果的なアプローチが可能です。
10. 装具の調整
Stiff Knee Gaitの改善には、AFO(足関節装具)の使用や、必要に応じて装具の微調整が有効です。特に前脛骨筋の活動が低下している場合には、AFOが効果的なサポートとなります。装具のフィッティングや患者への適合性を常に確認し、状況に応じて調整を行います。
これらのコツを通じて、Stiff Knee Gaitに対するアプローチをより効果的に進めることができます。各患者に合わせた個別化されたリハビリ計画を立て、随時再評価を行いながら進めていくことが重要です。
退院後のリハビリはSTROKE LABへ
“本気で変わりたい” あなたへ
自費リハビリという新しい選択肢と、STROKE LAB が叶える未来
▼ まずはお悩みを共有してみませんか?
-
-
- 「週2回の通院リハだけでは回復が頭打ち…」
- 「もう退院したのに手足が思うように動かない.
- 「痛みが慢性化し、趣味や仕事に集中できない」
- 「今の担当療法士以外の専門的リハビリも受けてみたい」
- 「通うのが大変なので、訪問やオンラインのリハビリも検討したい」
-
全国的にいま、脳卒中後遺症をはじめとするリハビリを“保険の枠内だけ”で完結させるのが難しいケースが急増しています。ところが公的保険リハには日数・時間の上限があり、“もっと良くしたい”気持ちにブレーキがかかるのが現実です。
▼ 自費リハビリという、新しい選択肢をご存じですか?
本当はまだリハビリが必要なのに、
「期間が終わったから仕方ない」とあきらめていませんか?
そこでいま注目されているのが、“自費リハビリ(保険外リハビリ)”です。これは、 時間・内容・頻度を自由に設計できるリハビリ。つまり、 あなたに合わせて、リハビリを“やりたいだけ、やれる”ということ。
- 麻痺や動作を集中的に改善したい
- 転倒や再発を予防したい
- 趣味や旅行を目標に、体力をつけたい
そんな前向きな希望を、制限なくサポートできるのが、この自費リハビリの大きな魅力です。
◆ そこで STROKE LAB
私たちは保険外=自費だからこそ、保険の枠にとらわれず、 あなたのためだけの「オーダーメイドのリハビリプラン」をご用意しています。
- 数多くのベストセラー著者が監修する神経リハ特化メソッド
- エビデンスに基づく熟練技術者の個別プラン+適宜動画フィードバックで変化を“見える化”
- 「御茶ノ水」駅より徒歩6分の本拠地とオンライン・訪問のハイブリッドで、千葉全域をサポート

▼ 「もう◯ヶ月たったから…」──本当にもう遅いの?
たとえば、脳卒中後でも半年を過ぎてから回復する症例があること、パーキンソン病でも継続的トレーニングで歩行機能を維持できること――これらは研究で裏付けられています。STROKE LABでは、最新医学エビデンスに基づきつつ、利用者様一人ひとりの状態や生活背景に合わせた最適なプログラムを構築。単なるマニュアル的リハビリではなく、「あなたがいま必要としている」アプローチを常にアップデートしていきます。
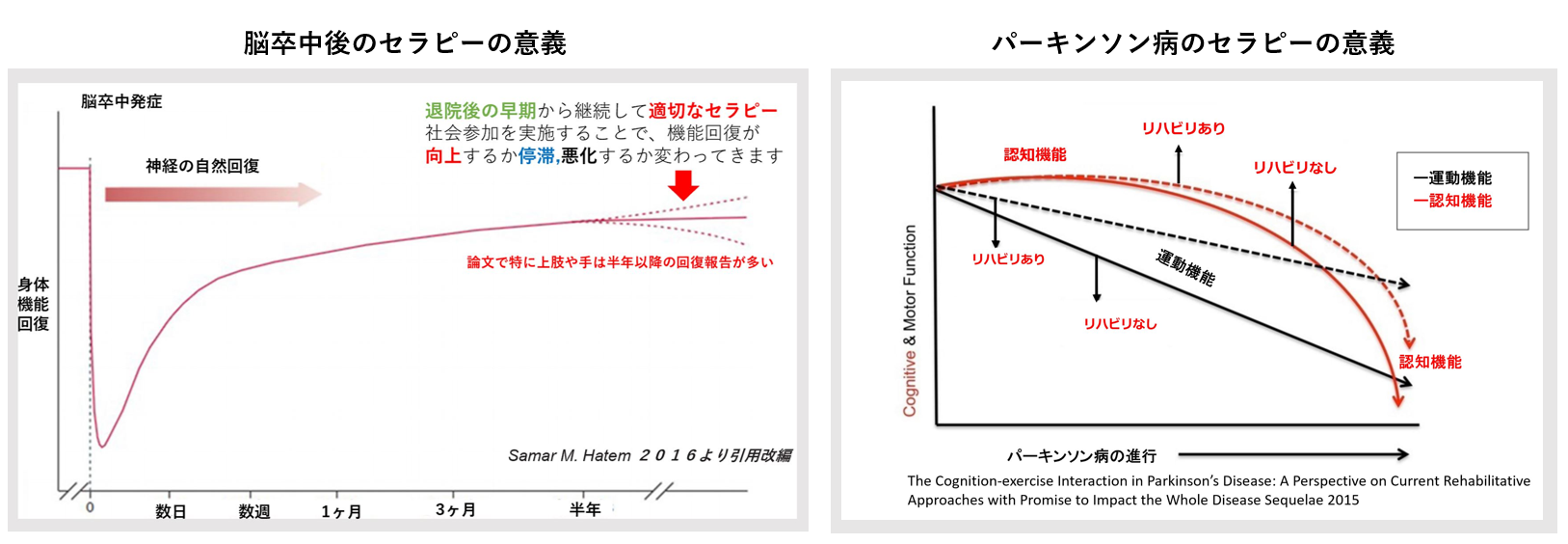
1. 脳卒中後リハビリの長期効果
| エビデンス | デザイン/段階 | 主要アウトカム & 解釈 |
|---|---|---|
| Hatem SM et al., 2016 | システマティックレビュー(上肢中心) | 発症後6 か月以降でも リハビリでFMA/ARATが有意改善。自然回復カーブの“頭打ち”を押し上げる技術が多岐に存在 |
2. パーキンソン病リハビリの運動・認知相互作用
| エビデンス | デザイン | 主要アウトカム (リハあり vs なし) |
|---|---|---|
| David FJ et al., 2015 | 24 か月RCT(n = 48) | 注意力・ワーキングメモリが有意改善。運動負荷が認知カーブを上方へ |
「まだ間に合うかもしれない」――その直感こそ、変化のサイン。
▼【無料相談はこちら】▼
営業日時9:00~18:00 *祝日営業
電話受付:03-6887-5263(9:00~17:00)東京
06-7220-4733(9:00~17:00)大阪
※ 1回ごとの支払制で “やめたい時にやめられます”。
“本物の技術” をあなたのそばで
「リハビリの成果は誰に行ってもらうかで大きく変わる」――これこそSTROKE LABの揺るぎない信念です。
当施設では理学療法士・作業療法士など、神経疾患のリハビリに精通したスタッフが在籍。オーダーメイドプランで集中的にサポートします。たとえば、脳卒中・パーキンソン病・脊髄損傷など、多様な症例に合わせて柔軟に対応。保険診療リハビリとの併用も可能で、1回ごとのお支払い制だからこそご要望に合わせたペースで利用できます。
- ■ 脳卒中・パーキンソン・脳性麻痺・脊髄損傷など神経疾患全般OK
- ■ 医療保険リハビリとの併用事例多数。初回だけ試す利用も歓迎
- ■ 効果の推移が分かる「変化動画」を通し、スタッフがどのように対応するかを可視化
変化動画のご紹介
実際どんなリハビリを行い、身体がどう変わるか――そのリアルを確かめるためにも、STROKE LABでは利用者様の変化を撮影した動画を豊富に公開しています。
YouTubeでも多数のトレーニング例や体験談を配信。セラピストがどう“伴走”するのか、動きがどのように変化していくのか、一目で伝わる動画が多数揃っています。
STROKE LABのオンラインリハビリとは?
ストロークラボでは、オンラインリハビリを開設しています。脳卒中やパーキンソン病などの神経疾患にお悩みの方に、現状能力の評価、自主トレやご家族でできるトレーニング方法をお伝えします。 活用には以下のアプリが必要です。スマートフォンやタブレットなどでご対応できます。
失語症や構音障害の方、歩行や上肢機能障害の方、遠方で来院できない方などにおすすめです。
指導の流れ
使用アプリ(Zoom,LINE,Facetime)

科学的な論文で、運動学習を効率的に進めるためには、週2回以上の頻度で3ヶ月継続して続けることが推奨されています。
週2回が大変な場合は週1回以上を継続し、効果が出てくるにつれ頻度を減らしていくことでオンラインリハビリの効果を最大限に高められます
▼【無料相談はこちら】▼
営業日時9:00~18:00 *祝日営業してます。
電話受付:03-6887-5263(9:00~17:00)東京
06-7220-4733(9:00~17:00)大阪
大阪店の概要
STROKE LABはこれまで、東京を拠点に全国からの患者様・利用者様をお迎えしてきました。しかし、「遠方で通いづらい」「関西にも拠点が欲しい」というお声をたくさんいただいたことから、満を持して大阪店を新たにオープンしました。
| 住所 | 〒530-0047 大阪府大阪市北区西天満6丁目3−16 梅田ステートビル 2階 |
|---|---|
| オープン日 | 2025年4月オープン |
| 最寄り駅 | 地下鉄谷町線「南森町駅」より徒歩8分(1番出口) ※JR天満宮駅よりエレベーター地上 JR東西線・学研都市線「大阪天満宮駅」より徒歩11分(7・8・9番出口 エレベーターあり) 地下鉄谷町線「東梅田駅」より徒歩10分(7番出口) |
| 営業時間 | 9:00~17:30(最終電話受付17:00) |
| 定休日 | 月曜・木曜(祝祭日は営業) |
・南森町駅構内図:https://subway.osakametro.co.jp/station_guide/T/t20/
・東梅田駅構内図:https://subway.osakametro.co.jp/station_guide/T/t20/
梅田周辺(大阪駅含め)からのアクセスに優れた立地なので、通院や通勤途中などにもご利用いただきやすい環境を整えています。
アクセスマップ
〒530-0047 大阪府大阪市北区西天満6丁目3−16 梅田ステートビル 2階 STROKE LAB

リハビリ料金(自費/税込)
| 60分 | 19,800円 |
|---|---|
| 延長30分 | +9,900円 |
| 訪問(往復30分以内~) | +5,500円 |
STROKE LABでは、1回ごとのご予約・お支払い制を採用しています。
たとえば、「まずは少し試してみたい」「医療保険リハビリと併用したい」という方でも、必要な分だけ柔軟に利用できる体制です。
料金プランの詳細やプログラム内容など、気になる点があればお気軽にご相談ください。
お問い合わせ・ご予約
電話受付:06-7220-4733(9:00~17:00)
※「大阪店の件で」とお伝えいただけるとスムーズです。
メール:umeda.osaka@stroke-lab.com
Web予約フォーム:最新情報は随時当サイトにてご案内いたします。
リハビリはSTROKE LABへ
当施設は脳神経疾患や整形外科疾患に対するスペシャリストが皆様のお悩みを解決します。詳しくはHPメニューをご参照ください。

STROKE LAB代表の金子唯史が執筆する 2024年秋ごろ医学書院より発売の「脳の機能解剖とリハビリテーション」から
以下の内容を元に具体的トレーニングを呈示します。


STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)