【2026年版】10m歩行テストの完全ガイド:詳細な手順、助走の重要性、結果の解釈、転倒リスク評価と臨床活用法
リハビリテーション現場で最も頻繁に使われる歩行評価の一つ、10m歩行テスト(10-Meter Walk Test:10MWT)。「助走は何メートル必要か」「通常速度と最大速度はどう使い分けるか」「0.8m/sの壁とは何か」「timed up and goとどう組み合わせるか」——そのすべてを、最新エビデンス(Bohannon 2019 規範値・Uddin et al. 2021 最新研究)を基に徹底解説します。
10m歩行テスト(10MWT:10-Meter Walk Test)は、患者の歩行速度を定量的に評価するシンプルかつ強力な臨床評価ツールです。必要な器具はストップウォッチとメジャーのみ。測定時間はわずか1〜2分。得られた歩行速度(m/s)は転倒リスク・ADL予測・退院先判断・リハビリ効果測定の主要指標として、脳卒中・パーキンソン病・整形外科疾患など幅広い疾患で国際的に使用されています。「通常速度」と「最大速度」の2条件でそれぞれ測定し、日常生活能力と潜在的な改善余地の両面から患者の歩行能力を多角的に把握します。
- 正式名称:10-Meter Walk Test(10MWT)。「10m歩行テスト」「10メートル歩行テスト」とも呼ばれる
- 測定内容:10mの直線歩行にかかる時間(秒)を計測し、歩行速度(m/s)を算出
- 2つの測定条件:①通常速度(Comfortable Walking Speed:CWS)=日常生活レベルの反映 ②最大速度(Maximum Walking Speed:MWS)=潜在的改善余地の測定
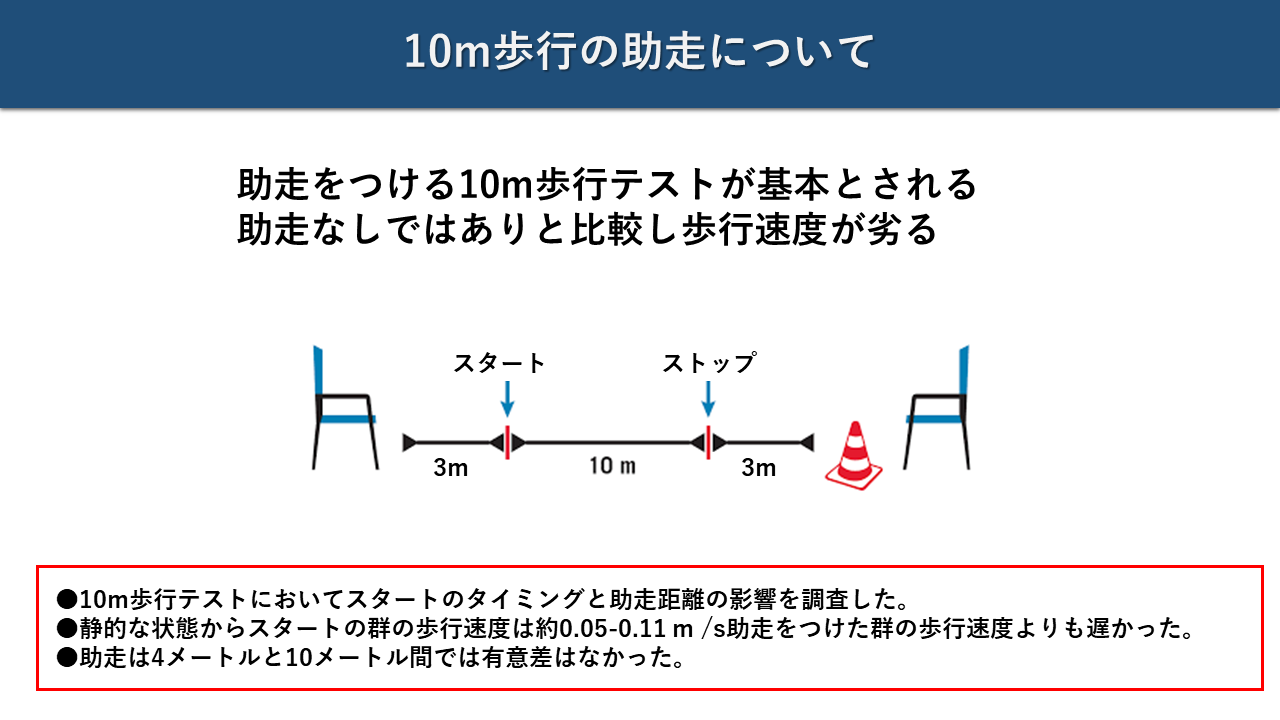
- 助走区間:前後2m以上(推奨4m)の助走区間を設けることで加速・減速の影響を排除。研究(Uddin et al. 2019)では助走なし群は助走あり群より0.05〜0.11 m/s遅い。助走4mと10m間に有意差なし
- 計測ポイント:患者のかかとが測定開始ライン(10m区間の入口)を越えた瞬間に計時開始、終了ラインを越えた瞬間に停止
- 転倒リスクの目安:0.8m/s未満 → 転倒リスク高・地域移動困難|0.8〜1.0m/s → 日常生活可能だが要注意|1.0〜1.2m/s → 地域内移動可能|1.2m/s以上 → 活動性高い
- 測定回数:信頼性向上のため2〜3回測定し平均値を採用。休憩は測定間に1〜2分
- 必要器具:ストップウォッチ・メジャー(またはテープで床にマーキング)のみ。特殊機器不要
- 補助具の扱い:普段使用している杖・歩行器はテスト中も使用させる(除去は禁止)
- 信頼性:評価者間 ICC ≥0.90(訓練された評価者)。標準化されたプロトコルの厳守が信頼性の前提
- 最小臨床重要差(MCID):脳卒中慢性期で通常速度0.16 m/sの変化が臨床的意義ありの目安(Tilson et al. 2010)。パーキンソン病では0.18 m/s、脊髄損傷では0.13 m/s(疾患別に異なる)
- 対象疾患:脳卒中・パーキンソン病・脊髄損傷・変形性関節症・切断・心肺疾患など幅広く適用可能
10m歩行テスト(10MWT)とは ― 目的・対象疾患・使用場面
10m歩行テスト(10-Meter Walk Test:10MWT)は、患者が10mの直線を歩く時間を計測し、歩行速度(m/s)を定量化する臨床評価ツールです。1980年代から急性期・回復期・慢性期を問わず様々なリハビリテーション領域で使われてきており、世界標準の歩行評価として現在も最も頻繁に使用されているスケールの一つです。
🔬 10MWTが評価する「歩行速度」の意味
歩行速度は「第6のバイタルサイン」とも呼ばれます(Fritz & Lusardi 2009, J Geriatr Phys Ther)。歩行速度は単なる運動能力の指標ではなく、筋力・バランス・心肺機能・認知機能・神経学的状態・社会的活動性のすべてを統合的に反映します。Studenski et al.(2011, JAMA、n=34,485)によると、高齢者では通常歩行速度が遅いほど生存率が低く、0.8 m/s以上の歩行速度が長寿と関連することが大規模メタ解析で示されています。
10MWTは①機能レベルの定量化(現状把握)②転帰・転倒リスクの予測③リハビリ効果のモニタリング④退院先・介護度判断の補助⑤多職種間の共通言語として機能します。
💡 10MWTの使用場面と役割
① 急性期:来院時の歩行能力ベースラインを数値化。早期離床・歩行補助具選定・退院先判断の根拠データとして活用。
② 回復期リハビリ:週単位・月単位の変化をスコアで追跡。「0.16 m/s以上の改善=臨床的に意味のある回復」として介入効果を評価。
③ 生活期・外来:地域歩行(横断歩道・商業施設など)に必要な速度(1.2 m/s以上)への到達度を確認し、社会参加支援計画を立案。
④ 研究・臨床試験:介入効果の主要アウトカム指標として国際的な多施設共同研究でも使用。測定プロトコルの標準化が比較可能性を担保。
10MWTの対象疾患と精度の特徴
| 疾患・病態 | 10MWTの特徴・推奨度 | 精度 |
|---|---|---|
| 脳卒中(急性期〜生活期) | 最も研究が豊富。通常速度・最大速度ともに信頼性・妥当性が確立 | ✅ 高い |
| パーキンソン病 | 歩行改善の指標として有用。すくみ足(FOG)が出た場合はやり直し。服薬ON/OFF状態を必ず記録。MCIDは0.18 m/s | ✅ 高い(ON状態で測定) |
| 脊髄損傷(不完全) | 回復追跡・ASIA分類との相関あり | ✅ 使用推奨 |
| 変形性関節症・人工関節置換後 | 術後の機能回復モニタリングに有用 | ✅ 使用推奨 |
| 心疾患・COPD | 6MWTと組み合わせると持久力評価が充実 | ✅ 補助的に有用 |
| 認知症 | 命令理解が困難な場合は実施困難。観察者サポートが必要 | ⚠️ 要注意 |
| 切断(義肢使用) | 義肢の種類・適合状態を記録した上で評価 | ✅ 使用可能 |
| 小児(脳性麻痺など) | 年齢別規範値が必要。成人規範値との比較は不可 | ⚠️ 年齢別規範値を使用 |
正式プロトコル ― 助走距離・計測タイミング・2条件の使い分け
🔑 10MWT実施の5大原則
① 必ず助走区間を設ける(推奨:前後各2m以上、理想は4m):加速・減速相を除外して安定した歩行速度のみを計測するためです。詳細は「エビデンスセクション」で解説します。
② 通常速度と最大速度の両方を測定:通常速度のみでは「潜在的能力」が見えず、最大速度のみでは「日常の実態」が見えません。2条件の差が大きい患者はリハビリの伸びしろが大きいと解釈できます。
③ 補助具はそのまま使用させる:杖・歩行器・装具などを普段通り使用させます。「補助具なし」で測定することは日常生活を反映しません。使用した補助具は必ず記録します。
④ 2〜3回測定し平均値を使用:1回の測定は偶発的変動の影響を受けやすいです。測定間に1〜2分の休憩を設けてください。
⑤ 環境・時間帯・評価者を統一:同じ廊下・同じ時間帯・可能であれば同じ評価者で測定することで縦断的比較の信頼性が高まります。
測定の全ステップ
コースの設定と床のマーキング
平坦で障害物のない直線コースを確保します。測定区間(10m)の前後に助走・減速区間を加えた全長:最低14m(2m助走時)、推奨18m(4m助走時)のスペースが必要です。テープで「スタートライン(助走開始)」「計測開始ライン(10m区間入口)」「計測終了ライン(10m区間出口)」「終了ライン(減速区間末)」の4箇所をマーキングします。色分けテープ(例:青=スタート・赤=計測区間)を使うと患者にも見やすくなります。スペースが14m未満の場合は2m助走プロトコルを使用し、その旨を記録に残してください。
患者への説明(通常速度)
「この白いラインまで歩いてください。普段通りのペースで構いません。杖(歩行器)はいつも通り使ってください。準備ができたら教えてください。」と説明します。評価者はスタートの「よーい、スタート」の合図を出します。「速く歩いて」「もっと頑張って」などの励ましは禁止です(歩行速度が変化します)。
計測開始・終了のタイミング(最重要)
評価者は計測開始ライン(10m区間の入口)の横に立ちます。患者のかかと(踵部)が計測開始ラインを通過した瞬間にストップウォッチをスタートします。患者のかかとが計測終了ラインを通過した瞬間に停止します。評価者の視線は常に患者の足元に向けてください。
速度の計算と記録
歩行速度(m/s)=10(m)÷ 計測時間(秒)で算出します。例:12秒の場合 → 10÷12=0.83 m/s。2〜3回測定した平均値を記録します。使用した補助具・日時・評価者名・左右の足の状態(装具使用有無)も記録に残します。
最大速度測定(十分な休憩後)
通常速度の測定後、3〜5分の休憩を取ります。次に「今度は安全な範囲で、できるだけ速く歩いてください。走らなくて大丈夫です」と説明して同じプロトコルで最大速度を測定します。最大速度は患者の神経筋システムの潜在的な最大随意歩行能力を反映します。通常速度との差(Speed Reserve:速度余裕)がリハビリ目標設定の重要な指標になります。
助走区間の設定:2m vs 4m vs 10m — 何メートルが正解?
⚠️ 施設内でプロトコルを統一することが最も重要
「前回はどのプロトコルで測定したか?」「助走は何mだったか?」が不明な場合、縦断的比較が無意味になります。記録用紙に必ず助走距離・測定条件を記載し、同一患者の経時比較では同一プロトコルを厳守してください。特に急性期病院→回復期病院へ転院する際は測定プロトコルの引き継ぎが必須です。
歩行速度の基準値と転倒リスク・転帰予測
歩行速度の5段階分類(機能レベル別)
屋内歩行のみ
高介助
制限的地域歩行
転倒リスク高
日常生活可能
要注意
地域内移動可
ほぼ自立
活動的移動
社会参加
※分類は Perry et al. 1995・Fritz & Lusardi 2009・Bohannon 2019 等の文献を総合したものです。
📊 歩行速度と臨床的意義の対応表(年代別・疾患別)
| 歩行速度(通常) | 機能的解釈 | 転倒リスク | 退院先の目安 | 臨床対応 |
|---|---|---|---|---|
| 0.4 m/s未満 | 屋内歩行のみ可能。ADL全般に介助が必要 | 🔴 非常に高い | 療養・施設 | 歩行補助具・環境整備・転倒予防 |
| 0.4〜0.6 m/s | 制限的地域歩行。外出に同伴者が必要 | 🔴 高い | 施設・在宅(要介護) | 筋力・バランス強化優先 |
| 0.6〜0.8 m/s | 近所の短距離外出は可能。横断歩道は困難な場合あり | 🟡 中程度 | 在宅(要支援〜要介護1) | 歩行速度向上・耐久性強化 |
| 0.8〜1.0 m/s | 日常生活おおむね自立。複雑な環境では注意 | 🟡 やや高め | 在宅(軽度) | 応用歩行・デュアルタスク訓練 |
| 1.0〜1.2 m/s | 地域内のほぼすべての移動が可能 | 🟢 低い | 自宅(自立) | 社会参加・スポーツ活動へ移行 |
| 1.2 m/s以上 | 活動的・横断歩道(1.2 m/s基準)クリア | 🟢 非常に低い | 自宅(完全自立) | パフォーマンス向上・再発予防 |
「横断歩道を安全に渡れる」速度:1.0〜1.2 m/s
日本の道路設計基準では、歩行者の標準横断速度を1.0 m/sとして信号サイクルを設定しています(国土交通省 道路構造令)。ただしこれは「平均的健常者」を想定した最低基準であり、混雑した交差点・長い横断歩道・高齢者が多い環境では1.2 m/s以上が実用的に必要とされます(Hoxie & Rubenstein 1994)。リハビリ現場では「1.0 m/sで最低限の横断が可能、1.2 m/sで余裕を持った横断が可能」と説明すると患者に伝わりやすいです。
転倒リスクの閾値:0.8 m/s(Fritz & Lusardi 2009)
通常歩行速度0.8 m/s未満は、転倒リスクの上昇・ADL制限・地域内移動の困難と有意に相関します。特に脳卒中後・パーキンソン病患者では0.8 m/sを「最低目標速度」として設定し、転倒予防プログラムと組み合わせた包括的な介入計画が推奨されます。
脳卒中患者:通常速度 0.16 m/s の変化が「意味ある回復」の目安
Tilson et al.(2010, Physical Therapy)によると、脳卒中慢性期患者での10MWT通常速度のMCIDは0.16 m/sです。例えば入院時0.45 m/sから退院時0.62 m/sへの改善(+0.17 m/s)は「臨床的に意味のある改善」と判断できます。
⚠️ MCIDは疾患・病期によって異なります:脳卒中亜急性期 0.10〜0.14 m/s /パーキンソン病 0.18 m/s /脊髄損傷 0.13 m/s。同一患者の継続評価には疾患に合ったMCIDを使用してください(詳細は下表参照)。
年代別規範値(Bohannon & Andrews 2011 より)
| 年代 | 通常速度(男性) | 通常速度(女性) | 最大速度(男性) | 最大速度(女性) |
|---|---|---|---|---|
| 20〜29歳 | 1.37 m/s | 1.31 m/s | 1.90 m/s | 1.78 m/s |
| 30〜39歳 | 1.42 m/s | 1.34 m/s | 1.91 m/s | 1.82 m/s |
| 40〜49歳 | 1.40 m/s | 1.35 m/s | 1.87 m/s | 1.77 m/s |
| 50〜59歳 | 1.36 m/s | 1.29 m/s | 1.82 m/s | 1.70 m/s |
| 60〜69歳 | 1.31 m/s | 1.24 m/s | 1.72 m/s | 1.59 m/s |
| 70〜79歳 | 1.20 m/s | 1.11 m/s | 1.56 m/s | 1.42 m/s |
| 80歳以上 | 1.08 m/s | 0.97 m/s | 1.38 m/s | 1.22 m/s |
出典:Bohannon RW, Andrews AW. Normal walking speed: a descriptive meta-analysis. Physiotherapy. 2011;97(3):182-189.
⚠️ 規範値を使う際の3つの注意
① 健常者の規範値と患者を直接比較しない:表中の値は健常成人の規範値です。同一疾患・同一病期の比較には疾患別カットオフ(脳卒中 0.8 m/s・PD 0.9 m/sなど)を優先してください。
② 「年代比」で見る:70代患者の通常速度0.6 m/sは規範値(女性1.11 m/s)の約54%。「何%の能力が残っているか」という視点が患者へのフィードバックや保険適用判断に役立ちます。
③ 測定プロトコルが一致しているか確認:規範値は「助走あり・2〜4m」で測定されたものがほとんどです。助走なしで測定した値と直接比較するのは不適切です。
疾患別MCID・基準値早見表
| 疾患 | MCID(通常速度) | 転倒リスク閾値 | 地域歩行目標 | 主要出典 |
|---|---|---|---|---|
| 脳卒中(慢性期) | 0.16 m/s | 0.8 m/s未満 | 1.0 m/s以上 | Tilson et al. 2010 |
| 脳卒中(亜急性期) | 0.10〜0.14 m/s | 0.6 m/s未満 | 0.8 m/s以上 | Duncan et al. 2011 |
| パーキンソン病 | 0.18 m/s | 1.0 m/s未満(PD特有) | 1.1 m/s以上 | Huang et al. 2011 |
| 脊髄損傷(不完全) | 0.13 m/s | 0.4 m/s未満 | 0.8 m/s以上 | Musselman et al. 2011 |
| 変形性膝関節症 | 0.12 m/s | 0.8 m/s未満 | 1.0 m/s以上 | Dobson et al. 2012 |
| 健常高齢者 | 0.10 m/s | 0.8 m/s未満 | 1.0 m/s以上 | Perera et al. 2006 |
※MCIDは研究・集団によって異なります。上記は代表的な報告値です。個々の患者への適用には臨床的判断を合わせてください。
研究エビデンス ― 助走距離の比較検証(Uddin et al. 2019)
📄 論文タイトル・概要
Influence of Timing Protocols and Distance Covered on the Outcomes of the 10-meter Walk Test
Uddin MM, Qin L, Chen J, et al. PLoS ONE. 2019;14(1):e0211072. PMID: 30704332
本論文は10MWTの「スタートタイミング(助走なし vs 助走あり)」と「助走距離(4m vs 10m)」の違いが歩行速度の測定値にどのような影響を与えるかを定量的に検証した研究です。
3群(健常成人・健常高齢者・歩行能力低下者)n=78 の横断研究
健康成人(n=33)・健康高齢者(n=29)・歩行能力の低下した人(n=16)の計78名が参加。「助走なし(静止スタート)」「助走4m」「助走10m」の3条件で10mを歩行し、各条件での歩行速度を比較しました。
✅ 主要な結果(3つのポイント)
結果①:助走なしは助走ありより歩行速度が 0.05〜0.11 m/s 遅い
静止スタート(助走なし)の群では、助走ありの群に比べて歩行速度が体系的に低く出ることが確認されました。加速相が計測区間に含まれるためです。この差は患者の機能レベルが低いほど大きくなる傾向があります(歩行障害がある群で影響が最大)。
結果②:助走4mと助走10mの間に有意差なし
「4m助走と10m助走で得られる歩行速度は統計的に有意な差がない」という結果は、臨床スペースが限られた病院環境でも4mの助走区間で十分であることを示しています。10mの助走スペースは必要ありません。
結果③:歩行能力低下群ほど助走の影響が大きい
歩行障害のある患者では助走なし条件と助走あり条件の差が最も顕著でした。これは臨床的に重要で、障害のある患者の歩行評価ほど「助走区間を確保した標準プロトコル」の遵守が精度に影響します。
本研究の結果に基づく推奨:「前後各2〜4mの助走区間を設けた10m歩行テスト」が精度・安全性・スペース効率のバランスから最も実用的です。助走なしのプロトコルは歩行速度を過小評価する可能性があるため、縦断的比較には不向きです。研究間・施設間での比較可能性を確保するため、使用した助走距離の明記が必須です。
専門家向け:10MWTの信頼性・妥当性に関する詳細エビデンス
評価者間信頼性:ICC ≥0.90(訓練された評価者)
複数の信頼性研究(Peters DM et al. 2013, Flansbjer UB et al. 2005 など)で、訓練された評価者間のICC(組内相関係数)は0.90〜0.99の範囲を示しています。単回の測定より複数回(2〜3回)の平均値がより信頼性が高いです。
試験再試験信頼性:ICC 0.97(慢性期脳卒中:Flansbjer 2005)
慢性期脳卒中患者での1週間後再検査の信頼性は非常に高く、10MWTはモニタリングツールとして適切です。ただし急性期(発症早期)ではday-to-dayの変動が大きいため、変化の解釈に注意が必要です。
最小検出可能変化(MDC):脳卒中患者での通常速度MDC = 0.13〜0.17 m/s、最大速度MDC = 0.15〜0.20 m/s(研究によって異なる)。MDCを下回る変化は測定誤差の範囲内として解釈すべきです。
構成概念妥当性:10MWT通常速度はFIM(機能的自立度評価法)・BBS(バランス評価)・6MWT(歩行耐久力)と有意な相関を示します(r = 0.60〜0.88)。歩行速度がこれらの機能側面を部分的に反映することが確認されています。
限界:①歩行「速度」のみを測定し、バランス・持久力・認知課題下の歩行(デュアルタスク)は評価できない ②疼痛・疲労・時間帯の影響を受ける ③短距離(10m)のため心肺機能への負荷は評価できない(6MWTを補完使用)
実施手順の詳細 ― 患者とのやりとり例・フィードバック
以下は、実際の臨床場面を想定した10m歩行テストの実施例です。患者とのコミュニケーション・計測のタイミング・フィードバックの方法を具体的に解説します。
テスト前の説明と環境確認
通常速度の測定(2〜3回)
最大速度の測定(十分な休憩後)
結果のフィードバックとリハビリ計画への連携
補完評価10選 ― 10MWTと組み合わせるべき評価ツール
10MWTは歩行「速度」を測定しますが、歩行能力の全体像はそれだけでは把握できません。バランス・持久力・筋力・認知課題下の歩行などを補完的に評価することで、より精度の高いリハビリ計画が立てられます。
Timed Up and Go Test(TUG)― 動的バランス・機動性の評価
椅子から立ち上がり→3m先のマーカーを回る→再び座るまでの時間を計測。10MWTが「直線の速度」を評価するのに対し、TUGは「方向転換を含む実用的移動能力」を反映します。両者を組み合わせることで静的・動的バランスを総合的に評価できます。
10MWTとの相関:r = −0.65〜−0.80(TUGが遅い=10MWT速度が遅い傾向)。ただし両者の乖離(TUGは遅いが10MWTは速い、またはその逆)が生じた場合は個別の機能的問題の存在を示唆します。
6分間歩行テスト(6MWT)― 歩行持久力・心肺機能の評価
6分間で歩ける最大距離を測定します。10MWTが「瞬間的な速度」を測るのに対し、6MWTは「持続的な歩行能力(耐久性)」を評価します。脳卒中・心不全・COPDなど慢性疾患において、社会参加に必要な「長距離歩行能力」の指標として特に重要です。10MWTで高い速度が出ても6MWTが低い場合は、持久力の問題(心肺機能・筋持久力)が示唆されます。
Berg Balance Scale(BBS)― 静的・動的バランスの包括評価
立ち上がり・片脚立ち・物の拾い上げなど14の課題によりバランスを定量評価します。10MWTで得られた歩行速度と組み合わせることで、「速度の問題か、バランスの問題か」を識別できます。例えば10MWT低速だがBBS高スコア→バランスより筋力・協調性の問題。10MWT低速かつBBS低スコア→バランス改善が歩行速度向上の鍵、という解釈が可能です。
5回立ち上がりテスト(5STS)― 下肢筋力・動的バランスの評価
椅子からの立ち上がり・着座を5回繰り返す時間を計測します。歩行速度の主要規定因子の一つである「下肢筋力」を簡易に評価できます。10MWTが遅い患者で5STSも遅い場合は、筋力強化(スクワット・ステップアップ訓練)が歩行速度向上の最短ルートである可能性が高いです。
Dual-Task Walking Test ― 認知課題下の歩行評価
「10MWTは問題ないが日常生活では転倒する」という患者に有用です。実生活では「歩きながら話す」「歩きながら考える」という二重課題が常に発生します。デュアルタスク条件での歩行速度低下率(DTC:Dual Task Cost)が大きい患者は転倒リスクが高く、認知訓練と歩行訓練を組み合わせた介入(コグニサイズなど)が推奨されます。
Functional Reach Test(FRT)― 前方への重心移動能力
壁際に立ち、腕を水平に前方に伸ばした状態から体を前傾させ、どれだけ前に手を伸ばせるかを計測します。前方リーチ距離が短い患者(15cm未満)は転倒リスクが高く、歩行中の前方体重移動にも問題が生じやすいです。10MWTで歩行速度が低下している患者に対して、「前後方向の重心制御」が速度低下の原因かを判別するのに役立ちます。特に脳卒中後の重心後方偏位・パーキンソン病の前傾姿勢評価に有用です。
Mini-BESTest(Mini Balance Evaluation Systems Test)― バランスの詳細多次元評価
BBSより短時間でありながら、バランス障害の種類(予測的か反応的か・感覚系か)を特定できる優れた評価です。14項目をそれぞれ0〜2点で採点し、4つのサブスコアで「どのバランスシステムに問題があるか」を可視化します。10MWTで速度が低く、かつBBSも低得点の患者に対してMini-BESTestを追加することで、「前庭系の問題か」「体性感覚の問題か」「反応的姿勢制御の問題か」を特定し、介入を絞り込めます。パーキンソン病・前庭障害・脊髄小脳変性症などでの活用が特に推奨されます(Franchignoni et al. 2010)。
Step Test ― 下肢ステッピング反応速度・側方バランスの評価
「歩行中のつまずきからの回復能力(リカバリーステップ)」を間接的に評価できます。転倒の多くは「足が引っかかった瞬間に素早く修正ステップが踏めないこと」が原因です。Step Testのスコアが低い患者は10MWTの速度が正常値でも転倒しやすい傾向があります。10MWT速度が改善してもStep Testが改善しない場合は、反応速度トレーニング(素早いステップ練習・敏捷性訓練)の追加が推奨されます。
歩行分析(Cadence・Step Length)― 歩行速度の構成要素分析
歩行速度 = 歩幅(Step Length)× 歩行率(Cadence)÷ 2(両脚歩行の場合)という関係があります。10MWTで測定した速度が低い場合、その原因が①歩幅の減少(筋力低下・関節可動域制限・バランス障害)か、②歩行率の低下(神経系の処理速度・リズム障害・パーキンソン病のすくみ)か、または③両方かを特定することで介入戦略が大きく変わります。10MWT実施中に歩数を数えるだけで簡易的に推計できる点が実用的です。ウェアラブルセンサー(歩数計・加速度計)を使えばより精密な分析が可能です。
静的バランステスト(片脚立位・タンデム立位)― 立位姿勢安定性の基礎評価
歩行は「連続的な片脚支持の繰り返し」です。片脚立位が10秒未満の患者は、歩行中の支持期にも安定性が得られておらず、10MWTの速度低下や転倒リスク上昇と関連します(Bohannon et al. 2006)。目を閉じた条件(Romberg試験)で大幅に成績が悪化する場合は固有感覚・前庭系の障害が示唆され、視覚依存の代償戦略が生じていることがわかります。10MWT・TUGと組み合わせることで「動的歩行能力」と「静的立位能力」の乖離を発見でき、介入プライオリティの決定に役立ちます。
| 評価名 | 10MWT | TUG | 6MWT | BBS / Mini-BESTest | 5STS |
|---|---|---|---|---|---|
| 主な評価内容 | 歩行速度(直線) | 動的移動・方向転換 | 歩行持久力 | バランス多次元 | 下肢筋力 |
| 所要時間 | 1〜2分 | 1〜2分 | 7〜8分 | 10〜20分 | 2〜3分 |
| 転倒リスク評価 | ✅(0.8m/s基準) | ✅(20秒基準) | △ | ✅(BBS 41点基準) | ✅(15秒基準) |
| ADL予測 | ✅ | ✅ | ✅ | ✅ | △ |
| 心肺機能の反映 | △(短距離のため) | △ | ✅✅ | △ | △ |
| 必要スペース | 14〜18m | 5m | 30m以上 | 椅子・段差 | 椅子のみ |
| 脳卒中での推奨 | ✅ 必須 | ✅ 推奨 | ✅ 推奨 | ✅ 推奨 | ✅ 推奨 |
歩行速度の決定因子 ― 低速度の原因を特定する思考フレームワーク
🔑 「なぜ歩行速度が低いのか」を7因子で分析する
10MWTで低い速度が確認されたとき、その原因は一つではありません。以下の7因子を系統的に評価し、介入すべき優先因子を特定することが効率的なリハビリの鍵です。
| 因子 | 10MWTへの影響 | 特定のための評価 | 主な介入 |
|---|---|---|---|
| 下肢筋力低下 | 歩幅・推進力の低下 | 5STS・MMT・等速性筋力 | レジスタンス訓練・FES |
| バランス障害 | 安全速度の制限・ゆっくり歩く | BBS・Mini-BESTest・FRT | バランス訓練・足底感覚刺激 |
| 関節可動域制限 | 歩幅・足関節push-off低下 | ROM測定(足関節背屈) | ストレッチ・関節モビライゼーション |
| 心肺機能低下 | 持久力低下・途中減速 | 6MWT・心拍数・SpO₂ | 有酸素訓練・呼吸リハ |
| 神経学的障害(痙縮・協調性) | 歩行パターン異常・効率低下 | 痙縮評価・歩行分析(Cadence) | ボツリヌス・装具・神経促通法 |
| 疼痛 | 鎮痛的歩行・速度低下 | NRS/VAS・歩行観察 | 疼痛管理・装具・認知行動療法 |
| 認知・注意機能低下 | デュアルタスクでの速度低下 | デュアルタスク歩行・MMSE・MoCA | コグニサイズ・注意訓練 |
臨床ケーススタディ ― 10MWTを活用した歩行能力評価と介入計画
📋 症例:佐藤さん(72歳・女性)左脳梗塞・右片麻痺 発症3ヶ月後 回復期病棟
左中大脳動脈領域梗塞。右片麻痺(中等度)・軽度の失語。T字杖使用で歩行可能。「早く家に帰りたい」という本人・家族の希望があり、ADL向上・外出レベルの歩行能力獲得が目標。担当PT・OT・STが合同で歩行評価を実施。
| 評価項目 | 測定値 | 基準値との比較 | 解釈 |
|---|---|---|---|
| 10MWT 通常速度(1回目) | 18.5秒 → 0.54 m/s | 基準(年代別):1.11 m/s | 年代別規範値の49%。地域外出に困難 |
| 10MWT 通常速度(2回目) | 17.8秒 → 0.56 m/s | 同上 | 2回平均:0.55 m/s |
| 10MWT 最大速度 | 13.2秒 → 0.76 m/s | 1.42 m/s(規範値) | Speed Reserve = 0.21 m/s(改善余地あり) |
| TUG | 22.4秒 | 20秒以上:転倒リスク高 | 転倒リスク高。方向転換に不安定さ |
| BBS | 38点 | 41点以下:補助具必要 | バランス障害あり。補助具継続が必要 |
| 5STS | 18秒 | 15秒以上:筋力低下 | 下肢筋力低下(特に右下肢) |
総合解釈と多職種介入計画:
① 速度目標の設定:現在0.55 m/s → 1ヶ月後0.70 m/s(+0.15 m/s)→ 退院時0.85 m/s(転倒リスクライン0.8 m/s超え)を段階目標に設定。
② PT介入:Speed Reserve(0.21 m/s)が確保されているため、最大速度訓練・歩幅拡大訓練・筋力強化(右下肢:スクワット・ステップ)を優先。TUGの改善のため方向転換訓練も追加。
③ OT介入:右上肢機能向上と並行してADL場面での応用歩行訓練(台所・浴室・段差)を実施。
④ ST介入:軽度失語への対応(コミュニケーション戦略の習得)と嚥下評価。
⑤ 転倒予防:TUG 22.4秒・BBS 38点から転倒リスクが高いと判断。病棟内での環境整備(手すり・照明)とスタッフへの情報共有を実施。
⑥ 2週間後の再評価:10MWT通常速度が0.55 → 0.68 m/s(+0.13 m/s)。MCIDの0.16 m/sには届かないが改善傾向を確認。目標速度・退院時期について家族とカンファレンスを実施。
よくある質問(FAQ)
助走は何メートルが正しいですか?前後2mと4mで変わりますか?
最も重要なのは「施設内で統一すること」です。前回は助走2m、今回は助走なし、では縦断的比較ができません。同一患者の経過を追う場合は必ず同じ条件を守り、記録用紙に助走距離を明記してください。
なお「助走なし(静止スタート)」のプロトコルは歩行速度を0.05〜0.11 m/s過小評価する可能性があるため、特別な理由がない限り助走ありのプロトコルを推奨します。
通常速度と最大速度、臨床ではどちらを優先すべきですか?
・通常速度(CWS):患者の日常生活でのリアルな歩行速度。ADL自立度・転倒リスク・退院先判断に直接使える。
・最大速度(MWS):患者の潜在的な神経筋能力の反映。リハビリの「伸びしろ」を示す。
・Speed Reserve(MWS − CWS):この差が大きい患者は集中的な介入で改善が見込める。
時間的制約がある場合は、転倒リスク評価・退院判断には通常速度を優先し、リハビリ目標設定時には最大速度も参照するという判断が実用的です。
杖・歩行器を使っている患者はどうしますか?
理由:①日常生活での実際の歩行速度を反映させるため ②補助具なしでは安全性が確保できないため ③補助具の使用が転倒リスクの評価にも含まれるため
重要なのは使用した補助具の種類を必ず記録に残すことです。「T字杖使用で0.65 m/s」「四点杖使用で0.42 m/s」のように記載します。異なる補助具での比較は意味をなしません。同一患者の縦断的比較では同じ補助具を使用することが前提です。補助具が変更になった場合(例:四点杖→T字杖)は変更時点で記録し、解釈を慎重に行ってください。
失語症・認知症のある患者でも実施できますか?
具体的な対応:①コースを視覚的に示す(ゴール地点を指差す)②評価者がデモ歩行を見せる ③必要であれば近くに歩行練習を行ってから測定する
認知症で「歩いてください」の指示への理解が著しく困難な場合は、自発的歩行(食事・トイレへの移動など)の観察記録に切り替えることも選択肢です。また、軽〜中等度認知症では通常指示で実施できることが多く、まず試してみることをお勧めします。
何点以上の変化があれば「リハビリが効果的だった」と言えますか?
測定誤差の範囲(MDC = 0.13〜0.17 m/s)と重複するため、0.13〜0.16 m/sの変化はグレーゾーンです。0.16 m/s以上の改善は測定誤差を超えた真の変化と解釈して良いでしょう。
注意点:MCIDはパーキンソン病・脊髄損傷など疾患によって異なります。また、ベースラインの速度によっても意味が変わります(0.5 m/s→0.66 m/sの変化と、1.0 m/s→1.16 m/sの変化では前者の方が機能的意義が大きいことが多い)。数値の変化と機能的変化(ADLの実際の改善)を合わせて評価してください。
10MWTはPT・OT・ST・看護師どれが実施すべきですか?
・看護師:夜間・休日の歩行状態モニタリング。前回測定値より0.16 m/s以上の低下があれば担当チームへ報告する基準を設けると安全管理に有効です
・OT:ADL場面での歩行能力との照合、退院前評価
・ST:失語症患者の実用的移動能力確認
評価者間の信頼性を確保するためには統一プロトコルの共有と定期的なキャリブレーション(合同評価)が重要です。異なる職種間で測定プロトコルが異なると比較ができなくなります。施設内で「10MWT実施マニュアル」を整備することをお勧めします。
パーキンソン病の患者に実施する際の注意点は?
① すくみ足(Freezing of Gait:FOG)への対処:PDのすくみ足は測定開始直後(起動時)に発生しやすく、助走区間で解消されないことがあります。FOGが疑われる場合は「床にテープで目印を作る(視覚的手がかり)」「メトロノームを使う(聴覚的手がかり)」などの外的手がかり戦略を活用するか、または「FOGが出た場合はやり直し」というルールを予め設けて記録します。
② 服薬タイミング(ON/OFF状態)の記録:PDは薬効のある「ON状態」と薬効が切れた「OFF状態」で歩行速度が大きく変わります(ON-OFFで0.3 m/s以上の差が出ることも)。必ず服薬後の時間・状態(ON/OFF)を記録し、縦断的比較は同一服薬状態下で行います。
③ PDでのMCID:脳卒中の0.16 m/sとは異なり、PDでは0.18 m/s前後が報告されています(Huang et al. 2011)。PDのMCIDをそのまま脳卒中基準で解釈しないよう注意してください。
④ FOGQ(Freezing of Gait Questionnaire)との組み合わせ:10MWTでのすくみ足の程度を定量化するために、FOGQなどの質問紙と組み合わせると実生活での影響をより正確に把握できます。
急性期で日々数値が変動する場合、どう解釈すればよいですか?
① 単一測定値に一喜一憂しない:急性期のday-to-day変動はMDC(最小検出可能変化:0.13〜0.17 m/s)を超えることがあります。「昨日より0.1 m/s下がった」を悪化とは断定しないでください。
② 7日間の傾向でみる:急性期の目安は「発症後7日・14日・退院時」というタイムポイントで比較する形が適切です。毎日測定するなら値そのものより「トレンド(上向き・下向き・横ばい)」を重視します。
③ 神経学的悪化のサインを見逃さない:前回測定より明確に速度が低下し(0.16 m/s以上の低下)、かつ意識・言語・麻痺の変化を伴う場合は「神経学的悪化」の可能性があります。速やかに担当医へ報告し、再画像評価(CTまたはMRI)を検討してください。
④ 疲労・疼痛・血圧の記録を忘れずに:急性期は同じ患者でも時間帯・リハビリ前後・疼痛の有無で値が変わります。測定時の全身状態を記録することで変動の原因が追跡できます。
STROKE LABのリハビリで歩行能力を回復させる
STROKE LABでは、10m歩行テストをはじめとする標準化された歩行評価を活用し、「現在の速度」から「目標速度(地域歩行:1.2 m/s)」まで、エビデンスに基づく最短ルートのリハビリプログラムを設計しています。
10MWT起点のオーダーメイド歩行リハビリフロー
Step 1 精密評価:10MWT(通常速度・最大速度)+ TUG + BBS + 5STS + 6MWT の5評価を組み合わせ、「速度の問題か、バランスの問題か、持久力の問題か」を特定する
Step 2 原因分析:三次元動作分析・表面筋電図・徒手筋力テストで歩行速度低下の主要因子(筋力・協調性・感覚・バランス)を同定
Step 3 目標設定:MCID(0.16 m/s)を単位として段階的な目標速度を設定。「3ヶ月で0.55→0.85 m/s」など具体的数値目標を患者・家族と共有
Step 4 集中介入:速度向上に最も効果的な介入(高強度歩行訓練・タスク特異的練習・神経筋電気刺激・FES)を患者の状態に合わせて組み合わせ
Step 5 定期再評価:2週間ごとに10MWTを再測定し、MCIDへの到達を確認。目標未達成の場合はプログラムを即時修正
リハビリを受けた方の声
退院時の10m歩行は0.52 m/sで「信号が変わる前に渡り切れないかもしれない」と言われていました。STROKE LABで週2回集中的にリハビリを続けた4ヶ月後、0.89 m/sまで上がりました。今では買い物にも自分で行けるようになっています。
60代男性・左脳梗塞後8ヶ月
TUGが30秒以上かかっていて、転倒が怖くて外出できませんでした。担当療法士さんが10m歩行テストの数字を使って「今月の目標は12秒以内(0.83 m/s)」と具体的に示してくれたので、毎回の練習に気合いが入りました。目標に到達したときの達成感は忘れられません。
70代女性・パーキンソン病 発症2年後
「10m歩行の数字」を
「生活できる速さ」に変えるリハビリを。
歩行速度0.16 m/sの改善が、あなたの生活の幅を大きく広げます。
STROKELABで、あなただけのリハビリプランをご相談ください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)