【2026年版】パーキンソン病のピサ症候群・カンプトコルミアとは?7つの原因とリハビリ・治療戦略を専門家が解説
体が傾く・曲がるのは、なぜなのか。
パーキンソン病の方が、横に倒れるように立ったり、前かがみで歩いたりする姿。それは「年のせい」でも「姿勢の癖」でもありません。脳と筋肉の指令のずれから起こる、ピサ症候群・腰曲がりという特有の姿勢変形です。本記事では、その正体と回復への道を、ご家族にも分かるように解説します。
— 姿勢変形の背景にある神経のしくみを、動画で分かりやすく解説します。
続きをお読みください。
こんなお悩みはありませんか。
「最近、夫が立つと体が斜めになっている」「歩いているうちに、母の頭がどんどん下がってくる」。そんな変化に、ご家族として戸惑っておられませんか。
パーキンソン病の方で、立っているときや歩いているときに体が大きく傾いたり、前かがみになったりする。これは「年のせい」や「姿勢の癖」ではなく、ピサ症候群(ピサしょうこうぐん:体が斜めに傾く姿勢変形)や、カンプトコルミア(腰曲がり:胸から腰が前に折れ曲がる変形)と呼ばれる、特有の症状です。
ご本人は「真っ直ぐ立っているつもり」でも、実際には大きく傾いていることが多くあります。これは怠けているのでも、注意不足でもありません。脳が「真っ直ぐ」を正しく認識できなくなっているのです。本記事では、その正体と回復への道のりを、ご家族にも分かりやすくお伝えします。
ピサ症候群・腰曲がりとは。
ピサ症候群と腰曲がり(カンプトコルミア)は、どちらもパーキンソン病に伴って起こる姿勢の変形です。立っているときや歩いているときに現れて、横になると軽くなる、という共通点があります。

— パーキンソン病における姿勢変形の臨床像
骨格そのものが変形している側弯症(そくわんしょう)とは違い、ピサ症候群・腰曲がりは、横になったり、誰かが体を真っ直ぐに戻したりすると変形が和らぎます。これを医学的には「可逆性(かぎゃくせい)」と呼びます。
つまり、骨が固まっているわけではなく、適切な働きかけで姿勢が変わる可能性がある、ということです。これがリハビリで改善を目指せる理由です。
2つの姿勢変形を、3つのステップで理解する。
立つと体が左右どちらかに10度以上傾きます。名前はイタリアのピサの斜塔(しゃとう:傾いた塔)に由来します。横になると傾きが和らぐのが特徴です。
立つと胸から腰の部分が45度以上前に折れ曲がります。歩くうちにだんだん深くなることが多いです。これも横になると軽減します。
医学的には両方とも「ベント・スパイン・シンドローム(腰曲がり症候群)」という大きな分類に含まれます。原因や治療法に共通点が多いため、一緒に語られることが多いです。
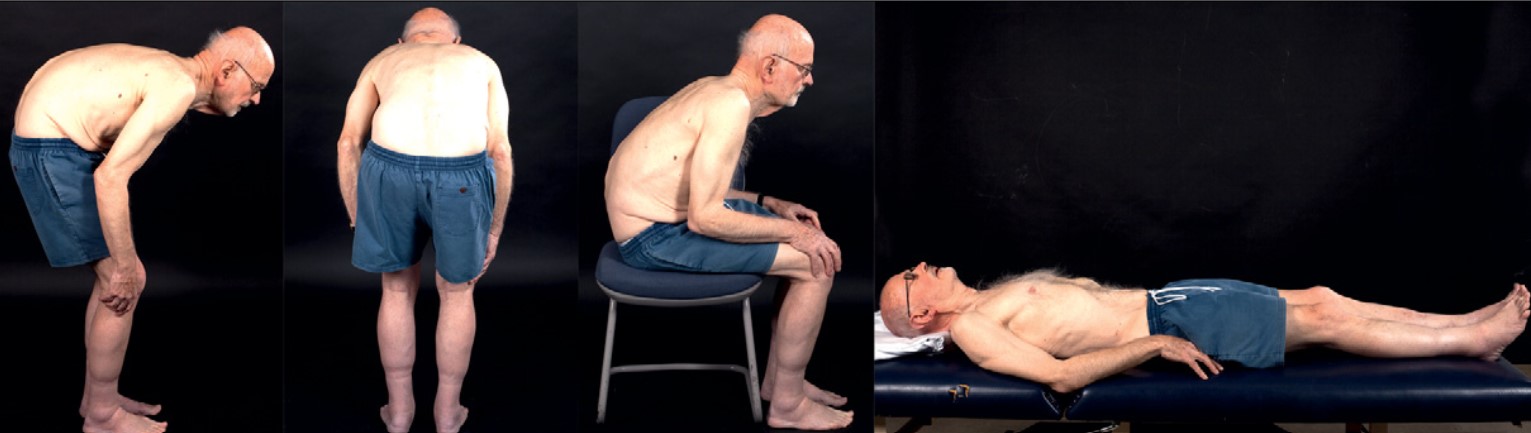
— カンプトコルミア:立っているときは大きく前屈していますが、横になると改善することが分かります
日本人(アジア人)の方は、腰曲がりが多い傾向があります。
中枢性メカニズム説:大脳基底核ネットワーク出力の不均衡や感覚運動統合の変化が、脊柱起立筋群の左右非対称な過活動を引き起こすとする説。EMGでは同側脊柱筋群の持続的筋収縮、屈曲・伸展両筋群の過活動が報告されています。
末梢性メカニズム説:傍脊柱筋の筋原性変化(ミオパチー)を主因とする説。ただし除神経とミオパチーを検出できない症例も多く、中枢機能障害の重要性も強調されています。
認知・知覚的プロセスの関与(近年注目):垂直方向の知覚障害(vertical perception disorder)と視覚-空間機能の変化が、ピサ症候群患者の典型的特徴として報告されています(Tinazzi et al. 2015)。Subjective Visual Vertical(SVV)の偏倚が確認されており、リハビリにおける感覚再教育の理論的根拠となっています。

— ご本人・ご家族の状況を丁寧にお伺いします
STROKE LABは脳神経系に特化した自費リハビリ施設です。脳科学と徒手技術(セラピストの手による評価と治療)に基づいて、ピサ症候群・腰曲がりの背景にある原因を見極めます。まずは無料相談で、現在のお悩みをお聞かせください。
なぜ起こるのか。
私たちが真っ直ぐ立てているのは、目から入る情報、耳の奥にある平衡感覚、足や体から脳に伝わる感覚――この3つが、指揮者(脳)のもとで調和して働いているからです。
パーキンソン病では、脳の指揮者の働きが弱まり、3つの楽器のリズムがずれてしまいます。さらに、脳は「真っ直ぐ」の感覚そのものを誤って認識してしまうことがあります。これが姿勢変形の正体です。
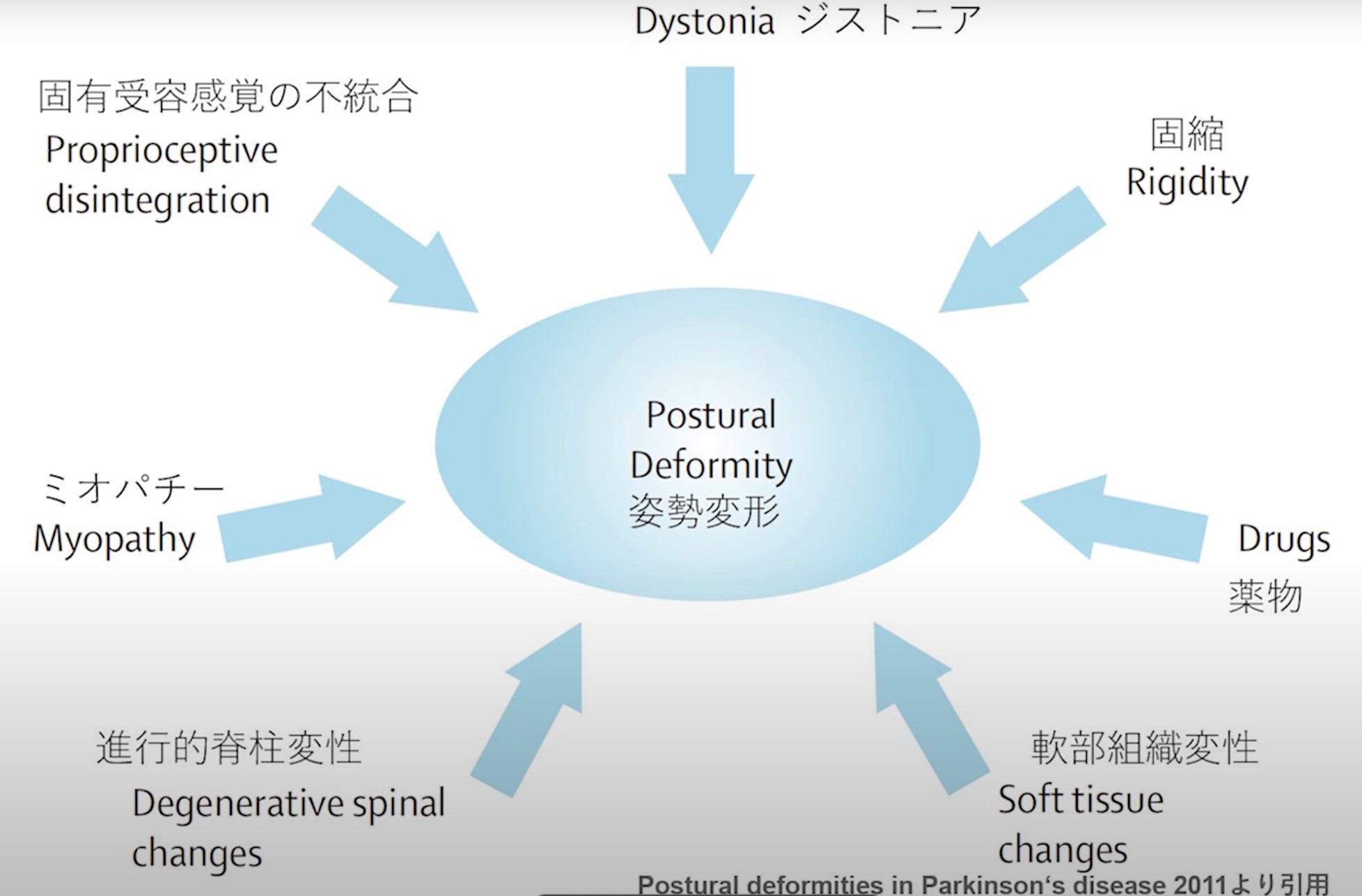
— 姿勢変形の7つの原因分類(Doherty KM et al. Lancet Neurol. 2011より)
姿勢変形を起こす7つの原因。
Lancet Neurology誌(2011年)では、パーキンソン病の姿勢変形を引き起こす原因を、以下の7つに整理しています。多くの方は、これらが複数組み合わさって症状が出ています。
特定の筋肉が、自分の意思とは関係なく持続的に縮んでしまう状態。背骨周りの筋肉に起こると、体幹の前屈や側屈の主な原因になります。
パーキンソン病に特徴的な筋肉の硬さ。姿勢を保つ筋肉に左右差が出ると、体幹の変形につながります。
背骨の周りや腰の筋肉そのものに起こる変化。筋力低下と縮みが組み合わさって、姿勢を保てなくなります。
変形性脊椎症や骨粗しょう症など、もともとある背骨の問題が、パーキンソン病と組み合わさって症状を悪化させます。
体から脳に届く位置の感覚情報が歪んでしまい、「真っ直ぐの感覚」が誤って認識される状態。リハビリで最も重要な切り口になります。
一部の精神安定剤や吐き気止めの薬が、姿勢変形を引き起こすことがあります。原因薬を中止することで改善するケースもあります。
多系統萎縮症(たけいとういしゅくしょう)や進行性核上性麻痺(しんこうせいかくじょうせいまひ)など、似た症状を起こす別の病気との見分けが必要です。
主な原因薬剤:①ハロペリドール・スルピリド・オランザピン・クエチアピン等の抗精神病薬、②メトクロプラミド・ドンペリドン等の制吐剤、③フルナリジン等のカルシウム拮抗薬、④一部のSSRI。新規発症・急性増悪時はまず必ず薬剤歴を確認します。
オフ期/オン期ジストニアの区別:レボドパ効果切れ時に出現する「オフ期ジストニア」(ドパミン補充調整で対応)と、レボドパが効いている時の「オン期ジストニア(ジスキネジア)」(投与量調整・DBS検討)では治療方針が異なります。出現タイミングの確認が必須です。
他の症状との違い。
体が傾いたり前かがみになったりする変化は、パーキンソン病以外の病気でも起こります。正しい治療のためには、何が原因かを見極めることが大切です。横になったときに変形が改善するかどうかが、重要な手がかりとなります。
| 病気・状態 | 横になると改善するか | 見分け方のポイント |
|---|---|---|
| ピサ症候群・腰曲がり (パーキンソン病) |
改善する | パーキンソン病の他の症状(振戦、動作の遅さ)を伴う |
| 特発性脊柱側弯症 | 改善しない | 骨格そのものの変形。X線で確認 |
| 骨粗しょう症の 背骨の圧迫骨折 |
改善しない | 背中に痛みがあることが多い。X線で骨折を確認 |
| 多系統萎縮症(MSA) | 改善しにくい | 立ちくらみや排尿の問題、小脳症状を伴う |
| 進行性核上性麻痺(PSP) | 改善しにくい | 体が後ろに傾く。下方向への目の動きが困難 |
| 薬剤性ジストニア | 改善する | 服薬歴を確認。原因薬の中止で改善 |
評価方法。
評価には特別な機械は必要ありません。ご自宅でも、写真やスマートフォンの水準器アプリを使えば、ある程度確認できます。リハビリ施設では、より丁寧に3つの場面を観察します。
セラピストが体を真っ直ぐの位置に戻したとき、ご本人がどう感じるかを尋ねます。多くの方は「逆に傾いた感じがする」とおっしゃいます。これは、脳の中で「真っ直ぐ」の基準そのものがずれていることを示しています。
この感覚のずれは、リハビリで働きかけるべき重要な手がかりです。「身体が傾いていることに気づける」ことが、姿勢を改善する第一歩になります。
姿勢変形の定量評価:デジタルゴニオメーター・スマートフォン水準器アプリ・3次元動作解析(研究レベル)・写真/動画記録(経時比較に最も有効)。
機能・QOL評価:UPDRS Part III(運動症状)・PDQ-39(QOL)・Berg Balance Scale(転倒リスク)・TUG・10m歩行速度。EMGで脊柱傍脊柱筋群の左右非対称性を確認(可能な施設で)。
垂直知覚評価:Subjective Visual Vertical(SVV)検査が理想。専用機器がなければ「他動的正中位誘導時の主観的感覚聴取」で代用可能。
回復への道のり。
パーキンソン病の薬(レボドパ)を増やすだけでは、姿勢の変形は改善しにくいことが多くの研究で報告されています。なぜなら、姿勢変形には筋肉・感覚・運動制御など、薬だけでは届かない要素が関わっているからです。
回復への道のりは、4つのステップで進めます。それぞれが組み合わさることで、より大きな変化が期待できます。
7つの原因のうち、どれが主に関わっているのかを丁寧に評価します。原因によって最適なアプローチが変わるためです。薬剤性が疑われる場合は、まず主治医に薬の見直しを相談します。
背骨の周りの筋肉は、左右で活動量が偏っています。セラピストが手を使って(徒手技術:としゅぎじゅつ)、過剰に働いている筋肉をゆるめ、働きが弱い筋肉を活性化します。
鏡やビデオを使って、ご自身の姿を客観的に見ていただきます。「自分が真っ直ぐと感じている姿勢」と「実際の真っ直ぐ」のずれを、視覚で確認することで、脳の中の感覚の基準を修正します。
リハビリ室で得た感覚を、ご自宅での生活でも維持できるように練習します。立ち上がる、歩く、振り返る――こうした日常動作の中で、整った姿勢を「習慣」にしていきます。

パーキンソン病の姿勢変形は、原因を見極めて適切に働きかけることで、変化を実感できる症状です。STROKE LABでは、脳科学と徒手技術に基づく評価で、お一人おひとりの「なぜ」を解き明かし、回復への道筋を一緒に組み立てます。
ご家族ができるサポート。
日々の見守りで気をつけたい5つのポイント。
声かけのコツ。
「ちょっと一緒に、立っている姿を動画で見てみない?」
「真っ直ぐ立っているつもりでも、実は脳が”真っ直ぐ”を間違えて感じてしまう病気だから、自分のせいじゃないんだよ。」
「リハビリで少しずつ、その感覚を取り戻していけるんだって。一緒に頑張ろう。」
「もっと真っ直ぐにして」「曲がっているよ」と繰り返し指摘するのは、ご本人を追い詰めてしまいます。脳が「真っ直ぐ」を正しく感じられない状態だからです。視覚的なフィードバック(動画や鏡)を使って、客観的に確認する関わり方の方が効果的です。
やってよいこと・避けたいこと。
| 場面 | よい関わり方 | 避けたい関わり方 |
|---|---|---|
| 姿勢が傾いているのに気づいたとき | スマホで撮影し、本人と一緒に映像で確認する | 「曲がってる、真っ直ぐにして」と何度も注意する |
| 歩行中に前かがみが深くなるとき | 休憩を取り、椅子に座って体を伸ばしてもらう | 無理に背筋を伸ばすよう力を加える |
| 急に姿勢が悪化したとき | 最近の薬の変更を確認し、主治医に相談する | 「気の持ちよう」と本人に頑張らせる |
| 転倒しそうになったとき | 脇から支え、ゆっくり安定した場所まで誘導する | 突然手を引っ張る・後ろから押す |
在宅復帰と公的支援制度。
パーキンソン病の方が安心して在宅生活を続けるためには、住環境を整えることと、利用できる公的な支援制度を知っておくことが大切です。「知らなかったために使えなかった」という制度も多いため、早めの情報収集をおすすめします。
在宅復帰チェックリスト。
確認したい7項目。
利用できる主な公的支援制度。
パーキンソン病の方が利用できる主な制度を一覧にしました。お住まいの自治体の福祉窓口、または病院のソーシャルワーカーにご相談ください。
| 制度 | 主な内容 | 相談先 |
|---|---|---|
| 指定難病医療費助成制度 | パーキンソン病(ヤール3度以上で生活機能障害度2度以上)の医療費自己負担の軽減 | 保健所 |
| 介護保険制度 (40歳以上で利用可能) |
訪問介護・デイサービス・福祉用具レンタル・住宅改修費補助など | 市区町村の介護保険窓口・地域包括支援センター |
| 身体障害者手帳 | 税金の減免・公共交通機関の割引・補装具支給など。等級により内容が異なる | 市区町村の障害福祉窓口 |
| 障害年金 | 日常生活や仕事に支障がある場合に支給される年金。65歳未満で初診日があれば対象 | 年金事務所・市区町村の国民年金窓口 |
| 高額療養費制度 | 医療費が一定額を超えた場合に、超過分が払い戻される制度 | 加入している健康保険(国保・協会けんぽなど) |
| 自立支援医療(更生医療) | DBS手術等、身体機能の改善を目的とした医療費の自己負担軽減 | 市区町村の障害福祉窓口 |
特に、指定難病医療費助成と介護保険、身体障害者手帳は併用できる場合が多いです。お住まいの地域包括支援センターは、これらの制度を一括で相談できる窓口です。まずは電話でも構いませんので、お気軽にご相談されることをおすすめします。
回復までの期間と予後。
回復の見通しは、原因によって大きく異なります。「いつ・どれくらい」変化が見えるかについて、いくつかの目安をお伝えします。
1回のリハビリで:感覚のずれに「気づく」段階。動画で姿勢の変化を実感できる方がいらっしゃいます(STROKE LABの臨床経験では1回60分でも変化を確認できる場合があります)。
1〜3ヶ月の継続で:日常生活場面での姿勢の安定が期待できる時期。週2〜3回の集中介入が目安です。
長期的な維持には:ご自宅での意識づけと定期的なリハビリの組み合わせが重要です。「真っ直ぐの感覚」を維持し続けることが、進行の予防につながります。
逆に、長期間放置されると、もとは可逆的だった変形に骨格的な変化(変形性脊椎症の進行など)が加わって、戻りにくくなることがあります。「気になり始めたとき」が、最も働きかけやすい時期です。
よくあるご質問。
最大の違いは「可逆性」、つまり横になったときに変形が改善するかどうかです。通常の側弯症は骨格そのものの構造変化であり、横になっても変形は残ります。
一方ピサ症候群は、背臥位や他動運動で改善します。これは、骨格の問題ではなく、筋・神経系の機能的な問題(筋固縮、ジストニア、感覚統合の障害など)であることを示しています。
残念ながら、レボドパや抗コリン薬の効果は限定的という報告が多いです。姿勢変形はドパミン系の問題だけでは説明しきれず、筋・感覚・運動制御など複合的な原因によるためと考えられます。
ただし、薬剤性ジストニアが原因の場合は、原因薬剤の中止で改善することがあります。必ず主治医に薬歴を確認してもらってください。現時点では、ボツリヌス毒素注射と理学療法の組み合わせが、最も有効性のあるアプローチとして推奨されています。
個人差は大きいですが、STROKE LABの臨床では、1回60分のセッションで姿勢変化を確認できる方がいらっしゃいます。ただし1回の効果は「気づき・体験」の段階です。
変化を定着させるには、週2〜3回を1〜3ヶ月継続することで、日常生活場面での姿勢の安定が期待できます。重要なのは、リハビリで学んだ「真っ直ぐの感覚」を、ご自宅でも意識し続けることです。
はい、転倒リスクを大きく高めます。Tramonti(2017)の研究でも、歩行速度の低下、歩幅の短縮、両脚で支える時間の延長が確認されています。
加えて体幹が傾くことで、重心が支持基底面(足の裏で支えている範囲)から外れやすくなります。バランスを取り戻す反応の遅れと組み合わさり、転倒の危険が著しく高まります。住環境の整備とリハビリの両方が、転倒予防には欠かせません。
コルセットは、脊椎変性疾患の合併がある場合や、筋疲労による姿勢悪化を防ぐ目的で補助的に使われることがあります。ただし、長期使用は筋力の低下を招く可能性があり、慎重な判断が必要です。
コルセットだけで姿勢変形の根本的な改善は期待できません。「使う目的を限定する・使用時間を区切る・リハビリと並行する」ことが原則です。装着については、必ず主治医や理学療法士にご相談ください。
DBS(視床下核刺激療法)は、薬の効果が切れたときに出るジストニア(オフ期ジストニア)が原因の姿勢変形では、改善が期待できると報告されています(Yamada et al. 2013、Fasano et al. 2012)。
一方、筋肉そのものの変化(ミオパチー)や、骨格的な脊椎変形が主な原因の場合は、DBSでの改善は見込みにくいとされています。適応の判断は、神経内科・脳神経外科・リハビリテーション科の多職種チームで、原因を精査した上で行われます。
STROKE LABのプログラム。
STROKE LABは脳神経系に特化した自費リハビリ施設です。ピサ症候群・腰曲がりを「数値上の姿勢変形」ではなく、「なぜその筋肉が非対称に活動しているのか」「脳は今、どこを真っ直ぐと感じているのか」という視点から、脳科学と徒手技術(セラピストの手による評価と治療)で紐解きます。
※ STROKE LABは脳科学・徒手技術に特化しており、rTMS(経頭蓋磁気刺激)・プリズム療法・電気刺激療法といった特殊な機器を用いた訓練は、原則として実施していません。
— STROKE LABでのピサ症候群リハビリの実際の様子です。60分のセッションで姿勢に変化が見られます。
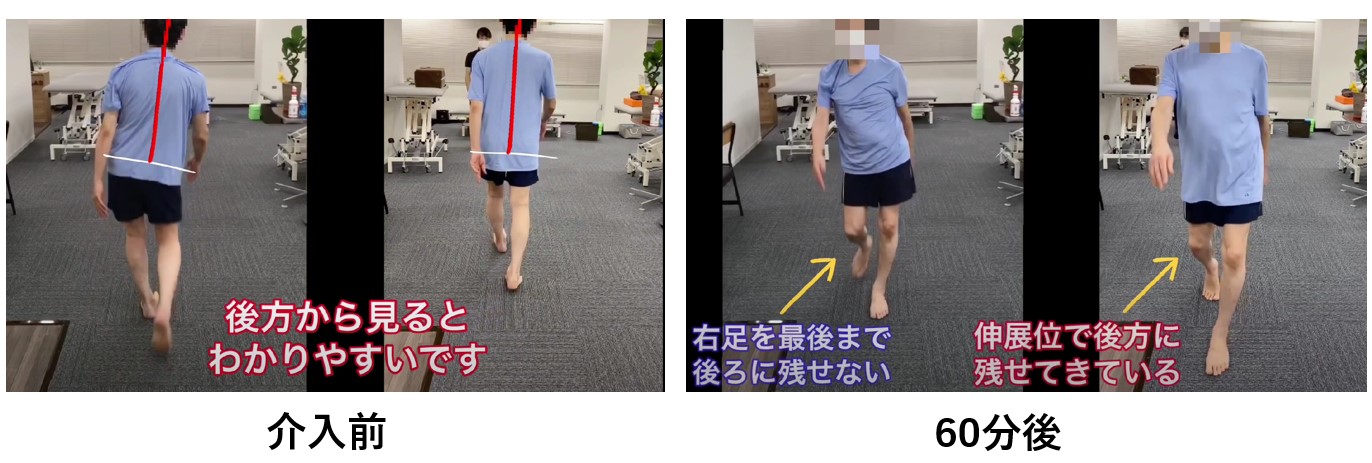
— 60分での姿勢変化:介入前後の比較
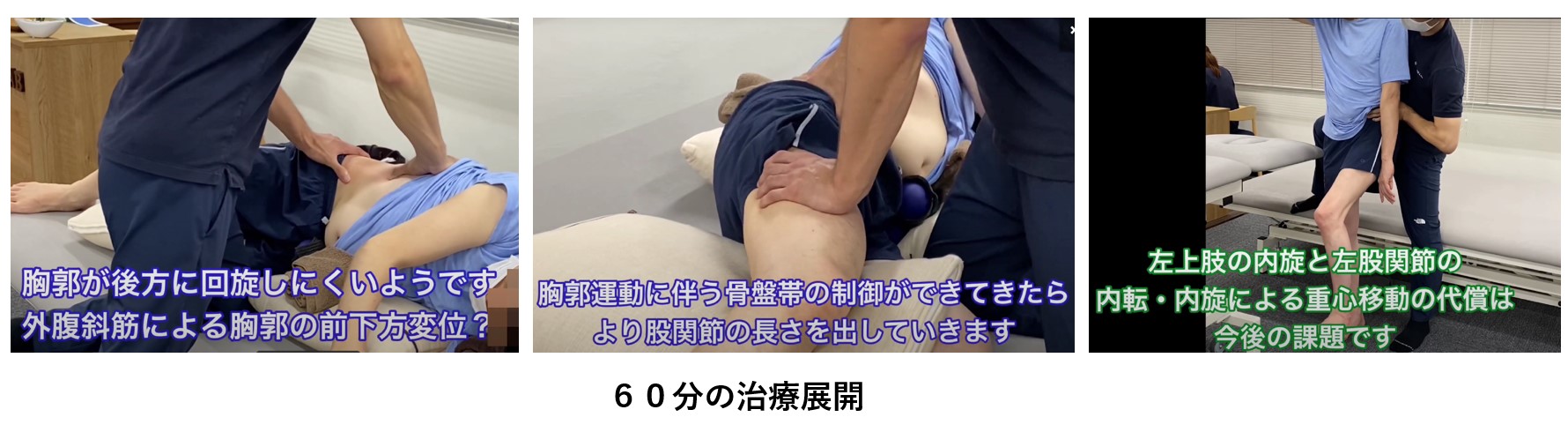
— 背骨周りの筋肉のバランス調整
「体が斜めに傾いていると言われても、自分では真っ直ぐ立っているつもりでした。STROKE LABで動画を見せてもらって初めて『こんなに傾いていたのか』とわかりました。介入後の動画との差を見て、本当に驚きました。少しずつ『真っ直ぐの感覚』が分かるようになってきています。」— 70代男性・パーキンソン病(ヤール3期)・ピサ症候群
「以前の病院では『体が曲がっているのはパーキンソン病だから仕方ない』と言われていました。でも、ここでは『なぜ曲がっているのか』を丁寧に分析してから、具体的な治療をしてもらえます。60分のセッションで姿勢が変わるのを自分でも感じられるようになりました。」— 60代女性・パーキンソン病(ヤール2期)・腰曲がり(カンプトコルミア)
一緒に探しましょう。

私たちセラピストは、これまで多くのパーキンソン病の方と向き合ってきました。「体が斜めに傾いている」「前かがみで歩きづらい」――こうした悩みを抱えるご本人とご家族にお会いするたび、思うことがあります。
それは、姿勢の変形は「なぜ起きているのか」が見えれば、必ず改善の糸口があるということです。脳の感覚の歪みなのか、筋肉のバランスの問題なのか、薬の影響なのか。原因によって、働きかけ方が変わります。
私たちは、お一人おひとりの体と脳に向き合い、原因を特定し、回復への道筋を一緒に考えます。「歳のせい」「病気のせい」と諦める前に、ぜひ一度ご相談ください。
代表取締役 金子 唯史
参考文献。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)