【2023年版】大脳皮質基底核変性症(CBD)リハビリテーション・原因・予後は?
原因
大脳皮質基底核変性症(CBD)は、大脳皮質と基底核の両方が侵されるまれな神経変性疾患でです。CBDの正確な原因は不明ですが、脳内に異常な形のタンパク質であるタウが蓄積されることに関連しています。この蓄積は神経原線維、神経細胞やグリア細胞に現れ、細胞死や病気の症状を引き起こします。
タウ蛋白質は通常、神経細胞(ニューロン)の内部構造を安定させる働きがあります。CBDでは、タウがねじれたフィラメントを形成し、神経細胞の正常な機能を乱します。なぜこのようなことが起こるのか、完全には解明されていません。一部の症例では遺伝的な要因が関係していると考えられていますが、ほとんどの症例は散発性で、家族にこの疾患の既往歴がない人に発症します。
予後は?
大脳皮質基底核変性症(CBD)は進行性の神経疾患であり、時間の経過とともに悪化する傾向があることを意味します。進行の速度は人によって大きく異なりますが、平均すると比較的ゆっくりで、6~8年かけて進行することが多いようです。
一般的に初期段階では、体の片側が硬直したり、協調性が損なわれるなど、動作に困難を感じることがあります。病気の進行に伴い、これらの運動症状は通常、体の両側へと広がっていきます。また、認知障害や言語障害などの他の症状も、時間の経過とともに顕著になることがあります。
CBD の患者さんとそのご家族にとって大きな問題の一つは、自立心の喪失が進行することです。病気が進行するにつれ、日常生活の援助が必要になり、最終的には総合的なケアが必要になることが多くなります。
平均余命については、症状が現れてからの平均生存期間は約7~10年ですが、これは個人によってかなり異なります。死因は、肺炎などの合併症によるものが一般的です。
このような予後を聞くのはつらいことですが、CBD 患者さんやそのご家族を支援するために多くのリソースがあることを忘れてはなりません。例えば、症状を管理するための医学的治療、運動能力や自立性を維持するための理学療法や作業療法、快適で生活の質を向上させるための支援サービスなどがあります。
現在の予後にもかかわらず、CBD と関連する神経変性疾患に関する研究は継続されています。科学者たちはこの病気についてより多くのことを学び続け、新しい治療法の可能性を検証するための臨床試験も進行中です。最新の情報と最良のケアオプションのために、CBD患者さんとそのご家族は、神経変性疾患の管理に精通した医療従事者にご相談ください。
CBD、PSP、パーキンソン病の違いは?
| 大脳皮質基底核変性症 (CBD) | 進行性核上性麻痺 (PSP) | パーキンソン病 (PD) | |
|---|---|---|---|
| 典型的な発症年齢 | 60歳以降が一般的 | 通常は60歳代初め | 中高年期以降が典型的だが、早期発症もあり |
| 主な症状 | 固縮、筋肉の収縮、片側の運動障害がより重度、認知問題、言語障害、協調運動障害(失行) | バランスと歩行の困難、眼球運動の制御不能(核上性眼球運動麻痺)、性格や気分の変化、認知困難 | 震え(特に安静時)、固縮、動作の遅さ、バランス障害 |
| 眼球運動障害 | 通常は目立たない | 特徴的な症状で、特に下方視が困難 | 典型的ではないが、進行期には発生することもある |
| 進行度 | 6から8年間で進行するが、個々により異なる | 通常6から10年間で進行 | CBDやPSPよりゆっくりと進行することが多い |
| レボドパへの反応 | 通常は反応が乏しい | 大抵反応が乏しいが、場合により効果あり | 初期段階ではよく効果を示す |
| 基礎となる病理 | ニューロンやグリア細胞内でのタウ蛋白の異常蓄積 | 主に脳幹と基底核でのタウ蛋白の蓄積 | 黒質でのドーパミン産生細胞の喪失、残存するニューロンにはしばしばレビー小体(アルファシヌクレイン含有)が見られる |
評価すべきポイントは何でしょうか?
| 評価のステップ | 説明 |
|---|---|
| 医療歴 | 遺伝的な傾向、潜在的な病気、薬物使用、または毒素への曝露を特定するための詳細な医療歴を取ります。 |
| 神経学的検査 | 運動機能、バランス、協調性、反射、筋肉のトーンの評価を含みます。振戦や硬直などの異常な動きがある場合、それを記録します。 |
| 精神医学的評価 | うつ病や認知機能低下などのメンタルヘルス問題は、しばしば脳基底核変性症に伴いますので、気分、行動、認知機能の評価が必要です。 |
| 画像検査 | MRIやCTスキャンは、脳を視覚化し、基底核の異常を検出するのに役立ちます。これらは主に、症状の他の原因を除外するために使用されます。 |
| 血液検査 | 大脳皮質基底核変性症を直接診断するものではありませんが、甲状腺疾患やビタミン欠乏症など、類似の症状を引き起こす他の疾患を除外するのに役立ちます。 |
| 遺伝子検査 | ハンチントン病のような遺伝性疾患が疑われる場合、遺伝子検査により診断が確定します。 |
| 専門的なテスト | 症状に応じて、自律神経機能のテスト、睡眠検査、または神経心理学的テストなどが含まれるかもしれません。 |
| 薬への反応 | 確認するのに役立つこともあります。このような薬物に対する肯定的な反応は、患者の症状がドーパミンの問題、特に基底核のドーパミン問題によるものであることを示しています。これは大脳皮質基底核変性症の特定の形態が特徴的です。 |
大脳皮質基底核変性症(CBD)は、大脳皮質や基底核を含む脳の複数の領域における神経細胞の喪失と萎縮(縮小)を特徴とする稀な進行性の神経疾患です。この病気は、一般的に体の片側から始まり、徐々に反対側が侵されていきます。以下に、CBD 患者の神経学的検査で確認される可能性のある特徴的な所見をいくつか挙げます。
運動症状: CBD では、特に片方の手や腕の運動制御や協調性の欠如(apraxia)が最も顕著な徴候の 1 つとなります。特に片方の手や腕の運動制御や失行(apraxia)が顕著です。その他の運動症状としては、固縮、ジストニア(筋収縮によるねじれや反復運動)、小刻み歩行があります。
感覚機能障害: 手足のいずれかが異物であるかのように感じたり、自分の意思を持っているように感じたりする「異質な手足」現象が起こることがあります。手や腕が不随意に動くことがあります。
認知・行動の変化: CBDの患者さんは、性格の変化や、記憶力、注意力、問題解決能力に影響する認知機能の低下を示すことがあります。これらの症状は精神状態検査で評価することができます。
発話と言語の障害:CBD は、構音障害(言葉をはっきり発音することが困難)や失語症(言葉の理解や表現が困難)を含む、音声や言語の問題を引き起こすことがあります。
姿勢の不安定さ: 平衡感覚に問題があり、転倒の危険性が高くなります。
他の神経学的疾患と同様に、すべての CBD 患者がこれらの徴候をすべて示すわけではありませんし、これらの徴候は他の疾患にも見られることがあります。神経学的検査を十分に行い、脳画像検査などの他の検査も合わせて行うことで、CBD の診断に役立てることができます。
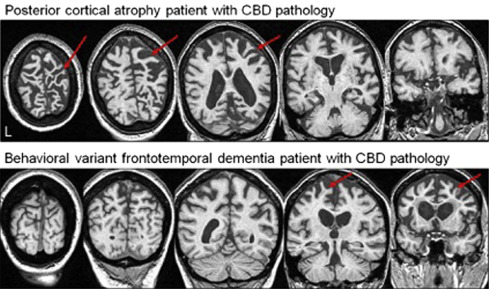
画像所見の特徴
治療法は?
大脳皮質基底核変性症(CBD)の治療法はなく、病気の進行を遅らせる治療法も存在しません。CBDの管理は、一般的に症状を緩和し、個人の生活の質を向上させることに重点を置いています。
治療は患者さんの症状に合わせて行われ、神経科医、理学療法士、作業療法士、言語聴覚士を含む学際的なチームが関与することがあります。
ここでは、症状を管理するために使用できる戦略をいくつか紹介します。
薬物療法:特定の症状を管理するために、特定の薬物を使用することができます。例えば、レボドパは手足の硬直や緩慢な動作に対して使用されることがありますが、反応は限定的です。クロナゼパムは、ミオクローヌス(筋肉の痙攣)に対して使用されることがあります。ジストニア(不随意筋収縮)には、鎮痛剤が必要な場合があります。抗うつ剤は、CBD によく見られるうつ病のような気分障害を管理するために使用されます。
支持的ケア: CBD 患者が快適に過ごせるようにし、不快感を与える症状を管理することで、生活の質 を向上させることができます。社会福祉サービスや地域の患者支援組織からの支援も、患者と介護者の双方にとって貴重なものとなります。
以下はリハビリテーションの治療にターゲットを当てて解説します。
大脳皮質基底変性症(CBD)のリハビリテーションにおいて、病気の経過を変えることが決定的に証明された特定の介入方法はありません。しかし、複数の研究により、様々な戦略が症状の管理、QOLの向上、機能の維持を可能な限り長く続けることに役立つことが示唆されています。ここでは、よく使われるアプローチをいくつか紹介します。
理学療法: 理学療法は通常、CBD 患者の管理計画の重要な要素です。目標は運動機能を維持し、筋肉の拘縮や転倒などの合併症を予防することです。運動はバランス、筋力、柔軟性、機能的な移動に重点を置くことができます。患者さんによっては、歩行訓練、姿勢訓練、補助具の使用方法の学習などが有効な場合もあります。
作業療法: 作業療法は CBD 患者にとって非常に有益です。ここでの焦点は、着替え、食事、入浴などの日常生活動作(ADL)を行う能力を最大限に引き出すことです。このため、これらの作業を達成するための新しい方法を教えたり、適応する機器を提案したりすることもあります。
言語聴覚療法: CBD では言語や嚥下の問題がよく見られるため、言語療法が推奨されることがありま す。言語療法士はコミュニケーションを改善するための戦略を提供し、より安全な嚥下技術を教え、必要であれば食事療法を提案することができます。
認知機能リハビリテーション: CBDの患者さんの中には、記憶、注意、その他の認知能力の問題を解決するために、認知リハビリテーションが有効な場合があります。このリハビリテーションには、認知障害を補うための戦略や、特定の認知スキルを向上させるための練習が含まれるかもしれません。
このような介入は有益ですが、CBD の患者さんは皆違うということに注意することが重要です。治療に対する反応は、その人が経験する特定の症状や症状の重症度、その他の個人的な要因によって異なるかもしれません。
残念ながら、CBD はまれな疾患であるため、リハビリテーションの研究において、その存在感が希薄であることが多いです。そのため、これらの介入に関する多くのエビデンスは、パーキンソン病などの関連疾患に関する研究から得られています。CBD の患者さんにとって最も効果的な介入方法を決定するためには、より多くの研究が必要です。
新人療法士が見落としやすいポイントは?
新人療法士は、初期のキャリアで潜在的な落とし穴につながる可能性のある特定の課題に直面することがあります。ここでは、新人の療法士が苦労する可能性のある分野をいくつか紹介します。
コミュニケーションスキル: 患者やその家族、他の医療専門家と効果的にコミュニケーションを取れることは、リハビリで成功するために極めて重要です。誤解は、患者の転帰を悪くし、ストレスを増大させることにつながります。新人セラピストは、こうしたスキルを十分に身につけるのに時間がかかることが多い。
時間管理: 特に患者記録、治療計画、および患者ケアの要求を考えると、スケジュールや時間を効率的に管理することに苦労することがあります。
境界線の設定: 患者との境界線を設定することを学ぶことは、新人セラピストにとって難しいことです。プロフェッショナルな関係を維持し、期待を管理しながら、共感的なケアを提供することが重要です。
患者さんの期待と現実のバランスをとる: 患者さんの回復への期待と現実とのバランスをとることは、難しいことです。新人のセラピストにとって、難しい知らせを伝えたり、予想より進行が遅い場合に患者が失望するのを処理するのは難しいかもしれません。
臨床的推論: 新卒者は、臨床推論のスキルを高めることに苦労するかもしれません。これは、患者さんの状態を評価し管理するために、知識を統合し適用するプロセスです。このスキルは通常、経験や継続的な学習によって向上します。
研究の最新情報を入手する: 理学療法の分野は絶えず進化しており、新しい研究がベストプラクティスのガイドラインを変更することもあります。特に、複数の仕事を掛け持ちしている新人セラピストにとって、常に最新の情報を得ることは困難なことかもしれません。
セルフケア:燃え尽き症候群は、理学療法を含む医療専門職の共通の問題です。新人セラピストは、ワークライフバランスに苦しみ、自分自身の身体的・精神的な健康をないがしろにする可能性があります。
過信または過小評価: 新人の療法士の中には、自分の能力を過大評価し、あまりに早くから多くのことを引き受けてしまい、患者を危険にさらしてしまう人もいます。逆に、自信のなさに苦しみ、自分の技術や知識を疑ってしまう人もいるかもしれません。
メンターシップ、継続教育、自己反省は、これらの課題に対処するための強力なツールとなり得ます。時間と経験があれば、新人療法士はこれらの潜在的な落とし穴を回避し、その役割において成長し続けることができます。
STROKE LABスタッフ 豊島が動画で解説します
あわせて読みたい記事⇒進行性核上性麻痺(PSP)のリハビリ・予後は?こちら
参考論文⇒Last updated: July 11, 2022 2Corticobasal Degeneration こちら

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)