【2026年版】パーキンソン病の姿勢反射障害|転倒・すくみ足の原因からリハビリ・自宅ケアまで
今回は、パーキンソン病(PD)で最も転倒・骨折・ADL低下に直結する症状である姿勢反射障害(Postural Instability)について、神経科学的メカニズム・評価ツール・エビデンスに基づいたリハビリテーション実践まで、患者さん・ご家族・理学療法士・作業療法士の全員に役立つ情報を徹底解説します。「なぜすくみ足が起きるのか」「薬が効かないのはなぜか」「キューイングとは具体的に何をするのか」「転倒への恐怖もリハビリで改善できるか」という臨床現場のリアルな疑問にすべて答えます。
パーキンソン病の姿勢反射障害・すくみ足の評価と対処法を動画で確認できます。
パーキンソン病の姿勢反射障害(Postural Instability in Parkinson’s Disease)は、転倒を防ぐための自動的な姿勢修正反射が障害された状態です。黒質ドーパミンニューロンの変性と、基底核・脳幹・小脳回路の機能不全によって引き起こされます。特徴的な症状としてすくみ足(FOG)・突進歩行・後方転倒傾向・二重課題時のバランス悪化があり、PD患者の最大70%が毎年転倒を経験します。最も重要な点は、レボドパをはじめとする標準的な薬物療法が効きにくい症状であり、専門的なリハビリテーションが最も有効な介入手段であるということです。
- 定義:転倒を防ぐための自動的姿勢調整反射(特に先行随伴性姿勢調整:APA)が障害された状態。ホーン&ヤール分類Ⅲ以降に顕在化
- 転倒の頻度:PD患者の最大70%が毎年転倒・13%が週1回以上転倒。転倒の約50〜70%が骨折・頭部外傷などの重大損傷を伴う
- 薬物抵抗性:レボドパへの反応が最も不良な症状のひとつ。ドーパミン系以外の神経回路(ノルアドレナリン系・コリン系・脳幹回路)が深く関与するため
- 関与する神経回路:黒質・基底核(ドーパミン)、補足運動野(APA)、小脳(協調)、脳幹PPN(歩行リズム)、前庭系(感覚統合)
- 主要な症状:すくみ足(FOG)・突進歩行(Festination)・後方転倒(Retropulsion)・前傾姿勢・二重課題時のバランス悪化
- 最重要評価:プルテスト(Pull Test)。後退2歩以上=転倒ハイリスク。Mini-BESTest・TUG(デュアルタスク含む)・FES-I・FOG-Qを組み合わせ
- リハビリの6本柱:①バランス訓練 ②体幹安定化 ③キューイング戦略(RAS・視覚的キュー) ④デュアルタスクトレーニング ⑤転倒恐怖への介入 ⑥環境整備
- すくみ足(FOG)の解除:重心移動→片足荷重→大きな一歩。床のラインをまたぐ(視覚的キュー)。「1・2・3・行く!」と声に出す(自己指示)
- 転倒への恐怖(FoF):PD患者の60〜80%が経験。FES-Iで定量化し、段階的曝露と成功体験の積み重ねで改善可能。治療ターゲットとして明示的に扱う
- エビデンスが強い介入:太極拳(複数RCTで転倒予防効果)・LSVT BIG(歩行・バランス改善)・RAS(リズム聴覚刺激、歩行速度・歩幅の改善)
- リハビリ開始時期:診断時から。姿勢反射障害が本格化するH&YⅢになる前のⅡの段階からの予防的介入が長期QOL維持に最も有効
- 評価の注意点:オン/オフ両状態での評価が必須。一課題評価のみでは実生活リスクを過小評価。デュアルタスク条件(TUG+計算など)を必ず追加する
STROKE LABにパーキンソン病リハビリの無料適応相談をしませんか?
神経内科との連携・オン/オフ対応プログラム設計・すくみ足解除法・転倒恐怖への介入まで、脳神経疾患専門の療法士が個別対応。東京(御茶ノ水・世田谷)・大阪にて対応中。
パーキンソン病と姿勢反射障害とは ― 基礎知識
パーキンソン病(PD)は、脳の「黒質(substantia nigra)」にあるドーパミン産生ニューロンが徐々に変性・脱落していく進行性の神経変性疾患です。ドーパミンは随意運動の開始・調整・姿勢保持に不可欠な神経伝達物質であり、その減少が振戦(ふるえ)・固縮(こわばり)・無動(動きの遅さ)・姿勢反射障害という4大運動症状を引き起こします。
その中でも姿勢反射障害(Postural Instability)は、転倒・骨折・生活の質の低下と最も直結する症状です。「姿勢反射」とは、立つ・歩く・方向を変える際に転びそうになっても自動的に体を立て直す反射のこと。この反射が障害されると、少しの揺れや段差で転倒してしまいます。
📊 姿勢反射障害の頻度・転倒リスクの実態
PD患者の最大70%が毎年転倒を経験し、13%が週1回以上転倒すると報告されています。転倒の約半数が骨折・頭部外傷などの重大損傷を伴い、転倒後の安静が廃用を急速に進め、機能回復を困難にします。
特に大腿骨頸部骨折はPD患者では術後回復が著しく遅れる傾向があり、転倒予防は生命予後にも直結する最重要課題です。
⚠️ 最重要ポイント:姿勢反射障害はレボドパが最も効きにくい症状
振戦・固縮・無動はレボドパ(L-DOPA)に比較的良好に反応しますが、姿勢反射障害にはドーパミン系以外の神経回路(ノルアドレナリン系・コリン作動系・脳幹回路)が深く関与しているため、薬物療法への反応が不良です。
「薬を飲んでいるのにバランスが改善しない」という状況は、専門的なリハビリテーションを取り入れるべき最も明確なサインです。薬を増量することではなく、リハビリの質を上げることが解決策です。
PD症状と薬物療法への反応性の比較
| 症状 | レボドパへの反応 | 主な介入手段 | リハビリの必要性 |
|---|---|---|---|
| 振戦(ふるえ) | ✅ 良好 | 薬物療法・DBS | 補助的 |
| 固縮(こわばり) | ✅ 良好 | 薬物療法・ストレッチ | 補助的 |
| 無動(動作緩慢) | ✅ 比較的良好 | 薬物療法・LSVT BIG | 重要 |
| 姿勢反射障害 | ⚠️ 不良(最も効きにくい) | リハビリが主軸 | 最重要・不可欠 |
| すくみ足(FOG) | ⚠️ 一部のみ有効 | キューイング・リハビリ | 最重要・不可欠 |
| 認知機能低下 | △ 限定的 | コリンエステラーゼ阻害薬・認知リハ | 重要 |
脳のメカニズム ― 姿勢制御を担う神経回路
姿勢反射障害は「単なる筋力不足」ではありません。複数の脳部位が連鎖的に機能不全を起こした結果です。この理解が、「筋トレだけ」では不十分な理由を説明します。
⚫ 黒質・基底核
ドーパミン産生の中枢。随意運動の「開始・抑制スイッチ」として機能し、APAや姿勢反射を適切なタイミングで起動させる。PDではここが最初に傷つく。
🔴 補足運動野(SMA)
動作の計画と先行随伴性姿勢調整(APA)に不可欠。基底核からの入力が減ると正常に活性化されず、動き出す前の「姿勢の準備」ができなくなる。
🟢 小脳
動きの微調整・タイミング調整・姿勢フィードバックを担う。PD自体では直接変性しないが、基底核-小脳間の情報連携の乱れで協調機能が低下する。
🟡 脳幹(PPN含む)
ペドゥンキュロポンティン核(PPN)は歩行リズム・姿勢緊張の調整に関与。PD後期では変性が及び、すくみ足・転倒と強く関連。DBS標的として研究中。
🔵 前庭系・感覚統合
頭部・体の傾き・加速度情報を処理し素早い姿勢修正反応を生み出す。PD患者では視覚への依存が高まり、暗所・不整地での転倒リスクが著増する。
🟠 頭頂葉(体性感覚)
身体の空間的位置・固有感覚の統合を担う。PD患者では固有感覚の感度が低下し、「自分がどのように傾いているか」という感覚が鈍くなる。
💡 なぜ「脳への多面的アプローチ」が必要か
姿勢反射障害のリハビリが「歩く練習」だけでは不十分な理由は、障害が単一の脳部位ではなく複数の神経回路全体に及んでいるからです。以下の複合的なアプローチが必要です。
- キューイング:基底核経路をバイパスして補足運動野・小脳を直接活性化する(聴覚的・視覚的キュー)
- デュアルタスク訓練:基底核への注意依存を減らし、自動化された運動プログラムを再構築する
- 感覚再教育:固有感覚・前庭感覚の感度と統合を改善し、「自分の傾きを感じる能力」を回復させる
- APA再学習:「動く前に体幹をブレースする」という予備的姿勢調整を意識化→反復→自動化する
専門家向け:APA(先行随伴性姿勢調整)の障害と感覚的再重み付けの詳細
APAとは:四肢の随意運動に先立って、姿勢筋(体幹・近位筋)が先行的に活動する自動的な姿勢制御機構です。例えば、手を前に伸ばす動作の100〜200ms前に腰背部の筋肉が収縮し、動揺を予防します。PDでは基底核-補足運動野回路の障害により、このAPAの振幅が著明に減少・遅延します。
非ドーパミン系の関与:姿勢反射障害にはドーパミン系以外に、ノルアドレナリン系(青斑核の変性)・セロトニン系・コリン作動系の障害も関与することが示されています。これが「レボドパへの反応不良」の理由のひとつです。PPN(ペドゥンキュロポンティン核)もPDの転倒・すくみ足との関連が注目されており、DBSのターゲットとして研究されています。
感覚的再重み付けの障害:PD患者では固有感覚・前庭感覚・視覚の統合処理(Sensory Reweighting)が障害されています。特に固有感覚の重み付けが低下し視覚への依存が高まるため、暗所・不整地での転倒リスクが著増します。リハビリではこの感覚統合の再教育(視覚遮断条件の段階的導入)が重要な介入ターゲットです。
症状・ステージ・転倒リスクの実態
姿勢反射障害の4つの主要症状
前傾姿勢(屈曲姿勢・猫背)
パーキンソン病では屈筋が優位になり、体が前に丸まる姿勢が典型的です。前傾姿勢は重心を前方にシフトさせ、前方への転倒リスクを著明に高めます。常に「前に倒れないよう踏ん張り続ける」状態が体力消耗と疲労増大につながります。さらに頸部前傾による嚥下障害・呼吸制限も引き起こします。
すくみ足(Freezing of Gait / FOG)― 転倒の最大の直接原因
歩行中に突然足が地面に張りついたように動かなくなる症状です。狭い場所・方向転換・目的地直前・人混み・二重課題時などの状況で起きやすく、転倒の最大の直接原因のひとつです。すくみ足は「リズム」「視覚的キュー(床のラインなど)」で解消できることがあります。個人によって効果的な解除法が異なるため、リハビリで自分に合ったキューイングを見つけることが重要です。
突進歩行(Festination)と後方転倒(Retropulsion)
歩幅が小さくなりながら速度が増し、走るように前に出てしまう突進歩行。また、後ろから押されたときや体重が後方に移動するだけで後ろに倒れてしまう反射性後方転倒も特徴的です。「プルテスト」で後方へ2歩以上下がる場合は転倒リスクが高い状態です。
二重課題時(デュアルタスク時)のバランス悪化
「歩きながら話す」「歩きながら荷物を持つ」など2つのことを同時に行うと、バランスが著明に崩れます。PD患者は自動的な姿勢制御が障害されているため、歩行に「意識的な注意」を向けなければならず、他のことに注意を割けなくなります。日常生活のほとんどの場面がデュアルタスクであることを考えると、この問題は非常に重大です。
ホーン&ヤール分類(H&Y)による進行ステージと姿勢反射障害
姿勢反射障害なし
姿勢保持能力は保持
⬅予防的介入の好機
ADLは概ね自立
⬅リハビリ最重要期
自力で立てるが
介護サポート必要
廃用・誤嚥防止が
主な課題
※姿勢反射障害が本格化するH&YⅢになる「前」のⅡの段階からの予防的リハビリ開始が最も長期QOL維持に有効です。
📊 姿勢反射障害が日常生活に与える具体的な影響
移動:スーパーのレジ待ち・狭い廊下・エレベーターの乗り降りなど、人混みや狭空間でのすくみ足が社会参加を制限します。
転倒と骨折:PD患者の転倒の約50〜70%が大腿骨頸部骨折・橈骨骨折・脊椎圧迫骨折などの重大な損傷につながります。骨折後の安静は廃用を急速に進め機能回復を困難にします。
転倒への恐怖(FoF):一度転倒を経験した患者の多くが「また転ぶのでは」という恐怖を抱き、活動量を減らします。これが廃用→筋力低下→さらなる転倒リスクという悪循環を生み出します。転倒への恐怖そのものが姿勢反射障害と同様に重大なリハビリターゲットです。
🚨 すぐに受診・専門的リハビリ相談が必要なサイン
- 1か月以内に2回以上転倒した(または「転倒しそうになった」が頻繁にある)
- プルテスト(後ろから軽く引かれて自力で立て直せない・2点以上)がある
- すくみ足が突然出現・悪化した(特に薬のオフ時だけでなくオン時にも出る場合)
- 「転ぶのが怖くて外に出られない」という状態が続いている
- 転倒後に頭部・腰・手首に強い痛みがある(骨折の可能性)
⚠️ 転倒リスクを高める「非運動症状」 ― 見落とすと歩行訓練の効果が出ない
PD患者の転倒リスクは運動症状だけで決まりません。以下の非運動症状が重なることで、リハビリを一生懸命行っても転倒が減らないケースがあります。療法士・ご家族が把握すべき重要な観点です。
立ち上がり時のふらつき ― 見落とされやすい転倒の主因
起立性低血圧(座位や臥位から立ち上がる際の血圧低下)はPD患者の30〜50%に合併します。「立った直後にふらつく・目の前が暗くなる・立ちくらみがする」という訴えがある場合は必ず疑います。食後・服薬後・起床直後に特に起きやすく、これ単独が転倒の直接原因になります。
- 評価:臥位→立位で収縮期血圧が20mmHg以上低下
- 対応:ゆっくり立ち上がる・立ち上がり前に両足首をグルグル回す・弾性ストッキング・水分補給の増加
- リハビリへの影響:起立性低血圧があるとバランス訓練の効果が全て帳消しになることがある。主治医への報告が必須
実行機能・注意の分割が低下するとデュアルタスクが「危険」になる
PD患者の約25〜30%が軽度認知障害(PD-MCI)を合併します。特に実行機能(計画・切り替え)と注意の分割が低下しやすく、デュアルタスク時の転倒リスクを著明に高めます。認知機能のスクリーニング(MoCA≦25点)はリハビリプログラム設計の前提です。
- 評価:MoCA(Montreal Cognitive Assessment)・MMSE。PDではMoCAの感度が高い
- 対応:デュアルタスクの難易度を認知機能レベルに合わせて設定。複雑な指示は避け、シンプルな言語化で伝える
- 重要:認知機能低下がある場合「歩きながら話す=高リスク」という安全規則の定着がより重要になる
💡 kinesia paradoxica(パラドキシカル歩行)とは ― すくみ足患者の不思議な現象
kinesia paradoxica(パラドキシカル運動)とは、通常はすくみ足や動作困難があるPD患者が、緊急事態(火事・突然の危険)や強い感情的刺激があると突然スムーズに動けるという現象です。「普段は歩けないのに、火事のときは走って逃げた」という報告が複数あります。
この現象は、辺縁系・網様体を介した緊急回路が基底核をバイパスして運動を引き出すことで起きると考えられています。臨床的には「外部からの強い感覚入力・感情的な状況がキューイングと同様の効果をもたらす」ことを示しており、キューイング戦略の神経科学的根拠にもなっています。患者・家族がこの現象を知っておくことで「本当に動けない(仮病ではない)のにある時だけ動ける」という誤解を防ぐことができます。
評価ツール6種の採点基準と実施方法
🔑 PD姿勢反射障害の評価における4大原則
① オン/オフ両状態で評価する:薬が効いている「オン状態」と薬が切れた「オフ状態」では症状が大きく異なります。服薬時刻を確認し、可能な限り両状態での評価を行い比較してください。
② デュアルタスク条件を必ず追加する:単一課題評価だけでは実生活の転倒リスクを過小評価します。TUG+計算・BBS+会話などのデュアルタスク版を必ず実施してください。
③ 転倒への恐怖(FoF)を数値化する:FES-Iなどで恐怖の程度を定量化し、本人・家族と共有することが介入計画の精度を高めます。
④ 認知機能を把握する:MMSE/MoCAで認知機能を評価し、デュアルタスク訓練の難易度設定・リハビリ内容の調整に活用してください。
プルテスト(Pull Test)― 姿勢反射障害の最重要スクリーニング
| スコア | 採点基準 |
|---|---|
| 0点 | 正常。後退なし〜2歩以内で自己修正可能 |
| 1点 | 3歩以上後退するが自己修正可能(介助なしで立て直せる) |
| 2点 | 姿勢反射がなく、支えなければ転倒する(検者がキャッチしなければ転倒)。転倒ハイリスク |
| 3点 | 非常に不安定。プルテストを行うまでもなく自発的にバランスを失う傾向がある |
| 4点 | 介助なしでは立位保持困難。プルテスト自体の実施が困難 |
⚠️ プルテスト採点の頻出エラー:「歩数」ではなく「自己修正できるか」が鍵
「後退したが最終的に自分で立て直せた」=1点(後退が何歩でも自己修正できれば1点)。2点は「検者がキャッチしなければそのまま転倒する」状態で、後退歩数は無関係です。「6歩後退したが修正できた=2点」という誤採点が臨床現場で多く見られます。後退歩数ではなく「自己修正できるかどうか」が1点と2点の唯一の分岐点です。
Mini-BESTest(Balance Evaluation Systems Test短縮版)― PD向け最推奨バランス評価
| セクション | 評価内容と臨床的意義 |
|---|---|
| Ⅰ 予測的APA | つま先立ち・片脚立ち・代替ステップ(APA能力を直接評価。PD患者で特に低下しやすいセクション) |
| Ⅱ 反応的姿勢制御 | 突然の方向転換・プルテスト対応(反射的な修正能力) |
| Ⅲ 感覚的定位 | 泡マット上・閉眼立位(固有感覚・前庭感覚依存の評価) |
| Ⅳ 動的バランス | 歩行変換・段差昇降・デュアルタスク歩行(日常生活最重要項目) |
BBS(Berg Balance Scale)― 転倒リスクの定量化
| スコア帯 | 転倒リスクと対応 |
|---|---|
| 56点 | 転倒リスクなし(正常) |
| 41〜55点 | 低〜中程度のリスク。予防的リハビリを開始 |
| 21〜40点 | 中程度のリスク。集中的バランス訓練が必要 |
| 0〜20点 | 高リスク。車椅子等の安全対策を検討 |
TUG(Timed Up and Go Test)― デュアルタスク版が最重要
| 状態 | TUGタイム(PD患者の目安) |
|---|---|
| 良好 | 10秒未満(地域在住高齢者の正常域) |
| 注意 | 10〜13.5秒(経過観察・予防的介入) |
| 転倒リスク | 13.5秒以上(積極的リハビリ介入) |
| 高リスク | 20秒以上(環境整備・安全管理が最優先) |
FES-I(転倒効力感スケール国際版)― 転倒への恐怖の定量化
| スコア | 転倒恐怖の程度と対応 |
|---|---|
| 16〜22点 | 低い恐怖。定期的な評価で経過観察 |
| 23〜31点 | 中程度。特定の活動場面で恐怖あり。段階的曝露訓練を開始 |
| 32〜44点 | 高い。多くの活動で恐怖。行動制限が機能低下の悪循環に |
| 45〜64点 | 非常に高い。屋外活動を完全回避。心理的介入も検討 |
FOG-Q(すくみ足質問票)― すくみ足の重症度と生活影響を定量化
| スコア | 重症度と対応 |
|---|---|
| 0〜6点 | 軽度または稀。状況を観察しながら予防的キューイングを指導 |
| 7〜9点 | 中等度(感度重視のカットオフ域)。特定の場面でFOGが出現している可能性。評価の詳細化とキューイング訓練を開始 |
| 10〜15点 | 頻繁なFOGあり(Giladi et al. カットオフ)。多くの場面でFOGが出現し、歩行・外出に重大な支障。集中的介入が必要 |
| 16〜24点 | 重度〜最重度。ほぼ全ての歩行場面に影響。補助具・環境整備が必須 |
治療法の選択肢 ― 薬・手術・リハビリを組み合わせる
レボドパ・ドパミン作動薬 ― 振戦・固縮には有効だが姿勢反射障害には限界がある
パーキンソン病の第一選択薬であるレボドパ(L-DOPA)はドーパミンを補充し、振戦・固縮・無動を改善します。しかし姿勢反射障害は非ドーパミン系機序も関与するため、レボドパへの反応が不良なことが多いのが現実です。薬の「オン/オフ」を適切に管理し、リハビリは「オン状態」で行うことが原則。薬の量・タイミングが不適切だと、ジスキネジア(不随意運動)が姿勢不安定を悪化させることもあるため、処方医との密な連携が不可欠です。
深部脳刺激術(DBS)― 適切な症例選択で有望な効果
視床下核(STN)または淡蒼球内節(GPi)への電気刺激により運動症状を改善するDBSは、薬物療法の効果が不安定になった中期PD患者に適応されます。振戦・固縮・ジスキネジアには高い効果が期待できますが、姿勢反射障害・すくみ足・認知機能への効果は症例によって異なります。PPN(ペドゥンキュロポンティン核)へのDBSはすくみ足・転倒に対する効果が研究されています。DBS術後もリハビリテーションの継続が重要です。
理学療法・作業療法 ― 姿勢反射障害に最も強力な非薬物アプローチ
姿勢反射障害に対してエビデンスが最も積み重なっているのがリハビリテーションです。バランス訓練・体幹安定化・キューイング戦略・デュアルタスクトレーニング・転倒恐怖への介入を組み合わせることで、転倒頻度の減少・歩行能力の改善・生活の質の向上が期待できます。神経可塑性を活かした反復学習が脳の代償回路の形成を促します。
ウェアラブル・VR・RAS ― 新たな可能性が広がる
リズム聴覚刺激(RAS)はメトロノームや音楽を使ったキューイングで、歩行速度・歩幅の改善に複数のRCTで有効性が確認されています。ウェアラブルセンサーはすくみ足を検知してリアルタイムにキューを提供する装置として実用化が進んでいます。VRバランストレーニングは安全な環境で様々な不安定状況を練習できる点で注目されており、初期エビデンスも蓄積されつつあります。
🎵 LSVT BIG と 太極拳(Tai Chi)― 強いエビデンスを持つ2大介入
LSVT BIG(Lee Silverman Voice Treatment BIG):「大きく動く」ことを繰り返し練習することで神経回路を再教育するPD特化型運動療法。毎日・高強度・高頻度(週4回×4週間)のプログラムで、歩行速度・バランス・ADLの改善に複数の研究で効果が示されています。認定セラピストによる指導が推奨されます。
太極拳(Tai Chi):複数のRCTでPD患者の転倒予防・バランス改善に高いエビデンスを持つ運動として知られています(Li et al., N Engl J Med, 2012)。ゆっくりとした重心移動と体幹の安定化を繰り返す太極拳は、PD患者のバランス訓練として非常に適しており、グループ形式での実施が社会参加の促進にも有効です。
リハビリ6本柱と在宅プログラム実践
🔑 PDリハビリの根本原則:「安全」+「脳への多面的アプローチ」+「在宅化」
PD姿勢反射障害のリハビリは「歩けるようにする」だけが目的ではありません。転倒しない・転倒を恐れない・生活の中で自信をもって動けるという総合的な回復を目指します。来院中の改善を在宅での日常生活に般化させることが最も重要であり、在宅プログラムの設計なしのリハビリは片手落ちです。
1 バランス訓練 ― 転倒ゼロを目指す基本
静的・動的バランスを段階的に鍛える
バランス訓練はPDリハビリの最も基本的かつ重要な介入です。静的バランスから動的バランスへ、単一課題から二重課題へと段階的に進めます。視覚を制限した条件(閉眼立位)や不安定な足場での訓練は固有感覚の再教育に有効ですが、必ずセラピスト監視のもとで安全に行うことが前提です。
- 片脚立位(手すり傍・セラピスト監視)→各20〜30秒を目標に漸増
- タンデム立位・タンデム歩行(足を前後に並べる)
- ステッピング練習:前後左右への素早い1歩踏み出し(反応的バランス訓練)
- 不安定面(バランスパッド)での立位・座位訓練(監視のもとで段階的に)
- 太極拳・ダンス:エビデンスある集団バランス訓練として推奨
2 体幹安定化訓練 ― 深層筋から姿勢を支え直す
腹横筋・多裂筋を意識的に再活性化する
PDでは固縮・無動・屈筋優位の姿勢によって、体幹の深層安定化筋(多裂筋・腹横筋)の機能が著しく低下します。表面的な筋力トレーニングだけでなく、深層筋の「オン」状態を再学習させることが体幹安定化の鍵です。
- ドローイン:息を吐きながら「おへそを軽く引き込む」感覚を学習(腹横筋の意識的収縮)
- ブリッジング:仰臥位からお尻を持ち上げる体幹・殿筋の統合訓練
- バランスボール・ディスクを使った座位訓練:深層筋の反応的活性化を促す
- 体幹の回旋・側屈ストレッチ:固縮による可動域制限の緩和
- 触覚・振動刺激を用いた多裂筋再教育:感覚フィードバックを活用した意識化
3 キューイング戦略 ― 「外部の合図」でパーキンソン脳を助ける
聴覚・視覚・体性感覚のキューを使い分ける
すくみ足・小刻み歩行に対して、外部からの感覚刺激(キュー)が驚くほど有効なことがあります。基底核の機能低下をバイパスして、補足運動野や小脳への直接経路を使って動作を引き出すのが原理です。すくみ足が起きたときの「その場の対処法」として必ず患者と家族に指導すべき重要なスキルです。
- 聴覚的キュー(RAS):メトロノーム・音楽のリズムに合わせて歩く。スマートフォンアプリでも実践可能。
- 視覚的キュー:床のテープライン・タイルの目地・杖に取り付けたレーザーポインターで「ここに足を出す」目標を与える。
- 自己指示(意識的キュー):「大きな一歩を踏み出す」「1・2・3・行く!」と声に出す。
- すくみ足「その場解除」の5ステップ:焦らない→体重を左右に揺らす→片足に乗る→大きくまたぐイメージ→大きな一歩を踏み出す
4 デュアルタスクトレーニング ― 「ながら歩き」を安全にする
二重課題を練習することで日常の危険を減らす
日常生活は常に複数の課題が同時に発生します。デュアルタスクを意図的に練習することで自動化を高め、二重課題下での安定性を改善できます。ただし初期は難易度を低く設定し、安全を確保しながら徐々に難しくすることが重要です。同時に「歩行中に課題が重くなったら止まる」という安全ルールを定着させることも必須です。
- 歩行+数を数える(100から3ずつ引く)→難易度を段階的に上げる
- 歩行+会話(複数の療法士との会話・携帯電話での通話)
- 歩行+物を運ぶ(トレーに水の入ったコップ・買い物袋)
- 「歩行中は話すのを一時止める」安全規則の学習と定着
5 転倒恐怖への介入 ― 「怖いから動かない」の悪循環を断つ
恐怖をリハビリのターゲットとして明示的に扱う
転倒への恐怖(FoF)はPD患者の約60〜80%が経験します。「怖いから動かない→廃用が進む→さらに転倒しやすくなる」という悪循環を断つためには、恐怖そのものを治療ターゲットとして明確に取り上げることが必要です。
- FES-Iで恐怖の程度を数値化し、本人・家族と共有する
- 「なぜ怖いのか」を具体的に言語化し、リスクと安全策を一緒に検討する
- 段階的曝露:最初は低リスクな状況から少しずつ「怖い場面」に挑戦する
- 成功体験の積み重ね:「できた」「安全だった」という体験を繰り返す
- グループリハビリ:同じ悩みを持つ仲間との交流が自己効力感を高める
6 環境整備・転倒予防戦略 ― 「転びにくい環境」を設計する
住まいの工夫が毎日の安全を守る
PD患者の転倒の多くは自宅内で起きます。特に夜間トイレ・起き上がり・脱衣所・段差が危険な場面です。環境整備は即効性がある転倒予防策で、介護保険の住宅改修補助(上限20万円)も活用できます。
- 手すりの設置(最優先):玄関・廊下・浴室・トイレ・階段・ベッドサイドに設置
- 段差の解消:敷居・玄関・洗面台・浴室の段差をスロープ化
- 滑り止めマット・夜間センサーライト:浴室・台所・寝室〜トイレの動線
- ベッド高さ調整:足が自然に床につく高さに(低すぎると立ち上がりが困難)
- 靴・スリッパの工夫:底が適度に薄く・かかとが固定される靴。スリッパはすくみ足を誘発しやすいため注意
在宅プログラム ― 「毎日10〜15分」を続けることが脳を変える
🟢 基本の「安全第一・毎日10分」プログラム(全ステージ対応)
- 体幹回旋ストレッチ(2分):椅子に深く座り、両手を胸の前で交差して体を左右にゆっくりひねる。固縮を和らげ可動域を維持。
- ドローイン(2分):息を吐きながらおへそを軽く引き込み5秒キープ×10回。腹横筋の再教育。
- 椅子からの立ち座り(10回):「ゆっくり・大きく」を意識して実施(LSVT BIGの考え方を応用)。
- 室内歩行(5分):「大きな歩幅・かかとから着地」を声に出して確認しながら歩く。
🟡 安定期向け「転倒恐怖を減らす・日常復帰」プログラム
- リズム歩行(10〜20分):スマートフォンのメトロノームアプリに合わせて歩く(RASの自主練習)。
- 片脚立位(手すり保持 左右各20秒):毎日測定して記録。客観的な成功体験が転倒恐怖を和らげる。
- デュアルタスク練習(5分):歩きながら野菜の名前・都道府県名などを言う。
- すくみ足解除の練習:玄関に目印テープを貼り、「すくみ足が起きたらまたぐ」を毎日練習。
① 焦らない・慌てない(焦ると悪化)
② 体重を左右にゆっくり揺らす→片足に乗る
③ 「大きくまたぐ」イメージ(床の線・段をまたぐ)
④ 「1・2・3・行く!」と声に出す
⑤ 一歩後退してからやり直す(後退で解除されやすい)
⚠️ 家族がしてはいけない「善意の介助」
- 後ろから押す:突進歩行・転倒を誘発する最も危険な行為
- 腕を引っ張る:肩関節脱臼・転倒のリスク
- 焦らせる声かけ:すくみ足を悪化させる
- 過介助:残存機能を奪い廃用を進める
- 正解:横に並んで歩く・「ゆっくりでいい」と声かけ
リハビリアプローチのエビデンスレベル比較
| 介入方法 | エビデンスの強さ | 主な効果 | 推奨度 |
|---|---|---|---|
| 太極拳(Tai Chi) | ✅✅ 複数のRCT・メタ分析 | 転倒頻度↓・バランス↑・歩行速度↑(Li et al. NEJM 2012) | ⬆️ 強く推奨 |
| リズム聴覚刺激(RAS) | ✅✅ 複数のRCT | 歩行速度↑・歩幅↑・すくみ足↓(Thaut et al. 2009) | ⬆️ 強く推奨 |
| LSVT BIG | ✅ RCT複数 | 歩行速度↑・バランス↑・ADL↑(Ebersbach et al. 2010) | ⬆️ 推奨 |
| デュアルタスクトレーニング | ✅ RCT複数 | デュアルタスク歩行安全性↑・転倒リスク↓(Silsupadol et al.) | ⬆️ 推奨 |
| バランス訓練(多様な条件) | ✅ Cochrane レビュー | 転倒頻度↓・バランス↑(Allen et al. 2022) | ⬆️ 推奨 |
| VRバランストレーニング | △ 初期RCT・予備的エビデンス | バランス↑・転倒恐怖↓(Mirelman et al. 2016) | → 条件付き推奨 |
| 有酸素運動(自転車・歩行) | ✅ 複数の観察研究・RCT | 神経可塑性↑(BDNF↑)・全般的機能↑・QOL↑ | ⬆️ 推奨 |
| ストレングストレーニングのみ | △ 証拠は限定的 | 筋力↑は示されるがバランス・転倒への効果は不明確 | → 単独では不十分 |
📋 臨床ケーススタディ ― 評価から介入プランまでの実際
症例:田中さん(72歳・男性)パーキンソン病(ホーン&ヤールⅢ)発症7年目
近くのコンビニへの歩行途中で2回転倒し、配偶者と共にSTROKE LABを初診。神経内科にてレボドパを内服中。「薬を飲んでも足がよくすくむ」「後ろに引かれると踏ん張れない」「妻が過介助気味で自分でやる機会が減っている」との訴え。
| 評価ツール | 結果 | 意味 |
|---|---|---|
| プルテスト(UPDRS-Ⅲ 項目30) | 2点(キャッチ必要) | 転倒ハイリスク。姿勢反射が著明に低下 |
| Mini-BESTest | 16点/28点 | 転倒リスクカットオフ(20点)を大きく下回る。APA・反応的制御が特に低下 |
| TUG(通常) | 18.3秒 | 転倒リスク域(13.5秒以上) |
| TUG(デュアルタスク) | 31.4秒 | DTコスト71.6%。デュアルタスクへの脆弱性が極めて高い |
| FES-I | 38点/64点 | 転倒への恐怖が高く多くの活動で制限。ADL自己制限が廃用を進めている |
| FOG-Q | 14点/24点 | 頻繁なFOG。特に狭所・方向転換・コンビニのレジ前で出現 |
| MoCA | 24点/30点 | 軽度認知機能低下(PD-MCI疑い)。実行機能・注意の低下が主 |
介入プランの優先順位と設計(初回評価から4週間):
優先①〔PT主担当〕プルテスト2点・Mini-BESTest 16点 → バランス訓練(反応的ステッピング・不安定面立位)を安全に開始。FOG-Q 14点・場面特定(狭所・方向転換) → 視覚的キュー(ポータブルレーザーポインター杖)の処方と床テープ設置指導。
優先②〔家族指導・共同〕過介助の見直し:「できることはやってもらう」契約を家族と明文化。すくみ足解除法5ステップを家族と一緒に練習。FES-I 38点 → 転倒への恐怖を介入ターゲットとして明示し、段階的曝露(最初はPT同行で近所のコンビニ歩行)を計画。
優先③〔在宅化〕毎朝10分プログラム(ドローイン・立ち座り・体幹回旋)を設計。RASアプリの設定(自然な歩行テンポ+10%のリズム)を一緒に確認。MoCA 24点 → デュアルタスク難易度は「歩行+カウントのみ」から開始(複雑な計算は使用しない)。
4週間後の再評価:Mini-BESTest 19点(+3点)・TUG 15.1秒(-3.2秒)・FES-I 29点(-9点)・FOG-Q 10点(-4点)。コンビニへの単独歩行が2回達成。配偶者から「本人が積極的になってきた」との報告。
療法士が陥りやすい10のミス ― 押さえておくべき落とし穴
オン/オフ状態を無視した評価・訓練
レボドパ服薬後1〜2時間の「オン状態」と薬が切れた「オフ状態」では症状が大きく異なります。服薬時刻を確認し、可能な限りオン状態でリハビリを実施し、評価もオン/オフ双方で行いましょう。「いつも同じ時間に来ても状態が違う」という患者の訴えはオン/オフ変動のサインです。
デュアルタスクをプログラムに組み込まない
単一課題でのバランス訓練だけでは実生活に対応できません。デュアルタスクトレーニングをリハビリに明示的に組み込むことが重要です。同時に「デュアルタスク中は立ち止まって行う」という安全ルールの指導も必須です。
転倒への恐怖を「精神的な問題」と片付ける
FES-Iで定量化し、段階的曝露と成功体験の積み重ねを計画的に実施することが求められます。転倒恐怖は機能回復の大きな障壁であり、見落とすと長期的なADL低下につながります。
キューイング戦略を指導しない
すくみ足が起きたとき患者さんと家族が何もできずにパニックになるケースが多くあります。視覚的・聴覚的・自己指示キューを個人に合わせて見つけ、リハビリ中に繰り返し練習させることが転倒予防の最前線です。
非運動症状を見落とす
認知機能低下(特に実行機能・注意機能)はデュアルタスク能力と直接関連します。うつ・不安はリハビリへの参加意欲に影響します。起立性低血圧は転倒の重大な原因です。これらを見落とすと運動訓練の効果が出ません。
すくみ足が起きる「場面」を特定しない
すくみ足は個人によって発生場面が異なります。「万能型のPDリハビリ」は存在しません。個別の転倒状況・すくみ足が起きる文脈を詳細に把握し、その状況に特化した練習を行うことが最も有効です。
介護者・家族への指導を省く
すくみ足の解除法・正しい歩行介助(横に並んで歩く・後ろから押さない)・「転倒しそうなとき引っ張らない」などの知識を家族に伝えないと、善意の介助が転倒につながることがあります。
APA(先行随伴性姿勢調整)を意識した介入をしない
立ち上がり・歩き始め・方向転換の前に「体幹を軽くブレースして動く」という意識的な予備的収縮の習慣を反復学習で自動化させることがPDリハビリの核心です。「動く前に一呼吸・体を固める意識」を毎回指導に組み込みましょう。
在宅プログラムを設計しない
来院中の改善だけでは不十分です。「自宅のどの場所でどの練習を・いつ行うか」まで具体的に指定した在宅プログラムを設計し、毎回の来院時に実施状況を確認・フィードバックしましょう。
進行に合わせた目標修正をしない
PD患者の目標は「現状維持」から「安全な介護」へとシフトします。進行に合わせてゴールを患者・家族と定期的に対話しながら更新し続けることが、長期的な関わりには不可欠です。
STROKE LABでのリハビリアプローチ ― 脳神経専門施設の強みとは
パーキンソン病の姿勢反射障害には、「脳の可塑性を引き出すための神経科学的根拠に基づいた設計」が不可欠です。単に「歩く練習」「筋トレ」をするだけでなく、どの神経回路をどう再活性化するか・どの感覚フィードバックをどう利用するか・どのキューをどのタイミングで使うかを精密に設計します。
一般的なPDリハビリとSTROKE LABの違い
| 比較ポイント | 一般的なPDリハビリ | STROKE LABのアプローチ |
|---|---|---|
| 介入の軸 | 「歩行・筋力・バランス」の3点が中心 | キューイング・デュアルタスク・APA再教育・感覚再統合を包括的に設計 |
| オン/オフ管理 | オン/オフ状態の管理が曖昧なまま介入 | 服薬時刻を確認し、オン状態でのリハビリ時間を設計・調整 |
| 転倒恐怖 | 「精神科に相談を」と誘導するだけ | FES-Iで定量化し、段階的曝露と成功体験の積み重ねを柱のひとつとして設計 |
| 評価の継続 | 初回のみ・変化を数値で追わない | UPDRS-Ⅲ・Mini-BESTest・TUG・FOG-Qを定期測定し変化をグラフで可視化 |
| 在宅化 | 来院中の改善のみで在宅プログラムがない | 自宅のどの場所で何を・いつ行うかまで具体的に指定した在宅プログラムを設計 |
| 家族指導 | すくみ足への対処法を家族に伝えない | 解除法・正しい歩行介助・緊急時対応まで家族と一緒に繰り返し練習 |
💡 STROKE LABが大事にしていること
- 評価→介入→在宅化→再評価のループを必ず回す:「何が変わったか」を数値と生活場面の両面から確認します
- キューイングを個人に最適化する:視覚・聴覚・自己指示のどれが最も効くかを試しながら最適な組み合わせを探します
- 「なぜこれをするか」を毎回言語化する:神経科学的な根拠を平易な言葉で説明することが在宅練習の継続率を高めます
- 家族・介護者への指導も含めて設計する:「すくみ足のときどうするか」「どう介助するか」まで家族と一緒に練習します
STROKE LABでのパーキンソン病リハビリ実践の様子

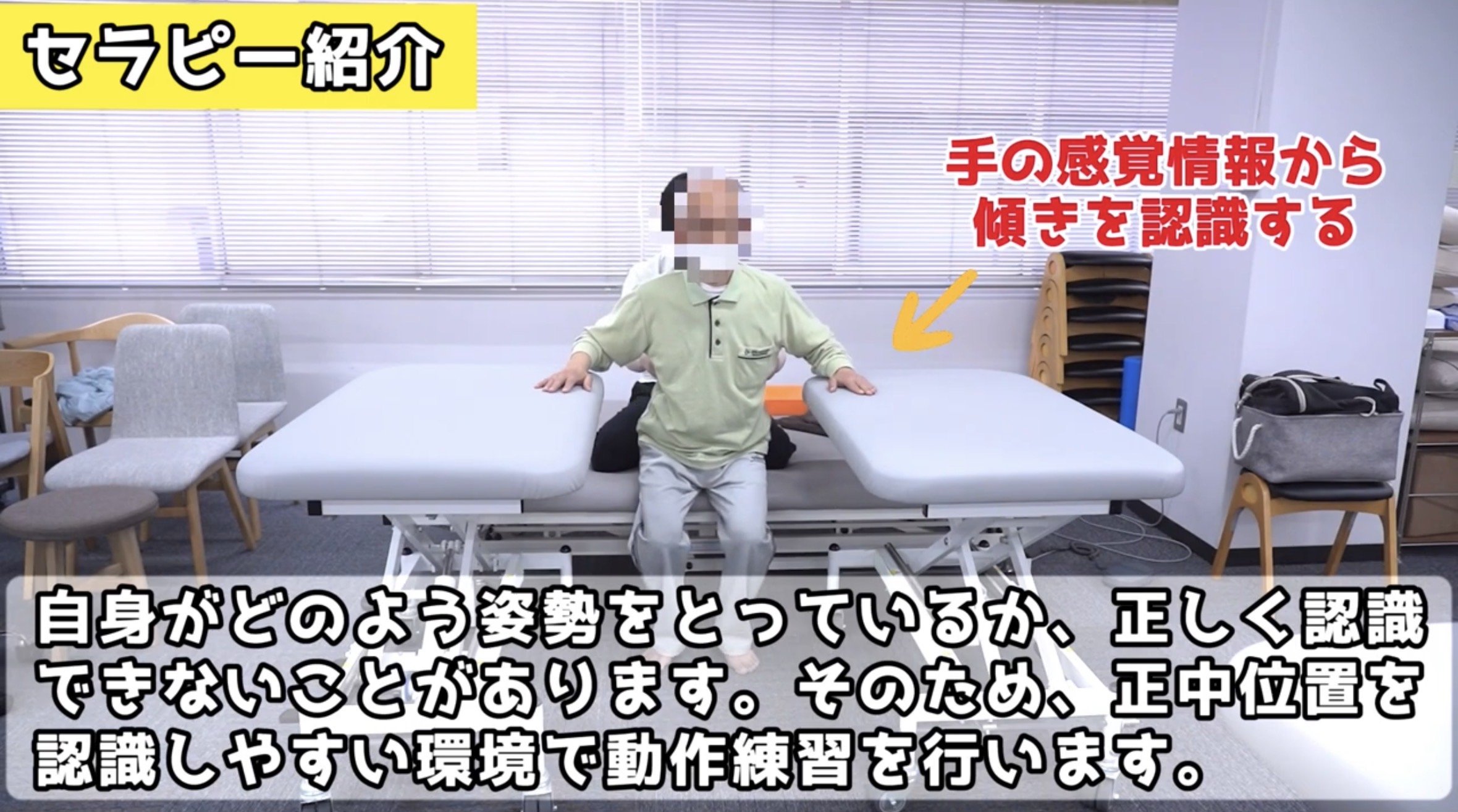


📚 代表著書「脳の機能解剖とリハビリテーション」(医学書院)より
STROKE LAB代表の金子唯史が執筆する医学書院刊の知見をもとに、基底核-補足運動野回路・感覚統合・神経可塑性を日常的な臨床に応用しています。この神経科学的アプローチは脳卒中リハビリのみならず、同じく「脳の神経回路の機能不全」であるパーキンソン病の姿勢反射障害への対応に直接活かせます。

患者・ご家族の声
歩き出そうとすると足がすくんで、転んでからは外出するのが怖くてほぼ家にいるようになっていました。STROKE LABに来て、すくみ足の解除法を教えてもらってから初めて「自分でどうにかできる」と思えました。床のテープをまたぐ練習・メトロノームに合わせた歩行練習を毎日続けたら、スーパーまで一人で歩いて行けるようになりました。
70代男性・パーキンソン病(ホーン&ヤールⅢ・発症8年目)
父が転んで骨折して以来、家族全員が怖くて目が離せなくなっていました。STROKE LABでは、すくみ足のときに私たちがどう対処すればよいか・どんな介助が逆効果になるかまで具体的に教えてもらえました。父本人のバランスが改善したのはもちろんですが、私たち家族が「対処できる」という安心感を持てたことが一番大きかったです。
80代男性のご家族(息子様)・パーキンソン病(ホーン&ヤールⅣ)
薬を飲んでいるのにバランスが改善しないと主治医に言ったら、リハビリを勧められました。最初は「リハビリで何が変わるの?」と半信半疑でしたが、Mini-BESTestという評価で数字が毎月少しずつ良くなっているのを見るうちに、続ける気持ちが湧いてきました。今は薬が切れかけたオフの時間にどう対処するかという戦略まで練習しています。
65代女性・パーキンソン病(発症5年目・オン/オフ変動あり)
よくある質問(FAQ)
薬を飲んでいるのにバランスが改善しません。なぜですか?
すくみ足が起きたとき、その場でどうすればいいですか?
- 体重を左右にゆっくり揺らして一方の足に乗る→大きな一歩を踏み出す
- 床の線・目地などを「またぐ」イメージで大きく一歩
- 「1・2・3・行く!」と声に出す
- 一歩後退してからやり直す
人によって効果的な方法が異なるため、リハビリでご自身に合う解除法を専門家と一緒に見つけておくことが重要です。家族も一緒に練習しておきましょう。
パーキンソン病のリハビリはいつ始めるのが良いですか?
転倒がとても怖くて外に出る気持ちになれません。これはリハビリで改善しますか?
家族はどのように関わればよいですか?「助けすぎ」は良くないの?
メトロノームや音楽を使った歩行練習が良いと聞きました。自分でも実践できますか?
パーキンソン病は進行する病気と聞きました。リハビリを続ける意味はありますか?
自費リハビリ施設の選び方 ― 6点チェックリスト
💡 「施設の雰囲気」ではなく「PD専門の知識と設計力」で選ぶ
パーキンソン病の姿勢反射障害に対するリハビリは、体のトレーニングだけでなく、キューイング・デュアルタスク・転倒恐怖・認知機能・環境整備まで包括的に設計できる専門知識が必要です。「評価→介入→在宅化→再評価」のサイクルを回せるか、が選択の核心です。
| チェックポイント | 良い施設 | 注意サイン |
|---|---|---|
| PD専門知識 | UPDRS・Mini-BESTest・FOG-Qなど複数評価ツールを使い、オン/オフ状態を踏まえた評価ができる | 一般的な筋トレ・バランス訓練しか提案がない |
| キューイング指導 | すくみ足・突進歩行への具体的な対処法(視覚・聴覚・自己指示)を患者と家族に指導できる | すくみ足への対処法の説明がない |
| デュアルタスク | 単一課題から二重課題へと段階的に難易度を上げるプログラムが計画に組み込まれている | 「一つのことに集中してリハビリする」のみ |
| 転倒恐怖 | FES-Iなどで恐怖を定量化し、段階的曝露と成功体験の設計ができる | 「無理をしないように」という指導だけで積極的介入がない |
| 在宅プログラム | 来院日以外でも実践できる具体的な自主練習・キューイング実践の指導をする | 「来院時だけ頑張りましょう」で在宅の練習設計がない |
| 神経内科連携 | 薬の効果・オン/オフの状態を把握し、必要に応じて情報共有できる | 「医療的なことは病院に任せて」という姿勢で連携がない |
💡 初回相談でこの3つを聞いてみてください
1「すくみ足・転倒への恐怖にも具体的に対応できますか?」
2「薬が効いているオン状態に合わせてリハビリのスケジュールを組めますか?」
3「家族への指導と在宅での自主練習プログラムまで設計してもらえますか?」
——これらに具体的・明確に答えられる施設ほど、パーキンソン病の姿勢反射障害への専門的な対応力が高いと言えます。
参考文献・論文
- 1) Kim SD, Allen NE, Canning CG, Fung VS. Postural instability in patients with Parkinson’s disease. Epidemiology, pathophysiology and management. CNS Drugs. 2013;27(2):97-112.
- 2) Allen NE, et al. Interventions for preventing falls in Parkinson’s disease. Cochrane Database Syst Rev. 2022;6(6):CD011574.
- 3) Li F, et al. Tai chi and postural stability in patients with Parkinson’s disease. N Engl J Med. 2012;366(6):511-519.
- 4) Thaut MH, et al. Rhythmic Auditory Stimulation in rehabilitation of movement disorders. Music Percept. 2009;27(4):263-9.
- 5) Mirelman A, et al. Addition of a non-immersive virtual reality component to treadmill training to reduce fall risk in older adults (V-TIME). Lancet. 2016;388(10050):1170-1182.
- 6) Farley BG, Koshland GF. Training BIG to move faster: the application of the speed-amplitude relation as a rehabilitation strategy for people with Parkinson’s disease. Exp Brain Res. 2005;167(3):462-467.
- 7) Bloem BR, Hausdorff JM, Visser JE, Giladi N. Falls and freezing of gait in Parkinson’s disease. Mov Disord. 2004;19(8):871-884.
- 8) Giladi N, et al. Freezing of gait in patients with advanced Parkinson’s disease. J Neural Transm. 2001;108(1):53-61. 【FOG-Q 開発論文・カットオフ≧10点の根拠】
- 9) Postural control of the trunk during unstable sitting in Parkinson’s disease. Pubmed: 16934518
- 10) Lach HW, Parsons JL. Impact of fear of falling in long term care: an integrative review. J Am Med Dir Assoc. 2013;14(8):573-7.
- 11) Silsupadol P, et al. Training-related changes in dual-task walking performance of elderly persons with balance impairment. Neurorehabil Neural Repair. 2009;23(7):710-716.
- 12) Delbaere K, et al. The Falls Efficacy Scale International (FES-I): a comprehensive longitudinal validation study. Age Ageing. 2010;39(2):210-216. 【FES-I カットオフ23点の根拠】
- 13) Franchignoni F, et al. Using rasch analysis to refine the psychometric properties and obtained score range of the Balance Evaluation Systems Test (BESTest) in people with Parkinson’s disease. J Rehabil Med. 2010. 【Mini-BESTest カットオフ根拠】
- 14) Ebersbach G, et al. Comparing exercise in Parkinson’s disease—the Berlin BIG Study. Mov Disord. 2010;25(12):1902-1908. 【LSVT BIG エビデンス】
- 15) Macht M, et al. Predictors of freezing in Parkinson’s disease: a survey of 6,620 patients. Mov Disord. 2007;22(7):953-956.
- 16) Goetz CG, et al. Movement Disorder Society-sponsored revision of the Unified Parkinson’s Disease Rating Scale (MDS-UPDRS). Mov Disord. 2008;23(15):2129-2170. 【UPDRS-III プルテスト(項目30)正式採点基準】
- 17) 日本神経学会:パーキンソン病診療ガイドライン 2018年版
- 18) 参考:【2023年版】パーキンソン病に有効な評価と治療・体操・エクササイズまで!

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)