【2026年版】くも膜下出血のリハビリ|後遺症・症状・回復・自費リハビリの選び方
くも膜下出血は、適切なリハビリと専門的なサポートを組み合わせることで
機能を取り戻し、自分らしい生活を再建することができます。
「退院したのに疲れが全然取れない」「記憶力や集中力が落ちた気がする」「また破れるのが怖くて外に出られない」——
くも膜下出血を経験した多くの方が、こうした”目に見えない後遺症”と日々戦っています。
このページでは、くも膜下出血の症状・後遺症・治療・リハビリアプローチを患者目線で丁寧に解説します。
こんな悩みを抱えていませんか?
退院後も疲れが取れない・少し動くだけでぐったりしてしまう
「手術は成功したのに、以前の半分も動けない」「少し外出しただけで丸一日寝込む」——くも膜下出血後の強い疲労感(易疲労性)は非常にありふれた後遺症です。「怠けているのでは」と自分を責めてしまいがちですが、これは脳が回復しようとしている過程で起きる、れっきとした症状です。正しく管理する方法があります。
記憶力・集中力が落ちた・仕事や家事に戻れるか不安
「人の名前がすぐ出てこない」「同時に2つのことができなくなった」「会話の流れを忘れてしまう」——これらは高次脳機能障害と呼ばれる、くも膜下出血後に多くの方が経験する認知機能の変化です。外見では分かりにくく「なまけている」と誤解されることも多いため、本人も周囲も苦しむことになります。しかし適切なリハビリで改善できる部分は少なくありません。
また破れるのが怖い・頭が痛いたびにパニックになる
「頭痛のたびに”また来た”と怖くなる」「外出中に何かあったらと思うと外に出られない」——再破裂への恐怖と不安は、くも膜下出血を経験した方に非常に多い心理的後遺症です。この恐怖が日常活動を過度に制限し、回復を妨げることがあります。「何が安全で・何が危険か」を正確に理解することが、不安を和らげる第一歩です。
これらはすべて、正しい知識と専門的なリハビリで管理・改善できる問題です。
くも膜下出血後のリハビリには、脳の損傷機序・高次脳機能・神経可塑性を理解した上で
「身体機能の回復」と「認知・心理面のサポート」の両面にアプローチできる専門性が求められます。
くも膜下出血とは ― 知っておくべき基礎知識
くも膜下出血(Subarachnoid Hemorrhage / SAH)は、脳を包む「くも膜」と「軟膜」の間のすき間(くも膜下腔)に血液が流れ込む状態です。ほとんどの場合(約80%)は、脳の血管にできたこぶ(脳動脈瘤)が突然破裂することで起きます。
発症時には「人生で最悪の頭痛」と表現される突然の激しい頭痛が特徴的で、医学的には「雷鳴様頭痛(thunderclap headache)」と呼ばれます。くも膜下出血は脳卒中の中でも特に緊急性が高く、発症後いかに早く治療を受けるかが生死と後遺症の重さを大きく左右します。一方で、適切な治療を受けたあとも、多くの方に高次脳機能障害・疲労・心理的変化などの後遺症が残ることがあります。こうした後遺症こそが、専門的なリハビリで対応すべき本番の課題です。
脳への「2段階のダメージ」を知ることが回復の鍵
🩸 一次性脳損傷(発症直後)
動脈瘤が破裂した瞬間に、流れ出た血液が脳を圧迫・刺激します。この直接的なダメージが意識消失・麻痺・頭痛の原因です。手術(クリッピング・コイル塞栓)によってさらなる出血を止めることが最初の治療目標です。しかし手術で出血を止めても、脳へのダメージはすでに始まっています。
⚡ 二次性脳損傷(発症後数日〜数週間)
出血後3〜14日間は、血液成分が引き起こす脳血管攣縮(血管が細くなり血流が低下する)が最大のリスクになります。この攣縮によって新たな脳梗塞が生じることがあり、これが後遺症の大きな原因の一つです。また水頭症(脳脊髄液の流れが阻害される)も合併することがあります。二次性脳損傷を最小化することが、予後改善に直結します。
回復の流れ ― 4つのステージで理解する
くも膜下出血の回復は段階的に進みます。今自分がどのステージにいるかを知ることで、「今何をすべきか」「何を焦らなくていいか」が明確になります。
📊 日本におけるくも膜下出血の現状
日本のくも膜下出血の発症率は年間約2〜3万人と推計され、欧米と比較しても発症率が高い国の一つです。発症後30日以内の死亡率は近年の集中治療・血管内治療の進歩により以前より改善されてきており、現在は全体の約20〜30%程度と報告されています。それでも依然として高く、生存した方の中でも約半数が何らかの機能障害を抱えて退院するとされています。
しかし近年、血管内治療(コイル塞栓術)の普及と集中治療の進歩により、救命率・機能予後は着実に改善しています。また発症後のリハビリテーションが生活の質(QOL)に与える影響についての研究も急速に進んでおり、専門的なリハビリへの早期アクセスが回復の大きなカギとなることが示されています。「助かったのだから十分」ではなく、退院後の生活の質こそが次の目標です。
専門家向け:くも膜下出血の重症度分類と予後
Hunt & Hess 分類:発症時の意識レベルと神経症状で重症度を Grade I〜V に分類。Grade I(頭痛・項部硬直のみ)〜Grade V(深昏睡・除脳硬直)。Grade が高いほど予後不良。Grade III 以下であれば積極的な外科治療と早期リハビリにより社会復帰が見込める例が多い。
WFNS(世界脳神経外科連合)グレード:GCS(Glasgow Coma Scale)スコアと運動麻痺の有無で Grade I〜V に分類。国際的研究で広く使用される標準的重症度スケール。
脳血管攣縮のリスク管理:出血後3〜14日は脳血管攣縮のリスクが最大となる。日本ではファスジル塩酸塩(エリル®)の点滴静注が脳血管攣縮の予防・治療として保険適用を持ち、国内での標準的管理の一つ。欧米で広く使用されるニモジピン(経口カルシウム拮抗薬)は日本では保険未承認のため、施設によって対応が異なる。経頭蓋ドプラ(TCD)による攣縮モニタリングも活用される。
水頭症の合併:急性水頭症は発症後24〜48時間以内に出現し、脳室ドレナージが必要なことがある。慢性水頭症は発症後数週〜数か月後に進行性の歩行障害・認知機能低下・尿失禁として現れることがあり、シャント術が治療選択肢。くも膜下出血後にリハビリ効果が頭打ちになった場合は正常圧水頭症の合併も鑑別に。
再出血のリスク:再出血は発症後24時間以内が最も多く(約4〜14%)、致死的になることが多い。治療済み(クリッピング・コイル塞栓)の動脈瘤からの再出血リスクは極めて低い。ただし新規動脈瘤の出現・コイルの圧縮(compaction)などのフォローアップが必要なため、定期的な画像検査が重要。
未破裂動脈瘤の合併:くも膜下出血を起こした方の約15〜30%に、別の未破裂動脈瘤が合併していることが報告されている。治療すべきかは動脈瘤の大きさ・形状・部位・年齢・全身状態を総合して主治医と相談。「もう1つある」と告げられた方が過度に不安にならないよう、リハビリスタッフも心理的サポートに配慮が必要。
重症度別の回復目安 ― 自分の状況と照らし合わせてみてください
※あくまでも目安であり、個人差が非常に大きいものです。数値より「自分の変化のペース」を大切にしてください。
| 発症時の重症度 (Hunt & Hess) |
主な特徴・症状 | 社会復帰・回復の目安 (あくまで一般的な傾向) |
|---|---|---|
| Grade I・II 軽症〜中等症 |
頭痛・項部硬直のみ、または軽度の神経症状。意識清明〜軽度混濁 | 多くの方が3〜6か月で日常生活に復帰。仕事復帰は6か月〜1年が目安。高次脳機能障害・疲労が残存するケースが多い |
| Grade III 中等症 |
傾眠状態・中等度の神経症状。頭痛・項部硬直が顕著 | リハビリ病院での集中リハビリを経て、6か月〜1年で部分的な社会復帰が見込めるケースも。後遺症の程度に幅が大きい |
| Grade IV・V 重症 |
昏迷〜深昏睡・片麻痺・除脳硬直など重度の神経症状 | 回復に長期間を要するケースが多く、重い後遺症が残る場合もある。ただし適切なリハビリで機能改善が続く方も少なくない。個別評価が特に重要 |
「重症度が高かったから回復は無理」という考え方は誤りです。脳の可塑性は重症度に関わらず働き続け、適切なリハビリによって回復が続く方は多くいます。一方で「軽症だったから大丈夫」と過信して高次脳機能障害や疲労を放置することも危険です。重症度は「今どんなサポートが必要か」を考えるヒントとして使うものです。
症状と後遺症の特徴
くも膜下出血の後遺症は「体の麻痺」だけではありません。「目に見えにくい後遺症」こそが、退院後の生活や仕事復帰の最大の壁になることが多いのが現実です。後遺症の種類と特徴を正確に知ることが、回復への第一歩です。
くも膜下出血後に起きやすい4つの変化
高次脳機能障害 ― 「見えない後遺症」の代表
記憶障害・注意障害・遂行機能障害・社会的行動障害など、脳の高度な機能に影響が出ます。「外見は普通なのに仕事ができない」「約束を忘れる」「感情が爆発してしまう」という形で現れることが多く、本人も周囲もなぜそうなるのかわからず苦しみます。高次脳機能障害は適切な評価と認知リハビリで改善が見込めますが、「怠け」「性格の問題」と誤解されるため早期発見が非常に重要です。
脳疲労(易疲労性) ― 「充電池が減り続ける」感覚
くも膜下出血後に最も多く報告される後遺症の一つが、強い疲れやすさ(易疲労性)です。「少し活動しただけでぐったりする」「午前中に動くと午後は何もできない」という状態が続き、以前と同じペースで動こうとすると脳がオーバーロードになることがあります。これは脳の損傷によって、情報処理にかかるエネルギーが健康時より大幅に多くなるために起きます。「休めば治る」という単純なものではなく、ペーシング(活動量の賢い管理)という専門的な技術が回復を大きく左右します。
感情・行動の変化 ― 「自分が変わってしまった」という苦しさ
抑うつ・不安・易怒性・感情の不安定さは、くも膜下出血後の40〜50%の方に見られます。「急に泣けてくる」「小さなことで激しく怒ってしまう」「将来への希望が持てない」という形で表れます。これは「気の持ちよう」の問題ではなく、脳の損傷や置かれた状況への正常な反応・神経化学的な変化が原因です。薬物療法と心理的サポートを組み合わせることで改善が見込めます。
頭痛・感覚の変化 ― 慢性的な不快感との付き合い方
くも膜下出血後の慢性頭痛は非常に多く、退院後も6か月以上続くことがあります。「頭痛のたびに再破裂を疑ってパニックになる」という悪循環が生活の質を著しく低下させます。また脳損傷の部位によっては、半側の感覚障害・視野障害・嚥下障害が残ることもあります。頭痛の性質(緊張型か神経因性かなど)を正確に評価し、適切な管理をすることで日常の苦痛は大幅に軽減できます。
後遺症の種類と日常生活への影響
| 後遺症の種類 | 主な症状・特徴 | 日常生活への影響 |
|---|---|---|
| 記憶障害 | 新しい情報が覚えられない・直前の出来事を忘れる。長期記憶は比較的保たれることが多い | 約束・服薬・家事手順の忘れ。仕事での書類管理・業務継続が困難になる |
| 注意障害 | 集中が続かない・2つのことを同時にできない・ぼーっとしてしまう | 運転・調理・会議・複数の業務が困難。テレビを長時間見続けられない |
| 遂行機能障害 | 計画を立てられない・順序を間違える・問題解決が難しくなる | 旅行計画・複雑な料理・職場での段取りが難しくなる。「何から手をつければいいか分からない」 |
| 易疲労性(脳疲労) | 通常の活動で過度に疲れる。休息しても疲労感が抜けにくい | 仕事・家事・育児のすべてに影響。「午前中だけ活動できる」という状態が続く |
| 感情・心理的変化 | 抑うつ・不安・易怒性・感情失禁(急に笑ったり泣いたりする) | 対人関係・家族関係の悪化。外出・社会参加への意欲低下。再就労への心理的障壁 |
| 運動麻痺・感覚障害 | 脳血管攣縮による脳梗塞が生じた場合に、片側の麻痺・感覚障害が残ることがある | 歩行・手の操作・ADL全般に影響。麻痺の程度によって支援の内容が異なる |
| 慢性頭痛 | 頭重感・緊張型頭痛・神経因性疼痛など多様な頭痛が持続する | 集中困難・活動制限・頭痛への過度な恐怖(再破裂不安)が重なって生活全体を制限 |
🔍 「目に見えない後遺症」が見落とされる理由
くも膜下出血の後遺症は、外見からは分からないことが多く、周囲に理解されないことが大きな苦しみになります。「手術が成功した」「歩けるようになった」という事実が前面に出ることで、認知機能・疲労・心理的変化といった後遺症が軽視されがちです。
特に高次脳機能障害は「怠けている」「性格が変わった」と誤解され、職場や家庭で孤立するケースが後を絶ちません。また本人自身が「自分は大丈夫なはず」と思い込み、過活動→著しい疲労→回復の遅れという悪循環に陥ることもあります。退院後に「なんかおかしい」と感じたら、それは大切なサインです。専門家による評価を早めに受けることが、長期的な回復の質を大きく変えます。
⚠ 速やかに医療機関を受診すべきサイン
以下の症状が現れた場合は、すぐに救急や主治医に連絡してください。
- 「今まで経験したことのない激しい頭痛」が突然起きた(再出血・新規動脈瘤破裂を疑う)
- 手術・退院後から徐々に歩行がふらつく・認知機能が悪化してきた(正常圧水頭症の可能性)
- 発熱・首の強い痛み・光や音への過敏が強まった
- 手足の麻痺・ろれつの乱れ・視野の欠けが新たに出てきた(脳血管攣縮・脳梗塞を疑う)
- 気分の落ち込みや不安が日常生活を著しく妨げている・希死念慮がある
身体症状以外に起きること ― 「見えない苦しさ」
「元気な日に頑張りすぎる」が回復を遠ざける
脳疲労のある方が「調子が良い日」に一気に活動すると、翌日〜数日間ひどく消耗する「ブーム・バスト(boom-bust)サイクル」に陥りがちです。この波の繰り返しが回復を大きく遅らせます。「良い日こそ7〜8割で止める」というペーシング技術が、長期的な活動量の向上と回復の鍵になります。専門家のもとで自分専用の活動計画を立てることが非常に重要です。
「生きているけれど、自分じゃない」という喪失感
仕事・家事・育児・趣味など、これまでの「自分の役割」が突然変わってしまう体験は、深刻なアイデンティティの危機をもたらします。くも膜下出血経験者の約40〜50%が何らかの抑うつ・不安症状を経験するとされており、これは意志の弱さではなく、置かれた状況と脳損傷による神経化学的変化の両方が関与します。心理面へのサポートは「おまけ」ではなく、リハビリの中核的な柱です。
診断・評価の流れ
くも膜下出血の急性期診断は救急・脳神経外科が担当します。一方、退院後の回復を最大化するためには、理学療法士・作業療法士・言語聴覚士・神経心理士による詳細な機能評価が欠かせません。「どんな後遺症が・どの程度残っているか」を正確に把握することが、効果的なリハビリ設計の出発点です。
🏥 専門家への相談タイミング目安(1つでも当てはまれば相談を)
✓ 退院後も疲れが著しく、以前の半分も活動できない
✓ 記憶・集中力・段取りに明らかな変化を感じている
✓ 頭痛が続いており、日常生活に支障が出ている
✓ 感情のコントロールが難しい・気分が落ち込みがち
✓ 仕事・家事への復帰が不安で、何から始めればいいかわからない
✓ 退院後のリハビリが終了したが、まだ改善の余地があると感じている
✓ 家族から「性格が変わった」「以前と違う」と言われるようになった
主な診断・検査ツールと何がわかるか
| 検査・評価の種類 | 何がわかるか・目的 |
|---|---|
| 頭部CT(非造影) | 急性期くも膜下出血の第一選択検査。くも膜下腔の高吸収域(白い影)を確認。発症後6時間以内の感度はほぼ100% |
| 腰椎穿刺 | CTで異常がなくても症状が強い場合に実施。キサントクロミア(黄色い髄液)でくも膜下出血を確定 |
| 脳血管造影/CTA/MRA | 出血の原因となった脳動脈瘤の位置・形・大きさを確認。クリッピングかコイル塞栓かの治療方針決定に必須 |
| MRI(拡散強調像) | 脳血管攣縮による脳梗塞の有無・範囲を確認。後遺症の原因を特定するためにも重要 |
| 神経心理検査(高次脳機能評価) | 記憶・注意・遂行機能・言語・空間認知などの認知機能を包括的に評価。リハビリ計画の根拠に |
| ADL評価(理学・作業療法士) | 日常生活動作(移動・食事・更衣・入浴など)の自立度と介助量を評価。退院後の生活設計と目標設定に |
リハビリ場面で使われる主な評価スケール
Hunt & Hess 分類
発症時重症度分類
発症時の意識・神経症状でGrade I〜V に分類。予後予測・治療適応の判断に使用。Grade が予後と相関。
mRS
Modified Rankin Scale
退院後の機能的自立度を0〜6点で評価。脳卒中全体の予後評価の国際標準。0=症状なし、6=死亡。
Barthel Index
日常生活動作指標
食事・移乗・整容・入浴・歩行など10項目のADLを100点満点で評価。リハビリ効果と自立度の経過追跡に。
MMSE / MoCA
認知機能スクリーニング
認知機能を簡便にスクリーニング。高次脳機能障害の早期発見と、詳細検査への振り分けに活用。
PASAT / TMT
注意機能・処理速度検査
Paced Auditory Serial Addition TestとTrail Making Testで注意・処理速度を定量評価。就労・復職の判断にも。
FIM
機能的自立度評価表
運動と認知の2領域を18項目で評価。リハビリの効果測定と介護負担の推定に幅広く活用される。
「点数」より「生活での困りごと」を主軸に評価すること
スケールのスコアだけでなく、「どの場面で・何が・どのくらい困っているか」という生活機能への影響を丁寧に把握することが最も重要です。同じmRS2点でも、専業主婦の方と外回りの営業職の方では優先すべきリハビリの内容が全く異なります。また「良い日と悪い日の波」「疲労が後から来るパターン」も評価に組み込むことが、実態に即したリハビリ設計につながります。評価は一度で終わりにせず、3か月・6か月ごとに変化を追うことが回復の見える化に不可欠です。
治療法の選択肢
くも膜下出血の治療は「急性期の救命・再出血防止」と「回復期以降のリハビリテーション」の2本柱です。手術の成功だけが゛治療゛ではなく、退院後のリハビリこそが「生活の質を取り戻す」ための本番の治療という理解が大切です。
外科的に動脈瘤を「クリップで挟む」確実な治療
頭蓋骨を開き、脳動脈瘤の根元を金属クリップで挟んで血流を遮断する手術です。動脈瘤を完全に閉塞できる確実性が高く、再発率が低いことが最大の利点です。手術侵襲が大きく入院期間がやや長くなりますが、動脈瘤の位置・形状によってはコイル塞栓よりも適していることがあります。術後のリハビリは手術部位の回復を考慮しながら段階的に進めます。
カテーテルで動脈瘤を「内側から詰める」低侵襲な治療
足の付け根(大腿動脈)からカテーテルを挿入し、動脈瘤の中にコイルを詰めて血流を遮断する血管内治療です。開頭が不要なため体への負担が少なく、回復が早い傾向があります。国際的な大規模試験(ISAT)でクリッピングと比較して1年後の機能予後が良好であったことが示されており、多くの施設で第一選択として採用されています。ただし長期フォローアップでは動脈瘤の再発(コイル圧縮)リスクがクリッピングより高い傾向があるため、定期的な画像確認が欠かせません。どちらの治療法が適しているかは動脈瘤の特徴・患者状態によって異なり、主治医と十分に相談することが大切です。
▶ くも膜下出血の回復タイムラインとリハビリの最適タイミング
※個人差があります。主治医の指示に従ってください。
水頭症・攣縮・てんかん ― 合併症への対応
脳血管攣縮に対しては、日本ではファスジル塩酸塩(エリル®)の点滴静注が保険適用を持つ標準的な治療の一つです(欧米で広く用いられるニモジピン経口薬は日本で保険未承認)。水頭症が生じた場合は脳室ドレナージや腰椎ドレナージ、慢性化した場合はシャント手術が行われます。術後のてんかん発作リスクがある場合は抗てんかん薬を使用します。リハビリ中に歩行が悪化したり認知機能が急に下がった場合は、正常圧水頭症の合併を疑って主治医に相談することが重要です。
回復の「質」を決める最重要パートナー
手術で出血を止めることができても、失われた機能を取り戻すのはリハビリテーションの役割です。特に「神経可塑性が最も活発な」発症後3か月以内に集中的なリハビリを行うことが機能回復の効率を高めますが、これは「3か月で窓が閉まる」という意味ではありません。脳の可塑性は6か月・1年・それ以降も継続するため、どの段階からでも介入に意味があります。高次脳機能障害・疲労・感情面へのアプローチは「時間が解決する」ものではなく、専門的な評価と段階的な介入なしには改善が頭打ちになるケースが多くあります。
🔬 近年のリハビリ研究の動向
くも膜下出血後のリハビリ研究は急速に進んでいます。特に高次脳機能障害に対する認知リハビリの効果については複数の無作為化比較試験でその有効性が示されており、記憶・注意・遂行機能の改善が確認されています。また脳疲労(fatigue)に対するペーシングプログラムの有効性も研究が進み、自己管理能力を高めるアプローチが回復に重要であることがわかってきました。さらに反復経頭蓋磁気刺激(rTMS)・経頭蓋直流電気刺激(tDCS)との組み合わせリハビリの研究も進行中です。「くも膜下出血後は時間が経つと改善しない」という考え方は過去のものになりつつあります。
ここまでお読みいただいた方へ
ここからが「回復・再建の本番」です。
リハビリの「中身」が将来を決めます。
神経科学・運動学のエビデンスに基づく、くも膜下出血後に特化した具体的なアプローチを解説します。
リハビリテーションの実践アプローチ
くも膜下出血後のリハビリは「筋肉を鍛える」だけではありません。脳の損傷によって変化した認知機能・疲労管理・感情制御・身体機能のすべてに、神経科学の知見に基づいてアプローチするプロセスです。5つの主要アプローチと日常でできる実践プログラムを解説します。
多職種チームで関わる ― 誰が何をするか
理学療法士(PT)
歩行・バランス・体力回復・全身の運動機能が主担当。麻痺がある方の動作回復訓練の中心。
作業療法士(OT)
日常生活動作・上肢機能・高次脳機能(認知・注意・記憶)への介入・復職支援が主担当。
言語聴覚士(ST)
嚥下障害・失語・言語コミュニケーションへの介入。認知面のスクリーニングも担当。
神経心理士
高次脳機能の詳細評価・認知リハビリプログラムの設計。就労・復職の適性評価にも。
脳神経外科/内科医
経過観察・画像フォロー・抗てんかん薬・降圧薬管理。再出血・水頭症の早期発見。
家族・周囲の方
「見えない後遺症」を正しく理解し、過介助でなく本人の自立を支える関わりが回復の大きな力になります。
👨👩👧 家族・介護者の方へ ― 「どう関わるか」の具体的なガイド
くも膜下出血後のご本人を支える家族・パートナーの方にとって、「どこまで手伝えばいいのか」「何を言ってはいけないのか」は非常に迷うところです。以下を参考にしてください。
- 「怠けている」とは絶対に言わない:高次脳機能障害・脳疲労は意志の問題ではなく、脳の損傷による症状です。「頑張れ」「もっとできるはず」という言葉は本人を深く傷つけます
- 過介助に注意する:「何でもやってあげたい」気持ちは理解できますが、できることを奪うことは回復を妨げます。「やってほしい」と言われたことだけを手伝う姿勢が大切
- 「以前と比べない」:発症前との比較ではなく、先月・先週との比較で変化を見てください。小さな改善を一緒に喜ぶことが本人の意欲につながります
- 感情の変化を「性格の変化」と混同しない:急な怒り・涙・無気力は後遺症の症状です。「性格が変わった」ではなく「脳が今そういう状態」として捉えることが関係修復につながります
- 介護者自身の心身ケアも必須:くも膜下出血の介護者は二次的にうつ・疲弊状態になることが多く報告されています。地域の介護者支援サービス・家族相談窓口を早めに利用してください
1 高次脳機能障害への認知リハビリテーション
記憶・注意・遂行機能を「脳の練習」で取り戻す
高次脳機能障害のリハビリは「反復練習で脳を使い直す」アプローチです。損傷した脳の領域を直接「治す」ことはできませんが、神経可塑性(脳の書き換え可能性)を利用して別の神経回路を育てることで、失われた機能を補うことができます。また「内部補助手段(メモ・カレンダー・アラーム)の習慣化」という代償的アプローチも日常生活の自立に非常に効果的です。
- 注意訓練(APT):聴覚・視覚刺激への選択的注意・持続注意・分割注意を段階的に訓練
- 記憶補助手段の活用:スマートフォンのリマインダー・ノートシステム・ホワイトボードの活用を「技術」として習得
- 遂行機能訓練:目標管理訓練(GMT)・問題解決訓練で計画立案・段取り能力を回復
- 認知負荷の段階的増加:簡単な課題から徐々に複雑な課題へ。「できる成功体験」を積み重ねることが意欲につながる
- 必ず疲労を考慮した時間設定で:30〜45分を超える集中訓練は逆効果になりやすい
2 運動機能・体力の段階的回復
「動ける体」を取り戻す ― 恐怖を乗り越えた動作の再獲得
麻痺が残っている方の運動リハビリでは、CI療法(Constraint-Induced Movement Therapy)・課題指向型訓練・神経筋電気刺激(NMES)などのエビデンスに基づいたアプローチが有効です。麻痺がない方も、脳疲労と不活動によって体力・バランス・協調性が低下していることが多く、段階的な有酸素運動プログラムが必要です。「動くのが怖い」という心理的障壁を越えるには、専門家のモニタリング下での安全な運動体験が重要です。
- 課題指向型訓練:日常の「したい動作」を目標に設定し、そのまま訓練課題にする
- 段階的有酸素運動:心拍数・疲労度を確認しながら5分→10分→20分と徐々に増やす
- バランス訓練:静的バランス→動的バランス→二重課題(歩きながら話す等)への段階化
- CI療法(麻痺がある方):良い方の手を制限し、麻痺側の手を集中的に使う訓練。脳の再組織化を促す
- 水中運動・ウォーキングなど関節への負担が少なく疲労管理しやすい運動から始める
3 脳疲労のペーシング管理
「賢く使い・賢く休む」 ― 疲労を味方につける技術
脳疲労(brain fatigue)への対処は、単に「休む」ことではありません。活動と休息を計画的に組み合わせる「ペーシング」という技術を身につけることで、1日の総活動量を徐々に増やしていくのが目標です。「良い日に頑張りすぎる」→「翌日以降に消耗する」というブーム・バストサイクルを断ち切ることが、長期的な回復の大前提となります。
- 活動日誌の記録:何をしたか・疲労度を10段階で記録。「疲労の引き金」を特定する
- 余力ルール:「調子が良い日でも余力を残して止める」を徹底。自分の「疲れ始めるサイン」を知ることが出発点
- 計画的休息:午前の活動後に15〜20分の休息を「スケジュール」として組み込む
- 優先順位の整理:「今日どうしてもやること」「明日でいいこと」「人に頼めること」を仕分けする習慣
- 疲労サインの早期察知:「集中が切れる」「イライラが増す」「頭が重くなる」は限界のサイン。その前に休む
4 心理的サポートと再発不安への対処
「また起きるかも」という恐怖を、正しい知識と技術で乗り越える
くも膜下出血後の再発不安・抑うつ・感情の不安定さは、脳の損傷と心理的なストレスが複合して起きます。「怖くて当然」という気持ちを否定せず、正確な医学的情報の提供・認知行動療法(CBT)・マインドフルネスを組み合わせた心理的サポートがリハビリの重要な柱です。「どんな頭痛が危険で・どんな頭痛が安全か」を正確に学ぶことで、恐怖の根拠を取り除くことができます。
- 再発リスクの正確な理解:治療済みの動脈瘤からの再出血リスクは極めて低い。「どこまでが安全か」を主治医から具体的に聞く
- 認知行動療法(CBT):「頭痛=危険」という自動思考を検証し、現実的な思考に書き換える
- マインドフルネス:「今この瞬間」に意識を向けることで、将来への過度な不安を軽減する
- 段階的な行動活性化:恐怖から回避していた活動に、小さな一歩から安全に再挑戦する
- 同じ経験をした仲間とのピアサポート(患者会・自助グループ)も心理的回復に非常に有効
5 段階的な社会復帰・就労支援
「元の生活に戻る」より「新しい自分の生活を再建する」
仕事・家事・育児・趣味への復帰は、段階的に・無理なく進めることが長期的な成功の鍵です。「退院=回復完了」ではなく、退院後も数か月〜1年以上かけて生活の質が改善し続けることを理解することが、焦りによる過活動を防ぎます。職場への復帰では「短時間・軽作業」から始め、高次脳機能の状態に合わせた業務調整を職場に丁寧に伝えることが重要です。
- 復職前シミュレーション:通勤経路の確認・短時間外出→半日活動→1日活動と段階的に慣らす
- 職場への情報提供:「見えない後遺症」を職場・上司に伝えるための説明資料の作成を専門家が支援
- 自動車運転再開の評価:注意・反応速度・視野の専門評価が必要。主治医・作業療法士と相談しながら慎重に
- 家事・育児の役割再構築:「以前通りにできない」ことへの罪悪感を和らげ、現実的な役割分担を家族と話し合う
- 障害者手帳・就労支援サービス・産業保健スタッフとの連携をソーシャルワーカーを通じて早期に整理する
自宅でできる「10〜15分の毎日プログラム」
専門家のもとで行うリハビリに加え、毎日の自主訓練が脳の可塑性を維持・促進します。以下はタイプ別の自宅プログラムの例です。
🔵 認知・高次脳機能向け「脳の毎日10分トレーニング」
- 腹式呼吸でウォームアップ(2分):鼻から4秒吸い、口から6秒かけて吐く。「今から脳を使う時間」と意識的に始める
- 注意トレーニング(3分):新聞・本の中から特定の文字を探す・数字を順番に結ぶ(市販のパズル本などで代用可)。慣れてきたら時間を計って速度を上げる
- 記憶の振り返り(2分):昨日あったことを3つ書き出す・今日の予定を手帳に書く習慣化。「書くこと=脳のアウトプット」
- 計画立案の練習(2分):明日の買い物リストを頭の中で作る・夕食の献立を3ステップで考える。日常の「段取り思考」が遂行機能を鍛える
- クールダウン(1分):目を閉じて深呼吸。「今日の練習、よくできた」と自分をねぎらう言葉を意識的に言う
🟠 疲労マネジメント向け「エネルギーを賢く使う毎日の工夫」
- 起床後の「エネルギー確認」(1分):今日の体調・疲労感を10段階で評価してから一日をスタート。5以下の日は予定を1つ減らす判断を
- 午前の優先タスク集中(2〜3時間):エネルギーが最も高い午前中に最も大切な作業・訓練を配置。午後は軽作業に。「疲れ始めたな」と感じたら、限界まで続けずそこで休む
- 昼食後の休息(15〜20分):横になるか目を閉じるだけでも有効。タイマーで時間を決めることで「罪悪感なく休める」ようになる
- 活動日誌の記録(5分):何をしたか・疲労度・気分を簡潔にメモ。3週間続けると自分の「疲労のパターン」が見えてくる
- 就寝前のリラクゼーション(5分):軽いストレッチ・腹式呼吸で副交感神経を高める。スマートフォンは就寝1時間前にオフ
「認知負荷を下げる」環境をつくる
- 見える化:ホワイトボード・壁掛けカレンダー・付箋で「忘れを防ぐ仕組み」を家中に作る
- 定位置の徹底:鍵・財布・薬など重要なものは常に同じ場所に。探す認知負荷を減らす
- 騒音・刺激の管理:テレビをつけながら会話などの「ながら行動」は認知負荷が高い。1つのことに集中できる環境に
- スマートフォン活用:リマインダー・音声メモ・カレンダーを「脳の外部装置」として積極的に使う
- 照明の調整:頭痛がある方は明るすぎる光が誘因になることがある。間接照明の活用を検討
睡眠・食事・運動が「脳の可塑性」を左右する
- 睡眠の質:脳疲労の回復に睡眠は最重要。就寝・起床時間を一定にし、7〜8時間の質の良い睡眠を確保する
- 血圧管理:高血圧は脳血管リスクを高める。主治医の指示のもと適切な降圧治療を継続し、毎日の測定習慣をつける
- 禁煙:喫煙は脳動脈瘤の破裂リスクを約3倍高めるとされる。禁煙は最も重要な二次予防の一つ
- 食事と水分:脱水は頭痛を悪化させる。1日1.5〜2リットルの水分摂取を意識的に
- アルコール制限:過度な飲酒は血圧上昇・再出血リスクと関連。主治医に適切な量を確認する
くも膜下出血のリハビリに「どうして自分はこんなに時間がかかるのか」と焦りを感じることがあります。しかし脳の回復には人それぞれのペースがあり、「毎日の小さな継続が、脳の神経可塑性という強力な力を引き出します」。発症後6か月・1年と経っても改善が続くことは決して珍しくありません。今日の自分と1か月前の自分を比較して、変化を確かめながら前に進みましょう。
自費リハビリで失敗しない選び方
「身体を動かす施設」と「脳の回復を支援する施設」は別物です
くも膜下出血後のリハビリは「筋力をつける」「関節を動かす」だけでは不十分です。高次脳機能障害・脳疲労・心理的回復・段階的な社会復帰支援まで包括的にサポートできる施設かどうかが、選び方の最重要ポイントです。「気持ちよかった」「マッサージしてもらった」で終わるリハビリは、くも膜下出血後には適しません。
自費リハビリは「誰に向くか」
課題が明確で継続意欲がある方
- 病院のリハビリが終了したが、まだ改善の余地があると感じている
- 高次脳機能障害の評価と個別の認知リハビリを受けたい
- 疲労のペーシング管理の方法を専門家に教わりたい
- 「仕事復帰するための具体的な準備」を一緒に設計してほしい
- 家族への説明方法・関わり方についても相談したい
- 再発への不安と上手に付き合うための心理的サポートがほしい
こちらは要注意
- 急性期(発症後2〜3週間以内)で医療的管理が最優先の状態
- 脳血管攣縮期(発症3〜14日)で症状が不安定な状態
- 新しい神経症状(麻痺・視野障害・言語障害)が急に出てきた状態
- 「リハビリだけで完全に元通りになる」という過度な期待のみで来院
「良い施設」を見抜く6点チェック
| チェックポイント | 良い状態 | 注意サイン |
|---|---|---|
| 後遺症理解 | 高次脳機能障害・脳疲労・心理的変化を「くも膜下出血後の典型的な後遺症」として理解し、適切に評価できる | 「身体の麻痺がなければ問題ない」という説明しかない |
| 認知リハビリの有無 | 注意・記憶・遂行機能への具体的な介入プログラムを提供できる | 「運動メニュー」のみで認知・心理面のアプローチがない |
| 疲労管理の視点 | 脳疲労を理解し、ペーシング指導を具体的に行える | 「もっと頑張りましょう」だけで疲労管理の概念がない |
| 個別設計 | 発症時の重症度・残存後遺症・ライフスタイルに合わせた完全個別プログラム | 「脳卒中一般」の画一的メニューをすべての方に適用する |
| 在宅化 | 自宅でできる認知訓練・ペーシング方法まで一緒に作ってくれる | 通院中だけ改善・自宅での具体的な取り組みが不明なまま |
| 医療連携 | 主治医・脳神経外科との役割分担を尊重・必要に応じて情報共有できる | 「医療は不要」的な発言をしたり、主治医の指示を無視する |
💡 初回相談でこの3つを聞いてみてください
1「くも膜下出血後の高次脳機能障害に対して、どんなアプローチをしますか? 理由は?」
2「脳疲労(易疲労性)への対応として、ペーシング指導はしてもらえますか?」
3「仕事復帰・社会復帰のための具体的な準備を一緒にできますか? どのくらいの期間が目安ですか?」
——これらに具体的な言葉で答えられる施設は、くも膜下出血後のリハビリの本質を理解しています。
ここまでお読みいただいた方へ
では、実際にどこでリハビリを受けるか。
脳神経専門施設の強みをお話しします。
大切なのは、この知識を「実際の機能回復と生活の再建」につなげてくれる環境を選ぶことです。
STROKE LABでのリハビリ ― 脳神経専門施設の強みとは
くも膜下出血は、脳の神経回路が直接ダメージを受ける脳神経疾患です。したがって回復には「脳の神経可塑性をどう引き出し、失われた機能をどう補い・再建するか」という脳神経科学の視点が不可欠です。
STROKE LABは脳卒中をはじめとする脳神経疾患リハビリの専門施設として、「脳の可塑性」を軸にしたリハビリを日常的に実践しています。この知見はくも膜下出血後のリハビリに直接応用できます。高次脳機能・疲労管理・神経可塑性・運動学習に基づいたアプローチこそが、一般的な施設との最大の差異です。
| 一般的なくも膜下出血リハビリ | STROKE LABのくも膜下出血リハビリ |
|---|---|
| 「身体の動き」に特化したリハビリが中心 | 身体・認知・疲労・心理・社会復帰を包括的に評価・介入する脳神経科学的アプローチ |
| 「頑張れば回復する」式の高負荷訓練 | 脳疲労を考慮したペーシング管理のもとで、最適な負荷量と休息を設計する |
| 高次脳機能障害を「性格の問題」と見過ごす | 神経心理学的評価で高次脳機能障害を客観的に把握し、認知リハビリプログラムに反映させる |
| 「元通りになること」を前提にした指導 | 「新しい自分のベストの状態」を目標に、現実的な生活再建を一緒に設計する |
| 評価は初回のみ・変化の数値化なし | 必要な評価を定期測定し変化を可視化してプログラムに反映 |
| 通院中だけの改善に終わりやすい | 自宅での認知訓練・ペーシング・自主練習まで設計して、日常に「リハビリが溶け込む」状態を目指す |
「脳の可塑性を引き出す」 ― 長期的な自己管理能力を一緒に育てる
- 「何が変わったか」を数値と体感の両方で確認する:3か月・6か月ごとの定期評価でリハビリの効果を可視化し、プログラムを常に最適化します
- 脳疲労のペーシング指導を必ずプログラムに組み込む:「頑張りすぎて消耗するサイクル」を断ち切り、持続可能な回復ペースを一緒に作ります
- 「なぜこれをするか」を毎回言語化する:目的を理解した自主練習は効率が圧倒的に上がり、日常生活に活かせるようになります
- 仕事・家事・趣味などの具体的な目標に向けて個別最適化する:「また車の運転がしたい」「以前の職場に戻りたい」という目標に向けて具体的なステップを設計します
- 家族・職場への説明資料の提供:「見えない後遺症」を周囲に正しく伝えるためのサポートも行います。孤立を防ぐことが回復の大きな力になります
※以下の動画・画像は脳卒中(脳出血・脳梗塞)の患者さんの肩に対するリハビリ事例ですが、丁寧な問診、評価→介入→再評価→評価に基づき適宜方向性を調整しながら介入→自主トレへといった流れは、くも膜下出血後のリハビリとも多くの共通点があります。さらに、STROKE LABのスタッフは、高次脳機能障害にも精通しており、身体機能・高次脳機能面の双方から患者さんの行動・パフォーマンスを評価し介入していきます。
▶ STROKE LABのリハビリ実例

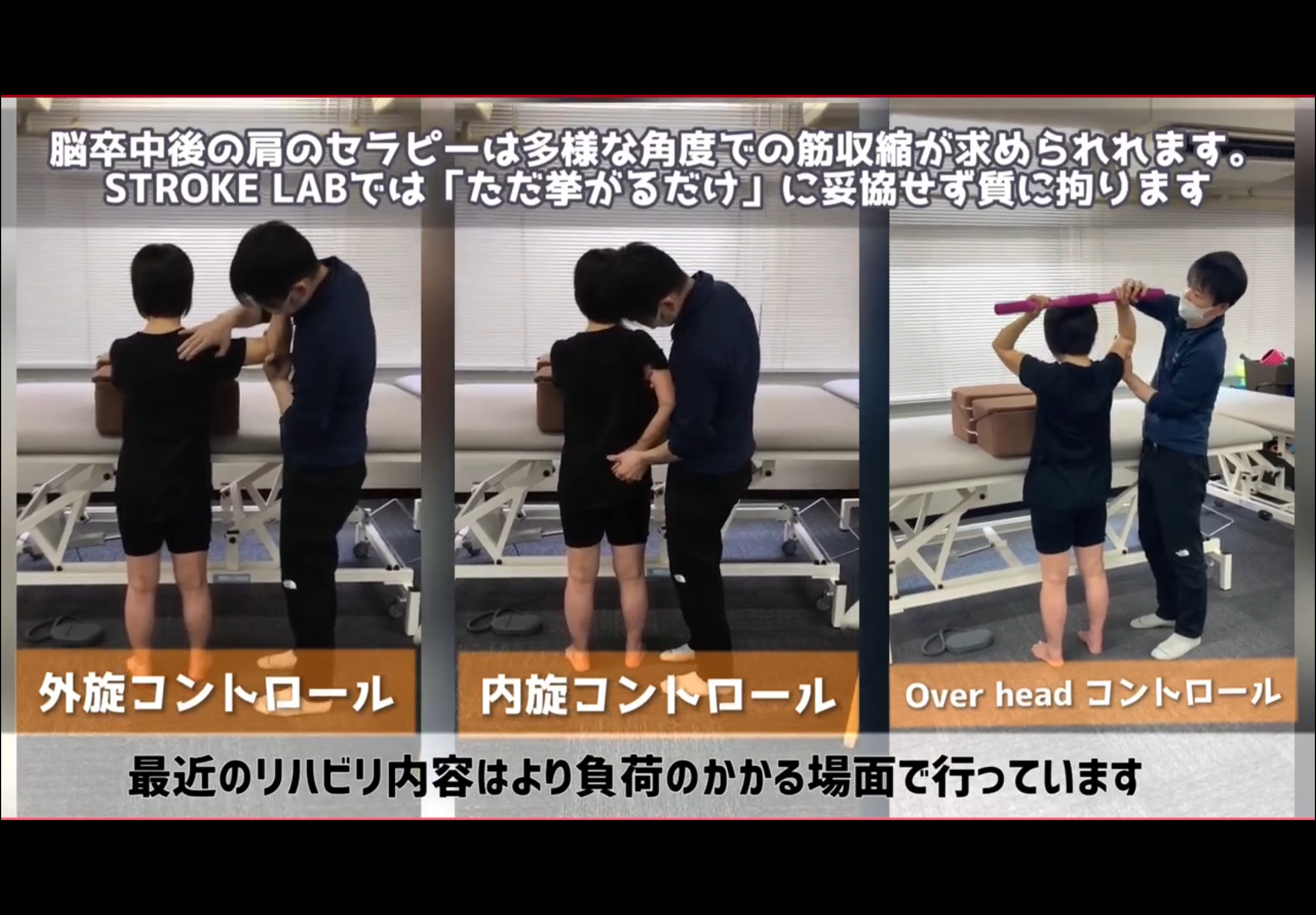
STROKE LAB代表の金子唯史が執筆する医学書院刊「脳の機能解剖とリハビリテーション」の知見をもとに、神経科学的な根拠に基づいたトレーニングを個別設計しています。


リハビリを受けた方の声
退院した時、「もう大丈夫」と言われたのに、仕事に戻ったら全然うまくいきませんでした。段取りが組めない、人の話が頭に入らない、少し働くと何日も疲れが取れない。会社では「やる気がない」と思われているようで、本当につらかったです。STROKE LABで初めて「高次脳機能障害」という言葉で自分の状態を説明してもらえた時、ようやく「自分のせいじゃなかった」と思えました。ペーシングを習ってから、波が減って職場への復帰が見えてきました。
手術後、頭痛があるたびに「また破れたかも」と本当に怖くて、外出もできなくなっていました。夫に「頭痛くらいで大げさ」と言われるのも辛かったです。STROKE LABでは「どんな頭痛が危険で、どんな頭痛が安全か」を丁寧に教えてもらい、不安の根拠が少しずつなくなっていきました。今は自転車で近所に買い物に行けるようになり、娘の学校行事にも参加できました。「怖い」という気持ちを否定せずに向き合ってくれたことが一番よかったです。
くも膜下出血を起こした時、子どもがまだ小さくて「もう母親として何もできないかも」と絶望していました。病院のリハビリが終わった後も疲れが続いていて、どこに相談すればいいか分からなかったです。STROKE LABでは疲労のペーシング方法と、子育てに合わせた活動量の調整を一緒に考えてもらえました。「全部を完璧にしなくていい」「今できることから始めよう」という言葉に本当に救われました。少しずつですが、確実に回復しています。
よくある質問(FAQ)
参考文献・参考リンク
日本脳卒中学会:脳卒中治療ガイドライン 2021年版
日本脳神経外科学会:脳動脈瘤に関する日本人のためのガイドライン
Molyneux AJ, et al. International subarachnoid aneurysm trial (ISAT) of neurosurgical clipping versus endovascular coiling in 2143 patients. Lancet. 2002;360(9342):1267–1274.
Rinkel GJ, et al. Prevalence and risk of rupture of intracranial aneurysms. Stroke. 1998;29(1):251–256.
Hackett ML, et al. Frequency of depression after stroke: a systematic review of observational studies. Stroke. 2005;36(6):1330–1340.
Al-Khindi T, et al. Cognitive and functional outcome after aneurysmal subarachnoid hemorrhage. Stroke. 2010;41(8):e519–e536.
Visser-Meily JMA, et al. Illness perceptions and return to work after aneurysmal subarachnoid haemorrhage. Neuropsychol Rehabil. 2009;19(3):453–468.
Kutlubaev MA, et al. Fatigue after subarachnoid haemorrhage: a systematic review. J Psychosom Res. 2012;72(4):305–310.
難病情報センター: nanbyou.or.jp 日本脳卒中学会: jsts.gr.jp 高次脳機能障害情報・支援センター: rehab.go.jp/brain_fukyu
くも膜下出血後のリハビリ、
専門家と一緒に「設計」しませんか?
回復は、後遺症の種類・発症時の状況・ライフスタイルに合わせた個別最適化されたプログラムで大きく変わります。
高次脳機能障害への認知リハビリから、疲労管理・心理的サポート・社会復帰支援まで、「何を・どの順番で・いつまでに」を明確にした回復プランを一緒に設計します。
東京(御茶ノ水・世田谷)・大阪にて対応中です。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)











