【2026年版】除脳硬直と除皮質硬直の違いとは?姿勢・GCS・原因・リハビリを専門家が徹底解説
急性期脳卒中・頭部外傷・重症脳疾患の現場で必ず直面する除脳硬直(decerebrate rigidity)と除皮質硬直(decorticate rigidity)。今回は神経解剖学的メカニズム・GCSとの対応・脳ヘルニア進行の見極め・治療戦略・リハビリテーションまで、臨床家と患者家族の双方に向けて徹底解説します。
除脳硬直(decerebrate rigidity)は中脳から橋レベルの脳幹損傷により生じる四肢伸展・内旋の異常姿勢で、GCS運動スコアM2に相当します。除皮質硬直(decorticate rigidity)は大脳皮質・白質・内包の損傷により生じる上肢屈曲・下肢伸展の異常姿勢で、GCS M3に相当します。損傷レベルが脳幹に近いほど重篤であり、除皮質→除脳への姿勢変化は脳ヘルニア進行の重大サインです。いずれも緊急の医療介入を要します。
- 損傷レベル:除脳硬直=中脳赤核より下方〜橋上部の脳幹損傷|除皮質硬直=大脳皮質・白質・内包の損傷(脳幹は基本的に温存)
- 鍵となる神経構造:「赤核(Red Nucleus)が機能しているか」が2つの姿勢パターンを分ける。赤核温存→上肢屈曲(除皮質)/赤核遮断→四肢伸展(除脳)
- 姿勢パターン:除脳=四肢すべて伸展・内旋|除皮質=上肢屈曲・内転、下肢伸展
- GCS運動スコア(M):除脳硬直=M2(異常伸展:Abnormal Extension)|除皮質硬直=M3(異常屈曲:Abnormal Flexion)
- 脳ヘルニアとの関係:除皮質→除脳への移行はテント切痕ヘルニア進行の重大サイン。同時に瞳孔変化・Cushing三徴を確認し即時報告
- 主な原因:頭部外傷・脳出血・脳梗塞・脳腫瘍・脳炎・代謝性脳症(低酸素・低血糖・肝性脳症)
- 予後:除脳硬直=生命予後が直接脅かされる(呼吸・循環障害)|除皮質硬直=相対的に良好。早期介入で回復の可能性あり
- 急性期優先事項:脳圧管理(マンニトール・高張食塩水・減圧術)・呼吸管理・原因疾患への外科的介入・二次脳損傷の予防
- リハビリの核心:急性期からのROM訓練・ポジショニング・スプリントで拘縮を予防。BoNT注射と組み合わせた痙縮管理が可動域改善に有効
- 痙縮と硬直の違い:痙縮=速度依存性の筋緊張亢進(速く動かすと抵抗が増す)|硬直=速度非依存性。除脳・除皮質硬直は臨床的に両方の要素を含む
除脳硬直・除皮質硬直とは ― 概要と2つの違い
脳が重篤な損傷を受けると、大脳皮質からの随意運動制御が失われ、より原始的な脳幹・脊髄レベルの反射回路が「解放」されます。この結果として出現する「異常姿勢反応(Abnormal Posturing)」のうち、臨床上最も重要な2つが除脳硬直と除皮質硬直です。
2つの最大の違いは「損傷が脳幹のどのレベルまで及んでいるか」にあります。損傷が大脳皮質にとどまれば除皮質硬直が、脳幹(中脳〜橋レベル)まで及べば除脳硬直が出現します。脳幹には呼吸中枢・循環中枢が存在するため、除脳硬直は生命予後が直接脅かされる重篤なサインです。
🔴 除脳硬直(Decerebrate Rigidity)
- 損傷部位:中脳(赤核より下方)〜橋上部
- 上肢:伸展・内旋(肘が伸び、前腕が内向きに回る)
- 下肢:伸展・底屈・内旋(すべてが伸びる)
- GCS運動:M2(異常伸展)
- 意識:通常は深昏睡
- 呼吸:しばしば不規則・要人工呼吸
- 予後:不良(脳幹機能喪失を示唆)
🔵 除皮質硬直(Decorticate Rigidity)
- 損傷部位:大脳皮質・白質・内包(脳幹は温存)
- 上肢:屈曲・内転(肘が曲がり胸に引き寄せられる)
- 下肢:伸展・底屈・内旋
- GCS運動:M3(異常屈曲)
- 意識:様々(意識がある場合も)
- 呼吸:比較的安定していることが多い
- 予後:相対的に良好(回復の可能性)
⚠️ よくある用語の混乱:「徐脳」は誤字・「除脳」が正しい
検索や記録で「徐脳硬直」「徐皮質硬直」と書かれることがありますが、正確には「除脳硬直(じょのうこうちょく)」「除皮質硬直(じょひしつこうちょく)」です。「徐」(ゆっくり)ではなく「除」(取り除く)であり、「脳幹や皮質の機能が除かれた状態」を意味します。カルテ・申し送りでの誤字に注意してください。
神経解剖学的メカニズム ― なぜこの姿勢になるのか
🔬 正常な下行性運動制御の階層構造
通常、運動の制御は大脳皮質(最上位)→ 脳幹(中間)→ 脊髄(最下位)という階層構造で行われます。上位の皮質は下位の脳幹・脊髄の活動を適切に抑制・調節しています。この上位からの制御が脳損傷によって断ち切られると、下位中枢(脳幹・脊髄)が「解放」され、原始的な反射パターンが優位になります。これが異常姿勢反応の本質です。
1898年にCharles Sherringtonが猫の動物実験で、中脳レベルで脳幹を横断切断すると四肢が全伸展する「除脳硬直」が出現することを初めて報告し、この現象の神経科学的な基盤が明らかになりました。
🧠 損傷レベルと運動経路の関係
→皮質脊髄路が遮断
は温存
が上肢に優位に作用
結果:上肢は屈曲(赤核脊髄路が優位)、下肢は前庭脊髄路・網様体脊髄路(伸展促進)の影響で伸展
(橋上部レベル)
前庭脊髄路・網様体
脊髄路が無制御に優位
→四肢すべて伸展・内旋
結果:四肢すべてが伸展・内旋(屈曲を促進する赤核脊髄路がなくなり、前庭脊髄路・網様体脊髄路の伸展促進のみが残る)
💡 赤核(Red Nucleus)が2つの姿勢を分ける鍵
赤核(Red Nucleus)は中脳の被蓋部に位置し、赤核脊髄路(rubrospinal tract)を介して主に上肢の屈曲筋を促進します(下肢への影響は限定的)。
除皮質硬直では赤核が温存されているため、赤核脊髄路の屈曲促進作用が「解放」されて上肢が屈曲します。下肢は皮質脊髄路が遮断された影響で、相対的に前庭脊髄路(伸展促進)が優位になり伸展します。
除脳硬直では損傷が赤核より下方(橋上部)に及ぶため赤核脊髄路も機能しません。残るのは前庭脊髄路(medial and lateral vestibulospinal tracts)・網様体脊髄路(reticulospinal tract)のみとなり、これらは主に伸展筋(抗重力筋)を促進するため、四肢すべてが伸展します。
⚠️ 注意:ヒトでは動物実験とは解剖学的差異があり、赤核脊髄路の役割はげっ歯類より小さい可能性があります。ヒトの上肢屈曲パターンには皮質脊髄路の選択的遮断も関与していると考えられています。
特徴的な姿勢パターン ― 視覚的な理解
除脳硬直(Decerebrate Posturing)
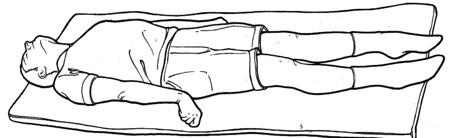
除脳硬直の姿勢パターン(四肢伸展・内旋)|出典:Wikipedia / Abnormal posturing
除脳硬直の姿勢チェックポイント(痛み刺激でより明確に出現)
🔴 上肢の所見
- 肘が伸展する(屈曲しない)
- 前腕が回内(内旋)する
- 手首・指が伸展する(または屈曲)
- 肩が内転・内旋し体側に密着する
🔴 下肢の所見
- 股関節・膝関節が伸展
- 足関節が底屈(足先が下を向く)
- 下肢全体が内旋する
- 全身に強度の筋緊張・硬直
腕が体に沿って真っ直ぐ伸びた状態が「除脳(Decerebrate)」の最大の特徴です。「D for Decerebrate = Down(四肢が下に伸びる)」と覚える方法もあります。
除皮質硬直(Decorticate Posturing)
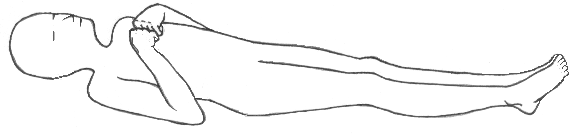
除皮質硬直の姿勢パターン(上肢屈曲・下肢伸展)|出典:Wikipedia / 異常肢位
除皮質硬直の姿勢チェックポイント
🔵 上肢の所見
- 肘が屈曲する(胸に引き寄せられる)
- 前腕が回内(内旋)する
- 手首・指が屈曲する
- 肩が内転・内旋する
🔵 下肢の所見
- 股関節・膝関節が伸展
- 足関節が底屈(足先が下を向く)
- 下肢が内旋する
- 除脳硬直より筋緊張はやや軽度のことも
腕が胸に向かって折れ曲がった状態が「除皮質(Decorticate)」の特徴。「C for Decorticate = Curl(腕が丸まる)」とも覚えられます。
GCS(Glasgow Coma Scale)との関係
GCSは意識レベルを「開眼(E)」「言語反応(V)」「最良運動反応(M)」の3要素で評価する国際的に標準化されたスケールです。異常姿勢反応は最良運動反応(M)のスコアと直接対応しています。
| M点 | 最良運動反応の内容 | 臨床的意味 |
|---|---|---|
| M6 | 命令に従う(従命動作) | 正常な随意運動制御 |
| M5 | 痛み刺激を払いのける(回避動作) | 有目的な反応あり |
| M4 | 逃避反応(痛みを避けようと引っ込める) | 一定の皮質下制御あり |
| M3 | 異常屈曲反応(Abnormal Flexion)=除皮質硬直 | 大脳皮質機能の広範障害。脳幹は比較的温存 |
| M2 | 異常伸展反応(Abnormal Extension)=除脳硬直 | 脳幹損傷を示唆。呼吸・循環の障害リスク高 |
| M1 | 全く動きなし(無反応) | 最重篤。深昏睡・脳死レベル |
💡 GCS合計スコアと異常姿勢の位置づけ
除皮質硬直(M3)の患者では、仮に開眼・言語がなければGCS最低で「E1+V1+M3=5点」になります。除脳硬直(M2)なら「E1+V1+M2=4点」。GCS 8点以下(重篤意識障害)は一般に気道確保・集中管理の指標とされます。
重要:GCS運動スコアは「最良の運動反応」を記録します。左右差がある場合はより良い側(スコアが高い側)を採用してください。また鎮静薬・筋弛緩薬の投与下ではGCSが正確に評価できないため、薬剤の影響を考慮して解釈します。
脳ヘルニアとの関係 ― 観察・モニタリングのポイント
脳ヘルニアとは、脳圧(ICP)の上昇により脳組織が小脳テント切痕・大後頭孔などの開口部を通って圧排される状態です。除皮質硬直→除脳硬直への変化はテント切痕ヘルニア(uncal/central herniation)の進行を示す最重要サインの一つであり、急性期病棟・ICUで見逃してはなりません。
意識軽度低下
瞳孔正常
M3・異常屈曲
瞳孔変化初期
M2・異常伸展
瞳孔固定散大
弛緩・M1
呼吸停止
⚠️ 今すぐ主治医に報告すべき「緊急の3徴候」
① 姿勢パターンの変化:「腕が曲がっていた(M3・除皮質)→ 腕が伸びてきた(M2・除脳)」への変化。特に数時間〜数十分での急激な変化は即時報告。
② 瞳孔変化:一側または両側の瞳孔散大・対光反射の消失。動眼神経(CN III)の圧迫を示す(Uncal herniation)。
③ Cushing三徴:①収縮期血圧の上昇(160mmHg以上など)②脈圧の拡大(徐脈との組み合わせ)③不規則な呼吸パターン(Cheyne-Stokes呼吸・失調性呼吸)。この3つが同時に出現したら脳圧の危機的上昇を示す最終警告サインです。
🏥 急性期病棟・ICUでの姿勢反応モニタリングの実際
記録のタイミング:GCS評価(通常1〜4時間ごと)と同時に姿勢反応を確認・記録します。「発症時M3(上肢屈曲)」→「8時間後M2(上肢伸展)」のような経時変化の記録が予後判断と治療変更の判断材料になります。
刺激の標準化:胸骨圧迫・爪床圧迫・眼窩上切痕圧迫など、評価者間で刺激方法を統一することで記録の信頼性が向上します。
記録方法:「痛み刺激(爪床圧迫)に対して右上肢は屈曲(M3)・左上肢は伸展(M2)」のように左右差と具体的な反応を記録します。M点の数字だけでなく「どの肢が・どう動いたか」の記述が、悪化の早期発見につながります。
主な原因疾患と鑑別診断
除脳硬直・除皮質硬直を引き起こす主な原因
| 原因カテゴリー | 具体的な疾患・病態 | 主な出現パターン | 緊急度 |
|---|---|---|---|
| 構造的原因(Structural) | |||
| 頭部外傷 | びまん性軸索損傷(DAI)・急性硬膜下血腫・脳挫傷 | 除皮質→除脳(DAIでは両方) | 🔴 最高 |
| 脳出血 | 視床出血・橋出血・小脳出血・外側被殻出血 | 橋出血→除脳硬直が典型 | 🔴 最高 |
| 脳梗塞 | 中大脳動脈・脳底動脈閉塞(悪性MCA梗塞・脳幹梗塞) | 大半球梗塞→除皮質。脳底動脈→除脳 | 🔴 最高 |
| 脳腫瘍 | グリオブラストーマ・転移性脳腫瘍(急性増大・出血) | 除皮質が多い。ヘルニア進行で除脳へ | 🟠 高 |
| 水頭症 | 急性閉塞性水頭症(第3・4脳室閉塞) | 除皮質→除脳(脳圧上昇とともに) | 🔴 最高 |
| 感染・炎症性原因(Infectious / Inflammatory) | |||
| 脳炎 | 単純ヘルペス脳炎・自己免疫性脳炎 | 除皮質が多い。重症例では除脳も | 🔴 最高 |
| 細菌性髄膜炎 | 肺炎球菌・髄膜炎菌・B群連鎖球菌 | 重症例で除脳硬直(脳圧亢進合併時) | 🔴 最高 |
| 代謝・毒性原因(Metabolic / Toxic) | |||
| 低酸素脳症 | 心肺停止後・溺水・窒息後 | 除脳硬直が多い(広範な脳損傷) | 🔴 最高 |
| 低血糖 | インスリン過剰投与・膵島腫瘍 | 除皮質〜除脳(可逆性あり) | 🔴 最高(可逆) |
| 肝性脳症 | 劇症肝炎・肝硬変末期 | 重症例で除脳硬直様の硬直 | 🟠 高 |
| 薬物・毒物中毒 | バルビツール酸・オピオイド・有機リン系農薬 | 除皮質〜除脳(原因除去で改善する場合も) | 🔴 最高 |
| 低体温・高体温(熱中症) | 体温調節機構の破綻 | 重症例で異常姿勢反応あり | 🟠 高 |
💡 代謝性原因は見逃さない ― 可逆性がある!
除脳硬直・除皮質硬直を見たとき、最初に「構造的原因(出血・梗塞)」を疑いがちですが、低血糖・低酸素・薬物中毒などの代謝・毒性原因は速やかに対処すれば可逆的に改善することがあります。緊急血糖測定・血液ガス・電解質・薬物スクリーニングは頭部CTと並行して実施します。
特に「低血糖」は見逃してはならない最優先事項です。血糖値が測定できれば即座に確認し、疑わしければブドウ糖静注を行います(血糖確認より先に投与することも許容される緊急時もある)。
比較表:2つの硬直の全体像
| 比較項目 | 🔴 除脳硬直(Decerebrate) | 🔵 除皮質硬直(Decorticate) |
|---|---|---|
| 別名 | Decerebrate Posturing / 除脳姿勢 | Decorticate Posturing / 除皮質姿勢 |
| 損傷部位 | 中脳(赤核より下方)〜橋上部 | 大脳皮質・白質・内包(脳幹は温存) |
| 遮断される経路 | 皮質脊髄路・赤核脊髄路・皮質網様体路 | 皮質脊髄路(赤核脊髄路は温存) |
| 優位となる経路 | 前庭脊髄路・網様体脊髄路(伸展筋促進) | 赤核脊髄路(上肢屈曲促進)+前庭脊髄路 |
| 上肢の姿勢 | 伸展・内旋(腕が体側に伸びる) | 屈曲・内転(腕が胸に引き付けられる) |
| 下肢の姿勢 | 伸展・底屈・内旋 | 伸展・底屈・内旋(上肢と対照) |
| GCS運動(M) | M2(異常伸展:Abnormal Extension) | M3(異常屈曲:Abnormal Flexion) |
| 意識状態 | 深昏睡〜昏睡 | 様々(意識がある場合も) |
| 呼吸への影響 | 呼吸不規則・停止リスク高(延髄近接) | 比較的安定(脳幹温存) |
| 循環への影響 | 血圧変動・徐脈(Cushing反応)のリスク | 比較的安定 |
| 主な原因 | 橋出血・脳底動脈閉塞・重篤なテント切痕ヘルニア・DAI | 大脳皮質梗塞・出血・外傷・脳腫瘍・脳炎 |
| 予後 | 不良(脳幹機能障害) | 相対的に良好(早期介入で回復可能) |
| ヘルニアとの関係 | テント切痕ヘルニアの進行期を示す | テント切痕ヘルニアの早期〜中期に出現 |
| 緊急度 | 🔴🔴🔴 最高(即時対応必須) | 🔴🔴 高(速やかな医療対応が必要) |
診断手順 ― 急性期の評価フロー
ABC確認(気道・呼吸・循環)
除脳硬直では呼吸停止のリスクが高いため、気道確保・呼吸状態の確認が最優先です。SpO₂・呼吸数・パターン(チェーンストークス呼吸・失調性呼吸)を確認します。血圧・心拍数も同時評価し、Cushing反応(血圧上昇+徐脈)の有無を確認します。
緊急血糖測定・代謝系スクリーニング(並行して実施)
血糖・電解質(Na・K・Ca・Mg)・血液ガス(pH・PaO₂・PaCO₂)・アンモニア・BUN/Cr・薬物スクリーニングを迅速に実施します。低血糖(血糖<60mg/dL)であれば50%ブドウ糖液を静注して反応を確認します。
GCS・神経学的評価(姿勢反応を含む)
GCS(E・V・M)の評価と同時に、痛み刺激(爪床圧迫)に対する姿勢反応を確認し「除脳(M2)か除皮質(M3)か」を判定します。瞳孔(大きさ・対光反射・左右差)・眼球位置(共同偏視・眼球浮動)・眼底(乳頭浮腫)も評価します。
頭部CT(緊急)
出血・浮腫・脳幹圧迫・ヘルニアの証拠・脳室拡大を確認します。造影CTが必要な場合(脳腫瘍・AVM・静脈洞閉塞疑い)も検討します。CT所見が乏しくても臨床像が重篤な場合はMRIへ進みます。
頭部MRI(CTで病変を特定できない・急性期後の評価)
DWI(拡散強調画像)で急性期梗塞・橋出血・DAIを高感度で検出します。脳幹・小脳・白質の評価にはMRIが必須です。MRI不可能な場合(挿管・ペースメーカー)はCTで代替します。
ICP(頭蓋内圧)モニタリングの検討
GCS 8点以下・CTで脳圧亢進所見がある場合はICPモニタリング(脳室ドレーン・脳実質センサー)を検討します。ICP正常値は10〜15mmHg未満。20mmHg超は治療開始の目安、25mmHg超は積極的介入が推奨されます(Neurocritical Care Society guidelines)。
予後に影響する因子
損傷の原因・部位・範囲
橋出血・びまん性軸索損傷(DAI)・低酸素脳症による除脳硬直は予後が特に不良です。一方、代謝性原因(低血糖・薬物中毒)による除脳硬直は原因除去で改善する可能性があります。MRIでの脳幹損傷範囲・DAIの程度が予後予測の重要な指標です。
治療開始までの時間
脳梗塞ではTime is Brain(時間は脳)が原則です。出血性疾患でも早期の脳圧管理・外科的介入が二次脳損傷を最小化します。除皮質硬直の段階で脳圧を制御してヘルニア進行を防ぐことが、除脳硬直への移行を阻止する唯一の方法です。
GCSスコアと姿勢パターンの推移
入院時GCS・運動スコア(M)の推移は転帰予測の強力な指標です。除皮質(M3)→除脳(M2)→無反応(M1)の悪化は脳ヘルニア進行を示す一方、除脳(M2)→除皮質(M3)への改善は脳圧管理の奏効を示すポジティブなサインです。経時的な記録と変化の把握が治療判断を支えます。
年齢・合併症・リハビリへのアクセス
若年者・健康状態良好・早期のリハビリアクセスは機能回復の可能性を高めます。一方、高齢・糖尿病・心疾患・抗凝固薬内服などの合併症は予後を悪化させます。ただし年齢のみで予後を断定することは避け、個別の神経学的状態と治療反応に基づいて判断します。
⚠️ 予後は「単一の指標」では決まらない
除脳硬直=必ず致死的というわけではありません。原因疾患・治療の質・全身管理・リハビリの充実度によって転帰は大きく変わります。早期の段階で「回復の見込みなし」と断定することは慎重に。神経集中治療の進歩とリハビリテーション医学の発展によって、以前は予後不良とされた症例でも良好な転帰が得られるケースが報告されています。
急性期治療 ― 何をどの順番で行うか
💊 急性期治療の目標と優先順位
① 気道確保・呼吸管理(最優先):除脳硬直では呼吸停止リスクが高く気管挿管・人工呼吸器管理が必要なことが多い。
② 脳圧(ICP)の正常化:ICP <20mmHgを目標に薬物療法・体位管理・外科的治療を組み合わせる。
③ 原因疾患への直接介入:外科的治療・血栓溶解療法・感染治療など。
④ 二次脳損傷の予防:低酸素・高体温・低血糖・痙攣・電解質異常を厳格に管理する。
⑤ 筋緊張・合併症管理:脳圧管理が安定した後に薬物・リハビリによる筋緊張管理を開始。
🫁 呼吸・気道管理
- GCS 8点以下→気管挿管を強く考慮
- 人工呼吸器管理(PaCO₂目標35〜40mmHg)
- 過換気(PaCO₂ 30〜35mmHg)は一時的ICP低下に有効だが慢性使用は禁忌
- SpO₂ ≥94%を維持
🧪 脳圧管理
- 頭部30〜45度挙上(頸静脈還流を促進)
- マンニトール 0.25〜1g/kg静注(浸透圧療法)
- 高張食塩水(3%〜23.4%):マンニトール代替・補完
- 減圧開頭術(malignant MCA infarction・重篤な脳浮腫)
🔪 外科的介入
- 血腫除去手術(急性硬膜外・硬膜下血腫)
- 脳内血腫ドレナージ(視床・被殻・小脳出血)
- VPシャント術(閉塞性水頭症)
- 腫瘍切除(増大する脳腫瘍)
💉 薬物療法
- 抗痙攣薬(フェニトイン・レベチラセタム)
- 鎮静薬(プロポフォール・ミダゾラム)でICP・苦痛管理
- 抗菌薬・抗ウイルス薬(感染性脳炎)
- 筋弛緩薬(バクロフェン・チザニジン:急性期後)
🌡️ 二次脳損傷予防の4大ターゲット
① 体温管理:発熱(体温>37.5℃)は脳代謝需要を増大させ二次損傷を加速します。解熱薬・冷却ブランケットで正常体温を維持します。低体温療法(33〜36℃)は心肺停止後蘇生に適応があります。
② 血糖管理:高血糖(>180mg/dL)も低血糖も脳に有害です。インスリン療法で140〜180mg/dLを目標に管理します。
③ 痙攣管理:非けいれん性てんかん重積(NCSE)は意識障害を悪化させますが外見上はわかりにくい。GCS低下が説明できない場合はEEGモニタリングを考慮します。
④ 電解質管理:Na異常(低Na血症・高Na血症)・Mg低下・Ca異常は神経機能に直接影響します。脳ナトリウム塩消耗(CSW)・抗利尿ホルモン不適切分泌症候群(SIADH)に注意します。
ボツリヌス注射(BoNT)のエビデンスと実際
ボツリヌス毒素(Botulinum Neurotoxin:BoNT)は、神経筋接合部においてSNAREタンパク質(シナプトブレビン等)を切断することでアセチルコリンの放出を阻害し、筋収縮を局所的に抑制します。除脳硬直・除皮質硬直に伴う痙縮・筋緊張亢進の慢性管理として急性期後に用いられます。
筋緊張の緩和と可動域改善
上肢屈曲パターン(肘・手首・指の屈筋)や下肢伸展パターン(腓腹筋・ヒラメ筋・大腿四頭筋)へのBoNT注射は、筋緊張を局所的に低下させ関節可動域を改善します。効果発現は注射後2〜4週間で、持続期間は3〜6ヶ月です。
介護負担の軽減・衛生管理の改善
手指が強く屈曲して閉じたままの状態では清潔管理(手のひらの洗浄)や爪切りが困難です。手指・手首屈筋群へのBoNT注射によって指が開きやすくなり、介護負担が軽減されます。また尖足(足関節底屈拘縮)へのBoNT注射は装具装着・移乗動作の補助になります。
リハビリ効果の増強(BoNT+リハビリの組み合わせ)
BoNT注射単独よりも、注射後早期(1〜4週以内)に集中的なリハビリ(ストレッチング・スプリント・電気刺激・課題指向型訓練)を組み合わせることで、単独療法より優れた機能改善が得られることがシステマティックレビュー(Demetrios et al. 2013)で示されています。BoNTは「筋緊張の窓を開ける」ための道具であり、リハビリで「その窓を活用する」発想が重要です。
専門家向け:BoNTの主要注射ターゲット筋と用量の考え方
除皮質硬直の上肢屈曲パターンへの主要ターゲット:
① 肘屈曲:上腕二頭筋(75〜200U)・腕橈骨筋(50〜100U)・上腕筋(50〜100U)
② 手関節屈曲:橈側手根屈筋(50〜100U)・尺側手根屈筋(50〜100U)
③ 指屈曲:浅指屈筋(50〜100U)・深指屈筋(25〜75U)
④ 前腕回内:円回内筋(50〜100U)
下肢伸展・尖足パターンへの主要ターゲット:
① 尖足(足関節底屈):腓腹筋内側頭(75〜150U)・外側頭(75〜150U)・ヒラメ筋(75〜150U)
② 内反尖足:後脛骨筋(50〜100U)
③ 膝伸展拘縮:大腿直筋(100〜200U)
用量はonabotulinum toxin A(ボトックス®)換算。施設・製品によりスケールが異なるため添付文書・専門家の指示に従うこと。超音波ガイド下での注射は精度と安全性を高めます。
日本でのBoNT痙縮適応(2024年現在):上肢痙縮・下肢痙縮(成人)に保険適応あり(ボトックス®・ゼオマイン®等)。1回の総投与量上限あり(製品により異なる)。12週以上の間隔を空けて反復投与。
⚠️ BoNT注射の禁忌・注意事項
絶対禁忌:重症筋無力症・ランバート・イートン症候群などの神経筋疾患|注射部位の感染|ボツリヌス毒素への過敏症。
相対禁忌・慎重投与:アミノグリコシド系抗菌薬との併用(筋弛緩作用増強)|妊娠・授乳中|凝固異常・抗凝固薬使用中(出血リスク)。
エビデンスの限界:除脳硬直・除皮質硬直に特化した大規模RCTは限られており、現時点では痙縮管理の一般的なエビデンスを外挿して適用しています。個々の症例の状態・目標・リスクに応じた医師の判断が必要です。
ROM訓練とリハビリテーション
🏋️ なぜ急性期からROM訓練が必要か
高度な筋緊張が持続すると「関節拘縮→褥瘡→DVT(深部静脈血栓症)→廃用症候群」という悪循環が急速に進行します。一旦形成された拘縮は治療が極めて困難であり、後の機能回復の大きな障壁になります。ROM訓練・ポジショニング・スプリントは「今できることが最大の予防」です。
拘縮予防のROM訓練 ― 速度・方向・頻度の原則
痙縮は速度依存性の筋緊張亢進です。「速く動かすとストレッチ反射が誘発されて筋緊張が増悪する」ため、ゆっくり・滑らかに・一定のテンポで関節を動かすことが最も重要です。
| 部位 | 優先方向(硬直の逆方向) | 目標ROM | 頻度目安 |
|---|---|---|---|
| 足関節(除脳・除皮質共通) | 底屈拘縮予防→背屈方向 | 背屈0〜10度 | 1日2〜3回、各10〜15回 |
| 肘関節(除皮質:屈曲拘縮) | 屈曲拘縮予防→伸展方向 | 伸展0度 | 1日2〜3回、各10〜15回 |
| 手関節・手指(除皮質:屈曲) | 屈曲拘縮予防→伸展方向 | 手関節伸展30度・指伸展 | 1日2〜3回、各10〜15回 |
| 肩関節(共通) | 内旋・内転拘縮予防→外旋・外転 | 外旋・外転45度以上 | 1日2〜3回、各10〜15回 |
| 股関節・膝関節(共通) | 伸展拘縮予防→屈曲方向(※除脳では内旋にも注意) | 屈曲90度 | 1日2〜3回、各10〜15回 |
※ROM量は患者の状態・疼痛・血圧変動を確認しながら進める。いずれも担当PTの指示に従うこと。
ポジショニング ― 24時間の管理が拘縮を決める
ROM訓練は1日30分〜1時間程度に過ぎません。残りの23時間、患者はベッドで過ごします。ポジショニングこそが拘縮予防の主役です。
除脳硬直のポジショニング
全身の伸展筋が優位なため、体幹・股関節・膝関節を軽度屈曲位に保つクッショニングが重要。足関節は背屈スプリント(足底板)で尖足を予防。肩関節は外旋位を維持。2時間ごとの体位変換で褥瘡を予防。
除皮質硬直のポジショニング
上肢屈曲が強いため、肘・手首・手指を伸展位に保つスプリントを使用(RICMOSスプリント・手関節背屈スプリント等)。前腕回外位も意識。下肢は除脳と同様に尖足予防が重要。患側の肩を後方に引かない姿勢で亜脱臼を予防。
早期離床と感覚刺激 ― 意識回復を促す環境づくり
バイタルが安定した段階から、段階的な離床(ヘッドアップ→座位→立位)を進めます。重力負荷と感覚入力は神経可塑性を促進し、意識回復・覚醒レベルの向上に寄与する可能性があります。家族による声かけ・音楽・触覚刺激(慣れ親しんだ刺激)も感覚環境の充実に役立ちます。
注意:意識障害が深い段階(GCS 3〜5)での積極的離床は血圧変動・ICP上昇のリスクがあるため、主治医・集中治療医と連携して実施します。
嚥下・コミュニケーション管理(ST領域)
大脳皮質・白質損傷(除皮質硬直)では皮質延髄路の障害により偽性球麻痺(仮性球麻痺)を生じることがあります。嚥下障害は誤嚥性肺炎のリスクを著しく高めます。早期の嚥下機能評価(反復唾液嚥下テスト・改訂水飲みテスト・嚥下造影・内視鏡)と、必要に応じた経管栄養(経鼻胃管・PEG)の導入を検討します。言語・認知機能の回復についても段階的な評価と訓練を開始します。
多職種チームの役割分担
除脳硬直・除皮質硬直の患者の管理は、単一の専門職では完結しません。多職種チーム(Multidisciplinary Team:MDT)が連携して包括的に介入することが回復を最大化します。
- ROM訓練・ストレッチング
- 段階的離床・立位・歩行訓練
- 下肢スプリント・装具管理
- 呼吸理学療法
- DVT予防(下肢運動・弾性ストッキング)
- 上肢ROM・スプリント製作・管理
- ADL評価・訓練(食事・更衣等)
- 認知機能評価・訓練
- 感覚刺激・環境調整
- BoNT後の上肢機能訓練
- 嚥下機能評価・訓練
- 誤嚥性肺炎の予防管理
- 言語・コミュニケーション訓練
- 認知・高次脳機能評価
- 代替コミュニケーション手段導入
- GCS・姿勢反応の継続モニタリング
- ポジショニングの24時間管理
- 体位変換・褥瘡予防
- バイタル・ICP・神経学的変化の報告
- 患者・家族への教育・支援
- 診断・治療方針の決定
- ICP管理・薬物療法
- 外科的介入の判断
- BoNT処方・神経学的評価
- 予後説明・家族とのコミュニケーション
- 退院先の調整・相談
- 介護保険申請・福祉制度の案内
- 家族の心理的・経済的支援
- 回復期病院・施設との連携
- 患者・家族の意思決定支援
📋 MDTカンファレンスで共有すべき情報
毎日:GCS(E・V・M別)・姿勢反応(M2/M3・左右差)・バイタル・ICP・排泄・褥瘡・栄養状態。
週1回:ROM計測値(各関節の可動域変化)・筋緊張評価(Modified Ashworth Scale:MAS)・嚥下機能・意識回復の徴候・家族の心理状態・退院先の検討。
必要時:姿勢パターンの変化(除皮質→除脳への移行)・新たな合併症(痙攣・感染・DVT)・BoNT注射のタイミング検討。
よくある質問(FAQ)
「徐脳硬直」と「除脳硬直」はどちらが正しいですか?
「徐(ジョ)」はゆっくり・徐々にという意味ですが、「除脳(じょのう)」の「除」は「取り除く・除外する」という意味です。脳幹の一部の機能が「除かれた(失われた)」状態を指します。カルテ・申し送り・教科書いずれも「除脳硬直」「除皮質硬直」が正式表記ですので、「徐脳硬直」と書かないよう注意してください。
除脳硬直と除皮質硬直を見分ける一番わかりやすい方法は?
上肢が屈曲(肘が曲がって胸に向かってくる)=除皮質硬直(M3)
上肢が伸展(肘が伸びて体側に沿ってまっすぐ伸びる)=除脳硬直(M2)
下肢はどちらも伸展していることが多いため鑑別には使いにくいです。痛み刺激(爪床圧迫)を加えたときの上肢の反応を観察するのが最も確実です。記憶術として:「C for Decorticate(Curl=曲がる)・D for Decerebrate(Down=四肢が下に伸びる)」と覚える方法もよく使われます。
除皮質硬直の患者に声かけは意味がありますか?
意識障害の患者でも聴覚経路は比較的保たれていることがあります。「聞こえているかもしれない」という前提でケアを行うことが、倫理的にも神経科学的にも推奨されます。
家族の声は馴染みのある刺激として覚醒レベルの向上に有益である可能性があります。また家族にとっても「何かできることがある」という感覚は心理的に非常に重要です。静かな環境よりも、適度な感覚刺激(声かけ・音楽・触覚)のある環境のほうが意識回復を助ける可能性があるとされています(Sensory Stimulation Program)。
ただし大きな声・急激な刺激はICPを上昇させることがあるため、穏やかな声で話しかけることが基本です。
除脳硬直から回復した例はありますか?
回復した例が多いカテゴリー:
① 可逆性の代謝性原因(低血糖・薬物中毒・肝性脳症・低体温)→ 原因が解消されれば改善する場合がある
② 早期に適切な脳圧管理ができた場合(外科的血腫除去・減圧術など)→ ヘルニアが解除されれば除脳硬直が除皮質硬直へ改善することがある
③ 若年者・健康状態良好→ 神経可塑性が高く、予想以上の回復を示すことがある
一方、広範な脳幹損傷・低酸素脳症・重篤なDAIでは回復が困難なことが多いです。担当医による個別の予後評価と、継続的な神経学的評価が大切です。「まだわからない段階」で予後を断定することは避けてください。
痙縮(spasticity)と硬直(rigidity)は同じですか?違いを教えてください。
痙縮(Spasticity):速度依存性の筋緊張亢進。ゆっくり動かすと抵抗が少なく、速く動かすと抵抗が著しく増す(速度依存性)。上位運動ニューロン(UMN)損傷後に生じる。「折りたたみナイフ現象(clasp-knife phenomenon)」が特徴的。
硬直(Rigidity):速度非依存性の筋緊張亢進。ゆっくり動かしても速く動かしても同様の抵抗がある。「歯車様硬直(cogwheel rigidity)」や「鉛管様硬直(leadpipe rigidity)」が典型的。主にパーキンソン病などの基底核疾患で見られる。
除脳硬直・除皮質硬直の実際:名称に「硬直」とついていますが、臨床的には痙縮と硬直の両方の要素を含む複合的な筋緊張亢進状態です。ROM訓練で「ゆっくり動かす」ことを推奨するのは、速度依存性の痙縮成分に対処するためです。
家族として日々のケアで最も重要なことは何ですか?
変化の観察:毎日接している家族だからこそ気づける変化があります。「昨日より目を開ける時間が増えた」「痛み刺激への反応が変わった気がする」「腕の位置が変わってきた」など、些細に思える変化も遠慮せずに担当ナースや医師に伝えてください。
できるケアの参加:看護師・療法士の指導のもとで、声かけ・ポジショニングの補助・ゆっくりとした手足のマッサージ(ROM補助)に参加することができます。「何もできない」ではなく、あなたの存在と声かけが患者さんへの最大のケアです。
ご自身のケア:長期介護は家族に深刻な心理的・身体的・経済的負担をもたらします。医療ソーシャルワーカーへの相談・介護保険の申請・家族会への参加・かかりつけ医への受診を積極的に行ってください。介護者が倒れることは患者さんにとっても最悪の結果です。
退院後のリハビリは STROKE LABへ
STROKE LABでは、除脳硬直・除皮質硬直後の拘縮予防・痙縮管理・機能回復に精通した脳神経リハビリのスペシャリストが、患者一人ひとりの神経学的状態・ライフゴールに合わせたプログラムを設計・実施します。
ICUで「除皮質硬直・GCS M3」と言われたとき、家族は何もわからず恐怖でした。退院後にSTROKE LABで「この姿勢は脳のどこが障害されているから出てくる、だからこの訓練が意味を持つ」と丁寧に説明してもらい、ようやくリハビリに向き合えました。3ヶ月後に上肢が少し動くようになったとき、担当OTさんが「スプリントで肘をずっと伸ばし続けてきた成果です」と言ってくれて、地道なケアの意味を実感しました。
50代男性・大脳半球出血後の家族
上肢の屈曲拘縮が強くなっていたところでBoNT注射を受け、その直後からSTROKE LABでの集中的なOT・PT訓練を開始しました。「注射が効いている間に最大限リハビリで引き出す」という方針が明確で、毎回の関節可動域計測で改善が数字で見えることが大きなモチベーションになっています。
60代女性・外傷性脳損傷後(除皮質硬直)
拘縮になる前に。硬直を「今より良く」するために、
専門家と一緒に動き出しましょう。
ROM訓練・BoNT後リハビリ・姿勢管理・嚥下ケアなど、急性期後の一貫したプログラムをSTROKE LABでご相談ください。
参考文献
- Sherrington CS. Decerebrate rigidity, and reflex coordination of movements. J Physiol. 1898;22(4):319-332.
- Posner JB, Saper CB, Schiff ND, Plum F. Plum and Posner’s Diagnosis of Stupor and Coma. 4th ed. Oxford University Press; 2007.
- Teasdale G, Jennett B. Assessment of coma and impaired consciousness: a practical scale. Lancet. 1974;2(7872):81-84.
- Vanhaesebrouck AE, Roberts DJ. Decerebrate and decorticate posturing. StatPearls. NCBI Bookshelf. Updated 2024. NBK559135
- Edlow BL, Rabinstein A, Hirsch KG, et al. Coma and disorders of consciousness. Neurology. 2021;97(18):S183-S195.
- Wijdicks EFM. The clinical practice of critical care neurology. 3rd ed. Oxford University Press; 2016.
- Wissel J, Ward AB, Erztgaard P, et al. European consensus table on the use of botulinum toxin type A in adult spasticity. J Rehabil Med. 2009;41(1):13-25.
- Francisco GE, McGuire JR. Poststroke spasticity management. Stroke. 2012;43(11):3132-3136.
- Demetrios M, Khan F, Turner-Stokes L, et al. Multidisciplinary rehabilitation following botulinum toxin and other focal intramuscular treatment for post-stroke spasticity. Cochrane Database Syst Rev. 2013;(6):CD009689.
- Bhakta BB. Management of spasticity in stroke. Br Med Bull. 2000;56(2):476-485.
- Needham DM. Mobilizing patients in the intensive care unit: improving neuromuscular weakness and physical function. JAMA. 2008;300(14):1685-1690.
- Cleveland Clinic. Best exercises to reduce spasticity. clevelandclinic.org
- Physiopedia. Rigidity. physio-pedia.com
- Neurolutions. The complete guide to decorticate and decerebrate posturing after stroke. neurolutions.com
- Carney N, Totten AM, O’Reilly C, et al. Guidelines for the management of severe traumatic brain injury. 4th ed. Neurosurgery. 2017;80(1):6-15.

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)














