【2026年最新】治らない坐骨神経痛は「梨状筋症候群」かも?原因の見分け方と改善リハビリ
臨床現場で「坐骨神経痛」と診断されたものの、腰椎には明確な原因が見当たらない——そのような患者の背後に潜む代表的な疾患が梨状筋症候群(Piriformis Syndrome: PS)です。本記事では解剖学的基礎から疫学・臨床症状・評価法・治療まで、エビデンスに基づいて体系的に解説します。患者さんご本人にも、担当療法士・医師にも実際の臨床で役立つ内容を目指しています。
梨状筋症候群(Piriformis Syndrome: PS)は、梨状筋の異常によって坐骨神経が圧迫・刺激され、殿部から下肢にかけての疼痛・しびれが生じる筋骨格系疾患です。「脊髄外性坐骨神経痛」「深臀部症候群」とも呼ばれ、坐骨神経痛全体の6〜8%を占めるとされます(Boyajian-O’Neill et al. 2008)。男女比は女性:男性=6:1と女性に多く、大腿四頭筋の角度差(Q角)が関係しています。確立されたゴールドスタンダードの診断基準はなく、複数の臨床評価と他疾患除外の組み合わせによる総合診断が現在の標準です。
殿部・下肢の痛みでお悩みの方はSTROKE LABに無料でご相談ください
梨状筋症候群をはじめとする殿部・坐骨神経痛に対して、個別評価に基づいたリハビリを提供します。
- 正式名称:Piriformis Syndrome(PS)。同義語:深臀部症候群・脊髄外性坐骨神経炎
- 有病率:坐骨神経痛の6〜8%(Boyajian-O’Neill et al. 2008)。診断基準が統一されておらず実際の頻度は不明確
- 男女比:女性:男性=6:1(Q角の差が関連)
- 原因の分類:一次性(解剖学的異常)15%未満 vs 二次性(外傷・過使用・バイオメカニクス異常)85%以上
- 主症状:殿部痛・坐骨神経領域のしびれ・下肢放散痛。長時間の座位・股関節内旋で増悪
- Beaton & Anson分類:坐骨神経と梨状筋の関係を6型に分類。正常型(全神経が筋下を通過)が多数、変異型は文献によって頻度に差あり
- 特殊テスト:FAIR test・Pace徴候(陽性率46.5%)・Freiberg test・Beatty’s Manoeuvre・SLR test。単独テストでは診断確定不可
- 診断の原則:確立されたゴールドスタンダードなし。複数テスト+画像による他疾患除外が必須
- 治療の柱:①梨状筋ストレッチ ②股関節周囲筋(大殿筋・中殿筋)強化 ③動作パターン修正 ④物理療法(超音波・STM)
- 保存療法の効果:週2〜3回・2〜3ヶ月継続で機能改善が期待できる(Cramp et al. 2007)。ただしRCTは不足しており効果量の信頼区間は広い
- 外科的介入:十分な保存療法後も改善しない重症例に限定。梨状筋腱切離術で短期疼痛緩和の報告あり。長期成績データは限られる
- 注意すべき生活習慣:後ろポケットに財布を入れたまま座る(Wallet neuritis)・長距離ランニングの急激な増量が誘発因子
梨状筋症候群とは ― 定義・疫学
梨状筋症候群(Piriformis Syndrome)は、梨状筋に生じた異常(炎症・痙攣・肥大など)によって坐骨神経が圧迫または刺激され、殿部・大腿後面・下腿にかけての疼痛・しびれ・知覚異常が引き起こされる末梢神経炎です。
腰椎椎間板ヘルニアなど脊椎由来の坐骨神経痛と症状が酷似しているため、しばしば誤診や診断の遅れが生じます。「坐骨神経痛の原因として最も見逃されやすい疾患の一つ」とも位置づけられており、腰椎画像に明確な病変がない坐骨神経痛では積極的に鑑別を検討する必要があります。
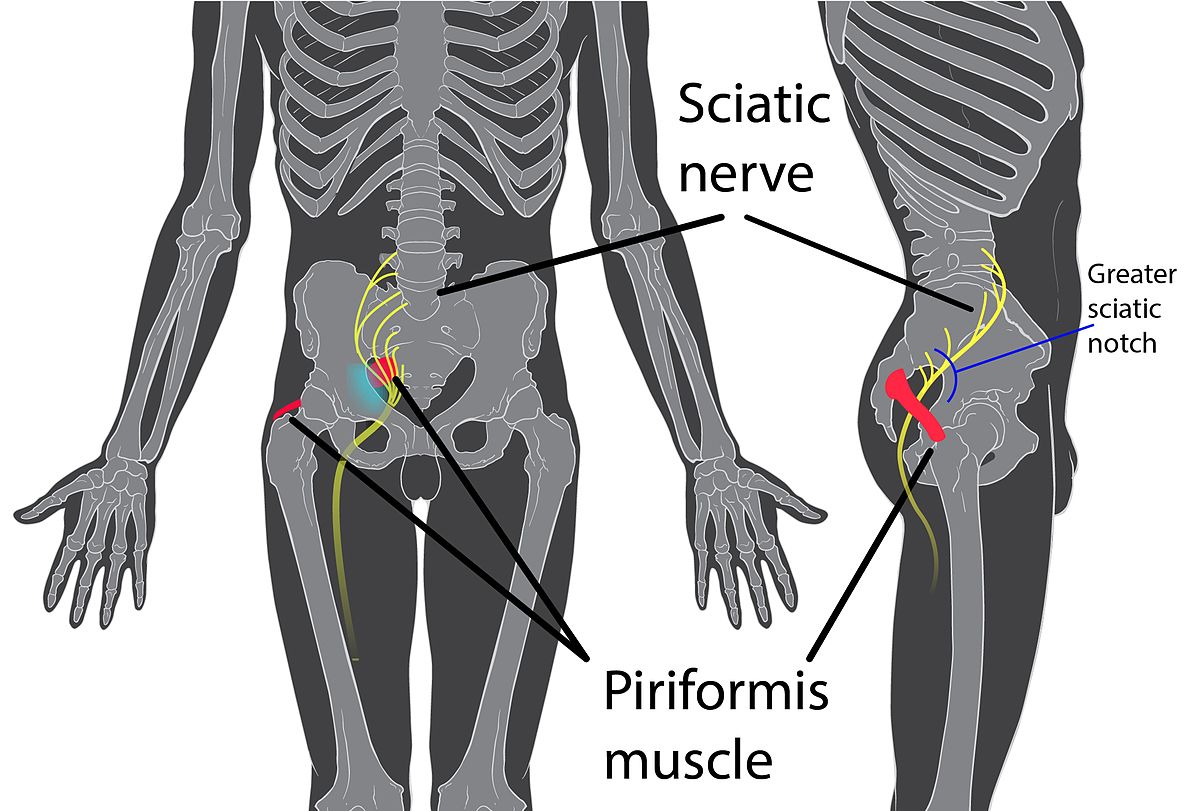
図:梨状筋と坐骨神経の解剖学的関係(Wikipedia より)
📊 梨状筋症候群の疫学的特徴
有病率:坐骨神経痛全体の6〜8%を占めるとされます(Boyajian-O’Neill et al. 2008)。ただし統一された診断基準が存在しないため、報告によって有病率は大きく異なります。一部の研究では坐骨神経痛の17〜40%が梨状筋症候群である可能性を示唆するものもありますが、これは診断基準や研究対象集団の違いを反映しています。
女性に多い理由:女性は骨盤幅が広く大腿四頭筋の筋角(Q角)が大きいため、股関節内転・内旋の力学的ストレスが梨状筋にかかりやすい構造です。ただし、Q角と梨状筋症候群の発症の間に因果関係があることを証明した前向き研究は限られています。
好発する生活様式:ランニング・ジョギング・長時間のデスクワークなど、特定の動作・姿勢を繰り返す人に好発します。在宅勤務の増加と長時間座位の関連を示す後ろ向き観察報告があります(ただし梨状筋症候群との直接的因果関係を示す無作為化試験はありません)。
臨床的に重要な解剖学的知識
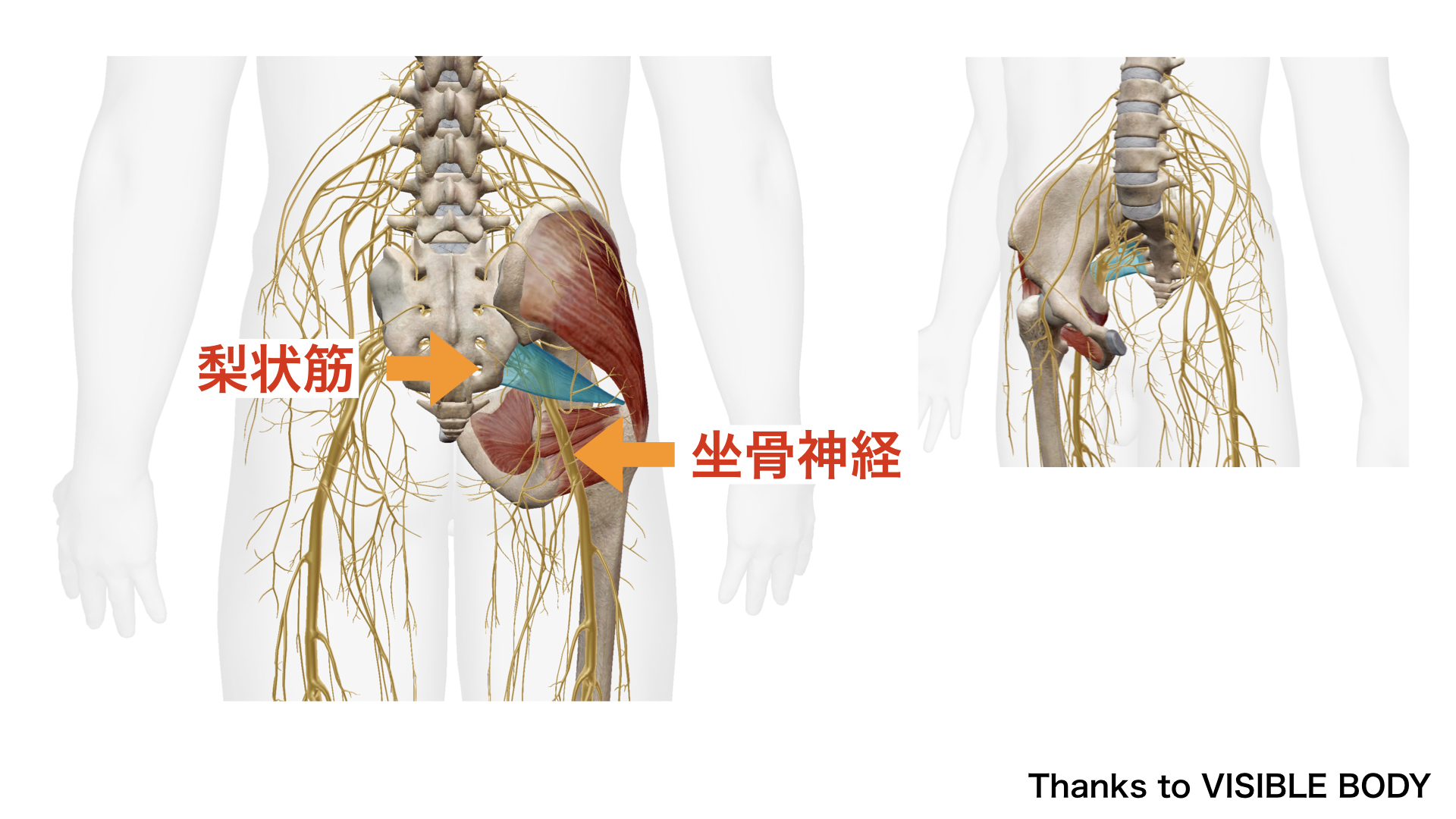
図:梨状筋の解剖(VISIBLE BODY より)
梨状筋の起始・停止・作用
| 項目 | 詳細 |
|---|---|
| 起始 | 前仙骨孔(S2〜S4付近)、仙腸関節前面、前仙腸靭帯、仙結節靭帯 |
| 停止 | 大坐骨孔を通り、大腿骨大転子上部(内側面) |
| 作用 | 股関節の外旋(主)・外転・部分的伸展。股関節屈曲角度によって作用が変化する(後述) |
| 神経支配 | 仙骨神経叢の分枝(L5・S1・S2由来)。報告によってL4〜S2と幅がある |
⚠️ 梨状筋の「作用の逆転」― 股関節屈曲角度による変化
梨状筋は股関節の屈曲角度によって機能的役割が変化します。股関節が比較的伸展位(約0〜60度屈曲)では外旋筋として機能しますが、股関節が深い屈曲位(約90度以上)では、骨盤・大腿骨の幾何学的関係が変わり、むしろ内旋作用が生じうると説明されています(Delp et al. 1999)。この作用の変化は梨状筋への力学的ストレスの方向を変えるため、座位での症状増悪の一因として説明されることがあります。ただし「荷重位か非荷重位か」ではなく「股関節の屈曲角度」が主要な決定因子である点に注意が必要です。
梨状筋と坐骨神経の解剖学的バリエーション(Beaton & Anson 分類)
坐骨神経は通常、梨状筋の下方(筋腹の下)を通って骨盤から出ますが、解剖学的バリエーションが複数あることが知られています。Beaton & Anson(1938)はこれを6型に分類しました。各型の頻度については研究によって大きな差があり、以下の数値はあくまで代表的な推定値です。
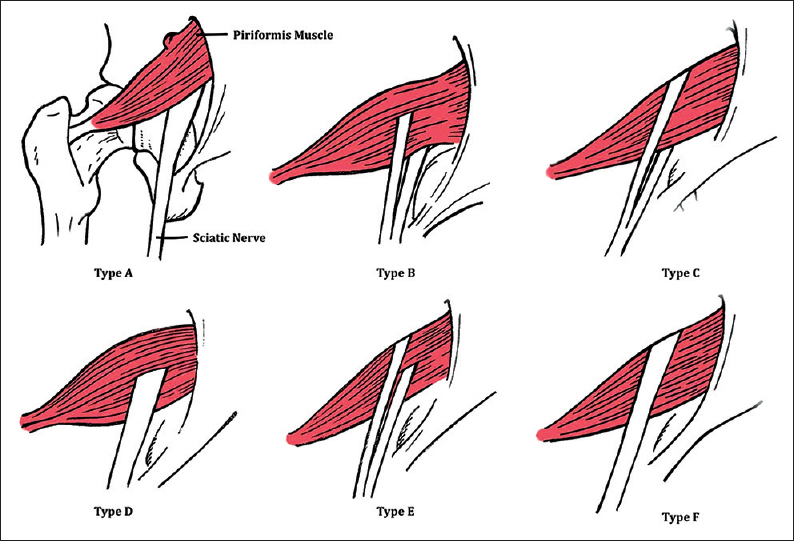
図:坐骨神経と梨状筋の6型分類(larsonsportsortho.com より)
| 型 | 坐骨神経の走行パターン | 頻度(文献による推定) | 臨床的意義 |
|---|---|---|---|
| Type A(正常型) | 坐骨神経全体が梨状筋の下を通る | 約85〜90%(最多) | 基準型。解剖学的変異なし |
| Type B | 坐骨神経が腓骨神経と脛骨神経に分岐し、腓骨神経成分が梨状筋を貫通または上方を走行 | 約7〜15%(報告により差大) | 最多の変異型。筋収縮時に腓骨神経成分への圧迫リスク |
| Type C〜F | 神経全体が貫通・上方走行、または両方に分岐するパターンなど | 各型とも1〜3%以下(まれ) | 理論的圧迫リスク。症状との直接因果関係は不明確 |
📌 解剖学的変異と症状発現の関係について
「梨状筋・坐骨神経の解剖学的変異が梨状筋症候群の原因である」という直接的エビデンスは現時点では乏しいとされています(Boyajian-O’Neill et al. 2008)。変異型の人すべてが症状を呈するわけではなく、正常型でも梨状筋症候群は発症します。変異の存在は「症状発現のリスク因子の一つになりうる」程度の理解が適切です。
疫学・病理学 ― 一次性 vs 二次性
🔵 一次性梨状筋症候群(15%未満)
梨状筋の分裂・坐骨神経の走行異常など解剖学的原因による。全症例の15%未満を占める(Boyajian-O’Neill et al. 2008)。ただし解剖学的変異と症状発現の因果関係は完全には解明されておらず、「一次性」という分類自体の妥当性には議論もあります。
🔴 二次性梨状筋症候群(85%以上)
微小外傷・炎症・虚血・過使用・バイオメカニクス異常による筋の短縮・痙攣が原因。臨床で遭遇するほぼすべてのケースがこのタイプです。殿部への直接外傷が最多の誘発因子とされています。
二次性梨状筋症候群の発生メカニズム
誘発因子の作用
殿部への直接外傷(転倒・接触スポーツなど)・長距離ランニングの急激な負荷増加・長時間の座位圧迫・腰椎や仙腸関節の機能不全が梨状筋に過剰な力学的ストレスをかけます。後ろポケットに財布を入れたままの座位は梨状筋・坐骨神経への直接圧迫となります(Siddiq 2018)。
梨状筋の炎症・痙攣・短縮
外傷や過使用による軟部組織の炎症・筋痙攣が生じ、梨状筋が過緊張・短縮・肥大します。この変化は急性(数日)から慢性(数ヶ月以上)まで経過します。
坐骨神経の機械的・化学的刺激
肥厚・短縮した梨状筋が坐骨神経を機械的に圧迫するほか、炎症に伴う化学的メディエーター(プロスタグランジン・サイトカインなど)が神経周囲組織を刺激します。股関節内旋・内転位でさらに神経への圧迫が増大します。
神経症状の出現・慢性化
持続的刺激により神経内浮腫・炎症が起こり、殿部〜大腿後面〜下腿〜足側面にかけての放散痛・しびれ・知覚異常が出現します。対処が遅れると筋力低下・殿部萎縮など慢性化した所見へ移行します。
💡 大殿筋・中殿筋弱化と梨状筋への代償的過負荷
大殿筋・中殿筋の弱化があると、歩行や片脚立ちなど荷重動作で股関節の内転・内旋が過剰になります。これを制動しようとする梨状筋に慢性的な遠心性負荷が集中し、過緊張・短縮・炎症を引き起こすと考えられています。これが「股関節周囲筋強化」がリハビリの核となる理論的根拠です。ただしこのメカニズムを直接証明した介入研究はまだ限られており、臨床的推論に基づく側面も含まれています。
特徴・臨床症状
梨状筋症候群の患者は以下の多彩な症状を複合的に訴えます。「坐骨神経痛と言われたが腰には問題ないと言われた」という患者に本症候群を積極的に想起してください。
| 症状カテゴリー | 具体的な症状 | 頻度・特徴 |
|---|---|---|
| 疼痛 | ||
| 殿部痛 | 患側の深い殿部痛。梨状筋走行に一致した圧痛、大坐骨切痕部に点状圧痛 | ほぼ全例 |
| 放散痛 | 大腿後面・下腿近位・足側面への放散。坐骨神経領域に一致 | 多くの症例で認める |
| 腰痛 | 慢性例では持続的腰痛を伴うことがある | 腰椎由来との鑑別が必要 |
| 増悪・軽快因子 | ||
| 増悪する動作・姿勢 | 長時間座位・股関節の内転・内旋・しゃがみ込み・排便時の怒責 | 「座っていると痛い」が典型的主訴 |
| 軽快する動作 | 横臥位・膝を曲げる・一部の患者では歩行で軽快 | 個人差が大きい |
| 神経症状・身体所見 | ||
| しびれ・知覚異常 | 坐骨神経領域のしびれ・灼熱感・冷感 | 慢性例に多い |
| 歩行困難・外旋位歩行 | 患肢を外旋させた歩行(splayfoot)。足を引きずる | 梨状筋短縮による代償的外旋の結果 |
| 筋力低下・萎縮 | 慢性例では患側殿部の萎縮・下肢筋力低下 | 慢性化・重症例 |
⚠️ 「splayfoot(外旋位歩行・安静時外旋)」は重要な観察所見
仰臥位安静時に患肢が自然に外旋位をとる「splayfoot」は梨状筋が収縮・短縮している状態を示す所見です。問診中・ベッドサイド観察時にこの姿勢に気づいたら梨状筋症候群を積極的に疑いましょう。ただしこの所見単独では確診できず、他の評価と組み合わせて判断します。
評価・診断基準・鑑別診断
梨状筋症候群には国際的に合意されたゴールドスタンダードの診断基準が存在しません(Hopayian et al. 2010)。診断は「他の一般的疾患を系統的に除外した上で、複数の臨床所見を統合する」除外診断的アプローチが現在の標準です。
📌 診断基準に関する重要な注意
「梨状筋症候群の診断には以下の5項目すべてが必要」などの診断基準は複数提唱されていますが、それぞれに批判があり統一見解はありません。単一の特殊テスト(FAIRテスト・Pace徴候など)の感度・特異度も研究によって大きく差があります。「このテストが陽性なら梨状筋症候群」という確定的な記述は現時点では不正確です。
鑑別すべき主要疾患
🔍 梨状筋症候群と鑑別すべき疾患(優先度順)
| カテゴリー | 具体的な疾患 | 鑑別のポイント |
|---|---|---|
| ▶ 脊椎・椎間板疾患(最重要鑑別・最初に除外) | ||
| 椎間板疾患 | 腰椎椎間板ヘルニア・椎間板変性症 | 体幹前屈増悪・Valsalva法陽性・皮膚分節に一致した感覚障害・腱反射低下 |
| 脊柱管狭窄 | 腰部脊柱管狭窄症 | 間欠性跛行(歩行で増悪・前傾で軽快)・体幹伸展増悪 |
| 神経根症 | 腰仙骨神経根症・椎弓切除後症候群 | デルマトームに一致した感覚障害・MMT低下・椎傍筋の筋電異常 |
| ▶ 股関節・骨盤疾患 | ||
| 股関節内病変 | 関節唇裂傷・大腿骨臼蓋インピンジメント(FAI) | 鼠径部痛・FADIR/FABER陽性・MRI関節造影 |
| 滑液包炎 | 転子部滑液包炎 | 大転子直上の限局した圧痛・大腿外側痛 |
| 仙腸関節障害 | 仙腸関節症候群・機能不全・炎症性関節炎 | PSIS近傍の圧痛・SIJ provocationテスト群(FABER・Gaenslen・Patrick) |
| ▶ 血管・腫瘍性疾患(緊急性高い・見逃し厳禁) | ||
| 血管病変 | 腸骨静脈血栓症・殿部静脈瘤による神経圧迫 | 患肢の浮腫・発赤・熱感・Homan徴候・超音波検査 |
| 腫瘍性 | 骨盤内悪性腫瘍・神経鞘腫・嚢胞 | 体重減少・夜間痛・全身症状・MRI・腫瘍マーカー |
| 骨折 | 未診断の骨盤骨折・仙骨疲労骨折 | 外傷歴・スポーツ歴・X線/CT・骨スキャン |
| ▶ 内科・婦人科疾患 | ||
| 内科疾患 | 腎臓結石・腎盂炎・虫垂炎・前立腺疾患・骨盤内感染 | 発熱・尿所見・腹部圧痛・血液検査 |
| 婦人科疾患 | 子宮内膜症・卵巣嚢腫・子宮筋腫 | 月経周期との関連・性交痛・経腟超音波 |
| 心因性・機能性 | 線維筋痛症・身体表現性障害・慢性疼痛症候群 | 広範囲の疼痛・心理社会的評価(PHQ-9・PCS) |
評価ツール
画像評価(X線・MRI・CT・超音波)
筋電図・電気生理学的検査
診断的注射(局所麻酔薬・ステロイド・ボツリヌス毒素)
Roland-Morris障害度質問票(RMQ)・機能的評価尺度
特殊テスト ― 実施方法と臨床的解釈
📌 特殊テストの感度・特異度について
梨状筋症候群の特殊テストについては、研究間で感度・特異度の値が大きく異なります。以下に記載する「陽性率」は個別の研究報告値であり、テストの絶対的な診断精度を示すものではありません。複数テストの組み合わせ、問診、画像所見との統合による判断が不可欠です。
方法:側臥位で患側を上に、股関節を屈曲・内転・内旋位にする。坐骨神経領域への放散痛・しびれが陽性。
解釈:梨状筋を最大伸張させ坐骨神経への圧迫を最大化する。感度・特異度は研究によって異なるが、比較的妥当性の高いテストとされる。
筋電図との組み合わせでさらに有用な可能性(Fishman et al. 2002)
方法:座位で股関節を外転・外旋する動作に抵抗を加える。梨状筋走行域への疼痛・脱力が陽性。
解釈:梨状筋の収縮を誘発して症状を再現する能動的テスト。
陽性率46.5%(Kirschner et al. 2009)※この数値は1研究の報告値
方法:背臥位で股関節を受動的に強制内転させる。梨状筋の受動伸張と坐骨神経圧迫を誘発する受動テスト。
解釈:梨状筋の伸張性と神経刺激の再現性を評価する。
陽性率56.2%(Kirschner et al. 2009)※同上
方法:無症状側を下にして側臥位。患側の屈曲した膝を床から持ち上げる能動テスト。梨状筋症候群では深い殿部痛、腰椎疾患では腰・脚の痛みが出現。
解釈:腰椎疾患との症状の質的鑑別に使う。
梨状筋症候群 vs 椎間板疾患の鑑別に特異的とされる
方法:背臥位で膝伸展位のまま下肢を挙上する。60度以下での放散痛・しびれが陽性。
解釈:梨状筋症候群でも陽性になりうるが、腰椎神経根症ほど典型的なパターンは少ない。陰性でも梨状筋症候群を除外できない。
腰椎椎間板ヘルニアとの鑑別に使用(梨状筋症候群単独では弱い証拠)
外転テスト:側臥位で下肢を外転。外旋して落ちる→梨状筋短縮示唆。TFLが先に収縮→TFL短縮示唆。骨盤ひきあがり→腰方形筋の過活動。
Trendelenburg:片脚立ちで骨盤下制→中殿筋弱化。梨状筋症候群での代償的過負荷パターン評価に有用。
代償動作パターン・筋弱化の特定に使用
医学的管理 ― 保存療法から外科的介入まで
保存的治療の第一選択
- NSAIDs(非ステロイド性抗炎症薬):急性期の疼痛・炎症管理に使用。慢性化を避けるため短期間(2〜4週間)が推奨。長期使用は胃腸・腎機能への影響に注意
- 筋弛緩薬:急性期の強い梨状筋痙攣に対して短期使用。眠気・依存性のリスクを考慮して使用期間を限定する
- 神経障害性疼痛薬(プレガバリン・ガバペンチン等):しびれ・灼熱感など神経症状が主体の慢性例に検討。副作用(めまい・傾眠)に注意
- 超音波ガイド下局所注射:局所麻酔薬単独またはステロイドとの併用。診断的・治療的目的を兼ねる。現在は超音波ガイドが標準化されつつある
- ボツリヌス毒素(BoNT-A)注射:梨状筋の過緊張・痙攣に対して超音波または透視ガイド下に注射。保存療法・ステロイド注射に反応しない症例への選択肢として報告されている(Fishman et al. 2004)。効果持続期間は3〜6ヶ月とされる
📌 超音波療法の物理療法的使用について
「超音波(2.0〜2.5 W/cm²、10〜14分間)」という数値は一部の治療プロトコル研究の記述であり、施設・対象によって出力・照射時間は異なります。物理療法としての治療的超音波の梨状筋症候群への効果を検証した高品質なRCTは不足しており、現時点では補助的治療と位置づけることが適切です。実施する場合は施設の物理療法士の判断に従ってください。
適応・術式・術後管理
適応:十分な期間(一般的に3〜6ヶ月以上)の保存療法・注射療法が無効で、症状が日常生活・就労を著しく障害している場合。また膿瘍・腫瘍・血腫・大殿筋静脈瘤による坐骨神経の血管圧迫など、外科的原因が明確な場合。
- 梨状筋腱切離術(腱切り術):緊張した梨状筋腱を切離して坐骨神経への圧迫を解除。複数の症例報告・症例シリーズで即時の疼痛緩和が報告されているが、RCTはない
- 術後管理:松葉杖を使用した部分荷重(約2週間)→ 段階的な全荷重・可動域訓練・筋力強化
⚠️ 長期成績データは限られています。手術を検討する前に、超音波ガイド下ボツリヌス毒素注射など低侵襲の選択肢を十分に試みてください。
療法士による管理・リハビリテーション

STROKE LABの治療現場。個別評価に基づいた介入を実施します。
🎯 STROKE LABのセラピー目標
正常な運動パターンの回復(動作の再教育)/疼痛・知覚異常の改善/日常生活動作の快適な遂行
屋外活動(買い物・旅行・スポーツ)の安全・快適な再開/転倒リスクの軽減(姿勢連鎖セラピー)/適切な自主トレーニングの指導
エビデンスに基づく介入プログラム
📌 リハビリテーションのエビデンスレベルについて
梨状筋症候群に対するリハビリテーション介入を評価した高品質なランダム化比較試験(RCT)は現時点では限られています(Cramp et al. 2007 の系統的レビューも当時の文献の質の限界を指摘しています)。以下で紹介する介入は、臨床経験・専門家コンセンサス・解剖学的根拠・類似疾患への研究知見に基づいており、効果の確実性はエビデンスレベルに応じて解釈する必要があります。
筋緊張の緩和・神経圧迫の軽減
梨状筋ストレッチの前に、ホットパックまたはコールドスプレーで10分間の前処置を行うことが一般的に推奨されています(疼痛軽減と筋弛緩の促進を目的とするが、直接的比較研究は少ない)。
代表的なストレッチはFAIRポジション(側臥位で股関節屈曲・内転・内旋)を使用します。マッスルエナジーテクニック(MET)を組み合わせると、患者が外転方向に5〜7秒間力を入れ(等尺性収縮)、次にセラピストが内旋方向へ誘導するという操作を繰り返し、ストレッチ効果を増強します。症状の強さに応じてセットを3〜7回調整します。
大殿筋・中殿筋・外旋筋群の協調的強化
Tonley et al.(2010)は梨状筋症候群の1症例に対して「股関節伸筋・外転筋・外旋筋の強化と動作パターン修正」を中心とした機能的エクササイズプログラムを実施し、腰痛の完全解決と殿部・大腿部痛の消失を報告しました。この研究は1症例の事例報告であり、集団への一般化には慎重さが必要ですが、「大殿筋弱化→梨状筋の代償的過負荷」という力学的理論と一致した臨床結果として参照されています。
具体的な強化エクササイズ:クラムシェル(中殿筋)・ヒップスラスト(大殿筋)・サイドウォーク(中殿筋・外旋筋群)・シングルレッグスクワット(荷重位での協調的強化)。開始は低負荷・少回数から段階的に増加します。
歩行・スクワット・片脚立ちの再教育
荷重位での股関節内転・内旋の過剰を修正することで梨状筋への力学的負荷を軽減します。鏡・動画撮影によるバイオフィードバック・テーピング・段階的課題設定が有効です。
ランナーでは歩幅の短縮(ケイデンスアップ)・接地パターンの修正が股関節内転を減少させるとする研究があります。スポーツ特異的な動作分析と修正が再発予防に重要です。
坐骨神経の可動性改善・神経張力の解放
坐骨神経に対する神経モビライゼーション(スライダーまたはテンショナー技法)は、神経周囲組織の癒着を緩和し神経の動態的可動性を改善する目的で行います。梨状筋症候群特有の神経モビライゼーション効果を検証した研究は限られていますが、神経根症や末梢神経障害への適用から得られた知見が参照されています。急性症状がある場合は神経刺激を悪化させる可能性があるため、症状の強さを確認しながら慎重に行います。
超音波・軟部組織モビライゼーション・ホットパック・TENS
軟部組織モビライゼーション(STM)では梨状筋・梨状筋隣接筋(深層外旋六筋・ハムストリング上部)の直接的なリリース手技を行います。腰椎・仙腸関節のモビライゼーション(関節可動術)を組み合わせることで骨盤帯全体の機能改善を図ります。物理療法(TENS・干渉波電流・ホットパック)は疼痛管理としての補助的役割を担いますが、単独での効果は低く、運動療法との組み合わせが推奨されます。
治療の進め方と期待される経過
📅 梨状筋症候群のリハビリ段階別アプローチ
| 段階 | 時期の目安 | 主な介入目標 | 具体的介入 |
|---|---|---|---|
| 急性期 | 発症〜2週間 | 疼痛・炎症の管理。神経刺激の軽減 | アイシングまたはホットパック・安静と活動制限・NSAIDs・軽度ストレッチ(痛みのない範囲)・姿勢指導 |
| 亜急性期 | 2〜6週間 | 可動域の回復。筋弛緩。神経モビライゼーション導入 | 梨状筋ストレッチ(MET含む)・STM・神経モビライゼーション開始・低強度の股関節筋力強化開始 |
| 回復期 | 6週〜3ヶ月 | 筋力・協調性の回復。動作パターン修正 | 股関節周囲筋強化(段階的負荷増加)・バランス・固有感覚訓練・歩行・スクワットの再教育 |
| 復帰期 | 3ヶ月以降 | スポーツ・仕事への復帰。再発予防 | 活動特異的トレーニング・RTS(スポーツ復帰)プログラム・自主トレ指導・再発予防教育 |
※週2〜3回の治療継続で2〜3ヶ月での機能改善が期待される(Cramp et al. 2007)。ただし個人差が大きく、上記は一般的な目安です。
患者への生活指導
20分ごとに座位姿勢を変える
長時間の同一姿勢での座位が梨状筋への持続的圧迫・虚血を引き起こします。20〜30分を目安に立ち上がり、軽く歩く・ストレッチをするよう指導します。高さ調整可能な昇降デスクの活用も有効です。
後ろポケットの財布・スマートフォンを取り出す
後ろポケットの物体による座位時の直接圧迫(Wallet neuritis)は梨状筋症候群の誘発・悪化因子です(Siddiq 2018)。財布はクラッチバッグや上着のポケット、スマートフォンは前ポケット等に移すよう指導します。
長距離運転時の定期的な休憩
長時間の自動車運転は座位と振動が重なる梨状筋への刺激です。1〜2時間に1回の停車で車外に出て、梨状筋ストレッチ(FAIR位)と短時間の歩行を行うよう指導します。
毎日のメンテナンスストレッチを継続する
症状が消失した後も、梨状筋ストレッチ・股関節周囲筋の維持的エクササイズを日課として継続することが再発予防の最重要ポイントです。「よくなったらやめる」というパターンが最多の再発原因です。
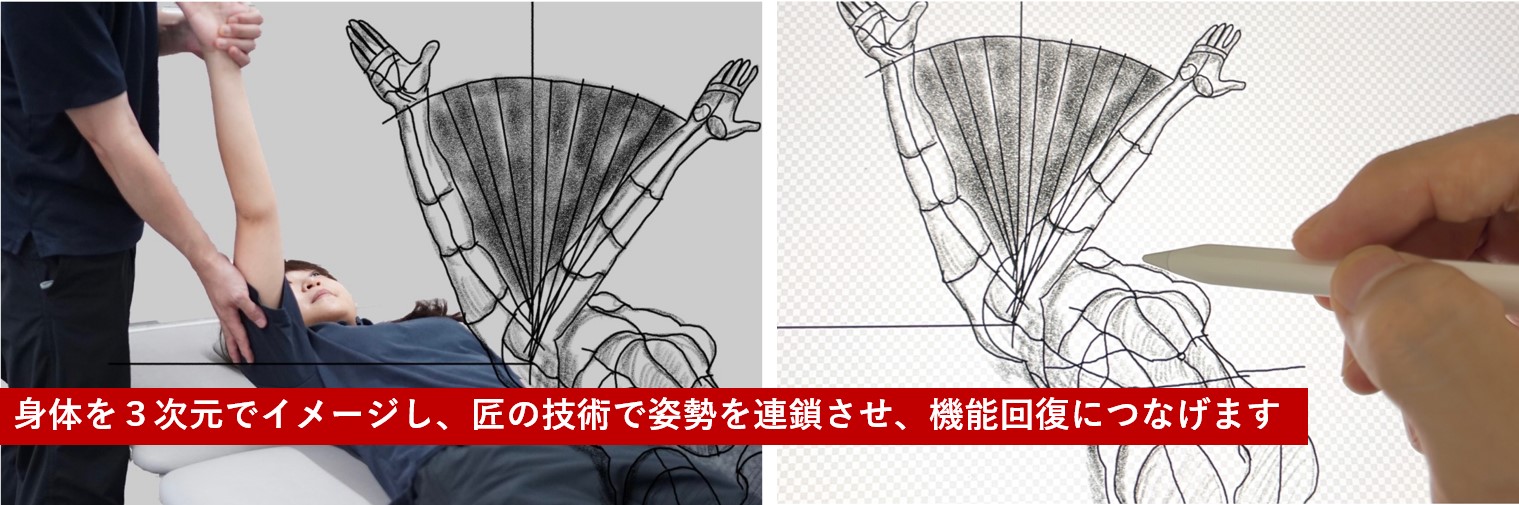
STROKE LABでは「姿勢連鎖セラピー」として全身の機能から治療を設計します。
スポーツ復帰・特殊な患者群
ランナー・アスリートのスポーツ復帰(Return to Sport: RTS)
ランナーや運動選手における梨状筋症候群では、単なる疼痛消失を目標とするのではなく、競技特異的な機能レベルへの段階的復帰(RTS プログラム)が重要です。
| RTSフェーズ | 目標 | 達成基準(進行の判断) |
|---|---|---|
| フェーズ1 ウォーキング |
無痛での歩行再開 | 30分の歩行で疼痛なし・翌日に疼痛悪化なし |
| フェーズ2 軽ジョギング |
低強度ランニングの再開 | VAS 0〜1/10 で10〜15分ジョギング可能 |
| フェーズ3 距離・時間の増加 |
通常練習距離の70%まで | 週10%以内の距離増加。痛み悪化なし |
| フェーズ4 強度の追加 |
インターバル・坂道の再開 | フォーム修正の定着・筋力左右差10%以内 |
| フェーズ5 完全復帰 |
競技への完全参加 | 競技特異動作での疼痛なし・2週間の無症状確認 |
⚠️ ランナーにおける再発予防のポイント
週の走行距離を10%以上急増しない:「10%ルール」は過使用損傷全般の予防原則ですが、梨状筋症候群での直接的エビデンスは限られています。経験的に有効とされる指針として参照してください。
走行フォームの修正:ケイデンスを増やす(歩幅を短くする)・接地位置を体の直下に近づける・股関節内転の過剰を修正するといった動作変容は股関節への負荷分散に有効です(Heiderscheit et al. 2011 などから外挿)。
筋力の継続管理:スポーツ復帰後も中殿筋・大殿筋の維持的強化を継続します。筋力が低下したタイミングでトレーニング量を増加させることが再発リスクを高めます。
特殊な患者群での対応
🤰 妊娠中・産後の梨状筋症候群
妊娠中はリラキシン(弛緩素)の分泌によって骨盤帯靭帯が弛緩し、仙腸関節・骨盤帯の不安定性が増します。梨状筋がこの不安定性を代償するために過緊張に陥ることがあります。産後も骨盤底筋群・股関節周囲筋の弱化が持続するため、梨状筋症候群が継続または悪化するケースがあります。
注意点:薬物療法・注射療法には制限あり。ストレッチ・筋力強化・姿勢指導が主体となります。骨盤帯ベルト(SGBベルト)の使用が不安定性の補助に有効な場合があります。産科・整形外科・理学療法士の連携が重要です。
👴 高齢者の梨状筋症候群
高齢者では加齢による筋萎縮(サルコペニア)・股関節変形性関節症・骨粗鬆症・脊柱管狭窄症との合併が多く、梨状筋症候群の診断をより困難にします。
注意点:骨粗鬆症合併例では骨折リスクを考慮した介入強度の調整が必要。転倒リスク評価(TUG・BBS)を組み合わせて安全に運動プログラムを進めます。また高齢者では悪性腫瘍(骨盤内転移など)による坐骨神経圧迫の鑑別を忘れないことが重要です。
🧠 慢性疼痛・中枢感作が疑われる症例
梨状筋症候群が長期化すると、末梢の組織的問題が改善した後も中枢感作(Central Sensitization)によって疼痛が維持されるケースがあります。この場合は組織への局所介入だけでは不十分で、疼痛教育(Pain Neuroscience Education: PNE)・グレーデッドエクスポージャー(恐怖回避行動の段階的修正)・認知行動療法(CBT)的アプローチの組み合わせが有効です。PHQ-9(うつ評価)・Pain Catastrophizing Scale(PCS)を用いた心理社会的評価を評価の早い段階に組み込むことが推奨されます。
よくある質問(FAQ)
梨状筋症候群と椎間板ヘルニアはどう見分けるのですか?
臨床的な鑑別ポイント:
・腰椎の前屈・体幹動作で症状増悪、Valsalva法で悪化 → 椎間板ヘルニアを示唆
・座位・股関節内旋で症状増悪、腰の動きでは変化しない → 梨状筋症候群を示唆
・椎傍筋を含む筋電異常 → 神経根症(ヘルニア)を示唆
・MRI腰椎で圧迫所見なし → 梨状筋症候群を積極的に疑う
ただし両者は合併することもあります。腰椎疾患が梨状筋の過緊張を引き起こしたり、逆に梨状筋の問題が腰椎の動作パターンに影響したりと、相互に関係している場合があります。総合的な評価が不可欠です。
治療にどのくらいかかりますか?完全に治りますか?
・発症からの期間:急性期(発症後1〜4週間以内)での介入開始が予後を改善します
・誘発因子の除去:長時間座位・過度なランニングなどの原因行動を修正できるかどうか
・股関節周囲筋の筋力:大殿筋・中殿筋が弱いほど回復に時間がかかります
・心理社会的因子:痛みへの恐怖回避(Kinesiophobia)や抑うつが回復を遅延させることがあります
・合併疾患:腰椎疾患・仙腸関節障害など複数の問題が合併している場合は管理が複雑になります
「症状が消えた後も自主トレを継続する」ことが長期的な再発防止に最も重要です。
手術は必要ですか?どんな場合に手術になりますか?
・十分な保存療法(リハビリ・注射療法)を3〜6ヶ月以上続けても症状改善がなく、日常生活・就労が著しく障害されている場合
・腫瘍・膿瘍・血腫・大殿筋静脈瘤など、外科的に対処すべき原因が特定された場合
手術(梨状筋腱切離術)の短期成績は良好ですが、長期成績データは不足しています。手術を検討する前に、超音波ガイド下ボツリヌス毒素注射(効果持続3〜6ヶ月)など低侵襲の選択肢を試みることが推奨されます。
「坐骨神経痛」と言われましたが梨状筋症候群の可能性はありますか?
✅ MRIで腰椎に明確な圧迫所見がない
✅ 座っているときに症状が増悪する(特に長時間座位)
✅ 股関節を内側にひねると症状が悪化する
✅ 殿部の深いところに圧痛がある
✅ 女性でランニングなどの運動習慣がある
✅ 後ろポケットに財布を入れて長時間座る習慣がある
✅ 腰を動かしても症状が変わらない
ただし上記チェックリストは「梨状筋症候群を疑う手がかり」であり、確定診断には専門家による評価が必要です。複数の条件が当てはまるからといって梨状筋症候群と確定できるわけではありません。まずはご相談ください。
妊娠中に梨状筋症候群になりました。どう対処すればよいですか?
安全に実施できる主な対処法:
・梨状筋ストレッチ(四つ這い位・側臥位など、お腹に負担をかけない体位で実施)
・骨盤帯ベルト(SGBベルト)による骨盤安定化
・水中ウォーキング・プレナタルヨガ(産前ヨガ)など低負荷の有酸素運動
・睡眠時の枕の配置(膝の間に枕を挟み股関節内転を防ぐ)
・長時間の同一姿勢を避ける姿勢指導
禁忌・注意事項:仰臥位での長時間の施術(下大静脈圧迫リスク)は避けます。症状が強い場合や神経症状(しびれ・脱力)がある場合は産科医・整形外科医に相談の上でリハビリを進めてください。
梨状筋症候群の再発を防ぐには何をすればよいですか?
① 毎日のメンテナンスストレッチ(梨状筋・ハムストリング・股関節屈筋群)
② 股関節周囲筋の維持的筋力トレーニング(大殿筋・中殿筋・股関節外旋筋群:週2〜3回)
③ 正しい姿勢・動作習慣の継続(20分座位ルール・ランニングフォームの維持・デスク環境の整備)
④ 段階的な運動量増加(10%ルールを意識した練習計画)
⑤ 定期的なフォローアップ(違和感・軽度の症状の段階で早期にセラピストへ相談)
「症状が消えたから終わり」とならないことが最重要です。梨状筋症候群は適切なケアを怠ると再発しやすい疾患です。症状消失後も最低3〜6ヶ月はセルフケアプログラムを継続することをお勧めします。
梨状筋症候群でお悩みだった方の声
「坐骨神経痛」と言われ続けて半年、MRIでも腰椎に異常なしと言われて途方に暮れていたところ、STROKE LABで梨状筋症候群の可能性を指摘してもらいました。股関節の外旋筋が弱くなっていることを丁寧に説明していただき、大殿筋の強化と梨状筋ストレッチを中心に3ヶ月続けたところ、ほぼ痛みがなくなりました。「なぜ痛いのか」がわかったことで治療への意欲も変わりました。
50代女性・デスクワーク中心・梨状筋症候群(発症8ヶ月)
マラソンが趣味で、走るたびに右の殿部から太ももにかけてしびれが走っていました。STROKE LABで歩行・走行フォームを動画で確認してもらい、股関節が内側に倒れすぎていることが原因だとわかりました。フォーム修正と中殿筋強化を4ヶ月続け、今では長距離レースに復帰できています。「なぜそのフォームになっているのか」まで教えてもらえたことで、自分でケアできるようになりました。
40代男性・マラソン愛好家・梨状筋症候群(ランニング誘発性)
産後から右の殿部にずっと痛みがあり、育児中の抱っこ・座位授乳が辛くて困っていました。産科では「産後の体の変化だから様子を見て」と言われていましたが、STROKE LABで梨状筋と骨盤帯の不安定性の問題と教えていただきました。骨盤帯ベルトの使用と骨盤底筋群・股関節周囲筋のリハビリを組み合わせて、2ヶ月ほどで日常生活が楽になりました。
30代女性・産後4ヶ月・梨状筋症候群(産後発症型)
参考文献
- 1) Kirschner JS, Foye PM, Cole JL. Piriformis syndrome, diagnosis and treatment. Muscle Nerve. 2009;40(1):10-18. ※Pace陽性率46.5%・Freiberg56.2%の出典
- 2) Cramp F, Bottrell O, et al. Non-surgical management of piriformis syndrome: A systematic review. Phys Ther Rev. 2007;12:66-72. ※保存療法の系統的レビュー。エビデンスの質の限界も指摘されている
- 3) Boyajian-O’Neill LA, McClain RL, Coleman MK, Thomas PP. Diagnosis and management of piriformis syndrome: an osteopathic approach. J Am Osteopath Assoc. 2008;108(11):657-664. ※有病率6〜8%・一次性15%未満の出典
- 4) Tonley JC, Yun SM, et al. Treatment of an individual with piriformis syndrome focusing on hip muscle strengthening and movement reeducation: a case report. J Orthop Sports Phys Ther. 2010;40(2):103-111. ※1症例の事例報告。集団への一般化には注意が必要
- 5) Siddiq MA. Piriformis Syndrome and Wallet Neuritis: Are They the Same? Cureus. 2018;10(5):e2606.
- 6) Fishman LM, Dombi GW, Michaelsen C, et al. Piriformis syndrome: diagnosis, treatment, and outcome—a 10-year study. Arch Phys Med Rehabil. 2002;83(3):295-301. ※FAIRテスト+筋電図の診断精度研究
- 7) Fishman LM, Konnoth C, Rozner B. Botulinum neurotoxin type B and physical therapy in the treatment of piriformis syndrome: a dose-finding study. Am J Phys Med Rehabil. 2004;83(1):42-50.
- 8) Hopayian K, Song F, Riera R, Sambandan S. The clinical features of the piriformis syndrome: a systematic review. Eur Spine J. 2010;19(12):2095-2109. ※ゴールドスタンダードの診断基準が存在しないことを指摘した系統的レビュー
- 9) Delp SL, Hess WE, Hungerford DS, Jones LC. Variation of rotation moment arms with hip flexion. J Biomech. 1999;32(5):493-501. ※梨状筋の作用の股関節屈曲角度依存性
- 10) Beaton LE, Anson BJ. The relation of the sciatic nerve and of its subdivisions to the piriformis muscle. Anat Rec. 1938;70(1):1-5.
- 11) Heiderscheit BC, Chumanov ES, Michalski MP, et al. Effects of step rate manipulation on joint mechanics during running. Med Sci Sports Exerc. 2011;43(2):296-302.
殿部の深い痛み・下肢のしびれでお悩みではありませんか?
「坐骨神経痛と言われたが原因が分からない」という方こそ、STROKE LABへご相談ください。
経験豊富なスタッフが、適切な評価のもと梨状筋症候群の根本原因にアプローチします。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)