【2026年版】筋シナジー(Motor Modules)とは?脳卒中歩行リハビリへの臨床応用と最新エビデンスを徹底解説
今回は、脳卒中後の歩行リハビリテーションにおいて急速に注目されている筋シナジー(Motor Modules / Muscle Synergies)について、基礎理論から臨床応用・不整地歩行への適応・最新エビデンスまで徹底解説します。「健常者と脳卒中患者の筋シナジーはどう違う?」「なぜ不整地で転倒しやすい?」「誤学習を防ぐためのリハビリのコツは?」「平地から不整地への進め方は?」という臨床現場のリアルな疑問にもすべて答えます。
筋シナジー(Motor Modules)とは、中枢神経系が複数の筋肉を協調的に動員するために使う「運動の基本パターン」のことです。健常者の歩行では 4〜5つの基本シナジー(測定筋群により4モジュール[Clark 2010]/5パターン[Ivanenko 2004]と報告)が時間的に順序立てて発現することでスムーズな歩行が成立します。一方、脳卒中患者ではシナジーが2〜3つに統合(merging)され、運動パターンの多様性と環境適応能力が低下します。本記事では、Clark et al.(2010)・Santuz et al.(2018)・Ivanenko et al.(2004) などの基盤論文を踏まえ、平地歩行と不整地歩行における筋シナジーの変化、そしてこれを活用した具体的リハビリ戦略を、対話形式と臨床ケーススタディで詳しく解説します。
- 定義:中枢神経系が複数の筋を協調動員する「運動の基本単位」。Motor modules / Muscle synergies とも呼ばれる
- 健常者の歩行:下肢8筋程度の計測で4モジュール(Clark 2010)、25筋までを含めると5つの基本時間パターン(Ivanenko 2004)が確認されている
- 脳卒中患者:モジュールが統合(merging)され、平均2.9個まで減少。減少は歩行速度・歩幅・対称性と強く相関(Clark 2010、n=55)
- 不整地歩行での違い:健常者は既存シナジーの時間的ウィンドウを広げることで適応(歩行では遊脚初期+40.5%・遊脚後期+7.7%、走行では荷重受容期+13.6%・推進期+6.0%:Santuz 2018)
- 神経基盤:CPGs(中枢パターン発生器)+上位中枢の階層的制御。脊髄・脳幹・運動野・小脳が相互作用
- 評価指標:EMGによる非負値行列因子分解(NMF)。臨床では過剰共同運動・代償パターンの観察で推定可能
- リハビリ3本柱:①シナジーの再分化(過剰な統合を解く)②時間的調整(適切タイミングでの発現)③環境適応(不整地・二重課題)
- 有効な介入:課題指向型トレーニング・FES・BWSTT・視覚依存抑制訓練・メトロノーム歩行・ロボティクスリハ
- 誤学習の防止:代償動作の過度な許容は誤ったシナジーを強化。「70〜80%成功率」が最適負荷の目安
- 段階的進行:平地 → 速度変化 → 段差昇降 → 不整地 → 二重課題の順で拡張
筋シナジー(Motor Modules)とは ― 神経科学的基礎
ヒトの歩行では、下肢・体幹・上肢を含む30以上の筋肉が精密なタイミングで活動しています。中枢神経系がこれらを個別に制御していたら情報処理が追いつきません。そこで脳・脊髄は「よく使う筋活動パターン」をモジュール化し、必要なときに必要なモジュールを呼び出すことで効率的に動作を生み出している――これが筋シナジー理論です。
🔬 筋シナジーの神経学的基盤
筋シナジーは、脊髄レベルのCPGs(中枢パターン発生器:Central Pattern Generators)を基盤とし、上位中枢(運動野・脳幹・小脳)がその時間的タイミングと強度を調整する階層的制御によって生成されると考えられています。猫・ゼブラフィッシュなどの動物研究では、脊髄を分離した状態でも基本的な歩行パターンが発現することが示されており、ヒトにおいても新生児の原始反射歩行(Dominici et al. 2011)や脊髄損傷後の歩行回復の基盤として機能しています。
数学的には、筋電図(EMG)を非負値行列因子分解(Non-negative Matrix Factorization:NMF)で分析することで、多数の筋活動を少数の「空間的成分(どの筋が一緒に活動するか=motor modules)」と「時間的成分(いつ活動するか=motor primitives)」に分解できます。これが筋シナジーの定量的解析手法です。Rabbi et al.(2020)はNMFが歩行・走行での筋シナジー抽出に最適な手法であることを確認しています。
💡 なぜ筋シナジーが臨床リハビリに重要なのか
① 運動制御の「単位」がわかる:個別の筋力ではなく、「どの協調パターンが崩れているか」を見ることで、より本質的な介入ターゲットが特定できます。
② 予後予測に活用できる:入院時のシナジー数・構造が、退院時歩行能力・歩行速度と相関することが複数研究で示されています。
③ 介入効果の検証指標になる:リハビリ前後のシナジー変化を追うことで、「本当に脳が再学習したのか」「代償で改善しただけか」を区別できます。
④ 誤学習を避けられる:シナジーの視点を持つことで、「歩けた」という結果だけでなく「どう歩いたか」を評価でき、代償パターンの強化を防げます。
⑤ 多職種共通言語になる:医師・PT・OT・STが「筋力」ではなく「シナジー統合度」という共通尺度でコミュニケーションでき、介入計画の整合性が高まります。
健常者の歩行における基本シナジーと時間構造
🔑 健常者の筋シナジー数 ― 「4つ」か「5つ」か?
文献によって健常者の歩行シナジー数は「4つ」とも「5つ」とも報告されます。これは計測筋数と解析手法の違いによるものです:
・Clark et al.(2010):下肢8筋のEMGをNMFで解析 → 4モジュール
・Ivanenko et al.(2004):下肢・体幹12〜25筋を因子分析 → 5つの基本時間パターン
・Cappellini et al.(2006):歩行と走行で共通の5パターンを確認
臨床的には「下肢の主要筋群で見る限り4モジュール、全身を含めると5パターン」と理解して差し支えありません。本記事では臨床応用の便宜上、下肢主体の4モジュールベースで解説します。
🚶 歩行周期と4つの基本モジュール
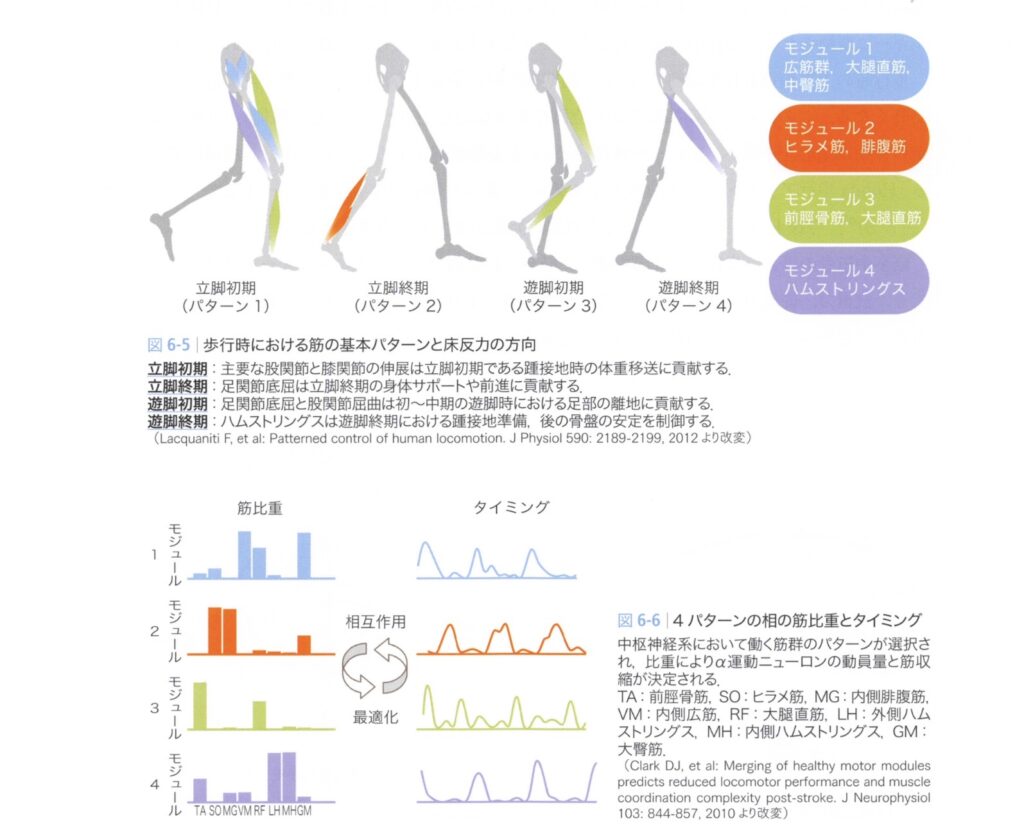
筋シナジー motor modules :stroke lab 脳卒中の動作分析
モジュール1:荷重受容期(Weight Acceptance)
モジュール2:立脚中期支持(Mid-Stance Support)
モジュール3:推進期(Propulsion)
モジュール4:遊脚期(Swing / Leg Advancement)
脳卒中患者における筋シナジーの変化
Clark et al.(2010, J Neurophysiol)は、55名の慢性期片麻痺患者と20名の健常者の歩行を比較し、脳卒中患者の筋シナジー数は健常者に比べて有意に少なく、シナジーの減少は歩行速度・歩幅・歩行効率と強く相関することを示しました。この論文は筋シナジー研究における脳卒中領域の金字塔とされ、以降の研究の基盤となっています。
Clark 2010:「統合(Merging)」のメカニズム
Clark et al.(2010)によれば、脳卒中片麻痺患者では健常者で分離されている複数のモジュールが1つの大きなモジュールとして融合(merging)して表現されます。これは「別々に制御すべき筋群が分離できなくなった状態」であり、臨床的には共同運動パターン(Synergy pattern)として観察されます。Hashiguchi et al.(2019, PLOS ONE)は亜急性期脳卒中患者でもmergingとfractionation(分化)のプロセスが回復過程に関与することを示しています。
健常者 vs 脳卒中患者:歩行位相ごとの筋活動の違い
| 歩行位相 | 主要モジュール | 健常者 | 脳卒中患者(麻痺側) |
|---|---|---|---|
| 初期接地〜荷重応答 | M1(荷重受容) | 前脛骨筋 → 大腿四頭筋 → 中殿筋の順序立った活動 | 前脛骨筋と大腿四頭筋の過剰同時収縮、中殿筋活動の遅延 |
| 立脚中期 | M2(立脚支持) | 下腿三頭筋の遠心性収縮、ハムストリングス協調 | ハムストリングスの活動不足、膝過伸展・反張膝の出現 |
| 立脚終期〜蹴り出し | M3(推進) | 腓腹筋の強い求心性収縮、前方推進力 | 腓腹筋活動の著明低下、推進力の欠如が最大の問題 |
| 遊脚期 | M4(振り出し) | 前脛骨筋・腸腰筋の協調、スムーズな振り出し | 前脛骨筋活動低下、股関節屈曲で代償(Hip-hiking・Circumduction) |
⚠️ 臨床的に最も見落とされやすい「シナジーの融合」パターン
① 伸展共同運動パターン:立脚期に股関節伸展・膝伸展・足関節底屈が同時に起こる。荷重受容期のモジュールと立脚支持期のモジュールが融合している状態。結果として反張膝・尖足が固定化しやすい。
② 屈曲共同運動パターン:遊脚期に股関節屈曲・膝屈曲・足関節背屈が分離して起こらず、全体として一つのパターンとして出現。結果として分回し歩行(Circumduction)やHip-hikingが発生。
③ 過剰な大腿四頭筋活動:立脚全期を通して大腿四頭筋が持続的に活動。これは膝の過伸展と反張膝を招き、中長期的に関節損傷の原因となる。
④ 遊脚期の前脛骨筋 × 大腿直筋の融合:Akbas et al.(2020)が指摘した「Stiff-knee gait(固い膝歩行)」の原因。遊脚期に膝屈曲が不十分なため下肢全体を振り上げる代償が必要になる。
不整地歩行における適応メカニズム
日常生活は平坦な床だけではありません。アスファルト・芝生・砂利道・坂道・段差・屋内カーペット・屋外の不整地など、多様な環境を歩く必要があります。しかし脳卒中患者の多くは「平地では歩けるが外に出られない」という問題を抱えています。その背景には筋シナジーの適応機構の障害があります。
健常者はどう不整地に適応しているのか
🔑 Santuz et al.(2018) の発見 ― シナジーの「時間的ウィンドウの拡大」
Santuz ら(2018, Scientific Reports)は、18名の健常若年者を対象に、平地と不整地(不均等な表面をシミュレートするトレッドミル)での歩行と走行中の筋活動を計測し、以下を明らかにしました:
① 不整地では歩行の基本的なシナジー数(モジュール数)は変わらない(新しいシナジーを動員するのではない)
② 代わりに、既存の各シナジーの時間的活性化ウィンドウ(motor primitives)の幅が広がる
③ 歩行時:遊脚初期で +40.5%(p<0.001)、遊脚後期で +7.7%(p=0.040)の時間的拡大
④ 走行時:荷重受容期で +13.6%(p=0.006)、推進期で +6.0%(p=0.041)の時間的拡大
これは「多少地面が予測外でも対応できるよう、安全マージンを広げる」というロバスト性(robustness)の戦略を反映しています。重要なのは、脳卒中患者ではこの「時間的ウィンドウの拡大」という適応戦略自体が困難であるという点です。
📘 用語の整理:歩行 vs 走行での変化の違い
Santuz 2018のデータでは「歩行時と走行時で、どの位相の時間的ウィンドウが広がるか」が異なります。歩行では遊脚期の、走行では立脚期の適応が顕著でした。これは両者のバイオメカニクスの違い(歩行=両脚支持期あり、走行=両脚支持期なし+飛行期あり)を反映しており、リハビリでは「どちらに近い動作を練習するか」でターゲットする位相が変わることを示唆します。
健常者と脳卒中患者の不整地歩行比較
| 観点 | 適応の要素 | 健常者 | 脳卒中患者 |
|---|---|---|---|
| 感覚統合 | 視覚・前庭・体性感覚 | 3系統の動的統合・切り替え | 視覚依存が強まり、他系統の活用が低下 |
| シナジー調整 | 時間的ウィンドウ拡大 | 活性化時間を +6〜40%延長可能 | ウィンドウ拡大が小さく、反応が遅延 |
| 重心制御 | 前後・左右のバランス | 体幹・骨盤の連動がスムーズ | 体幹剛化、骨盤の動きが乏しい |
| 予測制御 | フィードフォワード | 地面変化の予測的調整 | 予測制御低下、事後反応のみ |
| 歩行速度変化 | 適応的減速 | 必要最小限の減速 | 過度の減速・立ち止まり、歩行リズム崩壊 |
| 転倒リスク | 回復反応 | Step reactionで即座に回復 | Step reaction遅延・小さく、転倒リスク高い |
✅ 健常者の不整地適応戦略
・既存4モジュールを維持しながら各primitivesの時間幅を拡大
・視覚・前庭・体性感覚の3系統を動的に統合
・予測制御(Feedforward)と反応制御(Feedback)を組み合わせ
・体幹・骨盤の微細な揺動でバランス保持
⚠️ 脳卒中患者の困難点
・モジュール数が減少し柔軟な時間調整ができない
・視覚入力に過依存、体性感覚フィードバック低下
・反応制御のみで予測制御が障害
・体幹剛化により上肢・下肢で過剰代償が発生
最新エビデンスまとめ ― 主要論文と臨床的示唆
Clark DJ et al. (2010) “Merging of healthy motor modules predicts reduced locomotor performance and muscle coordination complexity post-stroke”
対象:健常者20名・慢性期片麻痺患者55名
方法:下肢8筋の歩行EMGをNMFで解析
主要結果:健常者は平均4モジュール、脳卒中患者は平均2.9モジュールと有意に少ない。モジュール数が少ないほど歩行速度・歩幅・対称性が悪化。健常者の4モジュールが2〜3モジュールへ統合(merging)するパターンが多く確認された。
臨床的意義:モジュール数が歩行機能の定量的指標となりうる。介入ターゲットは「個別筋の筋力強化」ではなく「モジュール分化の促進」。
Santuz A et al. (2018) “Challenging human locomotion: stability and modular organisation in unsteady conditions”
対象:健常若年成人18名(男性11・女性7、年齢24±3歳)
方法:平地と不整地トレッドミル上の歩行・走行を6カメラモーションキャプチャ+13筋EMGで記録。NMFでシナジー抽出。
主要結果:不整地条件でも基本的シナジー数は維持されたが、motor primitives(時間的活性化パターン)が有意に広がった。歩行:遊脚初期+40.5%、遊脚後期+7.7%|走行:荷重受容期+13.6%、推進期+6.0%。
臨床的意義:「新しい動きを教える」より「既存パターンの時間的精度を高める」ことが適応能力向上の鍵。リハビリでは不整地の質を段階的に上げることで、ロバスト性を高められる可能性。
Ivanenko YP et al. (2004) “Five basic muscle activation patterns account for muscle activity during human locomotion”
対象:健常者6名(26〜42歳)
方法:下肢12〜16筋+体幹、最大25筋のEMGを因子分析
主要結果:歩行速度(1〜5km/h)と体重免荷条件(35〜95%)を変えても、5つの基本時間成分が全筋活動分散の約90%を説明。5成分は速度変化に伴い位相がシフト。
臨床的意義:シナジーは「脳の基本プログラム」として速度・条件変化に頑健。BWSTT(体重免荷歩行)が有効なのはこのシナジー構造を保ったまま歩行練習ができるため。
専門家向け:筋シナジー研究の主要エビデンス総まとめ
① Cappellini G et al. (2006, J Neurophysiol) ― 歩行と走行の違い:歩行と走行で同じ5つの基本パターンが使われるが、1つのパターン(M3推進期)の位相がシフトすることを報告。これは「課題に応じた柔軟な適応」の基本メカニズム。
② Routson RL et al. (2013, Gait Posture) ― 臨床介入:歩行リハビリ(LT:Locomotor Training)により脳卒中患者のモジュール分化が促進され、歩行パフォーマンスと相関することを確認。BWSTTや課題指向型トレーニングの理論的根拠となる研究。
③ Bowden MG et al. (2010, Neurorehabil Neural Repair) ― 臨床相関:Fugl-Meyer Assessment(FMA)とモジュール構造の関連を検討。FMA下肢スコアが高いほどモジュール分化が進んでいることを示し、臨床的指標と神経制御指標の橋渡しを行った。
④ Allen JL et al. (2019, J Neurophysiol) ― 姿勢とのクロスオーバー:脳卒中患者では歩行とバランス(立位保持・外乱応答)でモジュールの一般化が低下することを報告。歩行訓練だけでなくバランス訓練を並行する意義を示唆。
⑤ Cheung VCK et al. (2012, PNAS) ― 脳損傷との関連:運動野損傷患者では既存のシナジーが融合する一方、新たなシナジーが出現することがあることを報告。シナジー変化が脳の病変部位を反映する生理学的マーカーとなる可能性を示唆。
⑥ Van Criekinge T et al. (2020, Disabil Rehabil) ― システマティックレビュー:脳卒中後の下肢筋シナジーを分析した研究をレビュー。「モジュール減少」「merging」は一貫した所見である一方、測定手法の標準化が課題として残ることを指摘。
⑦ Santuz A et al. (2020, iScience) ― 挑戦的環境下の神経力学:さらに複雑な条件(高齢者・障害物越え・異なる地面硬度)でのシナジー適応を分析。高齢者では若年者と比べて時間的ウィンドウがより広い傾向があり、これは安全マージンを確保するための神経適応と解釈される。
⑧ Hashiguchi Y et al. (2019, PLOS ONE) ― 回復過程:亜急性期脳卒中患者でリハビリ介入に伴うシナジーのfractionation(分化)を追跡。時間経過とともにmergingが解けていくプロセスが観察され、神経可塑性の直接的証拠となる。
臨床評価 ― 筋シナジーの見立て方
実臨床では高価なEMG機器がなくても、筋シナジーの状態をある程度推定できます。以下の観察項目を系統的にチェックしましょう。
歩行観察の5つの視点(シナジー評価フレームワーク)
初期接地時の前脛骨筋 × 大腿四頭筋の関係(M1評価)
踵接地時に前脛骨筋がしっかり働いて足が上がっているか、それとも大腿四頭筋と同時に過剰緊張しているかを観察。過剰同時収縮は「M1シナジーの未分化」を示唆します。触診で筋腹を触れば同時収縮の有無は比較的容易に確認できます。
立脚中期の膝の挙動(M2評価)
膝が軽く屈曲位(15〜20°)で体重を支えられているか、過伸展(反張膝)になっているかを確認。反張膝は「M2シナジーのハムストリングス不活性」と「大腿四頭筋の過剰活動」の組み合わせで生じます。側方からの観察または矢状面動画撮影が有効です。
蹴り出しの有無(M3評価)
立脚終期に踵が上がり、明確な蹴り出し動作があるか。脳卒中後に最も障害されやすい項目。「推進力のない引きずり歩行」は典型例です。床反力計があれば前後方向の推進力(麻痺側/非麻痺側比)を数値化できます。
遊脚期の下肢の振り出し方(M4評価)
股関節・膝・足関節がそれぞれ分離して屈曲できているか。分回し歩行(Circumduction)・Hip-hikingは「M4シナジーの未分化」を示します。前額面からの動画撮影で骨盤挙上と下肢側方の弧の軌跡をチェック。
体幹・上肢の代償(全身のシナジー波及)
体幹の側屈・上肢の固定(High-guard position)・肩甲帯の挙上など、下肢の不十分な制御を他部位で代償していないか。これらは「近位のシナジーにも問題が波及している」サインです。上半身の動きが自然かどうかは、下肢シナジーの分化度の良い指標となります。
📊 シナジー状態の簡易評価フォーム(臨床活用向け)
| 評価項目 | 正常(0) | 軽度障害(1) | 中等度(2) | 重度(3) |
|---|---|---|---|---|
| 踵接地(TA×QF分離) | 明確 | やや同時収縮 | 明確な同時収縮 | 足尖接地 |
| 立脚中期膝制御 | 軽度屈曲位 | わずかな過伸展 | 明確な反張膝 | 膝折れ |
| 蹴り出し(M3) | 明確 | 減弱 | わずか | なし |
| 分回しの有無 | なし | わずか | 中等度 | 著明 |
| 上肢High-guard | なし | 軽度 | 明確 | 常時固定 |
各項目0〜3点で採点し、合計が0〜3点:シナジー分化良好|4〜8点:部分的統合あり|9〜15点:顕著な統合・融合パターン。介入前後の比較にも活用できます。本フォームは臨床経験に基づく簡易スクリーニングツールであり、正式な信頼性検証は未実施のため、標準化評価(Fugl-Meyer, SIAS, G.A.I.T.など)と併用することを推奨します。
① Fugl-Meyer Assessment(FMA)下肢:麻痺の総合評価。シナジー分化と相関(Bowden 2010)
② G.A.I.T.(Gait Assessment and Intervention Tool):歩行の観察的評価
③ 10m歩行速度:機能的予後の指標
④ 6分間歩行距離:歩行耐久性・実用的歩行
⑤ Timed Up & Go(TUG):移動機能の総合評価
リハビリ戦略 ― 筋シナジーを活用した具体的アプローチ
3段階の進め方
STEP 1:基礎的なシナジー再分化
体重移動トレーニング ― M1・M2シナジーの基盤作り
進行:両脚支持 → 麻痺側荷重5秒保持 → 片脚立位(非麻痺側支え)→ 開眼片脚立位 → 閉眼片脚立位
FES併用訓練 ― M3・M4シナジーのタイミング再学習
禁忌:てんかん・ペースメーカー・刺激部位皮膚疾患・深部静脈血栓症・妊娠中
注意:FESの過信は禁物。あくまで「シナジー再学習の補助」であり、FESがなくてもある程度の活動が引き出せる状態を並行して目指す。
STEP 2:歩行パターンへの統合
BWSTT(体重免荷トレッドミル歩行)
進行のポイント:「歩けること」ではなく「正しい筋シナジー順序で歩けること」を評価基準とする。代償が強い場合は速度を上げない。
注意:LEAPS試験(Duncan et al. 2011)ではBWSTTが通常のリハビリと比べて必ずしも優位ではないという結果も報告されており、「BWSTTが唯一の選択肢ではない」ことも念頭に置く。患者特性に応じた使い分けが重要。
段差昇降トレーニング
メトロノーム歩行(リズム誘導)
STEP 3:不整地・二重課題への適応
不整地歩行トレーニング
二重課題歩行(Dual-task walking)
ロボット支援歩行訓練(Lokomat・HAL等)
新人療法士の注意点 ― 誤学習を防ぐ5つの鉄則
🔑 シナジー視点のリハビリ5大原則
① 「歩けた」ではなく「どう歩いたか」を評価:結果ではなくプロセスを見る。代償パターンが強化されていないか常にチェック。
② 代償動作の過度な許容を避ける:「とりあえず歩ければOK」は誤学習の温床。適切な筋シナジーが引き出せる難易度に調整。
③ 70〜80%成功率の原則:簡単すぎず難しすぎず、「頑張ればできる」レベルに設定。達成感が神経可塑性を促進。
④ フィードバックは具体的に:「いいですね」ではなく「今の蹴り出しはしっかり出ていました」のように、特定のシナジーに紐づけた言葉を。
⑤ 段階を飛ばさない:平地での基礎が不十分なまま不整地や二重課題に進むと、誤学習が加速する。
新人療法士が陥りやすい5つの誤りと対策
筋力強化だけに注目してしまう
正しいアプローチ:「どの筋が弱いか」だけでなく「どのタイミングで働くべきか」を意識。筋力×タイミング×協調性の3軸で介入を設計。大腿四頭筋が必要なのは立脚初期の短い時間のみ、という時間的視点が重要。
手すりを強く握らせるトレッドミル
正しいアプローチ:軽く手を添える程度に。安全性は免荷装置や複数人介助で確保する。上肢は「転倒時のセーフティネット」であり、常時の支持ではない。
過度にゆっくり歩かせる
正しいアプローチ:患者能力に応じた適切なリズム(0.3〜0.8m/s程度)を設定。むしろ歩行速度を意図的に変動させることで適応能力が向上する。Ivanenko 2004が示すように、シナジーの基本構造は速度を変えても保たれるため、安全な速度範囲内での変動が効果的。
不整地歩行で地面を凝視させる
正しいアプローチ:視線を前方に維持するよう指導。安全面は介助者の位置取りでカバー。徐々に視覚入力を減らす訓練(薄暗い環境・後退歩行など)を組み込む。Santuz 2018の示すように、健常者も不整地で常時地面を凝視しているわけではなく、感覚の動的統合で適応している。
FESを適当なタイミングで使う
正しいアプローチ:フットスイッチ・加速度センサーで歩行サイクルと同期。遊脚期に前脛骨筋、立脚終期に腓腹筋へ適切なタイミングで刺激。同期の精度が治療効果を左右する最重要要素。
⚠️ 「効率的な歩行」と「正しいシナジー」のバランス
患者さんの生活優先度によっては、短期的には「代償を使ってでも早く歩けるようにする」ことが重要な場面もあります(例:退院間近で自宅復帰必須の高齢者)。シナジー分化にこだわりすぎて歩行自立が遅れれば本末転倒です。「理想的シナジー追求」と「現実的機能獲得」のバランスを常に考慮し、患者・家族と相談しながら目標設定することが臨床家の腕の見せどころです。
臨床ケーススタディ ― 田村さんの4週間
📋 症例:田村さん(62歳・男性・発症2ヶ月後)
左被殻出血後、右片麻痺。Brunnstrom stage 下肢IV・上肢III。歩行は屋内T字杖歩行自立、屋外は見守り。「屋外で凸凹道が怖い、長距離歩けない、すぐ疲れる」が主訴。
4週間の介入プラン
| 週 | ターゲット | 主な介入 | 進行基準 |
|---|---|---|---|
| 第1週 | M1・M2再分化 | 体重移動・片脚立位・大殿筋活性化・ブリッジ | 麻痺側片脚立位5秒 |
| 第2週 | M3・M4再学習 | BWSTT(免荷30%)・FES(腓腹筋+前脛骨筋)・段差5cm | T字杖なし10m歩行 |
| 第3週 | 統合歩行 | トレッドミル歩行・速度変化・段差10-15cm | 歩行速度0.5m/s達成 |
| 第4週 | 不整地・二重課題 | マット→芝生→屋外、会話歩行・物運び歩行 | 屋外300m自立歩行 |
介入効果
① 歩行速度:0.32m/s → 0.62m/s(+94%)
② 6分間歩行距離:140m → 280m(+100%)
③ シナジー簡易評価(15点満点):10点 → 5点(融合の顕著な改善)
④ 屋外歩行:見守り → 短距離自立(200m程度の連続歩行可能)
⑤ 本人の主観:「蹴る感覚が戻った」「外を歩くのが怖くなくなった」
よくある質問(FAQ)
筋シナジーは発症後どれくらいで改善しますか?
高価なEMG機器がない病院でもシナジーの視点は使えますか?
BWSTT(体重免荷トレッドミル)とFES、どちらを優先すべき?
BWSTT優先が適する場合:体重支持能力が乏しい(Brunnstrom stage III以下)・歩行リズム自体が崩れている・過剰な代償動作が強い。安全な環境で正常リズムを再構築することが先決。
FES優先が適する場合:歩行リズムはあるが特定の筋活動が欠けている(例:foot drop、推進力低下が主問題)。Bioness L300やWalkAideのような歩行サイクル同期型FESが特に効果的。
理想的にはBWSTTで基礎的リズム構築 → FESで特定シナジーの強化 → 実地歩行での転移という流れが推奨されます。ただしLEAPS試験(Duncan 2011)ではBWSTTが通常リハビリと比べ必ずしも優位ではないとの報告もあり、「万能ではない」と認識することも重要です。
不整地歩行はいつから始めるのが適切ですか?
① 平地で10m連続歩行が自立している
② 歩行速度が0.4m/s以上ある
③ 体重移動(麻痺側片脚立位3秒以上)が可能
④ 過剰な代償パターン(顕著な分回し・反張膝)が軽減している
これらが未達成のまま不整地に進むと、代償を強化する誤学習が起きやすく、かえって機能低下を招きます。不整地は「挑戦的な課題」であり、基礎能力が不十分な段階での挑戦は逆効果です。焦らず段階を踏みましょう。段階としてはマット → スポンジ → 砂利 → 芝生 → 舗装路の段差 → 実際の屋外不整地、という漸進が安全です。
患者さんにシナジーの概念をどう説明すればいい?
・「脳にはもともと”歩くためのリズムパターン”がいくつもあって、脳卒中後はそれが2〜3個に減ってしまうんです。リハビリでそのパターンを増やしていきましょう」
・「正しく歩くには、どの筋肉が”いつ”働くかが大事なんです。筋力ではなくタイミングを鍛えていきます」
・「歩行は踵接地→立脚→蹴り出し→振り出しの4つの場面があり、それぞれで違う筋肉チームが働きます。今はこのチームが上手く切り替わっていないので、そこを再学習しましょう」
視覚的に理解できるよう動画やイラストを使うとさらに効果的です。本人が「自分の問題は筋力ではなくタイミングなんだ」と理解すると、リハビリへの取り組み方が大きく変わります。「脳の交通整理」という比喩も伝わりやすいです。
装具(AFOなど)は筋シナジーに悪影響しますか?
① 過度な固定を避ける:完全固定型AFOは足関節シナジー(M2・M3)の発現を妨げる可能性があるため、可能な限り可動性のあるAFO(Tamarack継手・油圧制動式・Gait Solutionなど)を選択。
② 使用場面を分ける:訓練中はAFOなしで正常パターンを引き出し、日常生活では転倒予防にAFOを使用、という使い分けが有効。
③ 定期的な再評価:機能改善に伴いAFOの設定を見直す。「一度処方したら終わり」ではなく、3〜6ヶ月ごとに適合性を確認。
装具はシナジーの代替ではなく「シナジー再学習の補助」と捉えることが大切です。義肢装具士・医師・療法士のチーム連携が質を左右します。
二重課題歩行はいつから導入すべき?
導入時は簡単な認知課題から:
・Level 1:歩行 + 簡単な会話
・Level 2:歩行 + 色・数字の暗唱
・Level 3:歩行 + 100-7連続引き算
・Level 4:歩行 + 物品を運ぶ(トレイに水のコップ)
・Level 5:歩行 + 上記複数の組み合わせ
Dual-task cost(二重課題による速度低下率)が20%以下になることが実生活での安全な二重課題歩行の目安です。高齢者では転倒リスクの直接予測因子になるため、地域在住高齢者の転倒予防リハでも重要な指標です。
筋シナジー理論には批判もあると聞きました。信頼できますか?
ただし臨床応用の観点では、以下の点でシナジー理論は十分有用です:
・「脳卒中でモジュールが減る」という現象は異なる研究で一貫して再現されている
・モジュール数・構造と歩行機能の相関は臨床的に意味がある
・「筋力」ではなく「協調パターン」に注目する視点がリハビリ設計を改善する
完全な神経科学的解明は発展途上ですが、「機能的な運動制御の枠組み」として現時点で最も包括的な理論であり、臨床応用の価値は十分にあります。ただし絶対視せず、他の評価・介入理論(運動学習理論・神経可塑性理論など)と組み合わせることが重要です。
子どもの脳性麻痺にも同じ考え方は使えますか?
小児では以下の特徴があります:
・神経可塑性が高く、介入により大きな変化が期待できる
・発達段階との関連を考慮する必要がある(新生児から成人シナジーに発達するプロセスがある)
・モチベーション維持のため、ゲーム性・課題指向性の高い介入が重要
成人と同じ4モジュール枠組みをそのまま適用するのではなく、発達神経学的視点を組み合わせることが望ましいです。
STROKE LABの筋シナジー活用リハビリ
STROKE LABでは、筋シナジー理論を臨床の軸に据え、「なぜその歩行パターンになっているのか」を神経生理学的に解き明かしながら、一人ひとりに最適化した介入を設計しています。「歩けるようにする」だけでなく「より効率的に、より多様な環境で歩けるようにする」ことを目指します。
筋シナジー起点の歩行リハビリ設計フロー
Step 1 評価:歩行観察×シナジー簡易評価×動画解析で、どのシナジーが未分化・融合しているかを特定
Step 2 基礎再構築:体重移動・選択的筋活動訓練でM1〜M4それぞれのシナジーを分離して再学習
Step 3 歩行統合:BWSTT・FES・メトロノーム歩行でシナジーの時間的順序を構築
Step 4 環境適応:段差・不整地・屋外・二重課題へ段階的に拡張
Step 5 定着と汎化:生活場面での実践、動画記録による定期フィードバック、自主トレーニング指導
リハビリを受けた方の声
脳卒中後、装具をつけて杖でなんとか歩ける状態でした。STROKE LABで「筋肉の使い方のタイミングがずれている」と説明を受け、目から鱗でした。蹴り出しの練習を集中的にやったら、2ヶ月で屋外も自分の足で歩けるようになり、妻との散歩が再開できました。
60代男性・左被殻出血後8ヶ月
他院では「もう半年経ったから回復は頭打ち」と言われましたが、STROKE LABでは違う視点でアプローチしてくれました。筋力ではなく「タイミング」を鍛える訓練で、3ヶ月で歩行速度が倍近くに。今は買い物も一人で行けます。
70代女性・右放線冠梗塞後1年2ヶ月
参考文献
- 1) Clark DJ, Ting LH, Zajac FE, Neptune RR, Kautz SA. Merging of healthy motor modules predicts reduced locomotor performance and muscle coordination complexity post-stroke. J Neurophysiol. 2010;103(2):844-857. 【筋シナジー×脳卒中の金字塔論文。健常者20名・脳卒中55名の比較】
- 2) Santuz A, Ekizos A, Eckardt N, Kibele A, Arampatzis A. Challenging human locomotion: stability and modular organisation in unsteady conditions. Sci Rep. 2018;8(1):2740. 【不整地適応での時間的ウィンドウ拡大を示した論文】
- 3) Ivanenko YP, Poppele RE, Lacquaniti F. Five basic muscle activation patterns account for muscle activity during human locomotion. J Physiol. 2004;556(Pt 1):267-282.
- 4) Cappellini G, Ivanenko YP, Poppele RE, Lacquaniti F. Motor patterns in human walking and running. J Neurophysiol. 2006;95(6):3426-3437.
- 5) Ivanenko YP, Cappellini G, Dominici N, Poppele RE, Lacquaniti F. Coordination of locomotion with voluntary movements in humans. J Neurosci. 2005;25(31):7238-7253.
- 6) Routson RL, Clark DJ, Bowden MG, Kautz SA, Neptune RR. The influence of locomotor rehabilitation on module quality and post-stroke hemiparetic walking performance. Gait Posture. 2013;38(3):511-517.
- 7) Bowden MG, Clark DJ, Kautz SA. Evaluation of abnormal synergy patterns poststroke: relationship of the Fugl-Meyer Assessment to hemiparetic locomotion. Neurorehabil Neural Repair. 2010;24(4):328-337.
- 8) Hashiguchi Y, Ohata K, Kitatani R, et al. Merging and fractionation of muscle synergy indicate the recovery process in patients with hemiplegia: The first study of patients after subacute stroke. PLOS ONE. 2019.
- 9) Allen JL, Kesar TM, Ting LH. Motor module generalization across balance and walking is impaired after stroke. J Neurophysiol. 2019;122(1):277-289.
- 10) Cheung VCK, Turolla A, Agostini M, et al. Muscle synergy patterns as physiological markers of motor cortical damage. Proc Natl Acad Sci USA. 2012;109(36):14652-14656.
- 11) Van Criekinge T, Vermeulen J, Wagemans K, et al. Lower limb muscle synergies during walking after stroke: A systematic review. Disabil Rehabil. 2020;42(20):2836-2845.
- 12) Dominici N, Ivanenko YP, Cappellini G, et al. Locomotor primitives in newborn babies and their development. Science. 2011;334(6058):997-999.
- 13) Rabbi MF, Pizzolato C, Lloyd DG, Carty CP, Devaprakash D, Diamond LE. Non-negative matrix factorisation is the most appropriate method for extraction of muscle synergies in walking and running. Sci Rep. 2020;10(1):8266.
- 14) Hatem SM, Saussez G, Della Faille M, et al. Rehabilitation of motor function after stroke: a multiple systematic review focused on techniques to stimulate upper extremity recovery. Front Hum Neurosci. 2016;10:442.
- 15) Tresch MC, Jarc A. The case for and against muscle synergies. Curr Opin Neurobiol. 2009;19(6):601-607. 【シナジー理論への批判的検討】
- 16) Duncan PW, Sullivan KJ, Behrman AL, et al. Body-weight-supported treadmill rehabilitation after stroke. N Engl J Med. 2011;364(21):2026-2036. 【LEAPS試験:BWSTTの効果検証】
- 17) Santuz A, Brüll L, Ekizos A, et al. Neuromotor dynamics of human locomotion in challenging settings. iScience. 2020;23(1):100796.
- 18) Akbas T, Kim K, Doyle K, et al. Rectus femoris hyperreflexia contributes to Stiff-Knee gait after stroke. J Neuroeng Rehabil. 2020;17(1):117.
筋シナジーの視点で、
あなたの歩行を根本から見直しませんか?
「筋力ではなくタイミング」「結果ではなくプロセス」を重視した
神経科学ベースの歩行リハビリをSTROKE LABで体験してください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)