【2026年度版】ヒューゲルメイヤー評価法を学ぶ 上肢編/予後予測/fugl meyer assessment
脳卒中後の運動機能を「数値」で正確に把握したい——そんなニーズに応えるのがFMA(Fugl-Meyer Assessment)です。
ブルンストロームより細かく、世界で最も使われる脳卒中特異的評価スケールを、
上肢評価項目の実施法・判定基準まで徹底解説します。
▲ FMA上肢評価の動画解説
関連記事:
評価用紙はこちら → FMA 評価用紙(PDF)
FMA(Fugl-Meyer Assessment)とは
FMAは”Fugl-Meyer Assessment(ヒューゲルメイヤーアセスメント)”の略称で、脳卒中の疾患特異的な評価スケールです。1975年にスウェーデンの医師Axel Fugl-Meyerらによって発表され(Scand J Rehabil Med, 1975)、脳卒中治療ガイドライン2015(追補2019)ではグレードB(行うように勧められる)とされています。
FMAの最大の特徴は、Signe Brunnstromが提唱した運動回復段階(弛緩→共同運動→分離運動→正常に近い運動)を基盤としながら、各段階を定量的に3段階(0・1・2点)で採点できる点にあります。ブルンストロームステージは6段階の大まかな区分であるのに対し、FMAは合計226点の中でより精密な変化を捉えることが可能です。海外ではブルンストロームよりもメジャーな評価として広く使用されており、臨床研究のアウトカム指標としても頻用されています。
FMAの基本スペック:
・評価領域:5領域(運動機能、感覚、バランス、関節可動域、関節痛)
・合計点:226点満点
・運動機能のみ:100点満点(上肢66点+下肢34点)
・所要時間:全項目で30〜45分(運動項目のみなら約20分)
・採点基準:0点=実行できない、1点=部分的に実行できる、2点=完全に実行できる
・特別な機器:打腱器、ゴニオメーター、筆記具(ペン)、紙、ボール程度
📋 FMAの5つの評価領域
FMAは運動機能だけでなく、感覚・バランス・関節機能まで含む包括的なスケールです。各領域は単独でも使用可能で、特に上肢運動機能(FMA-UE:66点満点)は臨床・研究で最も頻用される部分です。
| 評価領域 | 配点 | 内訳 |
|---|---|---|
| ① 運動機能 | 0〜100点 | 上肢66点+下肢34点 |
| ② 感覚 | 0〜24点 | 触覚(上肢4点+下肢4点=8点)+位置覚(上肢8点+下肢8点=16点) |
| ③ バランス | 0〜14点 | 座位バランス6点+立位バランス8点 |
| ④ 関節可動域 | 0〜44点 | 上肢・下肢各関節の他動可動域 |
| ⑤ 関節痛 | 0〜44点 | 上肢・下肢各関節の動作時疼痛 |
重症度分類とMCID ― スコアの臨床的解釈
FMAの運動機能スコア(100点満点)には、Duncanら(1994)により提案された重症度分類が広く用いられています。このカットオフ値はリハビリの目標設定や予後予測に活用できます。
| 運動機能スコア | 重症度 |
|---|---|
| 0〜35点 | 非常に重度(Severe) |
| 36〜55点 | 重度(Severe-Moderate) |
| 56〜79点 | 中等度(Moderate) |
| 80点以上 | 軽度(Mild) |
📊 MCID(臨床的に意味のある最小変化量)
FMAの上肢運動スコア(FMA-UE)のMCIDは、Pageら(2012)により4.25〜7.25点とされています。この数値を超える変化は臨床的に有意な改善と解釈でき、リハビリ介入の効果判定の基準になります。例えば、月1回のFMA再評価でMCIDを超える改善が確認できれば、現在のプログラムが有効であると判断する材料になります。逆にMCIDに達しない場合は、プログラムの見直しを検討するタイミングです。
📊 心理測定学的特性
FMAは多数の研究で高い信頼性と妥当性が確認されており(Gladstone DJ et al., 2002のレビューに詳しい)、異なる評価者が実施しても結果のばらつきが小さいことが報告されています。また、ARAT(Action Research Arm Test)やBBT(Box and Block Test)といった他の上肢機能評価との相関も確認されています。
FMAとブルンストロームステージの違い
FMAとBrunnstrom Stagesはどちらも脳卒中後の運動機能回復を評価するツールですが、アプローチ・焦点・分類方法が異なります。臨床場面の目的に応じて適切に使い分けること、あるいは併用することが推奨されます。
| 項目 | FMA | Brunnstrom Stages |
|---|---|---|
| 目的 | 運動・バランス・感覚・関節機能の包括的評価 | 運動機能回復の段階評価 |
| 焦点 | 運動障害の定量的評価 | 回復の定性的評価 |
| 構造 | 5領域(運動・感覚・バランス・ROM・痛み) | 6つの段階 |
| 採点 | 0〜2の3段階(計226点) | Stage 1〜6 |
| 項目数 | 155項目 | 6段階 |
| 実施時間 | 30〜45分 | 5〜10分 |
| 感度 | 運動機能の変化に対し高感度 | FMAと比較すると回復の微細な変化を捉えにくい |
| 適する患者 | 広範囲の脳卒中患者 | 重度の運動障害患者に最適 |
💡 臨床での使い分けガイド
FMAが特に有用な場面:臨床研究やアウトカム測定で客観的な数値が必要な場合、回復の微細な変化を追跡したい場合、上肢機能の詳細な評価が必要な場合
ブルンストロームが適する場面:ベッドサイドでの簡便なスクリーニング、重度患者の大まかな回復段階の把握、カンファレンスでの共通言語として
併用のすすめ:日常臨床ではブルンストロームで大まかな段階を把握しつつ、定期的にFMAで定量評価を行うことで、回復の質的変化と量的変化の両方を捉えることができます。
A. 上肢運動機能の評価法 ― 各項目の詳細
ここからは上肢運動機能(FMA-UE:66点満点)の具体的な評価法を項目ごとに解説します。FMAの運動評価は共同運動パターンの出現→分離運動の獲得→協調性の順に配列されており、単に「できる/できない」だけでなく回復の質的段階を数値で捉えることができます。
A-Ⅰ.深部腱反射(4点満点)
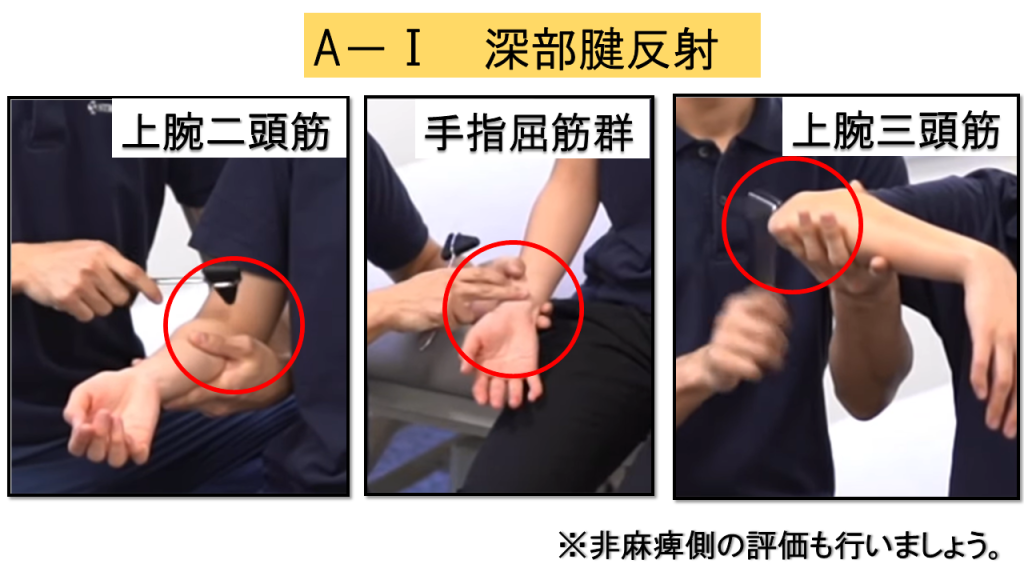
屈筋は上腕二頭筋または手指屈筋群のどちらか1つを選択して実施します。伸筋は上腕三頭筋の1つです。反射の出現の有無を確認します。
判定基準
2点 = 反射が出現
0点 = 反射が消失
💡 評価のポイント
反射が出現しない場合は、非麻痺側の反射も評価しましょう。両側ともに消失している場合は、脳卒中による病的な変化ではなく個人差と判断できます。
A-Ⅱa.屈筋共同運動(12点満点)
💡 A-Ⅱ(随意運動)の評価前の準備
A-Ⅱは随意運動の評価ですので、事前に可動域の確認をしておきましょう。関節可動域制限がある場合は、被験者が動作可能な範囲の中で評価します(例:前腕回外が不可なら回内から中間位までで評価し、中間位まで自分で行えれば満点)。
この評価は一回の動作で6要素を同時に観察するため、ビデオ撮影での確認も有効です。

肩甲骨の後退、肩関節屈曲、肩関節外転(90°)、肘関節屈曲、前腕回外、肩関節外旋の6要素を、各項目0〜2点で評価します。
実施方法
① 麻痺側を非麻痺側の膝の上に置く → ② 後頭部に手を回していく
判定基準(各要素共通)
0点 = 関節運動なし / 1点 = 一部分可能 / 2点 = 全可動域可能
評価例

A-Ⅱb.伸筋共同運動(6点満点)

肩関節の内転・内旋、肘関節の伸展、前腕の回内の3要素をそれぞれ2点満点で評価します。
実施方法
① 肩関節屈曲・外転・外旋、肘関節屈曲、前腕回外を行い、麻痺側の耳の横に手を置く → ② 非麻痺側の膝の上に手を伸ばす
⚠ 重要
手を伸ばす際にわずかに抵抗をかけます。抵抗がないと重力による他動運動で遂行できてしまい、正確な評価になりません。
判定基準(各要素共通)
0点 = 関節運動なし / 1点 = 一部分可能 / 2点 = 全可動域可能
評価例

A-Ⅲa.手を腰へ回す(2点満点)
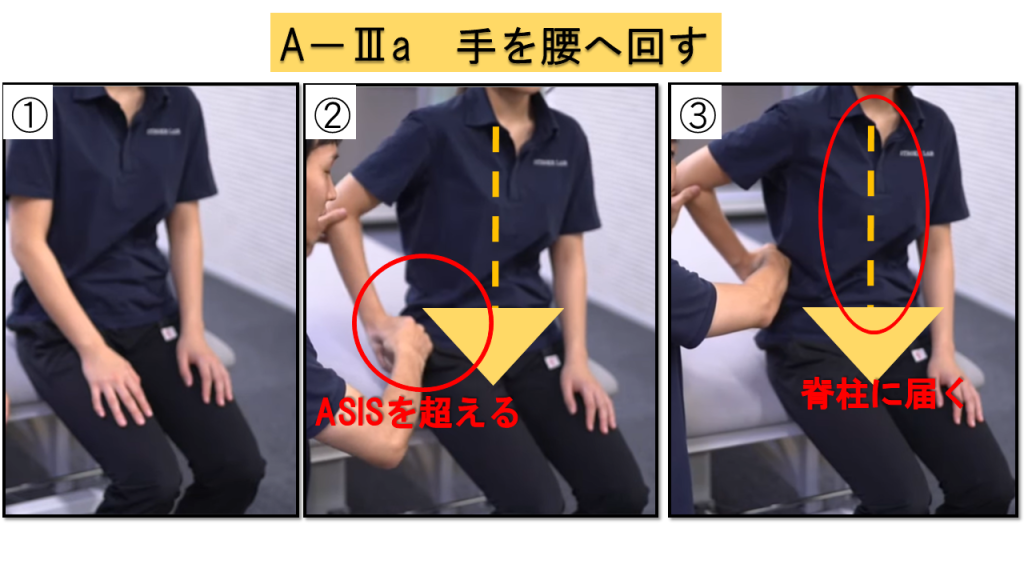
上前腸骨棘(ASIS)を超えられるか、脊柱に届くかが評価ポイントです。肩甲骨の挙上や体幹の回旋などの代償運動が入った場合は減点となります。
実施方法
① 手を膝の上に乗せる → ② 麻痺側上肢を同側の腰に回す → ③ 脊柱に手が触れる位置まで移動
判定基準
0点 = ASISに届かない / 1点 =(代償なく)ASISを超える / 2点 =(代償なく)脊柱に手が届く
評価例

A-Ⅲb.肩関節90°屈曲(2点満点)
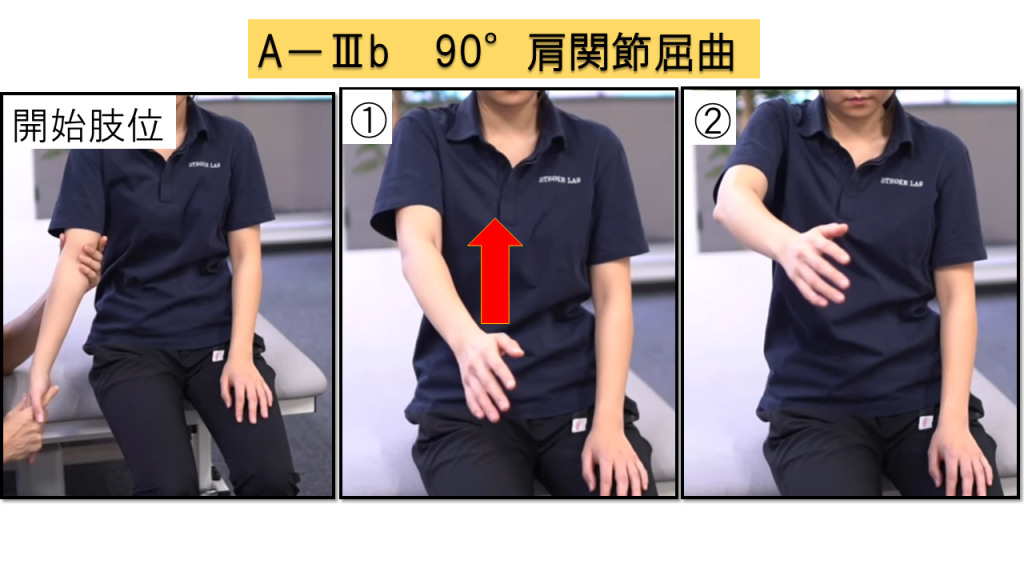
実施方法
① 肘関節伸展、前腕回内外中間位に置く → ② その肢位のまま肩関節を90°屈曲
判定基準
0点 = 肩関節外転位・肘関節屈曲位で開始する / 1点 = 運動に伴い肩関節外転・肘関節屈曲が出現 / 2点 = 全可動域で肩関節外転・肘関節屈曲を伴わずに運動可能
評価例

A-Ⅲc.前腕回内外(肩0°・肘90°屈曲位)(2点満点)

実施方法
① 肩関節0°、肘関節90°屈曲位に置く → ② その肢位で前腕の回内外を行う
開始肢位が取れるかどうか、前腕回内外がどこまでできるかが評価ポイントです。
判定基準
0点 = 回内外ができない・開始肢位が取れない / 1点 = 開始肢位は取れるが一部分の運動 / 2点 = 全可動域で運動可能
評価例

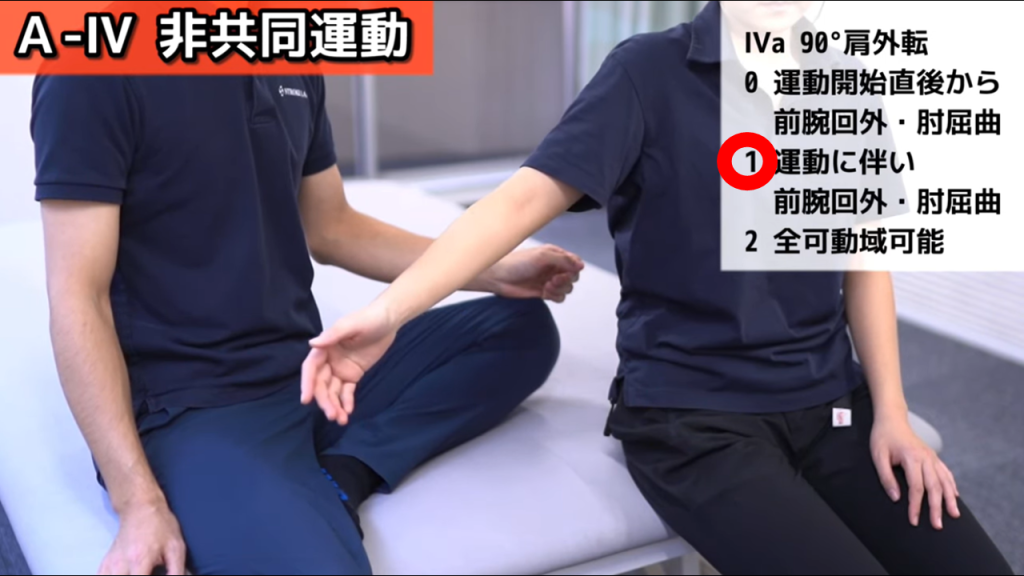
A-Ⅳa.肩関節90°外転(2点満点)
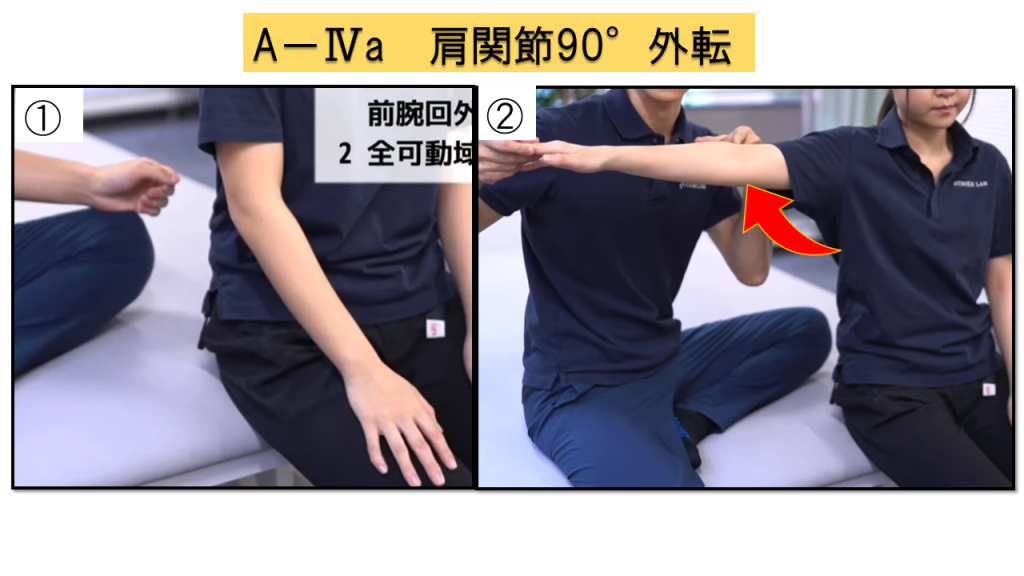
実施方法
① 肘関節伸展位、前腕回内外中間位に置く → ② その肢位で肩関節を90°外転
前腕の回外、肘関節屈曲がどのタイミングで出現するかが評価ポイントです。
判定基準
0点 = 運動開始直後から前腕回外・肘関節屈曲が出現 / 1点 = 運動に伴い出現 / 2点 = 全可動域で前腕回外・肘関節屈曲を伴わず運動可能
評価例
A-Ⅳb.肩関節90°屈曲位から180°屈曲(2点満点)
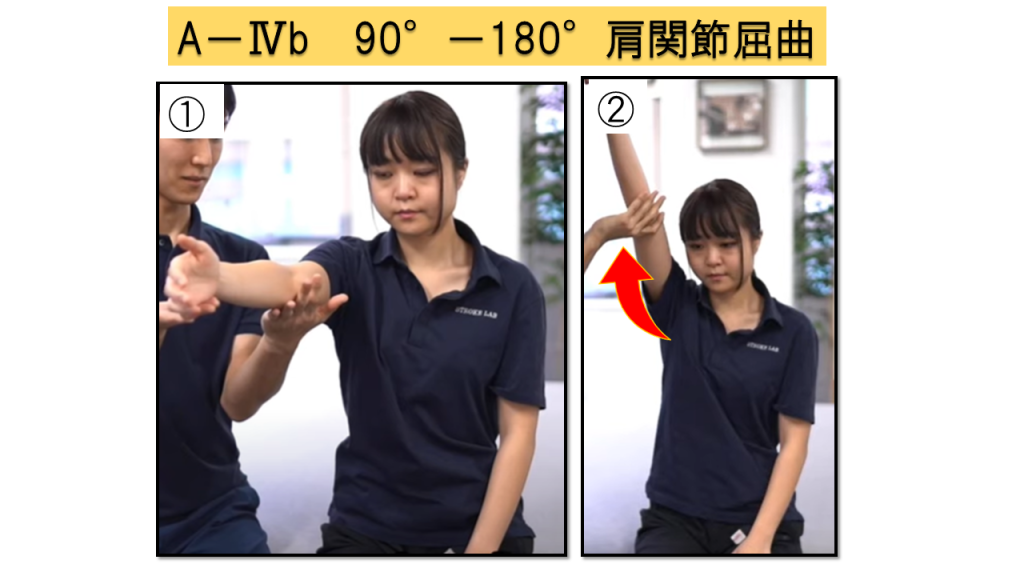
実施方法
① 肩関節90°屈曲位、肘関節伸展位、前腕回内外中間位に置く → ② その肢位から肩関節を180°まで屈曲
肩関節の外転、肘関節の屈曲がどの段階で出るかが評価ポイントです。
判定基準
0点 = 運動開始直後から肩関節外転・肘関節屈曲が出現 / 1点 = 運動に伴い出現 / 2点 = 全可動域で肩関節外転・肘関節屈曲を伴わず運動可能
評価例

A-Ⅳc.前腕回内外(肩関節30〜90°屈曲位)(2点満点)
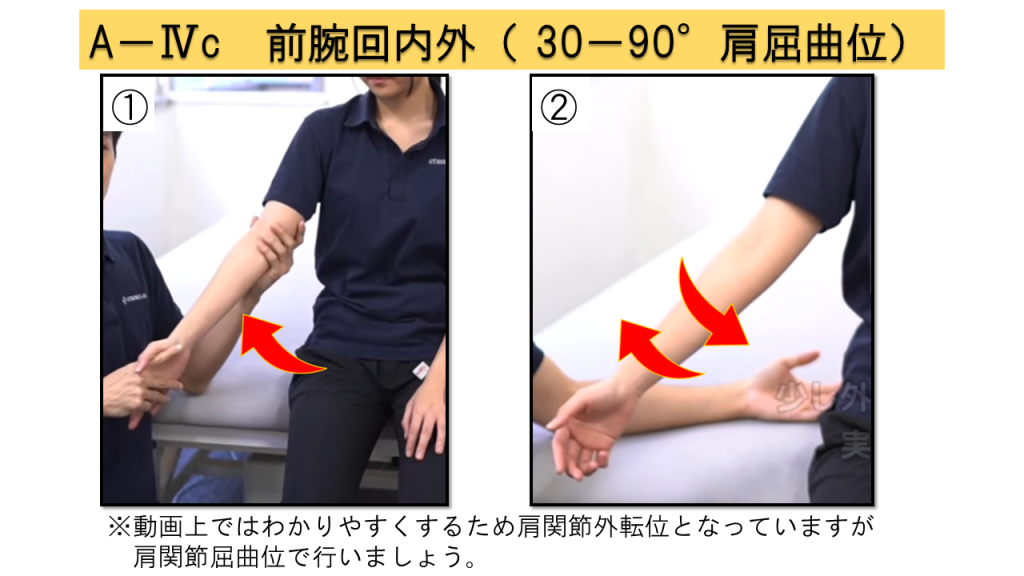
実施方法
① 肩関節を30〜90°屈曲位にする → ② その肢位で前腕回内外を行う
判定基準
0点 = 不可または開始肢位が取れない / 1点 = 開始肢位は取れるが一部分の運動 / 2点 = 全可動域可能
評価例

A-Ⅴ.深部腱反射の程度(2点満点)
⚠ 前提条件
A-Ⅳが満点の方のみ実施します。A-Ⅳの分離運動が完全にできない場合はこの項目は評価対象外です。
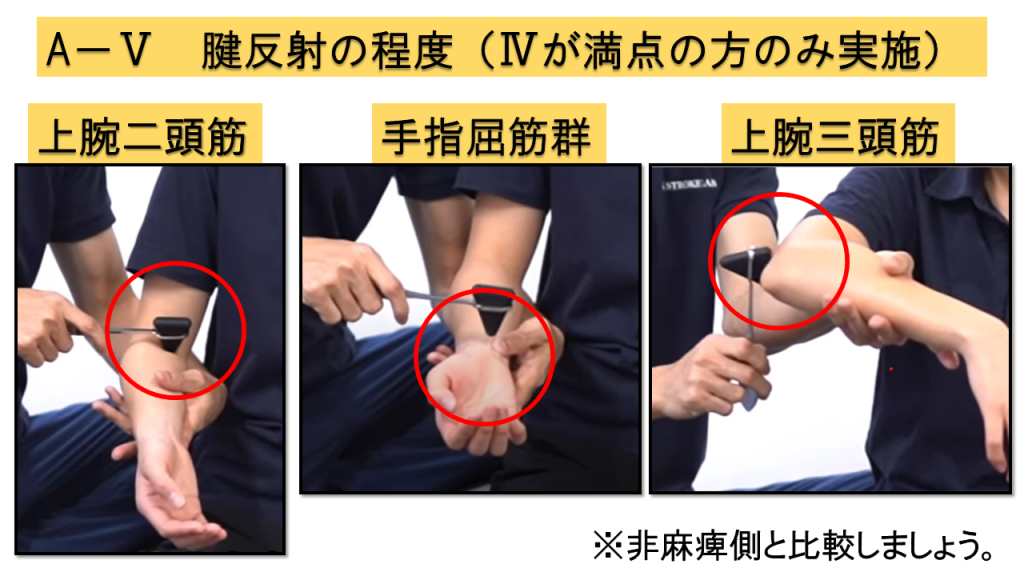
上腕二頭筋、手指屈筋、上腕三頭筋の3つすべてを評価し、著明に亢進している筋肉の割合で判断します。A-Ⅰでは「どちらか1つ」でしたが、ここでは3筋すべてを評価する点に注意してください。
判定基準
0点 = 3筋中2筋以上が著明な亢進 / 1点 = 3筋中1筋が著明な亢進 / 2点 = 3筋中1筋以下が亢進(著明でない軽度亢進含む)
B. 手関節の評価(5動作・10点満点)
💡 手関節評価の原則
手関節の評価では、肘関節は支えても問題ないが、手関節は支えないようにしましょう。手関節を支えてしまうと、安定性が外部から供給されるため正確な運動機能の評価になりません。
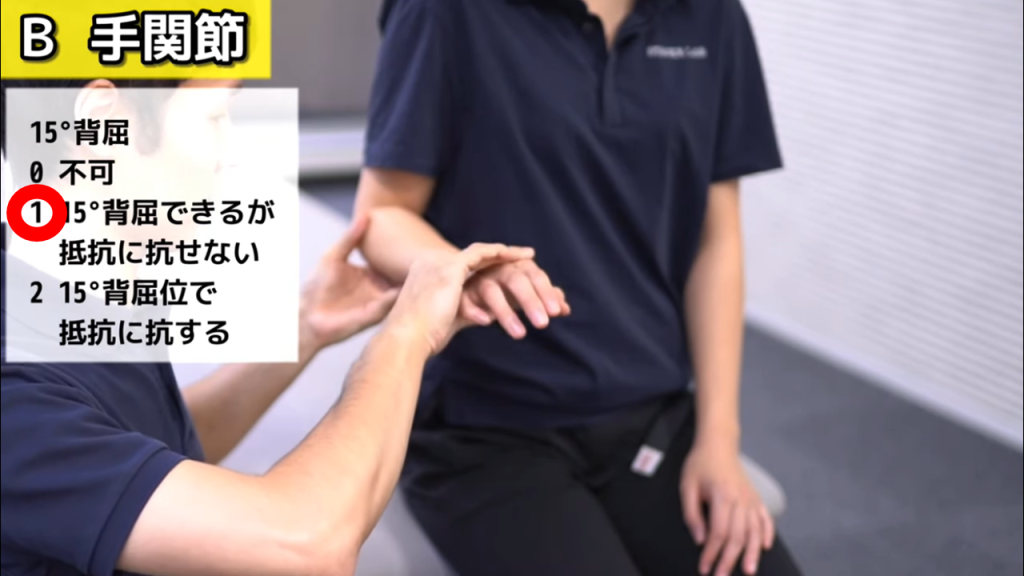
B-1.手関節背屈15°(肘90°屈曲・前腕回内位)

実施方法
① テーブルに肘を乗せるか検査者が肘を支える → ② 手関節を背屈 → ③ 背屈位から掌屈方向へ抵抗をかける
判定基準
0点 = 不可 / 1点 = 15°背屈できるが抵抗に抗せない / 2点 = 15°背屈位で抵抗に抗せる
評価例
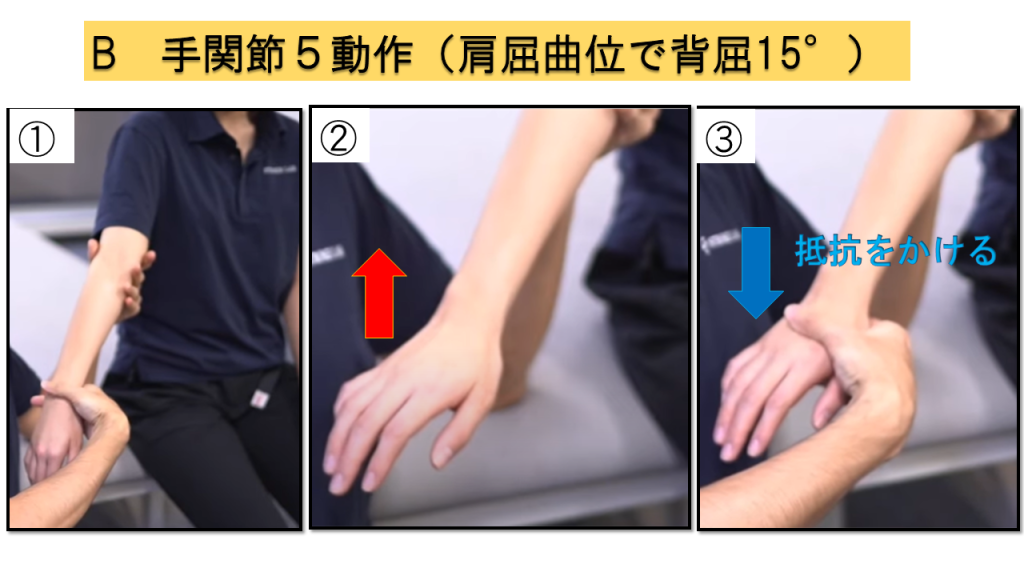
B-2.掌屈背屈の反復(肘90°屈曲・前腕回内位)

実施方法
① テーブルに肘を乗せるか検査者が肘を支える → ② 手関節の背屈と掌屈を反復
判定基準
0点 = 不可 / 1点 = 一部分可能 / 2点 = 全可動域を滑らかに可能
評価例

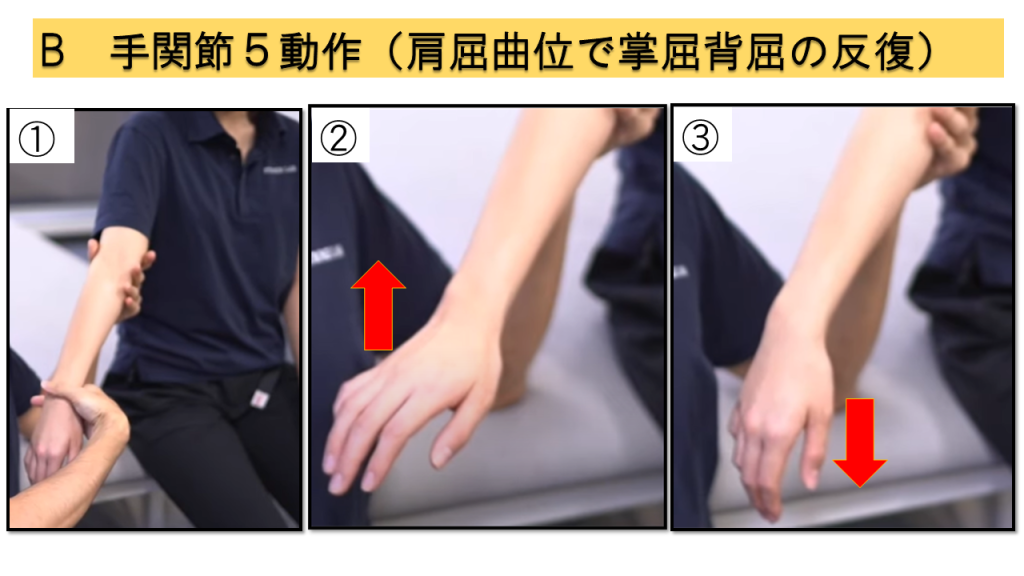
B-3.手関節背屈15°(肩関節軽度屈曲・肘伸展・前腕回内位)
実施方法
① 肩関節軽度屈曲位、肘関節伸展位、前腕回内位に置く → ② 手関節を背屈 → ③ 背屈位から掌屈方向へ抵抗をかける
B-1との違いは肘関節が伸展位であること。共同運動パターンの影響をより明確に評価できます。
判定基準
0点 = 不可 / 1点 = 15°背屈できるが抵抗に抗せない / 2点 = 15°背屈位で抵抗に抗せる
評価例

B-4.掌屈背屈の反復(肩関節軽度屈曲・肘伸展・前腕回内位)
実施方法
① 肩関節軽度屈曲位、肘関節伸展位、前腕回内位に置く → ② 手関節の背屈と掌屈を反復
判定基準
0点 = 不可 / 1点 = 一部分可能 / 2点 = 全可動域を滑らかに可能
評価例

B-5.手関節回転運動(2点満点)
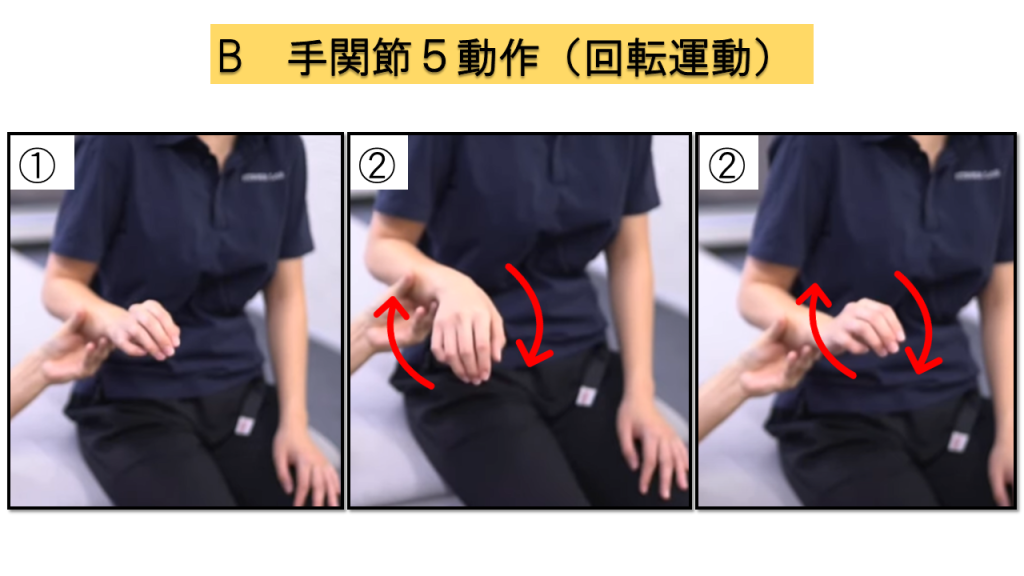
実施方法
① 肘関節90°屈曲、前腕回内位をとる → ② 手関節の回転運動(circumduction)を行う
判定基準
0点 = 不可 / 1点 = 不完全でぎこちない / 2点 = 滑らかに可能
評価例

C. 手指の評価(7項目・14点満点)
手指の評価は、集団屈曲・集団伸展(随意運動)と把握パターン(かぎ握り・母指内転・指尖つまみ・筒握り・球握り)に分かれます。把握パターンの評価では「保持できるか」に加え「抵抗に抗せるか」が判定の鍵になります。
C-1.手指:集団屈曲
肘関節90°屈曲位。他動的に伸展位を保持した状態からスタートします。

実施方法
① 肘関節90°にし前腕を支える → ② 他動的に手指を伸展 → ③ 手指を握るように屈曲
判定基準
0点 = 不可 / 1点 = 一部分可能 / 2点 = 全可動域可能
評価例

C-2.手指:集団伸展
手指屈曲位からスタートし、すべての指を同時に伸展していきます。
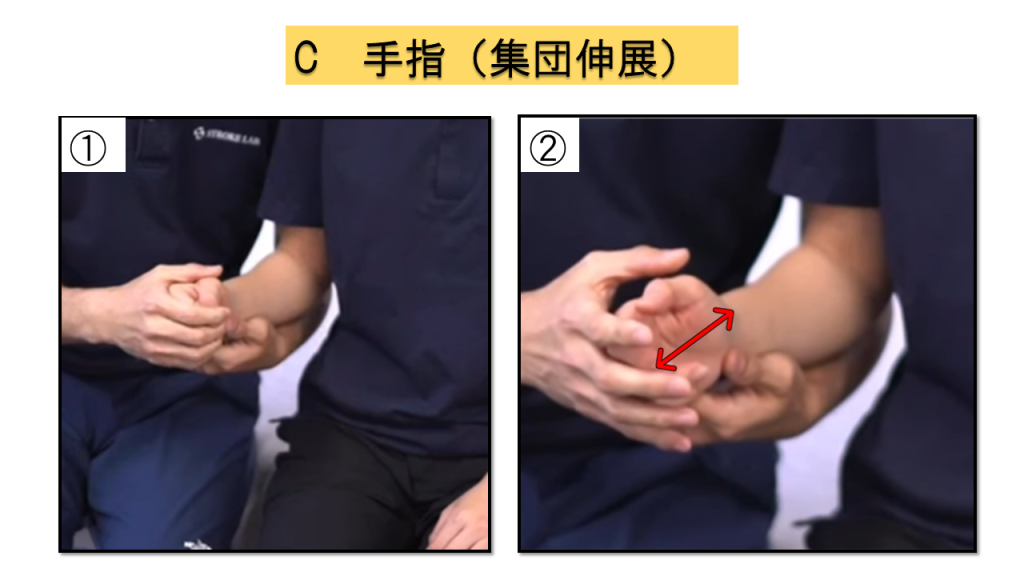
実施方法
① 肘関節90°にし前腕を支える → ② 他動的に手指を屈曲 → ③ 手指を伸展
判定基準
0点 = 不可 / 1点 = 一部分可能 / 2点 = 全可動域可能
評価例

C-3.手指:かぎ握り(2〜4指)
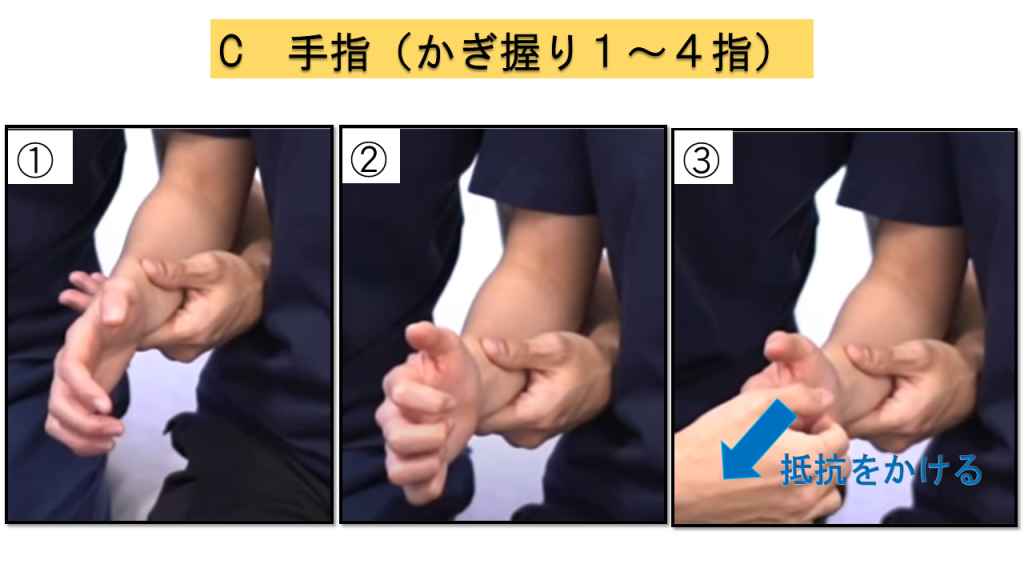
第2〜4指のPIP・DIPを屈曲、MCPを伸展した肢位を自動運動で保持し、抵抗をかけます。
実施方法
① 肘関節90°にし前腕を支える → ② 第2〜4指のPIP・DIP屈曲、MCP伸展位を保持 → ③ 手指を伸展する方向へ抵抗
判定基準
0点 = 不可 / 1点 = 可能だが抵抗に抗せない / 2点 = 抵抗に抗せる
評価例

C-4.手指:母指内転(紙を挟む)
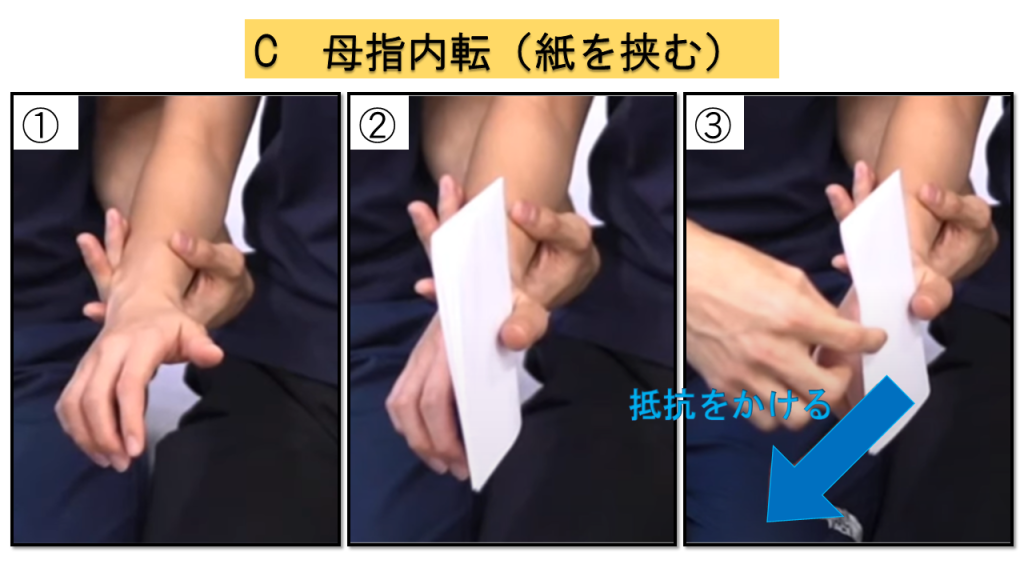
母指と第2指のMCP関節で紙を母指の内転で挟み、抵抗に抗せるかを評価します。
実施方法
① 母指を外転 → ② 紙を母指と第2指のMCP関節で把持 → ③ 紙を引っ張り抵抗をかける
判定基準
0点 = 不可 / 1点 = 保持可能だが抵抗に抗せない / 2点 = 抵抗に抗せる
評価例

C-5.手指:指尖つまみ
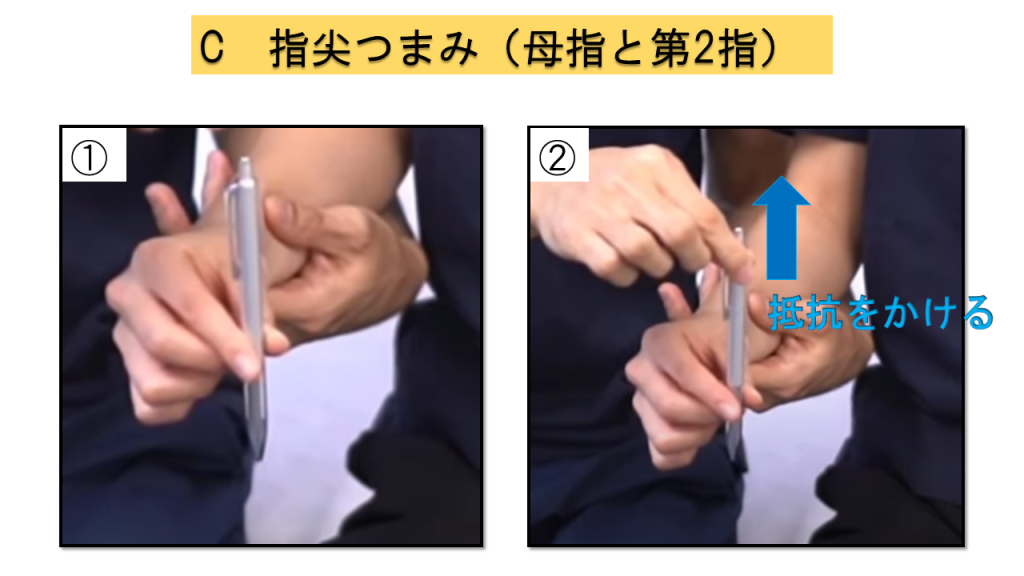
実施方法
① 母指と第2指でペンをつまむように持つ → ② ペンを上に引っ張るように抵抗をかける
💡 ポイント
抵抗をかける方向にも注意しましょう。ペンを真上に引き抜く方向が基本です。
判定基準
0点 = 不可 / 1点 = 保持可能だが抵抗に抗せない / 2点 = 抵抗に抗せる
評価例

C-6.手指:筒握り
筒握りの評価は文献により2種類の方法が報告されています。施設で統一した方法がある場合はそちらに従ってください。
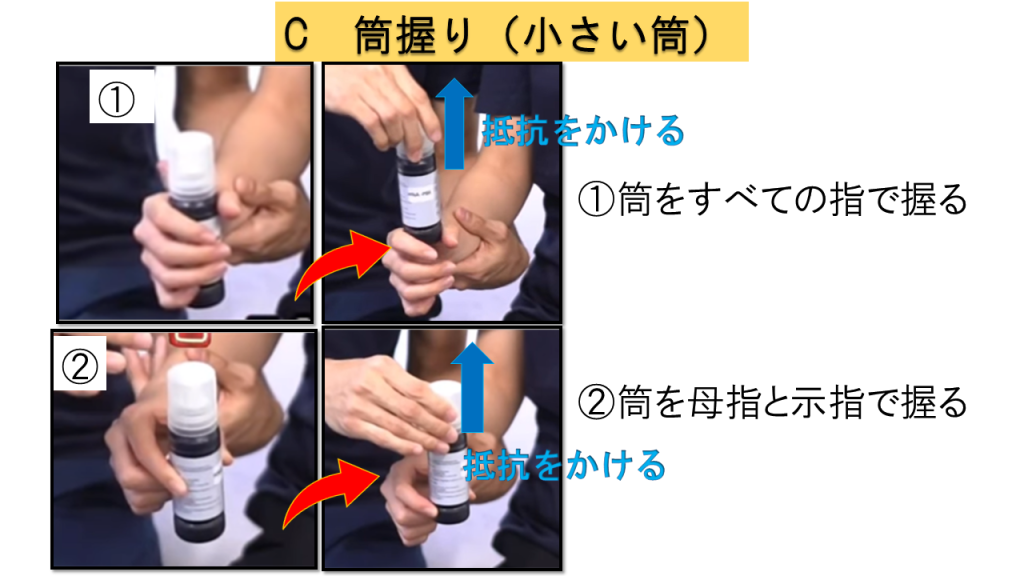
方法①:母指とすべての指で握る
肘関節90°屈曲位で手を支え、筒状のものを握ってもらい上に引っ張るように抵抗をかけます。
方法②:母指と示指でのつまみ動作
肘関節90°屈曲位で支え、母指と示指で筒を摘んでもらい抵抗をかけます。
判定基準
0点 = 不可 / 1点 = 保持可能だが抵抗に抗せない / 2点 = 抵抗に抗せる
評価例

C-7.手指:球握り

実施方法
① 全指を外転し、母指と対立した状態でボールを持つ → ② 斜め下方向に引っ張り抵抗をかける
判定基準
0点 = 不可 / 1点 = 保持可能だが抵抗に抗せない / 2点 = 抵抗に抗せる
評価例

D. 協調性の評価(6点満点)
D.協調性 ― 振戦・測定障害・所要時間
振戦と測定障害の有無、および非麻痺側と麻痺側の所要時間差の3つの観点で評価します。分離運動が獲得されたあとの「運動の質」を捉える項目です。

実施方法①(鼻〜膝の反復)
① 示指を立てた状態で膝の上に置く → ② 目を閉じる → ③ 示指を立てたまま膝と鼻を交互に5回往復
実施方法②(肘の屈伸反復)
① 示指を立てて肩関節外転90°、肘関節屈曲で鼻を触る → ② 目を閉じる → ③ 肩関節外転位のまま肘の屈曲と伸展を反復
判定基準:振戦
0点 = 著明 / 1点 = わずか / 2点 = なし
判定基準:測定障害
0点 = 顕著・一定しない / 1点 = わずか・程度が一定 / 2点 = なし
判定基準:所要時間(非麻痺側との差)
0点 = 6秒以上遅い / 1点 = 2〜5秒遅い / 2点 = 差が2秒以下
評価例

H. 感覚の評価(上肢12点満点)
H-1.触覚(上肢4点満点)
感覚の正確な評価のため、なるべく服の上でなく直接触れましょう。上腕(または前腕)と手掌面の2か所を評価し、非麻痺側と比較して判定します。

実施方法
① 上腕または前腕と手掌面を検査者の手で触る → ② 非麻痺側と比較して評価
判定基準(各部位)
0点 = 感覚脱失 / 1点 = 感覚鈍麻・異常感覚 / 2点 = 正常
H-2.受動運動覚(上肢8点満点)
肩関節、肘関節、手関節、母指IPの4部位を評価します。各部位で運動方向の判別を行い、正答率で採点します。
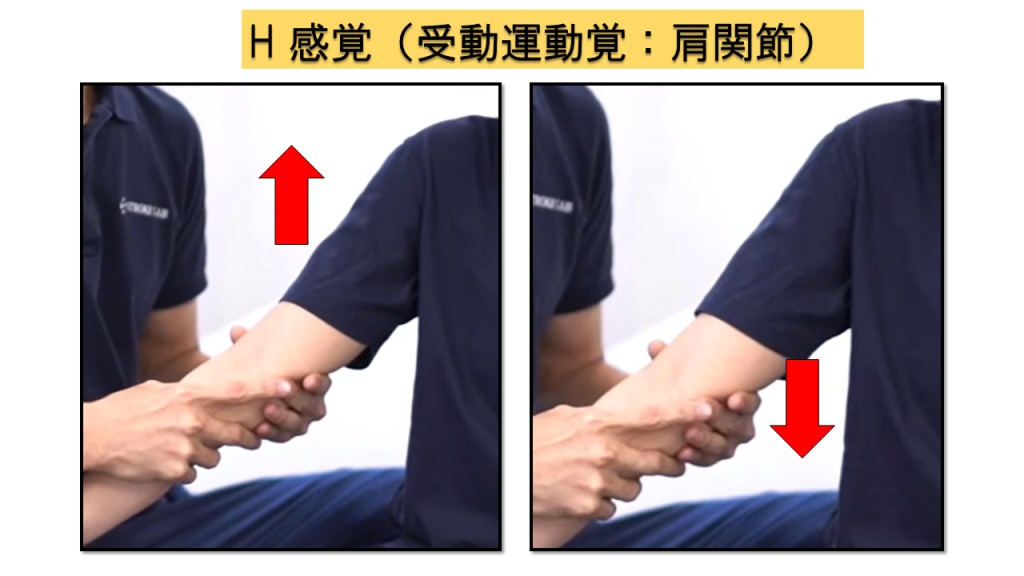
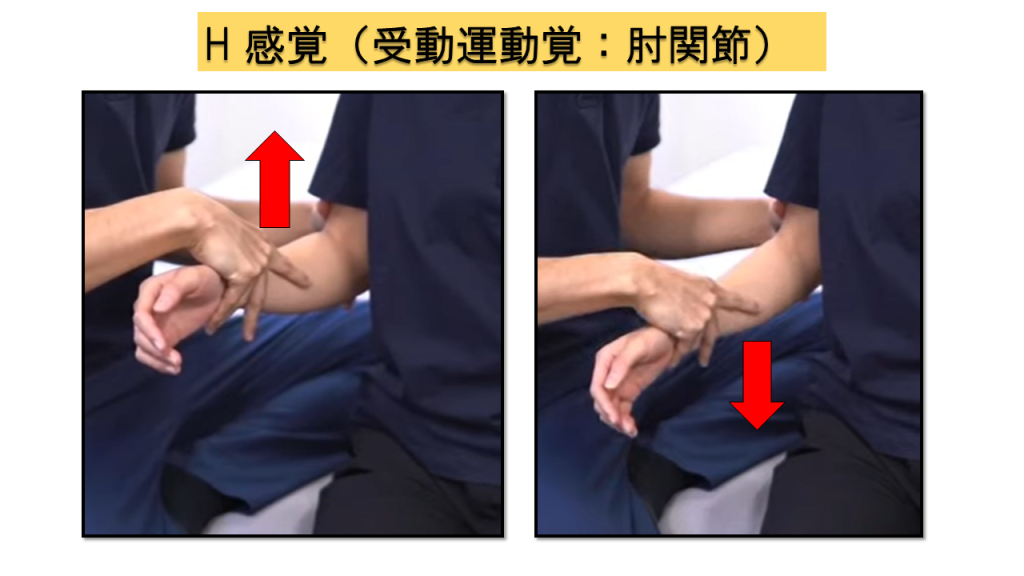
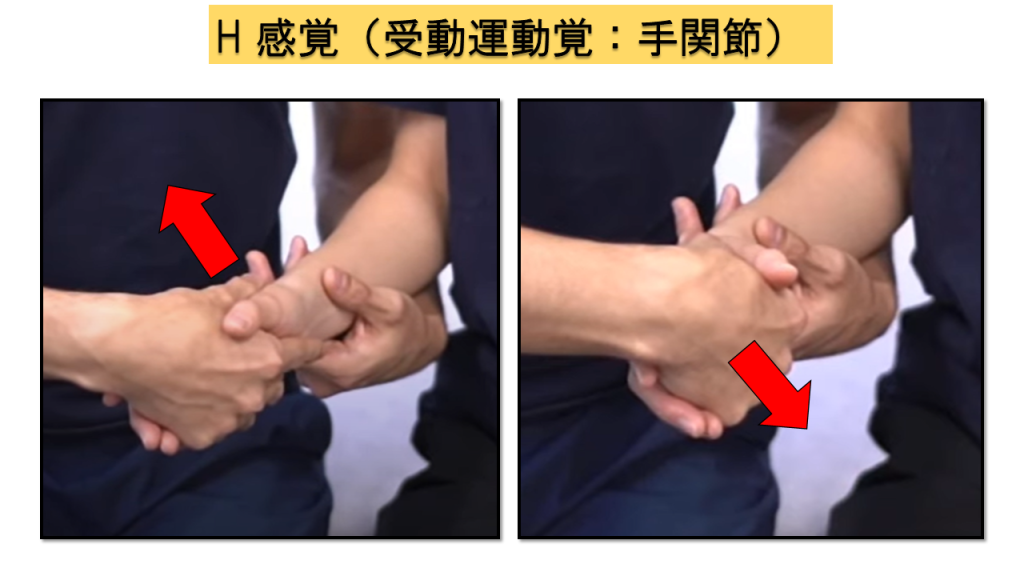
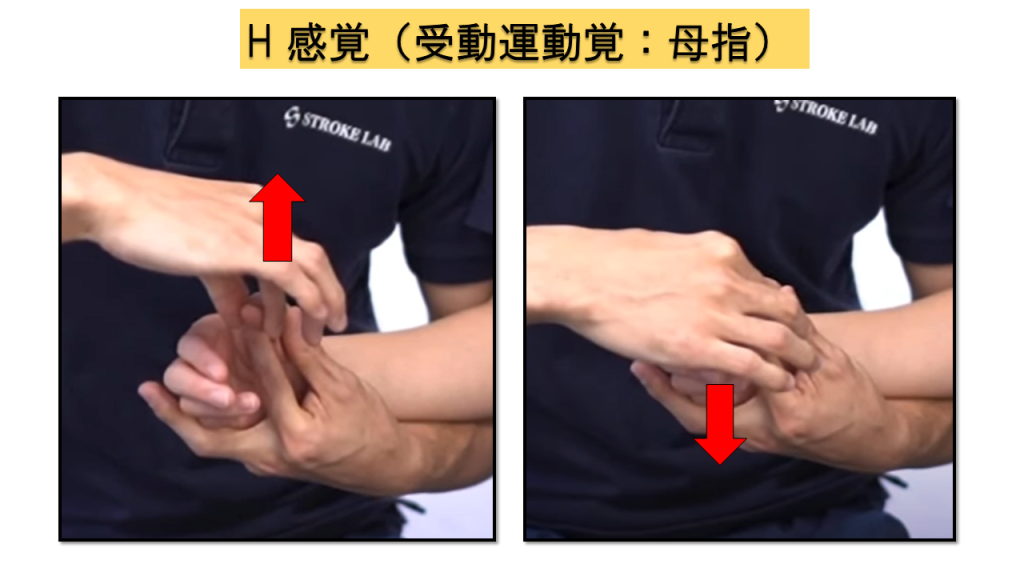
実施方法
① 検査時に触圧覚で判断されないよう、内側・外側を持つ(上下で挟まない) → ② 上に動かしたか下に動かしたかを判断してもらう
💡 ポイント
非麻痺側でもわからないような微小な動かし方は避け、動かす範囲に注意しましょう。触圧覚のみで方向を判断されないよう、持ち方にも配慮が必要です。
判定基準(各部位)
0点 = 正答数2/4以下 / 1点 = 正答数3/4 / 2点 = 正常(全問正答)
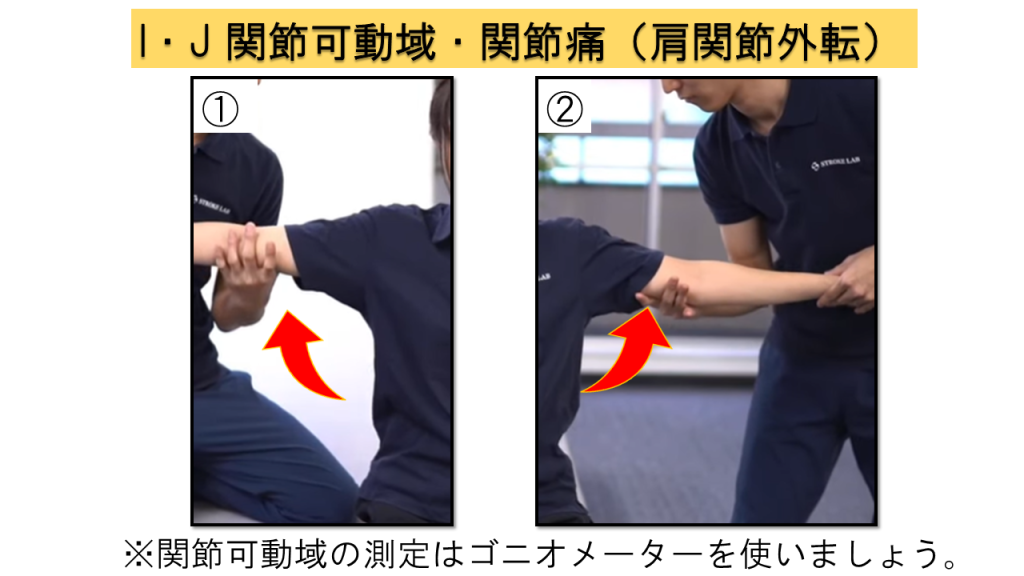
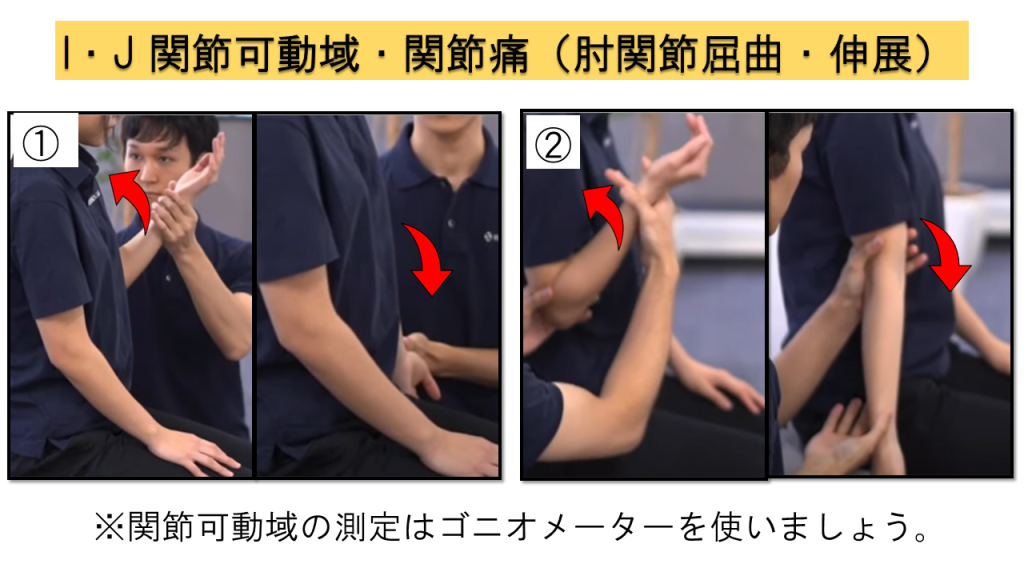
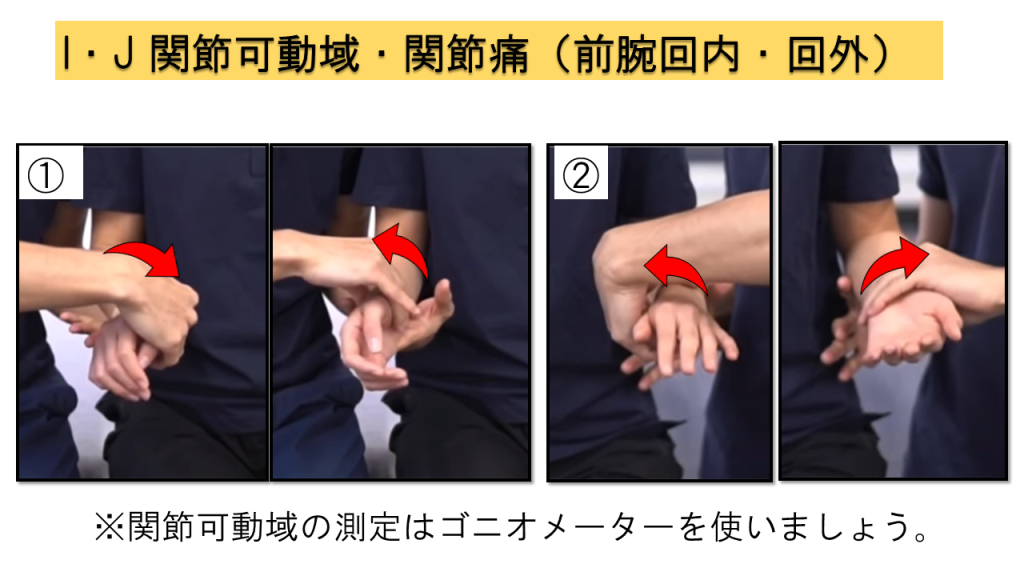
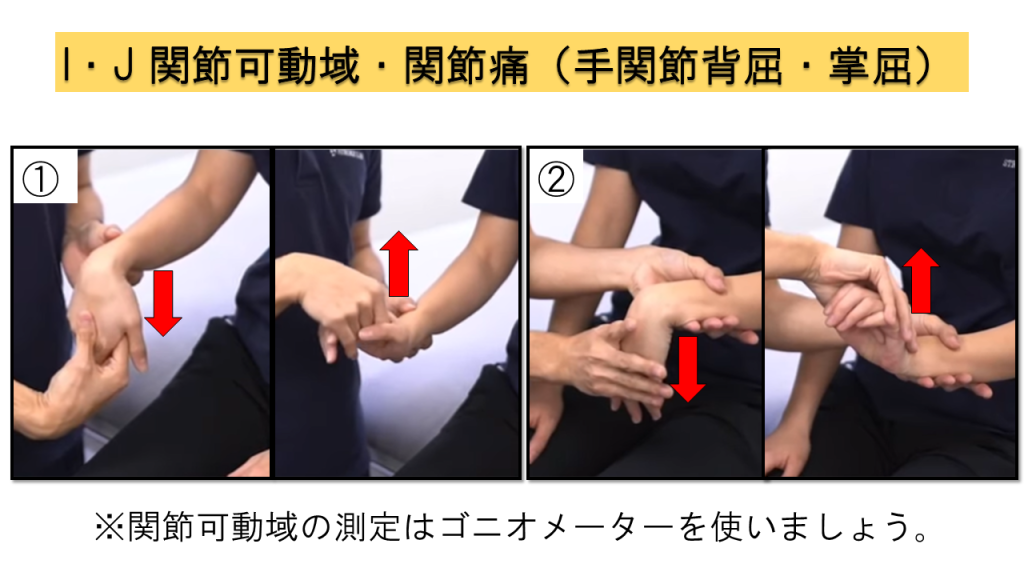
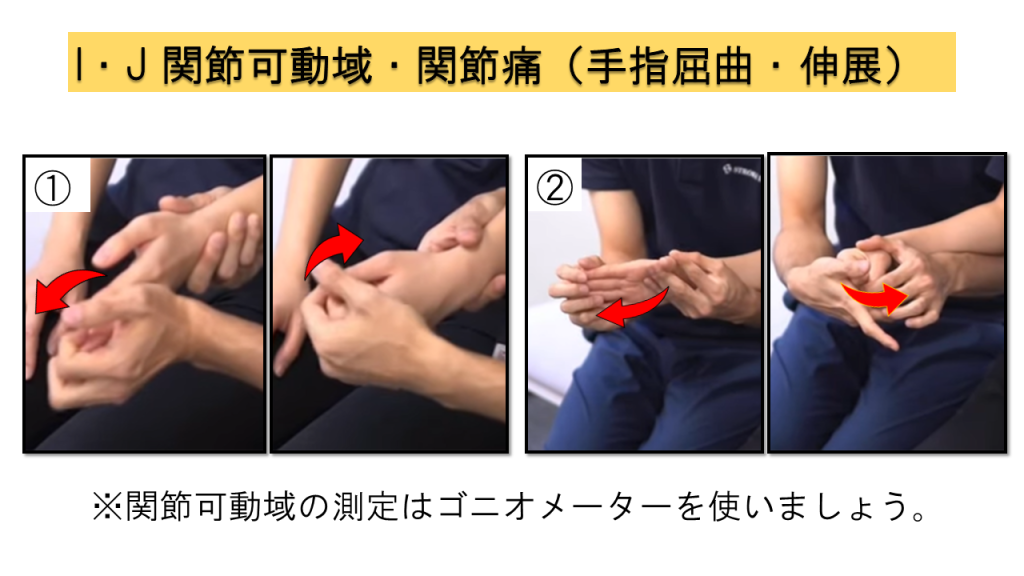
I. 関節可動域 / J. 関節痛
関節可動域はゴニオメーターを使用して測定し、同時に動作時の疼痛の有無も評価します。この2項目は同時に実施するのが効率的です。
📋 評価部位
肩関節(180°屈曲、90°外転、内旋・外旋)、肘関節(屈曲・伸展)、前腕(回内・回外)、手関節(掌屈・背屈)、指節間関節(DIP・PIP・MCP)
I. 関節可動域の判定基準
0点 = わずかなROM
1点 = 制限あり
2点 = 非麻痺側と同じ
J. 関節痛の判定基準
0点 = 著明な痛み
1点 = わずかな痛み
2点 = なし
評価例(各関節の実施場面)
肩関節:180°屈曲

肩関節:90°外転
肩関節:内外旋(腕を体側につけ肘関節90°屈曲位)
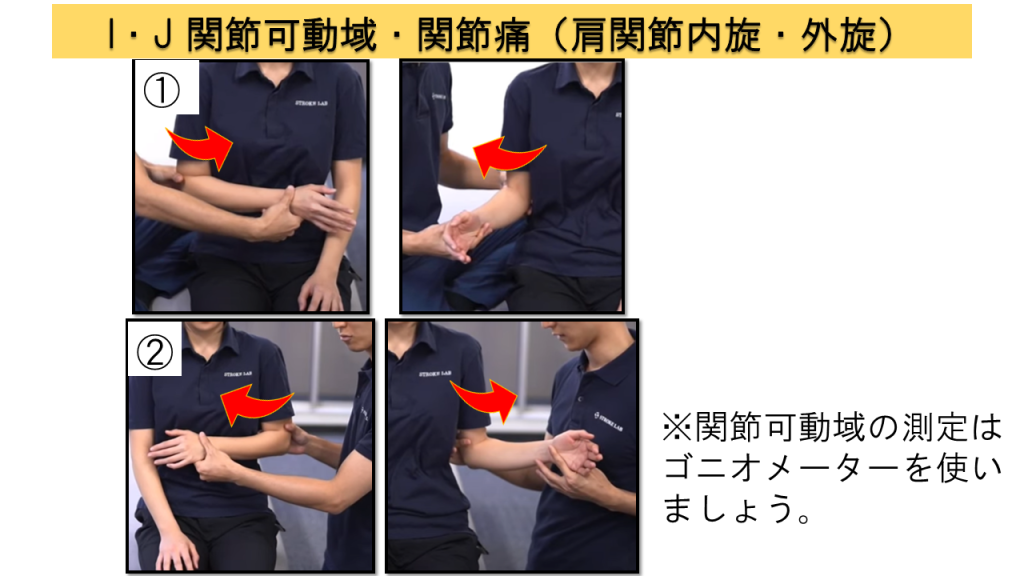
肘関節:屈曲・伸展
前腕:回内・回外
手関節:背屈・掌屈
手指:DIP・PIP・MCP関節
下肢運動機能評価の概要(34点満点)
本記事では上肢を中心に解説しましたが、FMAの下肢運動機能評価(34点満点)の構成も把握しておくことが重要です。上肢と同様に、共同運動→分離運動→協調性の順で配列されています。
| 項目 | 評価内容 | 配点 |
|---|---|---|
| E-Ⅰ.深部腱反射 | 膝蓋腱反射、アキレス腱反射 | 4点 |
| E-Ⅱa.屈筋共同運動 | 股関節屈曲、膝関節屈曲、足関節背屈 | 6点 |
| E-Ⅱb.伸筋共同運動 | 股関節伸展、膝関節伸展、足関節底屈 | 6点 |
| E-Ⅲ.分離運動 | 膝関節屈曲(立位)、足関節背屈(座位) | 4点 |
| E-Ⅳ.分離運動 | 膝関節屈曲(座位)、足関節背屈(立位) | 4点 |
| E-Ⅴ.深部腱反射の程度 | 膝蓋腱反射、アキレス腱反射の亢進 | 2点 |
| F.協調性 | 振戦、測定障害、所要時間 | 6点 |
📊 下肢FMAと歩行予後
下肢FMAスコアは歩行自立度の予測に有用であることが報告されています。上肢と下肢のスコアは相関するものの独立した指標として扱うべきであり、合算して100点満点とする場合は上肢と下肢の回復が均一でないことに注意が必要です。下肢FMAのMCIDについては上肢ほどコンセンサスが得られていませんが、おおむね約5〜6点が目安として用いられることがあります。
臨床でFMAを活用する5つのコツ
1. 評価のタイミング
入院時・退院時の評価に加え、月1回程度の定期再評価が推奨されます。MCIDを超える変化が見られたか否かで、プログラムの有効性を客観的に判断できます。
2. 部分的な使用も有効
全項目の実施が困難な場合、上肢運動機能(66点)のみでの使用も妥当性が確認されています。忙しい臨床現場では運動項目だけでも評価する習慣が重要です。
3. ビデオ撮影の活用
共同運動パターンの6要素を1回の動作で同時に観察するのは困難です。ビデオ撮影後にスロー再生で確認する方法が信頼性を高めます。
4. 可動域制限への対応
関節可動域制限がある場合は、被験者が動作可能な範囲内で評価します。可動域の制限は運動機能の問題ではないため、その範囲内での最大パフォーマンスで採点することがルールです。
5. 天井効果に注意
FMAは軽度障害の患者では天井効果(ceiling effect)が報告されています。FMA-UEが60点以上の軽度患者では、ARAT(Action Research Arm Test)やWMFT(Wolf Motor Function Test)との併用で、より微細な変化を捉えることが可能です。
ここまでお読みいただいた方へ
FMAスコアの「数字」を
生活の回復に変えませんか?
FMAで運動機能の現在地を把握することは、回復への第一歩です。
大切なのは、評価結果を「最適なリハビリプログラム」に変換できる専門性です。
STROKE LABのFMA活用 ― スコアを回復のロードマップに変える
FMAスコアは「現在地」を示す地図です。しかし、スコアだけでは回復の道筋は見えません。STROKE LABでは、FMAの各サブスコアを分析し、脳科学の知見に基づいたリハビリプログラムに直結させています。
FMAスコアから個別プログラムを設計する
FMAは共同運動→分離運動→協調性という回復段階を反映した構造を持っています。STROKE LABでは、各項目のスコアプロフィールから「いま患者さんがどの回復段階にいるか」を臨床推論し、次の段階へ進むために最適な介入を選択します。
- 共同運動パターンの分析:A-Ⅱ〜A-Ⅳの結果から、現在どの回復段階にあるかを特定。共同運動の分離度に応じて課題の難易度を段階的に設定します
- MCIDを活用した目標設定:FMA-UEで4.25〜7.25点の改善を目標とし、達成に必要な期間・介入頻度を具体的に提案します
- 手指機能の詳細評価と介入連動:C項目(手指7動作)の結果に基づき、把握パターン別の練習メニューを個別設計。かぎ握り・指尖つまみ・筒握りの各パターンで異なるアプローチを展開します
- 感覚と運動の統合的介入:H項目(感覚評価)の結果も踏まえ、感覚再教育と運動練習を組み合わせた課題指向型トレーニングを実施します
- 定期的な再評価による進捗の可視化:月1回のFMA再評価でスコアの推移を追跡し、クライエントと共有。数値による「見える化」が回復へのモチベーションを高めます
脳の可塑性を最大限に活用
STROKE LABは脳卒中リハビリの専門施設として、「脳の可塑性」を活用した運動学習を日常的に実践しています。FMAのスコア段階に合わせて、反復量・課題の複雑性・フィードバックの種類を最適化し、効率的な回復を目指します。
多職種連携での包括的サポート
FMAの運動・感覚・バランスの各スコアに基づき、PT(歩行・バランス)、OT(上肢機能・ADL)、ST(構音・嚥下)がチームとして統合的にプログラムを設計。ご家族への説明やセルフトレーニング指導も充実しています。
執筆監修
金子 唯史 ― STROKE LAB代表
国家資格(作業療法士)取得。順天堂大学医学部附属順天堂医院10年勤務。海外で3年にわたり徒手研修修了。医学書院「脳卒中の動作分析」など多数執筆。
参考文献
Fugl-Meyer AR, Jaasko L, Leyman I, et al. The post-stroke hemiplegic patient. 1. a method for evaluation of physical performance. Scand J Rehabil Med. 1975;7(1):13-31. PDF
Baker K, Cano SJ, Playford ED. Outcome measurement in stroke: a scale selection strategy. Stroke. 2011;42(6):1787-94. PubMed
Gladstone DJ, Danells CJ, Black SE. The Fugl-Meyer assessment of motor recovery after stroke: a critical review of its measurement properties. Neurorehabil Neural Repair. 2002;16(3):232-240.
Duncan PW, Goldstein LB, Horner RD, et al. Similar motor recovery of upper and lower extremities after stroke. Stroke. 1994;25(6):1181-1188.
Page SJ, Fulk GD, Boyne P. Clinically important differences for the upper-extremity Fugl-Meyer Scale in people with minimal to moderate impairment due to chronic stroke. Phys Ther. 2012;92(6):791-798.
FMAスコアの「数字」を、
生活の回復に変えませんか?
STROKE LABでは、FMA評価で明らかになった運動機能の段階に合わせ、
脳科学に基づく専門的なリハビリプログラムを個別設計します。
東京・大阪で、一人ひとりの回復フェーズに最適なプログラムを提供しています。
退院後のリハビリは STROKE LABへ
当施設は脳神経疾患や整形外科疾患に対するスペシャリストが皆様のお悩みを解決します。詳しくはHPメニューをご参照ください。


STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)