【2026年版】筋ジストロフィーのリハビリ|症状・進行・評価・治療を専門家が解説
筋ジストロフィーは、適切なリハビリを継続することで
筋力低下の速度を遅らせ、生活機能を長く守ることができます。
「階段が難しくなってきた」「転びやすい」「息が上がりやすい」「子どもの歩き方がおかしい」——
根本的な筋変性を止める治療が進歩している今も、リハビリは機能維持の最重要手段であり続けます。
このページでは、筋ジストロフィーに特化した科学的アプローチを、段階ごとに丁寧に解説します。
こんな悩みを抱えていませんか?
「階段・立ち上がりがきつい」が止まらない
踏み台を使わないと立ち上がれない、手すりがないと階段を降りられない——これは怠けや年齢ではなく、進行性の筋力低下によるものです。「ガワーズ徴候」と呼ばれる、床から立つときに足を支えに体を押し上げる動作は、筋ジストロフィーの典型的なサインです。
息が上がりやすい・夜中に目が覚める
「少し歩いただけで息切れする」「朝起きると頭痛がする」「夜中に何度も目が覚める」——これらは呼吸筋の弱化を示すサインです。筋ジストロフィーでは心臓・呼吸器への影響が生命に直結するため、早期からの管理が極めて重要です。
「進行性の病気」と言われ、何をすればいいかわからない
「筋肉が弱っていく病気で、止める方法はない」——そう聞かされてリハビリを諦めている方が少なくありません。しかし、適切な強度での運動療法・呼吸管理・拘縮予防を続けることで、機能低下のスピードを大幅に遅らせることは十分に可能です。
これらはすべて、専門的なリハビリで管理・改善できる問題です。
筋ジストロフィーのリハビリには、筋・神経・呼吸・心臓の病態を総合的に理解した上で
「過負荷を避けながら機能を最大限に引き出す」という高度な専門性が求められます。
筋ジストロフィー(MD)とは ― 知っておくべき基礎知識
筋ジストロフィー(Muscular Dystrophy: MD)は、筋肉の構造や機能に関わる遺伝子の異常によって骨格筋が進行性に変性・壊死していく遺伝性疾患の総称です。「ひとつの病名」ではなく、原因遺伝子が異なる30以上の疾患タイプを含んでいます。共通するのは、筋肉を守るタンパク質(ジストロフィンなど)が不足・欠損し、筋細胞が繰り返し傷つき、最終的に線維化・脂肪変性に置き換えられていくことです。
わかりやすく例えるなら、「筋肉という建物の壁材(ジストロフィンなど)が欠如し、使うたびに少しずつ壁が崩れていく」状態です。崩れた壁(筋肉)は修復されず、やがて線維・脂肪で埋め尽くされていきます。しかし、適切な運動負荷と管理の下でリハビリを続けることで、残存する筋肉を最大限に活かし、機能維持の期間を延ばすことは可能です。
代表的な疾患タイプ — 原因と特徴の違い
デュシェンヌ型(DMD)
最も多く・重症なタイプ。X染色体連鎖劣性遺伝でほぼ男児に発症。ジストロフィン欠損。3〜5歳頃に歩行異常が現れ、10〜12歳頃に歩行不能となることが多い。心筋症・呼吸不全への対策が必須。
ベッカー型(BMD)
DMDと同じジストロフィン遺伝子異常だが、部分的に機能するジストロフィンが産生される。発症は10〜30代が多く、進行は緩やか。成人まで歩行可能なことが多い。心筋症の管理が特に重要。
顔面肩甲上腕型(FSHD)
顔・肩甲骨周囲・上腕の筋から弱化が始まる。遺伝形式は常染色体優性。10〜20代に発症が多いが進行は緩徐。「口笛が吹けない」「腕が上がりにくい」などが初発症状。日常生活に工夫で対応できる期間が長い。
筋強直性ジストロフィー(DM1)
最も成人に多い筋ジストロフィー。筋力低下に加え筋強直(myotonia:力を入れた後に力が抜けにくい)が特徴。白内障・不整脈・認知機能低下・過眠など多系統に影響。DMPK遺伝子のCTGリピート異常。
肢帯型(LGMD)
肩・腰回りの近位筋から弱化するタイプの総称。原因遺伝子は30種類以上。発症年齢・重症度は遺伝子タイプで大きく異なる。遺伝子解析の進歩で診断精度が急速に向上している。
先天性筋ジストロフィー(CMD)
出生時〜乳幼児期から筋力低下・低緊張を呈する重症群。コラーゲンVI・ラミニンα2などの欠損。呼吸・嚥下管理が早期から必要なことが多い。
📊 日本における筋ジストロフィーの現状と指定難病制度
筋ジストロフィーは国が指定する難病(指定難病113番)です。日本全体での患者数は約2万〜2万5千人と推計され、デュシェンヌ型は男児の出生約3,500人に1人という頻度で世界共通です。指定難病として認定されると、医療費助成制度・訪問リハビリ・補装具給付・障害福祉サービスの優先利用など、様々な支援制度を活用できます。
近年はエクソンスキッピング療法・遺伝子補充療法など疾患修飾療法の開発が急速に進んでいます。同時に、「治療薬が効果を発揮するための筋機能の土台を守る」という意味で、リハビリテーションの重要性はむしろ高まっています。適切な管理下での運動療法が機能維持に有効であることは複数の研究で実証されています。
専門家向け:疾患サブタイプと臨床的特徴
DMD(デュシェンヌ型):Xp21.2のDMD遺伝子変異によりジストロフィン完全欠損。ジストロフィン関連タンパク複合体(DAPC)が崩壊し、筋細胞膜の機械的脆弱性が増大。カルシウム流入増加→壊死→線維化・脂肪化の繰り返し。CK値は発症初期に正常の数十〜百倍。グルココルチコイド(プレドニン・デフラザコート)が標準的疾患修飾療法。核酸医薬(エクソンスキッピング療法)として、エクソン51スキッピング(エテプリルセン/Exondys 51)・エクソン53スキッピング(ビルトラルセン/Viltepso、ゴロドセルセン/Vyondys 53)・エクソン45スキッピング(カシマーセン/Amondys 45)・エクソン44スキッピングなどが国内外で承認済み。SRP-9001(デランディストロゲン モクセパルボベク/Elevidys)はミニジストロフィン補充遺伝子療法として2023年FDA加速承認、2024年に通常承認へ格上げ。適応遺伝子変異の種類が治療選択を規定するため、遺伝子解析は治療方針決定に必須。
DM1(筋強直性ジストロフィー1型):19q13のDMPK遺伝子3’UTRのCTGリピート伸長。スプライシング調節因子(MBNL1/2)の機能喪失によりRNAスプライシング異常が多系統に波及。筋強直は電気生理的にミオトニーとして確認。過眠(日中の眠気)・認知機能低下・感情平板化・咽頭筋弱化による嚥下障害・心伝導障害(PQ延長・洞不全・AV block)が頻発。リハビリではミオトニーが温度(寒冷で悪化)に影響されることを考慮した環境設定が必要。
FSHD(顔面肩甲上腕型):4q35のD4Z4リピート短縮によりDUX4が異所性発現。翼状肩甲骨(scapular winging)・Beevor徴候(腹直筋の非対称性弱化)・腓骨筋萎縮が診断的特徴。進行は通常緩徐だが罹患領域と重症度に個人差大。肩甲骨固定術(スクラ手術)が翼状肩甲に対して一部施行される。
リハビリ設計では、近位筋/遠位筋弱化の比重・拘縮部位・呼吸機能(FVC・MIP・MEP)・心機能・嚥下機能・認知機能を個別評価することが不可欠。特にDMDでは過負荷による筋損傷(overwork weakness)を防ぐため、運動強度を最大筋力の50〜60%以下に保つことが基本原則。
症状と疾患の進行
筋ジストロフィーの症状は「進行性の筋力低下」を中心に、疾患タイプによって随伴症状が加わります。早期から適切に介入するほど機能を長く守りやすいため、症状への理解と早期対応が最重要です。
MDに特徴的な5つの中核症状
近位筋優位の筋力低下 ― 体幹・股関節・肩周囲から
多くのタイプで「体幹や体の中心(近位)に近い筋肉」から弱化が始まります。床からの立ち上がり困難・階段昇降の困難・腕が上がりにくいといった症状が典型的です。筋力低下は左右差・部位差を持ちながら進行し、遠位筋(手指・足首)に及ぶタイプもあります。
関節拘縮・脊柱側弯 ― 二次的変形の蓄積
筋力が不均衡になることで関節が一定方向に引っ張られ続け、足関節・膝・股関節・肘などに拘縮が生じます。また体幹筋力の低下は脊柱側弯(側湾症)を引き起こし、脊柱側弯は呼吸機能低下を加速させるため特に重要な問題です。拘縮・側弯の予防こそがリハビリの最重要課題のひとつです。
呼吸機能の低下 ― 命に関わる最重要合併症
横隔膜・肋間筋などの呼吸筋が弱化することで換気量が低下します。初期は夜間低換気(睡眠時低酸素)から始まり、「朝の頭痛・だるさ・熟睡できない感覚」として現れます。進行すると昼間も換気不全をきたし、非侵襲的陽圧換気(NPPV)が必要になります。呼吸リハビリ・定期的な肺活量測定が欠かせません。
心筋症・不整脈 ― 見えない臓器の変性
DMD・BMD・LGMD2I・DM1などでは骨格筋と同じ変性が心筋にも起きます。拡張型心筋症・不整脈・心不全が生命予後を左右する主要因です。「骨格筋の症状で動けないため、心臓への負荷が少なく症状が気づかれにくい」という特徴があるため、定期的な心エコー・心電図検査が必須です。
嚥下障害・栄養管理 ― 食べる力を守る
咽頭・口腔周囲の筋力低下により、食事時のむせ・誤嚥が増加します。また消化管平滑筋が侵されると便秘・腸閉塞(ileus)のリスクも高まります。栄養状態の維持はリハビリ効果の土台であり、言語聴覚士・管理栄養士との連携が重要です。
疾患の進行ステージ(主にDMDを例に)
DMDは最もよく研究されており、進行ステージが明確に区分されています。他のタイプも同様の概念が応用されます。
⚠ 速やかに医療機関に連絡すべきサイン
以下の症状は急激な状態変化を示す可能性があります。かかりつけ医・専門医に速やかに連絡してください。
- 朝に頭痛・倦怠感が続き、熟睡できない日が続く(夜間低換気・睡眠時無呼吸の可能性)
- 息切れが急激に悪化した・横になると息が苦しい(急性呼吸不全)
- 動悸・胸の違和感・足のむくみが現れた(心筋症・心不全の可能性)
- 飲み込みがしにくくなった・食事でよくむせる(誤嚥リスクの増大)
- 転倒して立てない・骨折した疑いがある
- 発熱・咳が続き痰が増えた(誤嚥性肺炎の疑い)
筋ジストロフィーに「頑張りすぎ」は禁物
「筋力低下があるなら、もっと激しく鍛えればいい」——これは誤りで危険です。脆弱な筋細胞膜を持つMDでは、過度な運動が筋の壊死を加速させます(過負荷性筋損傷 / overwork weakness)。適切な強度の運動は機能を守りますが、強すぎる負荷は逆効果になります。「しんどくなるまで頑張る」ではなく「適切な強度で継続する」が鉄則です。
若年発症が多く、社会参加への影響が深刻
DMDは子どもの時期に発症するため、学校生活・就学・就労・恋愛・結婚まで人生のあらゆる場面に影響します。「自分だけが違う」という孤立感、将来への不安、家族の疲弊——これらへの心理・社会的サポートもリハビリの重要な柱です。患者会やピアサポートへのつながりが大きな力になります。
診断・評価の流れ
筋ジストロフィーの診断は神経内科・小児神経科専門医が担当し、血液検査・遺伝子検査・筋生検・画像検査を組み合わせて行います。リハビリを進めるためには医師の診断に加えて、理学療法士・作業療法士・言語聴覚士による機能評価と、呼吸器科・循環器科による臓器評価が不可欠です。
🏥 受診・相談のタイミング目安(1つでも当てはまれば受診を)
✓ 子どもが転倒しやすい・走り方がぎこちない・階段が遅い
✓ 床から立つとき両手を使って体を押し上げる(ガワーズ徴候)
✓ 肩が上がりにくい・腕を水平より上に上げにくい
✓ 「力を入れた後、すぐに緩められない」という感覚がある
✓ 健康診断でCK(クレアチンキナーゼ)の値が高いと指摘された
✓ 家族・親族に同様の症状のある方がいる
主な診断・検査ツールと何がわかるか
| 検査・評価の種類 | 何がわかるか・目的 |
|---|---|
| 血液検査(CK・AST・ALT) | クレアチンキナーゼ(CK)はMDで著明高値(正常の10〜100倍以上)。筋損傷の指標として診断の第一歩。ステージ進行と共にCKは下がることがあり、低値が「改善」を意味しない場合もある |
| 遺伝子検査 | DMD遺伝子のエクソン欠失/重複・点変異、DMPK遺伝子のCTGリピート数など、疾患タイプの確定診断に必須。エクソンスキッピング療法の適応確認にも使用される |
| 筋生検 | ジストロフィン免疫染色でタンパク質の存在・量を確認。DMDとBMDの鑑別・他の筋疾患との鑑別に重要。遺伝子検査の進歩で必須でないケースも増えている |
| MRI(筋肉) | 筋の脂肪変性・萎縮の分布パターンを可視化。侵襲なく筋の変性程度を評価でき、疾患タイプの鑑別や進行モニタリングに活用されている |
| 肺機能検査(スパイロメトリー) | 努力肺活量(FVC)・最大吸気圧(MIP)・最大呼気圧(MEP)を測定。FVCが予測値の50%を下回ると夜間低換気リスクが上昇。リハビリの安全管理と呼吸補助導入時期の判断の根拠になる |
| 心エコー・心電図 | 拡張型心筋症・駆出率低下・不整脈の早期検出。DMD・BMDでは10歳頃から定期的な心機能評価が推奨される。運動処方の安全上限を決める根拠にもなる |
| 嚥下機能検査(VF・VE) | 嚥下造影・嚥下内視鏡で誤嚥リスクを評価。構音障害・口腔機能の低下が現れたら早期スクリーニングを実施 |
リハビリ場面で使われる主な評価スケール
6MWT
6分間歩行テスト
6分間で歩ける最大距離を計測。DMDの主要アウトカム指標として国際的に標準化。薬物・リハビリの介入効果の判定に最も広く使われる。
NSAA
North Star Ambulatory Assessment
DMD歩行可能期の機能を17項目で評価。0〜34点。階段・走行・起立動作など生活直結の動作を含み、進行モニタリングに優れる。
MFM
Motor Function Measure
歩行不能期も含めた32項目の包括的運動機能評価。D1(立位・移動)・D2(体軸・近位筋)・D3(遠位筋)の3領域。進行期にも使い続けられる。
Brooke / Vignos
上肢・下肢機能スケール
上肢機能(Brooke 1〜6)・下肢機能(Vignos 1〜10)の段階分類。臨床での簡易な進行度把握に使いやすい。補助具導入のタイミング判断にも活用。
FVC / MIP / MEP
呼吸機能指標
努力肺活量・最大吸気圧・最大呼気圧。呼吸リハビリの目標設定・NPPVや咳介助の開始時期の判断基準として不可欠。3〜6ヶ月ごとの定期測定を推奨。
PODCI / CHQ
QOL・生活の質評価
小児整形外科機能評価(PODCI)・小児健康調査票(CHQ)などでQOLを定量化。機能数値だけでなく「生活の満足度」の変化を追うことが長期リハビリの指針になる。
「今の筋力」だけでなく「呼吸・心臓・拘縮」を同時に見ること
筋ジストロフィーのリハビリ評価は、運動機能だけでは不十分です。呼吸機能(FVC)・心機能・関節可動域・脊柱アライメント・栄養状態を同時に把握することで、安全で効果的な運動処方が初めて可能になります。特に呼吸機能の低下は自覚症状が出にくく、定期的な測定なしには見逃されやすいため要注意です。評価の頻度は状態が安定している場合で3〜6ヶ月ごと、状態変化時には随時実施することが推奨されます。
治療法の選択肢
筋ジストロフィーは「治療がない病気」ではありません。疾患修飾療法の開発が急速に進んでおり、薬物療法・リハビリ・呼吸管理・心臓管理・補助具・福祉制度を組み合わせることで、生活の質と生命予後を大きく改善できます。
DMDは「治療薬が存在する時代」に入っています
グルココルチコイド(プレドニゾロン・デフラザコート)は依然として最も広く使われる標準療法で、歩行能力の維持期間を延長し呼吸機能の低下を遅らせることが実証されています。
近年では核酸医薬(エクソンスキッピング療法)が登場し、DMD遺伝子変異の種類に応じて適応薬剤が異なります。主な承認薬として、エクソン51スキッピング(エテプリルセン/Exondys 51)・エクソン53スキッピング(ビルトラルセン/Viltepso、ゴロドセルセン/Vyondys 53)・エクソン45スキッピング(カシマーセン/Amondys 45)・エクソン44スキッピングなどが国内外で承認されています。またミニジストロフィン補充遺伝子療法(delandistrogene moxeparvovec/Elevidys)は2023年に4〜5歳の歩行可能患者を対象にFDA加速承認を取得し、2024年には4歳以上の歩行可能患者への通常承認へと格上げされました。治療選択は遺伝子変異のタイプで異なるため、遺伝子解析と専門医との密な相談が不可欠です。
「息をする力」を守ることが生命予後を変える
- 定期的な肺機能検査: FVCが低下する前からの経過観察が重要
- 夜間NPPV(非侵襲的陽圧換気): FVCが予測値の50%以下または夜間低換気の所見で導入を検討。睡眠の質・日中の疲労感が劇的に改善することが多い
- 咳介助器(MI-E / カフアシスト®): 咳の力(MEP)が低下した際に排痰を助ける。呼吸器感染時の肺炎・無気肺予防に極めて重要
- 呼吸筋トレーニング: 最大吸気圧が30cmH₂O以上ある段階では、呼吸筋の強化訓練が有効
「見えない臓器」の変性を早期に捉える
- ACE阻害薬・ARB・β遮断薬: 心筋症への早期薬物介入で心機能低下を遅らせることができる。症状がなくても10歳頃から導入を検討
- 心エコー・ホルター心電図の定期実施: 1〜2年ごとの定期評価が推奨される
- 運動強度の管理: 心機能の評価結果をリハビリの運動強度設定に反映させることが安全管理の核心
「できる生活」を延ばすための道具と制度
- 短下肢装具(AFO)・長下肢装具(KAFO): 足関節拘縮の予防と歩行延長。特に夜間装着は就寝中の拘縮進行を抑制
- 脊柱装具・座位保持装置: 側弯進行を遅らせ呼吸機能を守る。電動車椅子の適切なポジショニングも重要
- 電動車椅子・重度障害者用意思伝達装置: 移動・コミュニケーション手段の確保がQOLを大きく左右する
- 指定難病医療費助成・補装具費支給・日常生活用具給付: 制度をフルに活用することで経済的負担を大幅に軽減できる
- 患者会: 日本筋ジストロフィー協会など当事者・家族のネットワークが情報と精神的支えになる
🔬 近年の治療研究の動向
エクソンスキッピング以外にも、ストップコドンリードスルー薬(アタルレン)・マイクロジストロフィン遺伝子補充療法・CRISPR/Casを用いたゲノム編集など、複数の新規療法が開発段階にあります。DM1に対してはアンチセンス核酸(ASO)によるCUGリピートRNA標的療法の臨床試験が進行中です。FSHDに対してもDUX4発現を抑制するRNA干渉療法が研究段階にあります。
重要なのは、これらの疾患修飾療法が効果を発揮するためには「治療薬を受け取れるだけの筋肉の残存」が必要だということです。リハビリで筋機能の土台を守り続けることが、新規治療の恩恵を最大化することにも直結しています。
ここまでお読みいただいた方へ
ここからが「機能維持の本番」です。
リハビリの「中身」が将来を決めます。
筋科学・運動生理学のエビデンスに基づく、MDに特化した具体的アプローチを解説します。
リハビリテーションの実践アプローチ
筋ジストロフィーのリハビリは「弱った筋肉を強化する」という単純なものではありません。脆弱な筋細胞を守りながら、残存機能を最大限に活用し、拘縮・側弯・廃用の進行を食い止めながら生活機能を維持するプロセスです。6つの主要アプローチと在宅実践プログラムを解説します。
🔴 筋ジストロフィーのリハビリで最も重要な大原則
「過負荷による筋損傷(Overwork Weakness)」を絶対に避ける
- 最大筋力の50〜60%以下の低〜中等度強度で行うことが基本
- 運動後に筋肉痛・強い疲労・翌日以降も続くだるさがある場合は強度を下げるサイン
- 「もっと頑張れば筋肉がつく」という発想ではなく、「今ある筋肉を壊さず使い続ける」という発想へ
- フォームや動作の質を重視し、筋肉に不必要なストレスをかけない動き方を学ぶことも重要
多職種チームで関わる ― 誰が何をするか
理学療法士(PT)
歩行・バランス・ROM維持・体幹機能・呼吸訓練・転倒予防・装具の適合確認が主担当。
作業療法士(OT)
上肢機能・ADL(食事・更衣・書字・PC操作)・電動車椅子操作・自助具選定が主担当。
言語聴覚士(ST)
嚥下障害・構音障害・AAC(意思伝達装置)導入・食形態の調整・認知機能支援が主担当。
呼吸器科医・臨床工学技士
肺機能評価・NPPV導入と調整・MI-E(咳介助)設定・呼吸器感染時の管理。
循環器科医
心エコー・心電図による心筋症・不整脈の定期評価と薬物管理。運動処方の安全限界を設定。
ソーシャルワーカー
難病申請・障害福祉サービスの調整・学校・職場との連携・患者会への橋渡し。
1 ストレッチ・関節可動域(ROM)訓練
「動かせる関節」を守り続けることがすべての土台
拘縮は「関節を動かさないこと」と「筋力不均衡」によって進行します。毎日のストレッチが拘縮進行を遅らせることが最もエビデンスの確立しているリハビリ手段のひとつです。痛みが出ない範囲で、ゆっくりと持続的に伸ばすことが重要で、急激な強い力は禁忌です。
- 足関節背屈ストレッチ(最重要): アキレス腱・腓腹筋の拘縮はMDで最も早く起こる。立位・坐位どちらでも1日2〜3回、30秒×3セット/側
- 股関節屈曲筋・腸腰筋ストレッチ: 骨盤前傾・腰椎前弯(典型的なMD歩行姿勢)を緩和
- 肩関節・肘関節・手指のROM維持: 歩行不能期以降、上肢機能が生活の主役になるため特に重要
- 夜間装具(night splint)の使用: 就寝中に足関節を中間位に保持し、寝ている間の拘縮進行を予防
2 水中運動・低負荷有酸素訓練
「過負荷を避けながら体を動かす」最適解
水中運動(アクアセラピー)は筋ジストロフィーのリハビリで特に推奨される運動形態のひとつです。浮力によって体重負荷が大幅に軽減されるため、陸上では困難な動作も安全に行うことができ、筋力の過負荷リスクを最小化しながら運動量を確保できます。複数のリハビリガイドラインおよびJansen(2010)らのDMDを対象とした研究でも、低〜中等度の有酸素運動が機能維持に寄与することが示されており、中でも水中環境は関節・筋への負担が少ない優れた選択肢として位置づけられています。
- 水中歩行: 腰〜胸の深さで前後・横に歩く。心肺機能と下肢筋力を安全に刺激
- 水中バランス練習: 水の抵抗を使った体幹訓練。転倒リスクなく体幹を刺激できる
- 自転車エルゴメーター(低負荷): 陸上での低負荷有酸素運動として最適。RPE 11〜13(ボルグ)を目安に
- 実施上の注意: 疲れを感じたら即座に中止。「少し物足りない」程度が丁度よい強度
3 低〜中等度レジスタンス訓練
「適切な刺激」が残存筋を守る ― 強度管理が命
過負荷を避けた適切な強度の筋力訓練は、MDにおいても残存筋の廃用萎縮を防ぎ機能を維持します。筋力の低下が著しいタイプ(DMD進行期など)では筋力訓練より拘縮予防・呼吸管理が優先されますが、比較的進行の緩やかなタイプ(BMD・FSHD・LGMD)では適切な筋力訓練が有効です。
- 最大筋力の50〜60%以下の負荷設定が鉄則(高強度の eccentric 収縮は特に筋損傷リスクが高く禁忌)
- 座位・臥位での近位筋強化:股関節外転・体幹伸展・肩甲骨周囲筋
- セット間に十分な休憩(3〜5分)を取り、翌日の筋肉痛の有無を確認しながら漸増
- 電気刺激(NMES)は筋の収縮刺激を外部から与えられるため、随意的な過負荷リスクが少なく有用な場合がある
4 呼吸訓練・排痰ケア
「息をする力」を守るリハビリは命を守るリハビリ
呼吸筋の弱化は静かに進行するため、症状が出てから対応するのでは遅すぎます。FVCが正常範囲にある早期から呼吸リハを開始することで、機能低下の速度を抑制できます。また感染時に咳で痰を出す力が低下すると肺炎・無気肺に至るため、排痰管理も日常的に重要です。
- 呼吸筋ストレッチ: 胸郭のモビライゼーション・肋間筋ストレッチにより胸郭の柔軟性を維持
- 最大吸気練習(AIR STACKING): バッグバルブマスクを使って肺を最大まで膨らませる練習。胸郭の柔軟性維持と無気肺予防に有効
- MI-E(カフアシスト)による排痰: 吸気・呼気の機械的補助で痰を効率よく排出。感染時・術後に特に重要
- NPPV使用開始後のフィッティング訓練: 日中の短時間から慣らし、夜間使用に移行する段階的適応訓練
5 作業療法・日常生活動作訓練
「手を使う生活」こそが後期の自立の鍵
歩行不能になった後も、上肢機能・手指機能が保たれていれば食事・PC操作・スマートフォン・電動車椅子操作・コミュニケーションでの自立が維持できます。この段階での上肢機能の維持が「できる生活の量」を大きく左右します。
- 上肢サポーター・アームサポート: 肩周囲筋の弱化を補い、机上での作業を可能にする補助器具
- 電動車椅子の適切なポジショニング: 体幹をしっかり支えることで上肢の自由な動きを引き出す
- 自助具の選定・使用訓練: ユニバーサルカフ・太柄スプーン・キーガードつきキーボード・タブレット操作の工夫
- AAC(意思伝達装置)の早期導入検討: 上肢機能が低下する前に慣れておくことが、後期の生活の質に直結する
6 心理支援・学校・社会参加支援
「生きたい場所で生きる」ための包括支援
DMDなど若年発症の疾患では、学校での配慮・進学・就労・恋愛・家族計画まで、本人と家族が抱える課題は多岐にわたります。不安・抑うつへの心理的アプローチ、学校・職場への合理的配慮の調整、患者会・ピアサポートへの橋渡しを含めた包括的支援が、リハビリの継続そのものを支えます。
在宅でできる「毎日のホームプログラム」
🟢 歩行可能期(STAGE 1〜2) — 毎日の基本15分メニュー
- 足関節背屈ストレッチ(各2分): 壁に手をついてアキレス腱を伸ばす。または床に座って足首を手で背屈方向にゆっくり曲げる。30秒×3セット/側
- 股関節屈筋ストレッチ(2分): 片膝立ち(または立位での前後開脚)で腸腰筋を伸ばす。転倒しないよう壁や椅子を支えに
- 椅子からの立ち座り(10回): ゆっくり丁寧に。疲れる前に終わることが大切。腕に頼りすぎず、足で立つことを意識する
- 肩・肩甲骨のほぐし(2分): 肩を前後にゆっくり回す。腕を水平まで上げる練習(痛みがない範囲で)
- 深呼吸練習(1分): 鼻から大きく吸い、口からゆっくり吐く。腹式呼吸を意識。5〜10回
🟡 歩行不能期(STAGE 3〜4) — 座位・臥位中心の安全プログラム
- 全関節の他動ROM(1日2回): 家族・介護者と一緒に、足首・膝・股関節・肩・肘・手首を全方向にゆっくり動かす。拘縮予防の最重要習慣
- 体幹坐位バランス(5分): 背もたれから離れ、クッションなしで坐位を保持。重心を左右に少しずつ移動させる
- 上肢の机上練習: 肘をテーブルについた状態での手指の開閉・ペグ挿し・スマートフォン操作を日課にする
- 呼吸練習(AIR STACKING:処方された方のみ): バッグバルブマスクで最大吸気を繰り返す。1日1〜2セット
- 嚥下体操(1日2回): 口の開閉・舌前突・頸部回旋・「パ・タ・カ・ラ」をゆっくり繰り返す
「転ばない・ぶつからない」住環境を整える
- 手すりの設置: 玄関・廊下・浴室・トイレ・階段。段差の解消も最優先
- 滑り止め: 浴室・洗面所のマットは必ず滑り止め付きに。床の布製マットは足が引っかかる危険源になり得る
- よく使うものを手の届く高さに: 棚の高い位置への手伸ばしは転倒・肩への過負荷の原因になる
- 電動ベッド・リフト機器の導入: 起き上がり・移乗を家族と二人がかりで行うより、機器の活用が安全。介護保険・難病制度で給付対象
筋肉と脳を守る日常習慣
- たんぱく質の適切な摂取: 残存筋の維持に必要。ただし過剰摂取は腎臓に負荷をかけるため、管理栄養士と相談
- 肥満の予防: 活動量が低下しがちなMDでは体重増加が筋への負担を増やす。体重管理はリハビリ効率に直結する
- 睡眠の質の確認: 朝の頭痛・強い倦怠感は夜間低換気のサイン。NPPVの適切な使用と定期的な設定確認が必要
- ビタミンDとカルシウム: グルココルチコイド長期使用者では骨粗鬆症リスクが上昇するため、補充が推奨されることが多い
筋ジストロフィーのリハビリに「完成」はありません。しかし、「昨日できたことを今日もできた」という維持こそが、積み重なって長い将来の生活の質を守ります。過負荷を避け、毎日続ける。その小さく丁寧な積み重ねに、大きな価値があります。適切な強度での運動継続が、将来の疾患修飾療法の恩恵を最大限に受け取るための「筋肉の土台」を守ることにもつながります。
自費リハビリで失敗しない選び方
「強化してくれる施設」ではなく「安全に管理できる施設」を選ぶ
筋ジストロフィーのリハビリで最大のリスクは「良かれと思った過負荷による筋損傷」です。それだけに、施設が「過負荷を避けながら機能を維持する設計力」を持っているかどうかが成否を分けます。「やる気があれば頑張れる」ではなく、「科学的根拠に基づいて適切な強度を管理できる」施設を選んでください。
明確な目標と継続意欲がある方
- 「拘縮を進行させたくない」「歩行期間を少しでも長くしたい」など具体的な目標がある
- 病院リハの頻度・時間では物足りないと感じている
- 自宅での正しいストレッチ・運動方法を丁寧に教えてもらいたい
- 家族が適切な介助方法・ROM訓練の方法を学びたい
- 進行に合わせてゴールと方針を柔軟に変えていきたい
こちらは要注意
- 呼吸器感染中・急性心不全・骨折直後など急性期の医療管理が優先される状態
- 「激しいトレーニングで劇的に改善する」という非現実的な期待だけで来院
- 夜間低換気が疑われる症状があるのに呼吸器科を未受診
- 心機能評価が行われておらず、安全な運動強度の根拠がない状態
「良い施設」を見抜く6点チェック
| チェックポイント | 良い状態 | 注意サイン |
|---|---|---|
| 過負荷管理 | 「Overwork Weakness」を知っており、強度設定の根拠を説明できる | 「頑張れば強くなる」という一方的な指導 |
| 呼吸・心臓の把握 | FVC・心機能の最新値を把握した上で運動処方する姿勢がある | 運動機能だけ見て臓器評価を無視している |
| 拘縮予防の設計 | ストレッチ・夜間装具・ROM訓練の重要性を最優先で設計している | 筋力強化だけで拘縮予防に言及がない |
| 進行性への対応 | ステージ変化に合わせてゴールを更新し続ける姿勢がある | 「今よりよくする」だけで長期視点がない |
| 疾患タイプへの理解 | DMD・BMD・FSHDなど疾患特性の違いを踏まえた個別設計ができる | 「筋力低下全般」の画一的な対応しかない |
| 医療連携 | 主治医・病院リハ・呼吸器科・循環器科との役割分担を尊重できる | 「医療は関係ない」「うちだけで完結できる」という姿勢 |
💡 初回相談でこの3つを聞いてみてください
1「私の疾患タイプに対して、運動強度はどのように設定しますか? 過負荷への対策は?」
2「呼吸機能・心機能の情報を共有すれば、それを踏まえた運動処方ができますか?」
3「進行性の疾患として、半年後・1年後にどういうゴール設定をしますか?」
——これらに具体的な言葉で答えられる施設は、長期的な信頼関係を築きやすいです。
ここまでお読みいただいた方へ
では、実際にどこでリハビリを受けるか。
脳神経専門施設の強みをお話しします。
大切なのは、この知識を「実際の機能維持」につなげてくれる環境を選ぶことです。
STROKE LABでのリハビリ ― 専門施設の強みとは
筋ジストロフィーのリハビリは、筋肉の病態理解だけでなく「残存する神経系・筋系を最大限に活用し、代償運動を設計する」という神経科学の視点が不可欠です。
STROKE LABは脳卒中をはじめとする神経疾患リハビリの専門施設として、「神経と筋の相互作用」「運動学習」「代償戦略の設計」を日常的に実践しています。この知見は筋ジストロフィーのリハビリに直接応用できます。弱化した筋群を補うための代償動作パターンの設計と、残存筋を守りながら機能を引き出す運動処方こそが、一般的な施設との最大の差異です。
| 一般的な筋ジストロフィーリハビリ | STROKE LABの筋ジストロフィーリハビリ |
|---|---|
| 筋力低下に対する汎用的な強化訓練 | 疾患タイプ・進行度・筋力評価・呼吸機能を統合した個別運動処方 |
| ストレッチ指導・自主練習の指示が中心 | 代償動作の設計・残存筋の効率的な使い方の運動学習まで介入 |
| 症状が悪化してからリハビリ強化を検討 | 早期から「拘縮ゼロ・廃用ゼロ」を目標とした予防的リハビリ |
| 通院中の訓練だけで在宅プログラムが曖昧 | 家族・介護者への正確なストレッチ・ROM訓練の指導まで完結 |
| 評価は初回のみ・変化の数値追跡が弱い | 6MWT・MFM・ROM・FVCを定期測定し変化をデータで可視化 |
| 呼吸・心臓管理は専門科に任せ、リハビリとの連携が希薄 | 臓器評価の最新値を共有しながら、安全な運動強度を常に更新 |
「守れた」を積み上げる ― 長期戦を一緒に戦う
- 「過負荷なく、毎日続けられる」ホームプログラムの設計: 施設で行う訓練と自宅での習慣を一体化し、「通って終わり」にしません
- 家族・介護者への具体的な技術指導: 正確なストレッチ・ROM訓練・移乗介助・緊急時の対応まで実践的に指導します
- 進行ステージに応じた目標の更新: 歩行可能期・不能期・後期それぞれで「今この時期に守るべきもの」を明確にし設計します
- 呼吸・心臓評価との連携意識: 医療情報を共有しながら安全な運動処方の根拠を常に持ちます
- 「今できること」を最大限に活かす視点: 失われた機能への悲嘆ではなく、今ある力の最大活用に焦点を当てます
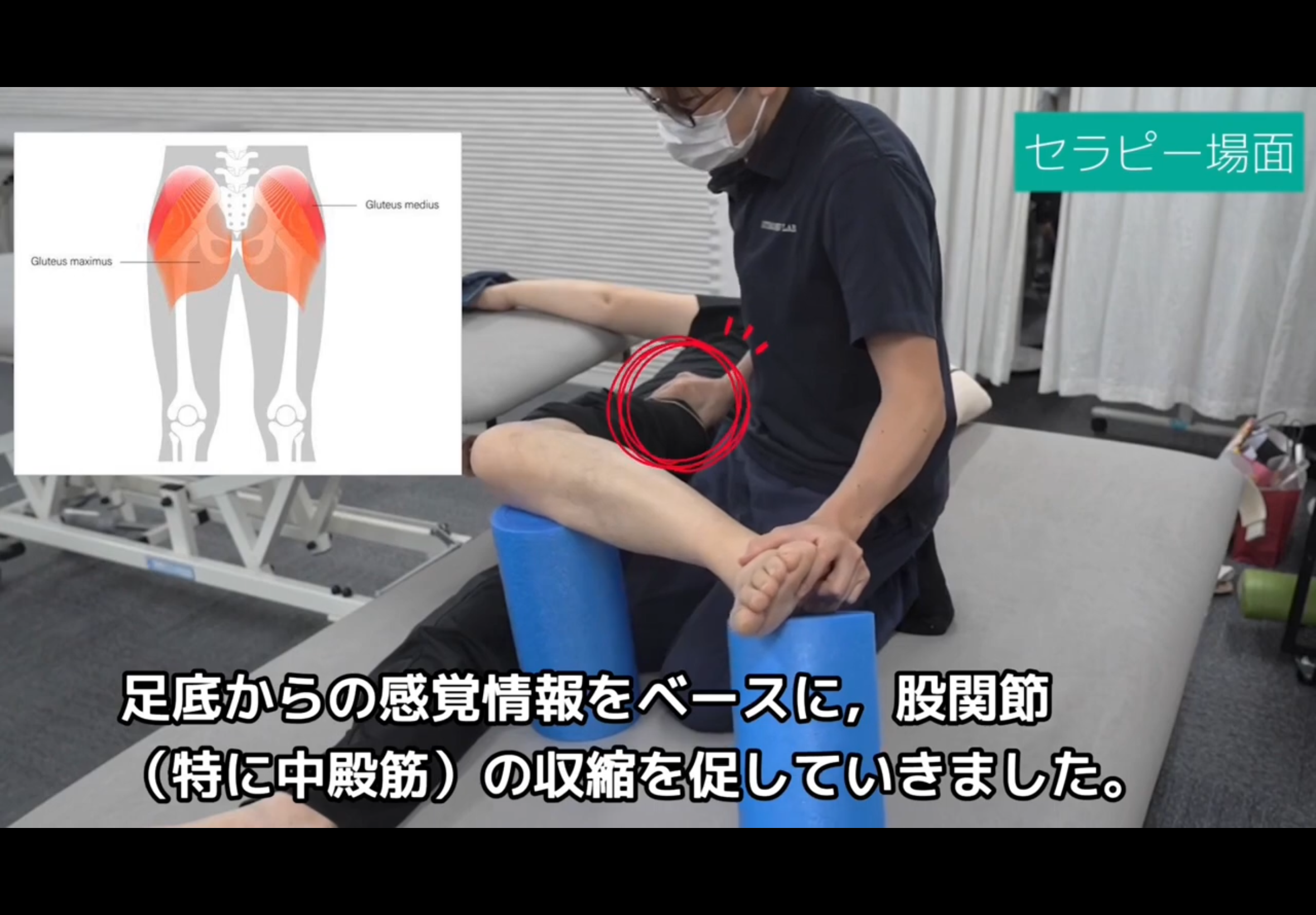
※以下の動画・画像は脳卒中の方のリハビリ実例ですが、症例動画では「良くなった」という結果だけでなく、「なぜその変化が起きたか」というセラピーの場面が紹介されています。体重の乗り方や、手足のポジションを脳が正しく認識することで動きが変わる様子。余計な力みを抜き、本来使うべき筋肉を活性化させるプロセス。こうした「動きの質」への注目は、筋ジストロフィーの方にも非常に重要な考え方です。
▶ STROKE LABのリハビリ実例

STROKE LAB代表の金子唯史が執筆する医学書院刊「脳の機能解剖とリハビリテーション」の知見をもとに、神経科学・運動生理学的な根拠に基づいたトレーニングを個別設計しています。


リハビリを受けた方の声
「デュシェンヌだから仕方ない」と思いながら、なんとなくリハビリを続けていました。STROKE LABでは「今この時期に絶対に守らなければいけないのは足首の関節です」と最初に教えてもらえて、ようやくストレッチの意味が腑に落ちました。毎日のストレッチをきちんと続けるようになってから、歩ける距離が変わらないどころか少し改善した感覚がありました。「守れた」という実感が、リハビリを続ける力になっています。
息子が筋ジストロフィーと診断されたとき、「過負荷で悪化させてはいけない」と言われながら、では何をどのくらいやればいいのか誰も教えてくれませんでした。STROKE LABに来て初めて「この強度なら安全」「これ以上はやりすぎ」という具体的な線引きがわかりました。自宅でのストレッチも、私が一人でできるように丁寧に教えてもらえて、毎日続けられるようになりました。「やってはいけないこと」と「やるべきこと」の両方が分かることの安心感は想像以上でした。
ベッカー型なので「軽症」と言われ、病院では「経過観察で十分」という扱いでした。でも、40代を過ぎてから階段がつらくなってきて、何かできることはないかと相談しました。自分の疾患タイプに合わせた運動強度と拘縮予防の重要性を教えてもらい、「今のうちにやっておくことがある」という実感が持てました。何より「軽症だからリハビリは不要」ではなく「だからこそ今から」という視点を持てたことが大きかったです。
よくある質問(FAQ)
参考文献・参考リンク
日本神経学会:筋ジストロフィー診療ガイドライン 2022年版
Birnkrant DJ, et al. Diagnosis and management of Duchenne muscular dystrophy, part 1-3. Lancet Neurol. 2018;17(3):251–267. PubMed
Jansen M, et al. Physical training in boys with Duchenne Muscular Dystrophy: the protocol of the No Use is Disuse study. BMC Pediatr. 2010;10:55.
Markati T, et al. Emerging therapies for Duchenne muscular dystrophy. Lancet Neurol. 2022;21(9):814–829.
McDonald CM, et al. Ataluren in patients with nonsense mutation Duchenne muscular dystrophy (ACT DMD). Lancet. 2017;390(10101):1489–1498.
Manzur AY, et al. Glucocorticoid corticosteroids for Duchenne muscular dystrophy. Cochrane Database Syst Rev. 2008;(1):CD003725.
難病情報センター:筋ジストロフィー nanbyou.or.jp 日本筋ジストロフィー協会: jmda.or.jp 日本理学療法士協会: japanpt.or.jp 日本作業療法士協会: jaot.or.jp
筋ジストロフィーのリハビリ、
専門家と一緒に「設計」しませんか?
MDの機能維持は、疾患タイプ・進行度・呼吸機能・生活スタイルに合わせた個別最適化されたプログラムで大きく変わります。
「過負荷を避けながら、毎日続けられる」ホームプログラムと、病院リハ・医療管理との連携を整理した長期プランを一緒に設計します。
東京(御茶ノ水・世田谷)・大阪にて対応中です。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)