【2026年版】脳腫瘍のリハビリ|症状・後遺症・評価・治療まで専門家が解説
脳腫瘍(BT:Brain Tumor)は、手術・放射線・化学療法の後こそがリハビリの本番。
神経可塑性を活用した専門的なアプローチで、機能回復と生活の質を守ることができます。
「手術後に半身が動かしにくくなった」「言葉が出てこない」「いくら休んでも疲れが取れない」——
脳腫瘍のリハビリは、脳卒中のリハビリと多くの共通点を持ちながら、腫瘍特有の難しさがあります。
このページでは、脳腫瘍に特化した科学的アプローチを段階ごとにわかりやすく解説します。
こんな悩みを抱えていませんか?
手術後に体が思うように動かなくなった
手術で腫瘍は取り除けたのに、片側の手足が動かしにくくなった——これは腫瘍の圧迫や手術操作によって運動野・運動路が影響を受けたためです。適切なリハビリによって、脳の可塑性(=脳が自ら回路を作り直す力)を活かした機能回復が可能です。
「脳の疲れ」が治らない・集中できない
がん関連疲労(CRF)は脳腫瘍患者の70〜90%が経験します。「寝ても疲れが取れない」「頭が働かない」「すぐぼーっとする」——これは怠けではなく、腫瘍・放射線・化学療法が引き起こす医学的な問題です。「安静にすれば治る」は誤りで、正しい管理方法があります。
言葉が出てこない・うまく伝えられない
左半球の腫瘍では失語症・言語障害が生じることがあります。「話したいのに言葉が出ない」「読み書きが難しくなった」——しかし言語野周辺の脳は可塑性が高く、専門的なリハビリで改善できる可能性が十分あります。早期介入が鍵です。
「治療が終わったのになぜ元に戻れないの?」
「手術は成功しました」「化学療法は終わりました」——でも日常生活に戻れない。脳腫瘍の治療後リハビリへの認識はまだ十分に広まっておらず、必要な支援を受けられていないケースが多くあります。治療の終わりはリハビリの終わりではありません。
記憶力・集中力が落ちた気がする
腫瘍の部位・放射線療法・化学療法の影響で、記憶・注意・段取りを立てる力が低下することがあります。「仕事に戻れるか不安」「同じことを何度も確認してしまう」——認知リハビリは専門性が問われる分野で、評価と訓練を組み合わせた対応が必要です。
バランスが悪い・歩くのが怖い
小脳・脳幹・前頭葉への影響でバランス障害・歩行障害が生じます。転倒への恐怖から外出を避けるうちに体力がどんどん落ちていく悪循環に陥りがちです。運動機能リハビリへの早期介入が、その連鎖を断ち切ります。
これらはすべて、専門的なリハビリで管理・改善できる問題です。
脳腫瘍のリハビリには、腫瘍の部位・病理・治療経過を理解した上で
「神経可塑性の活用」と「がん特有の疲労・認知変化への対応」の両面が求められます。
脳腫瘍とは何か ― 知っておくべき基礎知識
脳腫瘍とは、頭蓋内(脳・脳を包む膜・頭蓋骨など)に発生する腫瘍の総称です。脳そのものから発生する「原発性脳腫瘍」と、肺・乳腺・大腸など他の臓器のがんが脳に転移した「転移性脳腫瘍」に大きく分かれます。日本では原発性脳腫瘍だけで年間約1.5〜2万例が登録されており、良性・悪性を問わず脳という閉じた空間で発生・増大するため、良性腫瘍でも深刻な機能障害を引き起こし得るのが大きな特徴です。
わかりやすく例えるなら、「精密機器が詰まった固いケース(頭蓋)の中に、余計な塊が入り込んでいく」状態です。脳は圧迫されることでさまざまな機能が障害され、腫瘍を取り除いた後も神経回路の修復が必要になります。治療後のリハビリが「本当の回復の始まり」と言われる所以です。
脳腫瘍の主な種類と特徴
🧬 原発性脳腫瘍(脳から発生)
神経膠腫(グリオーマ)・髄膜腫・下垂体腺腫・神経鞘腫(聴神経腫瘍)・髄芽腫などが代表的です。WHO分類でGrade I〜IVに悪性度が分けられ、グレードが高いほど進行が速く予後が厳しくなります。日本で最多の良性腫瘍は髄膜腫で、最も悪性度の高い腫瘍はグリオブラストーマ(GBM、Grade IV)です。
🔬 転移性脳腫瘍(他臓器から転移)
肺がん・乳がん・大腸がん・腎がん・悪性黒色腫などが脳に転移したものです。単発・多発どちらもあり得ます。全体の治療方針(原発がんの治療)との整合性を保ちながらリハビリを組み立てることが特に重要で、緩和的視点も早期から取り入れるケースがあります。
🗺️ 腫瘍の「場所」が症状を決める ― 脳の機能局在とは
脳腫瘍の症状は、腫瘍が「どこに」あるかによって大きく異なります。同じ大きさの腫瘍でも、言語野にあれば言葉が出づらくなり、運動野にあれば麻痺が生じ、前頭葉なら性格変化や段取りが立てられなくなる——という具合です。障害部位によってリハビリの内容はまったく変わります。
主治医から「どの部位の腫瘍か」を必ず確認し、リハビリスタッフとも共有することが、適切なプログラムを設計するための第一歩です。
前頭葉
運動・段取り・注意・意欲・感情コントロールを担う。腫瘍の影響→片麻痺・やる気の低下・衝動的言動・計画が立てられない
頭頂葉
感覚・空間認知・書字・計算を担う。腫瘍の影響→感覚障害・左右の空間が認識できない・着替えができない
側頭葉
言語(左)・記憶・聴覚・感情を担う。腫瘍の影響→言葉が出ない(左側)・記憶が入らない・てんかん発作
後頭葉
視覚情報を処理する。腫瘍の影響→視野の一部が欠ける・見えているのに何かわからない(視覚失認)
小脳
協調運動・バランス・眼球運動を担う。腫瘍の影響→ふらつき・手の震え・呂律が回りにくい
脳幹
呼吸・循環・意識・脳神経を担う。腫瘍の影響→飲み込みにくい・顔面の麻痺・眼の動きの異常・重篤な生命機能障害
専門家・医療者向け:グリオーマの分子病理とリハビリへの含意
IDH変異の有無: 2021年WHO分類改訂でIDH変異・1p/19q共欠失・TERT変異・ATRX・H3変異などの分子マーカーが診断の根幹に組み込まれた。IDH変異型グリオーマ(Grade II〜III)は概して予後良好で長期生存が見込まれるため、リハビリでは「仕事・育児・社会参加への復帰」という長期目標設定が重要。一方IDH野生型GBM(Grade IV)では標準治療(STUPP法)での中央生存期間は約14.6か月であり、QOL維持と緩和的視点を早期から統合したリハビリ設計が求められる。
MGMT promoterメチル化: テモゾロミド(TMZ)の効果予測因子。メチル化陽性例では化学放射線療法の奏効率が高く、長期生存者における治療関連疲労・認知機能低下への長期的リハビリ対応が課題になる。
覚醒下手術(Awake Surgery)とリハビリの連携: 言語野・運動野近傍腫瘍では覚醒下手術が行われることがある。術前の言語・認知・運動の詳細評価(ベースライン確立)→術中マッピングへの情報提供→術後の経過比較という三者連携がリハビリ専門職に求められる。WAB・FAB・WAIS-IVなどの神経心理検査の術前評価が特に重要。
放射線関連認知機能障害と海馬保護照射: 全脳照射後の海馬保護照射(HA-WBRT)の登場で認知機能への影響軽減が図られているが、照射後数か月〜数年で白質障害・放射線壊死が出現することがあり、認知リハビリの長期的フォローが必要。N-acetyl cysteine・memantine等の薬物的神経保護とリハビリの組み合わせも研究が進んでいる。
症状と機能障害の特徴
脳腫瘍に伴う機能障害は、腫瘍そのものによる直接障害と、手術・放射線・化学療法などの治療に伴う障害の両方から生じます。障害の「原因」を正確に把握することが、適切なリハビリプログラムを組む大前提です。
脳腫瘍に特徴的な5つの機能障害
運動麻痺・協調運動障害 ― 「動かしたい」を「動ける」に変える
前頭葉〜運動路の障害による片麻痺、小脳・脳幹の障害による失調・ふらつきが代表的です。脳卒中の麻痺と似た症状ですが、腫瘍性麻痺は浮腫(脳のむくみ)や腫瘍圧迫によるものが多く、治療で腫瘍が縮小するにつれ改善するケースが少なくありません。一方で手術操作や放射線壊死による不可逆的な障害もあり、原因の見極めが重要です。
がん関連疲労(Cancer-Related Fatigue: CRF) ― 脳腫瘍リハビリ最大の難関
脳腫瘍患者の70〜90%が経験する最も頻度の高い症状です。「休んでも回復しない」「精神的にも身体的にも消耗が激しい」——これは腫瘍・治療・炎症性サイトカイン・ホルモン変化などが複合した医学的現象です。通常の疲れと根本的に異なり、休むだけでは改善しません。適切な有酸素運動・活動ペーシング・睡眠改善が科学的に効果を示しています(ACSM/ONS推奨)。
認知機能障害 ― 「見えない障害」こそ丁寧に評価する
注意・記憶・遂行機能(計画・段取り)・処理速度の低下は、非常に多くの脳腫瘍患者に見られます。「外見は問題なさそう」に見えるため周囲に理解されにくく、本人も「なまけている」と誤解されることがあります。腫瘍の直接影響・放射線による白質障害・化学療法(「ケモブレイン」と呼ばれる)などが原因です。客観的な神経心理検査による評価と、認知リハビリの組み合わせが必要です。
失語症・コミュニケーション障害 ― 伝える手段を守る
左半球(大多数の人で言語を司る側)の腫瘍では言語機能が障害されます。言葉を理解しにくい(ウェルニッケ失語)・言葉が出てこない(ブローカ失語)など、失語のタイプによってリハビリのアプローチが変わります。早期から言語聴覚士(ST)が関わることで、代替コミュニケーション手段も含めた包括的支援が可能になります。
精神・心理的問題 ― がんという現実と向き合うための支援
脳腫瘍患者の約40〜60%がうつ・不安を経験します。診断のショック・予後への不安・社会的役割の喪失・外見変化が重なります。前頭葉・辺縁系の腫瘍では腫瘍自体が感情コントロールに直接影響することもあり、心理支援は医学的介入の一部として位置づけられます。精神的な苦しさは意思の弱さではなく、脳の疾患による反応です。
治療段階ごとに変わる機能障害のパターン
⚠ 速やかに医療機関に連絡すべきサイン
以下の症状は急激な状態変化を示す可能性があります。かかりつけ医・専門医に速やかに連絡してください。
- てんかん発作・けいれん(初回・再発とも): 脳腫瘍ではてんかん発作のリスクが高く、リハビリ中も常に念頭に置く必要があります
- 数日〜数週間で急激に症状が悪化した(腫瘍増大・出血・放射線壊死などを疑う)
- 急激な頭痛・嘔吐・意識レベルの低下(頭蓋内圧亢進の疑い)
- 急激な言語障害・運動機能の低下(腫瘍再発・脳卒中の合併を疑う)
- 高熱・意識障害(術後感染・髄膜炎などの合併症)
動かないと、さらに動けなくなる
疲労・恐怖感・意欲低下から活動量が減り、廃用による筋力低下・体力低下が加わります。これがさらに疲労感を増強させる悪循環を生みます。「がんだから安静に」は誤りで、適度な運動はCRFを軽減し、予後にも良い影響を与えることが研究で示されています。
発作リスクを把握した上でリハビリを
脳腫瘍患者のてんかん合併率は腫瘍の種類・部位によって大きく異なります(低悪性度グリオーマで60〜80%、GBMで20〜40%程度)。抗てんかん薬の服薬状況・最終発作日時・発作の前兆(aura)の有無を必ず把握した上でリハビリを実施します。プールや高所での動作は制限が必要です。
診断・評価の流れ
脳腫瘍の診断は脳神経外科・神経内科が担当し、画像診断・病理組織診断・分子病理検査を組み合わせて確定します。リハビリを進めるためには医師の診断に加えて、理学療法士・作業療法士・言語聴覚士・神経心理士による多面的な機能評価が不可欠です。
🏥 受診・相談のタイミング目安(1つでも当てはまれば受診を)
✓ 突然強い頭痛・嘔吐が起きた
✓ 手足の動かしにくさ・しびれが突然始まった
✓ 言葉が出にくい・相手の言葉が理解しにくい感じがある
✓ けいれん発作が起きた(初回)
✓ 視野の一部が欠けて見える
✓ 性格・行動・気分が突然変わったと家族に言われた
✓ 脳腫瘍の診断後、日常生活に戻れないでいる
主な診断・検査ツールと何がわかるか
| 検査・評価の種類 | 何がわかるか・目的 |
|---|---|
| MRI(造影+拡散強調+MRS) | 腫瘍の部位・大きさ・周囲浮腫・血液脳関門破綻の評価。スペクトロスコピー(MRS)で代謝物の特性から悪性度推定。術後の残存腫瘍・放射線壊死と再発の鑑別に必須 |
| 病理組織診断・分子病理 | 手術・生検で得た組織のWHOグレード・IDH変異・MGMT・1p/19q共欠失などの分子マーカー確定。診断・予後予測・治療法選択の根幹 |
| 神経学的診察 | 運動・感覚・反射・脳神経・協調運動・意識・高次脳機能の総合評価。腫瘍の影響部位を機能的に特定する |
| 神経心理検査 | MMSE・MoCA(認知スクリーニング)、WAB(失語)、WAIS-IV(知能)、TMT/SDMT(注意・処理速度)、FAB(前頭葉機能)。術前ベースライン確立と治療前後の変化追跡に重要 |
| てんかん検査(EEG) | 脳波によるてんかん放電の確認。発作タイプの分類と抗てんかん薬の効果判定。リハビリ中の安全管理に直結 |
| 嚥下機能検査(VF/VE) | 後頭蓋窩・脳幹部腫瘍・術後に実施。誤嚥リスクを評価し食形態・姿勢管理の根拠とする |
| パフォーマンス評価(KPS/ECOG) | 日常生活機能の包括的指標。腫瘍学的な治療適応判断とリハビリのゴール設定の共通言語として活用 |
リハビリ場面で使われる主な評価スケール
KPS
Karnofsky Performance Scale
0〜100点で全身機能状態を評価。腫瘍科との共通言語として必須。70点以上が自立の目安で、リハビリ目標設定と治療適応判断に活用。
FIM / BI
機能的自立度評価・Barthel Index
食事・移動・排泄・入浴などADLの自立度を数値化。リハビリ成果の可視化と退院・在宅移行の基準として活用。FIMは認知機能も含む。
MoCA
Montreal Cognitive Assessment
注意・記憶・言語・視空間・遂行機能を30点満点で評価。MMSEより軽度認知障害に敏感。脳腫瘍での認知変化追跡に適している。
FACT-Br
脳腫瘍特異的QOL尺度
身体・社会・感情・機能的ウェルビーイングに加え、脳腫瘍特有の認知・神経症状を含むQOL評価。治療効果の患者視点での評価に活用。
BBS / TUG
バランス・歩行評価
Berg Balance Scale(56点満点)とTimed Up and Go Test。小脳・前頭葉腫瘍での転倒リスク評価とバランスリハビリの効果判定に用いる。
BFI / VAS疲労
がん関連疲労評価
Brief Fatigue Inventory(BFI)や視覚アナログスケール(VAS)でCRFの重症度を数値化。疲労管理プログラムの効果判定の根拠となる。
「今の状態」と「治療の段階」を常に照らし合わせること
脳腫瘍のリハビリでは、腫瘍の状態・治療の進行・薬剤の影響が日々変化します。同じ評価を定期的に繰り返し、「治療の変化」と「機能の変化」のトレンドをとらえることが、プログラムの精度を高めます。例えば放射線療法中は疲労が増大して一時的に機能低下することがありますが、これは「リハビリの失敗」ではなく「治療の一過性の影響」です。評価の文脈を理解した判断が専門家には求められます。
治療法の選択肢
脳腫瘍の治療は手術・放射線療法・化学療法(薬物療法)の三本柱が基本です。腫瘍の種類・悪性度・部位・患者の全身状態によって選択肢は異なります。そして治療後の機能回復・生活の質を守るために、リハビリテーションは治療の「第4の柱」として国際的に位置づけられるようになっています。
最大安全切除と機能温存の両立
腫瘍の摘出・減量(デバルキング)・生検を目的とします。現代の脳神経外科では、術中MRI・ナビゲーションシステム・覚醒下手術(言語野・運動野近傍腫瘍で患者を起こしながら行う)などの技術が機能温存と最大切除の両立を可能にしています。術後の浮腫・出血リスクがあるため、急性期リハビリは術後24〜72時間以内の早期開始が推奨されています。
術後の残存腫瘍・再発抑制の主役
定位放射線手術(ガンマナイフ・サイバーナイフ)・強度変調放射線治療(IMRT)・陽子線治療など、高精度な技術で正常脳への影響を最小化しながら腫瘍を照射します。副作用として疲労・認知機能低下・脱毛・浮腫が生じることがあり、これらへの対応もリハビリの重要課題です。照射後数か月〜数年で出現する遅発性白質障害・放射線壊死への長期フォローが必要な場合があります。
テモゾロミド・TTフィールドと新しい選択肢
悪性グリオーマではテモゾロミド(TMZ)を用いた化学放射線療法(STUPP法)が標準治療で、中央生存期間を14.6か月に延長しました。またTTフィールド療法(Tumor Treating Fields)は電気刺激で腫瘍細胞の分裂を阻害する非侵襲的な治療法で、電極パッドを頭部に装着しながら日常生活・リハビリを継続できます。副作用(骨髄抑制・疲労・吐き気)の管理とリハビリの安全な並行実施が重要です。
次世代の選択肢と今後の展望
ベバシズマブ(抗VEGF抗体)は再発GBMに使用されます。免疫チェックポイント阻害薬・CAR-T細胞療法・腫瘍ワクチン療法など次世代治療の臨床試験が進んでいます。これらの治療中も適切なリハビリを継続することで、免疫機能・体力・QOLを維持しながら治療効果を最大化できる可能性があります。
どの治療段階でも「並行して」継続する
脳腫瘍のリハビリは術後に始まるのではなく、診断直後から始まります。術前の機能評価・術後急性期の早期離床・化学放射線療法中の疲労管理・維持期の社会復帰支援——治療の全段階に横断的に関与します。Cochrane reviewを含む複数の研究で、脳腫瘍患者へのリハビリが生存期間・機能維持・QOLに有意な効果をもたらすことが示されています。
🔬 「リハビリはいつ始めるべきか?」への答え
早ければ早いほど良いというのが現在の国際的コンセンサスです。術後24〜72時間以内の早期離床・リハビリ開始が、機能回復速度・廃用予防・入院期間短縮に貢献することが示されています。化学放射線療法中でも疲労と相談しながらリハビリを継続することで、治療完遂率の向上にも寄与します。「体調が落ち着いてから始めよう」という判断で機会を逃さないことが重要です。
ここまでお読みいただいた方へ
ここからが「回復・維持の本番」です。
リハビリの「中身」が将来を決めます。
脳科学・運動学のエビデンスに基づく、脳腫瘍に特化した具体的なアプローチを解説します。
リハビリテーションの実践アプローチ
脳腫瘍のリハビリは「症状を一時的に和らげる」ものではありません。残存する神経機能と脳の可塑性を最大限に活用し、がん特有の疲労・認知変化に対処しながら生活機能を守るプロセスです。7つの主要アプローチを解説します。
多職種チームで関わる ― 誰が何をするか
理学療法士(PT)
運動麻痺・バランス・歩行・転倒予防・体力維持・有酸素訓練が主担当。補助具選定・住環境整備も。
作業療法士(OT)
ADL・IADL・上肢機能・認知リハビリ・仕事復帰支援・自助具選定が主担当。
言語聴覚士(ST)
失語症・構音障害・嚥下障害・認知コミュニケーション支援・代替コミュニケーション導入が主担当。
脳神経外科医/腫瘍科医
腫瘍管理・てんかん薬・ステロイド管理・再発評価・治療継続判断。リハビリ可否の最終判断者。
緩和ケアチーム
疼痛・疲労・精神的苦痛・吐き気など症状緩和と、QOL維持のための包括的支援を提供。
臨床心理士/公認心理師
不安・うつ・適応障害への心理療法・認知行動療法・家族支援が主担当。
1 運動麻痺・バランスリハビリ
「動かせない」から「動ける」脳を再構築する
脳腫瘍による片麻痺は脳卒中の麻痺と多くの共通点があります。反復練習による運動学習、課題指向型訓練(Task-Oriented Training)、CI療法(麻痺手を積極的に使う訓練)が神経可塑性を促し機能回復を導きます。腫瘍による浮腫が改善するにつれ機能が回復するケースも多く、「今の状態が最終ではない」という視点が重要です。
- 課題指向型アプローチ:「物を掴む」「立ち上がる」など生活場面の動作を繰り返し練習
- 体重免荷トレッドミル(BWSTT):転倒リスクを抑えながら歩行パターンを再学習
- FES(機能的電気刺激):下垂足・手指の筋活動を電気刺激で補助しながら訓練
- 鏡療法・ロボット療法:神経可塑性を促すツールとして活用
- てんかん発作リスクを事前確認し、セラピストが常に監視すること
2 がん関連疲労(CRF)の管理
「休めば治る」ではない ― CRFへの科学的対処
がん関連疲労は安静にしても改善しないという点が通常の疲れと決定的に異なります。最もエビデンスの強い介入は有酸素運動です(米国がん学会・腫瘍看護学会推奨)。同時に「活動ペーシング(energy conservation)」=限られたエネルギーを優先度の高い活動に計画的に配分する技術も非常に重要です。
- 活動ペーシング: 「体力メーター」の概念で1日のエネルギーを計画配分。重要な活動の前後に休息を挟む
- 有酸素運動(週3〜5回・30分・中等度強度): 疲労軽減効果が最もエビデンスの強い介入。ボルグ指数11〜13(少し息が上がる程度)を目安に
- 睡眠衛生指導: 就寝・起床時間を固定し、日中の長時間仮眠を避ける。睡眠障害がある場合は専門的評価を
- 疲労日記: 疲労のパターン・引き金を記録し、自己管理スキルを高める
3 認知機能リハビリテーション
「見えない障害」を可視化し、戦略を身につける
脳腫瘍の認知障害に対するリハビリは、「直接訓練(損傷した機能の回復を図る)」と「代償戦略訓練(別の方法で補う)」の二本柱です。注意機能への直接訓練(Attention Process Training)・記憶の代償(スマートフォン活用・手帳術)・遂行機能の外部化(To-doリスト・ルーティン化)が実用的です。「治す」だけでなく「うまく付き合う」戦略の獲得も大切な目標です。
- 注意訓練(APT-II): 選択的注意・持続的注意・分配的注意を段階的に訓練
- 記憶の外部補助: スマートフォンのカレンダー・録音・写真を記憶補助ツールとして積極活用
- ルーティン化・環境調整: 毎日同じ流れで生活することで遂行機能への負担を軽減
- 認知負荷の管理: 疲れているときは複雑な判断を避け、重要な意思決定は調子の良い時間帯に
- コンピュータ認知訓練: CogmedやRehaCom等を補助ツールとして活用
4 失語症・構音障害・嚥下訓練
「伝わる」と「安全に食べる」を同時に守る
失語症のリハビリは「集中的・反復的な言語訓練」が神経可塑性を促すことが示されています。集中的失語症治療(CIAT)・制約誘導言語療法・機能的コミュニケーション訓練が選択肢です。嚥下障害は後頭蓋窩・脳幹部腫瘍で特にリスクが高く、誤嚥性肺炎予防の観点から早期評価が命に関わります。
- 失語症の種類(ブローカ/ウェルニッケ/伝導/全失語)に応じたアプローチの選択
- メロディックイントネーション療法(MIT):音楽的な抑揚を使って言葉の産出を促す
- AAC(代替・拡大コミュニケーション):文字盤・音声出力装置・スマートフォンアプリの早期導入
- 嚥下体操・姿勢管理・食形態の段階的調整(ミキサー食・ソフト食・とろみ付け)
- Mendelsohn手技・Shaker法などの間接訓練+直接訓練の組み合わせ
5 日常生活・仕事への復帰支援
「生活の場」に戻るための実践的な訓練
作業療法の核心は「その人にとって意味のある活動・役割を取り戻すこと」です。食事・着替え・入浴などの基本ADLから、料理・家事・仕事・運転・育児などのIADLまで、段階的に難易度を上げた実践練習が有効です。認知機能との複合的な評価・介入が脳腫瘍リハビリの作業療法の特徴です。
- ADL練習:入浴動作・更衣・食事・整容を実際の環境に近い状況で繰り返す
- 調理・家事の段階的訓練:安全管理(火・刃物・熱)も含めて評価・指導
- 仕事復帰(RTW)支援:認知・体力・疲労を総合評価した段階的復職計画の立案
- 自動車運転の再開評価: てんかん発作・認知機能・視野・反応速度を総合評価。専門の運転評価が必要
- 介護保険・障害者手帳・就労移行支援などの社会資源との連携
6 心理支援・スピリチュアルケア
診断から人生の意味まで ― 包括的な「生きる支援」
脳腫瘍の診断はその人の人生観を根底から揺るがします。「なぜ私が」という怒り、再発への恐怖、死への不安、役割喪失の悲嘆——これらは正常な反応です。認知行動療法(CBT)・マインドフルネスストレス低減法(MBSR)・支持的精神療法がエビデンスのある介入です。家族もまた支援が必要な存在であることを忘れてはいけません。
- CBT:否定的な思考パターンを修正し、日常活動への参加意欲を高める
- MBSR:今この瞬間に意識を向けることで不安・うつの軽減効果が示されている
- 患者会・ピアサポートグループへの参加(同じ経験者との交流が大きな力に)
- 家族・介護者への心理教育と「休める仕組み(レスパイト)」の支援
7 緩和期・終末期のリハビリ
最期まで「その人らしく」を支える
高悪性度脳腫瘍では、疾患の進行とともにリハビリの目標が「機能回復」から「現在の機能の最大限の活用」「尊厳の維持」「苦痛の緩和」へと変化します。緩和的リハビリテーションという考え方では、たとえ余命が限られていても「最後まで食事を自分でする」「家族と会話する」「好きな活動を楽しむ」という目標は十分に価値があります。ポジショニング・浮腫管理・呼吸リハビリ・コミュニケーション維持が主な内容です。どの段階でも「その人らしく生きること」を支えるのがリハビリの役割です。
在宅でできる「疲労に配慮した毎日プログラム」
脳腫瘍のリハビリは治療中も継続することが大切ですが、無理は禁物です。体調を見ながら「できる範囲で続けること」を原則に、以下を参考にしてください。
🟢 治療中(化学放射線療法中)の「体調の良い時間10分」プログラム
- 座って深呼吸(1分): 鼻から4秒吸って、口から6秒かけて吐く。自律神経を整え疲労感を和らげる
- 足首のポンプ運動(2分): 椅子に座ってかかと上げ・つま先上げを繰り返す。血行促進・廃用予防に効果的
- 肩甲骨まわし(1分): 腕を下垂させたまま両肩をゆっくり前後に回す。上肢の血行と可動性を維持
- 立位バランス(30秒×2回): キッチンカウンターなど安定した支持物に触れながら両足で立つ
- 認知トレーニング(3分): その日にあったことを3つ声に出して言う。または1〜20を日本語と英語で交互にカウント
- 口腔体操(1分): 「パ・タ・カ・ラ」をゆっくり×3セット。嚥下機能・構音機能の維持に効果的
- 疲労感が強い日はすべて省略してOK。「今日は休む」という判断も訓練の一部です。
🔵 維持期・社会復帰期の「機能を高める30分プログラム」
- 有酸素運動(15〜20分): ウォーキング・自転車エルゴメーター。少し息が上がる程度(ボルグ11〜13)。週3回以上が目標
- バランス訓練(5分): 手すりを持ちながら片足立ち(各30秒)・つま先立ち・かかと立ちの繰り返し
- 上肢機能訓練(5分): 日常物品(コップ・ボトル・ペン)を使った把握・操作練習
- 認知トレーニング(5分): 計算・音読・しりとりなど。コンピュータ認知訓練アプリも活用可
「てんかん・疲労・認知」三重リスクへの対策
- 手すりの設置: 玄関・浴室・廊下・トイレ。疲労や認知機能低下で注意が散漫になりやすい
- 段差・滑りやすい床の解消: 浴室・キッチン・洗面所に滑り止めシートを必ず設置
- 薬の管理: 抗てんかん薬の飲み忘れは発作リスクに直結。一包化・服薬カレンダーで確実に管理
- 緊急時の連絡体制: 一人でいるときに発作が起きる可能性を想定し、緊急連絡先を常に携帯
脳のエネルギーと神経回復を支える
- 栄養: 化学療法中の食欲不振・吐き気がある場合は少量頻回食。たんぱく質・ビタミンB群・オメガ3脂肪酸を意識的に摂取
- 水分: 脱水は認知機能低下・疲労を悪化させる。1日1.5〜2L目安(医師の指示に従う)
- アルコール: 抗てんかん薬との相互作用・認知機能への影響から控えることが原則
- 睡眠: 質の良い睡眠はBDNF分泌・記憶定着を促す。就寝時間の固定と就寝前のスクリーンタイム削減を
脳腫瘍のリハビリに「完成」はありません。でも、「治療と並行して、できる範囲で体を動かし続けること」が、脳の回復力という強力な味方を引き出します。昨日と同じ動作を今日もできた——その「維持」こそが積み重なって、長い将来の生活の質を守り続けます。小さな一歩の積み重ねに、大きな価値があります。
自費リハビリで失敗しない選び方
「施設の規模」ではなく「腫瘍特有の課題に対応できるか」で選ぶ
脳腫瘍のリハビリは脳卒中と似た内容を持ちながら、がん関連疲労・てんかん管理・認知変化・治療段階への対応という独自の難しさがあります。これらを理解した上でプログラムを設計できる専門性があるかどうかが、施設選びの最重要基準です。
自費リハビリは「誰に向くか」
課題が明確で継続意欲がある方
- 「仕事に戻りたい」「自分で食事をしたい」「外を歩きたい」など具体的な目標がある
- 病院リハビリの週3回・20分では物足りないと感じている
- 認知機能の変化に専門的なアプローチを受けたい
- 家族に正しい介助方法・関わり方を学んでほしい
- 治療が一段落し、社会復帰に向けた集中的なリハビリがしたい
こちらは要注意
- てんかん発作が最近あり、まだコントロールが安定していない
- 化学放射線療法中で重篤な骨髄抑制・感染リスクが高い状態
- 腫瘍の再発・増悪が疑われ、治療変更が急がれる状況
- 頭蓋内圧亢進症状(頭痛・嘔吐・意識変化)がある
- 「手術さえすればすぐ元通り」という非現実的な期待のみで来院
「良い施設」を見抜く6点チェック
| チェックポイント | 良い状態 | 注意サイン |
|---|---|---|
| てんかん対応 | 発作の有無・最終発作日・薬剤を必ず確認し、緊急対応プロトコルがある | 「大丈夫です」とだけ言い、詳細確認がない |
| 疲労への理解 | CRFへのペーシング指導・活動量の段階的増加プランが示せる | 「頑張れば疲れは治る」という指導をする |
| 認知評価 | MoCA等で認知機能を客観的に評価し、訓練に反映できる | 「問診だけで大丈夫」と評価ツールを使わない |
| 腫瘍科との連携 | 主治医への情報共有・治療変化への対応姿勢が明確 | 「病院のことは関係ない」という姿勢がある |
| ゴール設定 | 悪性度・予後・生活目標に合わせた現実的なゴールを患者と共同設計できる | 「改善します」だけで根拠・期間・測定方法が不明 |
| 在宅化・家族指導 | 家族への介助方法指導と自宅プログラムの提供まで行う | 「通院中の改善」にしか関心がない |
💡 初回相談でこの3つを聞いてみてください
1「私のてんかんの管理状況を踏まえて、どんな安全対策でリハビリをしますか?」
2「がん関連疲労がある場合、運動の強度と量をどう設定しますか?」
3「認知機能の低下が疑われる場合、どんな評価と訓練をしますか?」
——これらに具体的な言葉で答えられる施設は、長期的な信頼関係を築きやすいです。
ここまでお読みいただいた方へ
では、実際にどこでリハビリを受けるか。
脳神経専門施設の強みをお話しします。
大切なのは、この知識を「実際の機能維持・回復」につなげてくれる環境を選ぶことです。
STROKE LABでのリハビリ ― 脳神経専門施設の強みとは
脳腫瘍は、脳という臓器に直接関わる疾患です。腫瘍による神経障害・手術侵襲・放射線による白質変化——これらに対応するリハビリには、「脳神経科学を基盤とした神経可塑性の活用」という視点が不可欠です。
STROKE LABは脳卒中をはじめとする脳神経疾患リハビリの専門施設として、「脳の可塑性」を軸にしたリハビリを日常的に実践しています。脳卒中と脳腫瘍は病態は異なりますが、「損傷を受けた神経回路をどう再構築するか」という核心的なアプローチは共通しています。また脳腫瘍特有の「がん関連疲労・認知変化・てんかん管理」への対応も蓄積された知見があります。
| 一般的な脳腫瘍リハビリ | STROKE LABの脳腫瘍リハビリ |
|---|---|
| 術後回復を主とした汎用的な機能訓練 | 腫瘍部位・病理・治療段階を踏まえた神経科学的プログラム設計 |
| 疲労があれば「休養を勧める」のみ | CRFの科学的管理(有酸素運動+ペーシング+睡眠指導)を統合的に実施 |
| 認知機能への対応が限定的 | MoCA等による客観的評価→認知リハビリ→代償戦略の獲得まで設計 |
| 運動麻痺への一般的な筋力・歩行訓練 | 課題指向型・運動学習原則に基づいた神経可塑性を促す訓練 |
| 評価は初回のみ・記録は参考程度 | KPS・FIM・MoCA・BFIを定期測定し、治療変化と機能変化を統合して追跡 |
| 通院中の改善が中心 | 自宅プログラム・家族指導まで含め「生活の中に溶け込む練習」を設計 |
「治療と並走するリハビリ」で、機能と希望を守り続ける
- 腫瘍科・放射線科・脳神経外科との連携を大切に: 「治療の状況」を常に把握した上でリハビリを安全に進めます
- 疲労を科学的に管理する: 「頑張れ」という精神論ではなく、エネルギー管理の技術を一緒に身につけます
- 認知変化を「見える化」する: 本人も気づいていない認知の変化を評価し、戦略を一緒に設計します
- 現実的なゴール設定: 悪性度・予後・生活目標に合わせ、「今できる最良のこと」を患者さん・ご家族と一緒に決めます
- 家族・介護者への指導も含めて設計する: 適切な介助量の見極め・転倒予防・緊急時対応まで、家族の「どうすればいいか」に答えます
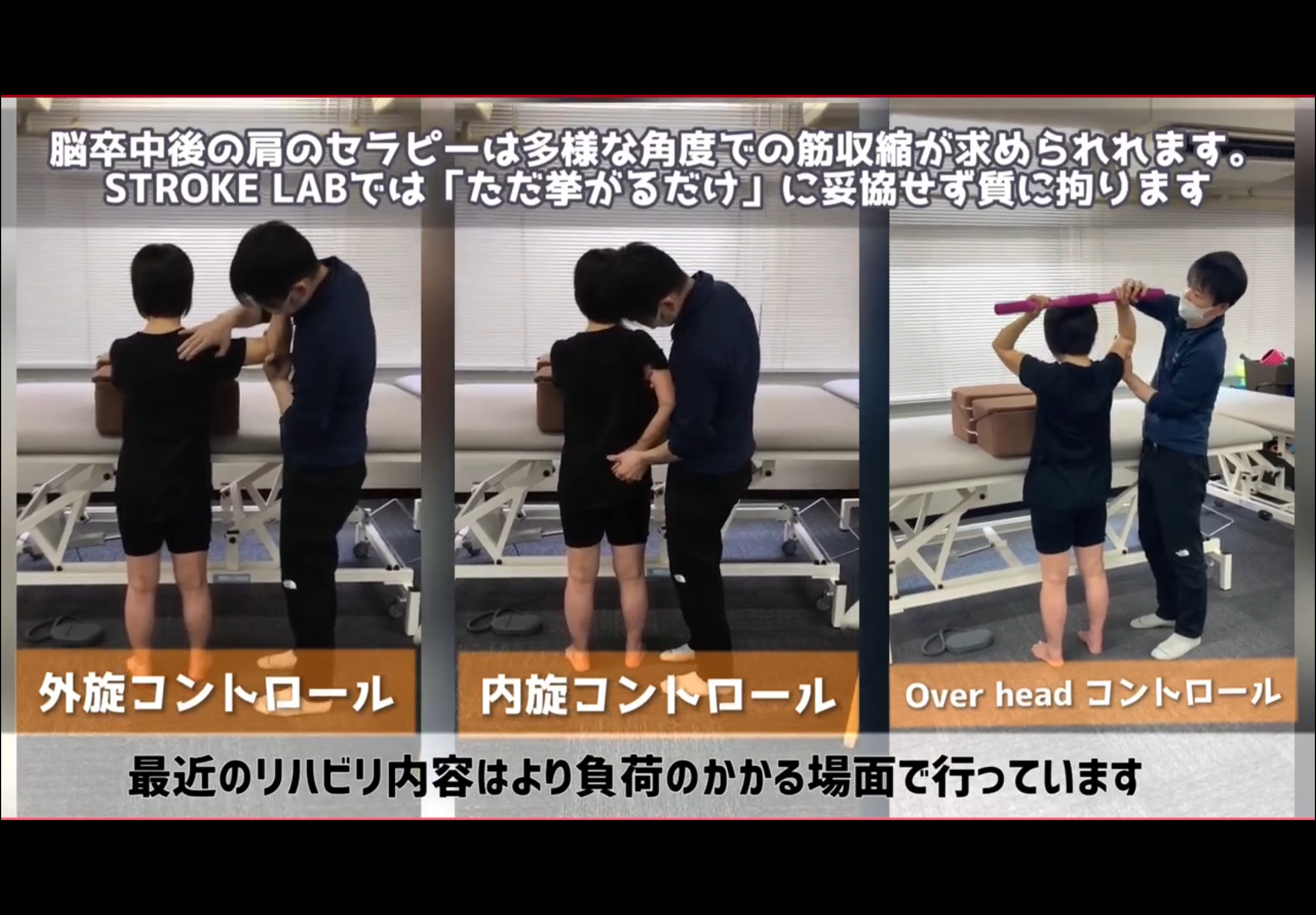
※以下の動画・画像は脳卒中(脳出血・脳梗塞)の患者さんの肩に対するリハビリ事例ですが、丁寧な問診、評価→介入→再評価→評価に基づき適宜方向性を調整しながら介入→自主トレへといった流れは、脳腫瘍の術後障害と多くの共通点があります。アプローチの考え方は脳腫瘍にも応用しています。
▶ STROKE LABのリハビリ実例

STROKE LAB代表の金子唯史が執筆する医学書院刊「脳の機能解剖とリハビリテーション」の知見をもとに、神経科学的な根拠に基づいたトレーニングを個別設計しています。


リハビリを受けた方の声
グリオーマの手術後、右手が思うように動かなくなりました。「術前の仕事に戻れるだろうか」という不安が一番つらかったです。STROKE LABでは「今の脳が何を代償に使えるか」という視点で訓練を設計してもらえ、半年後には職場復帰できました。「どうして動かないか」を一緒に考えてもらえたことが、諦めずに続けられた理由です。
放射線と化学療法が終わったころ、「体は治ったのにどうして動けないんだろう」と自分を責めていました。疲れが全然取れなくて、以前の半分も動けない日が続いて。STROKE LABで「がん関連疲労は実在する医学的な問題で、安静より適度な運動が効く」と教えてもらったとき、初めてすっきりしました。自分を責めなくて良かったんだと。疲労の管理方法を一緒に考えてもらいながら、少しずつ生活が戻ってきました。
母が下垂体腫瘍の手術後、認知機能が落ちて別人のようになってしまいました。「手術は成功した」と言われたのに日常会話が成り立たなくなって、どこに相談したら良いかわからなかったです。STROKE LABでは家族も一緒に「今何が起きているか」「何ができるか」を教えてもらえました。腫瘍による認知変化と、それに対してできることがあると知るだけで、家族全体がずいぶん楽になりました。
よくある質問(FAQ)
参考文献・参考リンク
日本脳腫瘍学会:脳腫瘍診療ガイドライン 2019年版
Stupp R, et al. Radiotherapy plus concomitant and adjuvant temozolomide for glioblastoma. N Engl J Med. 2005;352(10):987–996. PubMed
Huang ME, et al. Functional outcome following brain tumor resection and rehabilitation. Arch Phys Med Rehabil. 2001;82(12):1540–1546.
Khan F, et al. Multidisciplinary rehabilitation after primary brain tumour treatment. Cochrane Database Syst Rev. 2021;11:CD009509.
Mustian KM, et al. Comparison of pharmaceutical, psychological, and exercise treatments for cancer-related fatigue. JAMA Oncol. 2017;3(7):961–968.
Louis DN, et al. The 2021 WHO Classification of Tumors of the Central Nervous System. Neuro Oncol. 2021;23(8):1231–1251.
Gehring K, et al. A randomized trial on cognitive rehabilitation for cancer patients with mild cognitive impairment following chemotherapy. J Clin Oncol. 2009;27(31):5252–5259.
Rock CL, et al. American Cancer Society guideline for diet and physical activity for cancer prevention. CA Cancer J Clin. 2020;70(4):245–271.
難病情報センター: nanbyou.or.jp 日本脳腫瘍の会: j-brain-tumor.org 日本理学療法士協会: japanpt.or.jp
脳腫瘍のリハビリ、
専門家と一緒に「設計」しませんか?
脳腫瘍の機能回復は、腫瘍部位・病理・治療段階・生活目標に合わせた個別最適化されたプログラムで大きく変わります。
がん関連疲労・認知変化・てんかん管理・社会復帰——すべてに対応した包括的なプランを一緒に設計します。
東京(御茶ノ水・世田谷)・大阪にて対応中です。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)