【2026年版】中殿筋の起始停止と作用・神経は?筋トレ、ストレッチ、自主トレ、評価、リハビリ論文サマリーまで
中殿筋が機能不全を起こすとき、身体連鎖に何が起きるのか。
中殿筋は「片脚立ちの筋肉」と単純に捉えられがちです。しかし実際には、歩行・ランニング・脳卒中後の立位バランスに至るまで、前額面の骨盤安定性を全身連鎖の起点として担う、臨床上きわめて重要な筋肉です。本記事では解剖・神経支配・機能・評価・介入まで、新人セラピストが現場で即使える形で体系的に解説します。
— 中殿筋の解剖・機能・筋トレの全体像を動画で確認できます。まず動画で大枠を把握してから本文をお読みください。
要点5項目。
臨床現場でこう出会う。
70代男性。右中大脳動脈領域の脳梗塞を発症し、回復期を経て外来リハビリに移行。歩行は自立しているが、観察すると左の遊脚相で右骨盤が顕著に下がる「トレンデレンブルグ歩行(Trendelenburg gait)」が認められます。右股関節外転MMTは3/5。
「なぜ骨盤が下がるのか?」「どこから介入すべきか?」——この問いに答えるには、中殿筋の解剖・機能・抑制機序を整理する必要があります。まずなぜ弱化するのかを理解することが、介入の最初の一歩です。
中殿筋(Gluteus medius:Gmed)の機能不全は、脳卒中後の麻痺だけでなく、整形疾患・スポーツ障害・長期臥床後など多くの場面で遭遇します。新人臨床家は「片脚立ちで使う筋肉」という理解に留まりやすいですが、前額面の骨盤安定・歩行効率・腰下肢の連鎖障害という広い視点を持つことが求められます。

— ご本人・ご家族の状況を丁寧にお伺いします
一度専門家に相談してみませんか。
STROKE LABは脳神経系に特化した自費リハビリ施設です。骨盤・股関節の安定性や歩行のバランス問題に対して、神経科学と運動科学に基づいた個別プログラムをご提案しています。まずは無料相談からお気軽にどうぞ。
中殿筋の解剖と基礎知識。
中殿筋は殿部上部外側に位置し、腸骨稜の下に広がります。上部は幅広く、停止部に向かって狭まる扇形の筋肉です。大殿筋が前上方の1/3を除く殿部全体を覆っており、中殿筋のカバーされていない部分が筋肉内注射の安全な領域です。
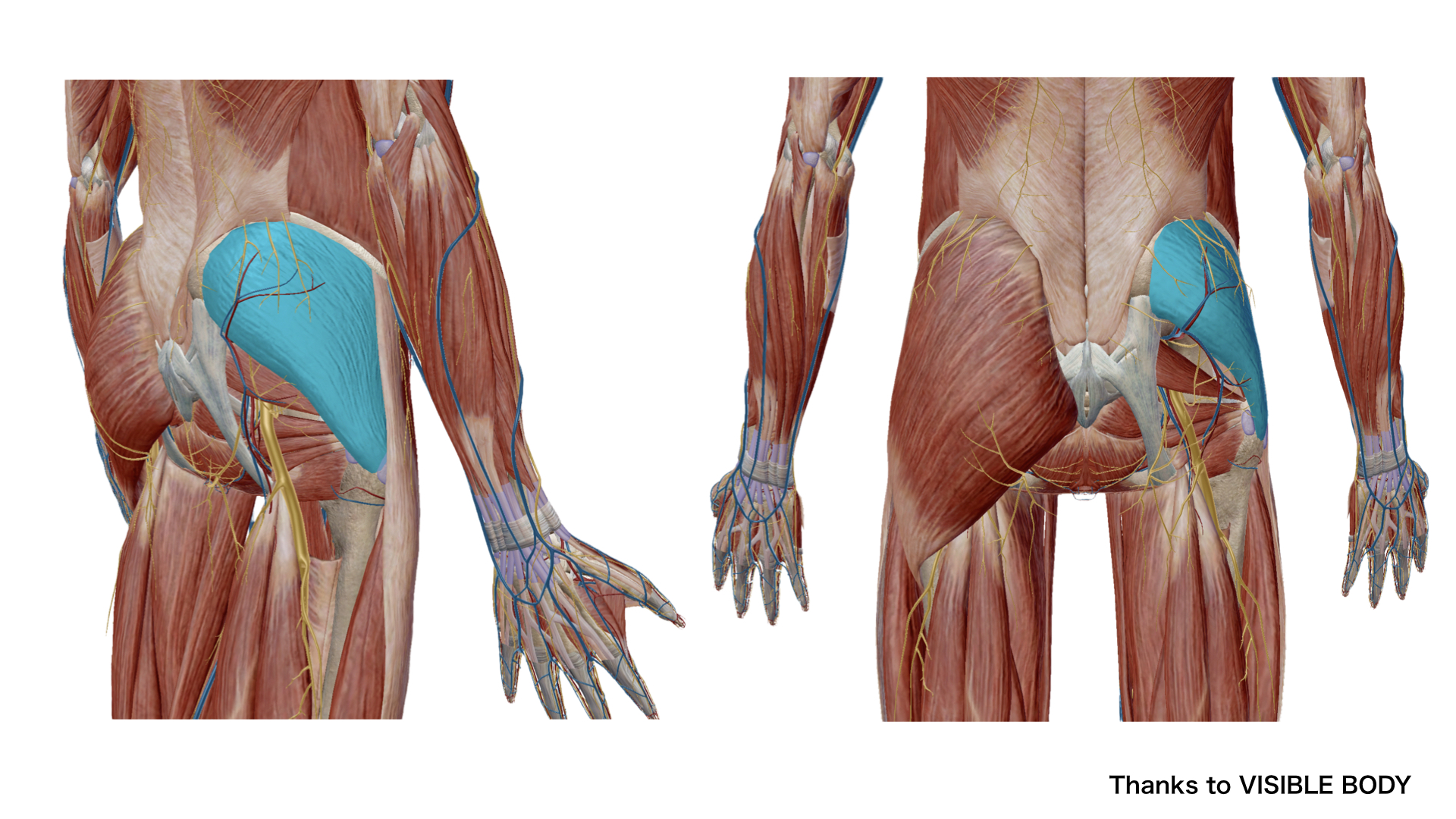
— 図:中殿筋の解剖(引用:VISIBLE BODY)
起始・停止・線維区分
起始:前殿筋線と後殿筋線の間の腸骨外側面、および殿部腱膜。腸骨稜から下のほぼ坐骨神経節まで達する広い領域。
停止(3線維に区分):後部線維は前方・下方へ、中部線維は下方へ、前部線維は後方・下方へ伸びる。すべての線維が扁平な腱となり、大腿骨大転子の後側部・外側部に付着する。
【臨床ポイント】線維方向が前・中・後で異なるため、股関節肢位によって活性化される線維が変わります。評価・治療の際は「どの線維を狙うか」を意識してください。
神経支配と皮膚分節
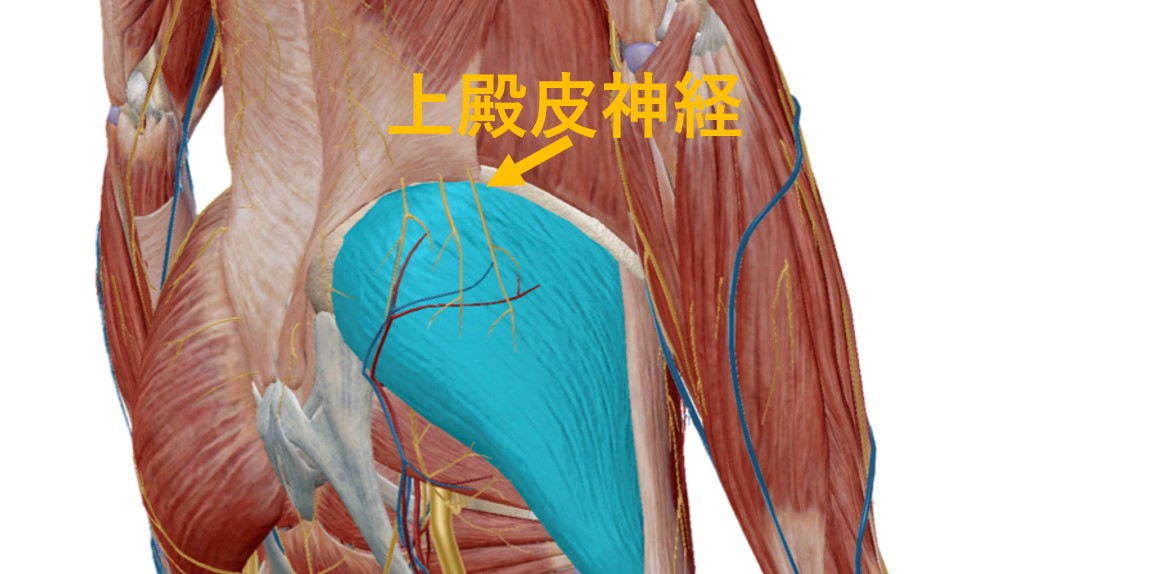
— 中殿筋の神経支配(上殿神経:L4・L5・S1)
機能的役割とメカニズム。
中殿筋の主な仕事は「股関節を外に開く」だけではありません。歩行中、足が地面から離れた瞬間(遊脚相)に「反対側の骨盤が落ちないよう支える」ことが最大の臨床機能です。
3つの線維別作用
| 線維区分 | 主な作用 | 臨床的意義 |
|---|---|---|
| 前部線維 | 外転+屈曲補助+内旋補助 | 歩行初期接地相での内旋制御 |
| 中部線維 | 純粋な外転の主力 | 片脚立位時の骨盤水平維持 |
| 後部線維 | 外転+伸展補助+外旋補助 | 立脚後期の股関節安定 |
| 全線維(共通) | 股関節屈曲90°で内旋テコが8倍 | 座位・階段・着座時に特に重要 |
外側筋膜スリングと歩行安定機構
中殿筋は単独で働くのではありません。同側の大腿筋膜張筋(TFL)と対側の腰方形筋(QL)と協働して「外側筋膜スリング(Lateral fascial sling)」を形成します。これが前額面の骨盤安定性を提供する主要な機構です。
歩行中に足が地面から離れると、その側の骨盤は下方からの支持を失います。遊脚側の骨盤が下がりそうになるとき、立脚側の中殿筋が収縮してこれを防ぎます。この機能が失われると、体は対側の骨盤が大きく下がる「トレンデレンブルグ歩行」か、体幹を患側に傾けて代償する「デュシェンヌ歩行」を呈します。
出典:Buurke JH et al. Recovery of gait after stroke: what changes? Neurorehabilitation and Neural Repair. 2008;22(6):676–83.
内容:脳卒中後の歩行回復過程で、股関節外転筋(中殿筋含む)の筋活動パターンの変化が歩行対称性の改善と関連することを示した研究です。
エビデンスレベル:観察研究(前向きコホート)/臨床的有用性:中程度の推奨
機能不全と関連障害。
中殿筋は抑制されやすい筋肉の一つです。Jandaは腰方形筋と大腿筋膜張筋を「緊張性(tonic)の筋肉」として、硬く過活動になりやすいと述べています。中殿筋はこれらに抑制されることで弱化が進行します。
中殿筋が抑制・弱化する4つの原因
骨盤が横方向に振られ、股関節が内転した状態で片側に体重をかける立ち方。日常的な「休め姿勢」として無意識に行われやすく、中殿筋の持続的な弛緩(過伸張)を引き起こします。
足を組んで座ると、股関節外転筋が安静時の生理的長さを超えて引き伸ばされます。この状態が続くと筋肉の弱体化が進むことが知られています。入院中の患者さんや長時間のデスクワークでも同様のリスクがあります。
拮抗関係にある股関節内転筋が短縮・硬化すると、相反抑制(reciprocal inhibition)により中殿筋が神経学的に抑制されます。中殿筋を鍛える前に内転筋の柔軟性改善が優先されるべきです。
下肢間に支持なしで横向きに寝ると、上側の脚が屈曲・内転してしまいます。長時間の内転位が中殿筋を伸張位で保持し、弱化を促進します。患者さんへの生活指導でも確認すべきポイントです。
弱化が引き起こす代償と関連障害
中殿筋が抑制されると、体は前額面の安定性を維持するため他の筋肉で補おうとします。その結果、同側の大腿筋膜張筋と対側の腰方形筋の活動が増加し、これらが硬くなって過活動状態に陥ります。
①トレンデレンブルグ歩行:立脚側中殿筋の弱化により、遊脚側骨盤が下降。歩行効率・バランスの著明な低下。
②腸脛靱帯(ITB)症候群:TFLの過活動による外側膝部の摩擦・疼痛(Barton et al., 2012)。
③膝蓋大腿疼痛症候群(PFPS):股関節外転筋弱化による内転・内旋増大が膝蓋骨の偏位を引き起こす(Barton et al., 2012)。
④ACL・足首損傷:着地時の膝内反(kneevalguos)増大がACLや足首への過剰なストレスを生む。
出典:Barton CJ, Lack S, Malliaras P, Morrissey D. Gluteal muscle activity and patellofemoral pain syndrome: a systematic review. British Journal of Sports Medicine. 2013;47(4):207–14.
主要結果:PFPSを有する患者では健常者と比べて股関節外転筋の活動が低下・遅延しているという一貫したパターンが認められた。股関節外転筋強化がPFPS治療に有効であることを支持する。エビデンスレベル:系統的レビュー(弱く推奨)
評価:触診・MMT・機能テスト。
中殿筋の評価は、触診・MMT・機能的テストを組み合わせて行います。単一のテストだけでは評価が不十分になりやすく、特にTrendelenburgテストの限界は新人時代に必ず理解しておくべき知識です。
触診
大転子の上にある腸骨稜の中央を探し、指2本分下の大殿筋の大部分を触診します。片脚立ちを交互に行うと、筋肉の収縮を直接感じることができます。脂肪層が厚い場合でも、収縮リズムの確認は可能です。
MMT(徒手筋力検査)の採点基準
| スコア | 基準 | 臨床の目安 |
|---|---|---|
| 5(Normal) | 最大抵抗に抗して完全可動域を動かせる | 骨盤が揺れず側臥位外転を保持できる |
| 4(Good) | 中等度の抵抗に抗して完全可動域 | 片脚立位は可能だが長時間は難しい |
| 3(Fair) | 重力に抗して完全可動域だが抵抗不可 | Trendelenburg徴候が現れやすい段階 |
| 2(Poor) | 重力除去位(仰臥位)では完全可動域 | 側臥位外転は部分的、仰臥位で訓練開始 |
| 1(Trace) | 触診で収縮は確認できるが動きなし | 電気刺激との併用も検討する |
| 0(Zero) | 収縮なし | 神経障害の有無を医師と確認 |
Trendelenburgテストの正しい解釈
Trendelenburg徴候は、骨盤が弱側と反対の方向に下がる所見です。しかしこのテストには重要な限界があります。
出典:Kendall KD et al. Steps Toward the Validation of the Trendelenburg Test. Clinical Journal of Sport Medicine. 2013;23(1):45–51.
主要結果:中殿筋の筋力が体重の30%BW以上ある健常者にはTrendelenburgテストを使用すべきではないと示された。この閾値を超える筋力がある場合、実際に弱化が存在しても陰性となる可能性がある。
臨床的含意:著明な筋力低下患者にのみ有効なテスト。比較的機能が保たれている脳卒中後や整形疾患の患者ではMMTや機能的評価を優先する。エビデンスレベル:妥当性研究(弱く推奨)
機能的評価としては、以下の方法を組み合わせることが推奨されます:側臥位での股関節外転(MMT標準肢位)、両脚・片脚スタンステスト、上半身の動きを加えた片脚立位テスト、踏み台昇降・歩行・ランニングなど機能的タスクでの観察。

骨盤の安定性や歩行バランスの問題は、適切な評価と段階的な介入で改善できます。STROKE LABでは脳神経系の専門知識をもとに、お一人おひとりの状態に合ったプログラムを作成しています。まずは無料相談でお気軽にご相談ください。
介入:EMGガイドの漸進的強化。
Presswoodら(2008)は中殿筋弱化に対する漸進的プログラムを体系化しています。まず中殿筋が抑制・弱化している原因を特定して取り除き、その後に活性化と強化を図ることが原則です。
EMG活性化レベル別エクササイズ一覧
プローン・ブリッジ/プランク(27% MVIC)、安定面でのブリッジ(28%)、ランジ体幹ニュートラル(34%)、片側ハーフスクワット(36%)、クラム股関節屈曲60°(38%)、サイドランジ(39%)、クラム股関節屈曲30°(40%)。目安は各種目 10〜15回×3セット。
側方段差昇降(41%)、四つ這い対側挙上(42%)、前方段差昇降(44%)、片側ブリッジ(47%)、壁もたれスクワット(52%)、側臥位股関節外転(56%)、骨盤下制Pelvic Drop(57%)、片脚デッドリフト(58%)。目安は 8〜12回×3セット。
片足スクワット(64% MVIC)、サイドブリッジ→脊柱ニュートラルポジション(74% MVIC)。これらは骨盤安定性とグローバルな体幹機能を同時に要求します。目安は 6〜10回×3〜4セット。
①重心を水平方向に移動(ステップ・ホッピング)→ ②支持基底面を狭くする → ③腕や手持ちの重りで重心を高くする → ④不安定面での実施。進行基準:片脚立位30秒間骨盤水平維持を確認してから次段階へ。
出典:Lee JW. Activation of the gluteus medius according to load during horizontal hip abduction in a one-leg stance. J Phys Ther Sci. 2015;27(8):2601–2603.
対象・方法:健常成人24名。4条件(①基本片脚立位、②上肢90°外転、③+1kg重り、④+3kg重り)でEMGにより中殿筋後部線維を計測。
主要結果:上肢負荷が増えるにつれて中殿筋後部線維の電位は上昇。上肢3kg負荷のみ他の3条件と有意差が得られた。
臨床応用:比較的機能の高い患者では、片脚立位での上肢負荷課題が中殿筋後部線維の選択的強化に有用。エビデンスレベル:準実験的研究
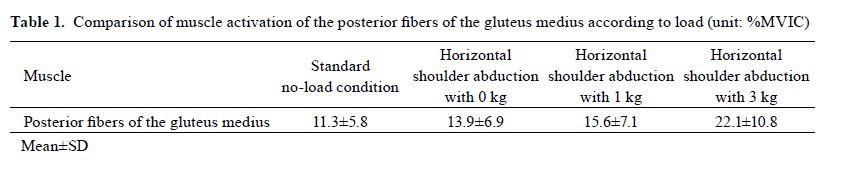
— 表:実験結果(Jae-Woong Lee, 2015より引用)
出典:Reiman MP, Bolgla LA, Loudon JK. A literature review of studies evaluating gluteus maximus and gluteus medius activation during rehabilitation exercises. Physiotherapy Theory and Practice. 2012;28(4):257–268.
主要結果:複数の研究を統合した結果、中殿筋活性化のエクササイズ間に大きなバラつきがある。サイドブリッジ(脊柱ニュートラル)が74% MVICで最高値を示した。エビデンスレベル:文献レビュー(弱く推奨)
多職種連携と環境調整。
中殿筋機能不全への介入は、理学療法士だけでなく多職種が連携することで最大の効果が得られます。特に脳卒中後の患者では、入院中の生活環境の影響が大きく、看護師・作業療法士との連携が不可欠です。
各職種の役割分担
| 職種 | 役割・介入内容 | 連携のポイント |
|---|---|---|
| 理学療法士(PT) | MMT・Trendelenburg評価、漸進的強化訓練、歩行訓練・骨盤制御 | 評価結果を他職種と共有し介入方針を統一 |
| 作業療法士(OT) | ADL動作での骨盤安定指導(着替え・トイレ動作等)、自主訓練指導 | PTと連携して生活場面での訓練を般化 |
| 看護師 | 病棟での姿勢管理・足組み予防、就寝時ポジショニング(下肢間枕) | 抑制原因の日常的な排除に最も影響力が大きい |
| 医師 | 原因疾患の管理(脳卒中・股関節OA等)、疼痛がある場合の薬物調整 | 神経学的問題・整形外科的病態の確認・除外 |
| MSW・介護士 | 退院後の環境整備(手すり・段差解消)、自主訓練継続支援 | 在宅での訓練継続に最も重要な役割 |
環境調整のポイント(病棟〜在宅)
「まず病棟での足組み習慣を確認してください。本人も気づかずにやっているケースが多く、看護師と共有するだけで改善が早まることがあります。」
「就寝時は下肢間に枕を挟んでもらうよう看護師にお願いしましょう。特に麻痺側が上になる姿勢では中殿筋が継続的に引き伸ばされます。」
「歩行中に腰を外側へ逃がす代償動作をしている場合は、手すりの位置や歩行補助具の設定を見直すことも環境調整の一つです。」
Pitfallsと臨床判断のコツ。
新人臨床家が中殿筋介入で陥りやすいミスパターンを3つ紹介します。いずれも「教科書通りにやったのに効果が出ない」という状況の背景にある落とし穴です。
臨床判断の分岐点
「骨盤が下がっているからといって、すぐに中殿筋の筋力低下と結論づけないこと。痛みによる回避・機械的な股関節問題・脳卒中後の神経筋制御の問題と鑑別する習慣をつけましょう。」
「クラムをやっているのに改善しない場合は、骨盤が後傾していないかチェックを。骨盤を固定した状態で股関節だけ動かしているかどうか、フォームの確認が先決です。」
予後とゴール設定。
中殿筋の機能不全に対する予後は、原因疾患・弱化の程度・抑制原因の除去可否によって大きく異なります。整形疾患由来の場合は早期改善が期待できますが、脳卒中後の神経筋制御の問題が絡む場合は長期的な視点でゴール設定が必要です。
短期目標(〜4週):抑制原因の除去(内転筋柔軟性改善)。クラム・側臥位外転が正しいフォームで10回×3セット実施可能。MMT 3以上の達成。
中期目標(〜8週):片脚立位で30秒間骨盤水平維持(進行基準達成)。歩行中の骨盤降下の軽減。Trendelenburg徴候の改善。
長期目標(〜3か月):階段昇降・段差での骨盤安定。日常生活・スポーツ復帰レベルでの機能的パフォーマンス。自主訓練の習慣化。
よくある質問(FAQ)。
歩行時に遊脚側の骨盤が下がる「トレンデレンブルグ歩行」が最も代表的な所見です。体幹を患側に傾けて代償する「デュシェンヌ歩行」も関連します。
また、腸脛靱帯(ITB)症候群・膝蓋大腿疼痛症候群(PFPS)・ACL損傷・足首損傷などの下肢障害とも強く関連します。代償として同側のTFLと対側の腰方形筋が過活動・短縮しやすくなります(Barton et al., 2012)。
側臥位での股関節外転MMTが基本の評価法です。トレンデレンブルグテストは著明な弱化(筋力が体重の30%BW未満)がある場合にのみ有効で、それ以上の筋力では陰性になることを理解しておく必要があります(Kendall et al., 2013)。
機能的評価としては「片脚立位での骨盤水平維持能力(30秒間)」の確認が臨床的に有用です。MMTと機能的評価を組み合わせることが推奨されます。
中殿筋の弱化は脳卒中後の歩行障害と関連しており、適切な股関節外転筋強化は歩行対称性の改善に寄与します(Buurke et al., 2008)。
ただし脳卒中後は神経筋制御の問題が関与するため、単純な筋力強化だけでなく、立位・歩行を含む機能的課題の中での統合的な訓練が重要です。
EMG研究では、脊柱ニュートラルポジションへのサイドブリッジが最も高い活性化(74% MVIC)を示します(Reiman et al., 2012)。次いで片足スクワット(64% MVIC)、骨盤下制運動(57% MVIC)、側臥位股関節外転(56% MVIC)が有効です。
クライアントの能力段階に応じてこれらを組み合わせ、進行基準(片脚立位30秒骨盤水平)を確認しながら段階的に負荷を上げていきます。
はい、可能性があります。Kendallら(2013)の研究では、中殿筋筋力が体重の30%BWを超える場合はTrendelenburgテストを使用すべきでないと示されています。実際に中殿筋が抑制・弱化していても、この閾値を超える筋力があれば徴候が陰性となります。MMTと機能的評価を組み合わせることが重要です。
Presswoodら(2008)の漸進的プログラムでは、片脚立位で骨盤を30秒間水平に保てることが次段階への進行基準とされています。
その後、①重心の水平移動(ステップ・ホッピング)→ ②支持基底面の縮小 → ③重心高の上昇(腕・重り)→ ④不安定面での実施、という順で段階的に負荷を上げていきます。
STROKE LABのプログラム。
STROKE LABは脳神経系に特化した自費リハビリ施設です。脳卒中後の歩行障害・バランス問題・下肢の筋力不全に対して、神経科学と運動科学に基づく個別プログラムを提供しています。中殿筋を含む骨盤帯の機能不全も、適切な評価のもとで一人ひとりに合った形でアプローチします。
「中殿筋を鍛えるだけでは不十分です。まず内転筋の柔軟性を改善し、抑制されている中殿筋を『使える状態』にすることが先決です。急いで高負荷に進むより、基礎を丁寧に固めることが長期的な改善につながります。」— PT・経験12年・神経系専門
「片脚立位で30秒骨盤を水平に保てるようになるまで、次の段階に進まないことが重要です。急ぐと代償パターン(TFL優位・腰方形筋過活動)が定着してしまいます。焦らずに進行基準を守ることが、最短距離で回復につながると実感しています。」— PT・経験8年・脳卒中リハ専門
あわせて読みたい:歩行分析と骨盤帯の機能不全 — トレンデレンブルグ歩行の評価と介入
諦めないでください。

脳卒中後に「歩くたびに骨盤が傾く」「転倒が怖くて外出できない」という方のお声を多くいただきます。その背景には、中殿筋をはじめとする骨盤帯の機能不全が関係していることがあります。
適切な評価と段階的な介入を重ねることで、歩行の安定性は必ず改善できます。諦める前に、一度専門家のもとで状態を確認してみてください。
STROKE LABでは、脳卒中後の骨盤・股関節・歩行機能の問題に対して、神経科学と徒手技術に基づいた個別プログラムを提供しています。まずは無料相談から、どうぞお気軽にお声がけください。
代表取締役 金子 唯史
参考文献。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)