Mini-BESTest完全ガイド|14項目の採点・カットオフ値・BBS徹底比較
今回は、バランス評価の精度をワンランク上げるMini-BESTest(ミニベステスト)について、BESTestの基礎から14項目の採点方法・臨床活用まで徹底解説します。BBSでは見逃しやすい軽度バランス障害・予測的姿勢制御・反応的姿勢制御を定量化できる唯一のツールとして、神経疾患リハビリでは欠かせない評価です。
Mini-BESTest(ミニベステスト)の実施方法を動画で確認できます。
Mini-BESTest(Mini Balance Evaluation Systems Test)は、動的姿勢制御の4領域を14項目で評価する世界標準のバランス評価ツールです。
BESTestを10〜15分に凝縮し、BBSが苦手とする微細なバランス障害・予測的・反応的姿勢制御を的確に検出できます。
評価用紙をまるごとPDFで保存しませんか?
14項目の採点基準・カットオフ値を1冊に。臨床現場ですぐ使えるPDF完全版。
✓ 14項目の採点基準収録 ✓ A4印刷対応・全ページ
約4MB / A4サイズ / 印刷対応 / 登録・費用は一切不要
BESTest(ベステスト)とは ― 姿勢制御の6システムを評価する原型
BESTest(Balance Evaluation Systems Test)は、機能低下の原因となる姿勢制御障害のシステムを特定するために開発された定量的評価ツールです(Horak FB et al., Phys Ther. 2009)。従来のバランス評価が「転倒リスクの数値化」に留まっていたのに対し、BESTestは「なぜバランスが悪いのか」をシステム別に特定することを目的としています。
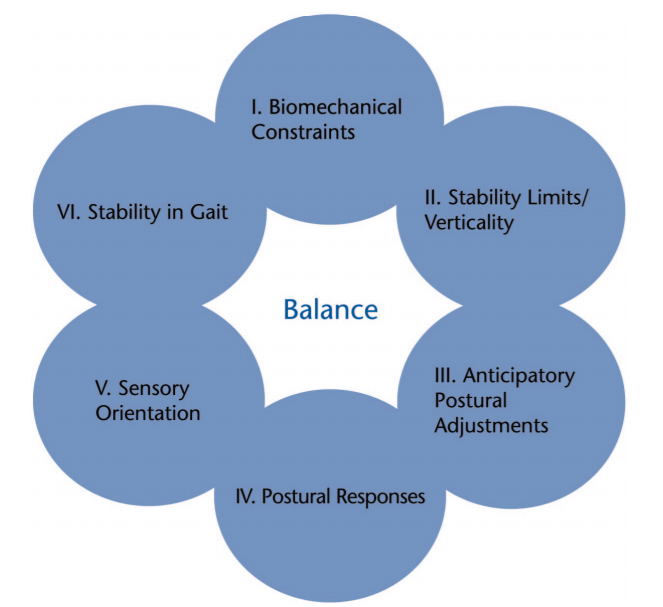
🔬 BESTestが提唱する6つのバランスシステム
バランスは一つの能力ではなく、以下の6つのシステムが複合的に機能することで維持されています。BESTestはこの6システムをそれぞれ独立して評価します。
① 構造的な制限(Biomechanical Constraints):関節可動域・筋力・足底圧など身体構造的な要素。足関節戦略・股関節戦略の基盤となる。
② 安定性の限界 / 垂直軸(Stability Limits / Verticality):重心が支持基底面内でどれだけ移動できるかの範囲と、重力に対する直立位の認識。
③ 予測的姿勢調整(Anticipatory Postural Adjustments):随意運動の前に姿勢を安定させるための先行的な筋活動。補助運動野・大脳基底核との連携。
④ 姿勢反応(Reactive Postural Control):外乱に対する反射的・自動的な姿勢回復反応。短・中・長潜時の固有受容感覚フィードバックループ。
⑤ 感覚の方向づけ(Sensory Orientation):視覚・前庭感覚・体性感覚を状況に応じて適切に選択・統合する能力。前庭系と頭頂葉皮質が関与。
⑥ 歩行の安定性(Stability in Gait):歩行中の動的バランス。脊髄の運動パターン生成と脳幹の姿勢感覚運動プログラムの協調。
専門家向け:BESTestの構成(36項目・満点108点)と3バージョンの使い分け
BESTestは36項目で構成され、各項目は0〜3点の4段階評価(満点108点)。実施には約35〜60分を要します。正常人・パーキンソン病患者・前庭系障害患者・末梢神経障害患者を対象とした開発研究で、ICC全体0.91の高い信頼性が示されています(Horak et al., 2009)。BESTestとActivities-specific Balance Confidence(ABC Scale)との相関はr=0.636(P<0.01)。日本語版は大高洋平ら(Jpn J Rehabil Med. 2014;51:565-573)が妥当性を検証しています。
3バージョンの概要:BESTest(36項目・約60分)、Mini-BESTest(14項目・約15分)、Brief-BESTest(6項目・約10分)。Brevity(短縮度)とDetailness(評価精度)のトレードオフで選択。急性期・スクリーニングにはBBSまたはBrief-BESTest、神経疾患の精密評価にはMini-BESTest、研究目的にはBESTestフルバージョンが適しています。
Mini-BESTest(ミニベステスト)とは ― 開発背景・特徴・活用場面
Mini-BESTestは、BESTestの6セクションから動的バランスに特化した4セクション14項目を抽出・再構成した短縮版です。Franchignoni らによるRasch解析を中心とした検証研究(2010)を経て臨床普及が進み、多施設検証を経て現在の14項目・各0〜2点・28点満点形式として世界標準化されました。なお、0〜2点形式は原著Franchignoni et al.(2010)の段階ですでに採用されており、その後の検証研究(Tsang et al., 2013など)によって信頼性・妥当性がさらに確立されました。
📋 Mini-BESTestの4領域
① 予測的姿勢調整:座位→立位、つま先立ち、片脚立位
② 反応的姿勢制御:前後左右への外乱ステッピング
③ 感覚の方向づけ:感覚条件を変えたバランス保持
④ 動的歩行:速度変化・頭部回旋・方向転換・障害物・二重課題
🎯 Mini-BESTestが最も得意とする評価
・外乱(押された時)への反応速度・方向
・随意運動前の先行的姿勢準備の質
・視覚・前庭・体性感覚の選択的使用
・歩行中の認知二重課題下でのバランス
・パーキンソン病・脳卒中での歩行安定性
🔍 Mini-BESTestはどんな患者に特に有用か
① BBS高得点(45点以上)でも転倒する患者:BBSの天井効果を超えた微細な動的バランス障害を検出できます。
② 軽度〜中等度の神経疾患患者:脳卒中回復後期・軽度パーキンソン病・多発性硬化症など、見た目は歩けているが転倒リスクが残存する患者群。
③ 「どのバランス系が問題か」を特定したい場合:4領域別のサブスコアにより、予測的か・反応的か・感覚統合か・歩行中かを明確にしてリハビリ介入を設計できます。
④ 転倒予防プログラムの効果判定:高い感度・特異度と明確なMDCにより、介入前後の真の変化を鋭敏に捉えられます。
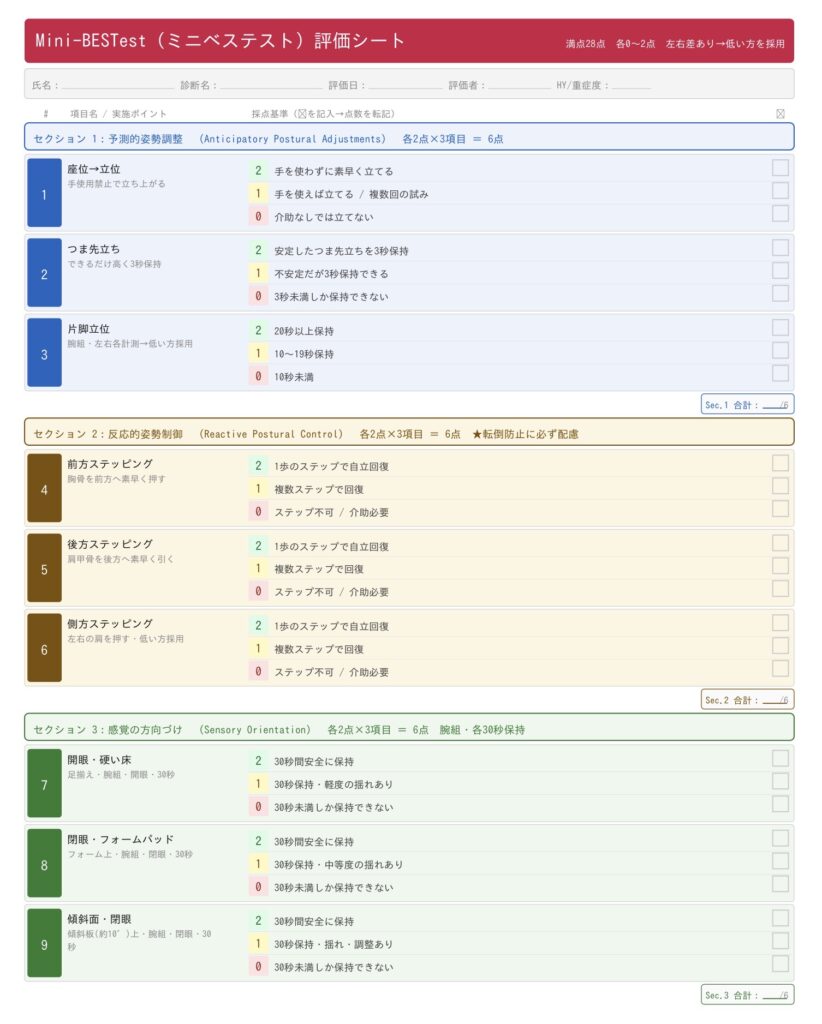
Mini-BESTest 14項目の実施方法と採点基準
各項目は0点(重度障害)・1点(中等度障害)・2点(正常)の3段階で評価します。合計28点満点で、スコアが高いほどバランス良好です。左右差がある項目は低いほうのスコアを採用してください。
予測的姿勢調整(Anticipatory Postural Adjustments)— 項目1〜3
随意運動を開始する前に、体が先行的に姿勢を安定させる能力を評価します。補助運動野・大脳基底核との連携が問われます。パーキンソン病では特にこの領域が早期から障害されやすく、「動き始めの不安定さ・すくみ足」として現れます。
座位から立位(Sit to Stand)
| 点数 | 採点基準 |
|---|---|
| 2点 | 手を使わずに素早く立ち上がれる |
| 1点 | 手を使って立ち上がれる、または複数回の試みが必要 |
| 0点 | 介助なしには立ち上がれない |
つま先立ち(Rise to Toes)
| 点数 | 採点基準 |
|---|---|
| 2点 | 安定したつま先立ちを3秒間保持できる |
| 1点 | 不安定だが3秒間つま先立ちを保持できる |
| 0点 | 3秒未満しか保持できない |
片脚立位(Stand on One Leg)
| 点数 | 採点基準 |
|---|---|
| 2点 | 20秒以上保持できる |
| 1点 | 10〜19秒保持できる |
| 0点 | 10秒未満しか保持できない |
【BBS片脚立位との違い】 BBSは「10秒超で4点」と基準が低く、健常高齢者でも満点を取りやすい。Mini-BESTestは20秒を基準とするためより高いバランス能力が要求され、天井効果が少ないです。
反応的姿勢制御(Reactive Postural Control)— 項目4〜6
外部からの力(外乱)に対して、反射的・自動的に姿勢を回復する能力を評価します。この能力は皮質脊髄路・脳幹・小脳の連携によって支配され、BBSでは全く評価されない領域です。転倒の多くはこの「外乱への反応」が不十分な時に起こります。外乱試験は安全管理を徹底した上で実施してください。
前方への補償ステッピング修正(Compensatory Stepping – Forward)
| 点数 | 採点基準 |
|---|---|
| 2点 | 一歩のステップで独立してバランスを回復できる |
| 1点 | 複数回のステップでバランスを回復できる |
| 0点 | ステップができない、または転倒しないよう介助を要する |
後方への補償ステッピング修正(Compensatory Stepping – Backward)
| 点数 | 採点基準 |
|---|---|
| 2点 | 一歩のステップで独立してバランスを回復できる |
| 1点 | 複数回のステップでバランスを回復できる |
| 0点 | ステップができない、または転倒しないよう介助を要する |
側方への補償ステッピング修正(Compensatory Stepping – Lateral)
| 点数 | 採点基準 |
|---|---|
| 2点 | 一歩のクロスステップまたはサイドステップで独立してバランスを回復 |
| 1点 | 複数回のステップでバランスを回復できる |
| 0点 | ステップができない、または転倒しないよう介助を要する |
感覚の方向づけ(Sensory Orientation)— 項目7〜9
視覚・前庭感覚・体性感覚の3つを状況に応じて適切に選択・重みづけして使う能力を評価します。これはSOT(感覚組織検査)の簡易臨床版に相当します。視覚依存が強い患者(暗闇・目を閉じると途端にふらつく)はこの領域で特異的に低下します。
閉脚立位・開眼・硬い床(Stance – Eyes Open, Firm Surface)
| 点数 | 採点基準 |
|---|---|
| 2点 | 30秒間安全に保持できる |
| 1点 | 30秒保持できるが、軽度の揺れがある |
| 0点 | 30秒未満しか保持できない |
閉脚立位・閉眼・フォームパッド上(Stance – Eyes Closed, Foam Surface)
| 点数 | 採点基準 |
|---|---|
| 2点 | 30秒間安全に保持できる |
| 1点 | 30秒保持できるが、中等度の揺れがある |
| 0点 | 30秒未満しか保持できない |
傾斜面上・閉眼(Incline – Eyes Closed)
| 点数 | 採点基準 |
|---|---|
| 2点 | 30秒間安全に保持できる |
| 1点 | 30秒保持できるが、揺れや調整がある |
| 0点 | 30秒未満しか保持できない |
動的歩行(Dynamic Gait)— 項目10〜14
歩行中の動的バランス制御を評価します。単純な歩行だけでなく、速度変化・頭部回旋・方向転換・障害物・二重課題といった「実際の生活に近い歩行状況」を評価することで、より実用的な転倒リスクを検出します。BBSの歩行評価に比べて難易度が高く、感度が優れています。
歩行速度の変化(Change in Gait Speed)
| 点数 | 採点基準 |
|---|---|
| 2点 | 速度変化が明確で安全にできる |
| 1点 | 速度変化が見られるが、ふらつきがある |
| 0点 | 速度変化ができない、または著明な不安定を示す |
頭部水平回旋を伴う歩行(Walk with Head Turns – Horizontal)
| 点数 | 採点基準 |
|---|---|
| 2点 | スムーズな頭部回旋で安全に歩行できる |
| 1点 | 歩行速度が低下するか、軽度のふらつきがある |
| 0点 | 著明な不安定・歩行停止・転倒しそうになる |
ピボットターンを伴う歩行(Walk with Pivot Turn)
| 点数 | 採点基準 |
|---|---|
| 2点 | 3秒以内に安全に180°ターンできる |
| 1点 | 3秒を超えるが安全にターンできる |
| 0点 | バランスを崩す、または介助を要する |
障害物を越える歩行(Step over Obstacles)
| 点数 | 採点基準 |
|---|---|
| 2点 | 安全にためらいなく越えられる |
| 1点 | 越えられるがためらい・速度低下・ふらつきがある |
| 0点 | 越えられない、または転倒しそうになる |
二重課題を伴うTimed Up & Go(TUG Dual Task)
| 点数 | 採点基準 |
|---|---|
| 2点 | 安全に完了できる(歩行の変化なし) |
| 1点 | 二重課題により歩行速度低下・ためらい・ふらつきが生じる |
| 0点 | 安全に完了できない、または著明な歩行変化がある |
引き算ができない患者への代替課題:「動物の名前を言いながら」「曜日を逆から言いながら」「50から3ずつ引きながら」など認知レベルに合わせた課題を選択可。代替課題使用時は記録に明記し、再評価時も同課題を使用してください。
Mini-BESTest 評価用紙とスコア解釈
評価用紙をまるごとPDFで保存しませんか?
14項目の採点基準・臨床現場ですぐ使えるPDF完全版。
✓ 14項目の採点基準収録 ✓ A4印刷対応・全ページ
約4MB / A4サイズ / 印刷対応 / 登録・費用は一切不要
カットオフ値と臨床解釈
(Tsang et al., Phys Ther. 2013)
感度83%・特異度72%
(Leddy et al., PM R. 2011)
感度80%・特異度76%
📏 Mini-BESTestのMDC(最小可検変化量)
脳卒中患者:MDC = 4点(Tsang et al., 2013)。4点以上の変化で「真の変化」と判断可能。
パーキンソン病患者:MDC = 4〜5点(Leddy et al., PM R. 2011)。
地域在住高齢者:MDC ≒ 3〜4点(複数研究より)。Di Carlo et al.(2016)は慢性腰痛患者を対象とした研究であり、地域在住高齢者への直接適用は注意が必要です。
リハビリ効果の評価にはMDCを必ず参照してください。MDCを下回る変化は測定誤差の範囲内の可能性があります。
📊 疾患・対象別の参考スコア帯(臨床の目安)
| 対象群 | 平均スコア目安 | 転倒ハイリスク | MDC目安 |
|---|---|---|---|
| 地域在住健常高齢者(65〜74歳) | 24〜26点 | — | 3〜4点 |
| 地域在住高齢者(75歳以上) | 21〜24点 | — | 3〜4点 |
| 脳卒中慢性期 | 14〜22点 | ≦14点 | 4点 |
| パーキンソン病(H&Y Ⅱ〜Ⅲ) | 17〜24点 | ≦20点 | 4〜5点 |
| 多発性硬化症 | 18〜25点 | 疾患特異的値は要確認 | 要確認 |
※スコア帯はあくまで参考値。研究対象・評価時期によって幅があります。個々の患者を単一のカットオフ値のみで判断せず、転倒歴・環境要因と合わせて総合判断してください。
専門家向け:Mini-BESTestのサブスコア別解釈と疾患特異的パターン
セクション別最高点:予測的姿勢調整(6点)/ 反応的姿勢制御(6点)/ 感覚の方向づけ(6点)/ 動的歩行(10点)= 合計28点
セクション別解釈の活用:合計点だけでなく、どのセクションで特に低いかを分析することで介入ターゲットが明確になります。例:動的歩行のみ低下→二重課題訓練・歩行訓練を優先、感覚の方向づけが低下→視覚依存の改善・感覚統合訓練を優先。
PD特有のパターン:PDでは予測的姿勢調整と動的歩行が早期(H&Y Ⅱ〜Ⅱ.5)から低下し、後方反応的制御の低下が中後期(H&Y Ⅲ以降)に顕著になります。すくみ足(freezing of gait)があるケースでは項目10・12で著明な低下が見られます。
脳卒中特有のパターン:麻痺側への反応的ステッピング(項目4〜6)と障害物越え(項目13)の非対称性が特徴的。麻痺側への側方外乱スコアと非麻痺側の差を追うことで麻痺側の機能変化をモニタリングできます。回復後期にはTUG dual task(項目14)の改善が遅れる傾向があり、認知機能との統合アプローチが必要です。
BESTest・Mini-BESTest・BBS の徹底比較

BESTest vs Mini-BESTest vs BBS — 3ツールの使い分け
| 比較項目 | BESTest | Mini-BESTest | BBS |
|---|---|---|---|
| 項目数 | 36項目(6セクション) | 14項目(4セクション) | 14項目(単一領域) |
| 満点 | 108点 | 28点 | 56点 |
| 所要時間 | 35〜60分 | 10〜15分 | 15〜20分 |
| 反応的姿勢制御 | ✅ 詳細に評価 | ✅ 3方向を評価 | ❌ 評価しない |
| 予測的姿勢調整 | ✅ 詳細に評価 | ✅ 3項目評価 | △ 間接的のみ |
| 感覚統合の評価 | ✅ SOT類似の詳細評価 | ✅ 3条件で評価 | △ 閉眼立位のみ |
| 二重課題歩行 | ✅ 評価あり | ✅ TUG dual task | ❌ 評価しない |
| 天井効果 | 少ない | BBSより少ない | 高機能者で顕著 |
| 必要な器具 | 多い | 中程度 | 少ない(椅子のみ) |
| 最適な対象 | 研究・精密評価 | 神経疾患・臨床場面 | 一般スクリーニング・急性期 |
⚠️ Mini-BESTestの限界と注意点
・機器が必要:フォームパッド・傾斜板(任意)・15cm踏み台が必要で、全施設で実施できるとは限らない。
・トレーニングが必要:外乱試験(項目4〜6)の強さは評価者の経験・判断に依存するため、標準化トレーニングが推奨される。
・重度障害患者には不適:独立立位が困難な患者や急性期の重度脳卒中患者には適用困難。その場合はBBSまたはFugl-Meyerを検討。
・天井効果がある:健常高齢者や軽度障害患者では上限に近づく場合あり。その場合はBESTestフルバージョンまたは歩行分析の追加を検討。
ここまでお読みいただいた方へ
Mini-BESTestのスコアを
「個別リハビリ計画」に落とし込めていますか?
4セクション別の低下パターンを読み解き、予測的・反応的・感覚統合・歩行安定性のどれが主問題かを特定することが、転倒ゼロに向けた最短ルートです。STROKE LABでは専門的評価から介入まで一貫して対応しています。
Mini-BESTestスコアからリハビリ計画へ ― 4セクション別介入戦略
予測的姿勢調整が低い患者への介入
座位→立位・つま先立ち・片脚立位で低下→「動き始めの予備的筋活動(APA)を誘発するトレーニング」が有効。具体的には、立ち上がり直前に床を踏みつける意識付け、軽い外乱予期下での立位訓練、台から降りる練習など。PD患者への視覚的・聴覚的キュー(リズム音楽・床のライン)も有効です。すくみ足に対するリズム聴覚刺激(RAS)との組み合わせも推奨されます。
反応的姿勢制御が低い患者への介入
外乱ステッピングで低下→「外乱に対するステッピング反応訓練(Perturbation-based balance training: PBT)」が有効。不安定な面での立位保持、スウィングやプラットフォームによる外乱練習、テープを引く・押すなどのペアトレーニング。PBTは複数のRCTで転倒予防効果(転倒率50%超の減少)が確認されています。
感覚の方向づけが低い患者への介入
フォーム・傾斜・閉眼条件で低下→「感覚統合訓練」が有効。閉眼バランス練習・不安定面(フォームパッド・バランスディスク)での立位・傾斜面での体重移動訓練。視覚依存が強い患者には段階的な視覚制限下での訓練が推奨されます。前庭障害が疑われる場合は前庭リハビリ(Cawthorne-Cooksey法など)を並行して検討してください。
動的歩行が低い患者への介入
速度変化・頭部回旋・ターン・障害物・二重課題で低下→「課題特異的歩行訓練」が有効。サーキット歩行(障害物・方向変換・速度変化を組み合わせ)、音楽リズムに合わせた歩行、歩きながら計算・会話・視線課題を組み合わせた二重課題歩行訓練。特にTUG dual taskで低下がある場合、認知機能との統合的アプローチ(デュアルタスクリハ)が必要です。
Mini-BESTestのエビデンス ― 信頼性・妥当性・転倒予測
高い評価者内・評価者間信頼性とBBSを超える感度・特異度
Franchignoni et al.(2010)の検証研究および複数の追試において、Mini-BESTestはICC=0.97〜0.99の高い信頼性を示しています。パーキンソン病患者を対象とした比較研究では、BBSより天井効果が少なく、異常な姿勢反応のある患者を高い感度・特異度で特定できることが示されました(Franchignoni et al., Parkinson’s Disease. 2011)。多発性硬化症を対象とした研究でも高い内的整合性・再現性が報告されています。
脳卒中・PD・地域在住高齢者での転倒予測妥当性
Tsang et al.(2013)の脳卒中患者研究では、カットオフ14点で感度83%・特異度72%の転倒予測精度。Leddy et al.(PM R. 2011)のPD患者研究では、Mini-BESTestはBBSより高い転倒鑑別能を示しました(AUC等の詳細数値は原著を参照)。二重課題TUG(項目14)が最も転倒予測感度が高い項目の一つとされており、特に認知機能の低下が疑われる場合には重点的に評価することが推奨されます。
バランス障害の識別化を図るためのバランス評価システムテスト(BESTest)
Horak FB et al.: Phys Ther. 2009;89(5):484-98. PubMedはこちら
📌 論文内容:なぜBESTestが開発されたか
筆者(Horak FB)は、近年のバランス評価ツールはセラピストが個々のバランスシステムを識別しながら介入するためには不十分だと指摘しました。BESTestは正常人・パーキンソン病・前庭系障害・末梢神経障害患者を対象に実施され、ICC全体0.91の高い信頼性が確認されました。
主な結果:ICC = 0.79〜0.96(全体0.91)、ケンダル共同一致 0.46〜1.00。BESTestとABC Scaleの相関はr=0.636(P<0.01)と同時妥当性が認められました。今後の課題として①各セクション内の独立した障害検出方法の作製、②認知機能などの追加、③余分な項目を排除した手軽なテストの作製、が挙げられ、Mini-BESTestの開発に繋がりました。
よくある質問(FAQ)― Mini-BESTest評価について
Mini-BESTestとBBSはどう使い分けますか?
Mini-BESTestの外乱試験(押す試験)は安全に実施できますか?
傾斜板がない施設でも評価できますか?
Mini-BESTestは何点以下が「転倒ハイリスク」ですか?
二重課題TUG(項目14)で引き算ができない患者はどうすれば?
Mini-BESTestは急性期リハビリでも使えますか?
STROKE LABのMini-BESTest活用 ― 評価から介入まで
STROKE LABでは、Mini-BESTestを単なる「点数測定ツール」ではなく「どのバランスシステムに特化した訓練が必要かを特定する地図」として活用しています。4セクションのサブスコア分析により、予測的・反応的・感覚統合・歩行安定性のどれが優先課題かを初回評価時に明確にし、そこから逆算してプログラムを設計します。
Mini-BESTest起点のバランスリハビリ設計
評価フェーズ:BBS(転倒リスク全体像)→ Mini-BESTest(システム別弱点特定)の2段階評価を実施
介入設計:サブスコアが最も低いセクションを優先介入ターゲットとし、神経科学的根拠に基づく課題特異的訓練を選択
効果判定:介入4〜6週後にMini-BESTestを再評価。MDC(4〜5点)を参照して「真の変化」かどうかを客観的に判断
情報共有:セクション別スコアをチャートで可視化し、患者・家族・多職種チームと共有することで介入の透明性を確保
リハビリを受けた方の声
BBSでは満点近くだったのに何度も転倒していました。STROKE LABでMini-BESTestを受けたところ、後ろに押されたときの反応が極端に弱いことが分かり、そこに特化したリハビリを始めました。今は後ろに体重が移動しても自分で立て直せるようになっています。
60代男性・パーキンソン病
Mini-BESTestで「目を閉じると途端にふらつく」という感覚統合の問題が分かって、なぜ暗い部屋や夜が怖かったのか初めて納得できました。視覚に頼らないバランス練習を続けて、今は夜の外出もできるようになっています。
70代女性・脳卒中回復後期
参考文献・引用文献
- 1) Horak FB, et al. The Balance Evaluation Systems Test (BESTest) to differentiate balance deficits. Phys Ther. 2009;89(5):484-98. PubMed
- 2) Franchignoni F, et al. Rasch analysis of the Mini-BESTest Balance Evaluation Systems Test. Eur J Phys Rehabil Med. 2010.
- 3) Franchignoni F, et al. Comparing the Mini-BESTest with the Berg Balance Scale to Evaluate Balance Disorders in Parkinson’s Disease. Parkinson’s Disease. 2011. PMC
- 4) Tsang CSL, et al. Psychometric properties of the Mini-BESTest in people with chronic stroke: a rasch analysis. Phys Ther. 2013;93(8):1102-15.
- 5) Leddy AL, et al. Functional balance, mobility, and falls in Parkinson disease. PM R. 2011;3(8):682-91. (※旧版に記載のTop Geriatr Rehabil 2011はシステマティックレビューのため当該カットオフ根拠として不適切。修正済み)
- 6) Di Carlo S, et al. Intra and inter-rater reliability of the Mini-BESTest in subjects with chronic low back pain. J Phys Ther Sci. 2016;28(4):1126-30. (注:慢性腰痛患者対象の研究)
- 7) 大高洋平ら:日本語版Balance Evaluation Systems Test(BESTest)の妥当性の検討.Jpn J Rehabil Med. 2014;51:565-573.
Mini-BESTestで「なぜ転倒するか」を特定したら、
次は「どう変えるか」です。
4セクション別の弱点分析から的確な介入へ。
予測的・反応的・感覚統合・歩行安定性のどれが問題かを見極め、
脳神経科学に基づいたアプローチで根本から改善します。
STROKE LABではBBS+Mini-BESTestによる精密評価を実施しています。


1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)














