【2026年版】慢性硬膜下血腫のリハビリ完全ガイド|症状・手術・術後回復と再発予防まで解説
慢性硬膜下血腫は、適切な治療と早期リハビリで回復できる
「治せる病気」です。
「転んだ記憶がないのに頭に血が溜まっていると言われた」「手術後もまだふらつく・物忘れが続いている」「また再発しないか毎日不安だ」——
慢性硬膜下血腫は手術で血を取り除いても、その後のリハビリと再発予防の管理が回復の質を大きく左右します。
このページでは、症状・診断・手術・術後リハビリ・再発予防まで、患者さんと家族が知っておくべきことを段階ごとに解説します。
こんな悩みを抱えていませんか?
「転んだ記憶がないのに血が溜まっていると言われた」
軽くぶつけた程度では気にしていなかったのに、数週間後に頭に血が溜まっていると診断された——これは慢性硬膜下血腫の典型的な経過です。小さな出血が時間をかけてじわじわ増えるため、原因となった打撲を覚えていないことが珍しくありません。
「認知症かと思っていたら、手術で症状が改善した」
物忘れ・ぼんやり感・会話がかみ合わない・動作が遅くなった——これらは認知症と見分けがつきにくい症状です。慢性硬膜下血腫が脳を圧迫することで起きているため、手術で血を取り除くと劇的に回復するケースが多くあります。
「手術は成功したのに、まだ回復しきれていない」
手術で血腫を取り除いても、圧迫されていた期間が長いほど脳機能の回復には時間がかかります。歩行のふらつき・記憶力・片手の力が術後も続く場合、適切なリハビリが回復速度を大きく変えます。
これらはすべて、適切な治療とリハビリで回復・予防できる問題です。
慢性硬膜下血腫は「手術で終わり」ではなく、
術後の脳の回復を丁寧にサポートすることで、日常生活の質が大きく変わります。
慢性硬膜下血腫(CSDH)とは ― 知っておくべき基礎知識
慢性硬膜下血腫(Chronic Subdural Hematoma: CSDH)は、頭蓋骨の内側にある「硬膜」と脳の表面を覆う「くも膜」の間に、血液が徐々に溜まっていく疾患です。軽微な頭部外傷をきっかけに出血が始まり、数週間〜数か月かけてじわじわと血腫が大きくなり、やがて脳を圧迫して症状が現れます。
わかりやすく例えるなら、「脳と頭蓋骨の間にゆっくりと水が溜まり、脳が少しずつ押しつぶされていく」イメージです。血腫の大きさと脳への圧迫が一定を超えると、頭痛・物忘れ・歩行障害・手足の麻痺などの症状として現れます。手術で血腫を取り除けば脳の圧迫が解かれ、多くの方で症状が回復します。これは「手術で治せる脳の病気」として最も代表的なもののひとつです。
なぜ起きる? ― リスクが高い方の特徴
🧓 高齢者に多い理由
加齢とともに脳は少し萎縮し、硬膜と脳の間にわずかな空間が生まれます。この空間に橋静脈(ちょうかんじょうみゃく)と呼ばれる細い血管が走っており、軽いぶつかりや転倒でこの血管が切れ、ゆっくりと出血が続きます。若い人なら問題にならないような小さな衝撃でも、高齢の方では血腫が形成されやすいのです。
💊 薬の影響を受けやすい方
血液をさらさらにする薬(抗凝固薬:ワーファリン・直接経口抗凝固薬など、抗血小板薬:アスピリン・クロピドグレルなど)を服用している方は、出血が止まりにくく血腫が大きくなりやすい傾向があります。心臓病・脳梗塞・不整脈の治療でこれらの薬を飲んでいる方は注意が必要です。
📊 慢性硬膜下血腫の頻度と特徴
慢性硬膜下血腫は人口10万人あたり年間約1〜13人に発生するとされており、特に65歳以上の高齢者では頻度が急増します。高齢化が進む日本では今後さらに患者数が増加すると予測されている疾患です。
重要なのは、原因となった頭部外傷を覚えていない患者さんが約30〜50%いること。「特に何もしていないのに」「寝返りで頭をぶつけた程度」でも発症することがあります。また、症状がゆっくり進行するため、本人や家族が「年のせい」「認知症の始まり」と思って受診が遅れるケースも少なくありません。
専門家・ご家族向け:血腫ができる仕組みと再発のメカニズム
血腫形成の過程:外傷により橋静脈が断裂すると硬膜下腔に少量の血液が漏れます。通常は吸収されますが、高齢者や抗凝固薬使用者ではこの血液が膜(被膜)に包まれて「血腫」として残存します。血腫内部では線維素溶解(fibrinolysis)が亢進しており、新出血→出血物質が周囲を刺激→さらなる血管新生と出血という悪循環が生じ、血腫が徐々に拡大します。
再発のメカニズム:穿頭血腫洗浄ドレナージ術後の再発率は約10〜20%とされています。術後に残存した血腫外膜から再出血が起きること、脳が萎縮していてもとの位置に膨らみにくいこと、抗凝固薬再開による出血リスク継続などが主な原因です。術後の体位管理(頭低位・臥床)や十分な水分摂取が再発予防に有効とされており、リハビリ施設でも再発サインの継続モニタリングが重要です。
両側性血腫:患者の約15〜20%で両側に血腫が形成されます。症状が相殺されて比較的軽く見えることがあり、診断・手術計画に注意が必要です。片側手術後に反対側が拡大するケースもあるため、術後の経過観察CTが必須です。
症状と経過 ― 「年のせい」と間違えやすい4つのサイン
慢性硬膜下血腫の症状は「典型的な脳の病気」らしくなく、徐々に現れるため、発見が遅れやすい疾患です。以下の症状が数週間かけて進んでいる場合、脳神経外科への受診を強くお勧めします。
頭痛 ― 「鈍い重さ」が続く
激しい突発性の頭痛ではなく、じわじわとした鈍い頭の重さや圧迫感が続くのが特徴です。朝目覚めた時に強く、日中は少し和らぐというパターンをとることもあります。「歳をとったら頭痛くらいあるもの」と放置してしまいがちですが、数週間以上続く頭痛は要注意です。
認知機能の変化 ― 急に「ぼんやり」してきた
物忘れ・会話がかみ合わなくなった・日付や場所がわからなくなった・ぼんやりしている時間が増えた——これらは認知症の症状と非常に似ていますが、血腫が原因の場合は手術で劇的に回復することがあります。「急に」「短期間で」進んだ認知機能の変化は、慢性硬膜下血腫のサインである可能性があります。
歩行・バランスの乱れ ― 「最近よく転ぶ」
片側の足に力が入りにくい、歩くとふらつく、つまずくことが増えた——血腫が大脳を圧迫し、運動を制御する神経回路に影響が出ることでこれらの症状が起きます。「足腰が弱った」と思って整形外科を受診し、後から慢性硬膜下血腫が判明するケースも少なくありません。
片側の手足のしびれ・麻痺
利き手とは反対側、あるいは両側の手足に力が入りにくい、しびれる感覚が出てきます。血腫が大きくなるにつれ、左右差のある脳圧迫が生じるため、体の片側だけに症状が出やすいのが特徴です。排尿障害(尿失禁・頻尿)を伴うこともあります。
🔍 「年のせい」と間違えやすい ― よくある誤診パターン3つ
① 認知症と間違われる:「最近物忘れがひどくなった」「ぼんやりしている時間が長い」という変化が、アルツハイマー型認知症の初期とほぼ同じ見え方をします。決定的な違いは「変化のスピード」。慢性硬膜下血腫の場合は数週間〜数か月という比較的短い期間で急激に進むのが特徴です。
② 脳梗塞・TIAと間違われる:片手のしびれ・片側の足に力が入りにくいという症状は脳梗塞と区別がつきにくいケースがあります。MRIではなくCTで十分診断できる点も、緊急鑑別が容易なアドバンテージです。
③ うつ病と間違われる:意欲低下・ぼんやり感・動作緩慢が目立つ場合、精神科でうつ病の治療を開始してしまうことがあります。頭部外傷歴のある高齢者にうつ症状が出た場合は、必ず画像検査を先に行うことが重要です。
🚨 すぐに救急を受診すべき症状
以下の症状は急性期の危険なサインです。すぐに救急車を呼ぶか、最寄りの救急病院を受診してください。
- 突然の激しい頭痛(「バットで殴られたような」頭痛)
- 意識がなくなった・呼びかけに反応しない
- 片側の顔面・手足の麻痺が急に起きた
- 言葉が突然出なくなった・ろれつが急に回らなくなった
- 転倒・頭部外傷後に嘔吐・意識混濁がある
- 手術後に急に頭痛が強くなった・意識がぼんやりしてきた(再発のサイン)
発症から回復までの一般的な経過
慢性硬膜下血腫の最大の特徴は「手術で血を取り除けば回復が見込める」ことです。ただし、脳が圧迫されていた期間が長いほど、術後の回復に時間がかかります。「症状が軽いうちに気づいて手術する」ことと、「術後のリハビリで脳の回復をしっかり引き出す」ことの両方が、最終的な生活の質を大きく左右します。
診断・検査の流れ ― 何を調べるか
慢性硬膜下血腫の診断は脳神経外科専門医が担当します。CT検査で比較的容易に診断できますが、手術前後の評価・リハビリ計画のためにはより詳細な評価が必要です。
🏥 受診・相談のタイミング目安(1つでも当てはまれば受診を)
✓ 頭をぶつけた後から頭痛が続いている(1週間以上)
✓ 最近、急に物忘れが増えた・ぼんやりすることが多くなった
✓ 歩くとふらつく・転びやすくなった
✓ 片手・片足に力が入りにくい・しびれる
✓ 尿失禁・頻尿が急に始まった
✓ 抗凝固薬・抗血小板薬を飲んでいて、最近転んだ
主な検査と何がわかるか
| 検査の種類 | 何がわかるか・目的 |
|---|---|
| 頭部CT(第一選択) | 硬膜下の血腫を確認するための最も基本的な検査。血腫の大きさ・左右差・脳のずれ(正中偏位)がわかる。急性・慢性の区別もCTで可能。外来で短時間で実施できる。 |
| 頭部MRI | CTより詳細に血腫の性状・脳萎縮の程度・他の病変(脳腫瘍・脳梗塞など)との鑑別に有用。術後の回復評価にも使用される。 |
| 神経学的診察 | 運動機能(握力・下肢筋力)・感覚・反射・歩行・協調運動・眼球運動・意識レベルの総合評価。血腫による脳圧迫がどの領域に影響しているかを把握する。 |
| 認知機能スクリーニング | MMSE・MoCAにより術前の認知機能を定量化。術後の回復度を追うための「ベースライン」として重要。認知症との鑑別の参考にもなる。 |
| 血液・凝固検査 | 抗凝固薬の効果(PT-INR)・血小板数・出血傾向の確認。手術のタイミングと薬の調整に直結する。腎機能・肝機能も確認。 |
| 心電図・胸部X線 | 手術前の全身評価。特に高齢者では心疾患・呼吸器疾患の合併確認が術後管理に不可欠。 |
術後リハビリで使われる主な評価スケール
mRS
modified Rankin Scale
0〜6段階で生活機能の全体像を評価。0が症状なし、6が死亡。術前・術後・退院時・外来でのトレンドが回復の指標になる。
MMSE / MoCA
認知機能評価
記憶・見当識・計算・言語などを定量化。30点満点でMMSEは23点以下、MoCAは25点以下で認知機能低下を示唆。術後の回復追跡に不可欠。
BBS
Berg Balance Scale
立位バランス14課題・56点満点。40点以下で転倒リスク高。術後のバランス回復とリハビリ目標設定の根拠になる。
TUG
Timed Up and Go Test
椅子から立ち上がり3m歩いて戻る時間。12秒以上で転倒リスク増大。外来・在宅でも繰り返し計測しやすく変化をつかみやすい。
FIM / Barthel Index
日常生活動作評価
食事・整容・移乗・排泄・入浴・歩行などADLを点数化。退院基準の設定と在宅生活での必要支援量の把握に活用。
握力 / 上肢機能
上肢機能テスト
握力計による左右差の定量化・10秒テスト(手指の速い開閉運動)などで上肢の回復を追跡。麻痺の改善度をセラピストと共有できる。
「手術前」と「今」を比べ続けること
慢性硬膜下血腫のリハビリでは、術前の機能レベルと術後の変化を継続的に追うことが回復管理の核心です。「手術すれば自然に戻る」と思って経過を放置してしまうと、回復できるはずの機能が廃用で失われてしまいます。認知機能・バランス・歩行能力・ADLを定期的に数値で記録し、「どこまで戻ったか」「まだ改善の余地があるか」を把握することが、リハビリの質と方向性を決めます。
治療法の選択肢
慢性硬膜下血腫の治療は血腫の大きさ・症状の程度・患者さんの全身状態によって選択されます。多くの場合は手術が第一選択ですが、症状が軽い場合や手術リスクが高い方では保存療法が選ばれることもあります。
穿頭血腫洗浄ドレナージ術 ― 「小さな穴から血を抜く」手術
慢性硬膜下血腫の標準治療です。局所麻酔または全身麻酔のもとで、頭蓋骨に約1〜2cmの小さな穴を開け(穿頭術)、そこからチューブを入れて血腫を洗浄・排出します。手術時間は1〜2時間程度、入院期間は平均7〜14日間と比較的短く、術後翌日〜数日で症状が劇的に改善するケースが多い手術です。ただし、術後の再発率は約10〜20%であるため、退院後も定期的なCT経過観察が必要です。
保存療法 ― 「経過を見ながら薬で管理する」
血腫が小さく症状がほとんどない方や、高齢で全身状態が悪く手術リスクが高い方では、まず保存療法が選ばれることがあります。五苓散(利水作用で血腫の吸収を促す漢方薬)は複数の研究で再発予防・縮小効果が示されており、手術後の再発予防にも使われます。トラネキサム酸(血腫の増大を抑える)・デキサメタゾン(炎症を抑える)なども使用されることがあります。保存療法中は定期的なCTで血腫の変化を必ず確認し、悪化があれば手術へ切り替えます。
血をさらさらにする薬の「やめ時・再開時期」
手術前には抗凝固薬・抗血小板薬を一時中断する必要があります。しかし、これらの薬を飲んでいる方には心臓病・脳梗塞などの基礎疾患があるため、「いつ中断して、いつ再開するか」は脳神経外科医と処方医が連携して慎重に決める必要があります。患者さん側で独断で薬を止めたり、逆に術後に早期再開したりすることは危険です。必ず主治医に確認してください。
リハビリテーション ― 脳の回復を最大化する
手術で血腫を取り除いた後、圧迫されていた脳が本来の機能を取り戻すプロセスを助けるのがリハビリです。術後早期(翌日〜3日以内)からのリハビリ開始が回復速度を高めることが示されています。認知機能・歩行・上肢機能・言語など、圧迫された部位に応じた機能回復を専門スタッフが個別に支援します。「手術したのだからもう終わり」ではなく、ここからが回復の本番です。
🔄 再発について、正しく知っておくこと
慢性硬膜下血腫の術後再発は約10〜20%に起きます。再発の多くは術後1〜3か月以内に起きるため、この期間は外来でのCT確認を続けることが重要です。「また手術?」と不安になる方も多いですが、再発した場合も同じ穿頭術で対応できることが多く、繰り返し手術で改善するケースも多くあります。再発リスクを高める要因(抗凝固薬の再開・転倒・飲酒・脱水)を知り、生活の中で意識することが予防につながります。
🔬 五苓散(ごれいさん)について知っておくこと
五苓散は水分代謝を整える漢方薬で、複数の臨床研究で慢性硬膜下血腫の血腫縮小促進・再発予防の効果が報告されています。特に手術後の残存血腫の吸収を早める目的で処方されることが増えており、外来での継続服用が勧められるケースも多くあります。副作用が少なく飲みやすいため、高齢の患者さんにも使いやすい薬として注目されています。処方された場合は、指示された期間はしっかり飲み続けることが大切です。
📋 退院前・退院後すぐに確認しておくことリスト
「退院してから何をすればいいかわからない」という方が多くいます。主治医・看護師に確認してから帰宅することで、安心度が大きく変わります。
- 外来CT受診の日程:術後1か月・3か月・6か月が目安。具体的な日時を退院前に予約する
- 飲んでいる薬の再開時期:抗凝固薬・抗血小板薬をいつ再開するか、主治医から明確に確認する
- 五苓散など処方薬:いつまで飲むか・飲み忘れたらどうするかを確認する
- いつから入浴できるか:手術創の状態によって異なる。シャワーと入浴で時期が違う場合も
- いつから仕事・車の運転ができるか:認知機能・反応速度の回復状況によって判断される。独断で再開しない
- 再発サインを家族と共有する:頭痛の再燃・ぼんやり感の戻り・歩行悪化・片手の力低下があれば即受診
- 連絡先の確認:夜間・休日に症状が悪化したときの連絡先(救急外来・主治医の緊急連絡先)を手元に置く
ここまでお読みいただいた方へ
手術が終わった後が、回復の「本番」です。
リハビリの中身が将来の生活を決めます。
脳神経科学のエビデンスに基づく、慢性硬膜下血腫術後に特化した具体的なリハビリアプローチを解説します。
術後リハビリの実践アプローチ
慢性硬膜下血腫術後のリハビリは「症状を改善すること」だけが目的ではありません。長期間にわたる脳への圧迫で低下した神経機能を回復させ、再発・転倒・廃用のリスクを減らし、術前の生活水準に戻すための包括的なプロセスです。5つの主要アプローチと、在宅での実践プログラムを解説します。
多職種チームで支える ― 誰が何をするか
理学療法士(PT)
歩行・バランス・下肢筋力・転倒予防・体幹機能の回復が主担当。補助具の選択・住環境整備アドバイスも。
作業療法士(OT)
上肢機能・手指巧緻性・食事・更衣・家事などADL全般の回復・認知機能訓練・自助具の選定が主担当。
言語聴覚士(ST)
言語・記憶・注意機能などの高次脳機能訓練・嚥下機能評価・コミュニケーション支援が主担当。
脳神経外科医
術後CT経過観察・再発監視・薬の管理(五苓散・抗凝固薬再開タイミング)・退院判断。
ソーシャルワーカー
退院後の介護保険申請・訪問リハビリ・デイケア調整・住環境改修の支援制度案内。
家族・介護者
日常での転倒防止見守り・再発サインの観察・適切な介助量の実践。「やりすぎない」サポートが大事。
1 認知機能・高次脳機能のリハビリ
「脳の回復」を最優先する ― 記憶・注意・実行機能を取り戻す
慢性硬膜下血腫で長期間圧迫された脳は、手術後も機能回復に時間がかかります。特に記憶・注意・実行機能(計画して行動する力)への影響は日常生活の質に直結します。脳に繰り返し刺激を与える認知リハビリは、神経回路の再構築(脳の可塑性)を促します。
- 記憶訓練:日記・カレンダー管理・「今日何をしたか」の振り返りルーティン
- 注意機能訓練:数字ならべ替え・コンピュータ認知訓練・二重課題(歩きながら計算など)
- 実行機能訓練:料理・買い物シミュレーション・段取りを立てて作業する練習
- 社会参加の維持:会話・趣味活動・グループ活動が認知機能回復を支える
2 バランス・歩行訓練 ― 転倒ゼロを目指す
術後のふらつきをなくす ― バランス回復が最大の安全策
手術後のバランス低下・歩行不安定は転倒→再受傷→再手術という最悪のシナリオにつながります。早期からのバランス訓練で転倒リスクを下げることが術後リハビリの最優先課題のひとつです。術後の体位制限(頭低位・安静)が解除された段階から、安全に段階的に進めます。
- 平行棒内歩行→歩行器歩行→杖歩行→独歩の段階的移行
- 片脚立位・タンデム立位などの静的バランス訓練(手すり保持のもと)
- TUGの定期測定で改善を数値で確認しながら進める
- 屋外歩行練習:退院後の実生活の場での練習が生活復帰に直結
- すべてのバランス訓練はセラピストの監視のもとで行うこと
3 上肢機能・ADL訓練
「手を使う生活」を取り戻す ― 日常動作の再学習
血腫による運動野・感覚野の圧迫で、片手の握力低下・巧緻性の低下・しびれが残る方がいます。作業療法士による上肢機能訓練と生活動作の練習が回復を促します。自助具の活用で「できる」を維持しながらリハビリを進めることが大切です。
- 握力トレーニング・ペグボード・粘土こねなどの手指巧緻性練習
- 食事・更衣・整容・書字など実生活に即した動作練習
- 太柄スプーン・滑り止めマット・ボタンエイドなどの自助具導入
- 感覚障害がある場合:視覚代償・触覚刺激を活用した感覚再教育
4 体力・筋力の回復 ― 「入院で落ちた体力」を取り戻す
入院・安静で落ちた体力を早期に回復させる
手術・入院・安静期間中に体力・筋力は急速に低下します(1週間の安静で筋力は約10〜15%低下するとされます)。廃用症候群を防ぐための早期離床と有酸素運動が、全体的な回復速度を大きく左右します。高齢の方ほど廃用が進みやすいため、術後早期からの積極的な離床が重要です。
- 術後翌日〜:ベッドサイドでの端坐位・深呼吸・下肢の関節運動
- 術後2〜3日〜:歩行訓練開始(頭位に注意しながら)
- 退院後:自転車エルゴメーター・ウォーキング・水中歩行(転倒リスクが低い有酸素運動)
- 目標強度:会話ができる程度(最大心拍数の40〜60%から開始、体調をみながら漸増)
5 嚥下・呼吸機能のケア ― 高齢者に見落とされやすい重要テーマ
食べる・飲む・息をする ― 生命に直結する機能を守る
高齢者の慢性硬膜下血腫術後では、入院・安静期間中に嚥下機能・呼吸機能が著しく低下するリスクがあります。血腫による脳圧迫が嚥下に関わる脳領域に及んでいた場合は、術後も誤嚥リスクが残ることがあります。誤嚥性肺炎は術後合併症の中でも最も注意すべきもののひとつです。早期から言語聴覚士と連携して評価・対応することが、命を守ることに直結します。
- 嚥下体操:あいうえお口体操・舌の前後上下運動・頸部ストレッチを毎食前に実施
- 「あご引き嚥下」の習得:顎を引いて飲み込むことで誤嚥リスクを下げる
- 食形態の段階的調整:とろみ剤・ゼリー食・きざみ食などの段階選択。言語聴覚士と相談して決める
- 食事姿勢:椅子に深く座り体幹を立てた姿勢で食べる。ベッドで寝たまま食事しない
- 深呼吸・排痰練習:術後の安静で痰が溜まりやすい。1日数回の深呼吸と、咳払い練習で肺炎リスクを低減
6 再発予防・生活管理指導
「また血が溜まらないために」日常生活を整える
術後最大のリスクは再発と転倒です。リハビリスタッフが生活行動全体を見直し、再発リスクを下げる習慣を一緒に設計することが、退院後の安心した生活を作ります。再発サインを本人・家族が知っておくことも重要です。
- 再発サインを覚える:頭痛の増強・ぼんやり感の再来・歩行悪化・片手の力低下→すぐに受診
- 転倒防止の住環境整備:手すり・段差解消・滑り止め・夜間センサーライト
- 水分をこまめに摂る:脱水は血液の粘稠度を高め再出血リスクを高める
- アルコールを控える:飲酒は凝固機能を低下させ再発リスクを高める
- 定期外来CT:術後1か月・3か月・6か月が目安。自己判断で受診をやめない
退院後の在宅プログラム ― 「毎日10〜15分」の習慣が回復を加速する
🟢 術後〜退院直後の「安全第一・基本10分メニュー」
- 深呼吸体操(2分):椅子に深く座り、鼻からゆっくり吸って口から吐く。胸郭の動きを大きく意識する
- 足首のポンプ運動(2分):座位でかかとを上げ下げする。血流改善・下肢むくみ予防に有効
- 椅子からの立ち座り(5〜10回):手すりや机を使いながら、ゆっくりと丁寧に。下肢筋力維持・転倒防止の基本
- 室内歩行(3〜5分):廊下を壁・手すりを確認しながら往復。転倒リスクが低い時間帯に
- 記憶訓練(2分):今日の日付・曜日・天気・昨日の食事の内容を声に出して確認する
🟡 回復が安定してきた方向け「日常生活復帰プログラム」
- 屋外ウォーキング(10〜20分):天気のよい日に、平坦で安全なルートを設定。転倒リスクが低い時間帯に、可能なら家族同伴で
- 片脚立位(手すり保持で各20〜30秒):バランス回復の確認と強化。壁や手すりのそばで行う
- 手指の巧緻性練習(5分):文字を書く・小銭を並べる・ボタンをとめる・折り紙など日常の細かい動作を意識して行う
- 計算・読書(10分):新聞を読む・簡単な計算を解く・好きな本を読む。認知機能の維持と刺激に
- 会話・社会参加:家族との会話・電話・近所の方との交流。社会的刺激が脳の回復を支える
「転倒ゼロ」の生活空間を設計する
- 手すりの設置(最優先):玄関・廊下・浴室・トイレ・階段。後付け工事でも介護保険で費用補助を受けられる場合あり
- 段差の解消:敷居・玄関・浴室の段差をスロープ化またはゼロにする
- 滑り止めマット:浴室・洗面台・台所は特に要注意。まずここから
- 夜間センサーライト:深夜のトイレ動線に設置。暗がりでの転倒リスクを大幅に低下
- 床物の撤去:ケーブル・新聞・低いテーブルなどつまずく原因を除く
栄養・睡眠・水分管理が「脳への投資」
- 水分:1日1.5〜2L程度の水分摂取が脳血流を維持し再発リスクを下げる。特に夏場・入浴後は意識して補給
- 栄養:良質なたんぱく質・ビタミンB群・オメガ3脂肪酸は神経回復に貢献。嚥下に問題がある場合はとろみ調整・栄養補助食品も活用
- 睡眠:7〜8時間の質のよい睡眠は脳の修復と記憶定着を促す。規則正しい生活リズムを守る
- アルコール:術後は原則として禁酒を継続。飲酒は凝固機能低下による再発リスクに直結する
慢性硬膜下血腫の回復は、手術で終わりではなく「手術はスタートライン」です。脳への圧迫が長ければ長いほど、取り戻すべき機能が多く、リハビリの役割が大きくなります。でも、脳には「使えば回復する」可塑性があります。毎日の積み重ねが、確実に機能を取り戻す力になります。
自費リハビリで失敗しない選び方
「なんとなく良さそう」ではなく、「認知・運動・生活の設計力」で選ぶ
慢性硬膜下血腫術後のリハビリは、身体機能だけでなく認知機能・再発予防管理・生活環境整備まで包括的に設計できる施設かどうかが回復の質を左右します。「評価→介入→在宅化→再評価のサイクル」を回せる施設かどうかが選択の核心です。
自費リハビリは「誰に向くか」
術後に回復・復帰の目標がある方
- 「手術後のふらつきを早く改善したい」「以前のように一人で外出したい」などの明確な目標がある
- 病院リハの時間・頻度では物足りないと感じている
- 認知機能・記憶の回復を専門的にサポートしてもらいたい
- 家族と一緒に「適切な介助の仕方」「再発サインの見方」を学びたい
- 在宅での自主練習の正しいやり方を丁寧に教えてもらいたい
こちらは要注意
- 術後のCT経過観察が終わっておらず、再発の有無が確認できていない段階
- 頭痛・意識レベル低下など再発が疑われる症状がある(まず主治医へ)
- 抗凝固薬再開の時期がまだ決まっていない・薬の管理が安定していない
- 術後の体位制限(頭低位など)がまだ解除されていない段階
「良い施設」を見抜く6点チェック
| チェックポイント | 良い状態 | 注意サイン |
|---|---|---|
| 評価 | 初回にmRS・BBS・MMSE/MoCAなど複数ツールで評価し、目標設定の根拠を説明できる | 「とりあえずやってみましょう」が中心で数値評価がない |
| 認知リハの設計力 | 身体機能だけでなく認知機能・高次脳機能への具体的なアプローチがある | 「歩けるようになれば大丈夫」という身体中心のみ |
| 再発サインの知識 | 再発リスク・警戒すべき症状・緊急時の対応を明確に指導できる | 「再発は主治医に任せて」と知識がない |
| 在宅化 | 生活の中で続けられる「型」まで設計し、家族への指導も含める | 来院中だけの改善で、自宅での練習指導がない |
| 主治医との連携 | 術後CT経過・薬の管理・再発確認のスケジュールを把握し尊重している | 「病院とは関係ない」的な姿勢がある |
| 進捗管理 | 定期的に数値で変化を確認し、プログラムを修正できる | 毎回似たような内容で変化への対応がない |
💡 初回相談でこの3つを聞いてみてください
1「手術後のリハビリで、身体機能と認知機能の両方を評価してもらえますか?」
2「再発のサインや緊急時の対応についても教えてもらえますか?」
3「自宅での練習プログラムと、家族への指導はしてもらえますか?」
——これらに具体的に答えられる施設ほど、術後の長期的な回復を安心して任せられます。
ここまでお読みいただいた方へ
では、どこでリハビリを受けるか。
脳神経専門施設が術後回復に強い理由をお話しします。
大切なのは、この知識を「実際の回復」につなげてくれる環境を選ぶことです。
STROKE LABでのリハビリ ― 脳神経専門施設の強みとは
慢性硬膜下血腫術後のリハビリには、「圧迫されていた脳が回復するプロセス」を理解した上で、神経可塑性を引き出すアプローチが不可欠です。単なる「体のトレーニング」ではなく、大脳・記憶・バランス回路・運動野の回復を意識した訓練設計が必要です。
STROKE LABは脳卒中をはじめとする脳神経疾患リハビリの専門施設として、「脳の可塑性」を軸にしたリハビリを日常的に実践しています。この知見は慢性硬膜下血腫術後のリハビリに直接応用できます。「血腫で圧迫されていた神経回路を、繰り返しの練習でどう再活性化するか」という設計力が、一般的な施設との最大の差異です。
| 一般的な術後リハビリ | STROKE LABの術後リハビリ |
|---|---|
| 「安静にして経過をみる」が中心になりやすい | 術後早期から廃用予防と神経回復を同時に設計して開始 |
| 身体機能の回復のみ(歩行・筋力)に焦点 | 認知機能・高次脳機能・ADLを含む包括的な評価と介入 |
| 評価は初回のみ・変化を数値で追わない | mRS・BBS・MMSE/MoCAを定期測定し変化を可視化してプログラムに反映 |
| 再発サインの指導が不十分なまま退院・終了 | 本人・家族への再発サイン教育と緊急時の対応フローを明確に指導 |
| 通院中の改善のみで自宅に「持ち帰れない」 | 自宅で続けられる在宅版プログラムまで設計して完結 |
| 主治医との情報共有が少なく並行管理 | CT経過・薬の管理スケジュールを把握し、主治医との役割分担を明確化 |
「今日できた」を積み上げる ― 回復の実感を一緒に作る
- 評価→介入→在宅化→再評価のループを必ず回す:「何が変わったか」を数値で確認し、プログラムを常に最適化します
- 認知機能と身体機能を同時に扱う:記憶・注意・実行機能の回復も、バランス・歩行と並んで治療の柱として設計します
- 「なぜこれをするか」を毎回言語化する:目的がわかると在宅練習の精度が上がり、継続できます
- 再発への備えを生活の中に組み込む:警戒すべきサイン・水分管理・転倒防止環境を生活全体として設計します
- 家族・介護者への指導も含めて設計する:「過介助で機能を奪わない関わり方」まで家族と一緒に考えます
※以下の動画・画像は脳卒中(脳出血・脳梗塞)の患者さんの肩に対するリハビリ事例ですが、丁寧な問診、評価→介入→再評価→評価に基づき適宜方向性を調整しながら介入→自主トレへといった流れは、慢性硬膜下血腫とも多くの共通点があります。アプローチの考え方は慢性硬膜下血腫にも応用しています。
▶ STROKE LABのリハビリ実例

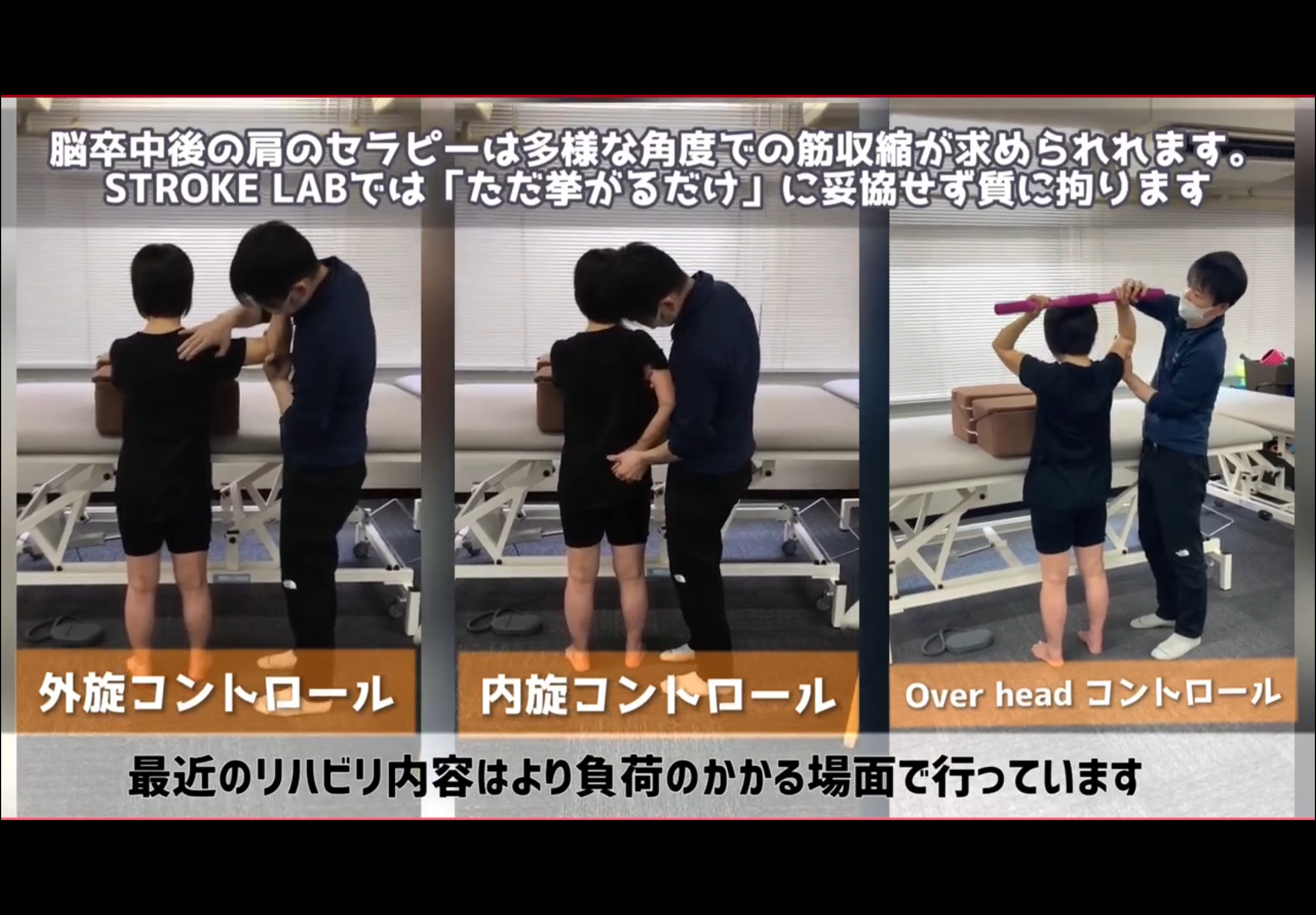
STROKE LAB代表の金子唯史が執筆する医学書院刊「脳の機能解剖とリハビリテーション」の知見をもとに、神経科学的な根拠に基づいたトレーニングを個別設計しています。


リハビリを受けた方・ご家族の声
転んだ記憶もなかったのに、急に歩き方がおかしくなって病院に行ったら頭に血が溜まっていると言われました。手術は思ったより短時間で終わり、翌日には頭がすっきりしてきました。でも歩くとまだふらつく。STROKE LABでバランス訓練を始めてから、少しずつ「足がしっかり地面を踏んでいる」感覚が戻ってきました。転倒への不安が減ったことが、毎日の生活を変えてくれています。
母が「最近物忘れがひどい」「急にぼんやりすることが多い」と感じて認知症を疑っていたのですが、CTを撮ったら慢性硬膜下血腫でした。手術後は見違えるように回復しましたが、まだ歩くときにふらつきが残っていました。STROKE LABでは身体のリハビリだけでなく記憶の訓練もしていただき、また一人で買い物に行けるようになりました。「再発したときに気をつける症状」も教えていただけて、家族としてとても安心しています。
ワーファリンを飲んでいる関係で、手術後に薬を再開するタイミングをとても気にしていました。STROKE LABのスタッフの方が「主治医への確認が必要なことと、リハビリで安全に進められることを整理しましょう」と言ってくれて、不安が整理できました。今は週2回通って、残りの日は自宅で教えてもらった練習をしています。再発していないか不安なときは、すぐに受診するようにと言ってもらっていて、それが支えになっています。
よくある質問(FAQ)
参考文献・参考リンク
Mori K, Maeda M. Surgical treatment of chronic subdural hematoma in 500 consecutive cases: clinical characteristics, surgical outcome, complications, and recurrence rate. Neurol Med Chir (Tokyo). 2001;41(8):371–381.
Kolias AG, et al. Chronic subdural haematoma: modern management and emerging therapies. Nat Rev Neurol. 2014;10(10):570–578.
Santarius T, et al. Use of drains versus no drains after burr-hole evacuation of chronic subdural haematoma: a randomised controlled trial. Lancet. 2009;374(9695):1067–1073.
Weigel R, et al. Outcome of contemporary surgery for chronic subdural haematoma: evidence based review. J Neurol Neurosurg Psychiatry. 2003;74(7):937–943.
Almenawer SA, et al. Chronic subdural hematoma management: a systematic review and meta-analysis of 34,829 patients. Ann Surg. 2014;259(3):449–457.
日本脳神経外科学会(日本神経外傷学会合同):慢性硬膜下血腫診療ガイドライン 2021年版
日本理学療法士協会: japanpt.or.jp 日本作業療法士協会: jaot.or.jp 日本言語聴覚士協会: japanslht.or.jp
慢性硬膜下血腫の術後リハビリ、
専門家と一緒に「回復プラン」を設計しませんか?
手術が成功しても、その後のリハビリの質で最終的な回復レベルが大きく変わります。
認知機能・バランス・歩行・再発予防まで、術後の状態に合わせた個別プログラムを設計します。
東京(御茶ノ水・世田谷)・大阪にて対応中です。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)











