【2026年版】視床髄板内核の役割とは?-覚醒リズム、注意障害、視床性疼痛への影響を徹底解説!
視床髄板内核の機能を、覚醒から疼痛管理まで読み解く。
「意識がぼんやりしている」「痛みの訴えが曖昧」——そんな患者を前に、どこから手をつければいいか迷ったことはありませんか。視床の深部に位置する髄板内核は、覚醒・注意・痛み統合の司令塔です。この記事では解剖から臨床介入まで、新人セラピストが現場で即使える知識を体系的に解説します。
— STROKE LAB 臨床脳科学シリーズ:視床髄板内核の解剖・機能・リハビリ応用を解説します。
要点5項目。
臨床現場でこう出会う。
60代男性・石川さん。脳卒中後リハビリを始めたばかり。「昼間でもすごく眠くなる。ぼーっとすることが増えた。右手がじんじん痛い」と訴えます。
このとき担当セラピストが最初に考えるべきは、視床の髄板内核に何が起きているかです。覚醒・注意・痛みという一見バラバラな症状は、髄板内核の機能から一元的に説明できます。
視床は「感覚情報の中継所」と学んだ方が多いでしょう。しかし髄板内核は、その中でも特殊な役割を担っています。単なる感覚の中継ではなく、脳全体の覚醒レベルを調整し、意識を維持し、注意資源を配分する——まさに「脳のコンダクター」です。
この記事は、STROKE LAB代表・金子唯史が執筆した「脳の機能解剖とリハビリテーション」(医学書院、2024年)をベースに、臨床現場で即使える形に再構成しています。

— 「脳の機能解剖とリハビリテーション」(医学書院)より内容を抽出・再構成しています
視床髄板内核の解剖と疫学。
髄板内核(Intralaminar Thalamic Nuclei:IL核)は、視床の深部に位置し、内側髄板(視床を内側と外側に分ける白質層)の中に分散した核群です。単一の核ではなく、複数の核が集合したグループです。
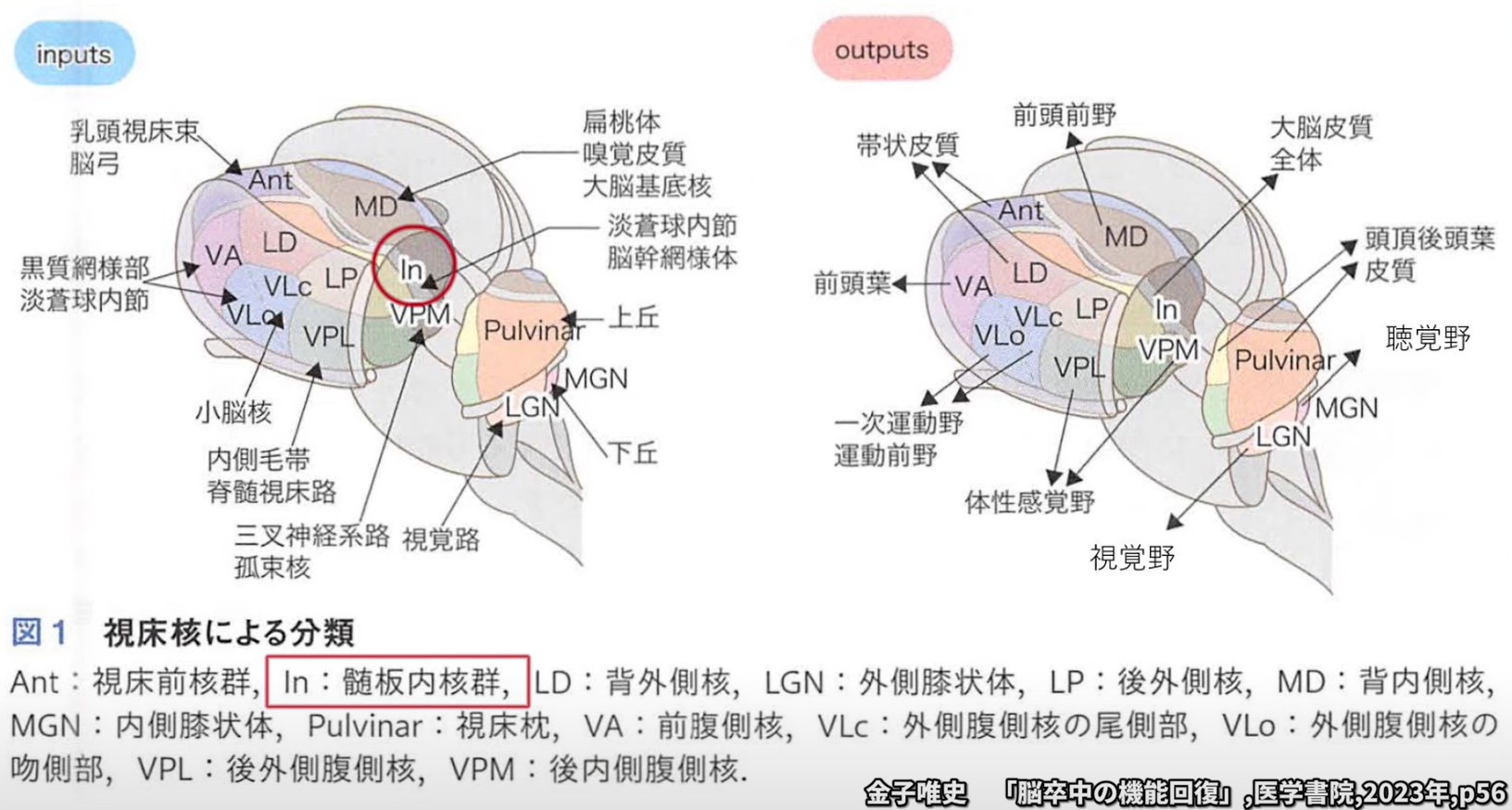
— 髄板内核の解剖学的位置。視床を内側と外側に分ける内側髄板の中に分散して存在する
主な核:正中中心核(CM)と束傍核(Pf)
髄板内核の中で特に重要なのが、正中中心核(Centromedian nucleus:CM)と束傍核(Parafascicular nucleus:Pf)です。この2つをまとめて「CM-Pfコンプレックス」と呼びます。
正中中心核(CM)は感覚運動情報の統合に関与し、主に基底核・大脳皮質との双方向ループを形成します。
束傍核(Pf)は痛み・注意の処理に深く関与し、前頭前野との密な連絡を通じて認知機能にも影響します。
血液供給:3本の動脈を把握する
髄板内核への血液供給は、後交通動脈および後大脳動脈(PCA:Posterior Cerebral Artery)の枝によって担われます。以下の3つの動脈を覚えておきましょう。
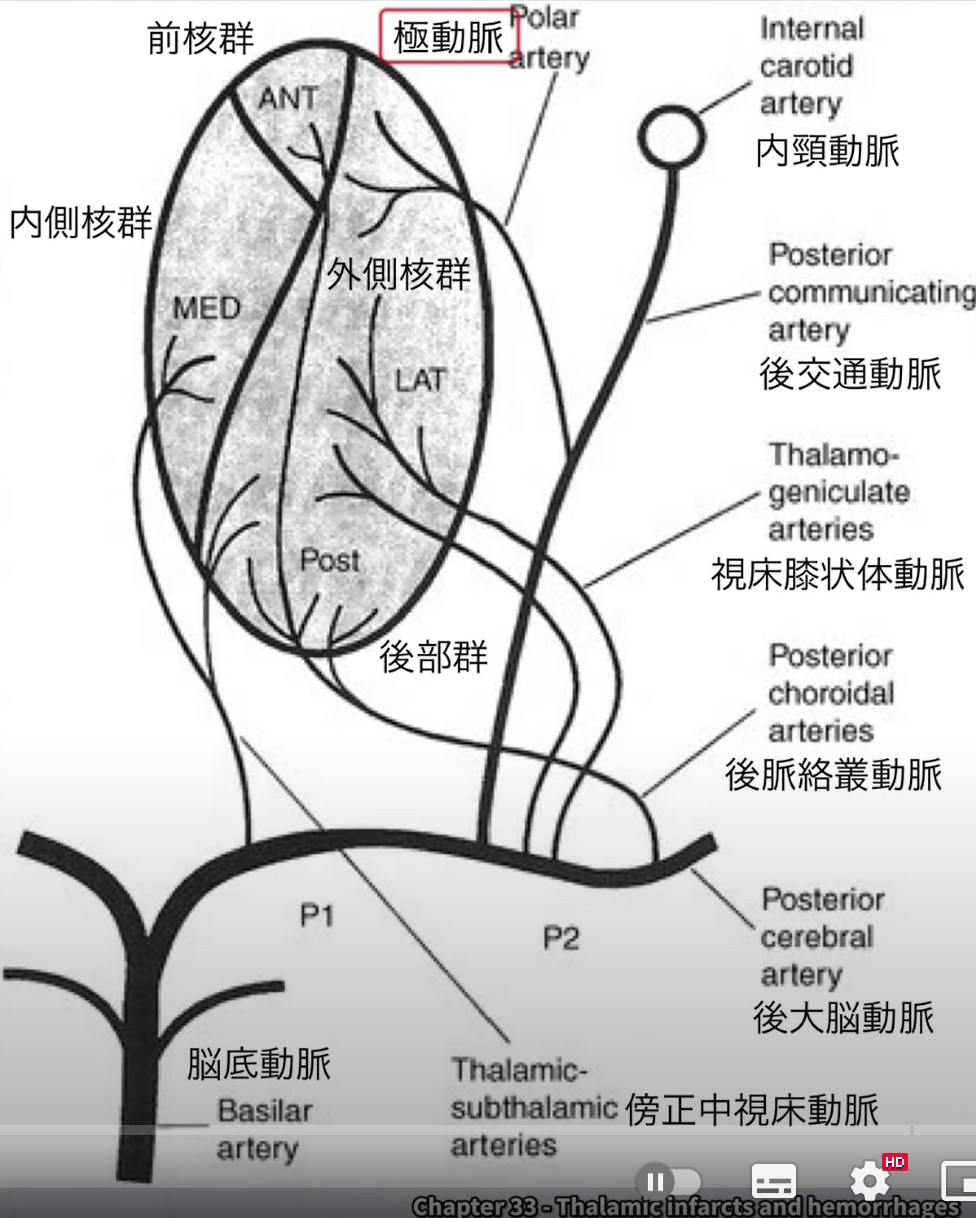
— 視床の血管供給。極動脈・傍正中視床動脈・視床穿通動脈がそれぞれ異なる領域を栄養する

— ご本人・ご家族の状況を丁寧にお伺いします
そのご家族の想いに、私たちが応えます。
STROKE LABは、脳卒中後の覚醒・注意・疼痛など複合的な問題に、脳神経科学の知見を活かした個別プログラムで対応します。まずは無料相談で状況をお聞かせください。
神経メカニズムと責任病巣。
髄板内核を「テレビのボリュームつまみ」に例えると理解しやすいです。音声(神経活動)の内容は変えず、全体のレベル(覚醒度)を上下させます。
ここが損傷すると、ボリュームが下がり続けた状態になります。感覚情報は届いているのに、脳全体が処理できない——それが意識障害の正体です。
ARAS(上行性網様体賦活系)との連関
ARAS(Ascending Reticular Activating System:上行性網様体賦活系)は、脳幹の網様体から視床・大脳皮質へ覚醒信号を送るシステムです。髄板内核はこのARASの視床内中継点として機能します。
入力ルートは多岐にわたります。基底核・脊髄・網様体・大脳皮質・黒質から信号を受け取り、出力は前頭葉・他の皮質領域・基底核へ広がります。「広域ハブ」としての役割が理解できます。

— 髄板内核の損傷による病態。覚醒から認知機能まで広範に影響する
出典:Yulan Liang et al. Frontiers in Neuroscience. 2021. (PubMed ID: 34721266)
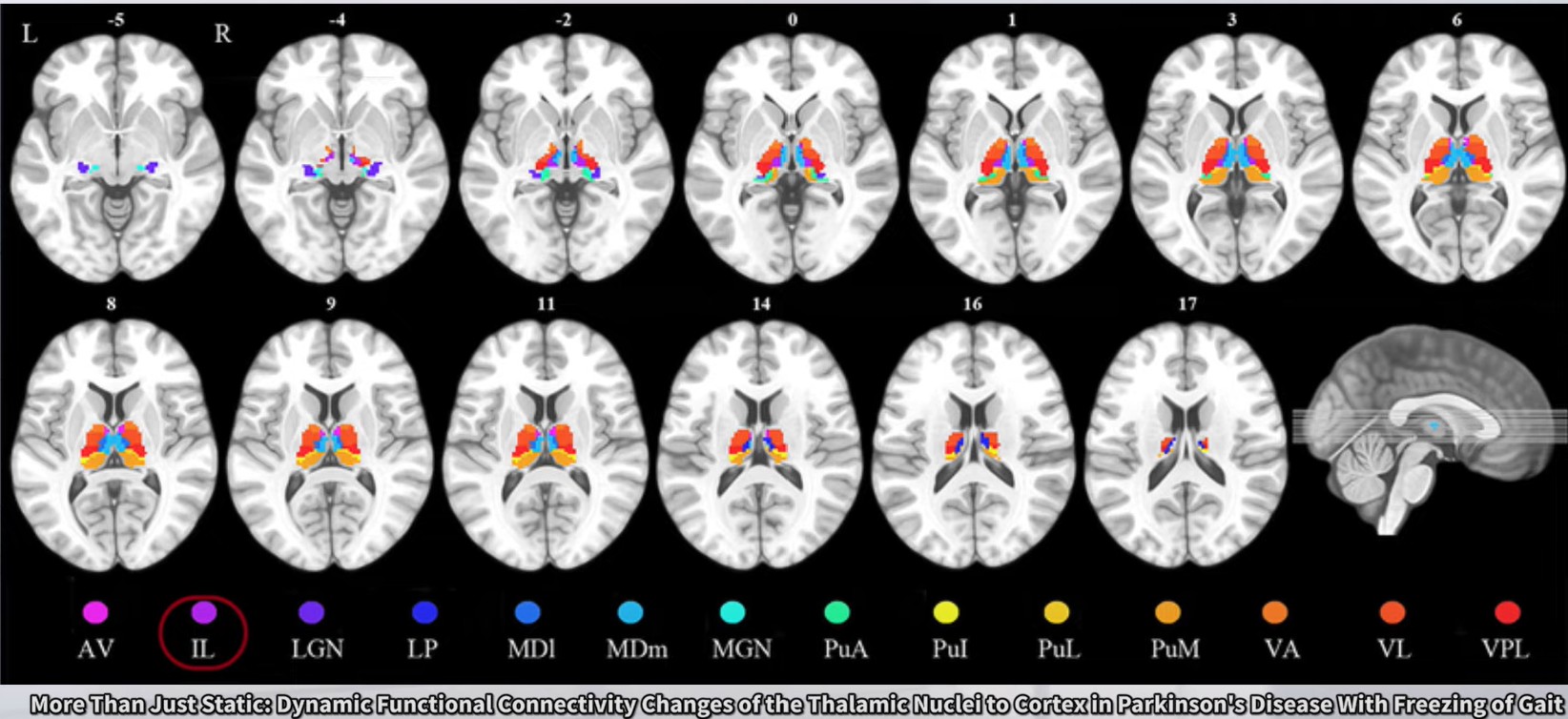
対象:PD患者50名(FOGあり25名・なし25名)、健常対照25名。安静時fMRI解析。
主要結果:FOG群では左髄板内核(IL)と右下頭頂小葉(IPL)の間、および左内側膝状体と左中心後回の間の動的機能的接続(FC)障害が確認された。
臨床的含意:視床皮質接続性の変化がFOGの病態に関与している。覚醒系の機能を考慮したアプローチが重要。エビデンスレベル:横断的観察研究。
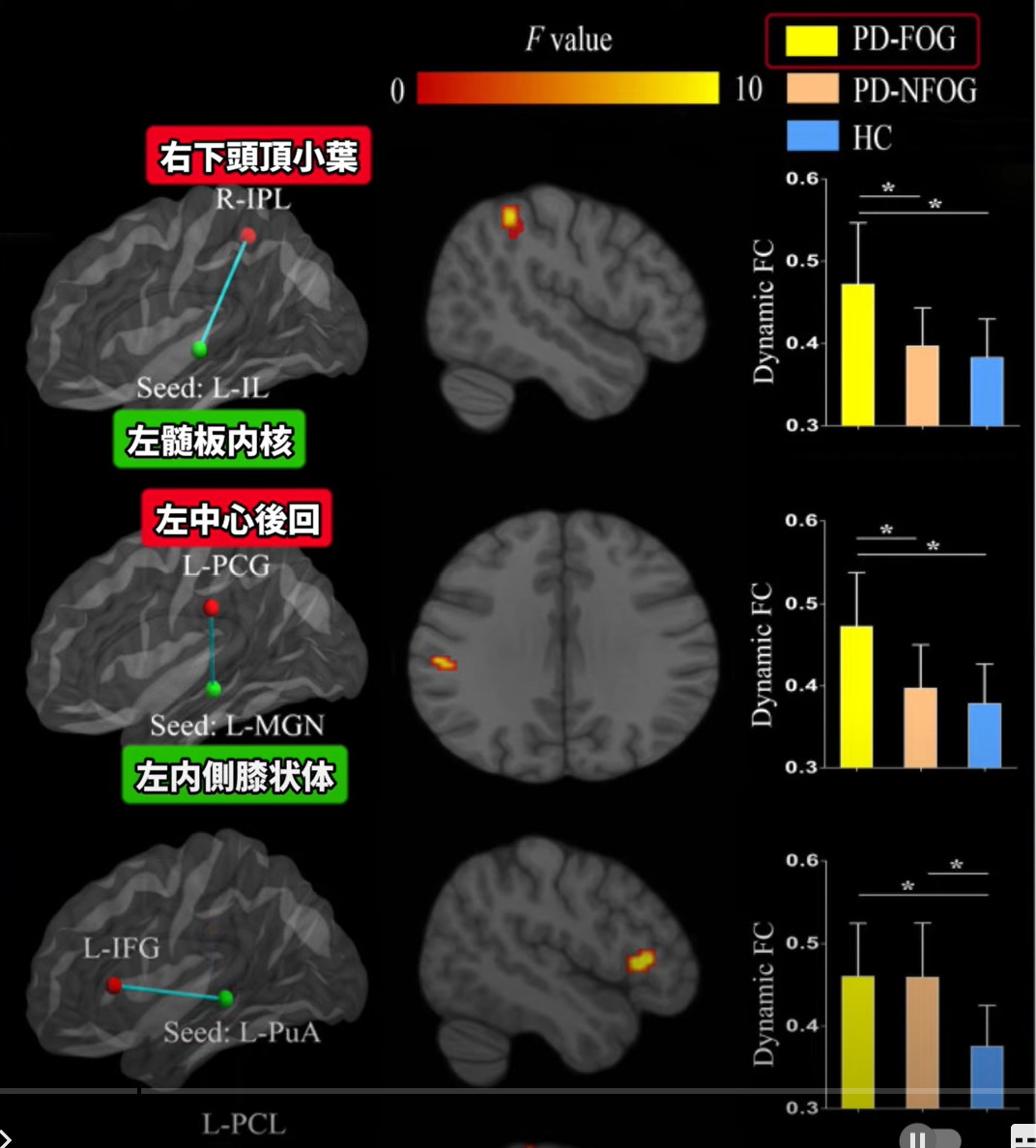
— Liang et al. (2021) fMRI研究図。FOG群で左髄板内核と右下頭頂小葉間の動的FC障害を確認
鑑別診断と類似症候との違い。
視床性疼痛症候群(TPS:Thalamic Pain Syndrome)の確定には、類似した疼痛を呈する他疾患との鑑別が必須です。
| 疾患名 | 視床性疼痛症候群(TPS)との鑑別点 | 臨床で見るべきサイン |
|---|---|---|
| 複合性局所疼痛症候群(CRPS) | 局所的な交感神経症状(皮膚温・色調変化・腫脹)が特徴的。TPSは広域・対側性 | 患部の色調変化・皮膚温変化・腫脹を視診・触診で確認 |
| 末梢神経障害(特発性) | 手袋靴下型(遠位対称性)の分布が典型。TPSは対側半身の広域分布 | 末梢領域の触覚低下・感覚鈍麻を確認。腱反射も評価 |
| 脊髄空洞症 | 脊椎レベルに沿った節状パターン。TPSは脳卒中後に発症 | 温冷感覚障害が節状パターンを示すか確認 |
| ワレンベルグ症候群 | 嚥下困難・嗄声・めまいが主体。疼痛症状よりも神経巣症状が前景 | 嚥下困難・嗄声・バランス障害の有無を確認 |
| 多発性硬化症(MS) | 視覚障害・筋力低下・再発寛解が特徴。脳卒中既往なしでも発症 | 視覚症状・運動障害エピソードの再発歴を問診 |
| 慢性疼痛症候群 | 12週以上の疼痛だが視床病変を前提としない。心理社会的要因の関与が大きい | 長期化パターン・疼痛閾値低下・慢性的な薬剤要求を観察 |
評価と画像読解のポイント。
臨床で観察すべき4つのサイン
髄板内核の関与を疑う場合、以下の4つの領域を系統的に観察します。
覚醒度の低下・反応の鈍化・睡眠覚醒リズムの異常(突然の強い眠気・昼夜逆転)を観察します。JCS(Japan Coma Scale)やGCSによる定量評価と合わせて行います。
繰り返しの質問・作業途中での目的喪失・タスクの取り違え・セラピストへの反応遅延を観察します。TMT(Trail Making Test)などで定量的に評価することも有効です。
痛み刺激への反応鈍麻・触覚過敏・熱過敏・不明瞭な痛み訴えを評価します。VAS(Visual Analogue Scale:0〜10の数値で痛みを表す)に加え、バイタルサインと非言語的サイン(顔のしかめ・落ち着きのなさ)を組み合わせます。
手足の震え・筋緊張異常・意図しない動作出現・運動制御不良を観察します。基底核との連絡が多い髄板内核の特性から、パーキンソニズム様の症状も鑑別に含めます。
MRI画像読解の3ステップ
Step 1 — 視床位置の確認:大脳皮質と中脳の間、第3脳室に隣接する視床の位置を軸位断で確認します。
Step 2 — 内側髄板の同定:視床を内側と外側に分ける白質層(内側髄板)を探します。髄板内核はここに位置します。MRIでのランドマークとして覚えましょう。
Step 3 — 信号強度の確認:FLAIR・DWIで高信号域を探します。造影剤使用(Gd造影T1)も病変確認に有効です。コントラスト強調で核と周囲組織の差異が明確になります。
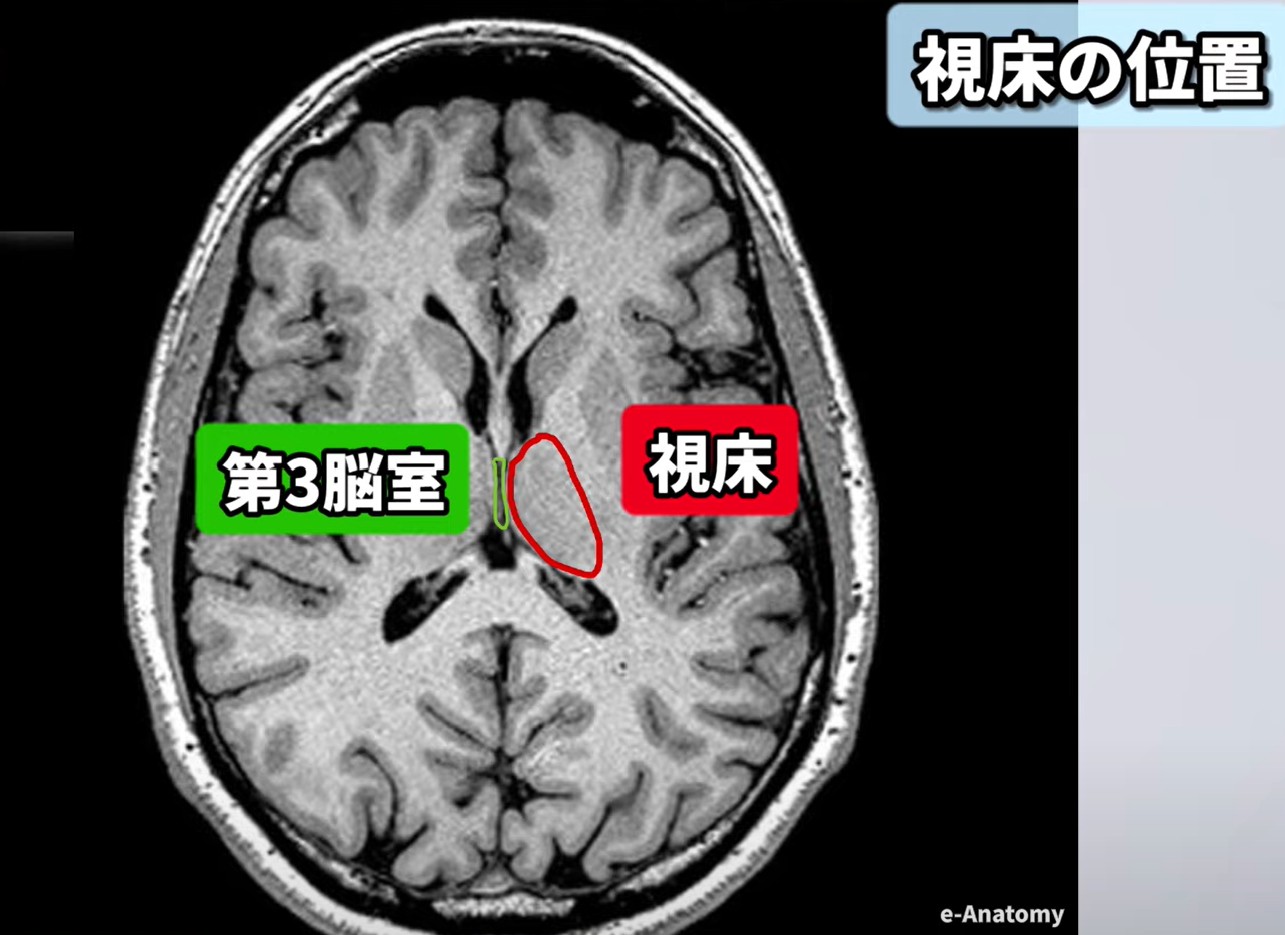
— Step 1: 軸位断MRIで視床の位置を確認。第3脳室に隣接する点がランドマーク
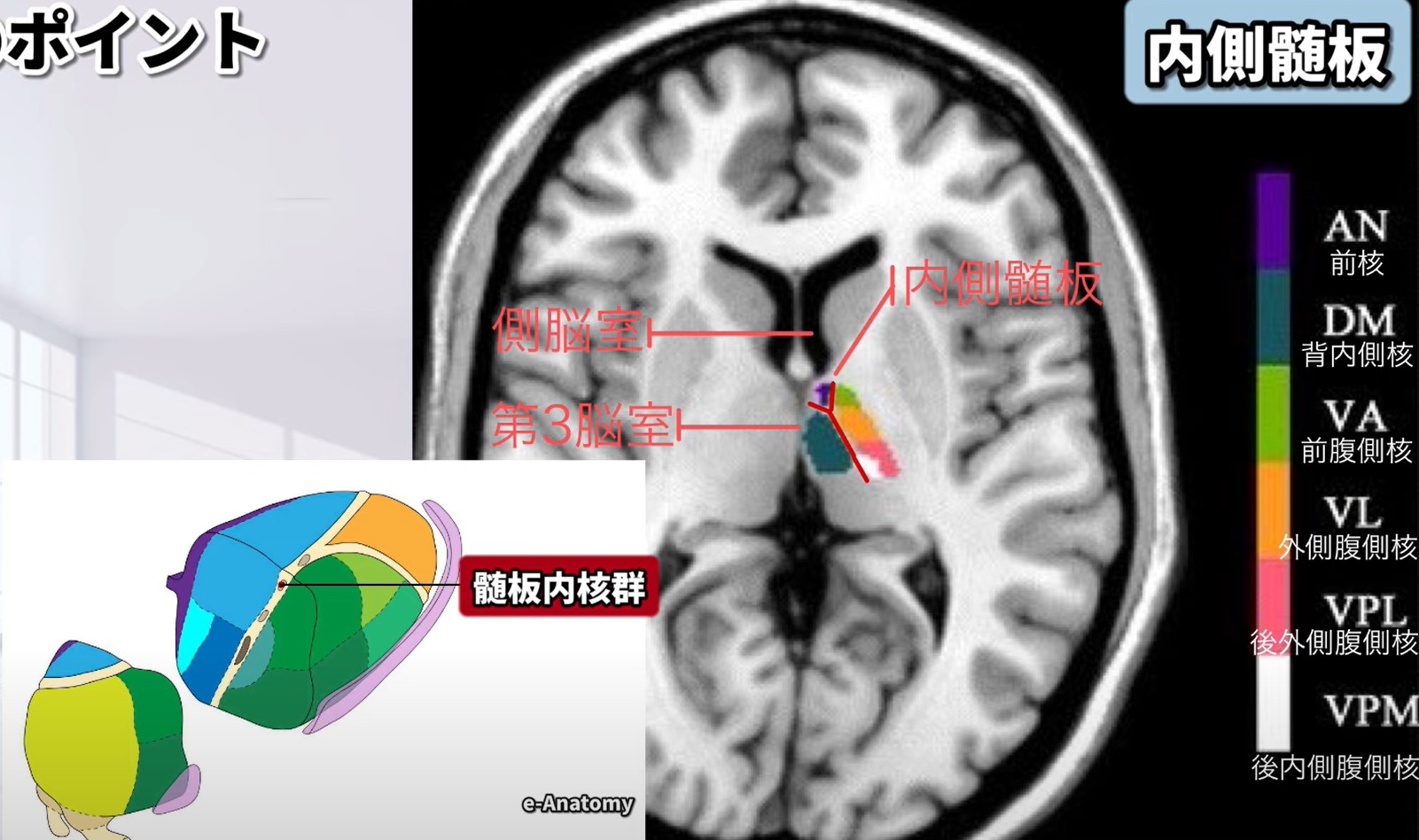
— Step 2: 内側髄板(白質層)を同定。髄板内核はここに位置する
— Step 3: 特定シーケンスで核と周囲組織の信号強度差が出現。造影剤使用も有効
介入プログラムの組み立て。
髄板内核関連の症状に対する介入は、「覚醒の安定化」「認知機能の維持・向上」「疼痛の自己管理」の3本柱で構成します。症状の重さに応じて段階的に進めます。
自然光の確保(カーテン開放・起床後の光浴)・音楽刺激(好みの音楽を午前中に使用)・ビデオ通話による家族との交流。1回あたり15〜20分のセッションを1日3回が目安。電話・タブレット端末を活用しましょう。
「立てる→実行する→振り返る」の3ステップスケジュール練習を導入します。1日の予定を3〜5項目に絞り、実行後にチェック。簡単なパズルや計算課題を日常作業に組み込むことで注意力の維持を図ります。1回20〜30分。
VASを用いた痛みの定量記録(1日3回:起床・昼・就寝前)と服薬スケジュール管理を組み合わせます。深呼吸(5〜7秒吸気、7〜10秒呼気)を1回5分・1日3回実施。薬物療法はガバペンチン・プレガバリン・アミトリプチリンが一般的ですが、処方は医師と連携します。
個別化されたストレッチ(各部位30秒保持×3セット)・筋力強化・歩行補助具の適切な活用指導を行います。痛みを誘発しない範囲で段階的に強度を上げます。1回40〜60分・週3〜5回が目標です。
出典:Son et al. “The Management of Poststroke Thalamic Pain: Update in Clinical Practice.” 2022. (PubMed ID: 35741249)
薬物療法:抗うつ薬(アミトリプチリン)・抗けいれん薬(ガバペンチン・プレガバリン)が標準的。ラモトリギンは近年有効性が注目されている。
非薬物療法:経頭蓋磁気刺激(TMS)・経頭蓋直流電気刺激(tDCS)・硬膜外運動皮質刺激(EMCS)・脳深部刺激(DBS)のエビデンスが蓄積中。
重要ポイント:運動皮質・脳室周囲灰白質・視床/内包への刺激が視床単独刺激より効果的な場合がある。広域中枢刺激戦略の考慮が重要。エビデンスレベル:システマティックレビュー。

もう一歩寄り添いたい。」
脳卒中後の意識障害・注意障害・視床性疼痛は、適切なアプローチによって改善できます。STROKE LABでは脳神経科学に基づいた個別プログラムで、退院後も回復を続けられるよう伴走します。
多職種連携と環境調整。
髄板内核関連の症状は多面的であり、一職種での対応には限界があります。PT・OT・ST・看護師・医師・MSWが役割を分担し、情報を共有することが回復の鍵です。
| 職種 | 主な役割 | 共有すべき情報 |
|---|---|---|
| PT(理学療法士) | 動き再構築・歩行補助具選定・運動耐容能の評価と向上 | 運動中の痛みの変化・覚醒の変動パターン |
| OT(作業療法士) | ADL評価・スケジュール管理訓練・認知機能への作業的アプローチ | 日常生活での注意力・遂行機能の実態 |
| ST(言語聴覚士) | 認知・コミュニケーション評価・嚥下障害の合併評価 | 意識レベルと言語表出の関係・痛みの言語化能力 |
| 看護師 | 24時間覚醒リズムの観察・服薬管理・夜間疼痛の把握 | VASスコアの推移・夜間覚醒回数・睡眠の質 |
| 医師 | 画像診断・薬物療法の処方・疼痛治療方針の決定 | リハビリ中の痛み変化・副作用の疑い・機能改善の程度 |
| MSW(医療ソーシャルワーカー) | 退院支援・社会資源の調整・家族支援 | ADL自立度・家族のキーパーソンと支援体制 |
「看護師から『夜中に何度も起きている』と聞いて初めて、覚醒リズムの乱れが昼のリハビリ不振の原因だとわかりました。」
「痛みの訴え方が毎日変わる患者さんは、VASの数字だけで判断していました。表情・発汗・バイタルを合わせて見るようにしてからアセスメントの精度が上がりました。」
「医師への報告は『VAS 7→5』だけでなく、『薬を飲んだ後2時間で痛みが軽減し、その後動作練習が可能になりました』と経過で伝えるようにしました。」
Pitfallsと臨床判断のコツ。
髄板内核関連の症状は見えにくく、見逃しやすいものが多いです。新人が陥りやすい3つの落とし穴を確認しておきましょう。
— 痛みの評価はVASだけに頼らない。バイタルサイン・表情・姿勢を含めた多角的アセスメントが必要
臨床判断の分岐点:今日のセッション、何から始めるか
「セッション開始前の1分間が大事。患者さんの目を見て『今日の覚醒レベル』を直感的に判断する習慣をつけましょう。覚醒が低い日は課題の難度を下げ、環境刺激を優先します。」
「痛みがひどい日に無理して動作練習をしても定着しません。その日のVASが7以上なら、まず呼吸法とポジショニングで痛みを落ち着かせてから始めましょう。」
予後とゴール設定。
髄板内核関連の症状の予後は、病変の大きさと位置・発症後の期間・介入の質によって大きく異なります。新人セラピストは「短期目標」と「長期目標」を分けて設定することが重要です。
短期目標(2〜4週):日中の覚醒リズムを安定させ、会話時の反応時間を改善する。視床性疼痛による痛みをVASで表現し、服薬管理に向けた行動を取れるようにする。
長期目標(2〜3ヶ月):日常生活(食事・更衣・移動)を安全かつ自立して行える。痛みをVASで自己記録・管理できる自己マネジメント力を身につける。
出典:Dydyk AM, Munakomi S. “Thalamic Pain Syndrome.” 2023. (PubMed ID: 32119377)
主要症状:視床梗塞後に発症し、対側半身の持続性または断続性の疼痛・触覚過敏・熱過敏・異痛症(通常は痛みを感じない刺激で痛みが起こる)・痛覚過敏が特徴。
予後のポイント:完全な疼痛消失は難しいが、適切な薬物管理と自己管理スキルの獲得で日常生活の質を維持できる。多職種による継続的サポートが長期予後を左右する。エビデンスレベル:総説。
よくある質問。
視床髄板内核は視床の深部に位置し、内側髄板の中に分散した核群です。主な核として正中中心核(CM)と束傍核(Pf)があります。
上行性網様体賦活系(ARAS)の一部を形成し、覚醒・意識・注意の制御に深く関わります。基底核・脊髄・網様体・大脳皮質・黒質から入力を受け、前頭葉や基底核へ出力します。
意識障害・注意障害が主症状です。軽度の認知障害から昏睡状態まで幅広く、覚醒度の低下・睡眠覚醒リズムの異常・繰り返しの質問・タスクの取り違えなどが見られます。
また視床性疼痛として対側半身の持続性または断続性の疼痛、触覚過敏・熱過敏なども起こりえます。運動面では筋緊張異常・運動制御不良も観察されます。
TPSは視床梗塞後に発症し、対側半身の持続性または断続性の疼痛と触覚過敏・熱過敏が特徴です。冷刺激や軽い接触でも強い痛みを感じる異痛症・痛覚過敏も見られます。
CRPSは四肢の皮膚温変化・腫脹などの局所徴候、末梢神経障害は手袋靴下型の分布パターンが鑑別のポイントです。脳卒中既往・対側性・触覚過敏の3条件がTPSを疑う出発点です。
まず覚醒リズムの評価と環境調整が優先です。自然光の確保・照明調整・音楽刺激・ビデオ通話による社会的刺激を組み合わせた日常覚醒プログラムから始めます。
同時に注意力の評価(繰り返し質問の有無・タスク遂行能力)を行い、スケジュール管理練習を導入します。痛みがある場合はVASを用いた定量評価と服薬スケジュール管理を並行して進めます。
まず大脳皮質と中脳の間、第3脳室に隣接する視床の位置を軸位断で確認します。次に視床を内側と外側に分ける白質層(内側髄板)を同定します。
特定のMRIシーケンス(FLAIR・DWI)では核と周囲組織の信号強度差が出るため識別が容易になります。造影剤を使用したコントラスト強調(Gd造影T1)も病変確認に有効です。
FOGを呈するPD患者では、左髄板内核(IL)と右下頭頂小葉(IPL)の間、および左内側膝状体と左中心後回の間の動的機能的接続(FC)障害が確認されています(PD患者50名・健常25名のfMRI研究)。
視床皮質接続性の変化がFOGの病態に関与している可能性があり、覚醒系の機能を考慮した歩行アプローチが重要です。
STROKE LABのプログラム。
STROKE LABは脳卒中・脳神経疾患に特化した自費リハビリ施設です。視床性疼痛・意識・注意障害など複合的な問題に対し、脳神経科学の最新知見を活かした完全個別プログラムで対応します。退院後も回復を続けたいすべての患者様・ご家族をお待ちしています。

— STROKE LABでのリハビリの実際の様子です。
「視床性疼痛は見た目にわかりにくいぶん、『大げさじゃないか』と思われがちです。でも患者さんにとっては毎日の生活を変えてしまう深刻な痛みです。まずその現実をしっかり受け止めることが、治療的関係の出発点になります。」— 理学療法士・臨床歴12年・脳卒中リハビリ専門
「覚醒が低い患者さんに課題をゴリ押しするのは逆効果でした。その日の覚醒レベルに合わせてセッション内容を変える柔軟さを身につけてから、患者さんの表情が変わりました。計画通りにいかないことを恐れないでください。」— 作業療法士・臨床歴8年・認知リハビリ担当
あわせて読みたい:視床内側膝上体の役割とは?
諦めないでください。

脳卒中後の視床損傷は、意識・注意・痛みというきわめて「見えにくい」症状をもたらします。「やる気がない」「大げさ」と思われてしまうことも少なくありません。
しかし、それは神経学的な症状です。適切なアプローチによって必ず変わっていきます。退院後であっても、回復の可能性はあります。
STROKE LABでは、脳神経科学の知見に基づいた個別プログラムで、ご本人とご家族の両方に寄り添いながら回復を伴走します。まずは無料相談で、現在の状況をお聞かせください。
代表取締役 金子 唯史
参考文献。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)











