【2026年最新】腰髄損傷(L1-L5)リハビリテーション/ 評価・治療・脊髄損傷・できることは?
「脚に力が入らない」「転びやすくなった」「排尿がうまくいかない」——その症状、本当に”様子見”で大丈夫ですか?
腰髄損傷(L1〜L5)は、損傷レベルによって回復できることが大きく変わります。
正確な評価と段階的なリハビリで、生活の可能性は広げられます。
こんな悩みを抱えていませんか?
「脚に力が入らない」「転びやすい」
腰髄の損傷は大腿や下腿の筋肉の働きを直撃します。「なんとなく足が重い」「階段で膝が崩れた」という訴えの裏に、L3〜L4レベルの神経障害が潜んでいることがあります。
歩くと足先が引っかかる
「つまずきやすくなった」「足首が上がりにくい」——これは足首背屈を担う前脛骨筋への神経支配が障害されているサインかもしれません。転倒骨折リスクが日々高まっています。
排尿・排便のコントロールが難しい
腰髄は膀胱や腸の自律神経にも関与しています。尿漏れ・尿閉・便秘などのトラブルは生活の質を直撃するだけでなく、感染症リスクも伴う深刻な問題です。
これらはすべて、損傷レベルに応じた専門的リハビリで改善を狙える問題です。
腰髄損傷のリハビリには「どのレベルが、どこまで障害されているか」を
正確に読み解く評価力と、脳の可塑性を活かした学習型アプローチが欠かせません。
腰髄損傷とは ― まず「地図」を頭に入れよう
脊髄は脳からの命令と体の感覚情報を双方向に伝える「神経の幹線道路」です。この幹線が腰の部分(L1〜L5)で傷つくのが腰髄損傷です。傷ついた部分より下の神経への命令・感覚が遮断されるため、損傷レベルが低いほど(L5に近いほど)障害される範囲は狭くなります。
わかりやすく言えば、「道路の何番出口から先が使えなくなるか」によって、影響を受ける地域(筋肉・感覚・臓器)が決まるイメージです。L1が損傷すれば下肢のほぼ全域に影響が及び、L5の損傷なら足先の動きや感覚に限定されることが多い。
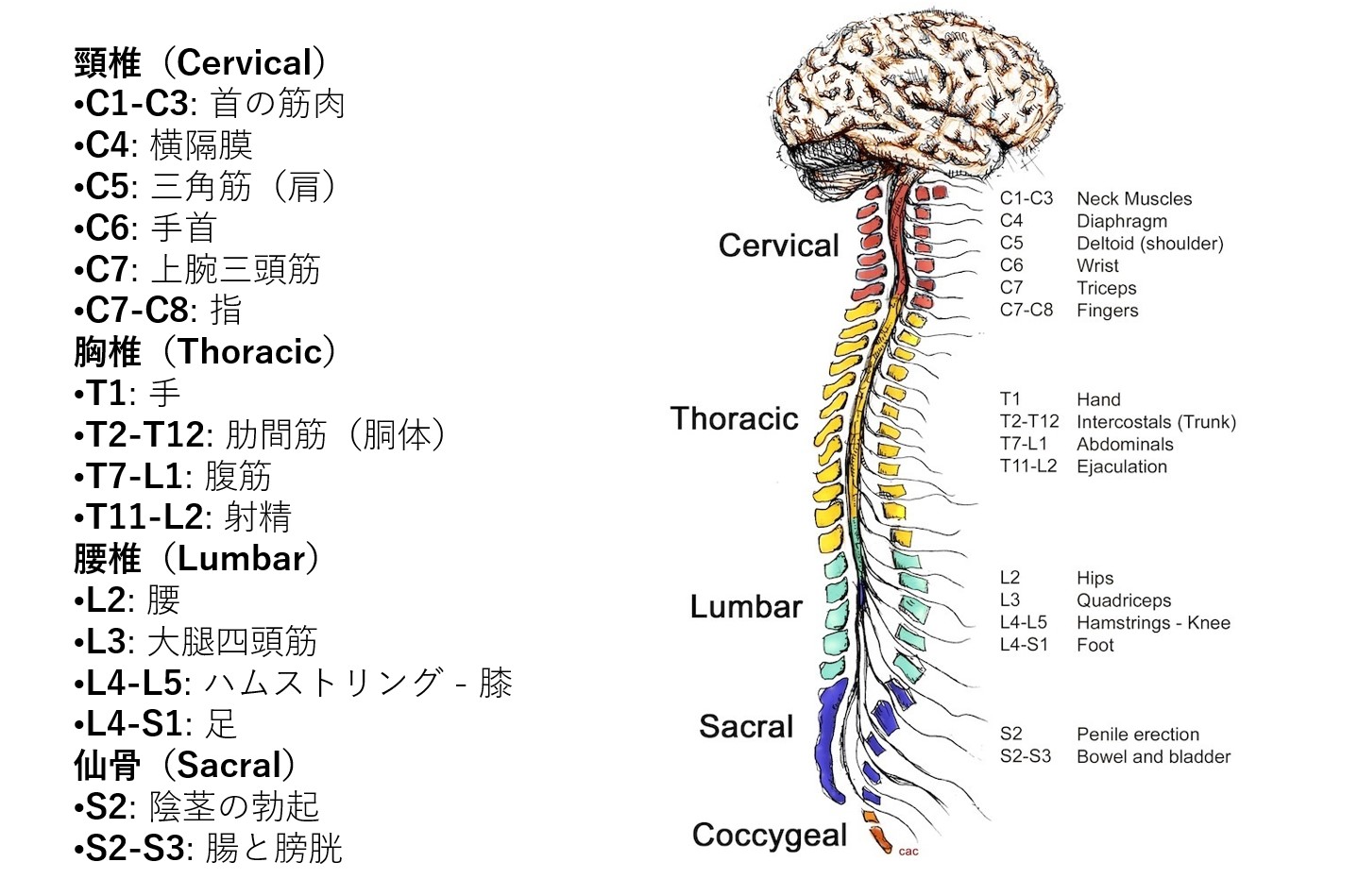
腰髄(L1〜L5)の位置と、各レベルが支配する下肢の筋肉・感覚領域
わかりやすい腰髄損傷 動画解説
🧠 「完全損傷」と「不完全損傷」——この違いが回復の見通しを左右する
完全損傷(ASIA-A)は損傷部位より下の運動・感覚がすべて消失した状態です。不完全損傷(ASIA B〜D)は一部の神経機能が残存しており、リハビリによる回復の余地が大きく残っています。MRIや詳細な神経学的検査で両者を丁寧に鑑別することが、リハビリ計画の精度を決める最初の一歩です。同じL3損傷でも「完全か不完全か」で、目指せるゴールが大きく変わります。
⚡ よくある誤解:「腰髄損傷=一生車椅子」ではありません。特に不完全損傷のL3〜L5では、適切なリハビリ介入により歩行能力・排泄管理の自立を実現しているケースが多くあります。まず「残存している機能は何か」を正確に評価することが出発点です。
専門家向け:腰神経叢・仙骨神経叢との関係
L1〜L4は腰神経叢を形成し、大腿神経・閉鎖神経・外側大腿皮神経などを経由して股関節屈曲筋・膝伸展筋・内転筋群に分布する。L4〜S3は仙骨神経叢の上位を形成し、坐骨神経(総腓骨神経・脛骨神経)への移行により足部・下腿の運動と感覚を支配する。
臨床では損傷レベルの推定にASIA分類(AIS A〜E)を用い、残存機能の評価には筋力MMT・皮膚分節(デルマトーム)・深部腱反射パターンを組み合わせる。膀胱直腸機能はS2〜S4への連絡路が腰髄を通過するため、L1〜L3高位損傷では排泄機能障害も高頻度に合併する。脊髄ショック期(Spinal Shock)の回復確認には球海綿体反射の再出現を指標とする。
レベル別の症状と回復の見通し
腰髄損傷の特徴は「損傷レベルによって障害される筋肉・感覚・機能が決まる」ことです。以下の表で、各レベルの損傷が日常生活のどの場面に影響するかを整理しました。
| 損傷レベル | 主に影響を受ける筋肉 | 日常生活でできなくなること(生活場面) |
|---|---|---|
| L1 | 腸腰筋(股関節屈曲) | ベッドや椅子からの立ち上がりが困難。足を持ち上げてズボン・靴を履く動作ができない。股関節からの動作全般に介助が必要になりやすい |
| L2 | 腸腰筋、大腿四頭筋、内転筋群 | 階段昇降や歩行が著しく困難になる。安定して座ることが難しい(足を閉じる動作の消失)。ベッド〜車椅子間の移動に介助が必要 |
| L3 | 大腿四頭筋、内転筋群 | 立ち上がりや歩行時に膝が崩れやすく転倒リスクが高まる。外出・階段・椅子からの立ち上がりが制限される |
| L4 | 大腿四頭筋、前脛骨筋 | 「足先の引っかかり(drop foot)」が起こりやすく歩行中の転倒リスクが増す。歩行速度が著しく低下。膝の不安定さからトイレ動作も困難になる |
| L5 | 前脛骨筋、長母趾伸筋、腓骨筋群 | 足趾の伸展ができず歩行バランスが崩れる。足先の引っかかりが頻発し転倒する。靴の着脱動作が困難になる |
レベル別 回復の見通し(不完全損傷の場合)
🟢 L3〜L5(比較的良好)
適切なリハビリと補助具の活用で、歩行自立・屋外活動・就労復帰が視野に入るケースが多い。装具+集中的歩行訓練で2〜6か月以内に実用歩行を獲得するケースも。
🟡 L1〜L2(要集中介入)
移乗・車椅子操作の自立と立位保持・短距離歩行の回復が主目標。体幹機能の代償トレーニングと残存筋の最大活用が鍵。環境整備と並行した集中的介入が必要。
⚠ 今すぐ受診が必要な緊急サイン
以下の症状が急に現れた、または急激に悪化した場合は、脊髄への圧迫や血流障害が進行している可能性があります。数日以内に整形外科・脊椎専門外科を受診してください。
- 排尿・排便のコントロールが突然困難になった(膀胱直腸障害)
- 両脚の脱力・感覚消失が急に広がった
- 転倒・外傷後から立てなくなった
- 股から下の感覚が急に鈍くなった、または消えた
症状の裏にある「見えない負担」
「動けないから、もっと動けなくなる」
下肢の動作が困難になると活動量が落ち、残存している筋肉まで廃用性萎縮が進みます。「痛いから安静に」「転ぶのが怖いから動かない」という判断が、機能をさらに低下させる悪循環の入り口です。
自立への不安は慢性的なストレスになる
「また転んだらどうしよう」「家族に迷惑をかけている」——こうした不安や罪悪感は意欲を奪い、リハビリへの取り組みにも影響します。回復の「見通し」を持てるかどうかが、心理的な安定に直結します。
原因と診断の流れ
腰髄損傷の主な原因
強い外力による直接的な損傷
交通事故・高所からの転落・スポーツによる激突などが代表的です。腰椎の骨折や脱臼が脊髄を直接圧迫・断裂させます。発症が急激で、症状が一気に現れるのが特徴です。
病気や変性によるゆっくりとした損傷
椎間板ヘルニア・脊柱管狭窄症・腫瘍・感染症(脊椎結核など)・関節炎などが含まれます。症状が緩やかに進行するため、「加齢のせいかな」と見逃されるリスクがあります。
🏥 受診タイミングの目安(いずれか1つでも当てはまれば受診を)
✓ 下肢の脱力・しびれが2週間以上続く
✓ 歩行中に足がもつれる・つまずきやすくなった
✓ 排尿・排便に変化が出てきた
✓ 外傷後から脚の感覚や動きが変わった
✓ 腰・臀部から脚への放散痛が続いている
主な検査方法
| 検査の種類 | 何がわかるか・特徴 |
|---|---|
| レントゲン(X線) | 骨折・椎体の変形・椎間板の狭小化を確認するスクリーニング。最初の検査として必須だが、脊髄や神経そのものは評価できない |
| MRI | 脊髄・椎間板・神経根の圧迫状態と脊髄内の信号変化を評価。損傷の程度と部位を把握する最重要検査。不完全損傷か完全損傷かの判断に不可欠 |
| CTスキャン | 骨構造の詳細評価と骨片による圧迫程度の確認。手術前の精密評価や外傷性損傷の評価に特に有用 |
| 神経学的検査 (MMT・感覚検査・反射テスト) |
どのレベルの神経がどの程度障害されているかを臨床的に推定。ASIA分類で損傷程度を評価。リハビリの基準値設定にも使用 |
| 筋電図(EMG)・神経伝導検査 | 末梢神経の機能と筋肉の電気活動を評価。神経根障害の有無や筋萎縮の程度を客観的に把握できる |
「損傷がある」≠「回復しない」ではありません
特に不完全損傷では、適切なリハビリによって神経の可塑性が働き、失われた機能が部分的に回復するケースが多くあります。大切なのは「残存している機能は何か」「どの筋肉・神経経路がまだ使えるか」を丁寧に評価すること。画像だけを見て諦めず、機能評価に基づいた回復計画を立てることが重要です。
また受傷直後は「脊髄ショック」により本来の損傷程度が見えにくくなることがあります。脊髄ショック期(数日〜数週間)が明けてからの再評価が、真の予後予測の出発点となります。
治療法の選択肢
保存療法
非外傷性の腰髄損傷や、損傷後の安定期には保存療法が中心となります。神経の炎症を抑え、残存機能を最大限に活かすアプローチです。
痛みと炎症を「鎮める」
神経障害性疼痛(ピリピリ・焼けるような痛み)にはプレガバリンやガバペンチンが有効です。筋痙縮(つっぱり感)にはバクロフェンなどの筋弛緩薬が用いられます。急性期の脊髄浮腫に対してはステロイドの短期投与が検討される場合もありますが、長期使用は骨粗鬆症リスクを高めるため必ず医師の管理下で行います。
「今の機能」を安全に使うための道具
短下肢装具(AFO)は足首背屈が困難な場合(L4〜L5損傷)に、足先の引っかかりを防ぐ重要な補助具です。膝装具は膝伸展筋力が低下したL3レベルの損傷で有効です。ただし装具への過度な依存は残存筋力の発達を妨げる可能性もあるため、「いつ・どの場面で使うか」をリハビリと並行して計画的に管理することが大切です。
保存療法の「核心」——体と脳を同時に再トレーニングする
残存している神経・筋肉を最大限に引き出し、失われた機能を「脳の学習」で補う。それがリハビリの本質です。損傷直後から段階的に取り組むことで、廃用性萎縮を防ぎながら回復の土台を作ります。具体的なアプローチは次のセクションで詳しく解説します。
手術療法が選択されるとき
骨片や椎間板が脊髄を強く圧迫している場合、腫瘍や感染巣の除去が必要な場合、または脊椎の不安定性が高い場合に手術が検討されます。
脊髄への圧迫を直接解除する
骨片・椎間板・腫瘍などを除去して脊髄の通り道を広げます。同時に脊椎を固定することで再損傷のリスクを低減します。外傷性損傷や腫瘍性病変に多く選択されます。
背中側から間接的に圧迫を解除する
椎弓を削り脊柱管を広げることで脊髄への圧迫を軽減します。多椎間にわたる脊柱管狭窄や骨化性疾患の合併例に適応されることが多いです。
📋 手術後のリハビリを見据えた「準備」が回復速度を変える
手術が成功しても、術後のリハビリなしには機能回復は進みません。手術前から「術後にどのような動作を取り戻したいか」「どのレベルの自立を目指すか」を具体的に設定しておくことで、術後リハビリの開始がスムーズになります。術前のコンディション(筋力・柔軟性・心肺機能)が良いほど術後回復が速いことも、リハビリを早期から始める理由のひとつです。
ロボット補助・電気刺激・再生医療の展望
Lokomat®などの体重支持型ロボット歩行訓練は、不完全損傷患者の歩行機能・バランス・筋活動を改善する効果が報告されています。機能的電気刺激(FES)は筋収縮を電気で引き起こし、廃用予防や運動学習に利用されます。また研究段階ですが、経皮的脊髄刺激(非侵襲的神経調節)は随意運動や痙縮管理への応用が注目されており、将来の標準治療になる可能性があります。
日本ではiPS細胞由来神経前駆細胞の移植をはじめとする再生医療の臨床試験が進行中であり、慢性期の機能回復への応用も期待されています。
ここまでお読みいただいた方へ
ここからが「回復の本番」です。
損傷レベル別の具体的なリハビリを解説します。
脳科学・運動学のエビデンスをもとに、L1〜L5それぞれに対応したアプローチを紹介します。
リハビリテーションの実践アプローチ
腰髄損傷のリハビリは「痛みを取るだけ」でも「筋力を戻すだけ」でもありません。残存している神経・筋肉の機能を最大限に引き出しながら、脳が「新しい動き方」を学習するプロセスです。主要なアプローチと、レベル別の在宅エクササイズを紹介します。
1 歩行・体重支持トレーニング
「歩く脳回路」を繰り返し刺激する
歩行訓練は単なる脚の練習ではありません。反復的な歩行動作が脊髄・小脳・大脳の神経回路を同時に活性化し、残存している脊髄回路(脊髄内パターン発生器: CPG)を引き出す効果があります。体重支持型トレッドミルやロボット補助歩行は、安全に十分な練習量を確保できる手段として有効です。
- 部分的な体重免荷(ハーネス)で転倒リスクを下げながら歩行練習
- 歩行補助具(歩行器・ロフストランドクラッチ)の段階的な変更計画
- 「足をしっかり地面に着ける」感覚入力を意識しながら行う
2 筋力強化・抵抗トレーニング
残存筋力を「体のコルセット」に育てる
損傷レベルより上位の筋肉と、損傷レベル周辺の残存筋肉を丁寧に強化します。特に体幹・股関節周囲の安定筋(多裂筋・腹横筋・大殿筋)は、装具への依存を減らし歩行の安定性を高める上で重要です。抵抗バンドや軽量ダンベルを使った漸進的負荷が基本です。
- 週2〜3回の継続が神経・筋機能の維持に効果的
- 痛みや症状が増悪する運動は無理に続けない
- 体幹の安定化から末梢(足先)の強化へ、という順序を意識する
3 バランス・感覚統合トレーニング
「転ばない体」を脳に学習させる
腰髄損傷によって低下した下肢の固有感覚を補うため、視覚・前庭系・残存感覚を統合したバランス練習が重要です。不安定な面(フォームマット・バランスボード)での立位訓練は、小脳と前庭系への強い刺激となり、転倒予防に直結する「自動的なバランス反応」の学習を促します。
- 必ず手すりや壁のそばで行い、転倒を防ぐ環境を先に整える
- 片足立ち・重心移動・ステップ練習の段階的な進め方
- 「目を開けて→目を閉じて」のように感覚依存を変えながら難易度を調整
電気の力で「眠っている筋肉」を呼び起こす
神経への電気刺激で筋収縮を引き起こし、廃用性萎縮の予防と運動学習の補助を行います。特に足首背屈筋(前脛骨筋)へのFESは「足先の引っかかり」を改善する補助手段として活用されています。歩行動作と同期させたFESは、神経の再学習効果をさらに高めます。
「暮らしの一コマ」から機能を取り戻す
着替え・入浴・トイレ動作・車の乗り降りなど、生活の中の動作を丁寧に再習得します。「できた!」という成功体験が脳の報酬系を刺激し、神経可塑性をさらに促進します。補助具の使い方・生活環境の整備も含めて「自立のデザイン」を一緒に考えます。
レベル別・在宅でできるリハビリ
以下は各損傷レベルに対応した、在宅でも取り組めるエクササイズの例です。安全のため、必ず家族や介助者のそばで、無理のない範囲で行ってください。
股関節の屈曲機能を引き出す
- 仰向け膝引き寄せ:仰向けで片足ずつ膝を胸に近づける。腸腰筋への神経入力を促す
- 椅子からの立ち上がり練習:手すりを使いながらゆっくり立ち上がる。慣れたらサポートを段階的に減らす
- 座位での足上げ:椅子に座り片足ずつ太ももを持ち上げる。ズボン・靴の着脱動作に直結する
🎯 目安となるゴール
手すり使用での立位保持、介助での移乗動作の安定化、上肢筋力を活かした自己管理能力の向上。
股関節の安定性と移動能力を高める
- クラムシェル(貝の口運動):横向きに寝て膝を曲げたまま上側の脚を開閉する。内転筋・外転筋を同時に刺激
- 手すり歩き練習:廊下の手すりや壁を使ってゆっくり歩く。移動距離を少しずつ伸ばす
- 移乗練習:ベッド→車椅子間の移動を繰り返す。体の使い方を体幹から覚える
🎯 目安となるゴール
歩行器・ロフストランドクラッチを用いた短距離歩行の自立、車椅子→立位の移行を補助下で実施。
膝の伸展を安定させる
- 座位での膝伸展:椅子に座り片足ずつゆっくり膝を伸ばして止める。大腿四頭筋に意識を集中させる
- 立ち上がり反復練習:膝が崩れないよう意識しながら立ち座りを繰り返す
- 体重移動バランス:立位で左右にゆっくり体重を移動する。壁に手を添えて安全に行う
🎯 目安となるゴール
KAFO(長下肢装具)または膝装具を使用した実用歩行の自立。階段は手すり使用で昇降。
足首の背屈を取り戻す
- 足首の上下運動:椅子に座り足首をゆっくり上下に動かす。抵抗バンドを使うと強化効果が増す
- かかと歩き練習:つま先を上げてかかとで歩く練習。足先の引っかかりを減らす
- スロー歩行訓練:歩行器を使い「足をちゃんと持ち上げる」ことを意識したゆっくりとした歩き方を練習
🎯 目安となるゴール
AFO(短下肢装具)を用いた屋外歩行の自立。歩行補助具からの段階的離脱。段差・不整地への対応訓練。
足趾の伸展とバランスを磨く
- 足趾タオルつかみ:床に広げたタオルを足の指でつかむ動作を繰り返す
- 抵抗バンド背屈運動:足首に抵抗バンドをかけて背屈運動。歩行中の足先引っかかりを予防
- 靴の着脱練習:椅子に座り足首をしっかり動かしながら靴を履く動作を繰り返す
- 段差・不整地歩行:屋外環境を想定した応用歩行訓練で生活範囲を広げる
🎯 目安となるゴール
補助具なし(または軽量AFO)での屋外歩行自立。バランスの精度を高め、就労・社会参加の再開を視野に入れる。
腰髄損傷のリハビリは「数週間で完治する」ものではありません。でも、脳の可塑性(学習・変化する力)を信じ、「昨日より少しできるようになった」という実感を積み重ねるプロセスに価値があります。受傷後2年間は神経回復の「黄金期」——この時期に集中的なリハビリを続けることが、長期的な機能予後を左右します。
転倒予防と住環境の見直し
住環境の整備チェックリスト
- 手すりの設置:玄関・浴室・廊下・トイレへの手すりは最優先対策
- 滑り止め:お風呂・廊下・玄関に滑り止めマット。特に浴室は転倒骨折の最大スポット
- 床の段差除去:部屋の境目の段差をなくす。敷物・コードは床から撤去
- 動線整理:よく使うものを腰の高さに集約し、かがんで取る動作を最小化
膀胱・腸の機能管理
- 定時排尿プログラム:時間を決めて排尿を促す習慣化で尿漏れを予防
- 間欠的自己導尿(CIC):必要な場合は泌尿器科と連携して安全な方法を習得
- 食事・水分管理:便秘対策として水分・食物繊維の適切な摂取を意識する
- 骨盤底筋トレーニング:L4〜L5レベルで残存機能がある場合に有効
自費リハビリで失敗しない選び方
「損傷レベルを理解している施設か」が最初の分岐点
腰髄損傷のリハビリは、損傷レベルとASIA分類を正確に理解した上で設計されなければ効果が出ません。「なんとなく筋トレ」「とりあえずストレッチ」では機能回復に限界があります。施設の設計力が成果の8割を決めます。
自費リハビリは「誰に向くか」
具体的な課題と意欲がある方
- 「屋外を歩けるようになりたい」など課題が具体的
- 病院リハの終了後も回復を続けたい
- 「なぜこの練習が必要か」を理解しながら取り組みたい
- 家族も含めて関わり方を整理したい
こちらは要注意
- 感染・術後合併症など医療的管理が優先の状態
- 骨の不安定性が高く運動負荷をかけられない状態
- 「通えば何とかなる」という期待だけで来院(卒業設計がないと迷走しやすい)
「良い施設」を見抜く6点チェック
| チェックポイント | 良い状態 | 注意サイン |
|---|---|---|
| 評価 | 損傷レベル・残存機能・生活課題を初回に明確にする | 「まずやってみましょう」が中心 |
| 介入 | 優先順位(何から・なぜ)が説明できる | 毎回内容が変わる・目的が曖昧 |
| 自宅化 | 生活に落ちる「型」まで作れる | 宿題が量だけで継続できない |
| 卒業設計 | 期間・頻度・到達基準の目安が示される | 終了の話が一切出ない |
| 連携 | 医療・主治医の範囲を尊重して連携する | 「病院は関係ない」のような言い方をする |
| 料金 | 何にコストが乗っているか説明できる | 「技術料です」だけで根拠がない |
💡 まずこの3つを聞いてみてください
候補施設への見学・相談時に直接聞いてみましょう。①「初回でどんな評価をしますか? その理由は?」 ②「私の損傷レベル・残存機能に対してどんな仮説を立てますか?」 ③「いつ、何ができたら頻度を減らせますか?(卒業基準)」——これらにスラスラ答えられるかどうかが、施設選択の精度を大きく上げます。
ここまでお読みいただいた方へ
ここから先は
「では、どこでリハビリを受けるべきか」というお話です。
大切なのは、この知識を「実際の回復」につなげてくれる環境を選ぶことです。
STROKE LABでのリハビリ ― 脳神経専門施設の強みとは
腰髄損傷は脊髄・末梢神経の疾患ですが、神経の損傷は脳の運動プログラムにも波及します。つまり完全な回復のためには「脊髄レベルの残存機能の最大化」と「脳の運動プログラムの再構築」の両面からのアプローチが不可欠です。
STROKE LABは脳卒中をはじめとする脳神経疾患リハビリの専門施設として、「脳の可塑性」を活用したリハビリを日常的に実践しています。この知見を腰髄損傷リハビリに応用することで、一般的な施設では届きにくい回復の深度を目指します。
| 一般的な腰髄損傷リハビリ | STROKE LABの腰髄損傷リハビリ |
|---|---|
| 筋力レベルに応じた段階的筋トレ | 損傷レベル・残存機能に合わせた負荷設計 + 脳の運動プログラム再構築 |
| ストレッチ・関節運動が中心 | 感覚入力を活用した運動学習(固有感覚・触覚・視覚の統合) |
| マニュアル通りの歩行訓練 | 動作解析で歩行パターンを可視化し個別プログラムを設計 |
| 症状が落ち着いてからリハビリ開始 | 急性期から「守りのリハビリ」→段階的な「攻めのリハビリ」へ移行 |
| ADL訓練(動作練習)が中心 | 補助具の段階的離脱計画 + 自宅化まで落とし込む設計 |
| 画一的なプログラム | 損傷レベル・生活スタイル・回復目標に合わせた個別プログラム |
「再現性」を大切にする ― 通って終わりにしない
- 評価→介入→自宅化→再評価のループを必ず回す:「何が変わったか」を毎回確認し、プログラムを最適化します
- “できた/できない”ではなく、なぜかを言語化する:何が変わればできるかを分解して説明。患者さんの納得感がリハビリの質を上げます
- 生活の中に練習が溶け込むところまでサポート:通って終わりではなく、日常動作に練習を組み込む「型」まで作ります
- 主治医・病院リハとの役割分担を整理して連携する:医療の範囲を尊重し、シームレスなリハビリ継続を実現します
- ご家族も「チームの一員」に:「どこを手伝うべきか・どこは自分でさせるか」の見極め方をお伝えし、在宅での回復を加速します
※以下の動画は脊髄梗塞の方ですが、痙性麻痺・体幹/下肢コントロール低下・感覚障害・歩行障害など、腰髄損傷と多くの共通点があります。
▶ STROKE LABのリハビリ実例
STROKE LAB代表の金子唯史が執筆する医学書院刊「脳の機能解剖とリハビリテーション」の知見をもとに、具体的なトレーニングを設計しています。



リハビリを受けた方の声
交通事故でL4を損傷し、退院後は「もう歩けないかも」という気持ちでいっぱいでした。でも、STROKE LABに通い始めてから「今週はここまでできるようになりましょう」と具体的なゴールを示してもらえるようになって。少しずつですが、手すりなしで10歩歩けるようになったとき、本当に声が出ました。
母がL2レベルの損傷で車椅子生活になり、家族として何をどう手伝えばいいか全くわからなかった。リハビリに付き添う中で、「どの動作が危険か」「どこを手伝えば自分でできるようになるか」を教えてもらえて、家での関わり方が変わりました。本人の「自分でやれた」という表情が見られるようになったのが一番うれしいです。
「なぜこの練習をするのか」を毎回ちゃんと説明してもらえるので、自宅でも迷わず続けられています。以前は足先が引っかかって怖くて外に出られなかったのに、今は近所のスーパーまで歩いて行けるようになりました。「回復の地図」を一緒に描いてもらえる感覚が、一番の支えになっています。
よくある質問(FAQ)
腰髄損傷でも歩けるようになりますか?
退院後、いつから自費リハビリを始めるべきですか?
病院リハと自費リハは両方通えますか?
腰髄損傷のリハビリにかかる期間はどのくらいですか?
排尿・排便の問題もリハビリで改善できますか?
東京(御茶ノ水・世田谷)と大阪、どちらに相談すればいいですか?
腰髄損傷のリハビリ、
専門家と一緒に「設計」しませんか?
腰髄損傷の回復は、損傷レベル・残存機能・生活スタイルに合わせた個別最適化されたプログラムで大きく変わります。
病院リハとの役割分担を整理し、「何を・どの順番で・いつまでに」を明確にした練習プランを一緒に設計します。
東京(御茶ノ水・世田谷)・大阪にて対応中です。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)