【2025年最新】階段昇降時の下肢・体幹筋活動の関係性を徹底解説!ドローイン前後での効果を比較
論文を読む前に
テーマ: 階段昇降と下肢・体幹筋活動の関係性
リハビリテーション医師の田中先生は、新人療法士の石川さんに、階段昇降時の下肢および体幹筋の活動についてのレクチャーを始めます。
田中先生:
「石川さん、今日は階段昇降における下肢と体幹の筋活動について詳しく話しましょう。まず、階段昇降は、平地歩行に比べて多くの筋群が強力に関与します。特に大腿四頭筋、大殿筋、腓腹筋などが強く動員されますが、体幹の安定化も極めて重要です。」
石川さん:
「はい、先生。階段昇降ではどの筋肉が特に活性化されるのですか?」
下肢筋活動のメカニズム
田中先生:
「下肢筋の活動について説明すると、階段昇降の各段階で異なる筋が活性化されます。特に注目すべきは、立ち上がりフェーズと降下フェーズの2つです。
立ち上がりフェーズ(上る時):
- 大腿四頭筋は膝の伸展を行い、体重を支えます。
- 大殿筋は股関節の伸展に寄与し、重心を持ち上げるために重要な役割を果たします。
- ハムストリングスは、膝の安定性を保ちながら股関節伸展にも寄与します。
- 腓腹筋とヒラメ筋は足首のプラントフレクションをサポートし、ステップの最後に推進力を生み出します。
降下フェーズ(降りる時):
- 降下時には、大腿四頭筋がエキセントリックに働き、重力に対して体重をコントロールします。
- 腓腹筋もエキセントリックに機能し、足の着地を柔らかくします。
- このフェーズでは、股関節屈筋群(腸腰筋など)が特に重要で、ステップを下る際に股関節をコントロールし、バランスを維持します。」
体幹筋の役割
石川さん:
「下肢筋の役割はよくわかりました。体幹筋についても教えていただけますか?」
田中先生:
「体幹筋、特に腹直筋や多裂筋、外腹斜筋、そして腰部の深層筋(例えば腰方形筋)が、階段昇降時に安定性を提供します。これらの筋肉は、骨盤と脊柱の安定性を保ち、下肢の動きを効果的にサポートします。特に、階段昇降時の片脚支持の場面では、体幹筋が姿勢を安定させるために非常に重要です。」
石川さん:
「なるほど、バランスを保つためにも体幹の筋肉がしっかり働いているんですね。」
田中先生:
「その通り。階段昇降はバランス能力や筋力を高めるために良いトレーニングですが、体幹の筋肉がしっかり働かないと、下肢の動きに不安定さが生じ、転倒リスクも高まります。」
テーマ2: ドローインが歩行や階段昇降に及ぼす効果
引き続き、田中先生はドローインの効果について石川さんに説明します。
田中先生:
「さて、次はドローインについて話しましょう。ドローインは、深層腹筋、特に腹横筋を意識的に収縮させる技術です。これは、歩行や階段昇降時において体幹の安定性を高め、効率的な動作を可能にします。」
石川さん:
「ドローインが具体的にどのように影響を与えるのか、詳しく教えてください。」
ドローインの効果: バイオメカニクス的視点
田中先生:
「まず、ドローインを行うと、腹横筋が収縮して腹圧が上昇します。これにより、体幹が安定し、脊柱の過度な動きを抑制できます。特に、階段昇降や歩行時には、重心の移動が頻繁に起こるため、体幹の安定性が求められます。
歩行への影響:
- 歩行時にドローインを行うことで、腰椎の過剰な動きを防ぎ、骨盤が安定します。これにより、下肢の動きがスムーズになり、特に片脚支持期におけるバランスが改善されます。さらに、腹横筋の活動により、下肢筋群(例えば腸腰筋)の働きが効率的になり、歩行速度や安定性が向上します。
階段昇降への影響:
- 階段昇降時には、重心が大きく上下に移動します。この際、腹横筋が収縮して腹圧が高まることで、骨盤と脊柱が安定し、下肢の動きが安定します。特に、片脚で体重を支える際や、降下時のエキセントリックな負荷をコントロールする際に効果的です。バランスの維持がしやすくなり、転倒のリスクが低減します。」
ドローインの効果: 脳科学的視点
石川さん:
「バイオメカニクスの視点からも非常に効果的ですね。脳科学的にはどのような影響があるのでしょうか?」
田中先生:
「いい質問ですね。ドローインを意識的に行うことで、前頭前野や小脳などの脳領域が活性化されます。これらの領域は、運動の計画やバランス制御に関与しています。つまり、ドローインを行うことで、脳内のバランス制御システムが強化され、歩行や階段昇降時の安定性が向上します。
また、脳幹の役割も重要です。脳幹は姿勢反射を司り、腹圧の上昇によって姿勢制御が強化されると、自然と歩行や階段昇降の際の姿勢も安定します。」
ドローインの実践と臨床応用
石川さん:
「ドローインの効果はとても大きいですね。臨床でどのように応用できるのでしょうか?」
田中先生:
「まず、患者にドローインの正しい方法を教えることが重要です。寝た状態や座位での練習から始め、徐々に立位や歩行中にドローインを意識できるようにトレーニングを進めます。特に、階段昇降時には、ドローインを意識して実践することで、バランスを崩しにくくなるだけでなく、疲労感も軽減されることが多いです。」
実践トレーニング
田中先生は石川さんにドローインを実際に行うよう指導し、階段昇降の練習をサポートします。
田中先生:
「石川さん、まずはドローインを意識して腹横筋を収縮させてみてください。その状態を保ちながら、階段を一段ずつゆっくり昇降してみましょう。最初はゆっくりで構いません。」
石川さん:
「はい、意識しながら行ってみます。」
田中先生の指導の下、石川さんはドローインを意識しながら階段昇降を実践し、体幹の安定性を感じ取ることができました。
まとめ
田中先生:
「今日学んだことをしっかり臨床に活かしてください。階段昇降や歩行時の下肢筋と体幹筋の関係性、そしてドローインが体幹安定性やバランスに与える影響を理解することは、患者さんのリハビリに大きな効果をもたらすでしょう。」
石川さん:
「ありがとうございました、先生。しっかり実践に活かしていきます!」
こうして、石川さんは田中先生から階段昇降と下肢・体幹筋活動の関係性、そしてドローインの効果について深く学び、今後の臨床に向けて自信を深めました。
論文内容
タイトル
体幹を安定化させる筋を階段昇降中に活性化するAbdominal Hollowing(AH)の効果:A
Cross-Sectional Study
Effects of abdominal hollowing during stair climbing on the activations of local trunk stabilizing muscles: a cross-sectional study.Shibata S,
Takemura M, Miyakawa (2018)
なぜこの論文を読もうと思ったのか?
・階段昇降による機能を促通する効果を知りたいと考え、本論文を読むことにした。
内 容
INTRODUCTION
・有酸素運動は腰背部に対するリハビリテーションの基本である。
・階段昇降は費用が高くなく、自然な有酸素運動で毎日の生活で簡単に行うことが可能である。
・しかし、階段昇降の体幹の筋に対する効果は明らかになっていない。
・腹部を引っ込める運動(AH)は体幹の浅層のグローバル筋の活動を弱め、ローカル筋の活動を強めることにより、腰背部痛(LBP)の予防や治療に用いられる。
・我々はAHと共に行う階段昇降はAHを行わない階段昇降より効果的に体幹を安定化す
るローカル筋を促通すると仮説を立てた。
METHODS
・20人の健康な右利き男性で腰背部痛の既往がない者を被験者とした。
・被験者は理学療法士によりAHが正しく行えるように訓練された。被験者はゆっくりと呼吸する間、上腹部と背部と骨盤を動かさずに、ヘソより下の下腹部を優しく、ゆっくりと吸うよう指示された。
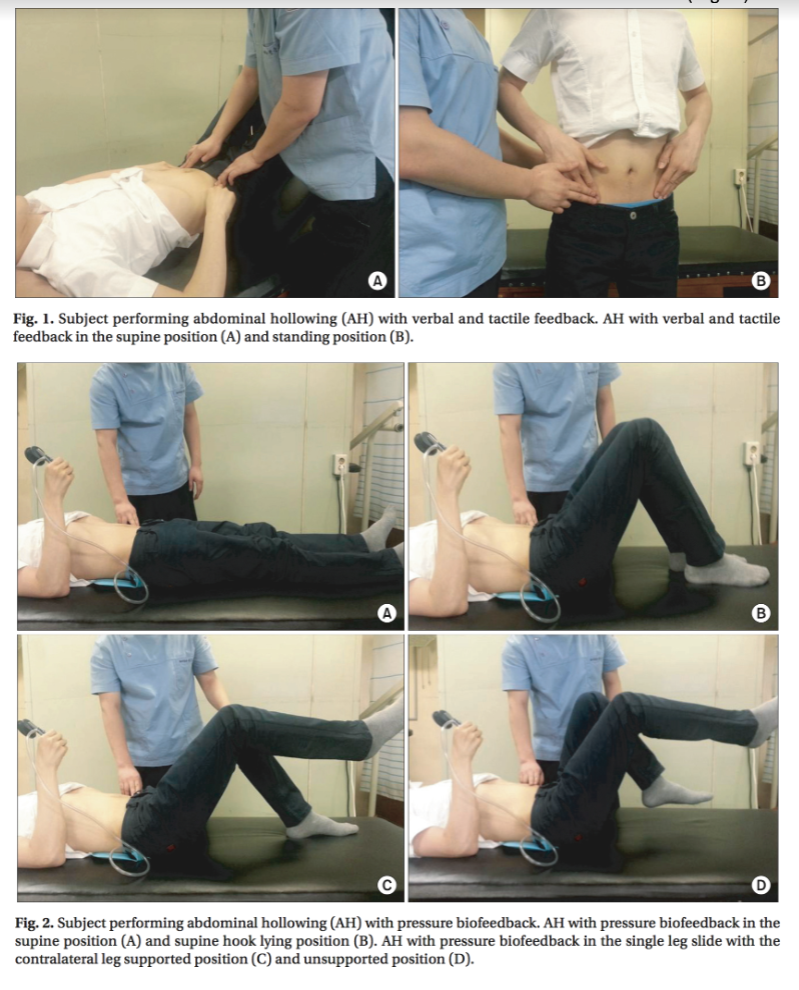
・被験者はAHを口頭指示と触覚フィードバックにより練習する。きちんとAHが行えるようになるまで腸骨稜から2cm中央に被験者の指を置いて触覚のフィードバックを用いて練習した(Fig. 1)。
・Stabilizer pressure biofeedback unitを使ったフィードバックで腹横筋を活動させる訓練した。
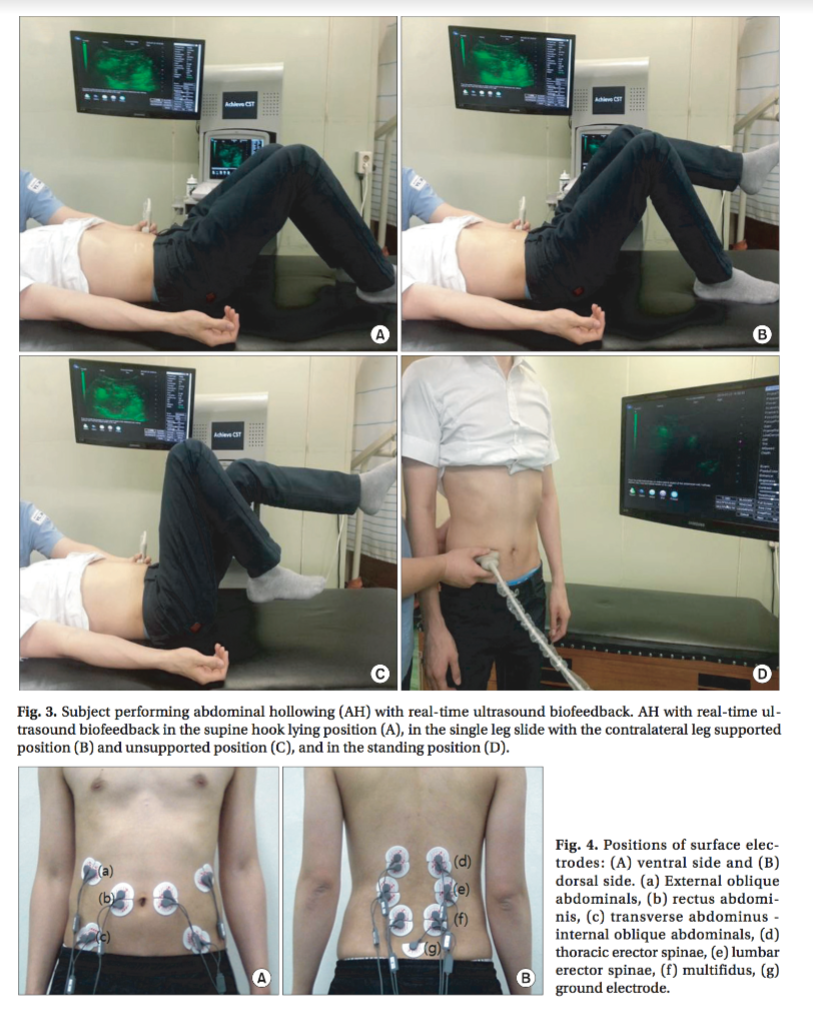
・背臥位と膝を立てた背臥位、片側の下肢を空間位で動かしながら片側の足底のみが接地した背臥位、片側の下肢を空間位で動かしながらもう一方の足底も接地させない背臥位で行った(Fig. 2)。
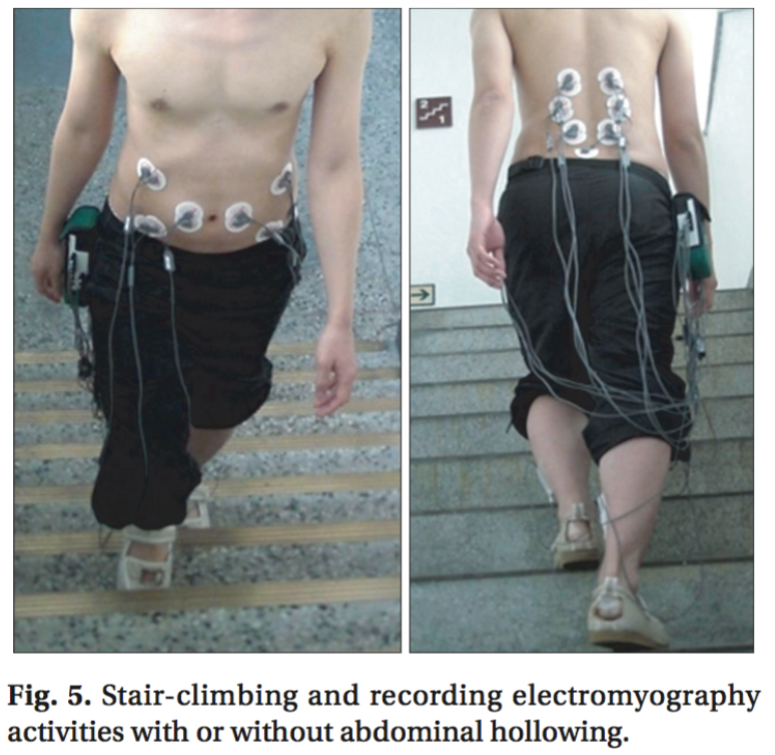
・膝を立てた背臥位で超音波フィードバックを見せながらAHを練習した。AHの前に被験者は咳をするように指示され、腹部の筋の動きを見られるようにした。その後、片側の下肢を空間位で動かしながら片側の足底のみが接地した背臥位、片側の下肢を空間位で動かしながらもう一方の足底も接地させない背臥位でも行った(Fig. 3)。
・電極は多裂筋(MF)と腰部脊柱起立筋(LES)と胸部脊柱起立筋(TES)と外腹斜筋(EO)と内腹斜筋(IO)と腹直筋(RA)に貼り付けた(Fig. 4)。腹横筋(TrA)と内腹斜筋(IO)の収縮は分けて記録することが困難なので、TrA-IOとして記録した。
・EMGによる測定は3回行われ、平均が分析に使われた。二乗平均平方根(RMS)はEMGの生データから計算され、筋活動の水準を定量するためにRMS3回の平均は最大自動収縮(MVC)について標準化され、MVCに対するパーセント(%MVC)で表した。
・MVCを決めるために被験者は3回のトライアルの後に数分をおいて、最大の等尺性の体幹屈曲・伸展・左右への回旋を行なった。被験者は椅子型の動力計にまっすぐに座るように指示され、それぞれの運動を3回繰り返すように指示された。腹横筋のEMG MVCは座位で出来る限り強く咳をしてもらうことで得た。
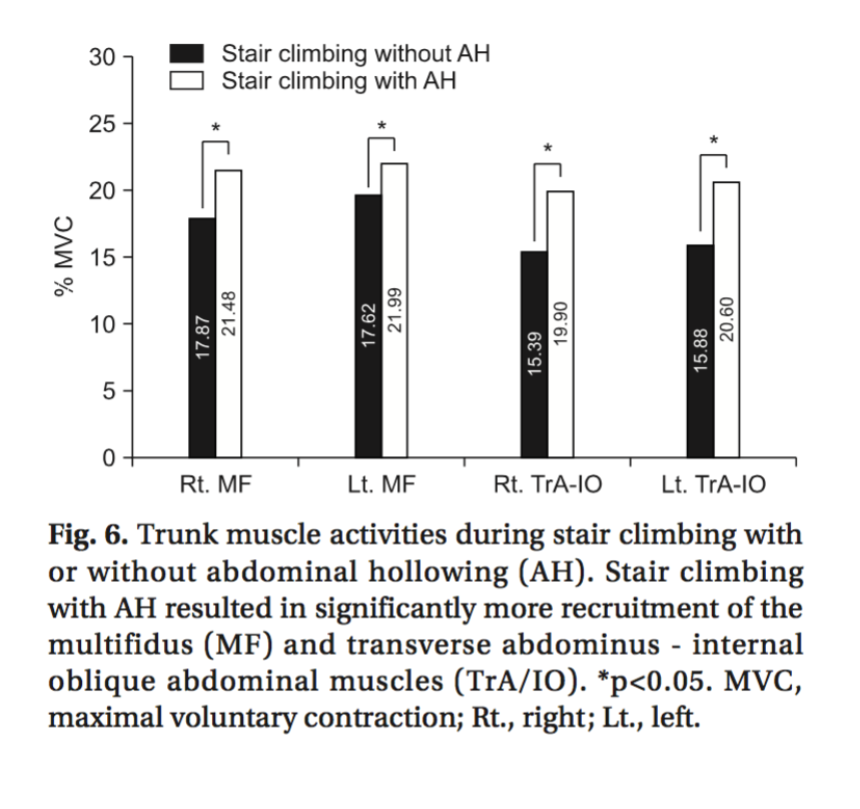
・被験者はEMGをつけた状態で階段昇降を行なった。高さが0.17 m、奥行き0.27 mの12段の階段を用いた。階段昇降直前に腹横筋の収縮を理学療法士が触診して評価した。腹部の筋の疲労を防ぐためにトライアル間に最低20秒の休憩を挟んだ(Fig. 5)。
RESULTS
・AHをしてからの階段昇降はAHなしより、MFとTrA-IOはより強く働いた(Fig.6)。
・しかし、他の筋については有意差が無かった(Table 1)。
・体幹のローカル筋とグローバル筋の活動の比を計算したものをTable 2に要約した。
・体幹のローカル筋/グローバル筋の活動比はAHありの階段昇降でより高く、TrA-IO/EOは有意に高かった(p<0.05)。
自主トレアイデア:脳科学、バイメカ、リスク管理の視点から
片麻痺患者が階段の段差を利用して下肢および体幹機能を鍛えるためのリハビリテーションは、効果的な筋活動の促進と神経機能の再編成を促す重要なトレーニングとなります。この手順では、脳科学的およびバイオメカニクス的な視点を考慮し、リスク管理や工夫も含めて詳細に説明します。
1. 脳科学的視点からのアプローチ
脳卒中後の片麻痺患者は、脳の損傷により運動機能が低下しています。リハビリの目標は、損傷した脳領域が担っていた機能を他の部位が補完し、新しい神経回路を形成して運動を再学習することです。段差を利用したトレーニングは、下肢や体幹に関与する運動野や小脳、そして基底核の再編成を促すことが期待されます。反復的な運動を通じて神経可塑性が進み、徐々に動作の正確性や筋活動が向上します。
- 運動野の再編成: 段差の上り下りは下肢の協調運動を必要とし、運動野の再編成を促進。
- 小脳の関与: 階段を昇る動作は平衡感覚と関係があり、小脳がバランスや協調動作をサポート。
- 基底核の調整: 歩行パターンの再学習に関与し、歩行のリズムや姿勢を安定させる。
2. バイオメカニクス的視点からのアプローチ
バイオメカニクスの観点から見ると、階段昇降は膝、股関節、足首の多関節運動と体幹の安定が必要です。以下の筋肉が特に活性化されます:
- 大腿四頭筋(膝の伸展)
- ハムストリングス(膝の屈曲)
- 大殿筋と中殿筋(股関節の伸展と外転)
- 腓腹筋とヒラメ筋(足首のプラントフレクション)
- 腹横筋、腹斜筋、多裂筋(体幹の安定性を維持)
階段昇降の際には、これらの筋肉が協調して働き、バランスを保ちながら動作が行われることが求められます。片麻痺患者では、これらの筋肉の一部が弱化しているため、段差を使ったトレーニングで筋力を強化することが重要です。
3. 具体的なトレーニング手順
① 準備段階(評価と導入)
- 評価: 患者の筋力、バランス能力、歩行能力を事前に評価。特に片麻痺側の下肢の可動域や筋力を確認し、無理のない範囲で開始します。
- 補助具の準備: 必要に応じて、階段の手すりや歩行補助具(杖、ロフストランドクラッチなど)を使用。バランスが不安定な場合には、セラピストがサポートします。
- 目標設定: 患者の体力やリハビリ目標に応じて段差の高さを調整。初期段階では小さな段差から始め、徐々に高さを増していきます。
② 基本的な昇降運動の導入
- 足を置く位置を確認: 患者が足を段差にしっかりと置くように意識させます。初期段階では、健側から昇り始め、麻痺側でバランスを取らせることを推奨します。
- ステップアップの動作: 患者が片脚を段差に乗せ、反対側の脚で推進力を出して立ち上がります。片麻痺側の脚がしっかり体重を支えられるように、体幹を安定させるドローインを意識します。ここではゆっくりした動作が推奨され、患者の筋肉の動きを意識させることが重要です。
- ステップダウンの動作: ステップダウンの際は、麻痺側の脚がエキセントリックに働くため、負荷がかかります。大腿四頭筋と腓腹筋の遠心性コントロールを意識させ、慎重に足を下ろすように指導します。
③ バランストレーニング
- 片脚立ち練習: 段差の手前で手すりを使用し、片脚立ちを行い、麻痺側の筋肉をより強く動員します。この際、徐々に手すりのサポートを減らしていきます。これにより片脚支持期のバランス能力が向上します。段差の途中では行わないでください。
- 動的バランストレーニング: 階段昇降は可能であればリズミカルに繰り返し、動的バランスの向上を目指します。脳科学的に言えば、小脳の働きを強化し、適切なバランスを保ちながらの動作が可能になります。階段は危険な場所ですので、安全を第一に無理な挑戦はしないようにしましょう。
④ リズミカルな動作と神経系の再教育
- メトロノームやリズム音を利用: 音を使ってリズムを取りながら階段昇降を行うことで、患者の動作パターンを再教育します。音刺激は脳幹や基底核を刺激し、歩行や階段昇降のリズムとタイミングを改善する効果があります。
4. リスク管理
片麻痺患者に対して段差トレーニングを行う際のリスク管理は非常に重要です。
- 転倒リスクの管理: 最も重要なリスクは転倒です。トレーニング中は可能であれば側でサポートし、患者がバランスを崩した場合にはすぐに支える体勢を取ります。初期段階では手すりや補助具を必ず使用し、安全を確保します。
- 無理のない負荷設定: 段差の高さや反復回数は、患者の状態に応じて調整します。無理に負荷をかけすぎると筋肉に過度な疲労を与えるだけでなく、誤った動作パターンを学習するリスクがあります。
- 足部の確認: 階段を昇り降りする際に、足部の配置を確認します。特に片麻痺側の足が不適切な位置に置かれると、転倒や筋の損傷リスクが高まります。
- 疲労管理: 特に長時間の訓練中には、患者が疲労を感じた際にすぐに休息を取るように指示します。疲労が溜まるとバランスや筋力のコントロールが難しくなり、怪我につながる可能性があります。
5. 工夫とアプローチのバリエーション
- 段差のバリエーション: 段差の高さや傾斜を変えることで、異なる筋肉に負荷をかけ、様々な状況に適応させます。
- 階段の数や長さの調整: 患者の体力に応じて階段の段数を調整し、段階的にトレーニングを進めます。
- 日常生活に即した環境: トレーニングを進めるうちに、実際に患者が自宅や公共施設で使用するような階段を利用して訓練を行います。
この段差を利用した下肢・体幹トレーニングは、脳の神経可塑性を促進し、筋力やバランス能力の向上を目指す効果的なリハビリ方法です。適切なリスク管理と工夫を施しながら、患者の身体機能を向上させ、日常生活での自立度を高めることが可能です。
新人療法士が片麻痺患者の階段練習を行う際のポイント
新人療法士が片麻痺患者の階段昇降練習を行う際には、正しい動作の指導と安全性の確保が重要です。以下に、具体的なポイントを示します。
1. 初回評価と動作分析
最初に、患者の現在の下肢筋力、バランス能力、可動域を評価します。片麻痺側の筋力が十分でない場合、無理に階段昇降を始めると転倒リスクが高まります。立ち上がりや踏み出し動作などの基本的な動作を確認し、段差の高さや補助具の必要性を判断します。
2. 昇降の基本手順の確認
昇降の基本的な動作を指導します。通常、健側の足で階段を昇り、麻痺側でバランスを取るように教えます。昇りでは健側を使い、降りる際は麻痺側を先に使うことで、麻痺側の負荷を軽減します。この基本的な手順を確認し、患者が理解できるように丁寧に説明します。
3. 手すりの正しい持ち方
片麻痺患者はバランスが不安定であるため、手すりの持ち方が重要です。麻痺側の手で手すりを持つことが一般的ですが、必要に応じて健側の手で手すりを持つように指導することもあります。手すりを持つことで安定性が増し、転倒リスクが減少します。また、肘や肩が過度に緊張しないよう、持ち方を調整します。
4. バランスと体幹の安定性の指導
階段昇降では、体幹の安定が非常に重要です。片麻痺患者はバランスが取りづらく、動作中に体が揺れることがあります。特に昇降時には、ドローインを意識させ、腹横筋や多裂筋などの深層筋を活性化させることで、体幹を安定させます。これにより、下肢の筋力がより効率的に発揮され、動作が安定します。
5. 麻痺側の遠心性コントロールの指導
特に降りる動作では、麻痺側の下肢のエキセントリックコントロールが求められます。大腿四頭筋や腓腹筋が働き、足をゆっくりと降ろす動作を訓練します。初期段階では、足をゆっくりと降ろし、麻痺側が負担をかけないように注意します。反復練習により、麻痺側の筋肉が少しずつ適応してきます。
6. リスク管理と安全対策
転倒リスクを最小限にするため、初期段階では必ず手すりを使用し、セラピストが患者の側にいてサポートします。患者がバランスを崩した場合、即座にサポートできるような位置に立ちます。また、補助具が必要な場合(例:ロフストランドクラッチなど)、適切に使用することで安全性を高めます。
7. 補助具やプロテクションの使用
患者が階段昇降中にバランスを崩しやすい場合、補助具を使うことが推奨されます。初期段階では、ロフストランドクラッチなどを使いながら昇降し、患者が安心して動作を行える環境を作ります。また、足首や膝のプロテクションを使って関節をサポートすることも安全策として有効です。
8. 練習の進め方(反復と段階的負荷増加)
練習は、患者の体力やバランス能力に応じて段階的に進めます。初期段階では、段差の高さを低くし、少ない回数で練習を始め、徐々に段差を高くしていきます。また、反復練習によって筋力や協調性を向上させ、最終的には日常生活で使用する実際の階段を利用した練習に移行します。
9. 視覚・聴覚フィードバックの活用
視覚的および聴覚的なフィードバックを使用して、患者が動作を正確に行えるようにします。例えば、鏡を使用して患者に自分の動作を確認させることで、体のバランスや足の配置を調整しやすくします。また、リズミカルな音楽やメトロノームを使用することで、階段昇降時のリズムやタイミングを向上させることができます。
10. 患者の心理的サポートとモチベーション管理
片麻痺患者にとって階段昇降は心理的な負担となることがあります。成功体験を重ねることが重要であり、最初は簡単な段差や安全な環境で練習を行い、成功したら段階的に負荷を増やしていきます。患者に進歩を実感させ、モチベーションを維持できるよう、適切なフィードバックを提供します。
これらのポイントを基に、片麻痺患者の階段昇降練習を行う際には、安全性を確保しながら、適切な動作パターンを習得させることが可能です。
退院後のリハビリはSTROKE LABへ
“本気で変わりたい” あなたへ
自費リハビリという新しい選択肢と、STROKE LAB が叶える未来
▼ まずはお悩みを共有してみませんか?
-
-
- 「週2回の通院リハだけでは回復が頭打ち…」
- 「もう退院したのに手足が思うように動かない.
- 「痛みが慢性化し、趣味や仕事に集中できない」
- 「今の担当療法士以外の専門的リハビリも受けてみたい」
- 「通うのが大変なので、訪問やオンラインのリハビリも検討したい」
-
全国的にいま、脳卒中後遺症をはじめとするリハビリを“保険の枠内だけ”で完結させるのが難しいケースが急増しています。ところが公的保険リハには日数・時間の上限があり、“もっと良くしたい”気持ちにブレーキがかかるのが現実です。
▼ 自費リハビリという、新しい選択肢をご存じですか?
本当はまだリハビリが必要なのに、
「期間が終わったから仕方ない」とあきらめていませんか?
そこでいま注目されているのが、“自費リハビリ(保険外リハビリ)”です。これは、 時間・内容・頻度を自由に設計できるリハビリ。つまり、 あなたに合わせて、リハビリを“やりたいだけ、やれる”ということ。
- 麻痺や動作を集中的に改善したい
- 転倒や再発を予防したい
- 趣味や旅行を目標に、体力をつけたい
そんな前向きな希望を、制限なくサポートできるのが、この自費リハビリの大きな魅力です。
◆ そこで STROKE LAB
私たちは保険外=自費だからこそ、保険の枠にとらわれず、 あなたのためだけの「オーダーメイドのリハビリプラン」をご用意しています。
- 数多くのベストセラー著者が監修する神経リハ特化メソッド
- エビデンスに基づく熟練技術者の個別プラン+適宜動画フィードバックで変化を“見える化”
- 「御茶ノ水」駅より徒歩6分の本拠地とオンライン・訪問のハイブリッドで、千葉全域をサポート

▼ 「もう◯ヶ月たったから…」──本当にもう遅いの?
たとえば、脳卒中後でも半年を過ぎてから回復する症例があること、パーキンソン病でも継続的トレーニングで歩行機能を維持できること――これらは研究で裏付けられています。STROKE LABでは、最新医学エビデンスに基づきつつ、利用者様一人ひとりの状態や生活背景に合わせた最適なプログラムを構築。単なるマニュアル的リハビリではなく、「あなたがいま必要としている」アプローチを常にアップデートしていきます。
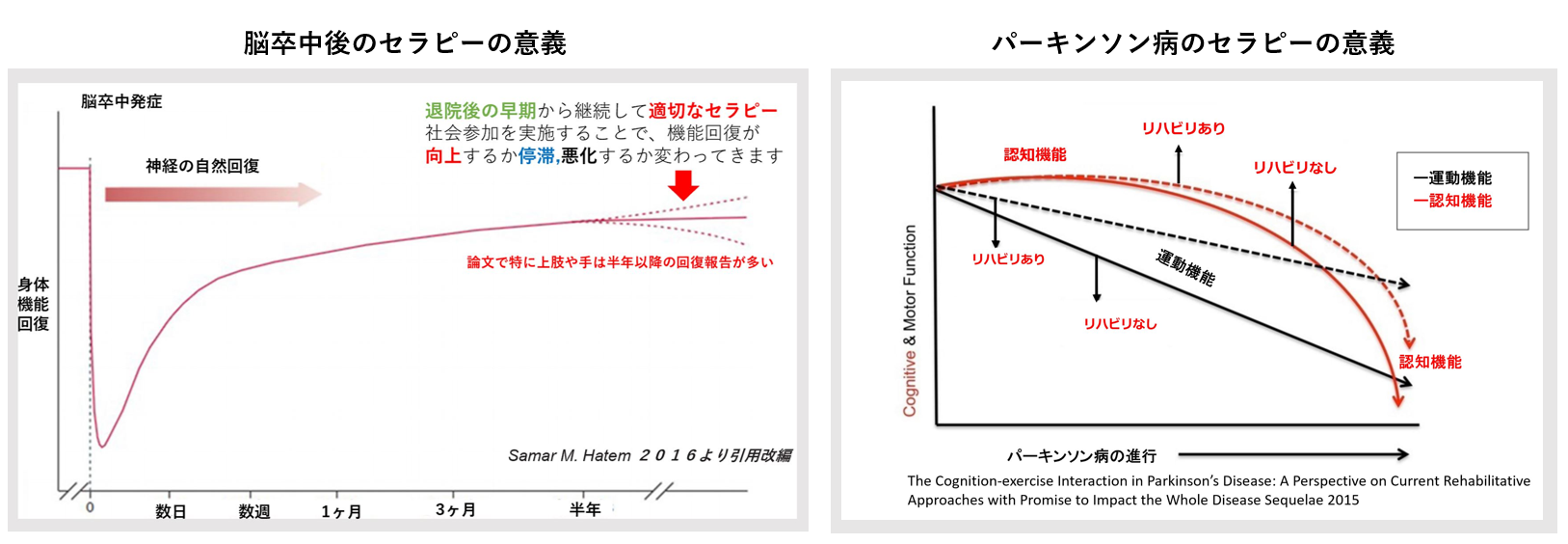
1. 脳卒中後リハビリの長期効果
| エビデンス | デザイン/段階 | 主要アウトカム & 解釈 |
|---|---|---|
| Hatem SM et al., 2016 | システマティックレビュー(上肢中心) | 発症後6 か月以降でも リハビリでFMA/ARATが有意改善。自然回復カーブの“頭打ち”を押し上げる技術が多岐に存在 |
2. パーキンソン病リハビリの運動・認知相互作用
| エビデンス | デザイン | 主要アウトカム (リハあり vs なし) |
|---|---|---|
| David FJ et al., 2015 | 24 か月RCT(n = 48) | 注意力・ワーキングメモリが有意改善。運動負荷が認知カーブを上方へ |
「まだ間に合うかもしれない」――その直感こそ、変化のサイン。
▼【無料相談はこちら】▼
営業日時9:00~18:00 *祝日営業
電話受付:03-6887-5263(9:00~17:00)東京
06-7220-4733(9:00~17:00)大阪
※ 1回ごとの支払制で “やめたい時にやめられます”。
“本物の技術” をあなたのそばで
「リハビリの成果は誰に行ってもらうかで大きく変わる」――これこそSTROKE LABの揺るぎない信念です。
当施設では理学療法士・作業療法士など、神経疾患のリハビリに精通したスタッフが在籍。オーダーメイドプランで集中的にサポートします。たとえば、脳卒中・パーキンソン病・脊髄損傷など、多様な症例に合わせて柔軟に対応。保険診療リハビリとの併用も可能で、1回ごとのお支払い制だからこそご要望に合わせたペースで利用できます。
- ■ 脳卒中・パーキンソン・脳性麻痺・脊髄損傷など神経疾患全般OK
- ■ 医療保険リハビリとの併用事例多数。初回だけ試す利用も歓迎
- ■ 効果の推移が分かる「変化動画」を通し、スタッフがどのように対応するかを可視化
変化動画のご紹介
実際どんなリハビリを行い、身体がどう変わるか――そのリアルを確かめるためにも、STROKE LABでは利用者様の変化を撮影した動画を豊富に公開しています。
YouTubeでも多数のトレーニング例や体験談を配信。セラピストがどう“伴走”するのか、動きがどのように変化していくのか、一目で伝わる動画が多数揃っています。
STROKE LABのオンラインリハビリとは?
ストロークラボでは、オンラインリハビリを開設しています。脳卒中やパーキンソン病などの神経疾患にお悩みの方に、現状能力の評価、自主トレやご家族でできるトレーニング方法をお伝えします。 活用には以下のアプリが必要です。スマートフォンやタブレットなどでご対応できます。
失語症や構音障害の方、歩行や上肢機能障害の方、遠方で来院できない方などにおすすめです。
指導の流れ
使用アプリ(Zoom,LINE,Facetime)

科学的な論文で、運動学習を効率的に進めるためには、週2回以上の頻度で3ヶ月継続して続けることが推奨されています。
週2回が大変な場合は週1回以上を継続し、効果が出てくるにつれ頻度を減らしていくことでオンラインリハビリの効果を最大限に高められます
▼【無料相談はこちら】▼
営業日時9:00~18:00 *祝日営業してます。
電話受付:03-6887-5263(9:00~17:00)東京
06-7220-4733(9:00~17:00)大阪
大阪店の概要
STROKE LABはこれまで、東京を拠点に全国からの患者様・利用者様をお迎えしてきました。しかし、「遠方で通いづらい」「関西にも拠点が欲しい」というお声をたくさんいただいたことから、満を持して大阪店を新たにオープンしました。
| 住所 | 〒530-0047 大阪府大阪市北区西天満6丁目3−16 梅田ステートビル 2階 |
|---|---|
| オープン日 | 2025年4月オープン |
| 最寄り駅 | 地下鉄谷町線「南森町駅」より徒歩8分(1番出口) ※JR天満宮駅よりエレベーター地上 JR東西線・学研都市線「大阪天満宮駅」より徒歩11分(7・8・9番出口 エレベーターあり) 地下鉄谷町線「東梅田駅」より徒歩10分(7番出口) |
| 営業時間 | 9:00~17:30(最終電話受付17:00) |
| 定休日 | 月曜・木曜(祝祭日は営業) |
・南森町駅構内図:https://subway.osakametro.co.jp/station_guide/T/t20/
・東梅田駅構内図:https://subway.osakametro.co.jp/station_guide/T/t20/
梅田周辺(大阪駅含め)からのアクセスに優れた立地なので、通院や通勤途中などにもご利用いただきやすい環境を整えています。
アクセスマップ
〒530-0047 大阪府大阪市北区西天満6丁目3−16 梅田ステートビル 2階 STROKE LAB

リハビリ料金(自費/税込)
| 60分 | 19,800円 |
|---|---|
| 延長30分 | +9,900円 |
| 訪問(往復30分以内~) | +5,500円 |
STROKE LABでは、1回ごとのご予約・お支払い制を採用しています。
たとえば、「まずは少し試してみたい」「医療保険リハビリと併用したい」という方でも、必要な分だけ柔軟に利用できる体制です。
料金プランの詳細やプログラム内容など、気になる点があればお気軽にご相談ください。
お問い合わせ・ご予約
電話受付:06-7220-4733(9:00~17:00)
※「大阪店の件で」とお伝えいただけるとスムーズです。
メール:umeda.osaka@stroke-lab.com
Web予約フォーム:最新情報は随時当サイトにてご案内いたします。
リハビリはSTROKE LABへ
当施設は脳神経疾患や整形外科疾患に対するスペシャリストが皆様のお悩みを解決します。詳しくはHPメニューをご参照ください。

STROKE LAB代表の金子唯史が執筆する 2024年秋ごろ医学書院より発売の「脳の機能解剖とリハビリテーション」から
以下の内容を元に具体的トレーニングを呈示します。


STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)













