【2026年最新】後縦靭帯骨化症(OPLL)の手術からリハビリ、予後はどうなるの?
「首が痛い」「手がしびれる」「歩きにくい」——その症状、放置していませんか?
後縦靭帯骨化症(OPLL)は正確な診断と適切なリハビリで、
生活の質を守り続けることができる疾患です。
こんな悩みを抱えていませんか?
「首こり」と思っていたら別の病気だった
「ひどい肩こり」「背中が重だるい」として放置していたが、実は靭帯の骨化が神経を圧迫していた——というケースが多い。単純な肩こりと区別がつきにくいのがOPLLの厄介なところ。
手先が不器用になってきた
箸がうまく使えない、ボタンが留めにくい、コインをつかみにくい——「年のせいかな」と思っていたその不器用さの裏に、脊髄への圧迫が隠れているかもしれない。
歩くのが怖くなってきた
階段が怖い、平地でもふらつく、足がもつれる——これは単なる運動不足ではなく、脊髄の圧迫によるバランス機能の低下かもしれない。転倒・骨折リスクが高まっているサイン。
これらはすべて、適切な専門リハビリで改善できる問題です。
OPLLのリハビリには、脊髄・神経の病態を理解した上で
「症状のコントロール」と「体の再学習」の両方にアプローチできる専門性が求められます。
後縦靭帯骨化症(OPLL)とは ― 知っておくべき基礎知識
後縦靭帯(こうじゅうじんたい)とは、背骨(脊椎)の椎体後側を縦方向に走る靭帯で、脊椎を安定させる重要な役割を担っています。何らかの原因でこの靭帯が骨のように硬化(骨化)すると、脊椎の中を通る脊髄や神経根を圧迫し、さまざまな症状を引き起こします。これが後縦靭帯骨化症(Ossification of the Posterior Longitudinal Ligament:OPLL)です。
わかりやすく言えば、「本来やわらかい靭帯が骨になって、神経の高速道路を外から塞いでしまう」状態です。骨化そのものは自然に消えるものではありませんが、適切なリハビリ・治療で症状を十分にコントロールできます。

後縦靭帯の位置と骨化による脊髄への圧迫のイメージ
何が起きているのか ― 「骨化による2つの問題」
🔌 問題1:脊髄への圧迫
脊髄は脳からの指令と感覚情報をやりとりする通路です。骨化した靭帯がこの通路を侵食すると、四肢の動きや感覚に異常が生じます。特に頸椎(首)のOPLLは影響が大きく、症状が全身に及ぶことがあります。
🔧 問題2:神経根への影響
脊髄から枝分かれして各部位へ向かう神経根の出口(椎間孔)が骨化によって狭くなると、「左手だけしびれる」「右足だけ力が入りにくい」という片側性の症状が現れます。
🔬 日本人に多い理由と発症の背景
OPLLは日本・韓国・中国などのアジア圏に特に多く、日本の成人では約1〜2%に存在するとされています(欧米の数倍の頻度)。遺伝的要因・加齢・生活習慣が複合的に関与し、糖尿病やメタボリックシンドロームとの関連も指摘されています。男性にやや多く(約2:1)、好発年齢は40〜60代です。骨化があっても無症状のケースも多く、「いつの間にか進行していた」という疾患です。
専門家向け:骨化のタイプ分類と臨床的意義
連続型:複数椎間にわたって骨化が連続する。脊髄圧迫の範囲が広く、症状が重篤になりやすい。手術では後方除圧が選択されることが多い。
分節型:骨化が複数の離れた椎間に生じる。連続型に比べ脊髄圧迫の程度が軽度な場合もあるが、複数箇所での圧迫が重複することがある。
混合型:連続型と分節型が混在。
局所型:1椎間のみに限局。症状が限定的であることが多い。
MRIでのT2高信号変化(脊髄内信号変化)は不可逆的な脊髄障害を示唆し、手術適応の判断において重要な所見となる。CTでは骨化の形状・厚さ・spinal canal occupancy ratio(SCO比)を評価し、40%を超える場合は手術リスクも考慮する。
症状と合併症
OPLLの症状は「脊髄圧迫」「神経根圧迫」「合併症」の3層で理解すると整理しやすくなります。放置すると段階的に進行するため、早めの受診と対処が重要です。
段階的に進行する3つの主症状
首・背中の痛みとこり
初期は「ひどい肩こり」「背中の重だるさ」として現れ、単純な疲れと区別しにくいのが特徴です。骨化が進み神経を圧迫し始めると、首を動かすと手足に電気が走るような電撃痛が出ることも。夜間に痛みが強まり、睡眠が妨げられる方も多くいます。
手足のしびれ・脱力(巧緻運動障害)
OPLLで最も特徴的なのが「細かい動作の障害」です。箸がうまく使えない、ボタンが留めにくい、コインをつかみにくい——これは「脊髄症」という重要なサインです。しびれは夜間に悪化し、手を振ると一時的に楽になるという方も多くいます。
歩行障害・バランス感覚の低下
脊髄の圧迫が進むと、足腰の感覚やバランス機能が低下します。「階段が怖い」「平地でもふらつく」「足がもつれる」という症状は転倒・骨折リスクが高まっているサインです。脚の「痙性(けいせい)」という筋肉の突っ張り感が歩行をさらに不安定にします。この段階では早急に専門医を受診してください。
⚠ 今すぐ受診が必要な緊急サイン
以下の症状は脊髄への圧迫が重篤になっているサインです。放置すると不可逆的な神経障害に進む可能性があります。数日以内に整形外科・脊椎専門外科を受診してください。
- 排尿・排便のコントロールが突然困難になった(膀胱直腸障害)
- 両手・両足の症状が急激に悪化した
- 転倒後から急に歩けなくなった
- 股から下の感覚が急に鈍くなった
症状の裏にある「見えない負担」
動けないから、もっと動けなくなる
体が思うように動かないと活動量が減り、筋肉が細る(廃用性筋萎縮)——これが症状をさらに悪化させる悪循環です。「痛いから安静に」という判断が、長期的には逆効果になることがあります。
慢性的な痛みは心にも影響する
痛みが続くと眠れず、集中力も落ち、うつ状態のリスクも高まります。不安が痛みの感受性を高め(中枢性感作)、さらに苦しさが増す悪循環を断ち切ることも、リハビリの大切な役割です。
診断の流れと検査方法
OPLLは「まだ大丈夫」と放置されやすい疾患です。でも、早期に診断がつくほど、保存療法で対応できる可能性が高まります。以下のチェックリストに1つでも当てはまれば、整形外科・脊椎専門外科への受診をおすすめします。
🏥 受診タイミングの目安(いずれか1つでも当てはまれば受診を)
✓ 2週間以上続く首・背中の痛みやこり
✓ 手や足のしびれ(特に左右差がある、広い範囲に及ぶ)
✓ 箸・ボタン・コインなど細かい作業がしにくくなった
✓ 歩行時に足がもつれる・転びやすくなった
✓ 首を動かすと手足に電気が走るような感覚がある
主な検査方法と何がわかるか
| 検査の種類 | 何がわかるか・特徴 |
|---|---|
| レントゲン(X線) | 靭帯骨化の有無、椎体の変形・配列を確認。最初のスクリーニングとして有用。骨化の輪郭は確認できるが軟部組織は見えにくい |
| MRI(磁気共鳴画像) | 脊髄・神経根の圧迫状態、脊髄内信号変化を評価。OPLLかどうかを判断する最重要検査。脊髄への影響度を視覚的に把握できる |
| CT(コンピュータ断層撮影) | 骨化の範囲・厚さ・形状を立体的に評価。手術前の精密評価に不可欠。骨化のタイプ(連続型・分節型など)を特定できる |
| 神経学的検査 | 筋力・感覚・反射の異常パターンを評価。どの脊髄レベルが障害されているかを推定。治療後の回復評価にも使用 |
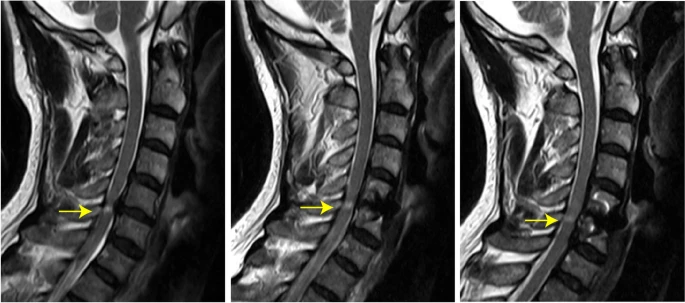
Direct anterior decompression in patients with ossification of the posterior longitudinal ligament significantly relieves short-segment spinal cord high signal(BMC Musculoskeletal Disorders 2024)より引用
「骨化がある」≠「すぐに手術が必要」ではありません
OPLLと診断されても、症状が軽度なら保存療法で十分コントロールできるケースが多いです。大切なのは「骨化の有無」よりも「脊髄や神経への影響がどの程度か」。画像だけを見て過度に不安にならず、症状・検査・生活機能を総合的に判断してくれる専門医と相談することが重要です。
治療法の選択肢
まず試みる「保存療法」
脊髄症状(歩行障害・排尿障害など)がなく、症状が軽度〜中等度であれば、まずは保存療法が選択されます。適切に取り組めば、多くの方が手術なしで日常生活を維持できます。
痛みと炎症を「鎮める」
非ステロイド性抗炎症薬(NSAIDs)が第一選択薬です。ピリピリしたしびれ・焼けるような痛みには、プレガバリンやガバペンチンなどの神経痛薬が有効です。ステロイドの短期使用が神経の浮腫を改善することがありますが、長期使用は骨粗鬆症リスクを高めるため、必ず医師の管理下で使用してください。
頸椎・腰椎を「安定させる」
頸椎カラーや腰椎コルセットは急性期の痛み軽減に有効です。ただし長時間・長期にわたる装着は周囲の筋力を落とすリスクがあります。「楽だから常に付けている」という使い方は逆効果になることも。装着の時間・期間はリハビリスタッフと計画的に管理しましょう。
保存療法の「中核」——体の適応力を高める
ストレッチ・筋力強化・姿勢矯正・動作訓練を組み合わせ、脊椎への負担を軽減しながら日常生活の質を守ります。痛みが落ち着いてから始めるものではなく、痛みがある時期から並行して進めることで成果が出やすくなります。具体的なアプローチは次のセクションで解説します。
「手術療法」が選択されるとき
神経障害が重度で日常生活への支障が大きい場合、または保存療法を3〜6か月以上続けても改善が見られない場合に、手術が検討されます。
首の前方からアプローチ
骨化した靭帯を含む椎体の一部を直接取り除き、脊髄への圧迫を解除します。骨化が1〜2椎間程度に限局している場合に多く選択されます。
背中側からアプローチ
背中側から椎弓を削り、脊髄の通り道を広げて間接的に圧迫を解除します。骨化が3椎間以上の広い範囲に及ぶ場合に多く選択されます。
📋 手術を判断する主な基準
1 脊髄症状の有無:歩行障害・手指の巧緻運動障害・膀胱直腸障害がある場合は、手術の適応を積極的に検討します。
2 保存療法の効果:投薬+リハビリを3〜6か月以上続けても改善が乏しい、または悪化している場合。
3 画像所見の重症度:MRI・CTで脊髄変形・信号変化が認められる場合。
4 本人の状態と希望:年齢・基礎疾患・仕事・生活スタイルを踏まえ、本人・家族・医療チームが十分に話し合って決めることが最も大切です。
最小侵襲手術(MIS)と再生医療の展望
近年は最小侵襲手術(MIS)の導入が進み、小さな切開で神経を除圧する技術が向上しています。術後の回復期間が短縮され、患者さんへの身体的負担が大きく軽減されています。また研究段階ですが、幹細胞治療・再生医療による骨化進行の抑制や神経修復の可能性も注目されており、将来の選択肢として期待されています。
ここまでお読みいただいた方へ
ここからが「回復の本番」です。
リハビリの「設計」が成果を決めます。
脳科学・運動学のエビデンスをもとに、在宅でも取り入れられる具体的なアプローチを解説します。
リハビリテーションの実践アプローチ
OPLLのリハビリは「痛みを減らして終わり」ではありません。神経圧迫に対する体全体の適応力を高め、生活の質を長期的に守り続けるプロセスです。5つの主要アプローチを解説します。
1 ストレッチ
「体の地図」を脳に描き直す
ストレッチ中に身体を意識的に感じ取ることで、脳内の「身体地図(ボディイメージ)」が更新され、動作のコントロール精度が上がります。特に頸椎OPLLでは首まわりの感覚マップの再構築が症状改善に直結します。
- 痛みが出ない範囲でゆっくりと(呼吸を止めずに)
- 1回10〜30秒 × 各部位3セットが基本
- 首のストレッチは無理な回旋・屈伸を避け、顎を引いた状態で行う

2 筋力強化
「筋肉のコルセット」で脊椎を内側から守る
深層の多裂筋・腹横筋・骨盤底筋群は脊椎の安定性に直結します。表面の大きな筋肉だけでなく、インナーマッスルを正しく鍛えることが重要です。外側のコルセットへの依存を減らし、自前の「筋肉コルセット」を育てていくイメージです。
- セラバンドや軽めのダンベルを使い、少しずつ負荷を増やす(漸進性過負荷)
- 痛みが増す動作は無理に続けない
- 週2〜3回の継続が神経・筋機能の維持に有効
3 バランス訓練
「転ばない体」を脳が学習する
バランストレーニングでは小脳・前庭系・視覚系が統合的に活性化されます。OPLLで低下した感覚入力を補うため、視覚・前庭系を活用した「代償戦略」の学習が重要です。繰り返すことで脳が新しいバランスパターンを習得します。
- 片足立ち・段差を使ったステップ練習(手すりで安全を確保してから)
- フォームマットの上での立位バランス練習
- 転倒防止のため、必ず手すりやサポーターと共に行う

リハビリを始める「準備」をつくる
超音波治療・低周波電気刺激(TENS)・ホットパックなどが、血流改善・痛みの軽減・筋肉のリラックスを促します。ゲートコントロール理論(電気刺激が痛みの信号をブロックする仕組み)に基づき、運動療法の前に行うことで効果が高まります。
「暮らしの一コマ」から機能を取り戻す
箸・着替え・パソコン操作など「生活の中の動作」を丁寧に再習得します。細かな手指の動きは大脳皮質の運動野・感覚野を強く刺激し、神経の可塑性(脳の学び直し能力)を高めます。「できた!」という小さな成功体験が脳の報酬系を刺激し、モチベーションを自然に維持させます。
在宅でできるセルフケア
「1日10分」が体を変える
- 姿勢管理:腰・背中・首を一直線に。1時間に1回は立ち上がって伸びをする
- 首まわりのストレッチ:顎を引いて首の後ろを伸ばす(無理な回旋は禁物)
- 肩甲骨はがし:肩をゆっくり大きく前後に回す
- 太極拳・ヨガ:ゆっくりした動きでバランスとしなやかさを養う
「起きてから直す」より「起きる前に防ぐ」
- 家の中の動線整理:よく使うものを腰高に集約し、床の段差をなくす
- 滑り止め:お風呂・廊下・玄関に滑り止めマットを設置
- 手すりの設置:玄関・浴室・廊下への手すりは最重要対策
- スマホの持ち方:長時間の下向き姿勢は頸椎OPLLの大敵。目線を上げる
OPLLのリハビリは「数週間で完治する」ものではありません。でも、脳の可塑性(学習・変化する力)を信じ、小さな改善を積み重ねるプロセスに価値があります。「昨日よりちょっと良くなった」——その実感こそが、脳をさらに活性化させる最高の燃料です。
自費リハビリで失敗しない選び方
「相性が良い先生に巡り合えるか」という運任せではありません
施設の設計が整っているかどうかで、成果の8割は決まります。失敗の多くは「技術不足」ではなく「設計不在」です。選ぶ前に、判断基準を身につけてください。
自費リハビリは「誰に向くか」
具体的な課題と意欲がある方
- 課題が具体的(屋外歩行・すくみ足・上肢の使い方・転倒不安など)
- 家族も含めて「何をすれば良いか整理したい」
- 自宅練習を習慣化したい
- 病院リハと役割を分けながら個別最適を求めている
こちらは要注意
- 痛みや内科的リスクで医療管理が優先の状態
- 「とにかく長く通えば良くなる」という期待だけで来院(卒業設計がないと迷走しやすい)
- 骨化が急速に進行中で外科的判断が急がれる状態
「良い施設」か「そうでない施設」か——見抜く6点チェック
見学・初回相談のときに、以下の6点を直接確認してください。自分の言葉でスラスラ答えられる施設は、成果が安定しやすいです。
| チェックポイント | 良い状態 | 注意サイン |
|---|---|---|
| 評価 | 初回で測る項目と理由が明確 | 「まずやってみましょう」が中心 |
| 介入 | 優先順位(1→2→3)が説明できる | 毎回内容が変わる・目的が曖昧 |
| 自宅化 | 生活に落ちる”型”まで作る | 宿題が量だけ・続かない |
| 卒業設計 | 期間・頻度の目安が示される | 終了の話が一切出ない |
| 連携 | 医療の範囲を尊重し連携する | 「医療はいらない」のような言い方をする |
| 料金 | 何にコストが乗っているか説明できる | 「技術料です」だけで根拠がない |
💡 まずこの3つを聞いてみてください
候補施設に直接聞いてみましょう。1「初回で何を評価しますか? その理由は?」 2「私の課題は何が原因だと仮説を立てますか?」 3「いつ何ができたら頻度を落とせますか?(卒業基準)」——これらに自分の言葉でスラスラ答えられるかどうかが、選択の精度を大きく上げます。
ここまでお読みいただいた方へ
ここから先は
「では、どこでリハビリを受けるべきか」というお話です。
大切なのは、この知識を「実際の回復」につなげてくれる環境を選ぶことです。
STROKE LABでのリハビリ ― 脳神経専門施設の強みとは
OPLLは脊髄・末梢神経の疾患ですが、神経の損傷は脳の運動プログラムにも影響を与えます。つまりOPLLの完全な回復には「脊髄・神経への圧迫管理」と「脳の運動プログラム再構築」の両面からのアプローチが必要です。
STROKE LABは脳卒中をはじめとする脳神経疾患リハビリの専門施設として、「脳の可塑性」を活用したリハビリを日常的に実践しています。この知見をOPLLリハビリに応用することで、一般的な施設では実現しにくい回復の深度を目指します。
| 一般的なOPLLリハビリ | STROKE LABのOPLLリハビリ |
|---|---|
| 筋力レベルに応じた段階的筋トレ | 神経圧迫フェーズに合わせた負荷設計 + 脳の運動プログラム再構築 |
| ストレッチ・関節運動が中心 | 感覚入力を活用した運動学習(触覚・固有感覚・視覚の統合) |
| マニュアル通りの歩行訓練 | 動作解析で歩行パターンを可視化し個別プログラム設計 |
| 症状が落ち着いてからリハビリ開始 | 急性期から「守りのリハビリ」+段階的な「攻めのリハビリ」へ |
| 動作練習が中心のADL訓練 | 手指の感覚回復プログラム+補助具の段階的離脱計画 |
| 画一的なプログラム | 骨化の部位・程度・生活スタイルに合わせた個別プログラム |
「再現性」を大切にする ― 通って終わりにしない
- 評価→介入→自宅化→再評価のループを必ず回す:「何が変わったか」を毎回確認し、プログラムを最適化します
- “できた/できない”ではなく、なぜかを言語化する:何が変わればできるかを分解して説明。患者さんの納得感がリハビリの質を上げます
- 生活側に残る練習に落とし込む:通って終わりではなく、生活の中に練習が溶け込むところまでサポート
- 主治医・病院リハと役割分担を整理して連携する:医療の範囲を尊重し、シームレスなリハビリ継続を実現
※以下の症例は脊髄梗塞の方ですが、痙性麻痺・体幹/下肢のコントロール低下・感覚障害・歩行障害など、OPLLと多くの共通点があります。
▶ STROKE LABのリハビリ実例

STROKE LAB代表の金子唯史が執筆する医学書院刊「脳の機能解剖とリハビリテーション」の知見をもとに、具体的なトレーニングを設計しています。


リハビリを受けた方の声
首が痛くて夜も眠れない日々が続いていました。「OPLL」と診断されたとき、怖くて震えました。でも、「相手の正体がわかった」と思ったら不思議と気持ちが楽になって。リハビリを続けて今では階段も怖くなくなりました。「前より良くなっている」という実感が、次の一歩を踏み出す力になっています。
父が手術を受けた後、リハビリに付き添うようになって初めてわかったことがたくさんありました。どんな動作が危険で、どんなサポートが必要か。「知っている」と「知らない」の差がこんなに大きいとは思わなかった。家族として正しく知ることが、本人の安心感にも直接つながっています。
「手術後に何をすればいいか」が全くわからない状態で退院しました。STROKE LABに来てからは「今週はここまでできるようになりましょう」と具体的なゴールを示してもらえて、回復の実感が持てるようになりました。「なぜこの練習をするか」を毎回説明してもらえるので、自宅でも迷わず続けられています。
よくある質問(FAQ)
後縦靭帯骨化症(OPLL)は、必ず手術が必要ですか?
生活期(慢性期)でも自費リハビリに意味はありますか?
病院リハと自費リハは、両方通えますか?
手術後のリハビリは、いつから・どこで始めますか?
施設の「上手さ」は、どうやって見抜けますか?
東京(御茶ノ水・世田谷)と大阪、どちらに相談すればいいですか?
参考文献・参考リンク
日本整形外科学会診療ガイドライン委員会:頸椎後縦靭帯骨化症診療ガイドライン 2020年版
Epstein NE. Ossification of the posterior longitudinal ligament: diagnosis and surgical management. Neurosurg Focus. 2002;13(2):ECP1. PubMed
Matsunaga S, et al. Ossification of the posterior longitudinal ligament of the cervical spine: natural history. Spine. 2002;27(5):442–447.
BMC Musculoskeletal Disorders (2024): Direct anterior decompression in patients with OPLL
日本理学療法士協会: japanpt.or.jp 日本作業療法士協会: jaot.or.jp 日本リハビリテーション医学会: jarm.or.jp
OPLLのリハビリ、
専門家と一緒に「設計」しませんか?
後縦靭帯骨化症の回復は、骨化の状態・神経圧迫の程度・生活スタイルに合わせた個別最適化されたプログラムで大きく変わります。
病院リハとの役割分担を整理し、「何を・どの順番で・いつまでに」を明確にした練習プランを一緒に設計します。
東京(御茶ノ水・世田谷)・大阪にて対応中です。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)