【2024年版】睡眠時無呼吸症候群(SAS)の原因・診断・治療・リハビリテーションまで解説
睡眠時無呼吸症候群の概要
睡眠時無呼吸症候群(Sleep Apnea Syndrome, SAS)は、睡眠中に呼吸が繰り返し停止または減少する状態を指します。これにより、血中の酸素レベルが低下し、睡眠の質が著しく低下します。SASには主に以下の2種類があります:
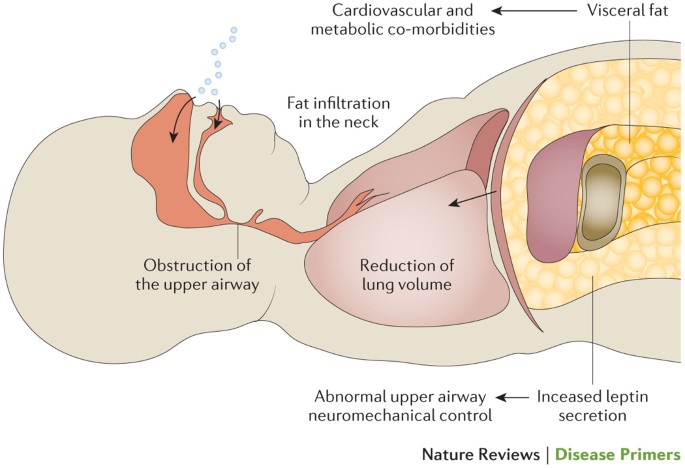
- 閉塞性睡眠時無呼吸(Obstructive Sleep Apnea, OSA): これは最も一般的なタイプで、気道が部分的または完全に閉塞するために呼吸が停止します。通常、これにはいびきや喘ぎが伴います (ScienceDaily) 。
- 中枢性睡眠時無呼吸(Central Sleep Apnea, CSA): これは、脳が呼吸を制御する信号を適切に送信しないために呼吸が停止するタイプです。このタイプはOSAよりも少ないが、心血管疾患などの他の健康問題と関連していることが多いです (SpringerLink) 。
画像引用元:Nature
SASの特徴的な症状
1.反復性の無呼吸・低呼吸:無呼吸は10秒以上呼吸が停止する状態で、低呼吸は呼吸が部分的に減少し、血中酸素飽和度が低下する状態です。SASの診断には、これらのエピソードが1時間あたり5回以上発生する必要があります。
2.酸素レベルの低下:無呼吸または低呼吸のエピソードは、血中酸素レベルの低下を引き起こします。これは、睡眠の質を悪化させ、様々な健康問題を引き起こす可能性があります。
3.いびき:SASの患者はしばしば大きないびきをかきます。これは、空気の流れが狭くなった気道を通過する際に発生します。
4.昼間の過度な眠気:夜間の睡眠が断続的に中断されるため、昼間に過度な眠気や疲労感を感じることがあります。これは仕事や日常生活に大きな影響を及ぼします。
5.朝の頭痛:睡眠中の酸素不足や頻繁な覚醒により、朝起きたときに頭痛を感じることがよくあります。
6.認知機能の低下:SASは記憶力や集中力の低下と関連しており、特にレム睡眠中の無呼吸イベントが多い場合、言語記憶の低下が顕著です。これはアルツハイマー病のリスクを高める可能性もあります。
7.不眠症との併存:SASは不眠症と共存することが多く、これを「コーミサ」(COMISA)と呼びます。不眠症状があると、SASの症状が悪化し、逆にSASが不眠症状を引き起こすことがあります。この相互関係が治療を困難にしています。
原因
睡眠時無呼吸症候群(Sleep Apnea Syndrome, SAS)の原因について、最新の研究から以下の点が明らかになっています。
主な原因
1.気道の閉塞:
-
- 解剖学的要因:閉塞性睡眠時無呼吸(OSA)は、上気道の構造的な狭窄や閉塞が主な原因です。肥満は気道を狭くする主要な要因であり、首周りの脂肪が気道を圧迫するため、無呼吸エピソードが発生しやすくなります。
- 筋肉の緩み:睡眠中に喉の筋肉が過度に緩むことで気道が閉じることがあります。特に舌や喉の筋肉の弛緩が原因となることが多いです。
2.中枢性要因:
-
- 中枢性睡眠時無呼吸(CSA):脳が呼吸を適切に制御できないために発生します。脳の呼吸中枢が呼吸筋に適切な信号を送らないことが原因で、特に心血管疾患や中枢神経系の障害がある人に多く見られます。
3.遺伝的要因:
-
- 遺伝子変異:最近の研究では、TRPM7というカチオンチャネルが無呼吸症候群の発症に関与していることが示されています。特に肥満者では、脂肪細胞から分泌されるレプチンがTRPM7の濃度を増加させ、これが気道の閉塞を助長する可能性があります。
4.ホルモンの影響:
-
- レプチン:肥満に関連するホルモンであるレプチンは、TRPM7の生産を促進し、気道の閉塞を悪化させることが分かっています。これは、肥満者における睡眠時無呼吸のリスクを高める一因となっています。
追加のリスクファクター
- 年齢と性別:年齢が上がるにつれて筋肉の緩みが増し、無呼吸エピソードが増加します。また、男性は女性よりも無呼吸症候群のリスクが高いですが、女性も閉経後はリスクが増加します。
- 生活習慣:アルコールや鎮静剤の使用は、喉の筋肉を緩めるため、無呼吸エピソードの頻度を増やします。喫煙もまた、気道を刺激して炎症を引き起こし、リスクを高めます。
予後
睡眠時無呼吸症候群(SAS)の予後に関する最新の研究によると、SASの予後は治療の有無、併存疾患の存在、および患者の生活習慣によって大きく異なります。
主な予後のポイント
1.治療の影響:
-
- 持続的陽圧呼吸療法(PAP):PAP治療を受けたSAS患者は、未治療の患者に比べて死亡率が37%低下することが示されています。また、PAP治療は入院率を大幅に減少させることも報告されています (Sleep Review) 。
- 適応型サーボ換気(ASV):ASV療法は、特に治療抵抗性または持続性の中枢性睡眠時無呼吸(TE-CSA)の患者や長期オピオイド療法を受けている患者に対して、症状の軽減と生活の質の向上に効果的であることが示されています。
2.併存疾患の影響:
-
- 心血管疾患:SASは心血管疾患(例えば、急性冠症候群)と関連しており、これらの患者では脳心血管イベント(MACCE)のリスクが高まります。特に、血中ホモシステイン(Hcy)レベルが高い患者では、このリスクがさらに増加することが報告されています。
- 慢性心不全(CHF):慢性心不全を有する患者では、Cheyne-Stokes呼吸(CSR)と関連する中枢性睡眠時無呼吸(CSAS)が観察され、これが予後を悪化させる要因となります。
3.長期的な影響:
-
- 認知機能の低下:SASは長期的に認知機能の低下や記憶力の低下と関連しており、特にレム睡眠中の無呼吸エピソードが多い場合、このリスクが顕著です。これにより、アルツハイマー病のリスクも増加する可能性があります。
4.生活習慣の影響
- 肥満:肥満はSASの主要なリスク要因であり、体重減少や健康的な生活習慣の維持が予後を改善する重要な要素です。レプチンというホルモンがTRPM7チャンネルを介してSASの症状を悪化させることが知られており、肥満管理が重要とされています。
診断
睡眠時無呼吸症候群(SAS)の診断と検査は、最近の研究とガイドラインに基づいていくつかの方法と技術が用いられています。
主な診断方法
1.ポリソムノグラフィー(PSG):
-
- 概要:PSGは、SASの標準的な診断方法であり、睡眠中の脳波、眼球運動、筋活動、心拍数、呼吸パターン、血中酸素濃度などを包括的に記録します。
- 適応:特に重度の心肺疾患や神経筋疾患、慢性的なオピオイド使用、脳卒中の既往がある患者には、PSGが推奨されています。
2.家庭用睡眠検査(HSAT):
-
- 概要:HSATは、患者が自宅で行う簡易型の睡眠検査で、主に呼吸パターンと血中酸素濃度を測定します。
- 適応:健康状態が比較的良好で、合併症が少ない成人患者に適しています。ただし、心肺疾患など複雑な病態を持つ患者には推奨されません。
3.人工知能(AI)を用いた診断:
-
- 概要:最新の技術では、AIを用いた頭部および頸部のX線画像解析による診断法が開発されています。これにより、従来の方法では見逃されがちな微細な解剖学的異常を検出することが可能です (Sleep Foundation) 。
- 効果:AIモデルは、高精度で睡眠時無呼吸のリスクを予測できるため、早期診断と介入が期待されます。
診断手順
1.初期評価:
-
- 問診と身体検査:患者の症状、生活習慣、既往歴を詳細に聴取し、SASのリスクを評価します。
- スクリーニングツール:エプワース眠気尺度(ESS)やベルリン質問票などを用いて、患者の昼間の眠気やいびきのパターンを評価します。
2.検査の選択:
-
- リスク評価:過度の昼間の眠気、習慣的ないびき、目撃された無呼吸または喘鳴、既診断の高血圧がある場合、PSGまたはHSATが推奨されます。
3.フォローアップ:
-
- 継続的な評価:治療効果をモニタリングし、必要に応じて治療計画を調整します。特にPAP療法を受けている患者は、定期的なフォローアップが重要です (Sleep Review) 。
新たな技術とトレンド
1.デジタルヘルス技術:
-
- ウェアラブルデバイス:次世代のApple Watchなどのデバイスが、睡眠時無呼吸のエピソードをリアルタイムで検出する機能を搭載する予定です。
2.カプセル型センサー:
-
- 概要:嚥下可能なカプセル型センサーが開発されており、体内から呼吸と心拍をモニターする技術が進んでいます。
これらの診断方法と技術の進歩により、SASの早期発見と効果的な治療が可能となり、患者の予後改善に貢献しています。
治療
睡眠時無呼吸症候群(Sleep Apnea Syndrome, SAS)の治療には多岐にわたる方法があり、患者の状態や重症度、併存疾患に応じて最適な治療法が選択されます。最新の研究に基づく治療法を以下に詳しく説明します。
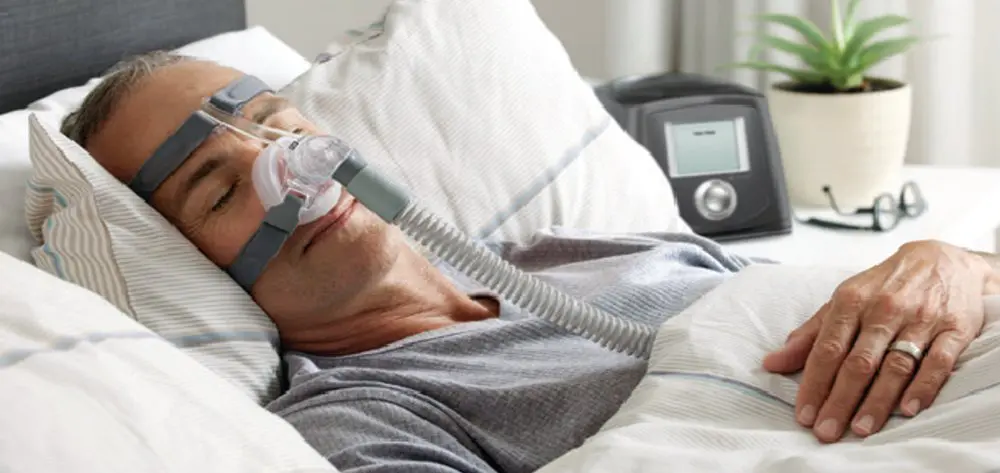
1. 持続的陽圧呼吸療法(CPAP)
概要:CPAPは、患者が睡眠中に一定の気道圧を維持するために使用されるデバイスです。マスクを通じて気道に空気を送り込み、気道の閉塞を防ぎます。
画像引用元:American Nurse
効果:
- CPAPは、SASの症状の改善において最も効果的な治療法とされています。これにより、昼間の眠気や認知機能の低下が軽減され、心血管リスクが減少します。
- 研究によれば、CPAP治療を受けた患者は、未治療の患者に比べて死亡率が37%低下することが示されています 。
2. 適応型サーボ換気(ASV)
概要:ASVは、中枢性睡眠時無呼吸(CSA)や治療抵抗性のOSAに対して使用される治療法です。呼吸パターンをリアルタイムでモニタリングし、適切な圧力を自動的に調整します。
効果:CSAや複雑性睡眠時無呼吸(Complex Sleep Apnea)の患者に対して、ASVは症状の軽減と生活の質の向上に効果的です 。
3. 口腔内装置(MAD)
概要:マンドブラー前方位置保持装置(MAD)は、下顎を前方に保持することで気道を広げる装置です。
効果:軽度から中等度のOSAに対して有効であり、CPAPが苦手な患者に適しています。研究によれば、MADはいびきや無呼吸エピソードを減少させ、患者の睡眠の質を向上させます (SpringerLink) 。
4. 外科的治療
概要:外科的治療には、気道を広げるための手術が含まれます。例えば、口蓋垂咽頭形成術(UPPP)、舌根減量術、気管切開術などがあります。
効果:外科的治療は、他の治療法が効果を示さない重度のOSA患者に対して考慮されます。これにより、気道の構造的な問題が改善され、無呼吸エピソードが減少します。
5. 生活習慣の改善
概要:体重減少、アルコールや喫煙の制限、側臥位での睡眠など、生活習慣の改善が推奨されます。
効果:体重減少は特に効果的であり、気道の圧迫を減少させることで無呼吸エピソードを軽減します。
6. 新たな治療法と技術
AIとデジタルヘルス技術:
- AIを用いた診断ツールや、ウェアラブルデバイス、嚥下可能なセンサーなどが開発されており、診断と治療の精度と利便性が向上しています。
経口薬:
- 一部の研究では、経口薬がSASの治療に有効である可能性が示唆されています。これらの薬剤は、特にCPAPやASVが苦手な患者に対する代替治療として期待されています (Neurology live) 。
リハビリテーション
最新の研究に基づく睡眠時無呼吸症候群(SAS)のリハビリテーションおよび呼吸リハには以下の方法があります:
1.口腔筋機能療法(OMT)
概要: OMTは、口腔および咽頭の筋肉を強化するための等尺性および等張性の運動を含む治療法です。これにより、筋肉のトーン、持久力、協調運動が向上します。
効果: 研究により、OMTはいびきの減少、アプネア・低呼吸指数(AHI)の低下、昼間の眠気の軽減、酸素飽和度の改善、睡眠の質の向上に効果的であることが示されています。また、子供のアデノイド切除後の残存OSAの予防や、CPAP治療を受けている患者の治療順守率の向上にも寄与します。
2. 包括的なフィジカルトレーニングプログラム
概要: 中等度から重度のOSA患者に対する運動療法、食事管理、および咽頭運動を含む包括的なプログラムです。
効果: このプログラムは、Apnea-Hypopnea Index(AHI)の低下、全体的な健康状態の改善、心肺機能の向上に有効です。
3. 呼吸筋トレーニング(IMT)
概要: 呼吸筋トレーニングは、上気道および呼吸筋の機能を向上させるための運動です。
効果: IMTは、呼吸筋の強化、運動耐性の向上、OSAの重症度の軽減に効果的です (MDPI) 。
4. 心臓リハビリテーション
概要: OSA患者に対する心臓リハビリテーションは、心血管機能の改善を目指した運動療法および生活習慣の指導を含みます。
効果: 心臓リハビリテーションは、重度のOSA患者においてApnea-Hypopnea Index(AHI)の有意な低下と、ピーク酸素摂取量およびバロレフレックス感受性の改善に寄与します (MDPI) 。
これらのリハビリテーション方法は、患者の個別のニーズに応じて適用され、SASの症状を緩和し、生活の質を向上させるために重要な役割を果たします。
睡眠時無呼吸症候群(SAS)のまとめ
睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が断続的に停止する障害で、主に閉塞性(OSA)と中枢性(CSA)に分類されます。治療には持続的陽圧呼吸療法(CPAP)、適応型サーボ換気(ASV)、口腔内装置(MAD)などがあります。リハビリテーションとしては、オロファイシャルマイオファンクショナルセラピー(OMT)や呼吸筋トレーニング(IMT)が有効であり、筋肉の強化や呼吸機能の改善に寄与します。これらの治療とリハビリテーションにより、症状の改善と生活の質の向上が期待できます。
退院後のリハビリは STROKE LABへ
当施設は脳神経疾患や整形外科疾患に対するスペシャリストが皆様のお悩みを解決します。詳しくはHPメニューをご参照ください。


STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)