【2026年版】脳卒中片麻痺の立ち上がり動作分析|4相別の評価とリハビリ戦略を徹底解説
脳卒中患者の立ち上がり(座位→立位:Sit-to-Stand / STS)は、日常生活上最も頻繁に繰り返される動作でありながら、転倒リスクが非常に高い動作です。本記事では、STSを4つの相(フェーズ)に分けて、①健常者との動作の違い、②片麻痺患者に特有の代償戦略とその生じる理由(バイオメカニクス・運動学)、③動作分析の問題点抽出フレームワーク、④評価チェックリスト、⑤リハビリテーション戦略(難易度段階付き)、⑥患者・家族向けの在宅実践、⑦関連論文の解説まで、臨床現場で即使える形で徹底解説します。
▲ 動作分析の問題点抽出・解説動画(STROKE LAB公式)
- 定義:座位から立位への移行動作(Sit-to-Stand:STS)は歩行の前提条件であり、自立した日常生活を支える最重要動作のひとつ
- 転倒リスク:脳卒中後の転倒の約39%が体位変換(移乗・立ち上がり)中に発生する(Teasell et al. 2002)
- 4相の構成:①前方重心移動 ②最大背屈(離臀直前) ③離臀〜立位保持(拡張期) ④安定立位完成
- 問題抽出の3視点:①神経学的側面(運動制御・経路) ②生体力学的側面(筋・関節・軟組織) ③行動的側面(認知・知覚・感情)の3軸で評価
- MMT・ROM正常でも動作できないケース:中枢神経障害では筋力・可動域が正常でも、筋群の協調性(シナジー)が障害され動作が困難になる
- 第1相の問題:脳卒中群では第1相の所要時間が健常群と比較して有意に延長(Lim et al. 2018)
- 麻痺側GRFの低下:麻痺側の床反力が健常者・非麻痺側と比較して有意に小さい(Lim et al. 2018)
- 骨盤傾斜の影響:骨盤前傾正常位では骨盤前傾位より内側広筋斜走線維・外側広筋の活動が大きい(Choi 2015)
- 視覚の影響:閉眼では開眼と比べ体幹前傾速度が速く重心動揺速度も増大。フィードバック機構の低下を示す(Siriphorn 2015)
- 麻痺側足部の後方配置:麻痺側下肢を後方に配置すると脊柱起立筋・大殿筋の活動が増大し、麻痺側の荷重改善に有効(Nam 2015)
- 介入の原則:「代償をなくす」ではなく「代償が必要な原因(随意性・感覚・可動域・認知)を特定してそこに介入する」
立ち上がり4相と5相の定義・基本構造
立ち上がり動作(STS)の相分類は研究者によって「4相」または「5相」が使用されており、臨床・研究の文脈で混在しています。本記事では臨床でよく使われる「4相モデル」を主軸に解説しつつ、論文解説では原著に従い5相を用います。
⚠️ 4相と5相:どう違うのか
「4相」は「離臀〜立位保持」を1つの相として扱います。一方「5相」ではこの区間をさらに「臀部離床直後の垂直上昇(第3相)」と「立位への安定(第4相)」に分割し、合計5相とします(Lim et al. 2018など)。
どちらを使っても理解の本質は変わりませんが、論文を参照する際は何相モデルかを必ず確認してください。
(離臀直前)
立位保持
で停止
| 相 | 名称 | 開始・終了タイミング | 主な動作・力学的特徴 |
|---|---|---|---|
| 第1相 | 前方重心移動相 Flexion Momentum Phase |
動作開始 → 足部への体重移動開始 | 体幹前傾・骨盤前傾。股関節屈曲筋・腹筋の活動。CoMの前方移動を開始 |
| 第2相 | 最大背屈移行相 Maximum Dorsiflexion Phase |
体重移動開始 → 足関節最大背屈(Seat-off直前) | 足関節最大背屈・膝関節伸展モーメントが増加。前方運動量が頂点に達する直前 |
| 第3相 | 離臀〜立位保持相 Rising Phase |
臀部離床(Seat-off) → 立位保持 | 下肢伸展モーメントが最大に。床反力の垂直成分が最大。重力に抗した垂直上昇 |
| 第4相 | 安定立位完成相 Stabilization Phase |
立位保持 → 姿勢動揺の安定 | CoP-CoG間の微調整。姿勢制御筋の適切な活動。動的バランスの完成 |
🚨 よくある誤解:「第2相=足関節最大背屈=臀部が浮く瞬間」ではない
「最大背屈になったら即座に臀部が浮く(Seat-off)」と誤解されやすいですが、正確には最大背屈(第2相の終点)の直後にSeat-offが生じ(第3相の開始)ます。この数十ミリ秒の差が、下肢の「溜め(荷重の準備)」として機能しており、ここでの麻痺側の準備不足が第3相での力発揮の低下につながります。
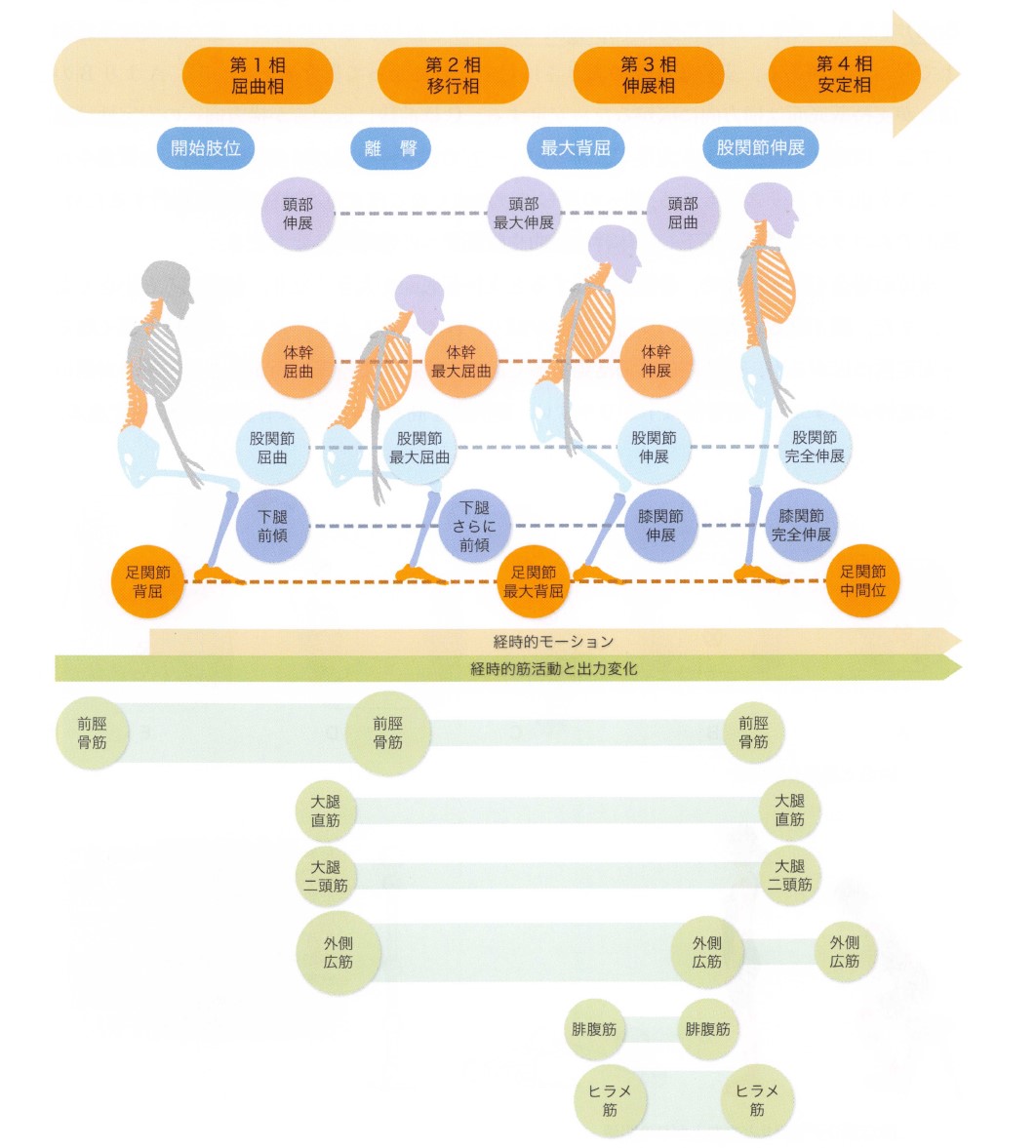
金子唯史:脳卒中の動作分析(医学書院)より引用 / 書籍はこちら
健常者の立ち上がり4相の特徴
健常者のSTS動作は、無意識で行われる高度に洗練された運動制御の産物です。日常の運動学習と経験を通じて構築された協調的なパターンであり、以下のような特徴を持ちます。
✅ 健常者の特徴
左右対称かつコントロールされた体重移動により、重心(CoM)の前方移動がスムーズに開始されます。体幹の屈曲は骨盤の前傾と協調し、代償動作を必要とせず効率的に前方移動を行います。CoMの移動速度は意図的に調節可能で、「ゆっくり立つ」「素早く立つ」の切り替えも可能です。
✅ 健常者の特徴
最大背屈への移行はスムーズで、足関節・膝・股関節の三関節が適切に連動します。視覚・固有感覚・前庭系が統合されており、いずれか1つのシステムへの過度な依存は生じません。頭頸部は自然に動き、過伸展や固定なく姿勢が準備されます。
✅ 健常者の特徴
足部からの感覚フィードバックが保たれており、体重配分を精確に調整できます。体幹と四肢が一体となり、不必要な屈曲や不安定さを伴わずに立ち上がります。垂直方向の床反力が左右対称に発揮されます。
✅ 健常者の特徴
重心が支持基底面の上に適切に位置し、姿勢調整は最小限で維持されます。適度な姿勢動揺(ポスチャルスウェイ)は動的バランスコントロールの証であり、正常反応です。スウェイがまったくない「固定立位」は正常ではありません。
脳卒中患者の立ち上がり4相の特徴と代償戦略
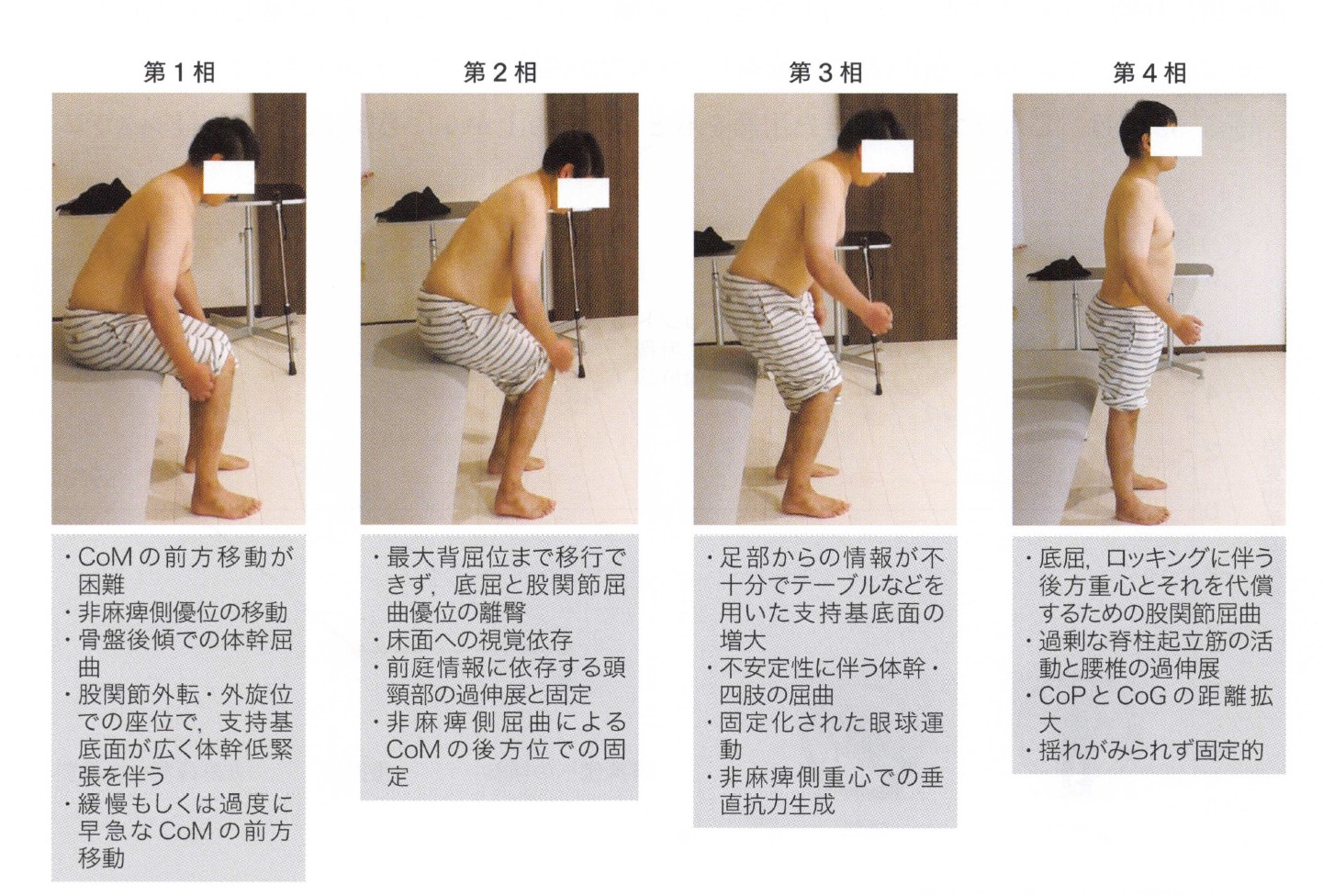
金子唯史:脳卒中の動作分析(医学書院)より引用 / 書籍はこちら
脳卒中後の片麻痺患者では、運動麻痺・感覚障害・姿勢調整機能の低下により各相に特有の問題が生じます。重要なのは、これらの代償が「悪いパターン」ではなく、「現在の機能レベルでの最善の解」だという理解です。
健常者 vs 脳卒中患者:4相の比較一覧
| フェーズ | ✅ 健常者 | ⚠️ 脳卒中患者(代償パターン) |
|---|---|---|
| 第1相 前方重心移動 |
対称的・協調的な体重移動。骨盤前傾と体幹前傾が連動 | 動作開始の遅延。非麻痺側への体重シフト。体幹の代償的過屈曲と骨盤後傾。支持基底面の拡大(股関節外転・外旋) |
| 第2相 最大背屈 |
三関節の協調による最大背屈の達成。感覚統合が機能 | 麻痺側の背屈不足→股関節屈曲・外転で代補。視覚依存の増大(床を見続ける)。頭頸部の過伸展・固定 |
| 第3相 離臀〜立位 |
左右対称なGRF発揮。体幹・四肢の協調的な垂直伸展 | 麻痺側GRFの著明な低下。外部物体への依存。体幹・四肢の屈曲代償。非麻痺側に偏った力発揮 |
| 第4相 安定立位 |
最小限の姿勢調整。適切なポスチャルスウェイ | CoM後方偏位と代償的股関節屈曲。脊柱起立筋の過活動と腰椎過伸展。CoP-CoG間距離の増大。スウェイの消失(姿勢固定) |
⚠️ 主な問題と代償
Lim et al.(2018)の3D動作分析では、脳卒中群では第1相の所要時間が健常群と比べて有意に延長することが示されています。
- 非麻痺側への体重シフトが主となる(左右非対称)
- 代償的な体幹の屈曲と骨盤の後傾
- 股関節の外転・外旋による支持基底面の拡大
- CoM前方移動速度が遅すぎる、または速すぎる
⚠️ 主な問題と代償
- 背屈不足→股関節屈曲・外転で代補(正常な運動連鎖の変容)
- 固有感覚・前庭系の障害→視覚依存の増大(床を凝視し続ける)
- 頭頸部の過伸展・固定(固有受容フィードバックの欠如を前庭で補う代償)
- 非麻痺側の過度な屈曲によりCoMが足の後方に保たれ、正常な体重移動が妨げられる
⚠️ 主な問題と代償
- 足部からの感覚フィードバック欠如→手すり・机への依存
- 転倒リスク軽減のためにCoMを低く保つ→体幹・四肢の全体的屈曲代償
- 非麻痺側に偏った力発揮→非効率な動作と他部位の代償運動
- 勢いをつけた立ち上がり(モーメンタム戦略)→下肢筋力不足の代償
⚠️ 主な問題と代償
- CoM後方偏位と代償的な股関節屈曲(前後方向ロッキング)
- 脊柱起立筋の過活動→腰椎の過伸展
- 姿勢動揺の消失(固定姿勢)=動的バランス制御が機能していない状態
- 麻痺側の膝・股関節が伸展しきれず屈曲位で停止
バイオメカニクス・運動学的視点からの分析
| フェーズ | 視点 | 健常者 | 脳卒中患者(問題の機序) |
|---|---|---|---|
| 第1相:前方重心移動 | |||
| 第1相 | 運動学 | 矢状面での骨盤前傾・体幹前傾が対称的に協調 | 片側の筋力低下・筋緊張異常により左右非対称に変容。骨盤後傾が体幹屈曲で代補 |
| 第1相 | バイオメカニクス | CoPが均等かつ前方へ移動。効率的なトルク発生 | CoPが側方偏位しトルク方向が変化。モーメントアームの減少により体幹筋がより大きな力を必要とする |
| 第2相:最大背屈 | |||
| 第2相 | 運動学 | 足・膝・股の三関節アライメントが保たれた運動連鎖 | 背屈不足が三関節連鎖を変容。股関節の代償的屈曲・外転が正常な運動連鎖を崩す |
| 第2相 | バイオメカニクス | 足関節レバーアームが有効に機能し前方運動量を効率生成 | 背屈低下が前方運動量を制限。足関節レバーアームが短縮。視覚依存が直立維持コストを増大 |
| 第3相:離臀〜立位保持 | |||
| 第3相 | 運動学 | 体幹・四肢が協調して垂直方向に効率よく身体を押し上げ | 外部物体の使用・体幹屈曲で運動学パターンが変容 |
| 第3相 | バイオメカニクス | 左右対称なGRFが垂直方向に発生 | 麻痺側GRFの著明な低下。非麻痺側への荷重集中がさらなるマルアライメントを誘発 |
| 第4相:安定立位 | |||
| 第4相 | 運動学 | 最小限の姿勢調整で直立維持。動的な自然スウェイ | 後方CoM偏位と非典型的スウェイパターン。スウェイ消失は動的バランスの欠如を示す |
| 第4相 | バイオメカニクス | CoP-CoG間距離が最適。脊柱に沿った力が均等分布 | 脊柱起立筋の過活動と腰椎過伸展が脊柱への圧縮負荷を増大 |
動作分析の問題点抽出フレームワーク
立ち上がり動作の分析において、単に「できない」「非対称」という観察に留まらず、なぜその問題が生じているのかを以下の3つの軸で体系的に整理することが、的確な介入選択につながります。
問題抽出する3ポイント

神経学的側面
運動制御に関与する構造および経路の問題。随意性・筋緊張・反射・姿勢制御の神経基盤から評価する。中枢神経障害では原動力(prime movers)・二次的原動力・シナジー・全身安定性など筋群の協調性が頻繁に障害される。
生体力学的側面
筋肉・関節・軟組織の構造および特性の問題。筋力・可動域・柔軟性・アライメント・荷重分布など、解剖学・運動学的視点で評価する。ただしMMT・ROMの正常値が機能的動作の正常を意味しないことに注意が必要。
行動的側面
認知的・動機づけ・知覚・感情的側面の問題。遂行意欲の低下・抑うつ・注意機能・課題理解度・恐怖心なども立ち上がり動作に影響する。特に高齢脳卒中患者では複合要因が潜むことが多い。
3軸で評価する意義
この3つの側面で対象者の問題の決定因子を全て特定することはできませんが、潜在的な感覚・運動・筋骨格問題と、作業実行中の筋グループの相乗的協調性(シナジー)を評価することが可能になります。例えば立ち座りの遂行を困難にさせる原因を「筋力低下」と判断した場合、筋力を改善する介入は必要ですが、筋力が高まるという理由だけで、課題実行中の適切なシナジー・運動パターンが改善するわけではありません。特に中枢神経系に障害を呈した患者では、この問題に頻繁に遭遇します。
新人の頃は、多くの片麻痺の方の問題を解剖や運動学に強引に当てはめようとしがちです。うまく立位がとれない方に「体幹機能低下」などワンパターン化した問題点を挙げ、メンタル的な落ち込みや栄養状態など多岐にわたる可能性を考察できないことがあります。
脳卒中の方は高齢者も多く、多岐にわたる原因が潜んでいることがあります。3軸での思考が問題の見落としを防ぎます。
MMTやROMが正常でも動作ができないケース

ある患者は、MMTでは適切な力を発揮できても、機能的活動中には適切な相乗作用(シナジー)を発揮できません。逆に、全身運動(他の筋肉群と組み合わせて)にのみ力を発揮できるが、単関節運動では発揮できない患者もいます。
MMTだけでなくROMでも同様の問題は臨床で遭遇します。例えば立ち上がりや立位時に、足関節底屈を強めて立ち上がり、緩められない患者であっても、座位や臥位場面では背屈制限がない患者がいます。
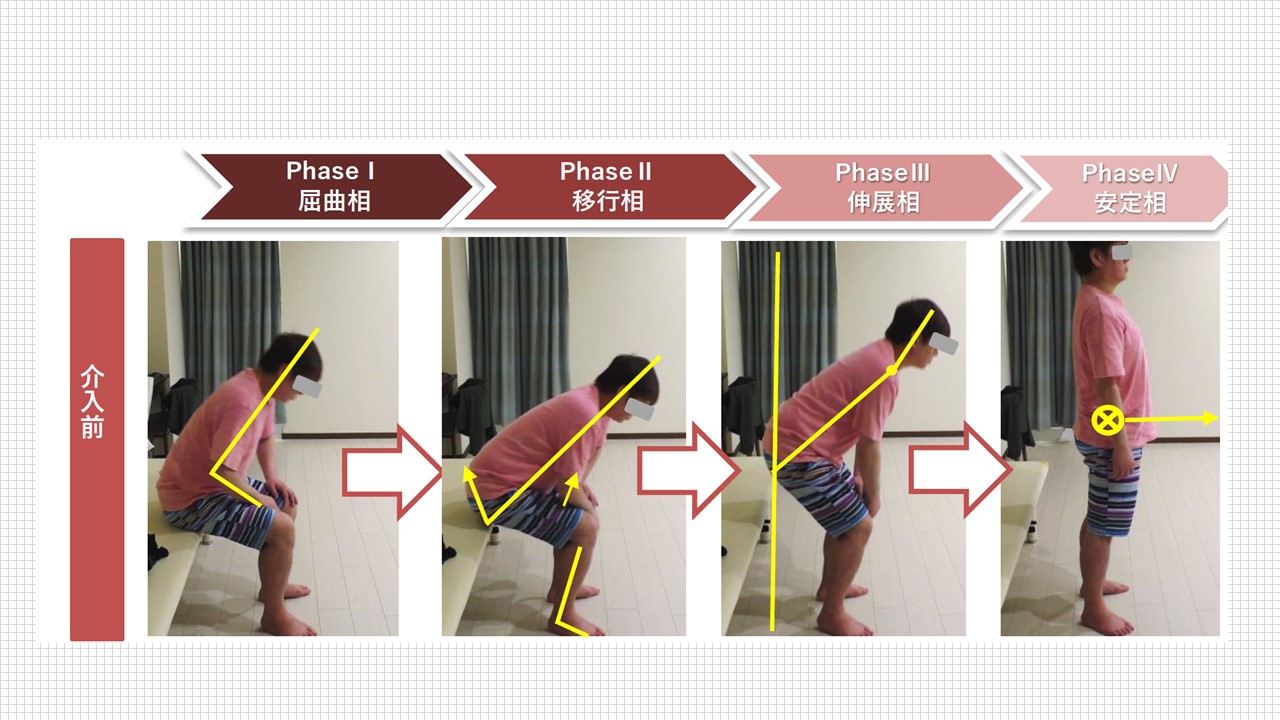
上図は立ち上がりを4相に分けて分析。足部背屈のROMは保たれているが、離臀時のhip周囲の低緊張によりCoMが後方偏位するため足部の背屈を活かせず、底屈パターンを強めてしまう症例の例。
⚠️ 中枢神経障害で頻繁に障害される筋協調性の4要素
- ①原動力(prime movers):主動作筋の随意的な活動開始・遂行能力
- ②二次的原動力(secondary movers):補助的に動作を支える筋群の適切な動員
- ③シナジー:複数の筋群が協調して働く相乗的パターン(中枢神経障害で最も障害されやすい)
- ④全身の安定性(whole-body stability):姿勢制御を担う近位筋・体幹筋群の協調的活動
参考:Kamper DG et al. Arch Phys Med Rehabil. 2002;83:702–707.
動作分析の課題と環境因子
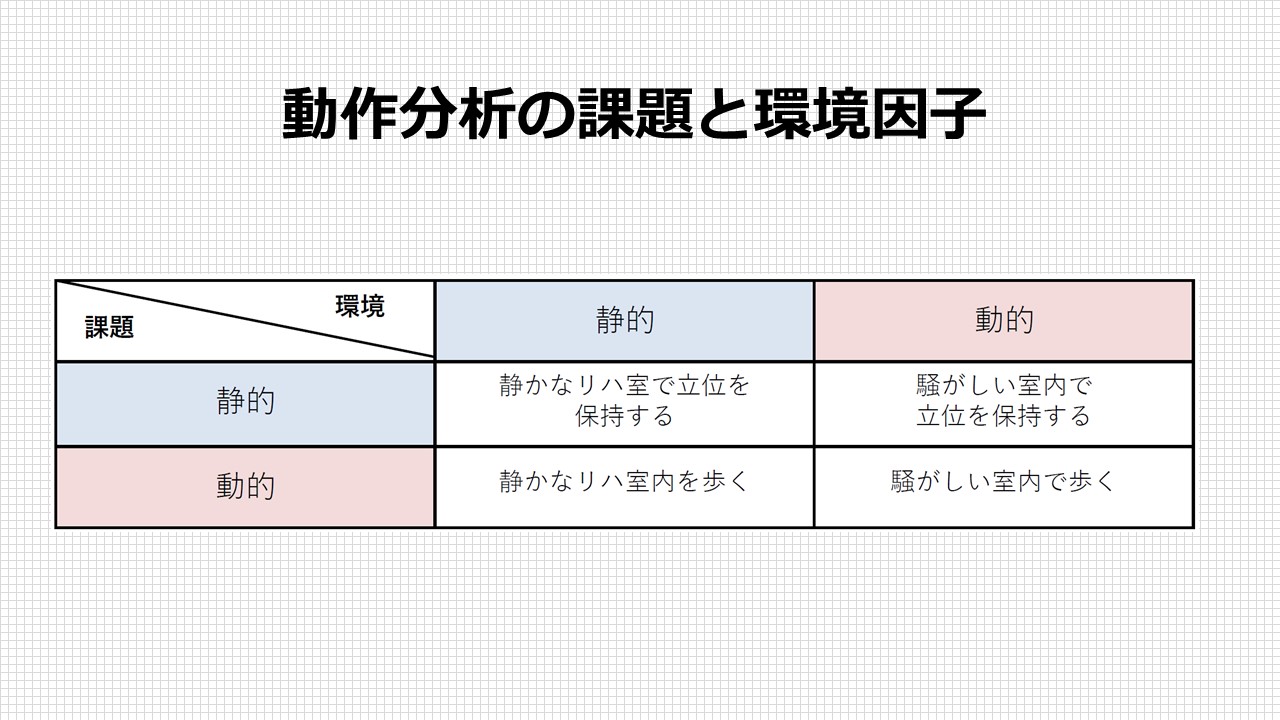
運動戦略・相乗的作用を分析する上では、相対的に安定した静的姿勢(臥位・座位)の評価から立位や課題などの動的姿勢への分析へと移行する中で、単独の問題から運動戦略の問題へとつなげていくことが可能です。
運動戦略は課題・環境に大きく制約を受けます。静的な課題で静的な環境下のもと行われる動作がもっとも分析しやすく、一方で屋外での人混みが多い中での買い物などは難易度が高まり、分析するべきポイントも複雑になります。

代償動作は「悪いもの」ではなく「適応反応」として理解する
患者の動作分析を行う際は常に環境・課題・動作の時系列的側面を細かく評価しながら、根本的問題を抽出していくことが重要です。そのためには解剖・運動・神経学的知識が不可欠であり、知識なくして動作分析はできません。
リハビリテーションでは「代償を消す」のではなく、「代償が必要になっている機能的原因(随意性・感覚・可動域・認知・バランス)を特定し、そこへ介入する」アプローチが機能回復の本質です。
立ち上がり評価チェックリスト(4相別)
準準備フェーズ:初期座位姿勢の評価
- 股関節の外転・外旋の程度と支持基底面の広さを確認→広い場合:体幹筋緊張低下を疑う
- 体幹のアライメント(側屈・前後傾)と骨盤の前後傾を評価
- 足部の位置:膝より前か後か・左右対称か確認
- 座面の高さ:膝関節の屈曲角度(理想的には約90°)を確認
1第1相:前方への重心シフト
- 非麻痺側への体重シフトが優位になっていないか
- 体幹の代償的過屈曲はあるか(前傾の程度と質を評価)
- 骨盤の動き:前傾できているか、後傾代償が見られるか
- 重心移動の速度:遅すぎ or 速すぎ(勢い依存・制御不足)か
- 動作開始時の「間」:開始が遅れる・ためらいがある場合は随意性・認知の問題を検討
2第2相:最大背屈への移行
- 麻痺側の足関節背屈が十分か(左右比較。かかとが浮いていないか確認)
- 背屈不足を補う股関節屈曲・外転の代償動作はあるか
- 視覚依存の程度:床または特定の点を見続けていないか
- 頭頸部の過伸展・固定(代償機構としての前庭依存を示唆)
- 離臀直前の「溜め」:麻痺側に体重がかかっている瞬間があるか
3第3相:離臀から立位保持
- 手すり・机等の外部物体への依存度
- 麻痺側への体重移動・力発揮が不十分でないか
- 体幹・四肢の代償的屈曲(CoM低下戦略)が見られるか
- 視覚の一点固視(他感覚フィードバック障害を補う視覚依存)
- 勢いつき立ち上がり(モーメンタム戦略)の有無と程度
4第4相:安定立位
- CoMの前後左右の位置:後方偏位・麻痺側偏位がないか
- 脊柱のアライメント:腰椎過伸展・胸椎後弯の増大
- 姿勢動揺(スウェイ)の評価:スウェイがまったくない場合は姿勢固定(バランス不良のサイン)
- 左右の体重分布:均等か(可能なら体重計2台で定量評価)
- 麻痺側の膝・股関節の伸展:完成しているか、屈曲位で停止していないか
評価ツールと数値の見方 ― 5STSとその解釈
🚨 「5STSの12秒カットオフ」は脳卒中患者には直接適用できない
5回椅子立ち上がりテスト(5STS)の「12秒超で転倒リスク上昇」というカットオフは、主に地域在住高齢者を対象にした研究から導かれたものです。脳卒中患者では脳卒中特異的なカットオフ(約15秒:Bohannon 2006)を用いた解釈が必要です。
| 評価ツール | 評価内容 | カットオフ(脳卒中) | 用途・特徴 |
|---|---|---|---|
| 5回椅子立ち上がりテスト(5STS) | 5回STSの所要時間 | 約15秒超で転倒リスク上昇 (Bohannon 2006) |
下肢筋力・機能的能力を数値化 |
| 30秒椅子立ち上がりテスト(30s-CST) | 30秒間の繰り返し回数 | 脳卒中特異的基準値なし | 筋持久力・疲労の評価に有用 |
| Timed Up and Go(TUG) | 立ち上がり〜歩行〜回転〜着席の時間 | 13.5秒超:転倒高リスク | 動的バランス・移動能力の総合評価 |
| Berg Balance Scale(BBS) | 14項目の静的・動的バランス評価 | 45点以下:転倒リスク上昇 | 立ち上がりを含む総合的バランス評価 |
| 体重計2台法 | 左右の体重分布比(%) | 麻痺側40%未満が問題の目安 | GRFの左右非対称を定量評価 |
リハビリテーション戦略(4相別・難易度段階付き)
3つのステップで介入する
Step 1:原因の特定。同じ「立ち上がれない」でも、原因が随意性なのか・感覚なのか・可動域なのか・認知なのか・筋力なのかによってアプローチが全く異なります。
Step 2:段階的難易度設定。座面高を高めに設定→標準高→低めの順で難易度を上げます。
Step 3:正常パターンの促通。代償を力で消すのではなく、機能改善によって代償が「必要でなくなる状態」を作ることが目標です。
第1相前方重心移動の改善
- 骨盤前傾促通:座位での骨盤前傾運動から開始
- 体幹前傾練習:骨盤前傾に連動した体幹前傾パターンの繰り返し
- 対称的体重移動ドリル:体重計2台を使用した左右均等体重移動フィードバック練習
- 速度コントロール:ゆっくり・素早くのテンポ変化練習
- 認知アプローチ:動作イメージ・声かけ・ミラーフィードバック
第2相最大背屈の達成
- 足関節背屈可動域:ストレッチ・関節モビライゼーション(痙縮か可動域制限かを鑑別してから実施)
- 前脛骨筋強化:座位での足首背屈運動・テラバンドを使った抵抗練習
- 痙縮管理:重度痙縮にはボツリヌス療法・装具療法の検討
- 固有受容トレーニング:視覚遮断バランス練習
- 頭頸部姿勢修正:「目線を少し上げる」等の言語・触覚フィードバック
第3相離臀〜立位保持
- 麻痺側荷重練習:片脚立位・体重計フィードバックによる麻痺側体重移動促通
- 感覚フィードバック強化:足底への圧刺激・感覚再教育
- 支持基底面の段階的縮小:広いスタンス→肩幅→ナロースタンスへの段階移行
- 手すり依存の段階的減少:両手把持→片手→指先のみ→なしへの段階移行
- 麻痺側足部の後方配置:麻痺側足を後方に置くことで脊柱起立筋・大殿筋の活動増大(Nam 2015)
第4相安定立位の完成
- ポスチャルスウェイ促通:立位での前後左右へのリーチ課題
- 脊柱中間位の再学習:腰椎過伸展への気づきと中間位保持の練習
- CoP-CoG整合フィードバック:重心計・鏡を使った立位バランスのフィードバック訓練
- 麻痺側膝・股伸展完成:立位での膝関節完全伸展保持練習
- 機能的立位活動:立位でのリーチ・物品操作など実用的な課題
STS練習の難易度段階設定
入門
初級
中級
上級
応用
患者・家族向け:在宅でできること・気をつけること
🏠 在宅でのSTS動作を安全に行うための5つのポイント
- 椅子の高さを調整する:低すぎる椅子(ソファ・座椅子)からの立ち上がりは転倒リスクが高くなります。膝が90°になる高さの椅子を使いましょう。
- 手すりを「活用」する:手すりは安全に動作を行うための道具です。「触れている程度」を目標に、徐々に依存度を減らしていきましょう。
- 足の位置を整えてから立つ:立ち上がる前に両足を膝より少し後ろに引いておくと、前方への重心移動がスムーズになります。
- 「ゆっくり立つ」練習を取り入れる:勢いをつけずにゆっくり立てることが、本当の回復の目安です。リハビリ専門家の指示のもと「3秒かけて立つ」練習を組み込みましょう。
- 立ち上がり後は「すぐに歩き出さない」:立位が安定するまで少し止まってから歩き始めることで、転倒リスクが下がります。
👨👩👧 家族・介護者が「手伝う際」に注意すること
- 「持ち上げない」:腕を引っ張ったり体を持ち上げたりすることは、麻痺側への荷重を妨げ、肩関節への負担を引き起こすリスクがあります。
- 「前から手を差し出さない」:介助者は患者の斜め後方に立ち、必要なら骨盤・体幹を支えることを基本とします。
- 声かけのタイミング:「いち・にの・さん」のカウントは動作開始を助けますが、徐々に声かけを減らす段階移行も大切です。
- 「転倒させないこと」より「転倒に備えること」:過度に支えることは患者の回復を妨げます。
脳卒中で倒れた当初は、椅子から立つのに必死で、気づいたら右側(非麻痺側)だけで立ち上がっていました。PTさんに「麻痺側の足にも体重をかけることが大切」と教えてもらい、体重計2台の上で左右の数字を見ながら練習するようになってから、「ちゃんと両足で立っている感覚」が少しずつ戻ってきた気がします。
60代男性・左片麻痺・発症後3ヶ月
論文解説①:亜急性期脳卒中患者のSTS動作分析(3D動作分析)

The Crucial Changes of Sit-to-Stand Phases in Subacute Stroke Survivors Identified by Movement Decomposition Analysis
Lim JY et al. (2018) — Frontiers in Neurology / PMC5879445
📊 主な結果(5点)
論文解説②:骨盤傾斜と内外側広筋の活動(立ち上がり時の骨盤アライメント)
Activation of the vastus medialis oblique and vastus lateralis muscles in asymptomatic subjects during the sit-to-stand procedure
Choi B — J Phys Ther Sci. 2015 Mar;27(3):893-5. PubMed
📋 研究の背景と目的
膝蓋大腿関節痛症候群(PFPS)は膝関節の典型的な症状で、下肢のマルアライメント・筋力低下・内側広筋斜走線維(VMO)と外側広筋(VL)の筋バランス不均衡が原因として挙げられます。膝関節のアライメントは股関節の影響(前捻角・外転外旋筋力など)を強く受けますが、骨盤アライメントと膝周囲筋の活動を立ち上がり場面で調べた論文は少なく、本研究が行われました。
📊 結果
骨盤前傾は膝痛予防と立ち上がり効率の両方に影響する
骨盤傾斜正常位では膝周囲筋の活動が大きく、前傾位(過度な骨盤前傾)では膝筋活動が小さくなります。立ち上がり時に筋性の膝関節痛を呈する場合、股関節前傾(骨盤正常位への誘導)を促すことは治療として妥当であることがこの論文から裏付けられます。
また、健常成人が被験者であるため、膝外反を呈する方(脳卒中後の麻痺側など)でのVMOとVLの活動比率がどうなるかは追加の検討が必要です。足の位置・骨盤アライメント・膝周囲筋活動の三角形で立ち上がりを評価する視点を持つと、臨床的な問題点が絞り込みやすくなります。
論文解説③:視覚が立ち上がりに与える影響(開眼・閉眼比較)
The effects of vision on sit-to-stand movement
Akkradate Siriphorn — J Phys Ther Sci. 2015 Jan;27(1):83-86. PubMed
📋 研究の背景と目的
脳卒中の患者が立ち上がり前に下方を眼で確認してから起立動作に移ることは臨床で頻繁に遭遇します。麻痺側の感覚低下を視覚で代償しているためであり、視覚が立ち上がりに大きく影響することは間違いありません。本研究は開眼・閉眼の条件でSTSのパラメータを比較し、視覚の重要性を定量的に示しました。
アウトカム指標は、①weight transfer time(CoGが足部まで移動する時間)、②rising index(下肢が下方へ押す力、体重で除した値)、③COG sway velocity(離殿〜立ち上がり5秒間のCoGの動揺速度)の3つです。
📊 結果
体幹前傾時間(weight transfer time)は閉眼より長い。CoG動揺速度は小さく、フィードバック機構が適切に機能。よりコントロールされた立ち上がりが可能。
体幹前傾時間(weight transfer time)が有意に短縮。CoG sway velocityが有意に増大。視覚フィードバックを失うと重心制御が低下し、前傾が速くなる。rising indexに変化なし(下肢の力発揮量自体は変わらない)。
視覚依存の患者への2つのアプローチ
①視覚依存の確認:脳卒中患者が「床を見てから立ち上がる」パターンは、感覚障害を視覚で代補している代償です。第2相(最大背屈)で床を見つめる行動は、麻痺側固有感覚・前庭系のどちらが優位に障害されているかを示唆します。
②閉眼STS練習の活用:閉眼での立ち上がりをプログラムに組み込むことで、体性感覚・前庭覚をより強調して練習することができます。ただし転倒リスクが上がるため、必ず介助者・安全環境を確保した上で実施してください。開眼・閉眼で各肢節の運動がどう変化するかも観察すると、感覚代償の質的評価につながります。
論文解説④:脳卒中患者の立ち上がり時の足の位置と体幹・殿部筋の活動
The effect of foot position on erector spinae and gluteus maximus muscle activation during sit-to-stand performed by chronic stroke patients
Inkyeong Nam et al. — Published: 2015 Mar 27 PMC
📋 研究の背景
脳卒中患者は不安定性を示し、体重の61〜85%が非麻痺側下肢にかかり、健常人に比べ非対称的な運動を引き起こします。立ち上がりを完了するまでの時間が長くなり、COP(圧力中心)の大きな変位を示します。
また、非麻痺側下肢はSTSを行うときに麻痺側の下肢の後方に置かれる傾向があり、これが麻痺側への荷重をさらに困難にします。本研究は足の位置を3条件で変化させ、筋電図で脊柱起立筋(ES)と大殿筋(GM)への影響を調べました。
📊 3条件の比較
左右の足を同じ位置に配置(標準条件)。比較の基準となる。
非麻痺側下肢を後方に置く。麻痺側の筋活動は増えにくく、あまり有益でない。
麻痺側下肢を後方に置く。麻痺側の脊柱起立筋・大殿筋の活動が最も増大。推奨条件。
🔬 関連論文の知見まとめ
- Camargos et al.:麻痺側下肢の荷重増加が転倒予防につながり、麻痺側下肢の機能改善を加速させる可能性がある
- Brunt et al.:麻痺側を非麻痺側後方に配置した場合、対称配置より大腿四頭筋の活動増加が観察された
- Ashford and De Souza:STSでは脊柱起立筋と大殿筋が姿勢維持とCoMの変位制限において重要な役割を果たす
- Kawagoe et al.:足を後方(正常位置の10cm後ろ)に置くことで、股関節の最大平均伸展モーメントが低下する
- 立ち上がり成功との関連:立ち上がりができない患者群は立ち上がり可能群より骨盤前傾角が小さいという報告がある(骨盤前傾角と立ち上がり能力の関係)
「足の位置」は最初に確認すべき環境設定
麻痺側足部を後方に置くことが有益という研究は多く、臨床でまず確認すべき簡便な介入です。ただし後方に置いた状態の中でも詳細な評価が必要で、前足部に荷重がかかりすぎていないか、踵接地できる足関節の柔軟性はあるか、などを確認してください。
足の位置だけでなく、骨盤前傾角・体幹アライメント・麻痺側の荷重量を合わせて評価することで、より精度の高い介入が可能です。また歩行時の立脚期での足関節背屈制御と立ち上がりの背屈動作は連動しているため、それぞれの動作をリンクさせながら臨床に挑む視点も重要です。
よくある質問(FAQ)
立ち上がりの評価で何の検査を使えばよいですか?
①5回椅子立ち上がりテスト(5STS):所要時間で下肢筋力・機能的能力を数値化。脳卒中患者のカットオフは約15秒(Bohannon 2006)。健常高齢者の12秒とは異なりますので注意。
②観察による動作分析(本記事のチェックリスト):4相別に代償パターンを系統的に記録。介入目標の特定に直結。
③TUG(Timed Up and Go):立ち上がりを含む動的移動能力の総合評価。13.5秒超で転倒高リスク。
④体重計2台法:左右の荷重量を把握。麻痺側40%未満は問題の目安。
MMT・ROMが正常でも立ち上がりに問題が出るのはなぜですか?
例えば、座位・臥位では足関節の背屈制限がなくても、立ち上がりの第2相では底屈パターンが強まる患者がいます。これはhip周囲の低緊張によるCoM後方偏位などが複合して生じており、足関節単独の問題ではありません。3軸(神経学的・生体力学的・行動的)で問題を整理することが重要です。
脳卒中患者の立ち上がり練習はいつから始めるべきですか?
STS動作の積極的練習は「安定した端坐位が保てる段階」から開始し、レベル1(高い座面+両手すり)から始めて段階的に難易度を上げます。
麻痺側の足を後方に置く練習はすべての患者に有効ですか?
確認すべきポイント:①後方に置いた状態で踵接地できる足関節の柔軟性があるか(底屈拘縮・痙縮があると前足部荷重になり逆効果)、②体幹の安定性が足りず後方配置で転倒リスクが上がらないか、③Brunnstrom stageが低い場合(stage 1〜2)は麻痺側足の位置調整自体が困難な場合がある。
足の位置はあくまで「環境設定の一つ」であり、骨盤・体幹・視線など他の因子と組み合わせて評価・介入してください。
「スウェイがない立位」はバランスが良いということではないですか?
立位でのリーチ課題などで意図的にスウェイを誘発する練習を加えることをお勧めします。
なぜ脳卒中患者は「勢いをつけて」立ち上がるのですか?これは直さないといけませんか?
「ゆっくりSTS練習(モーメンタムを使わない立ち上がり)」は下肢筋力の向上に有効ですが、その課題が達成できる機能レベルまで改善してから導入するのが適切です。
参考文献
- 1) Lim JY, et al. The Crucial Changes of Sit-to-Stand Phases in Subacute Stroke Survivors Identified by Movement Decomposition Analysis. Front Neurol. 2018;9:185. PMC5879445
- 2) Teasell R, et al. The incidence and consequences of falls in stroke patients during inpatient rehabilitation. Arch Phys Med Rehabil. 2002;83(3):329-333.
- 3) Lomaglio MJ, Eng JJ. Muscle strength and weight-bearing symmetry relate to sit-to-stand performance in individuals with stroke. Gait Posture. 2005;22(2):126-131.
- 4) Bohannon RW. Reference values for the five-repetition sit-to-stand test. Percept Mot Skills. 2006;103(1):215-222.
- 5) Shumway-Cook A, et al. Predicting the probability for falls in community-dwelling older adults using the Timed Up & Go Test. Phys Ther. 2000;80(9):896-903.
- 6) Choi B. Activation of the vastus medialis oblique and vastus lateralis muscles in asymptomatic subjects during the sit-to-stand procedure. J Phys Ther Sci. 2015;27(3):893-895. PubMed 【骨盤傾斜と膝周囲筋活動】
- 7) Akkradate Siriphorn. The effects of vision on sit-to-stand movement. J Phys Ther Sci. 2015;27(1):83-86. PMC4305605 【視覚が立ち上がりに与える影響】
- 8) Inkyeong Nam et al. The effect of foot position on erector spinae and gluteus maximus muscle activation during sit-to-stand performed by chronic stroke patients. PMC. 2015. PMC4395667 【足の位置と脊柱起立筋・大殿筋活動】
- 9) Janssen WG, Bussmann HB, Stam HJ. Determinants of the sit-to-stand movement: a review. Phys Ther. 2002;82:866-879.
- 10) Kamper DG, et al. Alterations in reaching after stroke and their relation to movement direction and impairment severity. Arch Phys Med Rehabil. 2002;83:702-707. 【シナジー障害のエビデンス】
- 11) Gentile AM. Skill acquisition: action, movement, and neuromotor processes. In: Carr JH, Shepherd RB, eds. Movement Science. 2nd ed. Aspen Publishers; 2000:111-187.
- 12) Engardt M, Olsson E. Body weight-bearing while rising and sitting down in patients with stroke. Scand J Rehabil Med. 1992;24(2):67-74.
- 13) 金子唯史:脳卒中の動作分析(医学書院). Amazonで確認
- 14) 日本脳卒中学会:脳卒中治療ガイドライン2021. 公式サイト
立ち上がり動作分析から、最適なリハビリ計画を。
STROKE LABでは4相の動作分析を起点にPT・OT・STが連携し、急性期から生活期まで一貫したSTS介入を提供しています。
「代償の原因を特定して本質から治す」アプローチについて、個別に相談できます。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)