【2026年版】多発性硬化症(MS)のリハビリテーション・評価・治療まで解説
多発性硬化症は、再発を防ぐ薬を使いながら
専門的なリハビリを続けることで、
長期にわたって体の機能を守ることができます。
「疲れがひどくて動けない」「視界がぼやける」「足が思い通りに動かない」——
MSは再発と回復(寛解)を繰り返しながら進行する、免疫の誤作動による神経の病気です。
しかし、薬とリハビリを組み合わせた計画的なアプローチで、体の機能を長く保つことができます。
このページでは、MSに特化した科学的リハビリの方法を、段階ごとにわかりやすく解説します。
こんな悩みを抱えていませんか?
「疲れ」が普通じゃないレベルで続く
「十分寝たはずなのに起き上がれない」「少し動いただけで力が抜ける」——これはMS特有の「MS疲労」と呼ばれる症状です。怠け心でも体力不足でもなく、傷ついた神経が余分なエネルギーを使いすぎることで起こります。きちんとした対策をしないと、日常生活全体が制限されてしまいます。
歩くのが不安定・足が重くなってきた
「足が上がらない」「つまずきやすい」「歩くと片足が引きずる」——足の筋肉がこわばったり、うまくコントロールできなくなることがMSでは多く、歩く力は生活の質に直接つながります。また「暑い日はとくに悪化する」という経験がある方は、体温が上がると症状が一時的に悪化する「ウトフ現象」の可能性があります。
「頭に霞がかかったみたい」——考える力の変化
「言葉がすぐ出てこない」「集中が続かない」「段取りが組めなくなった」——MS患者の約40〜65%に、考える力や記憶力の変化が生じます。外見からは分かりにくいため「気のせい」「性格の問題」と見過ごされがちですが、脳内の神経が傷ついたことで起こる、れっきとした症状です。
「再発のたびに回復しきらない」という不安
再発後に適切なリハビリを受けずにいると、脳が本来持っている「回復しようとする力」が十分に発揮されないまま、症状が残ってしまうことがあります。「再発したらリハビリ、落ち着いたら終了」ではなく、症状が落ち着いている時期こそ継続的なリハビリが最も効果的です。
トイレの問題が生活を狭める
MS患者の60〜80%に排尿のトラブルが生じます。「トイレが近くて外出が怖い」「急に漏れそうになる」——この問題は相談しにくいまま放置されがちですが、泌尿器科での治療と骨盤底筋(おしっこをコントロールする筋肉)のリハビリで、大幅に改善できる問題です。
「進行性の病気だから」と諦めてしまっている
診断後に「うまく付き合っていくしかない」と言われ、具体的に何をすればよいかわからないまま過ごしている方は少なくありません。しかし、薬とリハビリを組み合わせることで、生活の質(QOL)を高い水準に保つことは今の医療では現実に可能です。
これらはすべて、適切な管理とリハビリで対処できる問題です。
MSのリハビリには、神経がどのように傷つくかを正しく理解した上で
「再発期」と「回復期(寛解期)」で方針を使い分ける専門的アプローチが求められます。
多発性硬化症(MS)とは ― 知っておくべき基礎知識
多発性硬化症(Multiple Sclerosis: MS)は、本来は細菌やウイルスから体を守るはずの免疫細胞が、誤って脳・脊髄・視神経の神経を包む「絶縁体(ミエリン)」を攻撃してしまう病気です。「多発性」とは脳・脊髄の複数の部位に病巣が散在することを、「硬化症」とは傷ついた部位が硬い瘢痕(かさぶた状の組織)になることを指します。
わかりやすく例えるなら、「神経という電気ケーブルを覆う絶縁体が剥がれ、電気信号がうまく伝わらなくなる」状態です。初期は再発と回復を繰り返しますが、神経線維そのもののダメージが蓄積すると、回復しにくい障害として残ることがあります。大切なのは、脳には「別の経路を開拓して補う力」(神経の可塑性)があり、リハビリはその力を最大限に引き出す手段だということです。
📊 日本におけるMSの現状と難病制度
日本のMS患者数は約1万8,000〜2万人と推計されており、指定難病(13番)として医療費助成の対象です。20〜40代の若い女性に多く(女性:男性 ≒ 2:1〜3:1)、働き盛り・育児盛りの時期に発症することが多い病気です。欧米に比べて脊髄に病巣ができやすいという日本人の特徴があり、「視神経脊髄炎(NMOSD)」という似た別の病気との区別も重要です。
近年は再発を抑える薬(疾患修飾薬/DMT)の急速な進歩により、再発の頻度やMRIで見える病巣の増加を大幅に減らせるようになりました。早い段階から薬を始め、リハビリと組み合わせることが、長期的に機能を守る最善の方法です。難病認定後は医療費の自己負担に上限が設けられ、訪問リハビリや補装具の給付など、幅広い支援が受けられます。
4つの病型 ― 自分がどのタイプかを知ることが出発点
専門家向け:MSの病態・免疫機序と神経可塑性の臨床応用
免疫機序:Th1・Th17細胞が血液脳関門を通過しミエリン産生細胞(オリゴデンドロサイト)を攻撃。T細胞だけでなくB細胞の関与も明らかになっており、抗CD20抗体(オクレリズマブ・オファツムマブ)の登場につながった。ミクログリアの慢性活性化も進行性軸索障害に寄与することが近年注目されており、BTK阻害薬の標的機序として研究が進む。
MRI所見の臨床活用:T2/FLAIR高信号病巣(脱髄・浮腫)、T1 black hole(軸索喪失・長期予後と相関)、ガドリニウム造影病巣(活動性炎症=無症候性再発の検出にも有用)。拡散テンソル画像(白質路障害)は通常MRIでは見えない微細損傷を捉える。脳萎縮速度はMRI病巣数より長期障害進行と相関することが確立されており、治療効果の代理マーカーとして活用。
神経可塑性とリハビリの根拠:脱髄部位での再ミエリン化・シナプス再編成・代償経路活性化が運動学習によって促進される。fMRI研究でMS患者の運動課題時に健常者と異なる広範な皮質活性化が見られることが報告されており、リハビリが代償的再編成を促す証拠とされる。有酸素運動がBDNF・IGF-1を増加させ神経保護的に働くことも示されており、運動処方は神経科学的根拠に基づいて設計される必要がある。
EDSS理解とリハビリ目標の接続:0〜10の半定量スケール。4.0以下は機能系スコアで規定、4.0以上は歩行能力が主規定因子。EDSS 6.0(一側介助歩行100m)が自立歩行の臨床的境界。PIRADs(再発関連進行)とPIRA(再発なし進行)の区別はSPMS判断とDMT選択変更のトリガーとなる重要概念。リハビリ目標はEDSSより生活機能目標(25FWT・MFIS・MSIS-29)で語ることが患者との共有に有用。
症状と疾患の進行
MSの症状は「脳・脊髄・視神経のどこに病巣があるか」によって大きく異なります。同じMSでも人によって症状の組み合わせは様々で、「一人一人が違うMS」です。しかし、下記の症状は多くの方に共通して生じます。
MSに特徴的な8つの主な症状
疲労(MS疲労) ― 最も多く・最も生活に影響する症状
MS患者の約80〜95%が経験する最も多い症状です。通常の疲れとは異なり、休んでも回復しにくく、動いた量に関係なく突然「力が抜ける」のが特徴で、午後に悪化しやすい傾向があります。傷ついた神経が過剰に働くことで体のエネルギーを使い果たしてしまう「神経性疲労」と、眠れない・痛い・気分が落ち込むなどから来る「二次的な疲労」の両方があり、それぞれへの対策が必要です。エネルギーを賢く配分する「ペーシング」が疲労対策の基本です。
歩行障害・足のこわばり ― 移動能力と自立を左右する
脊髄の病巣による足のこわばり・突っ張り感や、つま先が地面に引っかかる「足の垂れ下がり(下垂足)」が歩行に影響します。「歩くとすぐ疲れて止まってしまう」「段差でつまずく」「階段が怖い」という声が多く聞かれます。MS患者の年間転倒率は約50〜60%と高く、歩行の安全管理は非常に重要な課題です。短下肢装具(AFO)や、電気刺激で足首を動かすFES装置の活用もリハビリの大切な選択肢です。
バランス障害・動作のぎこちなさ ― 転倒リスクの主な原因
小脳や小脳へつながる神経の病巣によって、歩くときのふらつき・手が意図せず震える・体幹がぐらつくといった症状が生じます。めまいや吐き気を伴うこともあります。暗い場所や凸凹した地面では、目・皮膚感覚・耳の働きがうまく連携できなくなり、さらにバランスが崩れやすくなります。転倒予防のプログラムとバランス訓練はリハビリの重要な柱です。
視覚症状 ― 視神経炎が最初のサインになることも
片方の目が急に見えにくくなる・目の奥が痛む「視神経炎」は、MSの最初の症状として最も多いもののひとつです。ものが二重に見える・目が揺れる・眼球が動かしにくいといった症状も生じます。多くは数週間で自然に回復しますが、繰り返すことで視力の障害が残ることがあります。作業療法士と連携し、補助具の活用や環境を整えることで日常生活への影響を減らすことができます。
認知機能の変化 ― 「見えない症状」として見落とされがち
情報処理が遅くなる・記憶がつかまえにくい・集中力が続かない・段取りが立てられないといった変化が約40〜65%の方に生じます。「霧の中にいるような感覚」(ブレインフォグ)と表現されることが多く、仕事や日常生活の効率に大きな影響をもたらします。MS疲労と重なって互いに悪化し合うことが多く、疲労管理と認知リハビリを一緒に取り組むことが重要です。
トイレ・排便・性機能の問題 ― 相談しにくいが対処できる
頻尿・急に漏れそうになる・逆に出にくい・便秘・性機能の変化が生じます。これらは外出する意欲・社会とのつながり・パートナーとの関係に深く影響します。泌尿器科での治療・骨盤底筋トレーニング・排尿日誌の活用など、専門的なアプローチで生活への影響を大幅に減らすことができます。
神経からくる痛み・感覚の異常 ― 「見えない痛み」は本物の症状
MS患者の約55〜65%が慢性的な痛みを経験します。「電気が走るような痛み」「熱いような灼熱感」「帯を巻かれているような締め付け(MSハグ)」「ビリビリとしたしびれ」が特徴で、一般的な痛み止めが効きにくいタイプの痛みです。感覚のしびれや鈍さ・過敏もよく生じます。「痛みは気のせい」とされがちですが、傷ついた神経から生じる実際の症状であり、薬とリハビリで対処することができます。感覚を再学習する訓練や低周波治療器(TENS)・温熱療法の活用も有効です。
気持ちの落ち込み・情緒の不安定 ― MSの「感情面の症状」
MSに伴ううつ状態は約40〜50%、不安は約20〜40%の方が経験します。「病気を抱えることへの心理的なつらさ」だけでなく、脳や感情に関係する神経が傷つくことで直接引き起こされる側面もあります。「感情のコントロールが難しくなった」「急に泣いたり笑ったりしてしまう」こともあります。気持ちの落ち込みは体の回復の妨げになるため、早めに治療(薬やカウンセリング)を始めることが、体の機能を守ることにもつながります。
疾患の進行と障害の程度 ― 4段階で捉える
⚠ 早めに医療機関に連絡すべきサイン
以下の症状は再発や新たな神経の問題の可能性があります。自己判断せず、主治医に速やかに連絡してください。
- 新しい神経症状が24〜48時間以上続いている(再発の可能性)
- 視力が急に低下した・目の奥が痛む(視神経炎)
- 首を前に曲げると背中から足に電気が走るような感覚がある(頸髄の病変のサイン)
- 急に歩けなくなった・足に力が入らなくなった
- 38℃以上の熱がある(感染症による一時的な悪化の可能性 — 熱が治まれば改善することが多いが放置は禁物)
- 飲み込みが急に難しくなった・むせが急に増えた
再発後こそ「積極的なリハビリ」の時期
ステロイドの点滴治療による急性期の対応が済んだあと、神経が最も回復しやすい再発後3〜6か月が、リハビリ効果の黄金期です。この時期に集中的な動作の練習と日常動作の訓練を行うことで、残る障害を最小限に抑えることができます。「落ち着くまで安静」ではなく、安全に配慮しながら早い段階から体を動かすことが回復の近道です。病院でのリハビリが終了しても、この期間は続けることが重要です。
症状が安定しているときこそ「基盤を作る」チャンス
症状が落ち着いている時期は、体力・筋力・バランス能力・認知機能の土台を作る最適なタイミングです。この時期にリハビリを怠ると、体を使わないことによる二次的な衰えが積み重なり、次の再発後の回復が著しく難しくなります。「症状がないときこそ、将来への最高の投資期間」というとらえ方が、長期的な生活の質を守ります。
診断・評価の流れ
MSの診断は神経内科の専門医が担当します。診断には国際的な基準が用いられ、「別々の時期に症状が出た」と「脳・脊髄の複数の場所に病巣がある」という2つの条件をMRIと診察所見で確認します。リハビリを進めるためには医師の診断に加えて、理学療法士・作業療法士・言語聴覚士による体の機能評価が欠かせません。
🏥 受診の目安(1つでも当てはまれば受診を)
✓ 片方の目が急に見えにくくなった・目の奥が痛む
✓ 手足のしびれや感覚の異常が24〜48時間以上続く
✓ 歩くのがふらつく・バランスが取れなくなった
✓ 普通じゃない疲れやすさ・「力の抜け」が繰り返し起こる
✓ 排尿のトラブル(頻尿・尿漏れ・出にくい)が突然起きた
✓ 首を前に曲げると背中から足に電気が走る感じがある
✓ 症状が出て数日経って回復したが、また別の症状が出た
✓ 家族にMSや自己免疫疾患の方がいる
主な検査・評価の種類と何がわかるか
| 検査・評価の種類 | 何がわかるか・目的 |
|---|---|
| MRI(脳・脊髄・視神経) | MS診断で最も重要な検査。複数の部位に広がる病巣の場所と、今まさに炎症が起きている病巣(活動性病巣)を確認します。似た別の病気との区別にも必須。定期的なMRIで無症状の病巣の増加(治療効果の目安)も追います。 |
| 髄液検査(腰椎穿刺) | 背骨から少量の脊髄液を採取して調べます。MSに特有のタンパク質(オリゴクローナルバンド)が検出されるとMSの診断を強く支持します。感染症など他の病気の除外にも重要です。 |
| 誘発電位検査 | 目や皮膚に刺激を与えたときの脳の反応速度を測ります。神経の信号が遅れているかどうかを確認し、症状のない部分の神経ダメージも検出できます。 |
| 血液検査・抗体検査 | 似た症状を起こす別の病気(視神経脊髄炎など)との区別のために特定の抗体を調べます。ビタミンDの不足や甲状腺の状態なども確認します。 |
| 認知機能検査 | 処理速度・記憶力・注意力などを紙やコンピュータのテストで測ります。リハビリ計画の立案や、仕事を続けられるかの判断にも活用されます。 |
| 膀胱・自律神経機能検査 | 尿の出方・残尿量・膀胱の動きを調べて、排尿トラブルのタイプを特定します。「漏れやすいタイプ」か「出にくいタイプ」かによって、治療やリハビリの方針がまったく変わります。 |
リハビリ場面で使われる主な評価スケール
EDSS
障害度スケール(国際標準)
0〜10の数値でMSの障害の程度を表す国際的な指標。4.0以上は「どれだけ歩けるか」が主な基準になります。定期的に測定して病気の進行や治療効果を追います。
MSIS-29
MSが生活に与える影響スケール
体の面20項目・気持ちの面9項目、計29の質問で患者さん自身が感じる生活への影響を数値化します。数字に表れにくい「見えない苦しさ」を評価するために欠かせません。
MFIS
MS疲労の影響評価
MS疲労が日常生活にどれだけ影響しているかを21の質問で評価します。体・認知・心理社会の3つの側面から評価できます。疲労対策プログラムの効果確認に欠かせません。
25FWT
歩行速度テスト
約7.6mの距離を歩くタイムを計ります。歩行速度の国際的な指標で、20%以上の変化が「意味のある変化」の目安とされています。
9-HPT
手指の器用さテスト
9本のピンを穴に差し込む時間を計り、手指の器用さを数値化します。上肢機能の変化を追うときや、リハビリの効果確認に使われます。
BBS / Mini-BESTest
バランス評価スケール
さまざまな動作でバランス能力を点数化します。転倒リスクを評価し、バランス訓練プログラムの目標設定や効果確認に活用されます。
「再発前後の変化」と「落ち着いている時期の緩やかな変化」を両方継続して追い続けること
MSの評価は2段階で考えます。①再発後の回復過程:再発直後から数か月の経過を追い、「何がどこまで回復したか」を歩行テスト・バランステストで定期的に測ります。②症状が落ち着いている時期の変化:3〜6か月ごとに疲労評価・生活への影響・認知機能テストで「見えにくい変化」の積み重なりを早めに捉えます。「今の状態」だけでなく「どう変化しているか(トレンド)」を数値で見続けることが、リハビリの質と治療選択の精度を高めます。「前回からここが変わった」を具体的に話し合えるセラピストとの関係が、長期的な管理の質を決めます。
治療法の選択肢
MSの治療は大きく3本の柱で構成されます。①再発を防ぎ病気の進行を抑える薬(疾患修飾薬/DMT)、②再発時のステロイド点滴治療、③症状を和らげる薬とリハビリテーションです。近年は「早い段階から効果の高い薬で炎症を抑えながら、リハビリで体の機能を維持する」という考え方が標準的なアプローチになっています。
再発を抑え、進行を遅らせる「治療の根幹」― 4つのカテゴリ
再発を防ぐ薬(DMT)には「再発の頻度を減らす」「MRIで見える新しい病巣を抑える」「障害の進行を遅らせる」という3つの目標があります。主治医と相談しながら、病気のタイプ・活動性・副作用のリスク・生活スタイルを総合的に考えて選択します。
効果の高い薬 / 注射・点滴タイプ
再発抑制率 60〜70%以上
ナタリズマブ(タイサブリ®)、オクレリズマブ(オクレバス® — 一次進行型にも使用可)、アレムツズマブ(レムトラーダ®)。活動性の高いMSに選択されます。強力な効果がある一方、感染症リスクの管理が必要です。
効果の高い薬 / 飲み薬タイプ
再発抑制率 50〜60%以上
クラドリビン(マベンクラッド®)、オファツムマブ(ケシンプタ®)。高い効果と使いやすさを両立。クラドリビンは年間2クールの服薬で完結する独自の利便性があります。オファツムマブは自己注射タイプです。
中程度の効果 / 飲み薬タイプ
再発抑制率 30〜55%
フマル酸ジメチル(テクフィデラ®)、フィンゴリモド(ジレニア®)、テリフルノミド(オーバジオ®)、シポニモド(メゼント® — 二次進行型)。飲みやすさと効果のバランスが特徴です。
第1世代の薬 / 注射タイプ
再発抑制率 約30%
インターフェロンβ(ベタフェロン®・アボネックス®など)、酢酸グラチラマー(コパキソン®)。長年の使用実績があり安全性が確立されています。妊娠を希望する方にも相談しやすい薬です。
ステロイド点滴療法 ― 再発後の回復を早める
再発時には大量のステロイド薬を3〜5日間点滴する治療が標準的に行われます。炎症を素早く抑え、再発からの回復期間を短くします。ただし最終的に「どこまで回復するか」には影響しないとされており、点滴後のリハビリが回復の質を決めるという認識が大切です。重症の場合は血液を浄化する「血漿交換療法」が行われることもあります。
症状に応じた薬を的確に組み合わせる
- 筋肉のこわばり(痙性):バクロフェン、チザニジン。「緩めすぎ」は歩くための支持力を奪うので調整が大切
- MS疲労:アマンタジン。疲労マネジメントとの組み合わせが効果的
- 神経からくる痛み:プレガバリン、デュロキセチン、三環系抗うつ薬
- 膀胱の過活動:ソリフェナシン、ミラベグロン
- うつ状態:抗うつ薬(SSRI・SNRI)。気持ちの落ち込みは体の回復の妨げになるため、積極的な管理が重要です
🔬 最近のMS治療研究の動向 ― 「次の10年」が見えてきた
現在、複数の製薬会社でミクログリア(脳の免疫細胞)を標的にした新しい薬の臨床試験が進んでいます。「再発を抑える」だけでなく「進行そのものを止める」薬として期待されています。また傷ついた神経の絶縁体を修復する薬の研究も続いており、神経の修復を直接促す治療の実現が視野に入ってきました。さらに血液中の神経ダメージの指標(NfL:神経フィラメント軽鎖)が実用化されつつあり、治療効果をリアルタイムで確認できるようになりつつあります。診断後は主治医と一緒に最新情報を継続してフォローすることが重要です。
🌿 補完代替療法(サプリ・鍼など)とMS ― 何は役立ち、何は注意が必要か
多くのMS患者さんが、標準的な治療に加えて補完代替療法を取り入れています。主なアプローチとエビデンスの現状をまとめました。再発を防ぐ薬をやめてしまうような使い方は避けてください。
📗 比較的根拠があるもの
- ビタミンD補充:不足との関連が強く、主治医と相談の上での補充は勧めやすい
- マインドフルネス・瞑想:ストレス・疲労・気持ちの落ち込みへの良い影響が複数報告されている
- 鍼灸:神経からくる痛みや筋肉のこわばりの緩和に一定の効果が報告されており、安全性も高い
- ヨガ・太極拳:バランス・疲労・生活の質の改善が報告されている。無理のない強度で安全に行える
⚠ 注意が必要なもの
- CBD(大麻由来成分):一部の症状緩和の報告があるが、他の薬との相互作用に注意。日本では規制あり
- 高用量ビタミンサプリ:過剰摂取は逆に体に害をもたらすことも。必ず主治医に相談を
- 免疫「強化」系のサプリ・食品:免疫を「強める」作用はMSの免疫の誤作動を悪化させる可能性があります
- 薬の代わりにサプリだけで対応する:サプリや代替療法だけで再発・進行を抑えることはできません
ここまでお読みいただいた方へ
薬と並んで大切な「もう一つの柱」。
リハビリの「中身」が将来の機能を決めます。
脳科学・運動学の根拠に基づく、MSに特化した具体的なアプローチを解説します。
リハビリテーションの実践アプローチ
MSのリハビリは「症状が出たときだけ行うもの」ではありません。再発したときは脳が回路を作り直すのを助け、症状が落ち着いている時期は体力・筋力・認知機能の土台を維持・強化する——この2段階の取り組みを続けることこそが、長期にわたって体の機能を守る鍵です。8つのアプローチを詳しく解説します。
多職種チームで関わる ― 誰が何をするか
理学療法士(PT)
歩行・バランス・筋肉のこわばり管理・有酸素訓練・転倒予防・補装具の評価が主担当。住まいの環境整備のアドバイスも行います。
作業療法士(OT)
腕・手の機能・食事や着替えなどの日常動作・認知機能のサポート・疲労管理・自助具(便利道具)の選定が主担当です。
言語聴覚士(ST)
話しにくさ・飲み込みの問題・コミュニケーション能力の訓練を担当します。認知機能の評価と訓練計画の立案も行います。
神経内科医
診断・薬の管理・再発への対応・症状を和らげる薬の調整・難病申請書類を担当します。チーム全体の医療的な中心的役割を担います。
心理士/神経心理士
認知機能の検査・認知リハビリ・適応障害・うつへのカウンセリング・マインドフルネス療法を担当します。
ソーシャルワーカー
難病申請・仕事継続の支援・介護保険申請・福祉機器の給付・患者会へのつなぎ・家族のサポートを担当します。
アプローチ 1 ― 疲労管理(ファティーグ・マネジメント)
「疲れを作らない生活の設計」― MSリハビリの最初にして最大の基盤
MS疲労は気力で乗り越えるものではなく、エネルギーを賢く配分することで管理するものです。「6P原則」と「ペーシング」が疲労管理の核心です。すべてのリハビリはこの疲労管理の上に成り立っています。
- 優先順位付け(Prioritizing):今日必ずやること・後回しにできることを朝のうちに仕分ける
- ペーシング(Pacing):活動を20〜30分ごとに休憩を挟んで分割する。「疲れ切る前に休む」が絶対的な原則
- 計画(Planning):疲れやすい午後の活動を減らし、元気な午前中に大事なことを集中させる
- 姿勢の工夫(Positioning):座り方・立ち方を工夫し、筋肉の余計な緊張を最小限に抑える
- 問題解決(Problem-solving):どの活動で一番疲れるかを「疲労日誌」に記録し、具体的な対策を考える
- 冷却(Precooling):冷却ベスト・冷たい飲み物・冷房管理でウトフ現象を予防。運動前に体を冷やしておくことで、持久力と快適さが向上します
アプローチ 2 ― 有酸素運動・筋力トレーニング
「運動が脳を守る」― 現代MSリハビリの最重要な根拠
かつてMSでの運動は「疲れが増す」として制限されていましたが、現代の研究は正反対の結論を示しています。有酸素運動・筋力トレーニングはMS患者の歩行機能・疲労・生活の質・認知機能・気持ちの落ち込みを改善することが複数の質の高い研究で示されています。運動によって脳を守るタンパク質が増え、神経の修復を促し、脳の萎縮の進行を遅らせる可能性も報告されています。
- 有酸素運動(週150分の中程度 / 週75分の強めの運動が目標):自転車エルゴメーター・水泳・歩行。ウトフ現象対策として水中運動や冷却管理がMSには特に有効です
- 筋力トレーニング(週2〜3回):脚・体幹を中心に。こわばりのある筋肉に対しては、重い負荷より回数を増やす・ゆっくりした動作が適しています
- 強度の目安:会話が少しつらくなる程度。体温の上昇に気をつけながら行います
- 水中運動(アクアセラピー):水の浮力で関節への負担を減らし、水温による冷却効果もあります。MSに特に適した運動として複数の研究で支持されています
- ヨガ・ピラティス:体幹の安定・呼吸・バランスを同時に鍛えます。筋肉のこわばり軽減やストレス管理にも有益。疲労を悪化させない程度の強度で行います
アプローチ 3 ― 歩行訓練・バランス訓練
「安全に歩き続ける」力を守る ― 転倒予防が最優先
MS患者の年間転倒率は約50〜60%にのぼり、転ぶことへの恐怖から活動が制限される悪循環が生じます。バランス訓練・歩行訓練は転倒リスクを有意に下げることが示されています。テクノロジーを使った先進的な方法も効果が報告されています。
- 体重を支えながらのトレッドミル歩行(BWSTT):ハーネスで体を支えながら安全に歩行量を確保します。歩き方のパターンを再学習するのに有効です
- ロボット歩行支援(Lokomat等):歩行を機械がサポートしながら繰り返し歩く動作を練習させます。重度の歩行障害がある方でも継続できます
- 電気刺激装置(FES) / WalkAide:垂れ下がってしまう足首を電気刺激で持ち上げます。歩く速さや歩き方の改善効果が示されており、装具として使うこともできます
- VR(仮想現実)リハビリ:転ぶ心配のない仮想空間でバランス・歩行の練習ができます。難しさを自由に調整できるため、継続のモチベーションにもなります
- ノルディックウォーキング:2本のポールを使って体を支えながら屋外を歩きます。腕も使う全身運動です
アプローチ 4 ― こわばり管理・ストレッチング
「固まった筋肉」を柔らかく保つ ― 姿勢管理も含めた総合的な取り組み
MSの筋肉のこわばりは特に足に多く現れ(股関節・膝・足首)、歩く・移動する・介助を受けるときに大きな影響を与えます。「こわばりを完全になくす」ことが目標ではなく、日常の活動を支える適切な筋肉の緊張を保つことが目標です。薬とリハビリの連携が特に重要なアプローチです。
- 毎日の持続ストレッチ(各30〜60秒×3〜5回):ふくらはぎ・太もも裏・股関節前面を中心に行います。お風呂上がりの筋肉が温まった状態で行うとより効果的です
- ボツリヌス毒素注射(ボトックス®):特に強いこわばりに対して注射します。効果は3〜6か月続きます。リハビリと組み合わせることで効果が最大化されます
- ポジショニング:座っているとき・寝ているときに筋肉が伸びた姿勢を保ちます。夜間に足首の形を保つ装具で、足の変形を予防することができます
- 冷却:氷嚢や冷却スプレーで一時的にこわばりを和らげることができます
- 振動刺激:専用の振動台を使ったこわばり軽減の効果が報告されています。専門施設での実施が推奨されます
アプローチ 5 ― 認知機能リハビリ
「頭の霞」に対抗する ― 補う手段を身につけることが日常生活を変える
MSの認知機能の変化は「情報処理の速度が落ちる」「ものを覚えにくい・思い出しにくい」が主なもので、アルツハイマー型の認知症とは異なります。「脳トレ」のような反復練習より、スマートフォンやメモを活用して「忘れない仕組みを作る」方法を日常生活に組み込むことの方が実用的です。有酸素運動との組み合わせが脳の回復力を高めるという研究も増えています。
- コンピュータ認知訓練(RehaCom・BrainHQ等):処理速度・注意力・記憶力を標的にした反復練習。週2〜3回・12週以上の継続で効果が報告されています
- 補う手段(代償戦略)の構築:スマートフォンのリマインダー・メモ帳・ホワイトボードを積極的に活用します。「覚えようとがんばる」より「忘れない仕組みを作る」発想の転換が鍵
- 疲労と認知の連動管理:疲れているときは考える力が著しく落ちます。大事な決断・複雑な作業は午前中・休憩後に集中させましょう
- 運動と認知の組み合わせ訓練:軽い有酸素運動のあとに認知訓練を行うと、脳を守るタンパク質の分泌が高まり学習効率が上がります
- マインドフルネス瞑想:集中力の維持と感情のコントロールの改善に役立ちます。MS患者の生活の質に関する研究で複数の良い結果が報告されています
アプローチ 6 ― 排尿トラブルの管理・骨盤底筋訓練
「外出できる生活」を取り戻す ― 相談しにくい症状ほど、実は対処できる
MSの排尿トラブルのほとんどは「頻尿・急に漏れそうになる」タイプですが、「逆に出にくい」タイプや両方が混在することもあります。どのタイプかを正確に評価した上でのアプローチが大切で、薬・行動の工夫・骨盤底筋訓練を組み合わせます。泌尿器科専門医とリハビリスタッフの連携が理想的です。
- 骨盤底筋トレーニング(ケーゲル体操):1回5〜10秒締める×10〜15回・1日3セット。8〜12週間で尿漏れの改善効果が出ます。正しいやり方はPT/OTに直接確認を
- 膀胱訓練(排尿間隔を少しずつ延ばす):急に漏れそうになっても少し我慢する練習を重ねて、膀胱に溜められる量を増やします
- 排尿日誌の記録:どんな状況でトラブルが起きるか、水分量との関係を2〜3日間記録して把握します
- 自己導尿(CIC):残尿が多い場合に適応されます。感染症予防や腎臓の保護に大切な方法で、正しく習得することで生活の質が向上します
アプローチ 7 ― 心理ケア・メンタルヘルス
「生きる力」を支える ― 気持ちの状態も体の機能の一部
MSに伴ううつ状態は約40〜50%、不安は約20〜40%の方が経験し、体の機能の低下と互いに悪影響を及ぼし合います。気持ちが安定しないとリハビリを続けることも難しくなります。
- 認知行動療法(CBT):MSによる「どうせ良くならない」という否定的な思考パターンを見直し、行動を変えることを促します。うつ・不安への主な選択肢として勧められています
- アクセプタンス&コミットメント療法(ACT):症状や制限を「受け入れる」ことで不必要な闘いをやめ、自分にとって大切なことへ行動のエネルギーを向けます
- 患者会・仲間のサポート:「自分だけではない」という安心感と、日常生活で役立つ知恵の共有。日本MS協会・地域の患者会への参加が力になります
- 家族・パートナーへのカウンセリング:介護する側が燃え尽きないようにすることが、患者さん本人の治療環境を守ることにも直結します
アプローチ 8 ― 仕事継続・社会とのつながり
「働き続ける」「社会とつながる」― MSは若い年代に多い病気
MSは20〜40代に多く、仕事・育児・家事の継続が重要な課題です。発症・再発後に仕事をやめてしまう方は多いですが、適切な環境の整備とサポートで続けられる可能性は高くなっています。
- 疲労管理を職場に応用する:休める場所を確保する・時間に融通が利く勤務形態・テレワークの活用。産業医や上司との調整を具体的に進めます
- 認知機能への配慮:大事な会議は午前中に集中させる・議事録の共有を依頼する・メモツールを職場でも使う
- 障害者手帳・就労支援の活用:身体障害者手帳を取得することで職場での合理的な配慮や就労支援機関の利用が可能になります
- 通勤の負担を減らす:補装具の活用・電動車椅子・障害者用駐車許可証の取得
- 作業療法士・ソーシャルワーカーとの連携:「何をどう続けるか」を一緒に組み立ててくれる専門家との関係が、仕事継続の鍵になります
在宅でできる「症状が落ち着いている時期の毎日10〜15分プログラム」
「毎日の積み重ね」が機能の維持を最大化します。ウトフ現象に気をつけながら、涼しい環境で行ってください。「全部できなかった日」より「今日も続けた」ことを積み重ねることが大切です。
🟢 障害の軽い方向け「基本維持プログラム」
- ウォームアップ・ストレッチ(3分):ふくらはぎ・太もも裏・股関節前面をゆっくり伸ばす
- スクワット or 椅子の立ち座り(10〜15回):壁に手をついてもOK。脚の筋力と立ち上がる動作の維持に直結
- タンデム歩行・片足立ち(各30秒×2〜3回):手すりの近くで安全に行う
- 体幹トレーニング(2分):仰向けでお腹を引き込む・骨盤を動かす運動
- 二重課題(1分):歩きながら動物の名前を言うなど
- 骨盤底筋運動(1分):ケーゲル体操。3〜5秒締める×10回
🟡 障害が中程度の方向け「椅子・補助具活用プログラム」
- 椅子からの立ち座り(10回・ゆっくり):脚で床を押す意識で。勢いで立たない
- 座ったままのバランス練習(2分):背もたれから離れて背筋を伸ばして座り、重心を左右・前後に移す
- 足のストレッチ(3分):座ったまま足首を上下に動かす。朝のこわばりをほぐす
- 腕・手の機能練習(2分):ペットボトルを使って握る・回す、クリップを使う動作など
- 呼吸・リラクゼーション(2分):お腹で呼吸する腹式呼吸。疲れと緊張を和らげる
- 骨盤底筋運動(1分):ケーゲル体操。寝た状態でもOK
「転ばない家」を設計する
- 手すり(最優先):廊下・浴室・トイレ・階段。足の引っかかりや弱さがある方は玄関周りにも
- 滑り止め:お風呂・洗面所・入口のマット。足の垂れ下がりがある方は特に注意
- 照明:夜間トイレへのセンサーライト設置。暗い廊下は最大のリスク環境です
- 床の整理:電気コード・マットの端・散乱物を取り除く
- 短下肢装具(AFO)の使用:足の垂れ下がりには適切な装具で歩行の安全性が大きく改善します
体温・睡眠・栄養管理も「神経への投資」
- 体温管理(最重要):入浴は40℃以下・短時間で。夏場は冷却ベストや冷たい飲み物を常備
- 睡眠:7〜8時間の良質な睡眠を。MS疲労の改善に最も重要な生活習慣のひとつです
- ビタミンD:ビタミンDの不足はMS活動性を高める可能性があります。主治医と相談しながら補充を検討してください
- 禁煙:喫煙はMSの再発・進行リスクを高めることが確かめられています。禁煙外来を積極的に活用しましょう
- 食事:野菜・魚・オリーブオイルを中心とした地中海食スタイルがMSの管理に良い影響を与えるという報告が増えています
MSのリハビリに「完成」はありません。しかし、「再発に備えて土台を作り、再発後は積極的に回復を引き出す」というサイクルを続けることが、何年後・何十年後の生活の質を根本から変えます。今日できた一歩、今日続けた訓練——その積み重ねに、大きな価値があります。
自費リハビリで失敗しない選び方
「症状があるときだけ対応する施設」より「長期的な戦略を設計できる施設」を選ぶ
MSは再発と回復を繰り返しながら何十年も付き合っていく病気です。短期的な「症状の改善」だけでなく、再発後の最大回復・症状が落ち着いている時期の機能の土台づくり・病気の進行への段階的な対応という3つのフェーズを設計できる施設かどうかが、選ぶときの核心です。また「疲労管理・体温管理・ウトフ現象を理解しているか」がMS専門性の最低ラインです。
自費リハビリは「誰に向くか」
課題が明確で、続ける意欲がある方
- 「再発後に病院のリハビリが終了したが、まだ回復の余地がある気がする」
- 「疲労・歩行・認知など複数の問題に優先順位をつけて取り組みたい」
- 「再発を防ぐ薬を始めたが、体の機能のフォローが不十分に感じる」
- 「仕事復帰・育児継続のための具体的なリハビリプランが欲しい」
- 「家族に正しい介助・サポートのしかたを教えてもらいたい」
こちらは要注意
- 現在再発中でステロイド点滴治療が優先される状態
- 「リハビリだけで再発を止められる」という現実的でない期待のみ
- 再発を防ぐ薬をまだ始めていない段階で、薬なしで病気の進行を抑えようとしている
- 熱・感染症・状態が急変している状態
- 重いうつ状態・精神症状で安全に指示を理解することが難しい状態
「良い施設」を見抜く6点チェック
| チェックポイント | 良い状態 | 注意サイン |
|---|---|---|
| MS専門性 | 病型・薬の種類・再発後の経過を理解した上でプログラムを組める | 「運動・バランス訓練全般」のみでMSならではの視点がない |
| 疲労管理 | ペーシング・エネルギー管理の具体的な指導ができる | 「もっと頑張りましょう」だけで疲労管理の視点がない |
| 体温管理 | ウトフ現象を理解し、冷却対策を含めた安全管理ができる | 運動強度は管理するが体温への言及がない |
| 再発期・回復期の設計 | 時期によってゴールと内容を切り替える柔軟な設計力がある | 「今の症状を改善する」だけで時期別の戦略がない |
| 自宅化・継続サポート | 自宅での自主練習プログラムまで丁寧に設計し、次回に進捗を確認する | 「宿題」だけ出して、内容の更新と確認がない |
| 主治医との連携 | 主治医の治療方針を尊重し、必要に応じて情報共有する姿勢がある | 「医療は関係ない」「薬は必要ない」的な発言をする |
💡 初回相談でこの3つを聞いてみてください
1「私の病型・現在の状態で、何を優先して評価しますか? その理由は?」
2「再発しているときと、落ち着いているときでリハビリの内容はどう変わりますか?」
3「疲れが強い日・体温が上がっているときの対応はどうしますか?」
——これらに具体的な言葉でスラスラ答えられる施設は、MS専門性が高く信頼できます。
ここまでお読みいただいた方へ
では、実際にどこでリハビリを受けるか。
脳神経専門施設の強みをお話しします。
大切なのは、この知識を「実際の機能維持」につなげてくれる環境を選ぶことです。
STROKE LABでのリハビリ ― 脳神経専門施設の強みとは
多発性硬化症は、脳・脊髄の神経が傷つく脳神経系の病気です。MSのリハビリには「傷ついた神経を補うために、残っている神経回路をどう活性化するか」という脳神経科学の視点が欠かせません。
STROKE LABは脳卒中をはじめとする脳神経疾患リハビリの専門施設として、「脳が持つ回復する力」を軸にしたリハビリを日常的に実践しています。再発によって生じた障害からの最大限の回復と、症状が落ち着いている時期における神経を守る運動学習の設計こそが、一般的な施設との最大の違いです。
| 一般的なMSリハビリ | STROKE LABのMSリハビリ |
|---|---|
| 再発後の症状回復を待ってからリハビリを開始 | 再発後に脳の回復力が最も高まる「黄金期」を最大限に活用。早い段階から積極的なリハビリを設計 |
| 歩行・バランス訓練が中心。疲労管理は後回し | 疲労管理を土台に置き、その上に運動・認知・日常動作の訓練を積み上げる |
| ウトフ現象の説明なしに運動強度を設定 | 体温・疲れ・体調のモニタリングを組み込んだ安全な運動の処方 |
| 再発時は対応・回復期は継続のみの受身型 | 再発期・回復期それぞれの目標と内容を先手で設計した能動型プラン |
| 評価は初回のみ・記録は参考程度 | 複数の標準テストを定期的に実施し、変化の傾向を数値で見える化 |
| 通院中の訓練のみで、在宅生活とのつながりが薄い | 疲れを上手に配分しながら動く方法を日常生活に落とし込むところまで設計して完結 |
| 痛み・感覚の問題は「薬に任せる」で終わりがち | 神経からくる痛みへの感覚再学習・低周波治療・姿勢管理をリハビリに組み込む |
| 家族・介護者への指導は対応次第で不十分 | 正しい介助方法・見守りとサポートの境界線・自宅での練習環境の設計まで家族を巻き込む |
「今を守り、次の再発に備える」― 長期戦を一緒に設計する
- 再発後の「回復の黄金期」を絶対に逃さない:再発後3〜6か月は脳の回復力が最も高い時期。この期間の集中的なリハビリが将来の機能レベルを決めます
- 疲労管理をリハビリの「設計図」に組み込む:疲れやすい時間帯・季節・体調を考慮した上でプログラムを個別に設計します
- 「何が変わったか」を数値で確認し続ける:定期的な標準評価で変化の傾向を見える化し、プログラムを常に最適化します
- 主治医・病院リハビリとの役割分担を整理して連携する:医療の範囲を大切にし、途切れのない長期リハビリの継続を支援します
- 家族・パートナーへの具体的な指導まで含めて設計する:「通って終わり」にしない。日常生活の中に練習と管理が自然に溶け込むところまでサポートします
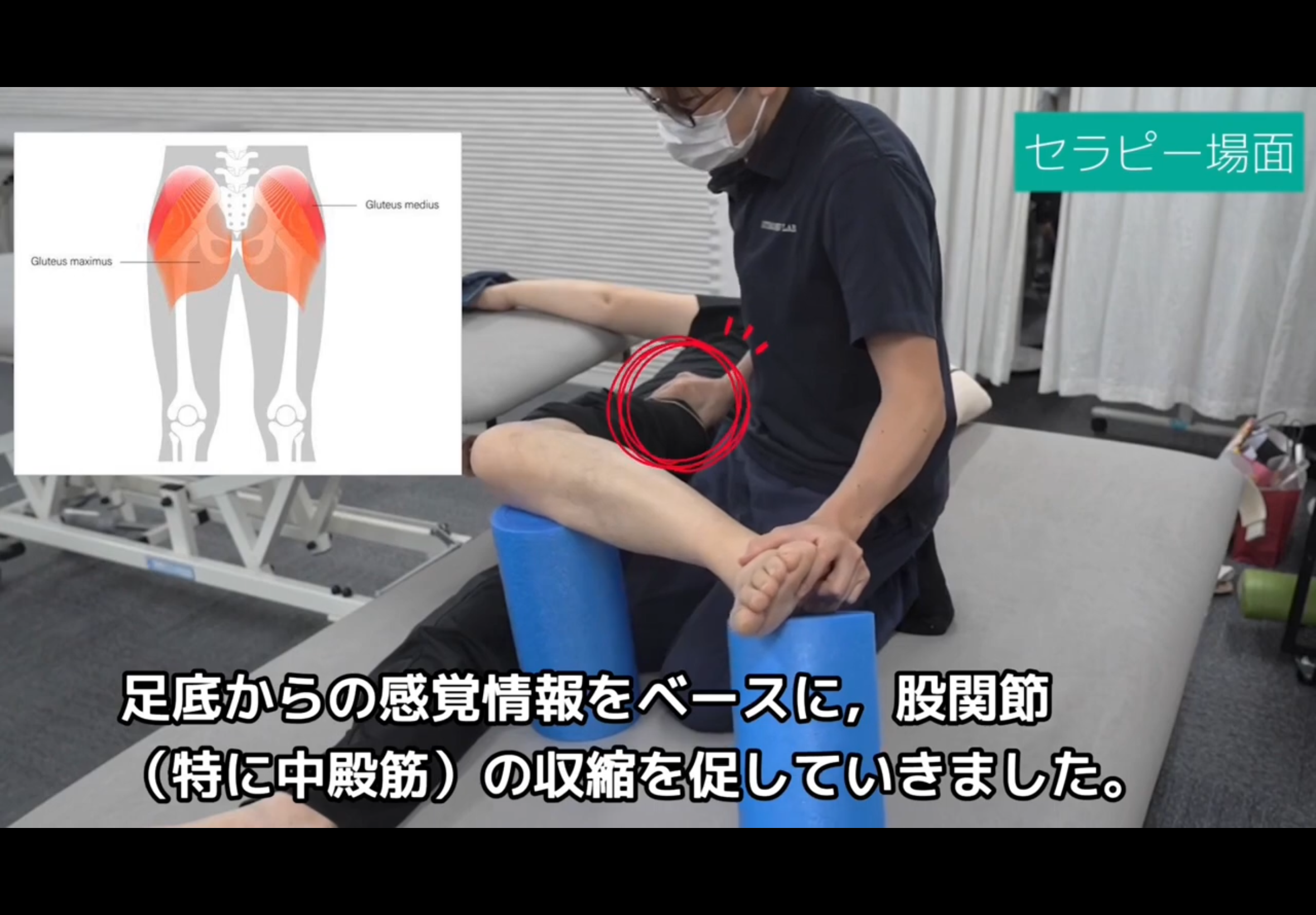
※以下の動画・画像は脳卒中の方のリハビリ実例ですが、症例動画では「良くなった」という結果だけでなく、「なぜその変化が起きたか」というセラピーの場面が紹介されています。体重の乗り方や、手足のポジションを脳が正しく認識することで動きが変わる様子。余計な力みを抜き、本来使うべき筋肉を活性化させるプロセス。こうした「動きの質」への注目は、MSの方にも非常に重要な考え方です。
▶ STROKE LABのリハビリ実例



リハビリを受けた方の声
再発後、病院のリハビリが終わった時点でまだ「足が引っかかる感じ」が残っていました。STROKE LABでは「神経の回復期を最大限に使いましょう」と言われ、諦めずに続けたところ、3か月後には段差への恐怖心がほとんどなくなりました。「もう改善しない」と思っていた頃から回復できたのが、一番の驚きでした。
とにかく疲れがひどくて、午後はほぼ動けない状態が続いていました。STROKE LABでペーシングの具体的なやり方を教えてもらい、「疲れ切る前に休む」という発想に変えただけで、一日の使える時間が増えた感覚があります。運動も「疲れるから怖い」と思っていましたが、適切な強度と冷やしながら行う方法を教わってからは、むしろ動いた方が楽になりました。
一次進行型なので「とにかく悪くなる一方だと思っていた」という状態でした。でもSTROKE LABで「進行を遅らせる運動療法があります」と説明を受け、週2回のトレーニングを続けてみると、1年前と比べて歩ける距離がほとんど落ちていないことが評価の数値で確認できました。数字で変化が見えることが、続ける意欲になっています。
娘がMSと診断されたとき、家族として何をすればいいのか全くわかりませんでした。「手伝いすぎてはいけない、でも放置もできない」という葛藤の中で、STROKE LABで「どんな場面で手伝い、どんな場面では自分でやらせるか」を具体的に教えてもらえました。娘の「できる力」を守りながら支えることができているような気がして、親としても少し楽になりました。
よくある質問(FAQ)
①「できること」に手を出さない:たとえゆっくりでも、本人ができる動作には時間をかけてもらいましょう。転倒しそうなときだけ「そばで見守る+声かけ」で介入する。
②「できないこと」は一緒に解決する:疲れの管理の設計、住まいの改善、病院への付き添いなど、一人ではしにくいことをサポートする。
③「疲れた日」の代わりを担う:疲れが強い日・再発直後・体調が悪いときに限って、普段は自力でやっていることを一時的に代わりに行う。
「今日は調子が悪いのか、それともやる気の問題なのか」という判断の難しさが家族のストレスになります。リハビリの専門家も交えて「どこまで手伝うか」のラインを家族で共有することが、長期的な関係を守るために大切です。
最も大事なこと:補完代替療法は再発を防ぐ薬の代わりにはなりません。薬を続けながら補助的に活用するという位置づけが絶対的な前提です。
比較的安全で根拠があるもの:ビタミンD補充(主治医と相談の上)・マインドフルネス・鍼灸(痛みや筋肉のこわばりの緩和)・ヨガ・太極拳(バランス・疲労)。
注意が必要なもの:免疫を「強化・活性化」すると謳うサプリや食品は、MSの免疫の誤作動を悪化させる可能性があります。何か始める前に必ず主治医に相談してください。「自然由来だから安全」という考えは危険です。
参考文献・参考リンク
日本神経学会・日本神経免疫学会:多発性硬化症・視神経脊髄炎スペクトラム障害診療ガイドライン 2023年版
Motl RW, et al. Exercise and multiple sclerosis: a systematic review and meta-analysis. Lancet Neurol. 2017;16(10):848–858. PubMed
Dalgas U, et al. Resistance training in multiple sclerosis: An update on effects and recommendations. Mult Scler. 2020;26(10):1157–1170.
Sandroff BM, et al. Acute exercise and cognition in multiple sclerosis. Neuropsychology. 2015;29(4):529–537.
Prosperini L, et al. Motor learning–based balance training in multiple sclerosis. J Neurol. 2010;257(4):517–523.
Kalron A, et al. Pilates exercise training vs. physical therapy for improving walking and balance in people with multiple sclerosis. Clin Rehabil. 2016;30(10):984–991.
Gunn H, et al. Virtual reality exercise for multiple sclerosis. Mult Scler. 2015;21(6):791–804.
Confavreux C, et al. Rates of pregnancy-related relapse in multiple sclerosis. N Engl J Med. 1998;339(5):285–291.
難病情報センター:多発性硬化症 nanbyou.or.jp
日本MS協会: ms-japan.org 日本理学療法士協会: japanpt.or.jp 日本作業療法士協会: jaot.or.jp
多発性硬化症のリハビリ、
専門家と一緒に「設計」しませんか?
MSの機能維持は、病型・再発歴・現在の症状・生活スタイルに合わせた個別に最適化されたプログラムで大きく変わります。
主治医・病院リハビリとの役割分担を整理し、「再発後の最大回復」と「症状が落ち着いている時期の土台作り」を一緒に設計します。
東京(御茶ノ水・世田谷)・大阪にて対応中です。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)