【2026年版】パーキンソン病のすくみ足 完全解説|評価・治療・リハビリ・脳科学まで
パーキンソン病のすくみ足は、なぜ突然動けなくなるのか。
「玄関で足が止まる」「方向転換のたびに固まる」——その症状は、脳の歩行ネットワークの一時的な崩壊です。意志の弱さでも、慣れの問題でもありません。
— すくみ足(FOG)の病態とリハビリの全体像をまずご覧ください。
続きをお読みください。
こんなお悩みはありませんか。
パーキンソン病のすくみ足(Freezing of Gait:FOG)を抱えるご本人やご家族から、私たちは毎日のように切実なご相談をいただきます。共通しているのは、「動きたいのに動けない」という強い苦しさです。
玄関を出ようとした瞬間に足が床に張り付く。廊下の曲がり角でフリーズする。混雑した駅で動けなくなる。これらは典型的なすくみ足のエピソードです。予測ができないため、ご本人は常に緊張しながら歩いています。気づけば家にこもりがちになり、活動範囲がどんどん狭まっていく——そんな悪循環に陥りやすい症状です。
大切なのは、「これは脳の症状であり、本人の気合いの問題ではない」ということを、ご本人もご家族も理解することです。叱責や急かしは逆効果になりやすく、かえって症状を悪化させてしまいます。
すくみ足とは。
すくみ足(Freezing of Gait:FOG)とは、歩こうという意図があるにもかかわらず、足が前に出なくなる一時的なエピソードです。足が床に固定されたように感じ、数秒から最大1分間、足を持ち上げられない状態が続きます。
パーキンソン病の四大症状(振戦・固縮・動作緩慢・姿勢反射障害)に隠れがちですが、進行期では非常に多くの方に出現する症状です。診断直後では7%程度ですが、罹患期間が長くなるほど割合が増え、進行期では半数以上に認められます。
パーキンソン病における転倒の中で、すくみ足が原因となるケースが最も多いことが知られています。転倒は骨折や入院につながり、その先の生活レベルを大きく変えてしまいます。
だからこそ、症状を「年のせい」と片付けず、早めに専門家に相談することが大切です。早い段階で対策を始めるほど、生活の質を守れる可能性が高まります。
すくみ足の3つの特徴。
常時起きるわけではなく、特定の場面で突然出現します。歩き始め、方向転換、狭い空間の通過、目的地の直前(到達現象)などが、典型的な引き金になります。
エピソード中には、踏みつけ(festination:フェスティネーション)と呼ばれる素早く短い足踏みが見られることがあります。前進できないのに足だけが動いている、独特の状態です。
焦り、不安、二重課題(歩きながら会話するなど)で著しく悪化します。純粋な運動の問題ではなく、認知や情動が深く絡む点がすくみ足の難しさです。
病期との関連:FOGは罹患期間・UPDRS重症度・姿勢不安定性と強く関連する。診断初期は7%程度だが進行期では50〜80%に出現。
運動学的所見:歩幅の急激な短縮、歩幅変動の増加、体幹前傾による重心前方移動、上下肢協調性の崩壊(腕振り消失)、視覚・聴覚キューによる一時的改善が特徴。
サブタイプ:歩行開始時(start hesitation)、方向転換時(turning hesitation)、狭所通過時、到達現象(destination phenomenon)に分類。サブタイプごとに介入戦略を変える必要がある。
どれくらいの方に起きるのか。

— ご本人・ご家族の状況を丁寧にお伺いします
STROKE LABは脳神経系疾患に特化した自費リハビリ施設です。脳科学と徒手療法を軸に、すくみ足のタイプを丁寧に見極め、お一人おひとりの生活場面に合わせたプログラムを設計します。
なぜ起こるのか。
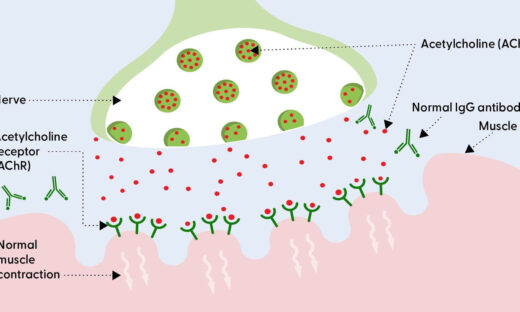
私たちは普段、「歩く」ことをほとんど意識しません。それは、脳の中の自動的な歩行プログラムが、無意識のうちに足を動かしてくれているからです。
パーキンソン病ではこの自動プログラムを担う回路がうまく働かなくなります。普段は信号機が連続的に青になる道を、急に信号が消えて立ち往生するイメージに近い状態です。すくみ足は、この一時的な信号消失の瞬間に起きています。
大脳基底核とドーパミン不足。
パーキンソン病の本態は、中脳黒質という場所にある、ドーパミンを作る神経細胞が減少することです。ドーパミンは脳の運動指令を整えるための重要な物質で、これが不足すると運動の開始・維持・切り替えが難しくなります。
特に、補足運動野(SMA:自発的な運動の準備に関わる前頭葉の領域)と、被蓋脚部核(PPN:歩行リズムを生み出す脳幹の中継点)の機能低下が、すくみ足と密接に関連していることがわかってきました。
直接路機能低下:線条体→淡蒼球内節(GPi)への直接路の抑制が弱まり、GPi過活動→視床抑制→運動皮質出力低下のカスケードが運動開始障害を生む。
PPN-CPG経路:被蓋脚部核(PPN)から脊髄歩行パターン発生器(CPG)への信号異常がFOGの中核メカニズム。歩行リズム生成の崩壊として臨床的に発現。
SMAと外部キュー:SMAの内部生成的運動プログラムが破綻するため、外部キュー(視覚・聴覚)による外側前頭皮質経由のバイパスルートが治療標的となる。
すくみ足には、薬の血中濃度が低下した「オフ期」に起きるものと、薬が効いている「オン期」にも起きるものがあります。
オン期のすくみ足は、薬を増やしても改善しにくいという特徴があります。むしろ薬の過剰投与で悪化するケースもあるため、リハビリの役割が特に重要になります。タイプの見極めが、治療方針を決める分岐点です。
他の歩行障害との違い。
「歩けない」と一言で言っても、原因はさまざまです。すくみ足は、他の歩行障害と区別すべき独特の特徴を持っています。違いを理解することで、ご家族の対応も変わってきます。
| 特徴 | すくみ足(FOG) | 小刻み歩行 | 脳卒中後の歩行障害 |
|---|---|---|---|
| 出現の仕方 | 発作的・場面依存 | 持続的・常時 | 片側性・持続的 |
| 主な引き金 | 歩き始め・方向転換・狭所 | 疲労・服薬切れ | 発症後ほぼ常時 |
| キューでの改善 | 著明に改善することが多い | 部分的に改善 | 限定的 |
| 心理的影響 | 焦り・不安で著しく悪化 | 影響あり | 影響は限定的 |
| 対応の中心 | 外部キュー・認知戦略 | 薬物調整・歩幅訓練 | 麻痺側の機能再建 |
評価方法。
すくみ足の評価は、症状が発作的で環境に左右されやすいため、難しい部分があります。複数の方法を組み合わせて、立体的にとらえることが大切です。
臨床室のような整然とした環境では、すくみ足が誘発されにくいことが多くあります。「いつもは家で止まるのに、病院では止まらない」というご相談は、実はとても自然な現象です。
そのため、ご自宅の動線・普段の生活場面・症状が出やすい時間帯について、ご家族から具体的にお聞きすることが、評価の出発点になります。
主観性・想起バイアス:FOG-Qは患者自己認識依存。アウェアネス低下症例では過小評価されやすく、ご家族との併用評価が望ましい。
発作性と再現性:臨床場面でFOGが出現しないことが多く、誘発課題(方向転換・二重課題・狭所通過)の組み合わせで感度を高める。
ウェアラブル活用:加速度計・ジャイロを搭載したセンサーやスマートフォンアプリで、日常生活下のFOGエピソードを連続記録。客観的データはご家族へのフィードバックにも有効。
回復への道のり。
パーキンソン病は完全に治癒する病気ではありません。しかし、すくみ足の頻度を減らし、転倒を防ぎ、外出範囲を広げることは、適切な治療とリハビリで十分に目指せます。回復への道のりは、4つの段階で組み立てます。
レボドパを中心とした薬物療法でオフ期型のすくみ足を改善します。投与タイミングと用量を調整することで、薬の切れ目に出る症状を減らせます。MAO-B阻害薬やCOMT阻害薬の併用も選択肢です。
床のテープやレーザーポインター付きの杖(視覚キュー)、メトロノームのリズム(聴覚キュー)を活用し、止まっている回路を外側から起動します。歩幅を広げる訓練・方向転換の段階的練習も中心です。
作業療法では、玄関での靴の着脱・座っている所からの立ち上がり・狭い廊下の通過など、日常生活の引き金場面に焦点を当てた練習を行います。「大股で」「足を高く」といった意識的な声かけ戦略を生活に組み込みます。
自宅のすくみホットスポット(止まりやすい場所)を特定し、カーペット除去・手すり設置・床のキューライン貼付を行います。ご家族には、エピソード時の対応(引っ張らない・急がせない・リズムを取る)を共有します。

すくみ足は、原因と引き金が一人ひとり違う症状です。だからこそ、画一的なプログラムでは届かない領域があります。脳科学と徒手療法をベースに、ご本人の体と生活に向き合うリハビリを大切にしています。
ご家族ができるサポート。
対応の基本姿勢チェック。
こんな声かけが効きます。
「焦らなくて大丈夫。一緒に1・2・1・2でいきましょう。」
「足を高く上げてみて。あの椅子をまたぐイメージで。」
「いったん深呼吸。出発はそこから。」
やってよいこと、避けたいこと。
| 場面 | 推奨される対応 | 避けたい対応 |
|---|---|---|
| 玄関でフリーズ | 床のテープを目印に「またぐ」声かけ | 腕を引いて出発させる |
| 方向転換でフリーズ | 止まる→向く→歩くの3段階に分ける | 急に方向を変えさせる |
| 混雑場所で停止 | 壁際に移動して呼吸を整える | 人波の中で無理に歩かせる |
| 転倒しそうな場面 | 後ろから腰を支え重心を安定させる | 前から強く引っ張る |
| 外出全般 | 服薬1〜2時間後の時間帯を選ぶ | 時間に追われたスケジュール |
在宅復帰と公的支援制度。
ご自宅で安心して暮らし続けるためには、住環境の整備と、利用できる公的支援制度を知っておくことが大切です。「制度を知らなかったために、使えなかった」というご相談を多くいただきます。早めに窓口に相談することをおすすめします。
在宅復帰チェックリスト。
主な公的支援制度。
| 制度 | 主な内容 | 窓口 |
|---|---|---|
| 指定難病医療費助成 | パーキンソン病はヤール3度以上で対象。医療費自己負担の軽減。 | 保健所・難病相談支援センター |
| 介護保険 | 40歳以上は特定疾病として申請可。デイ・訪問・福祉用具の利用。 | 市区町村の介護保険課 |
| 身体障害者手帳 | 運動機能障害の程度に応じて交付。税金・公共料金の減免、福祉サービス利用。 | 市区町村の障害福祉課 |
| 障害年金 | 日常生活に支障がある場合の年金給付。1〜3級の等級あり。 | 年金事務所 |
| 高額療養費制度 | 医療費が一定額を超えた分が払い戻される。所得区分で自己負担上限が決まる。 | 加入している健康保険の窓口 |
| 住宅改修費助成 | 手すり・段差解消・床材変更など、改修費の一部支給。 | 介護保険または障害福祉 |
| 地域包括支援センター | 高齢者の総合相談窓口。制度の案内・ケアプラン作成・関係機関調整を担う。 | 中学校区ごとに設置 |
回復までの期間と予後。
パーキンソン病は慢性進行性の疾患であり、すくみ足も時間とともに少しずつ変化していきます。ただし、適切な治療とリハビリを継続すれば、生活の質を保ちながら過ごすことが可能です。完全な治癒を目指すのではなく、「動ける時間を増やす」「転倒を減らす」という現実的なゴールが中心になります。
1つめは、すくみエピソードの頻度・持続時間を減らすこと。2つめは、転倒回数を減らし、転倒恐怖を軽減すること。3つめは、外出回数や活動範囲を維持・拡大することです。
これらは「測れる目標」です。週単位・月単位で記録すると、ご本人もご家族も変化に気づきやすくなり、励みになります。
脳には、新しい刺激や訓練に応じて回路を組み換える性質(神経可塑性)があります。何歳からでも、適切な刺激と継続的な練習により、機能の維持・改善が期待できます。「もう遅い」ということはありません。
よくあるご質問。
いいえ、違います。すくみ足は脳の歩行制御ネットワークが一時的に崩れることで起きる神経学的な症状です。本人は歩こうと意図しているのに、脳から足への指令がうまく届かない状態です。
叱責や無理な励ましは逆効果になりやすく、ご本人の苦しさを理解することが第一歩になります。
すくみ足には、薬が効きにくい時間帯に出るオフ期型と、薬が効いている時間帯にも出るオン期型の2種類があります。オン期型はドーパミン薬での改善が難しいタイプです。
この場合は、視覚や聴覚のキューを使ったリハビリ、認知戦略、環境調整が中心になります。タイプの見極めが治療方針を分けるため、主治医にご相談ください。
引っ張る、急かす、大声で叫ぶ、この3つは避けてください。代わりに、肩に軽く触れて1・2・1・2とゆっくりリズムを取る、視線の先に目印を置く、深呼吸を促すといった対応が有効です。
あらかじめご家族と一緒に対応を練習しておくと、外出時の不安も軽くなります。
視覚的な手がかりがあると、脳の補足運動野が外側のルートから活性化され、止まっていた歩行が再開しやすくなります。色は緑・白・黄色が比較的有効と報告されています(Bryant 2010ほか)。
ただし効果には個人差があるため、複数の色や形状を試し、ご本人に合うものを見つけることが大切です。
パーキンソン病はヤール3度以上で指定難病の医療費助成の対象になります。また介護保険(40歳以上は特定疾病として申請可)、身体障害者手帳、障害年金、住宅改修費の補助なども利用できます。
お住まいの地域包括支援センターや難病相談支援センターが、最初の窓口になります。
はい、期待できます。完全な治癒は難しい疾患ですが、脳には可塑性(かそせい:回路を作り変える力)があり、何歳からでも適切な刺激により回路の再編成が起こります。
歩幅を広げる、転倒を減らす、外出回数を増やすといった生活レベルでの改善は、進行期からでも十分に目指せます。
STROKE LABのプログラム。
STROKE LABは、脳神経系疾患に特化した自費リハビリ施設です。脳科学の知見と徒手療法を軸に、すくみ足のタイプ判別から日常生活への統合まで、お一人おひとりの体と生活に向き合うプログラムを提供しています。
— STROKE LABが提供するパーキンソン病体操です。是非1週間チャレンジしてみましょう。
「玄関で必ず止まっていたのが、テープを貼ってからは出かけられる日が増えました。家族の声かけのコツも教えてもらえたので、外出への不安が減りました。」— 60代男性・パーキンソン病(罹患3年)・通所3ヶ月後
「方向転換の練習を繰り返したことで、家の中での転倒がなくなりました。何より、夫婦でリハビリを共有できることが、大きな支えになっています。」— 70代女性・パーキンソン病(罹患5年)・通所6ヶ月後
あわせて読みたい:STROKE LAB のパーキンソン病リハビリについて詳しく解説
諦めないでください。

すくみ足を抱えるご本人とご家族の苦しさを、私は臨床の現場で何度も目にしてきました。「歩こう」という意志があるのに、足が動かない。その瞬間の困惑と恐怖は、本人にしかわからない深さがあります。
しかし、すくみ足は脳の症状です。意志の弱さでも、努力不足でもありません。脳科学に基づいた評価と、生活場面に寄り添ったリハビリで、変えられる部分は確かにあります。
まずは無料相談で、いまの状況をお聞かせください。一緒に、これからの歩みを考えていきましょう。
代表取締役 金子 唯史
参考文献。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)