【2026年版】緊張型頭痛の原因と治し方|リハビリ・姿勢改善・ストレッチを専門家が解説
緊張型頭痛は、正しい評価と運動療法・姿勢改善を続けることで
頻度・強度を大幅に減らし、薬に頼らない生活を取り戻せます。
「毎日のように頭が重い」「首・肩がコリかたまる」「鎮痛剤が手放せない」——
薬を飲んでもその場しのぎ、ということはありませんか?
このページでは、緊張型頭痛の根本原因を理解し、リハビリテーションで解決する専門的アプローチを段階ごとに解説します。
こんな悩みを抱えていませんか?
「毎日頭が重い」が当たり前になっている
締め付けられる・頭全体が重い・首の付け根から頭へ広がる鈍い痛み——これが毎朝の「普通」になっていませんか。「そういう体質だから」と諦めているなら、それは緊張型頭痛の慢性化のサインです。原因に直接アプローチすれば変えられます。
鎮痛剤が手放せない・効きにくくなってきた
市販薬や処方薬を毎週のように飲んでいる。「効きが悪くなってきた気がする」——これは薬物乱用頭痛(MOH)への移行リスクです。月10日以上の鎮痛剤使用は頭痛をさらに悪化させる悪循環を生みます。リハビリは薬を減らす出口でもあります。
仕事・家事・趣味が制限されている
頭痛がひどい日は集中できない・大事な会議で頭が働かない・子供との外出をキャンセルする……緊張型頭痛は「たかが頭痛」ではなく、生活の質(QOL)を静かに蝕む深刻な問題です。日本全体の経済損失は年間約3,000億円とも試算されています。
これらはすべて、専門的なリハビリで根本から改善できる問題です。
緊張型頭痛のリハビリには、頚部筋・筋膜・中枢神経系の感作機構を理解した上で
「姿勢・筋機能の改善」と「痛みの神経学的抑制」の両面にアプローチする専門性が求められます。
緊張型頭痛とは ― 知っておくべき基礎知識
緊張型頭痛(Tension-Type Headache: TTH)は、頭痛全体の中で最も頻度が高い一次性頭痛です。「一次性」とは、脳腫瘍・くも膜下出血などの病気が原因ではなく、頭痛そのものが病態の中心であることを意味します。日本では成人の約40〜50%が経験し、慢性化すると社会的・経済的な影響が非常に大きくなります。
かつては「心因性の頭痛」と捉えられていましたが、現在は頸部・肩・頭周辺の筋肉の過緊張・筋膜の感作、そして脳が痛みを増幅する「中枢性感作」が組み合わさって生じる、れっきとした神経筋骨格系の問題として理解されています。「気の持ちよう」では解決しません。しかし、正しいアプローチで確実に改善できます。
📊 緊張型頭痛の有病率と社会的影響
世界保健機関(WHO)の報告では、緊張型頭痛は世界で最も多い神経系疾患のひとつであり、全成人の約38%が経験するとされています。日本では約4,000万人以上が罹患していると推計されます。毎月15日以上頭痛がある「慢性緊張型頭痛」は全体の約3%に及び、重症化するほど日常生活への支障が大きく、抑うつや睡眠障害を合併する割合も高くなります。
重要なのは、緊張型頭痛は「治療の必要がない軽い頭痛」ではなく、積極的に介入することで生活の質が大幅に改善できる疾患だという認識です。適切なリハビリテーションによって頭痛の頻度・強度・持続時間のすべてを減少させることが可能です。
専門家向け:緊張型頭痛の病態生理と神経科学的背景
末梢性機序(筋・筋膜感作): 頸部・側頭筋・僧帽筋・後頭下筋群における筋収縮の持続と虚血によって、ブラジキニン・セロトニン・プロスタグランジン等の痛み物質が蓄積する。これが筋膜内の侵害受容器(Aδ線維・C線維)を感作させ、触圧刺激に対して過剰な痛みを生じる「末梢性感作」につながる。
中枢性感作: 慢性緊張型頭痛では、延髄三叉神経核〜視床〜大脳皮質の痛み処理回路が可塑的に変化し、通常では痛みと感じない刺激(閾値以下の刺激)でも痛みを感じるようになる「中枢性感作」が確立される。これがNSAIDsが効きにくくなる主な理由であり、薬物療法だけでの限界でもある。
頸部神経解剖学的背景: 上位頸髄(C1-C3)の後角ニューロンは、三叉神経核尾側亜核と収束しており、頸部の筋骨格系の問題が頭痛を引き起こす神経解剖学的経路(「trigeminocervical complex」)が存在する。この経路を介することで、後頭下筋群・胸鎖乳突筋・僧帽筋の機能不全が頭部・側頭・前額部の疼痛として現れる。
深部頸部屈筋(DCF)の役割: 長頸筋・頭長筋等の深部頸部屈筋群の機能低下は、頸部の動的安定性低下・表層筋(胸鎖乳突筋・斜角筋)の代償過活動を招く。この表層筋の慢性過収縮が末梢性感作の主要な維持因子であり、深部頸部屈筋の訓練(CCFT: Craniocervical Flexion Training)がエビデンスに基づいた主要介入となる理由である。
症状・分類・発症メカニズム
緊張型頭痛の症状は「締め付けられるような痛み」が特徴です。片頭痛と混同されることも多いため、正確な理解が治療の第一歩になります。適切な診断なしに自己判断で薬を続けることが、慢性化・悪化の最大のリスクです。
緊張型頭痛に特徴的な症状
頭全体を締め付ける・圧迫される痛み
「ハチマキで締め付けられる」「ヘルメットをかぶったような重さ」と表現されることが多い痛みです。片頭痛のようなズキズキ・脈打つような痛みとは異なり、鈍く持続する圧迫感が特徴です。両側性(頭全体)に出ることがほとんどです。
首・肩・後頭部のコリと圧痛
後頭部の付け根・首すじ・肩の筋肉を押すと強い痛みがある(圧痛点の存在)のが緊張型頭痛の典型的な所見です。後頭下筋群・僧帽筋上部・側頭筋・胸鎖乳突筋に筋の硬さ・トリガーポイントが形成されており、これが直接頭痛の原因となります。
日常動作で悪化しない・光や音への過敏は軽度
片頭痛と区別する重要なポイントです。緊張型頭痛は歩行や階段昇降などの日常動作で著しく悪化することは少なく、光・音・においへの強い過敏もあまり見られません。ただし慢性化すると両者の境界が曖昧になることもあります。
眼の疲れ・集中力低下・軽いめまい感
頭痛そのもの以外に、目がショボショボする・画面が見づらい・集中できない・なんとなくフラつく感じ、といった随伴症状を伴うことがあります。これらは後頭下筋群の緊張が頸部の固有感覚系と眼球運動系に影響するためで、リハビリで改善できる症状です。
緊張型頭痛の3つの分類
なぜ頭が痛くなるのか ― 3つのメカニズム
緊張型頭痛は「疲れたときに頭が痛くなる」だけの現象ではありません。3つのメカニズムが重なって起きています。この仕組みを理解することが、効果的なリハビリにつながります。
メカニズム①:筋肉・筋膜の過緊張と虚血
長時間のデスクワーク・スマートフォン操作・前傾姿勢によって、後頭下筋群・僧帽筋・側頭筋が常に収縮し続けます。慢性的な筋収縮は血流を低下させ、局所に痛み物質(乳酸・ブラジキニン等)が蓄積。筋膜が硬くなり、触れるだけで痛む「トリガーポイント」が形成されます。
メカニズム②:頸椎アライメントの乱れ(頭部前方変位)
スマートフォンやPC操作で頭が体の前方に出る「スマホ首・ストレートネック」の姿勢では、頭部の重さが正常の2〜3倍の負荷として頸部筋にかかります。この慢性的な負荷が筋・関節・神経構造を刺激し続けることが頭痛の主要な発生源のひとつです。
メカニズム③:中枢性感作(脳の過敏化)
頭痛が慢性化すると、脳の痛み処理システムが変化し、本来痛くない刺激でも「痛い」と感じるようになります。これが「中枢性感作」です。この段階では鎮痛剤の効果が低下し、精神的なストレス・睡眠不足・天気の変化など小さなトリガーで頭痛が誘発されやすくなります。
⚠ 緊急受診が必要な「危険な頭痛」のサイン
以下の症状は脳卒中・脳腫瘍・髄膜炎などの重大な疾患を示す可能性があります。緊急で神経内科・脳神経外科を受診してください。
- 「人生最悪の頭痛」「突然バットで殴られたような頭痛」(くも膜下出血の可能性)
- 38℃以上の発熱・首のこわばりを伴う頭痛(髄膜炎の可能性)
- 手足のしびれ・麻痺・言語障害・視野の異常を伴う頭痛(脳卒中の可能性)
- 起床時に最も強く、日を追うごとに悪化する頭痛(脳腫瘍の可能性)
- 50歳以降に初めて現れた頭痛・性状が急激に変わった頭痛
- 意識障害・けいれんを伴う頭痛
片頭痛との違い ― 正確な区別が治療の出発点
| 比較項目 | 緊張型頭痛 | 片頭痛 |
|---|---|---|
| 痛みの性質 | 締め付け感・重い・鈍い圧迫感 | ズキズキ・拍動性・脈打つような痛み |
| 痛みの部位 | 両側性(頭全体・頭頂部・後頭部) | 片側性が多い(ただし両側もあり) |
| 強度 | 軽〜中等度。活動を続けられる程度 | 中〜重度。動けなくなることが多い |
| 随伴症状 | 光・音への過敏は軽微。吐き気は少ない | 光・音・におい過敏、嘔吐を伴うことが多い |
| 身体活動での変化 | 歩行・運動でほとんど悪化しない | 歩行・運動・頭を動かすと著しく悪化 |
| 主な治療戦略 | 筋肉・姿勢へのリハビリ・ストレス管理 | トリプタン薬・予防薬・生活習慣管理 |
診断・評価の流れ
緊張型頭痛の診断は神経内科または頭痛専門医が担当します。国際頭痛学会(IHS)の診断基準(ICHD-3)に基づいて、頭痛の性状・随伴症状・頻度を確認し、重大な疾患を除外します。リハビリを進めるためには医師の診断とあわせて、理学療法士による頸部・姿勢・筋機能の評価が重要です。
受診〜リハビリ開始までの流れ
神経内科・頭痛専門医の受診(二次性頭痛の除外)
最初のステップは、危険な頭痛(脳腫瘍・くも膜下出血・髄膜炎など)を除外することです。問診・神経学的診察・必要に応じてMRI/CTを行い、緊張型頭痛の診断を確定します。すでに「緊張型頭痛」と診断済みの方はSTEP 2から進められます。
頭痛日記の開始(最低4週間)
診断後すぐに頭痛日記をスタートします。頭痛の頻度・強度・持続時間・鎮痛剤使用を記録することで、リハビリ計画の精度が大幅に上がります。スマートフォンアプリ(頭痛ーるiQ等)でも可。この記録がのちに「改善の証拠」になります。
理学療法士による初回評価
頸部ROM・深部頸部屈筋機能(CCFT)・姿勢アライメント・圧痛点(トリガーポイント)・NDIスコアを測定します。「どこに問題があるか」を数値で明確にすることが、効果的なプログラム設計の前提です。この評価結果をもとに個別の介入計画を作成します。
訓練プログラムの開始と在宅化
深部頸部屈筋訓練・徒手療法・姿勢矯正・有酸素運動の組み合わせを、個人の評価結果に合わせて設計します。同時に在宅プログラムを作成し、「通院日以外の毎日の積み重ね」を支えます。4〜6週ごとに評価を繰り返して成果を確認・調整します。
🏥 受診・相談のタイミング目安(1つでも当てはまれば受診を)
✓ 週2回以上頭痛がある
✓ 鎮痛剤を月10日以上使用している
✓ 頭痛で仕事・日常生活に支障が出ている
✓ 頭痛に伴って首・肩のコリが強くある
✓ 以前効いていた薬が効きにくくなってきた
✓ 抑うつ・不眠・集中力低下が重なっている
✓ 頭痛の性状・頻度が最近変化した
リハビリ場面で使われる主な評価スケール
頭痛日記
Headache Diary
頭痛の頻度・強度・持続時間・誘発因子・鎮痛剤使用を記録。治療効果の判定と薬物乱用頭痛の検出に不可欠。最低4週間の記録が推奨される。
NRS / VAS
数値評価スケール / 視覚的アナログスケール
0〜10点で痛みの強度を数値化。治療前後の変化を定量的に追うための基本ツール。毎回の記録で経過を可視化する。
NDI
Neck Disability Index
頸部痛が日常生活(個人管理・重量物・読書・仕事など)に与える影響を10項目で評価。50点満点で高いほど障害が大きい。リハビリ目標設定に活用。
CCFT
頭頸部屈曲テスト
深部頸部屈筋の機能を評価する特異的テスト。理学療法士が実施。緊張型頭痛患者の多くでDCFの機能低下が確認される。訓練プログラムの根拠となる。
ROM評価
頸部関節可動域
頸部の屈曲・伸展・回旋・側屈の可動域を計測。制限がある方向が治療ターゲットの特定につながる。ゴニオメーター・CROM装置等を使用。
PPT
圧力疼痛閾値測定
アルゴメーターで筋肉・トリガーポイントへの圧力に対する痛みの閾値を測定。値が低いほど感作の程度が高い。慢性化の評価と治療効果判定に有用。
「頭痛の記録」なしに正確な治療はできない
緊張型頭痛のリハビリでは、治療前から頭痛日記をつけることが最も重要な第一歩です。頭痛の頻度・強度・誘発因子・鎮痛剤の使用状況を4週間記録するだけで、医師・理学療法士が介入計画を立てる精度が格段に上がります。「今月は何回頭が痛かったか」を数字で把握することが、改善を実感するための土台になります。スマートフォンのアプリ(「頭痛ーるiQ」など)を使うと手軽に継続できます。
治療法の選択肢
緊張型頭痛の治療は、薬だけに頼らない「薬物療法+リハビリテーション+生活習慣管理」の組み合わせが最も効果的です。慢性化した緊張型頭痛では、薬物療法のみでは限界があり、原因となる筋骨格系の問題と生活習慣への介入なしに根本的な改善は見込めません。
頭痛発作時に使う「その場をしのぐ」薬
頭痛が出たときに使う対症療法薬です。NSAIDs(アスピリン・イブプロフェン・ロキソプロフェン)・アセトアミノフェンが第一選択です。過度な使用は薬物乱用頭痛(MOH)のリスクがあるため、月10日以内の使用を守ることが重要です。カフェインとの合剤(エクセドリンなど)は効果が高い一方、依存のリスクも高くなります。
慢性化した場合の「頭痛を起きにくくする」薬
月15日以上頭痛が続く慢性緊張型頭痛では、予防薬が使われます。三環系抗うつ薬(アミトリプチリン)がエビデンスの最も確立した予防薬であり、少量から開始して頭痛の頻度を減らします。筋弛緩薬(エペリゾン・チザニジン)が筋緊張の強い場合に補助的に用いられます。これらはあくまで補助手段であり、リハビリとの組み合わせで最大の効果を発揮します。
治療の「中核」——根本原因に直接アプローチする
深部頸部屈筋の訓練・頸部可動域改善・姿勢矯正・トリガーポイントへの徒手療法が、エビデンスに基づく有効介入として確立されています(Fernández-de-las-Peñas C, et al., Headache 2006など)。薬が「症状を抑える」のに対して、リハビリは「症状が起きる原因を取り除く」アプローチです。慢性緊張型頭痛への長期的な管理としてとくに重要です。
「脳の過敏化」を落ち着かせる
- 認知行動療法(CBT): 痛みの捉え方・ストレスへの反応パターンを変える。中枢性感作が強い慢性頭痛に特に有効。頭痛の頻度を30〜50%減少させたRCTが複数存在する
- バイオフィードバック: 筋電図や皮膚温センサーを使って筋緊張を目に見える形にし、意識的にリラックスする訓練。セルフコントロール能力を高める
- マインドフルネス・リラクゼーション法: 自律神経系のバランスを整え、痛みの感受性を低下させる
🔬 トリガーポイント注射・鍼治療について
僧帽筋・後頭下筋群のトリガーポイントへの局所注射(リドカイン・生食水・ドライニードリング)は、強い筋の硬結と頭痛の緩和に一定の効果が示されています。鍼治療についても、複数のシステマティックレビューで緊張型頭痛の予防的効果が示されており、欧州頭痛学会ガイドラインでも選択肢として位置づけられています。リハビリと組み合わせることでより高い効果が期待できます。
ここまでお読みいただいた方へ
ここからが「回復の本番」です。
リハビリの「中身」が将来を決めます。
脳科学・運動学のエビデンスに基づく、緊張型頭痛に特化した具体的なアプローチを解説します。
リハビリテーションの実践アプローチ
緊張型頭痛のリハビリは「痛いときだけストレッチする」ものではありません。頸部の筋機能を正常化し、姿勢を整え、脳の痛み処理を落ち着かせるという、根本的な変化をつくるプロセスです。5つの主要アプローチと在宅での実践プログラムを解説します。
多職種チームで関わる ― 誰が何をするか
理学療法士(PT)
頸部・肩の筋機能評価・姿勢矯正・深部屈筋訓練・頸部可動域改善・徒手療法が主担当。
作業療法士(OT)
デスクワーク・スマートフォン使用時の姿勢環境調整・上肢・頸部の過緊張を生む作業パターンの修正。
心理士・公認心理師
中枢性感作・慢性疼痛への認知行動療法・バイオフィードバック・マインドフルネス指導。
神経内科医・頭痛専門医
診断確定・薬物療法の管理・危険な頭痛の除外・予防薬の調整。
睡眠・生活習慣管理
睡眠障害・姿勢・運動不足・カフェイン摂取が誘発因子となることが多く、包括的な生活指導が必要。
家族・職場環境
職場のデスク・椅子の高さ・PC画面の位置など環境調整のサポート。精神的サポートも重要。
1 深部頸部屈筋(DCF)訓練
頭痛の根っこを直接変える ― 最も重要なエクササイズ
緊張型頭痛患者の多くで、深部頸部屈筋(長頸筋・頭長筋)の活動性が著しく低下しています。この筋群が弱いと、表層の筋(胸鎖乳突筋・斜角筋)が過剰に働いて慢性的に緊張し、頭痛を引き起こします。深部屈筋を訓練することで表層筋の過活動が正常化し、頭痛の頻度・強度が有意に低下することが複数の研究で確認されています。
- CCFT(頭頸部屈曲訓練): 仰向けに寝て「あごを軽く引いて首を平らに押し付ける」動作を繰り返す。まず10mmHgの圧から始め、徐々に26mmHgまで段階的に負荷を上げる(専門家の指導のもとで実施)
- タオルロール練習: 小さく丸めたタオルを首の下に当て、あご引きを保ちながら深部筋を活性化する簡易版訓練
- 週3〜5回・1回10〜15分の継続が最低6〜8週間必要で効果が現れてくる
2 徒手療法・トリガーポイント解放
「硬くなった筋」を直接ほどく ― 手技療法の役割
僧帽筋・後頭下筋群・側頭筋・胸鎖乳突筋のトリガーポイント(硬結)に対する徒手的な圧迫解放・マイオファッシャルリリース・関節モビリゼーションは、即効性のある頭痛緩和と長期的な筋機能改善の両方に効果を示すエビデンスがあります(Moraska AF, et al., Headache 2015)。
- 後頭下筋群リリース: 後頭骨の付け根に指を当てて持続的圧迫。特に緊張型頭痛に有効なポイント
- 僧帽筋上部トリガーポイント解放: 肩と首の間の硬結部分への持続的圧迫(30〜90秒)
- 頸椎関節モビリゼーション: 理学療法士による上位頸椎のモビリゼーションで可動性を改善し、痛みを緩和
- ドライニードリング(鍼によるトリガーポイント刺激)も有効な選択肢
3 姿勢矯正・動作習慣の改善
「頭の位置」が頭痛の根本原因だった
頭部前方変位(Forward Head Posture)では、頭の重さ(約5kg)が頸部に3〜4倍の負荷として作用します。この姿勢の慢性化が頸部筋の過緊張の最大の維持因子です。姿勢の改善は鎮痛薬なしで頭痛の頻度を下げる、最も費用対効果の高い介入のひとつです。
- 壁立ち姿勢訓練: 後頭部・肩甲骨・お尻・かかとを壁につけて立ち、正しいアライメントを身体に覚えさせる
- 胸椎モビリゼーション: 猫背(胸椎後彎増強)は頸椎前彎増強→頭部前方変位につながる。胸椎の柔軟性改善が頸部の姿勢改善の前提条件
- ワークステーション評価: PCモニターの高さ・椅子の座面高・キーボードの位置の調整。理想はモニター上端が目の高さ
- スマートフォン使用時の頸部屈曲を減らす意識づけ・スタンドの活用
4 有酸素運動療法
「動くこと」が最も安全な鎮痛薬 ― エンドルフィンと内因性鎮痛
定期的な有酸素運動は、内因性オピオイド(エンドルフィン)の分泌を促進し、脳の痛み感受性を下げる「内因性鎮痛系」を活性化します。ウォーキング・水泳・自転車エルゴメーターなどの有酸素運動を週3〜5回実施した場合、緊張型頭痛の頻度が有意に減少するRCTが複数報告されています(Darabaneanu S, et al., Cephalalgia 2011)。
- ウォーキング(最推奨): 30分・週3〜5回・ほどよく息が弾む程度(会話ができるペース)。屋外ウォーキングはセロトニン分泌も促す
- 水泳・水中ウォーキング: 頸部への負担が少なく、全身の筋緊張を緩める効果も高い
- ヨガ: 姿勢改善・呼吸法・リラクゼーションを同時に行えるため、緊張型頭痛への複合的な効果が期待できる
- 頭痛が強いときは無理せず、症状が中程度以下のときに継続する
5 心理的介入・ストレス管理
「脳の過敏さ」をリセットする ― 慢性頭痛の核心へのアプローチ
慢性緊張型頭痛では、ストレス→筋緊張→頭痛→不安・抑うつ→筋緊張悪化という悪循環が確立されています。認知行動療法(CBT)は痛みの認知パターンを変え、この悪循環を断ち切る最も有効な心理的介入として、複数のRCTで薬物療法に匹敵する長期的な予防効果が示されています。
- 漸進的筋弛緩法: 全身の筋を順番に緊張→解放することで自律神経を整え、慢性筋緊張を解消する
- 呼吸法(腹式呼吸): 息を4秒吸って8秒かけて吐く深呼吸を1日3〜5分。副交感神経を優位にして筋緊張を緩める
- 認知行動療法(CBT): 痛みへの破局的思考や回避行動を修正する。専門家のもとで8〜12回程度のセッションを行う
- 睡眠の質の改善: 就寝1時間前のスマートフォン禁止・起床時間の固定・深部体温を下げるための入浴は就寝90分前に
在宅でできる「毎日の10分プログラム」
専門家の指導のもとで基本を習得したら、毎日の積み重ねが頭痛改善の核心です。以下は科学的根拠に基づく在宅プログラムの例です。
🟢 高頻度反復性タイプ向け「毎日の基本10分メニュー」
- 深部頸部屈筋活性化・あご引き(3分): 仰向けに寝て、あごをわずかに引き首を床に軽く押し付ける動作を10秒保持×10回。鏡を見ながら「あごが引けているか」を確認
- 後頭下筋ストレッチ(2分): 頭の後ろに両手を組み、あごを胸に向けてゆっくり引く。後頭部の引き伸ばしを30秒×3回。力を入れすぎず重力だけで伸ばす
- 胸椎伸展モビリゼーション(2分): 丸めたタオルやフォームローラーを肩甲骨の下に当て、腕を頭上に伸ばして胸椎を伸展させる。30秒×3回
- 肩甲骨寄せ運動(1分): 両肩を後ろに引いて肩甲骨を寄せる動作を10秒保持×10回。僧帽筋中部を使って前傾姿勢を矯正する
- 腹式呼吸・リラクゼーション(2分): 4秒吸って、8秒かけてゆっくり吐く。全身の力を抜くことを意識する。就寝前に行うと特に効果的
🟡 慢性緊張型頭痛タイプ向け「筋緊張解放プログラム」
- 温熱療法(5分): 蒸しタオルまたは温熱シートを後頭部〜首に当てる。筋の血流改善とトリガーポイントの緩和に有効。入浴時に首まで浸かるだけでも効果あり
- 側頸部ストレッチ(2分): 右手で頭の左側を軽く押さえ、首を右に倒して左の胸鎖乳突筋・斜角筋を伸ばす。30秒×左右各2回
- 漸進的筋弛緩法(5分): 足先→ふくらはぎ→太もも→腹部→肩→首→顔の順に、5秒間強く緊張させた後に一気に力を抜く。全身の緊張を系統的に解放する
- 歩行(30分・1日): できる日は屋外をゆっくり歩く。最も安全で再現性の高い内因性鎮痛の活性化手段
頭痛を「作らない」環境づくり
- 同一姿勢の長時間維持: 30〜45分ごとに立ち上がり、首を軽く回す
- カフェインの過剰摂取: コーヒー・エナジードリンク3杯超/日は頭痛を誘発しやすい。急な断カフェインも注意
- 睡眠の乱れ: 休日の寝すぎ(2時間以上のズレ)が週明け頭痛の原因になりうる
- 水分不足: 1日1.5〜2Lの水分摂取が頭痛予防に有効
- 過剰な鎮痛剤使用: 月10日を超えた使用は要注意。頭痛日記でモニタリングを
働く環境を「頭痛が起きにくい空間」に変える
- モニターの高さ: 画面の上端が目の高さになるよう調整する
- 椅子の座面高: 足の裏が床に完全につき、膝が90度になる高さ
- キーボード位置: 肘が90度になる高さ。肩が上がらないように
- 頭の位置: モニターから50〜70cm以上離れ、首が前に出ない距離を保つ
- 照明: 画面と周囲の輝度差を小さくし眼精疲労を防ぐ
緊張型頭痛のリハビリに「特効薬」はありません。でも、「深部頸部屈筋を鍛え、姿勢を整え、身体を動かし続ける」というシンプルな原則が、脳と筋肉の両方を変えていきます。「今日も10分やった」という積み重ねが、3か月後の頭痛の頻度を確実に減らします。
緊張型頭痛のリハビリに「特効薬」はありません。でも、「深部頸部屈筋を鍛え、姿勢を整え、身体を動かし続ける」というシンプルな原則が、脳と筋肉の両方を変えていきます。「今日も10分やった」という積み重ねが、3か月後の頭痛の頻度を確実に減らします。記録をつけて変化を実感しながら続けることが継続の鍵です。
リハビリの「改善タイムライン」― 何週で何が変わるか
「いつ頃から変化を感じられるか」は、リハビリを継続する上で最も重要なモチベーション情報です。臨床的な目安を示します。
📝 改善の実感を加速させる「頭痛日記」の書き方
毎日1分で記録できるシンプルな4項目を継続することが、改善を「体感」に変えます。
- 頭痛の有無(◯/×): その日に頭痛があったか/なかったかを記録
- 強度(NRS 0〜10): 痛みの強さを数字で。「3以下の日が増えた」が改善の証
- 持続時間: 何時間続いたか。「2時間以内で治まった」は大きな進歩
- 鎮痛剤の使用: 飲んだか飲まなかったか。月間使用回数を月末に集計する
スマートフォンアプリ「頭痛ーるiQ」「migraine buddy」などを使うと手軽に継続でき、気圧との相関なども確認できます。
自費リハビリで失敗しない選び方
「マッサージで楽になる」と「頭痛が減る」は別物
緊張型頭痛で自費のマッサージ・整体・治療院に通う方は多いですが、「その場で気持ち良い」施術と「頭痛の根本原因を変える訓練」は全く別物です。成果の差は「施術を受ける受動的な通院」か「原因となる筋機能・姿勢を変えるプログラムを設計・実行できるか」によって生まれます。施設の「設計力」を見極めることが成果の8割を決めます。
自費リハビリは「誰に向くか」
根本改善の意欲がある方
- 「薬を減らしたい」「頭痛の頻度を下げたい」という具体的な目標がある
- 病院では「様子見」「薬を続けて」としか言われない状況が続いている
- 首・肩のコリや姿勢が頭痛の原因だと感じている
- 自宅でも練習できる「型」を教えてもらいたい
- デスクワーク・スマートフォン習慣を含めた生活全体を見直したい
こちらは要注意
- 突然始まった「人生最悪の頭痛」や発熱・麻痺を伴う頭痛(二次性頭痛の除外が先決)
- 鎮痛剤を月10日以上使用しており薬物乱用頭痛が疑われる(薬の管理が最優先)
- 抗うつ薬などの予防薬を開始したばかりで効果を確認中
- 頭痛以外の神経症状(しびれ・麻痺・複視)を伴う場合
「良い施設」を見抜く6点チェック
| チェックポイント | 良い状態 | 注意サイン |
|---|---|---|
| 評価 | NDI・ROM・圧痛点評価・姿勢観察を初回に実施し、結果を説明できる | 「まずほぐしましょう」から始まり根拠がない |
| 介入根拠 | 「なぜこのエクササイズをするか」が毎回説明される | 気持ち良い施術中心で訓練の意図が不明 |
| 自宅化 | 日常生活に落とせる具体的な在宅プログラムを作成してくれる | 通院中心で自宅でやることが「安静」だけ |
| 頭痛特異性 | 深部頸部屈筋・姿勢・トリガーポイントへの的確な介入ができる | 「肩こりのほぐし」と変わらない画一的対応 |
| 記録・追跡 | 頭痛日記を使った変化の数値管理を提案・共有できる | 「楽になりましたか?」の主観評価のみ |
| 医療連携 | 主治医との役割分担を明確にし、二次性頭痛の疑いは速やかに紹介する | 「薬は必要ない」など医療を否定する発言がある |
💡 初回相談でこの3つを聞いてみてください
1「私の頭痛の原因はどの筋肉・姿勢の問題だと考えますか? 評価してもらえますか?」
2「どのくらいの期間・頻度で通えば頭痛の頻度が下がり始めると考えますか?」
3「在宅で自分でできることも教えてもらえますか?」
——これらに具体的な言葉で答えられる施設は、根本改善への設計力があります。
ここまでお読みいただいた方へ
では、実際にどこでリハビリを受けるか。
脳神経専門施設の強みをお話しします。
大切なのは、この知識を「実際の頭痛改善」につなげてくれる環境を選ぶことです。
STROKE LABでのリハビリ ― 脳神経専門施設の強みとは
緊張型頭痛の慢性化には、中枢神経系の「痛みの増幅システム」(中枢性感作)が深く関与しています。つまり慢性頭痛のリハビリには、筋・姿勢へのアプローチだけでなく、「脳がどのように痛みを処理・増幅しているか」という神経科学の視点が不可欠です。
STROKE LABは脳卒中をはじめとする脳神経疾患リハビリの専門施設として、「脳の可塑性・痛み処理システムの再構築」を日常的に実践しています。この知見は慢性緊張型頭痛のリハビリに直接応用できます。筋・姿勢の問題と中枢性感作を同時に扱える設計力こそが、一般的なマッサージ・整体との最大の差異です。
| 一般的な緊張型頭痛への対応 | STROKE LABの緊張型頭痛リハビリ |
|---|---|
| 症状が出たときのほぐし・マッサージ中心 | 深部頸部屈筋・姿勢・筋膜を評価し、根本原因への訓練を設計 |
| 「肩こり・首こり」として一般的に対応 | 頭痛日記・NDI・ROM・圧痛閾値を定量評価し、変化を数値で追う |
| 施術を受ける受動的な通院 | 在宅プログラムまで設計し「通わなくても続けられる」状態を目指す |
| 中枢性感作への対応なし | 神経科学的視点から、痛み処理の過敏化に対するアプローチを組み込む |
| 「楽になりましたか」の主観評価のみ | 頭痛頻度・NRS・頭痛日記を定期記録し、客観的な改善エビデンスを共有 |
| 主治医・処方薬との連携なし | 薬物療法・医療管理との役割分担を整理し、シームレスに連携 |
「頭痛が減った」を積み上げる ― 数字で変化を確認しながら進む
- 評価→介入→自宅化→再評価のループを必ず回す: 「前月より頭痛が何日減ったか」を頭痛日記で共有し、プログラムを最適化します
- 「なぜこれをするか」を毎回言語化する: 理由がわかると在宅練習の精度が上がり、継続できます
- 筋骨格系と神経系の両方を診る: 後頭下筋のリリースだけでなく、中枢性感作・姿勢習慣・生活因子も含めた包括的設計を行います
- 主治医・処方薬との役割分担を整理する: 薬物乱用頭痛が疑われる場合は医師への連携を優先します
- 「通って終わり」にしない: 日常生活の姿勢・仕事環境・運動習慣の中に練習が溶け込むところまでサポートします
▶ STROKE LABのリハビリ実例(頸部・体幹コントロール・姿勢機能へのアプローチ)緊張型頭痛の改善には、頸部・胸椎・肩甲帯などを含めた複合的な評価とアプローチが重要です。以下で紹介する動画では、その中でも頭頸部周囲に対するアプローチの一例を解説しています。
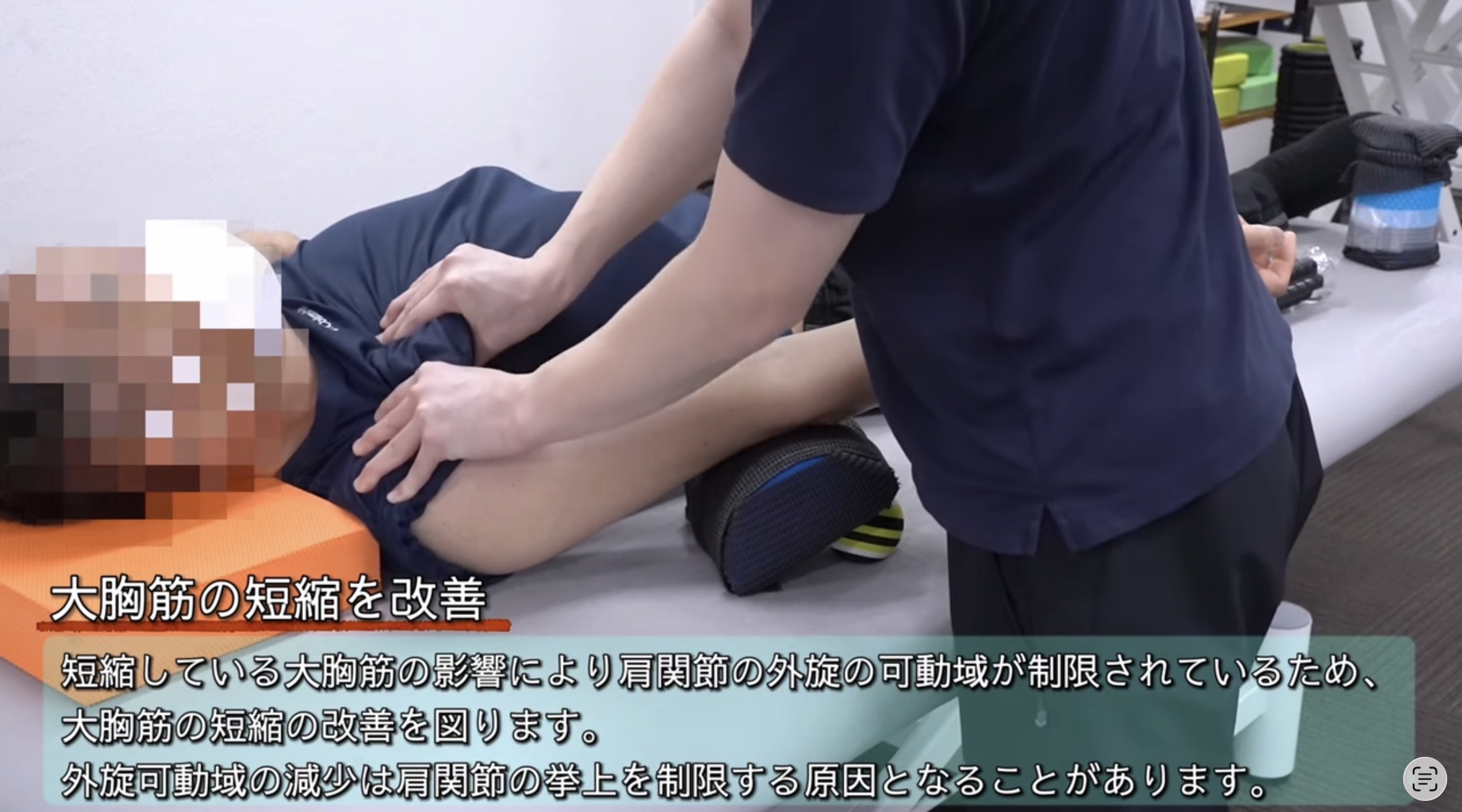
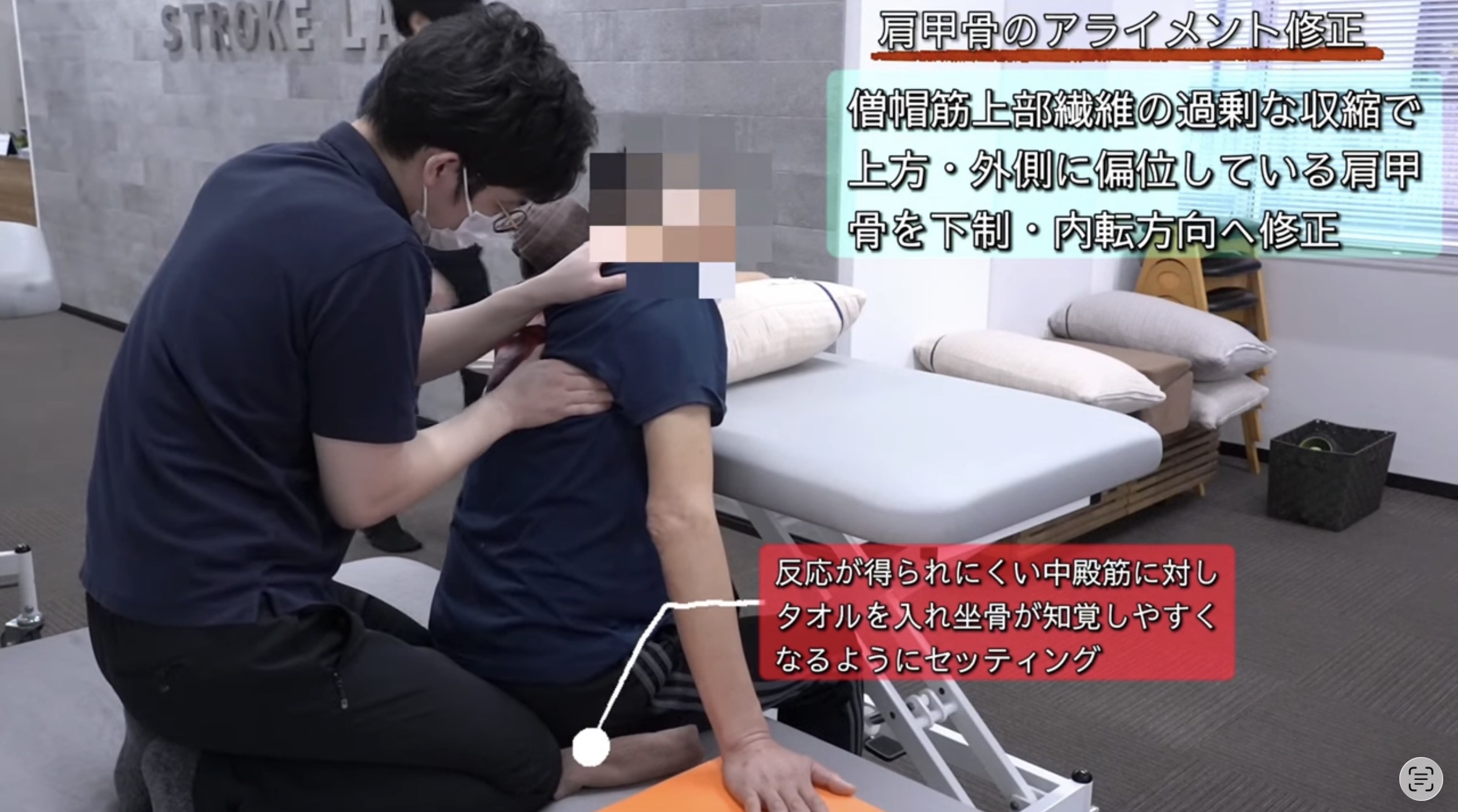 STROKE LAB代表の金子唯史が執筆する医学書院刊「脳の機能解剖とリハビリテーション」の知見をもとに、神経科学的な根拠に基づいたトレーニングを個別設計しています。
STROKE LAB代表の金子唯史が執筆する医学書院刊「脳の機能解剖とリハビリテーション」の知見をもとに、神経科学的な根拠に基づいたトレーニングを個別設計しています。

リハビリを受けた方の声
毎朝起きるたびに頭が重く、出社するだけでくたびれてしまっていました。鎮痛剤を毎週飲んでいたのですが「薬が効きにくくなってきた」と感じてSTROKE LABに相談しました。首と肩の筋肉の状態を丁寧に評価してもらい、「あご引きの運動と姿勢の癖の改善」を中心に取り組みました。2ヶ月後に頭痛日記を振り返ると、月に18日あった頭痛が6日に減っていて、自分でも驚きました。
「緊張型頭痛だから仕方ない」と思っていました。病院では毎回同じ薬を処方してもらうだけで、根本的な解決策を求めていました。STROKE LABでは首の深部の筋肉が弱いことを教えてもらい、意識したことのなかった筋肉を使う練習から始まりました。最初は「これで頭痛が治るの?」と半信半疑でしたが、3ヶ月ほど続けると明らかに肩の重さが違い、頭痛も以前の半分以下になりました。在宅メニューも毎朝の習慣になりました。
頭痛がひどい日は子供の世話もままならなくて、自己嫌悪に陥っていました。マッサージに通っていましたが「その日だけ楽になる」の繰り返しで。STROKE LABで姿勢の問題とパソコン環境の見直し、それと呼吸の練習を指示されてから、「頭痛になりそう」と感じたときに自分でコントロールできるようになりました。「自分で管理できる」感覚が一番の変化です。
50代になってから急に頭痛が増え、最初は更年期のせいだと思っていました。神経内科で「慢性緊張型頭痛」と診断され、薬をもらいましたが改善しないままSTROKE LABに来ました。評価してもらったところ、長年のデスクワークで頸部の深部筋がかなり衰えていると言われ、正直「今さら鍛えられるの?」と思いましたが、スタッフの方が「筋肉は何歳からでも変わります」と根拠を示しながら説明してくれたことで納得できました。3か月後、鎮痛剤を飲む日が月に2〜3日まで激減しました。継続できたのは、理由がわかる説明をしてもらえたからだと思います。
よくある質問(FAQ)
参考文献・参考リンク
国際頭痛学会(IHS): The International Classification of Headache Disorders, 3rd edition (ICHD-3). Cephalalgia. 2018;38(1):1–211.
Fernández-de-las-Peñas C, et al. The immediate effect of ischemic compression technique and transverse friction massage on tenderness of active and latent myofascial trigger points. J Bodyw Mov Ther. 2006;10(1):3–9.
Moraska AF, et al. Responsiveness of myofascial trigger points to single and multiple trigger point release massages. Am J Phys Med Rehabil. 2017;96(9):639–645.
Jull G, et al. A randomized controlled trial of exercise and manipulative therapy for cervicogenic headache. Spine. 2002;27(17):1835–1843.
Darabaneanu S, et al. Aerobic exercise as a therapy option for migraine: a pilot study. Int J Sports Med. 2011;32(6):455–460.
Bendtsen L, Jensen R. Tension-type headache: the most common, but also the most neglected, headache disorder. Curr Opin Neurol. 2006;19(3):305–309.
日本頭痛学会:頭痛の診療ガイドライン2021. jhsnet.net
日本神経学会・日本頭痛学会: 頭痛専門医検索 jhsnet.net
緊張型頭痛のリハビリ、
専門家と一緒に「設計」しませんか?
頭痛の頻度・強度を下げるには、個別の評価に基づいたプログラムが必要です。
「なぜ頭痛が起きているか」を明らかにし、姿勢・筋機能・生活習慣を含めた根本的な改善計画を一緒に作ります。
東京(御茶ノ水・世田谷)・大阪にて対応中です。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)