【2026年版】扁桃体の役割とは?:情動、記憶への影響と鎮めるための最新リハビリガイド
本記事は「リハビリテーションのための臨床脳科学シリーズ」の一環です。急性期から回復期・生活期を担う臨床家が知っておくべき扁桃体(Amygdala)について、解剖・機能・神経ネットワーク・関連疾患・実践的なリハビリ応用まで一気に解説します。「扁桃体はどこにあるのか」「サリエンスネットワークとは何か」「PTSDや脳卒中後うつとどう関係するのか」「傾聴がなぜ神経科学的に重要なのか」——そうした臨床現場の疑問にひとつひとつ答えていきます。
扁桃体の解剖・機能・臨床応用を動画でも確認できます(リハビリテーションのための臨床脳科学シリーズ)。
扁桃体(Amygdala)は、側頭葉の内側深部に位置するアーモンド型の小さな構造物です。左右半球にそれぞれ一対存在し、大脳辺縁系の中核として恐怖・不安・喜びなど幅広い感情の処理を担います。さらに、恐怖記憶の形成・社会的行動の調整・自律神経反応の制御・痛みの情動的修飾にまで関与しており、その影響は脳内のほぼすべての主要ネットワークに及びます。脳卒中後うつ・PTSD・アルツハイマー病・前頭側頭型認知症など、リハビリ現場で頻繁に出会う病態のほとんどに扁桃体ネットワークが絡んでいます。本記事では解剖学的な基礎から最新の神経ネットワーク理論、臨床ケーススタディまでを体系的に解説します。

本記事はSTROKE LAB代表・金子唯史著『脳の機能解剖とリハビリテーション』(医学書院)の内容を元に構成されています。
- 正式名称:扁桃体(Amygdala)。語源はギリシャ語で「アーモンド」を意味する。左右半球にそれぞれ1つ存在する
- 位置:側頭葉の内側深部。海馬の前方(吻側)・尾状核尾部近傍・側脳室下角の上部
- サイズ:約1〜1.5cmのアーモンド型。体表から触知不可の皮質下構造。高解像度T1強調MRI(冠状断)で描出する
- 主な核群:基底外側核群(BLA:感覚・皮質情報の統合)/ 中心核(CeA:自律・行動反応の出力)/ 皮質核・副嗅核(嗅覚処理)
- 血液供給:中大脳動脈(MCA)の側頭極動脈が主要供給源。内頸動脈から分枝する前脈絡叢動脈も一部を担う
- 主な機能:感情の検出・評価(恐怖・不安・喜び)/ 恐怖条件付けと感情記憶の形成 / 社会的手がかりの認識 / 自律神経・内分泌応答の制御 / 痛みの情動的修飾
- 所属ネットワーク:大脳辺縁系の中核 / サリエンスネットワーク(SN)の主要ノード / デフォルトモードネットワーク(DMN)・セントラルエグゼクティブネットワーク(CEN)にも影響
- 関連疾患:PTSD(慢性的過活動) / 不安障害・パニック障害 / うつ病 / アルツハイマー病(早期萎縮) / 前頭側頭型認知症(bvFTD)/ 脳卒中後うつ(PSD)
- 脳卒中との関係:感情失禁・脳卒中後うつ・感情認識障害・痛みの過敏化に扁桃体ネットワーク障害が関与する
- リハビリへの応用:深呼吸・マインドフルネス・感情認識訓練・段階的感覚曝露・傾聴によるラポール形成が扁桃体機能の安定に直結する
- 新人が陥りやすいミス:傾聴を軽視して技術・介入に集中しすぎること。扁桃体が脅威を感知している状態では、前頭前野機能が低下し、運動学習効率は著しく落ちる
扁桃体とは ― 解剖・位置・核群・血液供給
扁桃体は脳の内側側頭葉の深部に埋め込まれた、約1〜1.5cmのアーモンド型の構造物です。「感情の中枢」と呼ばれることが多いですが、近年の神経科学では「感情ネットワークの重要なノード」としての理解が正確です。扁桃体は単独で感情を生み出すのではなく、脳内の広大なネットワークと連携して感情反応を形成・調整します。
🔍 解剖学的位置
側頭葉の内側深部に位置し、体表からは視認も触知も不可能な皮質下構造です。主なランドマークとして「海馬の前方(吻側)」「側脳室下角の上部」「尾状核尾部の近傍」「嗅内皮質の外側」が挙げられます。MRI(T1強調冠状断像)でこれらを基準に確認します。
🩸 血液供給
中大脳動脈(MCA)の側頭極動脈が主要供給源です。内頸動脈から分枝する前脈絡叢動脈も扁桃体の一部に血液を供給します。MCAや前脈絡叢動脈の梗塞・出血では扁桃体が障害され、感情処理・記憶形成に影響する可能性があります。
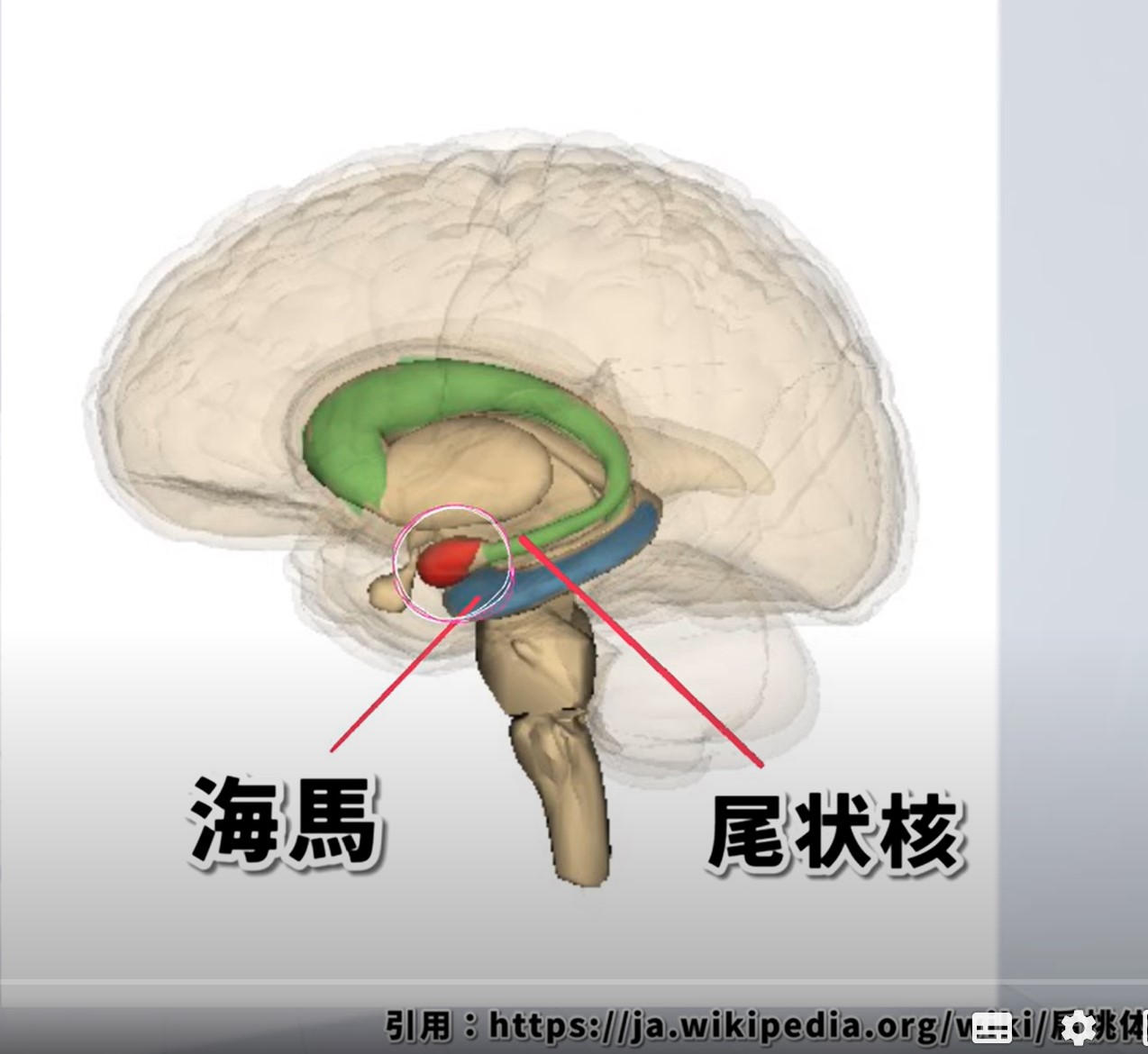
図1:扁桃体の解剖学的位置。海馬前方・側脳室下角上部に位置するアーモンド型の皮質下構造。
扁桃体の内部構造:3つの主要核群
扁桃体は単一の均一な構造ではなく、機能的に異なる複数の核群から構成されています。この内部構造を知ることで、「なぜ扁桃体がこれほど多彩な機能を持つのか」が理解できます。
| 核群 | 主な機能 | 臨床的意義 |
|---|---|---|
| 基底外側核群 (BLA:Basolateral Amygdala) |
視覚・聴覚・触覚などの感覚情報と、前頭前野・帯状回からの皮質情報を統合する「感情の統合ハブ」。恐怖条件付けの記憶形成に特に重要 | PTSDの恐怖記憶形成、感情的記憶の強化・弱化に関与。曝露療法(PE)はBLAレベルでの消去学習を促す |
| 中心核 (CeA:Central Amygdala) |
扁桃体の主要出力核。視床下部・脳幹(PAG・青斑核)に投射し、心拍増加・発汗・コルチゾール分泌・凍りつき反応などを制御する | パニック発作・恐怖時の身体反応の主要な司令塔。CeAの過活動が不安障害・PTSDの身体症状に関与 |
| 皮質核・副嗅核 (Cortical/Accessory Basal) |
嗅球・嗅内皮質からの直接入力を受け取り、嗅覚情報を感情・記憶と結びつける。社会的コミュニケーションにも関与 | 「特定の匂いで記憶・感情が鮮明に蘇る」プルースト効果の神経基盤。嗅覚刺激を用いた回想法の理論的根拠 |
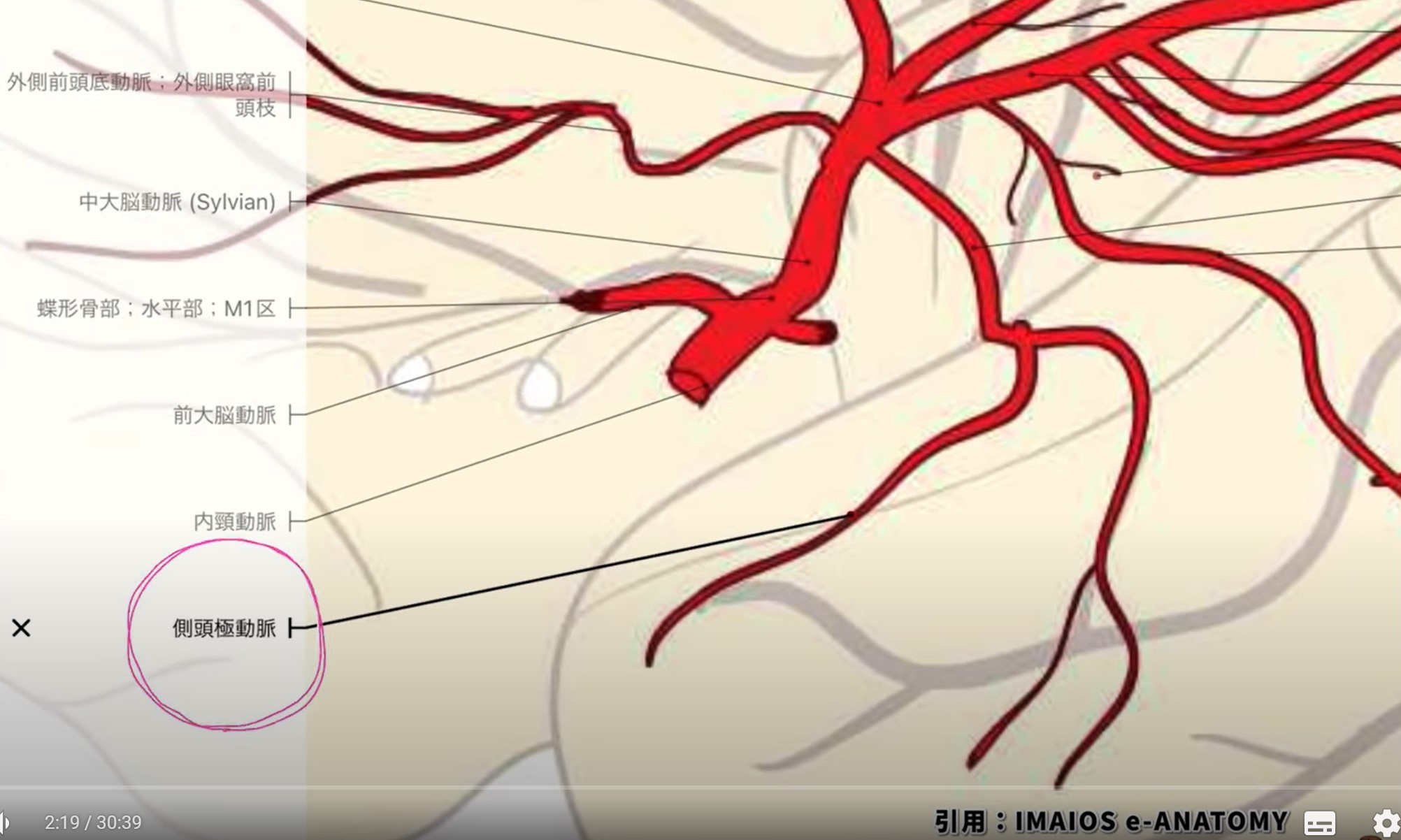
図2:扁桃体への血液供給。中大脳動脈(MCA)の側頭極動脈と前脈絡叢動脈が主な供給源となる。
神経回路 ― 入力(求心性)と出力(遠心性)
扁桃体の強みは、脳内の多数の領域と双方向につながる「ハブ構造」にあります。どこから信号を受け取り、どこへ出力するかを理解すると、感情・認知・身体反応が複雑に絡み合うメカニズムが見えてきます。
求心性接続(扁桃体への入力)
「ローロード」と「ハイロード」― 感覚情報の2つの経路
LeDoux(1996)が提唱したこの二経路モデルは、感情反応の速さを説明する基盤理論です。危険を知らせる音・視覚刺激は、大脳皮質で意識的に処理されるよりも先に、視床から扁桃体へ直接届きます。これにより、「考える前に体が動く」「理屈ではないと分かっていても怖い」という現象が生まれます。
ハイロードでは皮質で精緻な分析が行われた後に扁桃体が反応するため、より正確ですが遅くなります。両経路が並行して機能することで、速さと精度が両立されています。

図3:視床から扁桃体への「ローロード(高速・直接)」と皮質経由の「ハイロード(精緻・遅い)」。
前頭前野・帯状皮質からの「感情制御フィードバック」
前頭前野(特にvmPFC)は扁桃体の活動を「トップダウン」で抑制する重要な機能を持ちます。これが「感情の理性的な制御」の神経基盤です。脳卒中・外傷性脳損傷・認知症などで前頭葉が損傷されると、この制御が低下し、感情の過剰反応・衝動性・情動失禁が生じます。
リハビリ現場で患者が「ちょっとしたことで涙が出る」「イライラを抑えられない」と訴えるとき、多くの場合この前頭葉—扁桃体制御回路の障害が背景にあります。
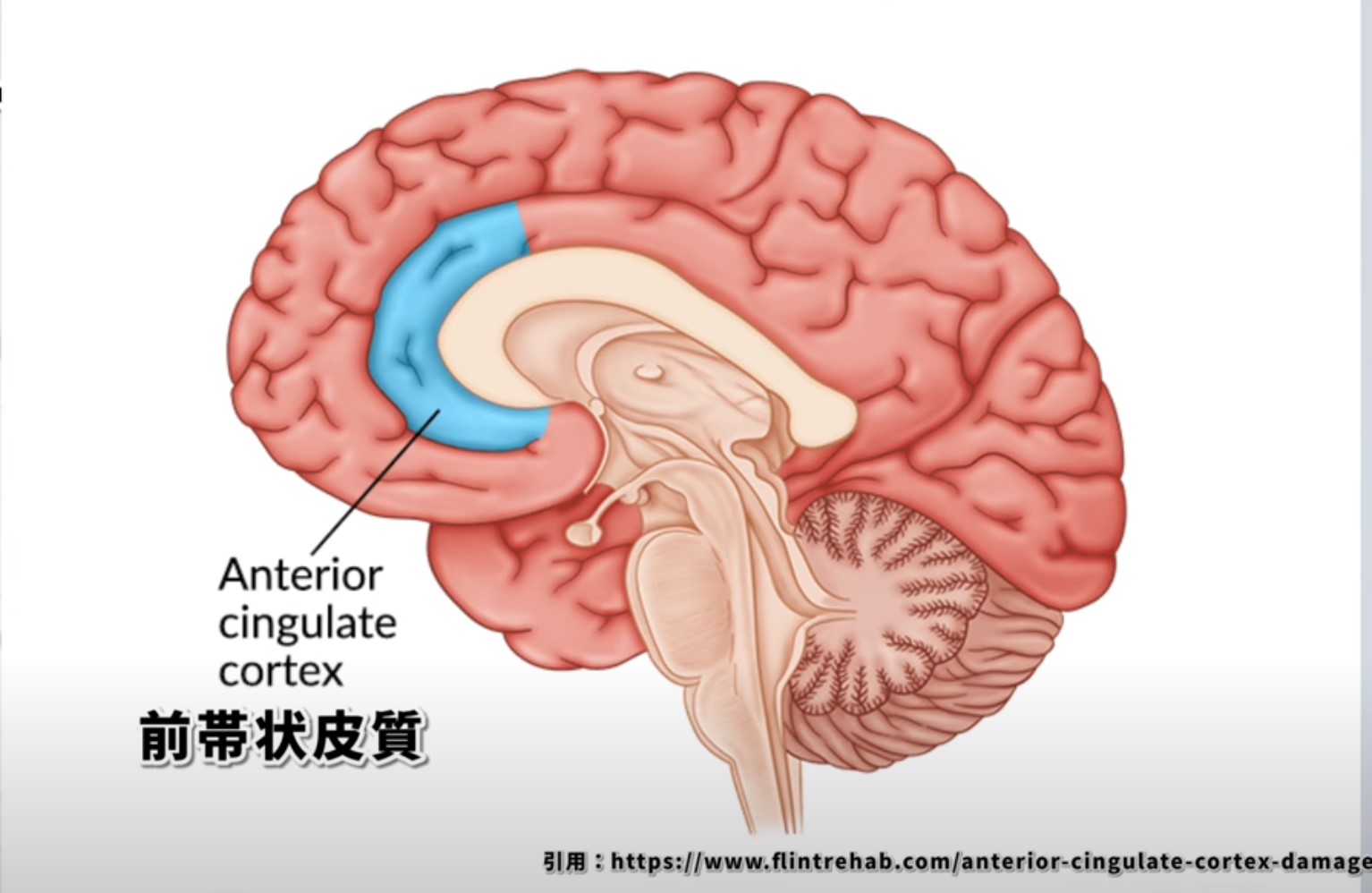
図4:前頭前野・帯状皮質から扁桃体への制御性入力。前頭葉は扁桃体の「ブレーキ」として機能する。
海馬・嗅覚系からの入力
扁桃体と海馬は密接に連携し、感情的に重要な体験の記憶を選択的に強化します。強いストレス・恐怖体験では、コルチゾールが扁桃体を活性化し、海馬を介した記憶固定化を促進します。これが、トラウマ記憶が何年たっても鮮明に残る神経学的根拠です。逆を言えば、安心できる環境でのポジティブな体験も、同じ仕組みで記憶として強化されます。リハビリにおける「達成感の積み重ね」が意欲維持に重要な理由のひとつです。
遠心性接続(扁桃体からの出力)
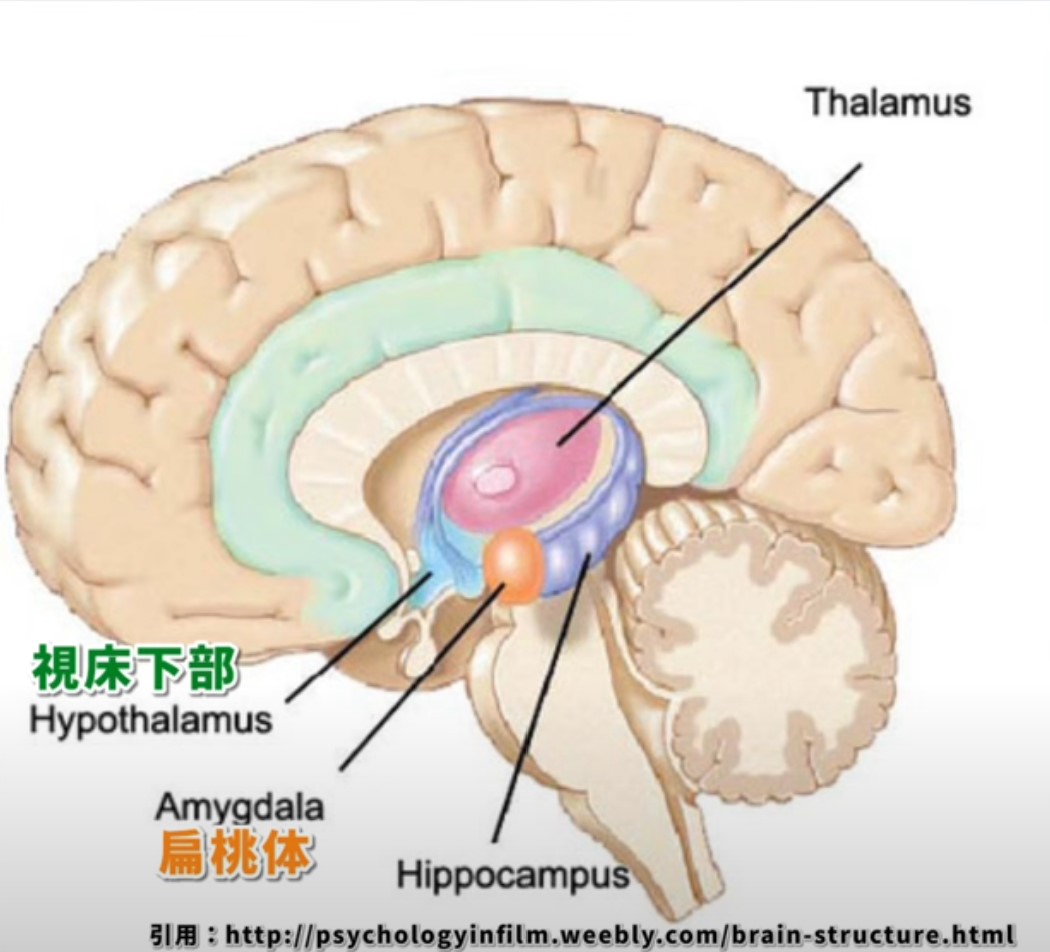
図5:扁桃体から視床下部・脳幹への遠心性投射。ストレス反応・心拍・呼吸変化の神経基盤。
| 投射先 | 主な機能的役割 | 臨床的意義 |
|---|---|---|
| 視床下部 | HPA軸(ストレスホルモン)の制御。コルチゾール・アドレナリン分泌を介した「闘争・逃走反応」の始動 | 慢性ストレス・PTSDでの過剰なコルチゾール分泌。免疫抑制・海馬萎縮への二次影響 |
| 脳幹(PAG・青斑核) | 心拍・血圧・呼吸・凍りつき反応(freezing)の制御。ノルアドレナリン放出を介した覚醒亢進 | パニック発作・過呼吸・恐怖時の身体症状の主要な制御拠点 |
| 側坐核(腹側線条体) | 報酬処理・動機付け・快楽反応。ドーパミン系との連携 | 脳卒中後のアパシー・無気力・依存症に関与 |
| 内側前頭前野・OFC | 感情状態に基づく意思決定・行動選択の調整 | 前頭葉損傷後の衝動性・判断力低下・感情制御困難 |
| 海馬 | 感情的記憶の固定化と検索の促進 | 強い感情体験の記憶の強化・PTSD的フラッシュバック |
3大機能ネットワーク ― SN・DMN・CENと扁桃体の役割
扁桃体は単独で働くのではなく、脳の大規模な機能ネットワークのハブとして機能します。特に重要なのが、サリエンスネットワーク(SN)・デフォルトモードネットワーク(DMN)・セントラルエグゼクティブネットワーク(CEN)の3つです。この3ネットワークの関係を理解することは、脳卒中後の認知・感情障害へのリハビリを設計するうえで欠かせません。
ネットワーク
(顕著性・切替)
モード
(内的思考)
エグゼクティブ
(外部タスク)
① サリエンスネットワーク(SN)― 扁桃体が最も深く関与するネットワーク
SNとは:「今、最も重要なこと」を選び出し、脳のモードを切り替えるネットワーク
SNの中核は前島皮質(Anterior Insula, AI)と背側前帯状皮質(dACC)です。扁桃体はこれらと密接に連携し、外部・内部の無数の刺激の中から「今最も注意を向けるべきもの」を素早く選別します。そしてDMN(内的思考モード)からCEN(外部タスクモード)への切り替えを実行する「脳のスイッチャー」として機能します。SNが障害されると、重要な刺激の選別が乱れ、過剰反応(些細なことに驚く・過度の恐怖)や無反応(環境の変化に気づかない)が生じます。
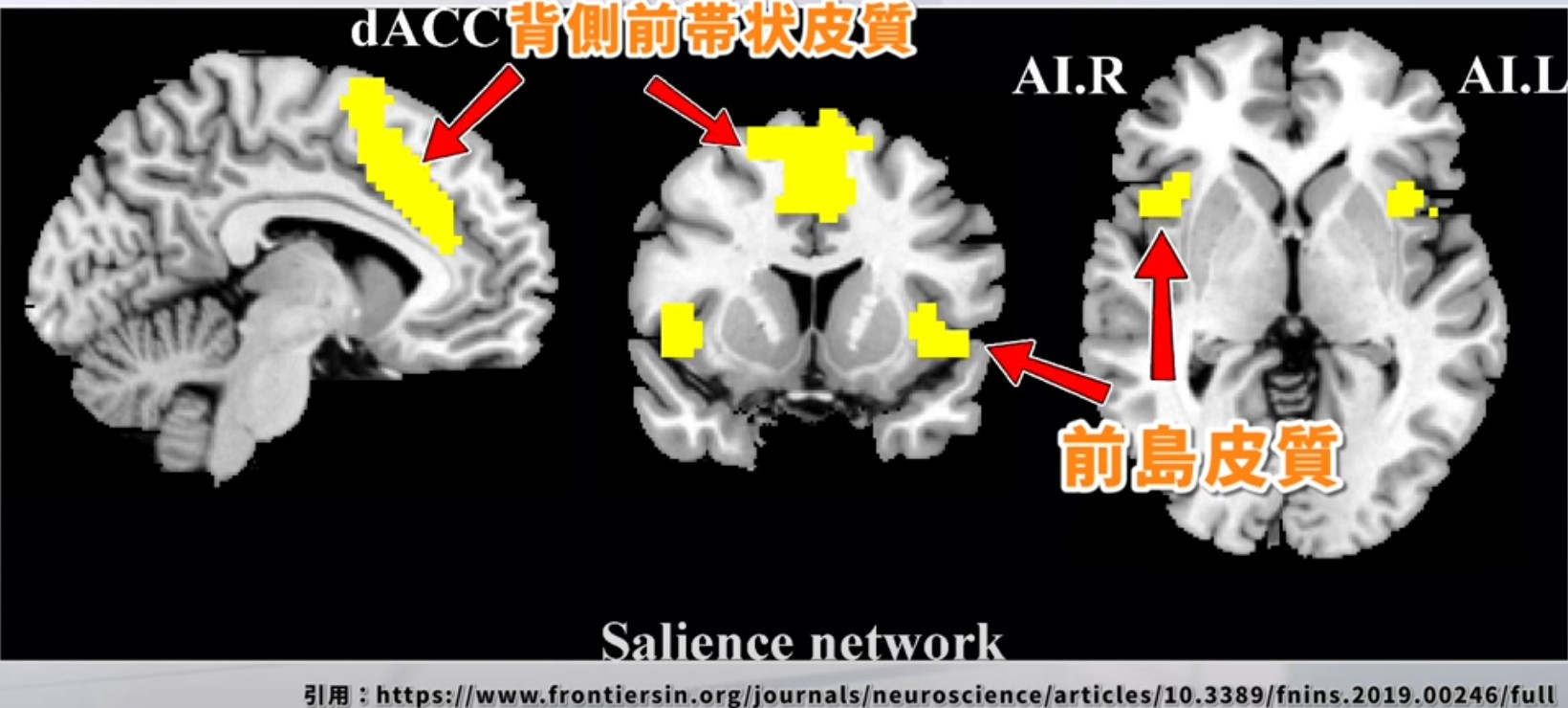
図6:サリエンスネットワーク(SN)の主要構成。前島皮質(AI)・dACC・扁桃体が中核を担う。
| SNの主要構成要素 | 主な役割 | 障害時の臨床症状 |
|---|---|---|
| 前島皮質(AI) | 感覚・感情・認知情報の統合ハブ。内受容感覚(身体内部感覚)の処理と感情への変換 | 感情認識障害・身体感覚の歪み・島皮質梗塞後のアパシー |
| 背側前帯状皮質(dACC) | 注意の方向付け・感情的葛藤の検出・行動選択の監視 | 注意障害・感情制御困難・慢性疼痛の感受性変化 |
| 扁桃体 | 感情的顕著性の検出(脅威・報酬)・自律神経反応の起動。SNのトリガーとして機能 | 恐怖反応の異常(過剰または低下)・感情認識障害・PTSD・不安障害 |

図7:扁桃体による感情的顕著性の検出。脅威・報酬刺激への迅速な反応とSN内での情報統合のイメージ。
② デフォルトモードネットワーク(DMN)
主要構成:内側前頭前野(mPFC)・後帯状皮質(PCC)・角回・楔前部
主な機能:自己関連思考(自己評価・過去の記憶・未来の計画)/ 内省・心の彷徨 / 自伝的記憶の形成・検索
関連疾患:うつ病(DMNの過活動が反芻思考を生む) / アルツハイマー病(早期からDMN機能が低下)/ 自閉症スペクトラム障害
扁桃体との関係:感情的刺激に応じてDMNが活性化し、内省・自伝的記憶の検索が促される。うつ病では「過去の失敗」「将来への不安」の反芻にDMNと扁桃体が共同で関与する

図8:デフォルトモードネットワーク(DMN)。休息・内省・自己参照時に活性化し、外部タスク中は抑制される。
③ セントラルエグゼクティブネットワーク(CEN)
主要構成:背外側前頭前野(dlPFC)・後頭頂皮質(PPC)
主な機能:認知タスクの遂行・意思決定・作業記憶 / 外部目標指向課題・問題解決
関連疾患:ADHD(機能低下)/ 統合失調症 / 脳卒中後の認知機能障害
扁桃体との関係:緊急時やタスク遂行時に扁桃体がSNを介してCENを活性化し、注意を外部の課題に向ける。扁桃体が過剰に活動していると、CENへの切替が阻害され、集中困難が生じる
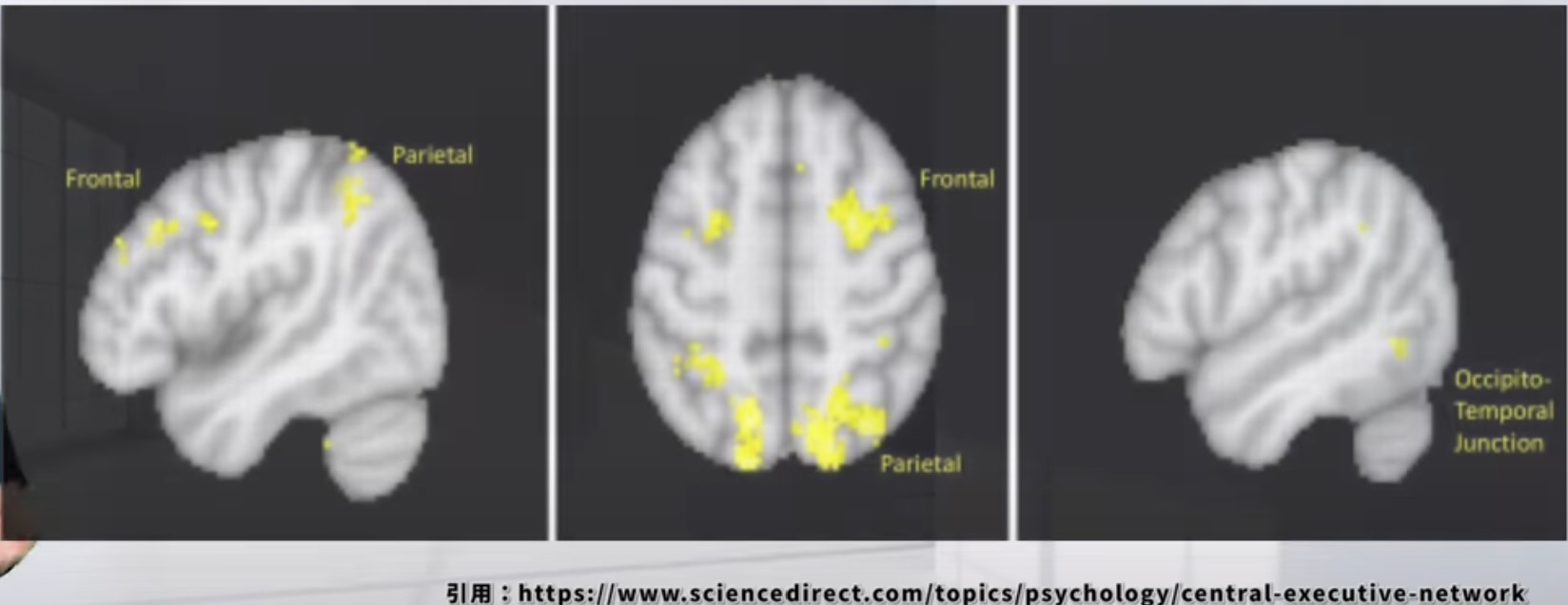
図9:セントラルエグゼクティブネットワーク(CEN)。外部タスク・問題解決・作業記憶の実行に関与する。
3ネットワークの動的切替 ― リハビリへの具体的な意味
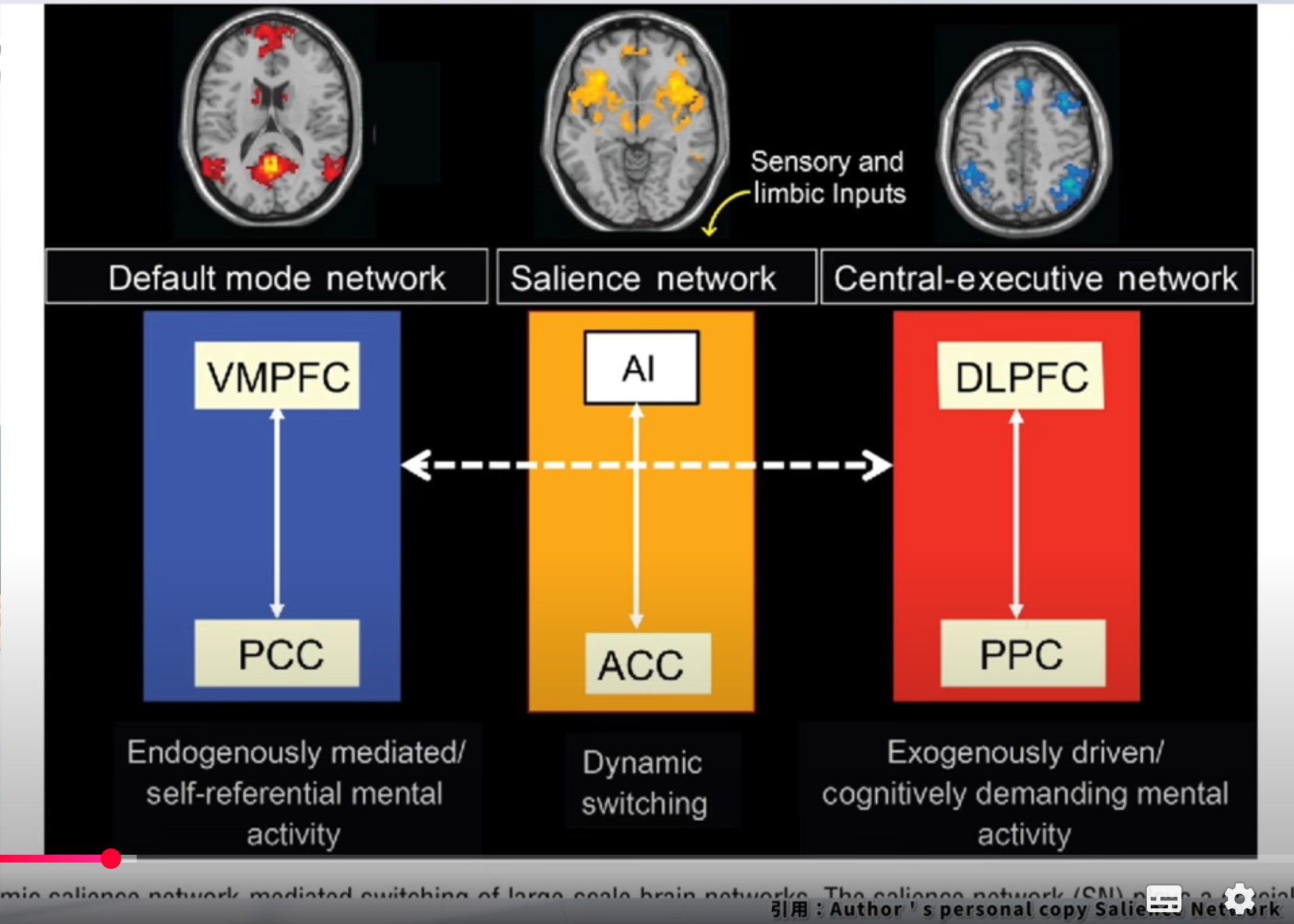
図10:SN・DMN・CENの動的切替。SNが「スイッチャー」として、内的思考(DMN)と外部タスク(CEN)を状況に応じて切り替える。
💡 「3ネットワークの切替障害」がリハビリに与える影響
健常な脳では、外部タスク(リハビリの課題)を行うとき、SNがDMNを抑制してCENを活性化します。しかし脳卒中後や精神疾患では、この切替が障害されることがあります。課題中にもかかわらずDMN(自己批判・過去の失敗の反芻・「また失敗するかも」という不安)が過剰に活動し続けると、集中困難・意欲低下・疲弊感が生じます。
療法士が安心感・達成感・ポジティブなフィードバックを意図的に提供することは、単なる「励まし」ではなく、SN→CENの切替を促す神経学的介入でもあります。環境・声かけ・課題の難易度設定が、脳のネットワーク機能に直接影響していることを意識してください。
病態と関連疾患 ― 扁桃体が関与する主な神経精神疾患
| 疾患・病態 | 扁桃体の状態 | 主な症状 | リハビリへの示唆 |
|---|---|---|---|
| PTSD(心的外傷後ストレス障害) | 慢性的な過剰活性化。前頭前野による下方制御の低下。長期の過活動では体積増加の報告もある | フラッシュバック・過覚醒・回避行動・感情麻痺 | 安全な環境の確立を最優先。段階的曝露・マインドフルネス・丁寧なラポール形成が必須 |
| 不安障害・パニック障害 | 過剰活性化(扁桃体の脅威検出感度が上昇) | 過度の恐怖反応・動悸・過呼吸・回避行動 | 深呼吸・段階的課題提示・強制や過負荷を避ける |
| うつ病(大うつ病性障害) | 複雑。否定的な情動刺激への扁桃体反応が増大する一方、報酬系(側坐核)への出力は低下する傾向 | 情動鈍麻・無気力・快楽消失・睡眠障害・否定的な反芻思考 | 運動療法(BDNF増加)・社会的参加・段階的達成体験の積み重ね |
| アルツハイマー病 | 嗅内皮質とほぼ同時期に早期から萎縮(Braak stage I〜II相当期) | 感情認識障害・アパシー・記憶障害。ただし音楽・感情的記憶への反応は比較的長く残存 | 音楽療法・回想法・感情的意味のある活動。ADを通じた感情的記憶の活用 |
| 前頭側頭型認知症(bvFTD) | SNの機能低下(扁桃体・前島皮質)が早期から生じる | 社会的行動障害・共感喪失・脱抑制・感情認識障害 | 構造化された環境・感情教育・介護者支援。bvFTDでは扁桃体の直接損傷よりネットワーク障害が主体 |
| 統合失調症 | 扁桃体の機能的・構造的異常(縮小・過活動の混在) | 感情の平板化・社会的手がかりの誤認・陰性症状 | 社会的認知訓練・感情認識訓練・支持的なアプローチ |
| 脳卒中後うつ(PSD) | 前頭葉—辺縁系回路の断絶。モノアミン系の障害が関与 | 意欲低下・感情失禁・社会的撤退・リハビリへの拒否 | 早期スクリーニング(PHQ-9・GDS)→ 精神科連携・運動・音楽療法 |

図11:扁桃体の過活動(PTSD・不安障害)と機能低下・萎縮(アルツハイマー・うつ)が関与する主な疾患の全体像。
⚠️ 脳卒中後の感情障害 ― リハビリ現場で見落とされやすい3つのポイント
① 脳卒中後うつ(PSD)の頻度は高い:脳卒中患者の30〜40%がうつ症状を呈します(Robinson 2003)。前頭葉—辺縁系回路の断絶がモノアミン系を障害することが主要な機序であり、ADL改善の最大の阻害因子のひとつになります。PHQ-9・GDSによる定期的なスクリーニングと、精神科・臨床心理士への早期紹介が重要です。
② 感情失禁(情動失禁)とうつの鑑別:急激な笑い・泣きは「感情失禁(Pseudobulbar Affect)」として脳卒中後に生じます。これは前頭葉や皮質延髄路の障害による扁桃体抑制機能の低下によるものであり、「悲しくて泣いている」とは神経学的に別の現象です。混同すると、患者が実際に体験していることと食い違った対応をしてしまいます。
③ 感情認識障害(情動失認):右半球損傷後には、他者の表情・声調・身振りから感情を読み取る能力が低下することがあります。家族やスタッフとの関係性、リハビリへの動機付けに大きく影響するため、社会的認知評価(MET・MINI-SEA等)を追加し、OT・STと連携してください。
画像読解のポイント ― MRIで扁桃体を正確に同定する
扁桃体は皮質下構造のため、体表からは確認できません。MRI(特にT1強調冠状断像)での確認が基本であり、以下の5つのランドマークを順に確認していくと同定しやすくなります。
側頭葉内側の深部に注目する
側頭葉の表面からは視認できません。MRIの冠状断像で側頭葉全体を把握したあと、内側深部構造(海馬・海馬傍回・扁桃体)に焦点を絞ります。
海馬の吻側(前端)を確認し、その直前が扁桃体
海馬は最重要のランドマークです。冠状断で海馬が見えなくなる「前端」のすぐ前方に扁桃体が位置します。T1強調冠状断で両者の境界はほぼ識別可能です。
側脳室下角を目印にする
扁桃体は側脳室下角の「屋根のような位置」にあります。側脳室下角を軸に冠状断を進め、その内側・上方の構造として扁桃体を確認します。
嗅内皮質との位置関係を確認する
嗅内皮質は扁桃体の内側・下方に位置します。両者の位置関係から扁桃体の境界を絞り込みます。
サイズ・左右差・萎縮・肥大を評価する
正常は1〜1.5cmのアーモンド型。左右非対称性・萎縮(アルツハイマー病・うつ病との関連が報告されている)・体積増大(PTSD・慢性ストレスとの関連)を確認します。ただし体積変化は個人差が大きく、MRI単独での診断には限界があります。
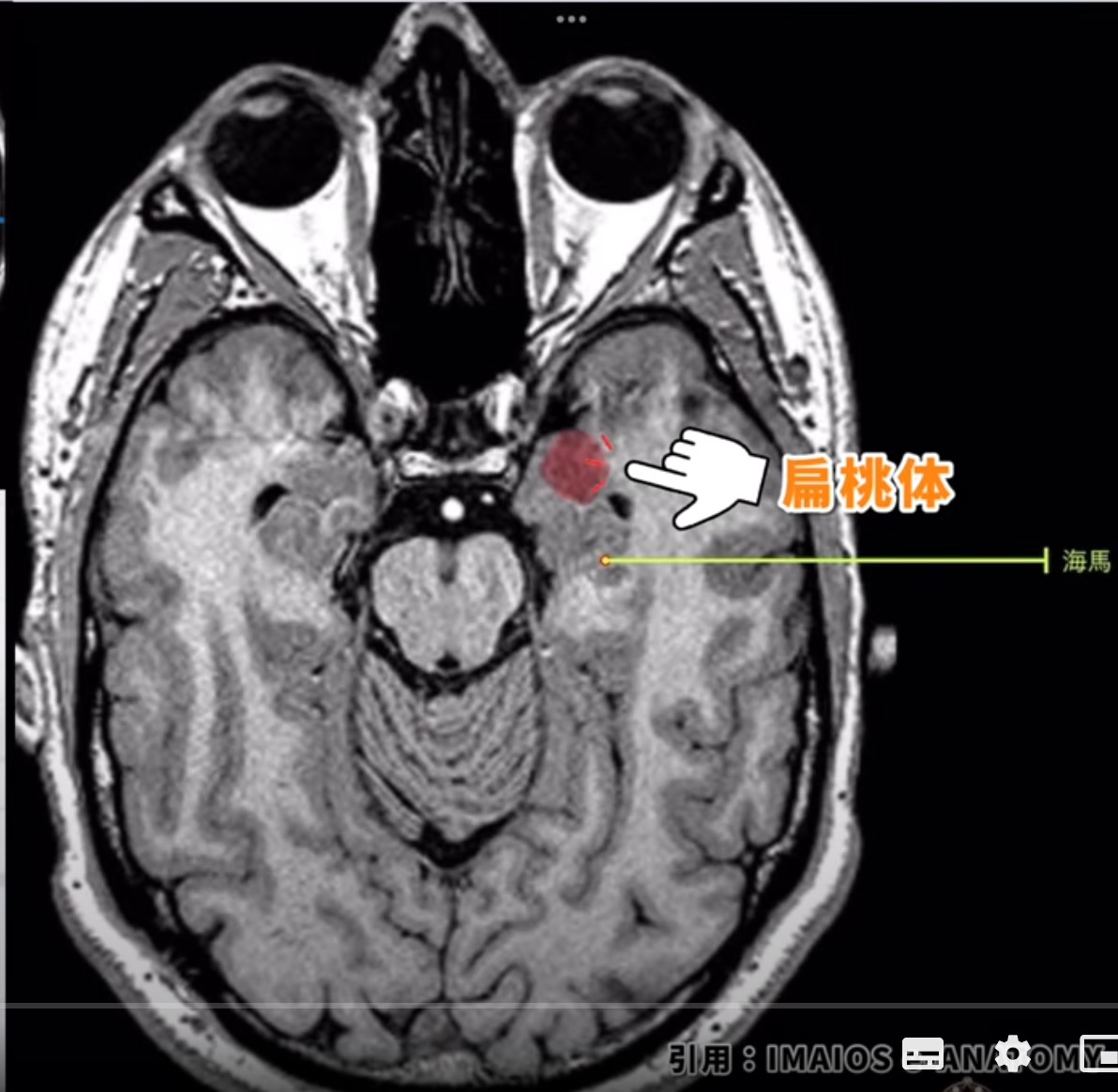
図12:MRI冠状断での扁桃体の同定。海馬(吻側)の前方、側脳室下角の上部に位置する。
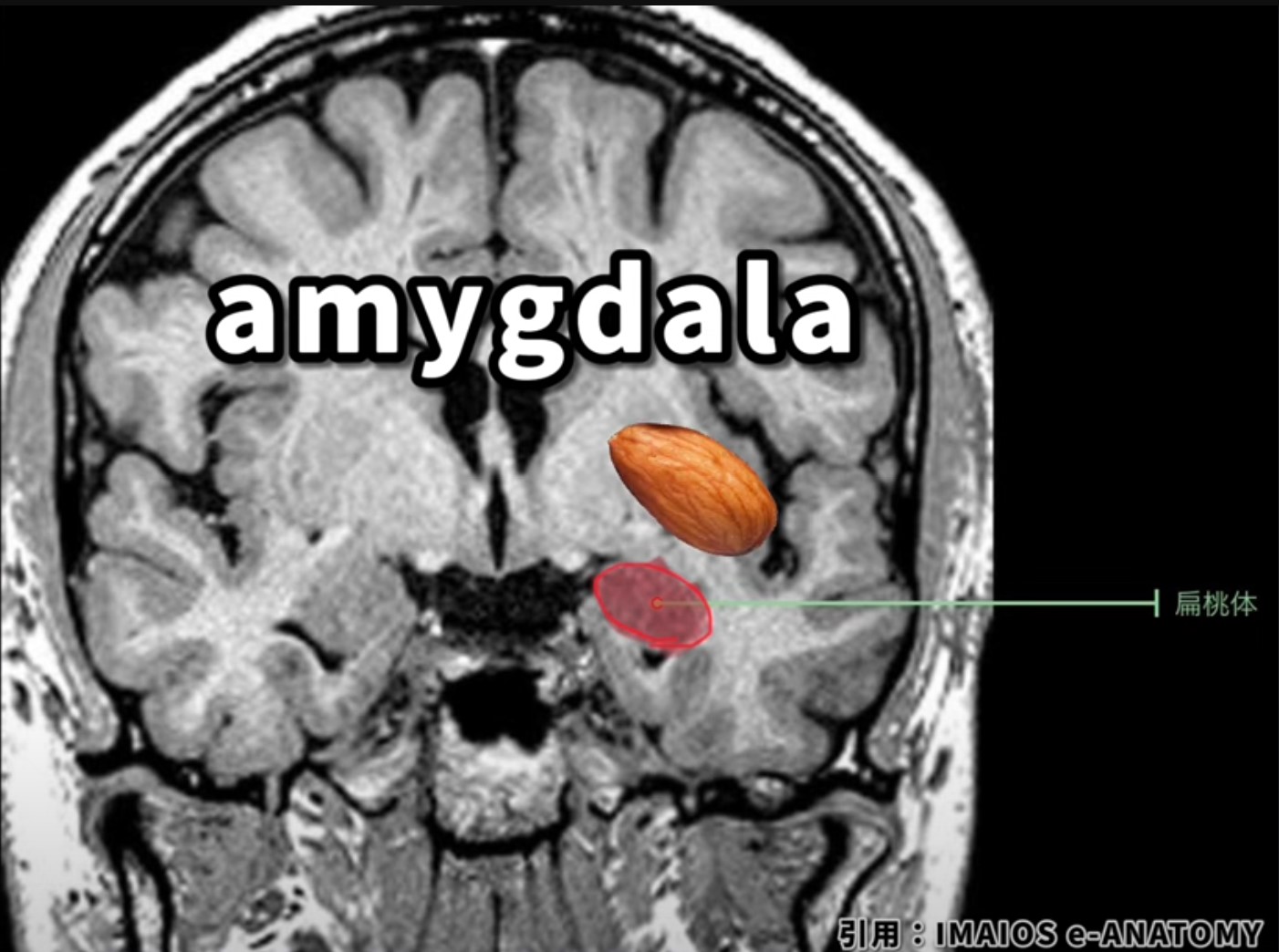
図13:扁桃体のサイズ・左右差の評価。萎縮(アルツハイマー・うつ)と体積増大(PTSD)の読影ポイント。
| MRI撮像法 | 扁桃体評価での用途 | 推奨場面 |
|---|---|---|
| T1強調冠状断像 | 形状・サイズ・左右差の確認。最も基本的な評価法 | ルーチン評価・萎縮・体積変化の確認 |
| T2強調像・FLAIR | 浮腫・炎症・腫瘍性変化の検出 | 急性炎症・腫瘍・辺縁系脳炎の疑い |
| 拡散強調画像(DWI) | 急性期虚血病変の高感度検出 | 急性期脳梗塞・急性辺縁系脳炎 |
| 機能的MRI(fMRI) | 感情刺激に対する扁桃体の活性化パターン評価 | 研究・術前評価・精神疾患の機能評価 |
| DTI(拡散テンソル画像) | 扁桃体—前頭皮質間の白質連絡路の評価 | 感情制御障害の白質メカニズムの解析 |
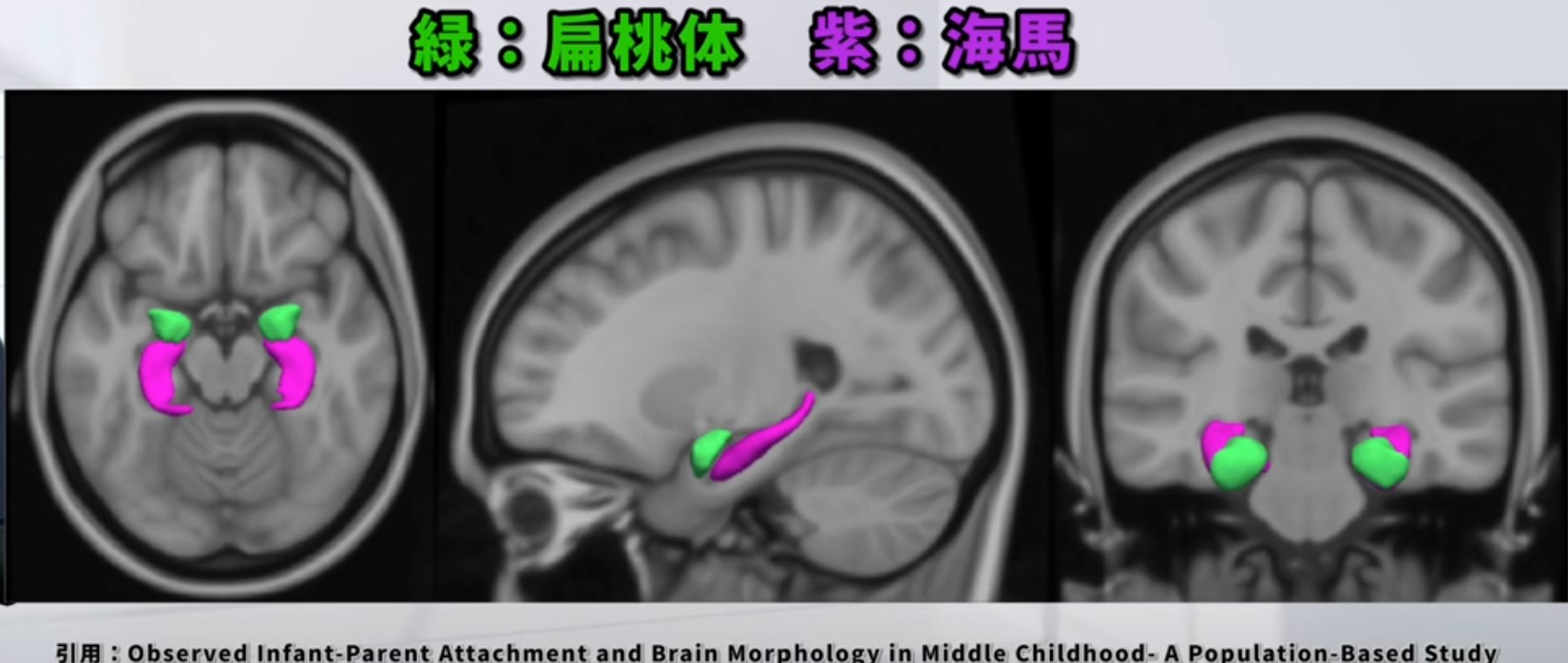
図14:T1強調冠状断MRIでの扁桃体・海馬・嗅内皮質・側脳室下角の位置関係。
臨床観察チェックリスト ― 扁桃体機能障害のサイン
扁桃体・辺縁系ネットワークの機能障害は、運動や感覚の障害と比べて見落とされやすい症状として現れます。以下の4つの観察領域を日常的に確認することで、早期の発見と多職種連携につながります。
情動調節の変化 ― 感情の過剰反応または鈍麻
「通常穏やかな患者が突然情緒不安定になった」「以前は楽しそうにしていたのに何にも反応しなくなった」という変化は、扁桃体ネットワークの問題を示唆する重要なサインです。PHQ-9やGDSなどのスクリーニングツールと組み合わせて評価し、精神科・臨床心理士への早期相談を検討してください。

情動調節の変化:些細な刺激への過敏反応、他者の感情の誤認などが現れることがある。
記憶の変化 ― 感情的記憶の過強化または障害
扁桃体は「感情的に重要な出来事」の記憶を選択的に強化します。そのため、強い恐怖・苦痛の体験は長期間鮮明に残りやすく、PTSD様の反応につながることがあります。逆に、アルツハイマー病では嗅内皮質・扁桃体が早期から障害されるため、感情的記憶も失われますが、音楽や懐かしい写真への情動反応は比較的長く残ることが知られています。この残存機能を回想法・音楽療法に活用できます。
痛覚の変化 ― 扁桃体による痛みの情動的修飾
扁桃体は中脳水道周囲灰白質(PAG)への投射を通じて、下行性疼痛調節系に影響します。不安・恐怖状態では扁桃体の過活動が下行性疼痛抑制を阻害し、痛みを増幅することがあります(恐怖回避モデル:Fear-Avoidance Model)。逆に、安心感・良好な治療関係は副交感神経の活性化を通じて痛みの主観的強度を軽減し得ます。「患者が安心できる環境での治療」は、「鎮痛効果のある神経学的介入」でもあります。
扁桃体による痛みの情動的修飾。不安・恐怖は痛みを増幅し、安心感・良好なラポールは痛みを軽減しうる。
社会的行動の変化 ― 表情・声調・身振りの読み取り障害
他者の表情・声のトーン・身振りを正確に読み取る能力は、リハビリへの参加意欲・家族との関係・退院後の社会生活に大きく影響します。この障害は「性格が変わった」と家族に受け取られることが多く、介護負担の増大につながります。社会的認知評価(MET・MINI-SEA等)を行い、OT・STと連携した感情認識訓練を計画することが重要です。
リハビリへの臨床応用 ― 扁桃体を意識した実践技術
「感情的安全性なしに、身体訓練の効果は半減する」
扁桃体が脅威を感知している状態では、前頭前野の機能が低下し、認知・運動学習・意欲・注意がすべて影響を受けます。身体機能訓練を始める前に、「この場所は安全で、自分は受け入れられている」という感覚を患者が持てているかを確認することが、リハビリ効果を最大化する第一歩です。これは感覚的な話ではなく、神経科学的に裏付けられた原則です。
傾聴とラポール形成 ― 最も重要で、最も軽視されやすい技術
傾聴は単なるコミュニケーション技術ではなく、神経学的な治療介入です。穏やかで共感的な声かけは副交感神経(迷走神経)を活性化し、心拍・血圧を安定化させます。「この療法士は自分の話を聴いてくれる」という感覚が扁桃体の警戒レベルを下げ、その後の身体訓練への集中・学習効率を高めます。
新人療法士に多いのは「まず技術を提供しなければ」という焦りから、患者の感情的な準備が整う前に身体訓練を始めてしまうことです。セッション冒頭の5〜10分を傾聴・雑談・感情の確認に充てることは「時間の無駄」ではなく、残りのリハビリ時間の質を大きく高める「神経科学的な準備運動」です。

患者の話に耳を傾け、感情的安全性を確立することは、扁桃体レベルで機能する神経学的介入である。
深呼吸・呼吸法 ― 迷走神経を介した扁桃体活動の調節
呼吸は扁桃体活動を意図的に調節できる数少ない手段のひとつです。不安・緊張が高まる前(または始まったとき)に実施することで、扁桃体の過剰な脅威反応を速やかに和らげます。リハビリ開始前の「3分呼吸法」をルーティン化すると、セッション全体の集中度・学習効率が高まる臨床経験があります。

腹式深呼吸は迷走神経を活性化し、扁桃体の過剰活動を抑制する即効性のある技法。
感情認識訓練 ― 表情カードと会話シミュレーション
基本6感情(喜び・悲しみ・怒り・恐怖・驚き・嫌悪)のカードを使い、感情の識別・命名・文脈理解を段階的に訓練します。音楽療法との組み合わせも有効です。音楽が感情を引き出す力は扁桃体・海馬・報酬系を介したものであり、患者の好きな曲・時代の曲を使うと、自伝的記憶との結びつきが感情処理訓練の効果を高めます。
マインドフルネス・感覚への意識づけ ― 「今ここ」への注意を戻す
PTSDや強い不安を抱える患者には、「5-4-3-2-1グラウンディング技法」が有効です。五感を順に確認することで、過活動した扁桃体の注意を「今ここ」の感覚に引き戻します。食事中の感覚(味・食感・匂い)への意識づけや、自然散歩中の風景・音への注目も同様の効果をもたらします。

食事中の感覚への意識づけは、マインドフルネスの実践として注意力の訓練と感情安定に直結する。
⚠️ 新人が陥りやすいミス:傾聴の軽視と過度な技術依存
治療技術・介入内容に集中するあまり、患者が感じている不安・恐怖・孤独感を見落とすことがあります。扁桃体が脅威を感知している状態では、前頭前野が十分に機能せず、運動学習・認知課題・ADL練習の効率が著しく低下します。焦りを感じたとき、「今すぐ訓練を始めなければ」という衝動の前に、「この患者は今、安全と感じているか?」を問い直してください。
臨床ケーススタディ ― 扁桃体機能を意識したリハビリ展開
📋 症例:石川さん(62歳・男性)右中大脳動脈梗塞後3週間・回復期リハビリ病棟入院中
ICUでの発症直後の体験が強い恐怖記憶となり、リハビリへの回避傾向・突然の情緒不安定・易怒性が現れています。「また倒れるかもしれない」という強い不安を繰り返し訴えます。左上下肢の軽度麻痺は残存しますが身体的には安定しており、感情・認知面のリハビリが主な焦点となっています。担当は田中PT(理学療法士)。
セッション1:評価と感情的安全性の確立
| 評価項目 | 観察所見 | 神経学的解釈 |
|---|---|---|
| 情動調節 | 突然のイライラ・夜間の恐怖記憶(フラッシュバック様) | 扁桃体の過活動・前頭葉制御の低下(右半球損傷後) |
| 社会的相互作用 | 会話の流れにはついてこれるが、他者の表情読み取りにやや課題あり | 右半球損傷後のSN・社会的脳ネットワークの一部障害 |
| 記憶 | 発症時の恐怖体験は鮮明。最近の日常的な出来事は一部不確か | 扁桃体による感情記憶の過強化(海馬—扁桃体連携) |
| 痛みの訴え | 「いつもと違うむずむずする感じ」を繰り返し訴える | 扁桃体—PAG軸の過活動による痛みの感情的増幅 |
| 刺激への反応 | 急な音・新しい環境への過剰反応。「また倒れる」という強い恐怖 | 恐怖条件付けの形成。PTSD様の反応パターン |
介入計画と実施(セッション2〜)
深呼吸を「開始の儀式」として定着させる(毎回3分)
各セッション冒頭に4秒吸気・8秒呼気を5回。「これをやると体が落ち着く」という安心ルーティンを作ることで、扁桃体の警戒レベルを下げてから訓練に入ります。石川さんは3回目のセッションから「最初にやると楽になる」と自発的に実施するようになりました。
表情カード訓練(週3回・各10分)
基本6感情のカードで識別・命名・文脈理解を段階的に訓練。OTとも連携し、会話シミュレーション(「この顔の人にどんな声をかけますか?」)へと発展させました。
段階的な音刺激への適応(系統的脱感作)
穏やかな自然音(小鳥の声のBGM)から開始し、徐々に日常的な音(廊下の物音・食器の音)への慣れを図ります。「この音は安全」という新たな記憶を形成することが目標です。
歩行訓練後の感情記録
歩行訓練の後に「今日の気分は10点満点で何点? 良かったことは?」を毎回記録。達成感・ポジティブな感情体験が報酬系(側坐核)を活性化し、「運動=良いこと」という新たな感情記憶を形成する狙いです。
経過と変化
最近、家族と話していても少し余裕が持てるようになりました。前はすぐにイライラしてしまったんですが、今は深呼吸を思い出して、少し落ち着けています。夜の夢も減ってきました。田中先生が毎回まず話を聴いてくれるので、安心してリハビリに集中できる気がします。
石川さん(62歳男性・介入6週後)
理解確認:クイズと回答 ― 臨床脳科学10問
- 扁桃体の脳内での解剖学的位置と、海馬・側脳室などとの位置関係を説明してください。
- 扁桃体への主要な血液供給動脈はどれですか?
- 「ローロード」と「ハイロード」とは何ですか?臨床的にどんな意味がありますか?
- 前頭前野から扁桃体への制御回路が障害されると、どのような症状が生じますか?
- 扁桃体は大脳辺縁系の中でどのような機能を担っていますか?特に感情学習と記憶の観点から説明してください。
- サリエンスネットワーク(SN)における扁桃体の役割と、SNを構成する主な脳領域を説明してください。
- DMN・CENとは何ですか?脳卒中後のリハビリにどう関係しますか?
- 扁桃体または関連ネットワークの機能不全を示す臨床的な徴候・症状を4つ挙げてください。
- リハビリ現場で扁桃体機能を意識した具体的な介入技術を説明してください。
- 新人療法士が扁桃体機能障害のある患者を担当する際に陥りやすいミスとは何ですか?
① 解剖学的位置:側頭葉の内側深部。海馬の前方(吻側)に位置し、側脳室下角の上部・尾状核尾部の近傍・嗅内皮質の外側にあります。体表から触知不可の皮質下構造です。
② 血液供給:中大脳動脈(MCA)の側頭極動脈が主要供給源。内頸動脈から分枝する前脈絡叢動脈も一部を担います。
③ ローロード・ハイロード:ローロード(視床→扁桃体)は速い直接経路で「考える前に体が動く」を生む。ハイロード(視床→大脳皮質→扁桃体)は遅いが精緻な分析経路。両経路の並行動作が感情反応の速さと精度を両立させます。臨床的には、「理屈では怖くないと分かっていても恐怖を感じる」という患者の訴えはローロードの活動として説明できます。
④ 前頭葉—扁桃体回路の障害:感情の過剰反応(感情失禁・衝動性・易怒性)や判断力の低下が生じます。脳卒中・TBI後に頻繁に観察されます。
⑤ 大脳辺縁系での役割:感情学習・恐怖条件付け・感情的記憶の選択的固定化の中枢です。海馬と連携して「感情的に重要な体験」を優先的に記憶に残す機能を持ちます。
⑥ SNでの役割:扁桃体は感情的な顕著性(脅威・報酬)を検出し、SNのトリガーとして機能します。SNの主要構成は前島皮質(AI)・背側前帯状皮質(dACC)・扁桃体です。
⑦ DMN・CEN:DMNは内的思考・自己参照(休息時・内省時)、CENは外部タスク・問題解決(集中時)のネットワーク。脳卒中後はSNによるDMN→CEN切替が障害され、訓練中もDMNが残存して集中困難・反芻思考が生じることがある。安心感・達成感の提供はSN→CEN切替を促す神経学的介入です。
⑧ 臨床的徴候:①情動調節の変化(過剰反応または鈍麻)②感情的記憶の障害または過強化 ③痛覚の変化(過敏または鈍感)④社会的行動の変化(表情・感情の誤認)
⑨ 実践的介入:傾聴とラポール形成 / 腹式深呼吸(迷走神経活性化) / 感情認識訓練(表情カード・音楽療法) / マインドフルネス・グラウンディング技法(5-4-3-2-1)/ 段階的感覚暴露(系統的脱感作)
⑩ 新人のよくあるミス:技術・介入に集中するあまり傾聴を軽視すること。感情的安全性が確立されていない状態で身体訓練を始めると、学習効率が著しく低下する。「まず聴くこと」が最初の治療的介入であることを理解する必要があります。
よくある質問(FAQ)
扁桃体が「感情の中枢」と呼ばれるのはなぜですか?
扁桃体が「感情の中枢」と呼ばれてきた主な理由は3つあります。①入力の多様性:視覚・聴覚・嗅覚・体内感覚など、ほぼすべての感覚情報が集まります。②反応の速さ:LeDoux(1996)が示した「ローロード」により、皮質で意識的に処理される前に感情的評価を行います(「考える前に感じる」の神経学的根拠)。③出力の広さ:視床下部・脳幹・前頭前野・海馬・側坐核へ広く投射し、身体反応・記憶・意思決定・動機付けに包括的に影響します。
ただし、近年の神経科学では「感情は扁桃体だけに局在しない」という見解が主流です。扁桃体は感情ネットワークの重要なノードですが、感情は扁桃体・前島皮質・前頭前野・帯状回など広範な回路の協調によって生まれます。「感情の中枢」という表現は覚え方として便利ですが、扁桃体を孤立した感情器官として捉えないことが正確な理解につながります。
PTSD患者のリハビリで扁桃体の過活動を考慮すべき理由は?
PTSDでは扁桃体が慢性的な過活動状態にあり、本来無害な刺激(特定の音・匂い・場所)が「脅威」として処理される恐怖条件付けが形成されています。この状態でのリハビリでは、①痛みの増幅(扁桃体—PAG軸の過活動)②注意・集中力の低下(前頭前野機能の抑制)③運動学習の障害(過覚醒が運動皮質の可塑性を阻害)が生じます。
対策として、①段階的曝露(新しい環境・刺激への慣れを時間をかけて進める)②心理的安全性の確立(丁寧な説明・予測可能な構造・選択肢の提示)③呼吸法・マインドフルネスの組み込みが有効です。精神科・臨床心理士との多職種連携が必須であり、療法士が単独で「治療」しようとすることは適切ではありません。
脳卒中後うつ(PSD)と扁桃体の関係を教えてください。
脳卒中後うつ(PSD)は脳卒中患者の30〜40%に生じ(Robinson 2003)、ADL・認知機能・生存率にまで影響する重大な合併症です。神経学的には、①前頭葉—辺縁系回路の断絶(脳梗塞・出血による白質損傷)②モノアミン神経伝達系(セロトニン・ノルアドレナリン・ドーパミン)の障害③HPA軸の調節不全によるコルチゾール過剰が絡み合って生じます。
臨床的には、PHQ-9・GDSによる定期的なスクリーニング、精神科・心理士への早期紹介、運動療法(BDNFの増加を介した神経可塑性の促進)、社会的参加の促進が重要です。PSDは診断・治療が遅れやすい合併症であり、「意欲の低下はリハビリを頑張れば治る」と安易に考えないことが大切です。
アルツハイマー病で扁桃体が早期に障害される理由は?
アルツハイマー病における神経原線維変化(タウ蛋白の異常蓄積)の拡がりは、Braakが示した一定の進行パターンを辿ります。変化は嗅内皮質・扁桃体領域(Braak stage I〜II)から始まり、その後海馬・海馬傍回、さらに大脳新皮質へと広がっていきます。このため、扁桃体は比較的早期の段階から障害を受けます。
重要な臨床的意義として、アルツハイマー病では言語記憶が失われていっても、音楽や親しい人の声・写真などへの情動反応は比較的長く保たれることが多くあります。これは辺縁系の残存機能を活用した「感情記憶」のアクセスによるものです。音楽療法・回想法はこの神経学的特性を活用した非薬物療法として重要な位置を占めます。
「傾聴」がなぜ神経科学的な治療行為なのか教えてください。
傾聴は「優しいコミュニケーション」に見えますが、神経科学的には複数の機序を介した治療介入です。①社会的結合ペプチドの放出:信頼感・安心感は脳内でのオキシトシン等の放出を促し、扁桃体の脅威反応を調整する方向に働きます。②前頭葉—扁桃体制御の回復:安心感がある状態では前頭前野の活動が高まり、扁桃体への制御(下方調節)が強まります。③迷走神経(副交感神経)の活性化:穏やかで共感的な声かけは心拍・血圧を安定化させ、身体的な落ち着きをもたらします。
つまり、療法士が患者の話に耳を傾け、感情を受け止め、安心感を提供することは、扁桃体の警戒レベルを下げ、前頭前野の機能を回復させる「神経科学的な準備」です。この準備なしに始めた身体訓練は、同じ時間でも効果が半減することがあります。新人療法士には「まず聴くこと」が最初の技術だと強調したいと思います。
関連論文・研究エビデンス
The Salience Network: A Neural System for Perceiving and Responding to Homeostatic Demands(J Neurosci, 2019)
SNが内部・外部の恒常性に関わる刺激への応答を担う神経システムであることを詳述。前島皮質・dACC・扁桃体の連携メカニズムと、前頭側頭型認知症(bvFTD)でのSN機能低下との関連を解明。SNの障害が感情認知・社会的相互作用に重篤な影響を与えることを示した。
Central Amygdala Circuits in Valence and Salience Processing(Behav Brain Res, 2021)
扁桃体中心核(CeA)の特定ニューロンタイプが食欲・嫌悪・条件刺激に異なる反応を示すことを解明。CeAが感情価(valence)と顕著性(salience)の双方を処理することを実証。恐怖条件付けの異常がPTSDに、CeAの機能異常が依存症・慢性ストレスに関連することを示した。
Mindfulness-Based Stress Reduction alters amygdala functional connectivity(PubMed PMID 33428638, 2021)
マインドフルネス介入(MBSR)が扁桃体の機能的接続性を変化させ、感情の自己調整能力を高める可能性を示した無作為化比較試験。ストレス応答の軽減・感情制御の向上に効果があり、PTSD・慢性ストレス障害への応用のエビデンスとして重要。
参考文献
- 1) LeDoux JE. The Emotional Brain. New York: Simon & Schuster; 1996.
- 2) Phelps EA, LeDoux JE. Contributions of the amygdala to emotion processing: from animal models to human behavior. Neuron. 2005;48(2):175-187.
- 3) Seeley WW, Menon V, Schatzberg AF, et al. Dissociable intrinsic connectivity networks for salience processing and executive control. J Neurosci. 2007;27(9):2349-2356.
- 4) Menon V. Large-scale brain networks and psychopathology: a unifying triple network model. Trends Cogn Sci. 2011;15(10):483-506.
- 5) Buckner RL, Andrews-Hanna JR, Schacter DL. The brain’s default network. Ann N Y Acad Sci. 2008;1124:1-38.
- 6) Robinson RG. Poststroke depression: prevalence, diagnosis, treatment, and disease burden. Biol Psychiatry. 2003;54(3):376-387.
- 7) Braak H, Braak E. Neuropathological stageing of Alzheimer-related changes. Acta Neuropathol. 1991;82(4):239-259.
- 8) Rauch SL, van der Kolk BA, Fisler RE, et al. A symptom provocation study of PTSD using PET and script-driven imagery. Arch Gen Psychiatry. 1996;53(5):380-387.
- 9) Bratman GN, Hamilton JP, Hahn KS, et al. Nature experience reduces rumination and subgenual prefrontal cortex activation. Proc Natl Acad Sci USA. 2015;112(28):8567-8572.
- 10) Kabat-Zinn J. Full Catastrophe Living. New York: Delacorte Press; 1990.
- 11) 金子唯史. 脳の機能解剖とリハビリテーション. 医学書院; 2024年.
- 12) Corcoran KA, Quirk GJ. Activity in prelimbic cortex is necessary for the expression of learned, but not innate, fears. J Neurosci. 2007;27(4):840-844.
扁桃体を理解したら、
次は「どう回復させるか」です。
感情・認知・身体機能の総合的なリハビリ計画を、神経科学に基づいて設計します。
脳卒中後のうつ・感情障害・PTSD様反応にお悩みの方もご相談ください。
退院後のリハビリはSTROKE LABへ
STROKE LABでは、扁桃体をはじめとする神経科学の最新知見を基盤に、感情・認知・身体機能を統合したオーダーメイドのリハビリを提供しています。
🏥 東京院(御茶ノ水)
御茶ノ水駅より徒歩6分。営業:9:00〜18:00(祝日営業)
電話:03-6887-5263
🏥 大阪院(梅田・西天満)
南森町駅より徒歩8分。営業:9:00〜17:30
定休:月曜・木曜(祝日営業)
電話:06-7220-4733
このようなお悩みをお持ちの方へ:
リハビリ料金(自費・税込)
| 60分 | 19,800円 |
|---|---|
| 延長30分 | +9,900円 |
| 訪問(往復30分以内〜) | +5,500円 |
1回ごとのご予約・お支払い制。初回のみのご利用も歓迎です。医療保険リハビリとの併用も可能です。
STROKE LABのリハビリ紹介動画。実際の介入と変化の様子をご覧ください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024) パーキンソン病の機能促進:医学書院 (2025)









