HorakのBestest-ベステストーを用いたバランス障害に対する臨床推論 脳卒中(脳梗塞・脳出血)片麻痺のリハビリ
目次
Facebookで更新のメールご希望の方は→こちらのオフィシャルページに「いいね!」を押してください。」
youtube動画Mini-Bestestミニベステスト解説しています

金子コメント:今日は脳卒中の患者さんを分析する上で、何をみるのか?について述べています。
僕もこのHorakの論文を読んだ際、自分で評価表を作って毎日の臨床に活用していました。 結論として、論文では6つに分けていますが、クリアにすることは難しいです。
ですが、どこの問題に比重を当てて介入スべきか??などには応用できます。feed forward、Feed back、バイメカ、integrationなど、クリアにしていければ、自身の介入の意味付けも高まりますね。
是非参考にしてみてください。僕も来年この表を用いて教育部門の中級コースに活用してみたいと思います。中級コースはビデオスタディーと実技、再来年の上級コースでは実際の患者さんのスタディーを検討しています。
なんと6年前は日本で皆無でしたが、2014年に日本の論文で検証されていました。永生病院の先生なんですね。良い研究です。 →日本語版Balance Evaluation Systems Test(BESTest)の妥当性の検討
本文contents
脳卒中(脳出血・脳梗塞)患者さんへの臨床推論 (Horakの6つの分類を利用して)
ケーススタディーで陥りやすい問題は??
ケーススタディーで患者さんの問題点を追及していったり、仮説が正しいのか検証していく上でよく陥りやすい問題を今日は考えたいです。
例えば、患者さんの立位、歩行のバランスが悪いとすると・・・。 よく、体幹が低緊張で・・・代償的に腰背部が過伸展となり・・・上肢の運動パターンが肩外転し、肘は屈曲、回内位で・・・・ アプローチは寝返りの中で腹部を高めて・・・
結果、低緊張は軽減し、立位が安定した。 体幹の低緊張が問題だった(毎回同じ)・・・片麻痺患者さんは体幹の問題や代償戦略において大きいところは共通することがあります ・・・・仮説検証作業が浅はかすぎる結果になっちゃうことも多々。
何が主要問題で、何の仮説を立てて、 一つ一つ検証していく必要性があります。
(自分もnonNDTのころはこのような分析でよく終わっていましたヽ(TдT)ノ 今回は以前英文で紹介したHorakの文献を引用してバランスを見る際の評価を自分なりに考えていました(・ε・)ムー
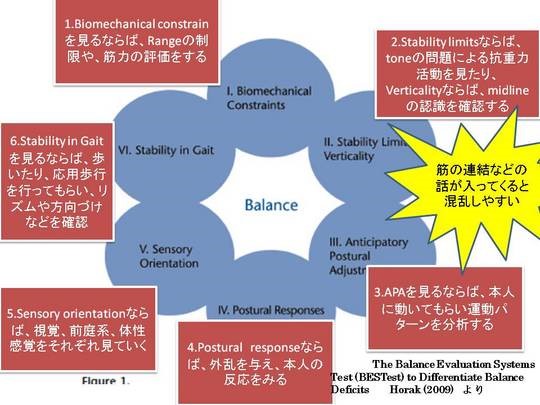
HorakによるBlance障害の6つの分類
詳しくは英文抄読を見ていただけたらと思います。
英論文は→The Balance Evaluation Systems Test (BESTest) to Differentiate Balance Deficits 例えば立位バランスが悪いのであれば、可動性や筋力をまず考えるとしたら、臥位で足部や股関節のRange、筋力の評価をして、本当に構造的に立てる要素を患者さんはそもそも備えているかを確認します。
これで問題がなければ、立位バランスが悪い原因において、バイオメカニカルな要素は仮説から外すことができます(パーキンソン病患者さんはここでひっかかることがあるような気がします)。
つぎに運動パターン(例えばステップの際に、麻痺側を振りだすと、体幹の伸筋群を強め、重心が後方にシフトするのであれば、バランスの低下の一つの原因になります。 あるいは、非麻痺側への重心移動がしっかり行われていない場合も同様です。)を見るとしたら、実際に本人に動いてもらい、どのような運動パターンなのかを確認します。
動いてもらう(Feed forward)の要素を確認できるので、体幹のAPAsのタイミングや、四肢の運動をチェックして、問題がなければこの立位バランスの低下においてこの要素をはずせます。
反応(立ち直りや保護伸展などのfeedback system)を確認するには、実際に押すなどして本人の体幹や四肢、頸部の反応、ステッピングを確認したり、ボールを投げるなどした際の反応など(長期間片麻痺を患った患者さんでは、反応の潜在性はしっかりあるのに、運動パターンといったFeedforward戦略で失敗する方がよくいらっしゃるような気がします。)
感覚の方向づけをみるには、閉眼してもらい、視覚の要素を除外したり、あるいは開眼で頸部を後屈して、前庭系の要素を排除(完全にではないですが・・・)したり、滑りやすい場所で足底の体性感覚の要素をできるだけ排除するなどをそれぞれ見たり、組み合わせたりして可能な限りしぼり、どのシステムが影響しているのかを考えていくのではないかと思います。 (糖尿病の患者さんのように末梢性の感覚障害がある方は、前庭系や視覚システムに依存します。
あるいは前庭系障害の患者さんは視覚や体性感覚にやたら依存してゆっくり歩きます。 (視覚障害の患者さんも同様です) Stability limitであれば、toneの影響を触診で確認したり、どれだけ重力に抗した姿勢を保てるかなどをチェックします(急性期の患者さんでは重力に抗した坐位や立位を保てない方がいらっしゃいます。
verticalityでは本人にmidlineがどこかを尋ねるなど・・・(ワレンベルグの患者さんは頭部の垂直軸がシフトします。視床障害の患者さんは頭部の垂直軸と体幹の垂直軸の両者が障害を受けるため、midlineが完全にわからなくなり、プッシャーとなります)
Stability in gaitを見るには歩行リズムなどをチェックしてCPGの要素をチェックしたり、段差を乗り越えたりするなどより高度なバランスをみるようです(これは文献に詳しい説明がなかったので何のシステムをチェックしているのかははっきりしません・・)
このように大きく6つに分けてみて、例えば体性感覚に問題がありそうなら、それは重量感覚なのか?運動覚なのか?触覚なのか?など細分化していく必要があります。
toneの問題なら、股関節なのか、体幹なのか?そこの連結の問題なのかという風に細分化していく必要があります。 自分もよく、いきなり詳細場面から評価が始まって、全体の要素とくっつけてしまうので何が問題かがごちゃごちゃになりやすくなってしまうことが良くあります。
また、詳細化するまえに、すぐに介入してしまい(筋の長さや運動パターンを変えてしまい)、良くなったけど結局何が問題だったの?ということになることもよくあります。
ので、まずは全体から見る視点をもっと磨いて、ぐには触らず仮説を立てて一つ一つ検証していくことが重要なのではないでしょうか?(/TДT)/
お知らせ information

STROKE LABの療法士教育/自費リハビリを受けたい方はクリック
臨床の結果に悩んでいませんか?脳科学~ハンドリング技術までスタッフ陣が徹底サポート
厳しい採用基準や教育を潜り抜けた神経系特化セラピストがあなたの身体の悩みを解決します

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 4万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023)